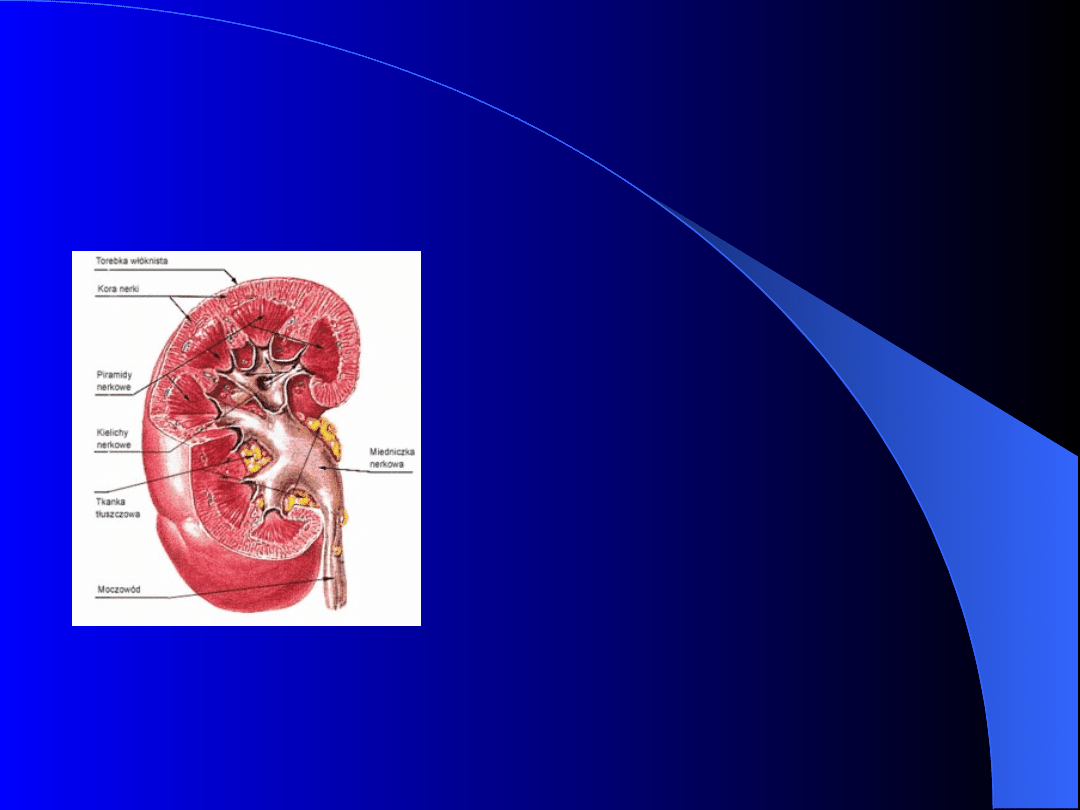
Symptomatologia i
Symptomatologia i
choroby nerek
choroby nerek
Dr n. med. Joanna
Dr n. med. Joanna
Kołodziejczyk
Kołodziejczyk

Badanie czynności nerek
Badanie czynności nerek
Badanie ogólne moczu
Badanie ogólne moczu
1. Przejrzystość
- prawidłowy mocz – przejrzysty
- zmętnienie po pewnym czasie – wytrącanie się fosforanów, alkalizacja
moczu przez drobnoustroje , wytrącanie się moczanów.
- mętny mocz – hematuria, ropomocz miernego stopnia, znaczna
bakteriuria, liczne nabłonki
2. Zabarwienie moczu
- prawidłowy – od słomkowowżółtego do wodojasnego, zależy od stężenia
urochromu
- mlecznobiałe – wytrącone fosforany, leukocyturia, bakterie, domieszka
soku sterczowego i nasienia
- zielononiebieskie – bilirubina, witamina B2, leki, zakażenia pałeczką
ropy błękitnej
- różowoczerwone – erytrocyturia, hemoglobinuria, mioglobinuria, leki
3. Gęstość względna – zależy od zawartości w moczu zawartych substancji
(NaCl, mocznik). Prawidłowa: 1,023 – 1,035
4. Odczyn moczu – zależy od ilości spożytych pokarmów białkowych, może
wynosić od pH 4,8 do 8,0.

Badanie czynności nerek
Badanie czynności nerek
Badanie ogólne moczu – cd.
Badanie ogólne moczu – cd.
5. Cechy chemiczne moczu
a) cukromocz – pojawia się przy glikemii większej niż 180 mg%
b) białkomocz – u osoby zdrowej nie przekracza 70 mg na dobę.
Przyczyny:
- choroby przebiegające z gorączką
- niewydolność krążenia
- choroby OUN
- nefropatie – najczęściej glomerulopatie pierwotne i wtórne
(cukrzycowa, immunologiczne)
- białkomocz czynnościowy (wysiłkowy, ortostatyczny, termiczny,
palpacyjny, emocjonalny)
- stany zapalne dróg moczowych
- nowotwory dróg moczowych
Białkomocz do 300 mg/dobę jest zjawiskiem fizjologicznym w ciąży.

Badanie czynności nerek
Badanie czynności nerek
Badanie ogólne moczu – cd.
Badanie ogólne moczu – cd.
6. Morfologiczne składniki moczu
a) krwiomocz lub krwinkomocz – u zdrowego człowieka
1500000/ dobę = 1-2 erytrocytów w polu widzenia
- erytrocyty wyługowane lub zniekształcone – nerkowa
przyczyna krwiomoczu
- erytrocyty świeże – przyczyna pozanerkowa
b) leukocyturia – u zdrowego człowieka 2500000/dobę = do 5
leukocytów w polu widzenia
Ropomocz – szarobiałe lub szrożółte zabarwienie moczu
spowodowane wydalaniem większej liczby leukocytów.
Najczęstsza przyczyna – stany zapalne dróg moczowych na tle
bakteryjnym.
c) wałeczkomocz

Badanie czynności nerek
Badanie czynności nerek
Badanie ogólne moczu – cd.
Badanie ogólne moczu – cd.
7. Bakteriomocz
- mocz do badania bakteriologicznego pobiera się z e
środkowego strumienia
- w warunkach pełnej aseptyki mocz zdrowego człowieka jest
jałowy
- znamienny bakteriomocz:
-
występowanie bakterii w moczu w liczbie ≥10
5
w 1 ml moczu
-
występowanie bakterii w moczu w liczbie ≥10
3
w 1 ml moczu
u kobiety z objawami zapalenia pęcherz moczowego
-
występowanie bakterii w moczu w liczbie ≥10
4
w 1 ml moczu
u kobiety z objawami ostrego odmiedniczkowego zapalenia
nerek
-
występowanie bakterii w moczu w liczbie ≥10
3
w 1 ml moczu
u mężczyzny z objawami ZUM
-
Każda ilość bakterii w moczu pobranym poprzez nadłonowe
nakłucie pęcherza moczowego

Badanie czynności nerek
Badanie czynności nerek
Badania biochemiczne krwi.
Badania biochemiczne krwi.
1. Kreatynina
- jest głównie metabolitem fosfokreatyny mięśni szkieletowych
- w stanach fizjologicznych wydalana jest tylko za pomocą przesączania
klębuszkowego
- w warunkach fizjologicznych stężenie kreatyniny jest względnie stałe i
zależne jedynie od wielkości masy mięśniowej, a niezależne od składu
spożytych pokarmów
- przy spadku przesączania kłębuszkowego o więcej niż 50% powoduje
wzrost stężenia kreatyniny
- prawidłowe stężenie: 0,5 – 1,4 mg/dl
2. Mocznik
- jest głównym końcowym metabolitem przemiany białkowej
- jego stężenie we krwi zależy od podaży białek w pokarmach, rozpadu
endogennych białek oraz czynności wydalniczej nerek
- dopiero gdy nastąpi spadek przesączania kłębuszkowego o więcej niż
70% dochodzi do wzrostu stężenia mocznika w surowicy
prawidłowe stężenie: 15 – 40 mg%

Badania obrazowe
Badania obrazowe
RTG przeglądowe jamy brzusznej
RTG przeglądowe jamy brzusznej
Zarysy nerek (wielkość i położenie)
Złogi cieniujące (znacznie
pochłaniające promieniowanie
rentgenowskie) w drogach
moczowych – wstępne badanie u
osób z kolką nerkową w wywiadach
Zwapnienia w miąższu nerek

Ultrasonografia
Ultrasonografia
Ocena położenia i morfologii nerek
Wykrycie i zróżnicowanie charakteru
zmian rozlanych i ogniskowych w
nerkach
Ocena morfologii i przepływów w
naczyniach nerkowych różnego kalibru
Ocena morfologii dróg moczowych i
obecności w nich złogów oraz ocenę
innych przyczyn ograniczonej drożności
(np. powiększenie gruczołu krokowego)

Ultrasonografia -
Ultrasonografia -
wskazania
wskazania
Objawy nasuwające podejrzenie
choroby układu moczowego, m.in. ból
okolicy lędźwiowej, wyczuwalny guz w
okolicy nerki, zmiany w moczu
Choroby, w przebiegu których
dochodzi do zajęcia układu moczowego
Uraz brzucha
Podejrzenie nadciśnienia
nerkowopochodnego

Ultrasonografia -
Ultrasonografia -
wskazania
wskazania
Tętniak aorty brzusznej (ocena tętnic
nerkowych)
Ocena skuteczności leczenia
zwężenia tętnicy nerkowej oraz
embolizacji wewnątrznaczyniowej
Kontrola obrazowa podczas zabiegów
(biopsja nerki, drenaż ropnia lub
torbieli)
Ocena nerki przeszczepionej

Ultrasonografia - wyniki
Ultrasonografia - wyniki
Nerki
- wymiar podłużny 9-13 cm
- grubość miąższu u osób młodych 15-25mm,
>60 lat 10mm
- echogeniczność mniejsza niż wątroby i
śledziony
Układ kielichowo-miedniczkowy
(podwójny układ, złogi, poszerzenie, guzy)
Zmiany okołonerkowe (np. ropień, krwiak)
Dolny odcinek układu moczowego przed i
po mikcji (ocena kształtu i podatności ściany,
uchyłki, rozrost nowotworowy w ścianie,
obecność złogów i ciał obcych, ocena
gruczołu krokowego)

Urografia
Urografia
Wskazania:
- wady wrodzone i nabyte układu
moczowego
- ocena kształtu i czynności
wydalniczej nerek
- nierozstrzygający obraz USG jeśli
KT nie jest dostępne
- urazy układu moczowego jeśli KT
nie jest dostępne

Urografia może ujawnić:
Urografia może ujawnić:
- nieprawidłowe położenie nerki
- nieprawidłowy kształt, zarys, wielkość nerki
- upośledzenie lub brak wytwarzania zagęszczonego moczu
- złogi w drogach moczowych
- poszerzenie dróg moczowych
- zniekształcenie i przemieszczenie układu kielichowo-
miedniczkowego z powodu nowotworu, torbieli, krwiaków i
ropni
- ubytki w wypełnieniu układu kielichowo-miedniczkowego z
powodu rozrostu nowotworowego lub krwiaka
- nieprawidłową liczbę i przebieg moczowodów, poszerzenie lub
zwężenie ich światła
- zacieki moczu poza układ kielichowo-miedniczkowy po urazie
nerki
- modelowanie pęcherza moczowego przez powiększony gruczoł
krokowy, macicę lub procesy ekspansywne okołopęcherzowe
- ubytki wypełnienia światła pęcherza moczowego z powodu
zmian rozrostowych, złogów
- uchyłki ściany pęcherz moczowego
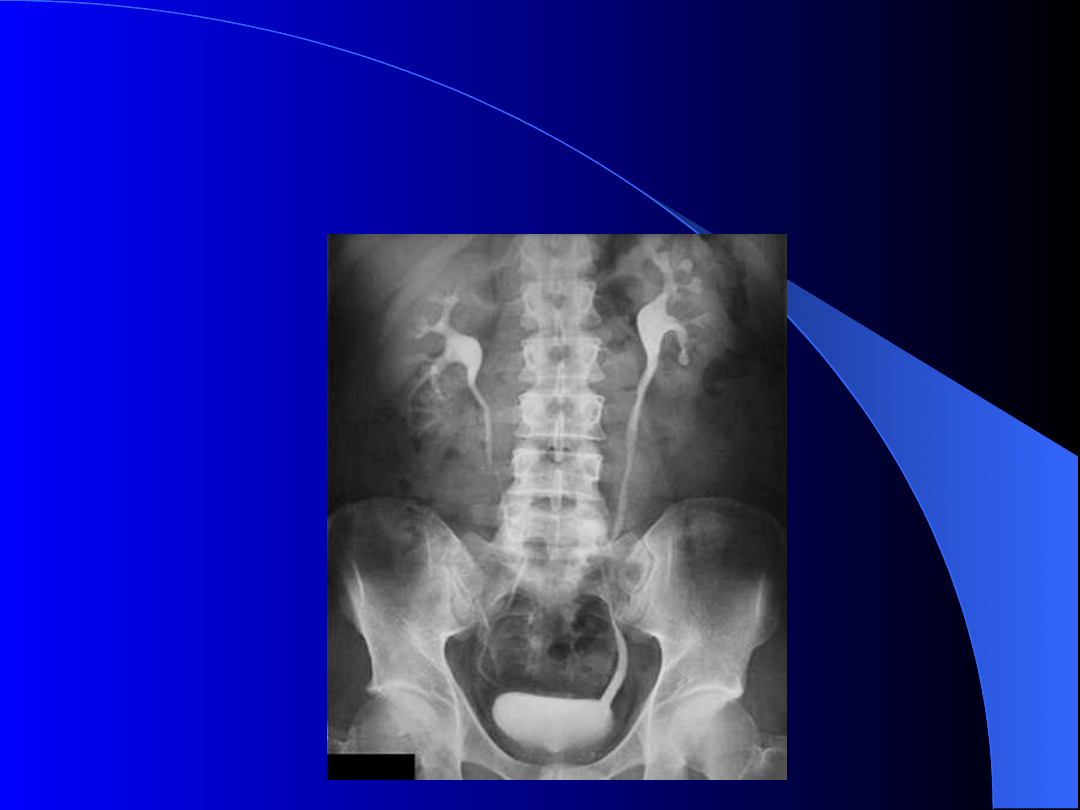
Urografia
Urografia

Tomografia komputerowa
Tomografia komputerowa
Zastosowanie:
- wykrywanie i ocena zaawansowania raka
nerki i innych guzów
- diagnostyka urazów nerek (rozerwanie nerki,
krwiak) oraz ropni nerki i okołonerkowych
- diagnostyka kamicy nerkowej
- ocena narządów miednicy mniejszej,
szczególnie pęcherza moczowego i gruczołu
krokowego

Symptomatologia zaburzeń układu
Symptomatologia zaburzeń układu
wydalniczego
wydalniczego
I. Zaburzenia oddawania moczu:
1. Dyzuria – bolesne oddawanie moczu – występuje w:
- stany zapalne pęcherza moczowego i cewki moczowej
- choroby gruczołu krokowego u mężczyzn
2. Częstomocz – oddawnie moczu > 7 razy na dobę
3. Nykturia – oddawanie moczu w nocy (> 1 raz) – występuje
w : przeroście gruczołu krokowego, zakażeniach dróg moczowych,
niewydolności serca, cukrzycy, polekowa, nadmierne spożycie
płynów przed snem.
II. Zmiany ilości wydalanego moczu
1. Oliguria – skąpomocz – spadek diurezy dobowej poniżej 400
ml.
2. Anuria – bezmocz – spadek diurezy dobowej poniżej 100 ml.
3. Poliuria – wielomocz – zwiększenie ilości wydalanego moczu
powyżej 2000 ml.

Symptomatologia zaburzeń układu
Symptomatologia zaburzeń układu
wydalniczego – cd.
wydalniczego – cd.
Przyczyny dyzurii:
- stany zapalne cewki moczowej, gruczołu
krokowego, pęcherza moczowego, pochwy
- nowotwory cewki moczowej, pęcherza
moczowego
- zapalenie okołopęcherzowe spowodowane przez
stany zapalne jelita cieńkiego lub grubego (zapalenie
wyrostka robaczkowego, zapalenie uchyłków jelita
grubego)
- ostre odmiedniczkowe zapalenie nerek
- kamica nerkowa
- ciąża

Symptomatologia zaburzeń układu
Symptomatologia zaburzeń układu
wydalniczego – cd.
wydalniczego – cd.
Przyczyny skąpomoczu i bezmoczu:
- ostra niewydolnosć nerek przednerkowa, nerkowa,
pozanerkowa
- przewlekła niewydolność nerek (schyłkowa)
Przyczyny wielomoczu:
- moczówka prosta (niedobór wazopresyny)
- cukrzyca
- podanie dużych ilości substancji osmotycznie czynnych (NaCl,
glukoza)
- ostra niewydolność nerek
- przewlekła niewydolność nerek
- hiperkalcemia
- hipokaliemia

Symptomatologia zaburzeń układu
Symptomatologia zaburzeń układu
wydalniczego – cd.
wydalniczego – cd.
Rodzaje białkomoczu:
1. Przednerkowy („nadmiarowy”, „przelewowy”) – wynika ze zmian w składzie
białek osocza (zwiększona ilość fizjologicznych lub pojawienie się patologicznych białek
niskocząsteczkowych)
2. Nerkowy:
- kłębuszkowy:
mikroalbuminuria 30-300mg/d
makroalbuminuria >300mg/d
- cewkowy:
wynika ze spadku wchłaniania cewkowego białek niskocząsteczkowych
świadczy o uszkodzeniu cewek np. wskutek działania metali ciężkich, leków
(antybiotyki aminoglikozydowe)
nie przekracza 2 g/d
3. Podnerkowy – z dróg moczowych, zwykle <0,5 g/d
W zależności od stopnia nasilenia wyróżniamy białkomocz:
1. Nieznaczny <0,5 g/d
2. Mierny 0,5-3,5 g/d
3. Znaczny >3,5 g/d

Symptomatologia zaburzeń układu
Symptomatologia zaburzeń układu
wydalniczego – cd.
wydalniczego – cd.
Przyczyny krwiomoczu:
1. Urologiczne:
- nowotwory
- kamica
- urazy (też biopsja nerki, cewnikowanie pęcherza moczowego)
- zapalenia
- ciała obce
2. Nefrologiczne:
- pierwotne i wtórne glomerulopatie
- wielotorbielowatość nerek
- zator tętnicy nerkowej
- zakrzepica żył nerkoych
3. Choroby pierwotnie nie dotyczące układu moczowego:
- stany gorączkowe
- przewlekła niewydolność serca
- skazy krwotoczne
4. Zanieczyszczenia moczu – np. w czasie miesiączki u kobiet.

Funkcja nerek
Funkcja nerek
1. Czynność wydalnicza – pozwala na utrzymanie stałości
środowiska wewnętrznego ustroju wytwarzanie moczu:
- utrzymywanie stałej objętości płynów ustrojowych (izowolemia)
- utrzymywanie stałego ciśnienia osmotycznego płynów
ustrojowych (izotonia)
- utrzymywanie stałego składu elektrolitów w płynach
ustrojowych (izojonia)
- utrzymywanie stałego stężenia jonów wodorowych w płynach
ustrojowych (izohydria)
- usuwanie z ustroju produktów przemiany materii
- usuwanie z ustroju nieprzyswajalnych związków pochodzenia
egzogennego
2. Czynność wewnątrzwydzielnicza – produkuje :
- renina
- erytropoetyna
- 1,25 dihydrocholekalcyferol
- prostaglandyna

Choroby nerek
Choroby nerek
Zespół nerczycowy
Zespół nerczycowy
- wieloprzyczynowy zespół objawów
- spowodowany ↑ przepuszczalności błony sączącej kłębuszków nerkowych
- efektem jest masywny białkomocz, który przekracza zdolności
kompensacyjne ustroju
- wielkość białkomoczu ↑ 3,5 g / dobę
Towarzyszy temu:
- hipoalbuminemia
- obrzęki
- hiperlipidemia z lipidurią
- stan nadkrzepliwości
Ponadto mogą występować:
- zaburzenia endokrynologiczne
- zaburzenia immunologiczne (wzrost skłonności do występowania zakażeń)
- niedożywienie, zaburzenia wzrostu (u dzieci)

Choroby nerek
Choroby nerek
Zespół nerczycowy – przyczyny.
Zespół nerczycowy – przyczyny.
I. Pierwotne glomerulopatie:
1. Rozplemowe mezangialne
KZN
2. Błoniaste KZN
3. Submikroskopowe KZN
4. Ogniskowe stwardnienie
kłębuszków
5. Mezangialnokapilarne
KZN
Częstość występowania
Pierwotne 70%
Wtórne 30% - najczęściej
cukrzyca
I. Wtórne glomerulopatie (uszkodzenie kłębuszków w
przebiegu choroby ogólnoustrojowej)
1. Zaburzenia metaboliczne:
- cukrzyca
- amyloidoza
2. Choroby układowe o podłożu immunologicznym
- toczeń układowy trzewny
3. Choroby nowotworowe
- szpiczak mnogi
- chłoniak, białaczka limfatyczna
- ziarnica złośliwa
- guzy lite (rak płuc, sutka, żołądka, jelita
grubego, nerek)
4. Zakażenia
- popaciorkowcowe – ostre KZN
- WZW B,C
5. Reakcja na leki (NLPZ, Captopril)
6. Stany alergiczne (choroba posurowicza)

Choroby nerek
Choroby nerek
Zespół nerczycowy – patogeneza.
Zespół nerczycowy – patogeneza.
→ uszkodzenie błony podstawnej kłębuszka → hipoproteinemia
(zwłaszcza hipoalbuminemia i hipogammaglobulinemia)
→ gospodarka lipidowa ↑ cholesterolu, trigicerydów, fosfolipidów
→ hipoproteinemia → ↓ ciśnienia onkotycznego krwi → obrzęki
↓ ↑
↓ poj. minutowej serca → RAA → ↑ H2O, Na → nadciśnienie
tętnicze
↓
zaburzenia ukrwienia nerek → ONN
→ utrata białka wiążącego tyroksynę (TBG) → ↓ T3 (bez objawów
niedoczynności tarczycy)
→ zaburzenie cewek nerkowych → ↑ wydzielania kreatyniny przez
cewki (przestaje odzwierciedlać filtrację kłębuszkową)
→ zaburzenia krzepnięcia ↑ fibrynogenu (bo wzrost produkcji białek
przez wątrobę – duża cząsteczka fibrynogenu nie wydala się) →
zakrzepy np. żył nerkowych

Choroby nerek
Choroby nerek
Zespół nerczycowy – obraz kliniczny.
Zespół nerczycowy – obraz kliniczny.
- Białkomocz
- Obrzęki
- hipoproteinemia
- hipoalbuminemia
- lipiduria
- lipidemia
+ objawy choroby podstawowej

Choroby nerek
Choroby nerek
Zespół nerczycowy – obraz kliniczny.
Zespół nerczycowy – obraz kliniczny.
→ obrzęki (blade, przesuwalne) – początek dyskretny, zaczynają się pod
oczami (największe nasilenie rano) lub w okolicach kostek (największe
wieczorem). Mają tendencje do uogólniania. Obrzęk narządów płciowych.
→ białkomocz – pienienie się moczu, ↑ wartości względnej
→ osłabienie, brak łaknienia, nudności, wymioty, biegunki, bóle brzucha –
obrzęk błony śluzowej przewodu pokarmowego
→ skóra – sucha, napięta, łuszcząca
→ zaburzenia miesiączkowania u kobiet
→ przesięki do jam ciała ( wodobrzusze, płyn w jamie opłucnej→duszność)
→ rzadko: obrzęk mózgu (drgawki), obrzęk tarczy nerwu wzrokowego
( ślepota)
Nadciśnienie tętnicze – zależy od choroby podstawowej, nie jest
charakterystyczne dla zespołu nerczycowego.
Czynność nerek – może być prawidłowa, lub w różnym stopniu
upośledzona.

Choroby nerek
Choroby nerek
Zespół nerczycowy –badania
Zespół nerczycowy –badania
laboratoryjne.
laboratoryjne.
↑ OB., trombocytoza, niedokrwistość
Proteinogram: hipoproteinemia
Hipoalbuminemia
Hipogammaglobulinemia
↓ α1 globulin
↑ α2 globulin
↑ fibrynogenu

Choroby nerek
Choroby nerek
Zespół nerczycowy – leczenie.
Zespół nerczycowy – leczenie.
- leczenie choroby podstawowej i w zależności od stopnia
niewydolności nerek
- leczenie objawowe:
→ dieta – osoby z obrzękami – ograniczenie sodu 2g/dobę
- ograniczenie białka – 1g/kg m.c./dobę + 50% ilości traconej z
moczem + iACE (przeciwdziałają hiperfiltracji kłębuszkowej)
- ograniczenie tłuszczów – wskazane spożywanie
wielonienasyconych kwasów tłuszczowych
→ leczenie obrzęków (leki moczopędne – furosemid; bilans płynów,
codzienne ważenie chorego; odpoczynek w pozycji leżącej; preparaty
albumin – gdy duża hipoalbuminemia – bo zostają wydalone z moczem)
→ leczenie hiperlipidemii – statyny
→ leczenie i profilaktyka powikłań zatorowo-zakrzepowych (leki
antyagregacyjne, heparyna, antagoniści wit.K, heparyny
drobnocząsteczkowe)
→ szczepionka pneumokokowa

Choroby nerek
Choroby nerek
Kłębuszkowe zapalenia nerek (KZN)
Kłębuszkowe zapalenia nerek (KZN)
• zmiany lokalizują się w kłębuszkach nerkowych, bez
choroby ogólnoustrojowej
• zwykle etiologia immunologiczna
• na obraz kliniczny składają się objawy wynikające z
uszkodzenia włośniczek kłębuszka:
→ białkomocz, krwinkomocz
→ nadciśnienie tętnicze
→ upośledzenie przesączania kłębuszkowego

Choroby nerek
Choroby nerek
Kłębuszkowe zapalenia nerek (KZN)
Kłębuszkowe zapalenia nerek (KZN)
– podział.
– podział.
I. Ostre (popaciorkowcowe) KZN
- nagłe występowanie, skłonność do samowyleczenia
- początek po 1-3 tyg od przebytej infekcji paciorkowcami (zapalenie gardła,
migdałków, infekcje skóry)
- objawy ogólne: osłabienie, brak łaknienia, nudności, wymioty, bóle głowy
- objawy świadczące o zajęciu nerek: ból w okolicy lędźwiowej, obrzęki,
nadciśnienie tętnicze, oliguria, białkomocz (różnego stopnia, w 30% zespól
nerczycowy), krwinkomocz (w 30% krwiomocz-mocz koloru popłuczyn mięsnych)
- badania dodatkowe: mocz: jw., ↑ BUN, kreatynina, ↑ K, ↑ przeciwciał
przeciwpacjorkowcowych
- leczenie: penicylina, leczenie hipotensyjne, moczopędne
II. Podostre (gwałtownie postępujące) KZN
- występuje także po infekcjach paciorkowcowych, ale bez tendencji do
samowyleczenia, charakterystyczne pogorszenie czynności nerek ( w ciągu paru tyg-
m.-cy rozwój PNN)
- objawy: jw
- leczenie: sterydy (3 pulsy metylpradnizolonu, potem prednizon w dużych
dawkach przez pół roku)

Choroby nerek
Choroby nerek
Kłębuszkowe zapalenia nerek (KZN)
Kłębuszkowe zapalenia nerek (KZN)
– podział cd.
– podział cd.
III. Nefropatia IgA ( choroba Bergera)
- 2 postacie: * z makroskopowym krwiomoczem – po infekcjach ukł.
oddechowego i pokarmowego, krwiomocz – kilka-kilkanaście dni, ustępuje
samoistnie, wzrost RR, niewielka niewydolność nerek, objawy powracają przy
nawrocie zakażenia, upośledzenie dyfuzji gazów w pęcherzykach płucnych w
okresie krwiomoczu, związane z odkładaniem IgA. ** bez makroskopowego
krwiomoczu – początek podstępny, skąpoobjawowy, wykrywane przy badaniu
kontrolnym moczu.
- Krew: ↑ IgA
- Leczenie: sterydy, cyklofosfamid
IV. Mezangiokapilarne KZN
- związane z odkładaniem kompleksów IgG
V. Rozplemowe mezangialne KZN
- objawy typowe dla KZN
- przebieg subkliniczny, ale występują przypadki z nadciśnieniem tętniczym i
zespołem nerczycowym, po kilku latach mogą przechodzić w PNN (20%)
- nie wymaga leczenia, gdy zespół nerczycowy - sterydy

Choroby nerek
Choroby nerek
Kłębuszkowe zapalenia nerek (KZN)
Kłębuszkowe zapalenia nerek (KZN)
– podział cd.
– podział cd.
VI. Błoniaste KZN
- nasilony białkomocz, zespół nerczycowy
- może być wtórne: polekowe (NLPZ), nowotwory (raki,
chłoniaki), Hepatitis B, C, choroby układowe
VII. Submikroskopowe zapalenie nerek
- bez zmian w mikroskopie świetlnym i
fluorescencyjnym
- duży białkomocz – najczęstsza przyczyna zespołów
nerczycowych
- leczenie – sterydy (istnieją postacie sterydooporne),
cyklofosfamid
VI. Ogniskowe stwardnienie kłębuszków nerkowych
- przyczyna steroidoopornego zespołu nerczycowego

Choroby nerek
Choroby nerek
Ostra niewydolność nerek (ONN)
Ostra niewydolność nerek (ONN)
Jest to nagłe zmniejszenie wydalania moczu w
stopniu nie pozwalającym na usunięcie z
organizmu produktów przemiany materii.
Zasadniczym objawem jest oliguria.
Podział:
I. Ostra przednerkowa niewydolność nerek
II. Ostra nerkowa niewydolność nerek
III. Ostra podnerkowa niewydolność nerek

Ostra przednerkowa niewydolność
Ostra przednerkowa niewydolność
nerek - przyczyny
nerek - przyczyny
1. Odwodnienie wskutek niedostatecznej podaży płynów.
2. Niewyrównane nadmierne straty płynów ustrojowych:
- wymioty
- biegunki
- odsysanie zawartosci żołądka
- rozległe oparzenia
- rozległe rany, urazy
- poliuria (jatrogenna, w przebiegu moczówki prostej, cukrzycy)
3. Wewnątrzustrojowe przesunięcia płynów:
- niedrożność jelit
- zapalenie otrzewnej
- OZT
- gronkowcowe zapalenie jelit
4. Krwotoki zewnętrzne i wewnętrzne
5. Zaburzenia naczyniowo-ruchowe:
- wstrząs
- posocznica
- schyłkowa marskość wątroby
6. Ostra niewydolność lewokomorowa:
- zawał serca

Ostra przednerkowa niewydolność
Ostra przednerkowa niewydolność
nerek - patogeneza
nerek - patogeneza
OBJĘTOŚCI KRWI KRĄŻACEJ
ILOŚCI KRWI DOPŁYWAJĄCEJ DO NEREK
FILTRACJI KŁĘBUSZKOWEJ
PRZESĄCZANIA KŁĘBUSZKOWEGO
WCHŁANIANIA SODU I WODY W CEWCE BLIŻSZEJ
OLIGURIA

Ostra przednerkowa niewydolność
Ostra przednerkowa niewydolność
nerek
nerek
Objawy kliniczne:
→ cechy odwodnienia (skóra sucha, fałd skórny rozprostowuje się słabo, błony
śluzowe podsychające, gałki oczne miękkie, zapadnięte, zaostrzone rysy twarzy)
→ tętno słabo napięte, ↓ RR
→ oliguria (200-400 ml moczu/dobę)
Badania laboratoryjne:
- mocz – bez białka, duża gęstość względna
- ↑ hematokrytu, poliglobulia
- ↑ mocznika, kreatyniny
- ↑ kwasu moczowego
- ↑ K, PO4
- ↓ Ca, HCO3
Leczenie
Nawadanianie

Ostra nerkowa niewydolność nerek -
Ostra nerkowa niewydolność nerek -
przyczyny
przyczyny
1. Zmiany zapalne nerek:
- choroby kłębuszków nerkowych
- śródmiąższowe zapalenia nerek
- zmiany zapalne naczyń nerkowych w przebiegu chorób
układowych
2. Zmiany niezapalne:
- nefrotoksyny egzogenne (np. rtęć, glikol etylowy)
- nefrotoksyny endogenne (np. mioglobina, hemoglobina)
- leki (niesterydowe leki przeciwzapalne, środki cieniujące,
antybiotyki aminoglikozydowe)
- długotrwale niedokrwienie nerek
3. Zaburzenia ukrwienia nerek
- obturacja tętnic nerkowych
- zakrzepica żył nerkowych
Przyczyną mogą być też czynniki jak w I. (pod warunkiem, że działają
odpowiednio długo).

Ostra nerkowa niewydolność nerek –
Ostra nerkowa niewydolność nerek –
patogeneza.
patogeneza.
NEFROTOKSYNY LUB DŁUGIE NIEDOKRWIENIE
USZKODZENIE NABŁONKA CEWEK NERKOWYCH
napływu Na do komórek
Obrzęk komórek cewkowych
Obturacja światła cewek przepuszczalności nabłonka
Ucisk na naczynia proste Upośledzenie resorpcji Na
NIEDOKRWIENIE NEREK
OLIGURIA

Ostra nerkowa niewydolność nerek –
Ostra nerkowa niewydolność nerek –
obraz kliniczny
obraz kliniczny
Objawy: osłabienie, utrata łaknienia, nudności,
wymioty, zmniejszenie objętości wydalanego
moczu, objawy związane z przyczyną ONN.
Są 4 okresy rozwoju:
1. Faza utajona – od zadziałania czynnika
szkodliwego od uszkodzenia nerek
2. Faza oligurii/anurii – zwykle 10-14dni,
narastanie kreatyninemii, kwasica metaboliczna,
hiperkaliemia
3. Faza poliurii – czas trwania wielomoczu jest
proporcjonalny do czasu trwania skąpomoczu, do
kilku tygodni, zagrożenie odwodnienim i utratą
elektrolitów (zwłaszcza potas i wapń)
4. Faza zdrowienia – pełen powrót sprawności
nerek do normy – kilka miesięcy

Ostra podnerkowa niewydolność
Ostra podnerkowa niewydolność
nerek
nerek
Przyczyny znajdują się w drogach wyprowadzających mocz:
I. Niedrożność lub przerwanie ciągłości moczowodów:
1. Przeszkoda wewnątrz moczowodu (kamica, skrzeoy krwi, obrzęk moczowodu).
2. Ucisk na moczowód od zewnątrz (guzy szyjki macicy, gruczołu krokowego,
śródoperacyjne podwiązanie moczowodów).
3. Przerwanie ciągłości moczowodu.
II. Niedrożność lub uszkodzenie szyi pęcherza (przerost gruczołu krokowego, rak
pęcherza).
Patogeneza:
1. Utrudnienie odpływu moczu z miedniczek nerkowych
2. Ostre wodonercze
3. Zmniejszenie przesączania klębuszkowego do poziomu równego ilości
wchłaniającego się w cewkach moczu pierwotnego.
4. OLIGURIA

Nefropatia kontrastowa
Nefropatia kontrastowa
Jest to ONN ujawniająca się w ciągu 1-3 dni po
podaniu radiologicznego środka cieniującego.
Rozpoznanie opiera się na wczesnym wzroście
stężenia kreatyniny i wykluczenia przednerkowej
ONN, śródmiąższowego zapalenia nerek,
zakrzepowo-zatorowej choroby tętnic nerkowych.
Stany sprzyjające: starszy wiek, cukrzyca,
odwodnienie, niewydolność serca, choroby nerek
ze zmniejszonym przesączaniem kłębuszkowym,
uszkodzenie wątroby, szpiczak plazmocytowy.
Profilaktyka: nawadnianie chorego, unikanie
NLPZ, podanie N-acetylocysteiny u osób z
niewydolnością nerek i dużym ryzykiem
nefropatii kontrastowej

Przewlekła niewydolność nerek
Przewlekła niewydolność nerek
Przewlekła niewydolność nerek (PNN) to zespół chorobowy
rozwijający się w następstwie postępującego i nieodwracalnego
upośledzenia czynności nerek, głównie przesączania
kłębuszkowego. Kryterium rozpoznania niewydolności nerek jest
GFR <90ml/min/1,73 m2.
Przewlekła choroba nerek (PChN) – stan w którym spełnione jest ≥1
z poniższych kryteriów:
1) uszkodzenie nerek utrzymuje się ≥3 miesiące, definiowane jako
obecność strukturalnych lub czynnościowych nieprawidłowości
nerek, z prawidłowym lub obniżonym GFR, co objawia się
a) nieprawidłowościami morfologicznymi
Lub
b) markerami uszkodzenia nerek, w tym nieprawidłowościami w
składzie krwi lub moczu, lub nieprawidłowymi wynikami badań
obrazowych
2) GFR<60ml/min/1,73m2 przez ≥3 miesiące, z uszkodzeniem nerek
lub bez uszkodzenia nerek
Stadia 2-5 PChN odpowiadają określeniu PNN.

Przyczyny
Przyczyny
Najczęściej:
nefropatia cukrzycowa
Nefropatia nadciśnieniowa
KZN
Cewkowo-śródmiąższowe choroby
nerek np. odmiedniczkowe zapalenie
nerek
Wielotorbielowate zwyrodnienie nerek

Przewlekła niewydolność nerek -
Przewlekła niewydolność nerek -
patogeneza
patogeneza
PNN spowodowana jest współdziałaniem trzech zespołów czynników:
Zmniejszoną liczbą czynnych nefronów warunkującą upośledzoną
czynność
1. wydalniczą nerek wzrost stężenia produktów końcowych
przemiany białkowej i purynowej, fosforanów i innych substancji.
2. Upośledzoną czynnością wewnątrzwydzielniczą biosynteza
erytropoetyny, wit. D.
3. Mobilizacją mechanizmów adaptacyjnych, przeciwdziałających
zaburzeniom homeostazy ustrojowej.
Dochodzi tu do uszkodzenia wszystkich struktur nerki. Jeżeli nawet
pierwotny proces chorobowy toczy się w kłębuszkach nerkowych, to z
czasem pojawiają się zmiany w tkance śródmiąższowej. Te zmiany z
kolei nasilają proces chorobowy w pierwotnie uszkodzonym
kłębuszku nerkowym („błędne koło”).

Przewlekła niewydolność nerek –
Przewlekła niewydolność nerek –
patogeneza cd.
patogeneza cd.
Zmiany w kłębuszkach nerkowych:
- zmiany adaptacyjne zdrowych nefronów (rozszerzenie
tętniczki doprowadzającej i odprowadzjącej, hiperfiltracja)
- przepuszczalności błony podstawnej kłębuszka
nerkowego dla białek osocza białkomocz
- uszkodzenie kłębuszków (szkliwienie) – mikrozakrzepy,
mikrotętniaki, rozplem komórek mezangium, odkładanie się
złogów hialinowych pod śródbłonkiem naczyń kłębuszka.
Zmiany w tkance śródmiąższowej:
- przewlekłe niedokrwienie cewek i ich zanik
- zarastanie światła naczyń odprowadzających kłębuszka
i naczyń okołocewkowych.

Przewlekła niewydolność nerek –
Przewlekła niewydolność nerek –
patogeneza cd.
patogeneza cd.
Toksyny mocznicowe – 3 grupy związków:
1. W warunkach fizjologicznych są wydalane przez nerki z moczem, ich stężenie
zależy od wielkości filtracji kłębuszkowej, gdy ona się obniża ich stężenie wzrasta (np.
tzw. średnie cząstki).
2. Metabolity tych związków (np. kwas cyjanowy będący produktem przemiany
mocznika).
3. Związki w warunkach fizjologicznych utrzymujące homeostazę, których stężenie w
PNN znacznie wzrasta, co pogarsza czynność różnych narządów (parathormon).
Toksyny mocznicowe i ich działanie:
mocznik- nudności, wymioty, bóle głowy
cyjanki – hipotermia, zaburzenia czynności OUN
guanidyny – nudności, wymioty, biegunka, owrzodzenia żołądka
parathormon – zaburzenia czynności płytek krwi, zaburzenia przemiany kwasów
tłuszczowych, niedokrwistość, zaburzenia odporności komórkowej, kardiomiopatie,
osteopatie
puryny – zapalenie osierdzia, zaburzenia łaknienia
średnie czastki – zaburzenia przewodnictwa nerwowego, zaburzenia czynności
limfocytów, zaburzenia gospodarki węglowodanowej.

Przewlekła choroba nerek - stadia
Przewlekła choroba nerek - stadia
1 stadium – uszkodzenie nerek z prawidłowym lub zwiększonym GFR:
- GFR ≥90 ml/min
- objawy kliniczne zależą od choroby podstawowej (np. cukrzyca, nadciśnienie tętnicze), często
występuje mikroalbuminuria
2 stadium – uszkodzenie nerek z niewielkim zmniejszeniem GFR (wczesna, utajona PNN):
- GFR 60-89 ml/min
- zmniejszona zdolność do zagęszczania i zakwaszania moczu, zwiększona podatność na
odwodnienie i zakażenia układu moczowego, retencja fosforanów, niedokrwistość
3 stadium – umiarkowane zmniejszenie GFR (PNN umiarkowana, wyrównana):
- GFR 30-59 ml/min, kreatynina 1,5-4 mg/dl
- upośledzenie zagęszczania moczu, wielomocz, nyktruia, wzmożone pragnienie, nadciśnienie
tętnicze u połowy chorych, wzrost stężenia fosforanów i produktów przemiany białek,
niedokrwistość, objawy ze strony przewodu pokarmowego
4 stadium – duże zmniejszenie GFR (PNN ciężka, niewyrównana):
- GFR 15-29 ml/min, kreatynina powyżej 5 mg/dl
- przerost lewej komory serca, niedokrwistość, kwasica, osteodystrofia nerkowa, nasilone
objawy ze strony p. pokarmowego
5 stadium – schyłkowa niewydolność nerek (mocznica)
- GFR <15 ml/min lub leczenie dializami, chorzy po przeszczepie
- burzliwe objawy ze strony wszystkich narządów i układów

Przewlekła niewydolność nerek –
Przewlekła niewydolność nerek –
obraz kliniczny
obraz kliniczny
I. Zaburzenia gospodarki sodowo-wodnej:
- przewodnienie
- nadciśnienie tętnicze
- obrzęki
II. Zaburzenia równowagi kwasowo-zasadowej:
- kwasica metaboliczna
III. Zaburzenia gospodarki wapniowo-fosforanowej:
- stężenia fosforanów
- stężenia wapnia
IV. Zaburzenia gospodarki potasowej:
- stężenia potasu
V. Zaburzenia przemiany związków azotowych:
- mocznika
- kreatyniny

Przewlekła niewydolność nerek –
Przewlekła niewydolność nerek –
obraz kliniczny
obraz kliniczny
1. Układ sercowo-naczyniowy.
- nadciśnienie tętnicze ( bo retencja Na i H2O, ↑ oporu naczyń obwodowych)
- przerost lewej komory
- niewydolność wieńcowa
- zapalenie osierdzia
2. Układ oddechowy
- „płuco mocznicowe”
- zapalenie opłucnej
3. Układ krwiotwórczy
- Niedokrwistość (↓ produkcji erytropoetyny, toksyczne uszkodzenie szpiku
kostnego, krwawienia z p.pok.)
- skaza krwotoczna
4. Układ trawienny
- nudności, wymioty
- niesmak w ustach, jadłowstręt
- zmiany zapalne, liczne owrzodzenia błony śluzowej żołądka i jelit, bóle
brzuch, krwawienia z przewodu pokarmowego

Przewlekła niewydolność nerek –
Przewlekła niewydolność nerek –
obraz kliniczny cd.
obraz kliniczny cd.
5. Układ kostny
- osteodystrofia nerkowa (bóle kostne i stawowe)
6. Układ nerwowy
- Polineuropatia (zespół niespokojnych nóg)
- encefalopatia mocznicowa (zaburzenia psychiczne,
drgawki, psychozy, śpiączka)
- zaburzenia układu autonomicznego (np. brak
przyspieszenia czynności serca przy ↓RR
7. Układ wydzielania wewnętrznego
- wtórna nadczynność przytarczyc
8. Układ immunologiczny
- zaburzenia odporności
- zwiększona podatność na zakażenia bakteryjne i
wirusów

Patogeneza zmian kostnych w
Patogeneza zmian kostnych w
niewydolności nerek
niewydolności nerek
Choroba nerek
Ubytek czynnego miąższu
Spadek przesączania kłębuszkowego Zmniejszone wytwarzanie wit. D3
Retencja fosforanów
Hiperfosfatemia
Hipokalcemia
Hiperparatyreoidyzm
Zmniejszone wchłanianie Ca w jelitach
Osteomalacja
Osteofibrosis

Przewlekła niewydolność nerek -
Przewlekła niewydolność nerek -
leczenie
leczenie
- leczenie nadciśnienia tętniczego
(niefarmakologiczne, farmakologiczne)
- zmniejszenie podaży białka w diecie: okres
wyrównany 1g/kg m.c/dobę, okres niewyrównany
0,7g/kg m..c./dobę. Ograniczenie podaży fosforanów.
- Leki moczopędne gdy cechy przewodnienia –
Furosemid
- ↑ K – wlewy glukozy+insulina, wodorowęglan
sodu, Calacium Resonium
- niedokrwistość – substytucja erytropoetyny
- dializoterapia, przeszczep nerki

Dializoterapia
Dializoterapia
- początek dializ gdy kreatynina 10-12 mg%
- w przypadku gdy przyczyną PNN jest nefropatia cukrzycowa 5
mg%
- przesączanie kłębuszkowe 5 ml/min
Przeciwwskazania do przewlekłego leczenia dializą:
1. Ciężkie zaburzenia psychiczne (brak kontaktu z chorym)
2. Ciężkie stany zakaźne oporne na leczenie (np. rozpadowa
gruźlica płuc)
3. Nieodwracalne, ciężkie uszkodzenia innych nażądów
4. Rozległa miażdżyca, zwłaszcza naczyń z zaburzeniami
psychicznymi
5. Stany po ciężkich udarach mózgu
6. Końcowe stadia chorób nowotworowych

Dializoterapia cd.
Dializoterapia cd.
Zasady dializy
Dwa elementy sztucznej nerki:
1. Błona selektywna przepuszczalna dla wody imałych
cząstek, ale nie przepuszczalna dla białek
2. Płyn płuczący – oddzielony błoną od krwi. Cechy
prawidłowego ultrafiltratu osocza
3 procesy zachodzą przez błony:
1. Dyfuzja – małe cząstki przechodzą przez błonę zgodnie z
gradientem osmotycznym.
2. Ultrafiltracja hydrostatyczna – woda i małe cząstki
przechodzą przez błonę zgodnie z ciśnieniem hydrostatycznym.
3. Ultrafiltracja osmotyczna – woda przesuwa się zgodnie z
gradientem ciśnienia osmotycznego.

Dializoterapia cd.
Dializoterapia cd.
Dializa otrzewnowa
Płyn dializacyjny znajduje się w jamie otrzewnej podczas gdy krew krąży w naczyniach
otrzewnej. Błoną jest wyściółka otrzewnej i światło naczyń włosowatych. Ciśnienie
ultrafiltracyjne utrzymuje się dzięki stosowaniu w płynie dializacyjnym aktywnej
osmotycznie glukozy.
Wskazania do dializoterapii w ONN
I. Kliniczne:
1. Zaburzenia psychiczne
2. Drgawki, kurcze mięśni, drżenia metaboliczne
3. Uporczywa czkawka, wymioty
4. Przewodnienie zagrażające obrzękiem płuc
5. Nadciśnienie tętnicze oporne na leczenie farmakologiczne
6. Szybkie narastanie mocznicy
7. Mocznicowa skaza krwotoczna
8. Mocznicowe zapalenie osierdzia
II. Laboratoryjne:
1. ↑ K powyżej 7,5 mmol/l
2. Kwasica metaboliczna gdy HCO3 ↓13 mmol/l
III. Przygotowanie do zabiegu operacyjnego.

Zakażenia układu
Zakażenia układu
moczowego
moczowego
to reakcja zapalna błony śluzowej
dróg moczowych, będąca skutkiem
obecności bakterii w moczu
(bakteriurii)
Zakażenie może dotyczyć także
miąższu nerek , gruczołu
krokowego, jądra lub najądrza

Epidemiologia ZUM
Epidemiologia ZUM
A. Zapalenie pęcherza moczowego u kobiet jest drugą najczęściej
rozpoznawaną
chorobą infekcyjną (po „przeziębieniu”, common cold)
B. ZUM to:
- 10-20% zakażeń pozaszpitalnych,
- 40-50% zakażeń szpitalnych
- 40-50% kobiet co najmniej raz w życiu zapada na zapalenie pęcherza
moczowego,
- 50% - nawrót
C. 10-krotnie rzadsze u mężczyzn (wzrost po 60 r.ż.)
D. Wyższa chorobowość noworodków i niemowląt (1-2%) i młodszych dzieci
(u
50% wady)
E. u noworodków : częstsze u chłopców (60%) potem zawsze częstsze u
dziewczynek/kobiet
F. Wzrost chorobowości z wiekiem :
- pozaszpitalna: 10% mężczyzn, 20% kobiet
- w zakładach opieki w USA: 20-30% mężczyzn i 30-50% kobiet

Czynniki sprzyjające ZUM
Czynniki sprzyjające ZUM
A. Zaburzenia gospodarki hormonalnej
B Zaburzenia w produkcji inhibitorów
kolonizacji bakteryjnej
C. Upośledzenie czynności komórek
nabłonka
- Czynniki białkowe
- Produkcja śluzu
- Regeneracja komórek
D. Osłabiony układ odpornościowy
E. Nawyki dietetyczne i higieniczne

Etiologia ZUM
Etiologia ZUM
A. Zakażenia pozaszpitalne :
- głównie Escherichia coli
- zadziej inne G(-) Proteus sp., Pseudomonas sp.,
Klebsiella sp.,
Enterobacter sp., Serratia sp. , Citrobacter sp.,
Acinetobacter sp.
- Oraz G(+) . Staphylococcus sp., Entercoccus sp,
Streptococcus sp.
B. Zakażenia szpitalne:
- E.coli ok. 50%
- wzrost udziału pozostałych bakterii gł. G(-) –
szczepów wieloopornych
- grzyby 10% ( z tego 80% Candida albicans)

Drogi szerzenia się ZUM
Drogi szerzenia się ZUM
A. Wstępująca: główna droga w zapaleniu pęcherza
moczowego
- u kobiet (kolonizacja krocza/przedsionka pochwy
ujścia cewki florą jelitową),
- rzadziej u mężczyzn (flora napletka kolonizująca
ujście cewki - cewka - pęcherz - stercz - najądrze)
B. Krwiopochodna:
- ropień nerki w posocznicy (zaburzenia
odporności)
C. Przez ciągłość :
- ropień nerki jako powikłanie odmiedniczkowego
zapalenia nerek
D. Drogą limfatyczną: rzadkie

Klasyfikacja ZUM
Klasyfikacja ZUM
1. W zależności od występowania objawów podmiotowych i
przedmiotowych:
A. bakteriomocz bezobjawowy
B. objawowe ZUM
- niepowikłane ZUM występuje u kobiety z prawidłowym układem
moczowo-płciowym oraz bez zaburzeń miejscowych i
ogólnoustrojowych mechanizmów obronnych i jest wywołane przez
drobnoustroje typowe dla ZUM
- powikłane ZUM
a) każde ZUM u mężczyzny
b) ZUM u kobiety z anatomicznym lub czynnościowym zaburzeniem
utrudniającym odpływ moczu, bądź z upośledzeniem ogólnoustrojowych
lub miejscowych mechanizmów obronnych
c) ZUM wywołane nietypowymi drobnoustrojami
2. W zależności od umiejscowienia:
A. Zakażenia dolnych dróg moczowych:
- pęcherz moczowy
- cewka moczowa
B. Zakażenia górnych dróg moczowych:
- moczowody i układy kielichowo-miedniczkowe nerek
- miąższ nerek
- okolica przy- i okołonerkowa
C Zakażenia męskich narządów płciowych:
- jądra, najądrza, gruczołu krokowego

Klasyfikacja ZUM - cd
Klasyfikacja ZUM - cd
W zależności od przebiegu naturalnego i
koniecznego postępowania diagnostycznego i
leczniczego:
- niepowikłane zapalenie pęcherza moczowego
- nawracające zapalenie pęcherza moczowego
u kobiety
- niepowikłane ostre odmiedniczkowe
zapalenie nerek – zajęcie przez zakażenie i
proces zapalny układu kielichowo-
miedniczkowego oraz przylegającego miąższu
rdzenia nerki u kobiet
- powikłane ZUM
- bakteriomocz bezobjawowy

Obraz kliniczny
Obraz kliniczny
Objawy podmiotowe
- miejscowe: dyzuria, częstomocz,
nykturia, ból w okolicy nadłonowej lub
lędźwiowej, mimowolne oddawanie
moczu
- ogólne: gorączka, dreszcze, nudności,
wymioty, ból brzucha, ból głowy
Objawy przedmiotowe: wyciek z cewki
moczowej, cuchnący zapach moczu,
dodatni objaw Goldflama

Diagnostyka
Diagnostyka
Mikroskopowe badanie moczu:
leukocyturia, wałeczki leukocytarne,
erytrocyturia
Badania krwi: cechy stanu zapalnego,
niekiedy cechy upośledzenia czynności
nerek
Badania mikrobiologiczne: posiew
moczu
Badania obrazowe: USG, urografia, KT

Leczenie
Leczenie
Postępowanie nieswoiste: odpoczynek w łóżku,
podaż płynów, leki przeciwgorączkowe i
przeciwbólowe, leki przeciwwymiotne
Antybiotykoterapia:
- niepowikłane zapalenie pęcherza moczowego: 3
dni – I rzut: kotrimoksazol, fluorochinolon,
trimetoprim, II rzut przez 7-10 dni:
amoksycylina+klawulanian, amoksycylina,
nitrofurantoina
- powikłane zapalenie pęcherza moczowego – jw.
ale przez 7-14 dni
- niepowikłane OOZN – leczenie powinno być
oparte na wyniku posiewu, 10-14 dni, I rzut:
fluorochinolony, II rzut: kotrimoksazol,
amoksycylina+klawulanian
Wskazania do leczenia w szpitalu: uporczywe
wymioty, nasilenie objawów pomimo leczenia,
wątpliwości co do rozpoznania

Leczenie - cd
Leczenie - cd
Powikłane ZUM, wskazania do hospitalizacji:
- nieprawidłowości dróg moczowych
- upośledzenie odporności
- niewydolność nerek
- współistniejące inne ciężkie choroby
- inne – jak w niepowikłanym OOZN
Lek I wyboru: fluorochinolony, dalsza
modyfikacja po wyniku posiewu moczu
Bezobjawowy bakteriomocz wymaga leczenia u:
- kobiet w ciąży
- Mężczyzn przed planowaną przecewkową
resekcją gruczołu krokowego
- osób przed zabiegami urologicznymi, w trakcie
których może dojść do krwawienia z błony
śluzowej
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
Wyszukiwarka
Podobne podstrony:
Dieta w chorobach nerek
III WWL DIAGN LAB CHORÓB NEREK i DRÓG MOCZ
Choroby nerek w ciąży
1 Podstawy diagnostyki w chorobach nerek 2005
Podział chorób nerek z elementami patofizjologii
ciaza u kobiet z chorobami nerek
Wybrane choroby nerek i uk adu oddechowego
Choroby nerek i PIH
Cukrzycowa choroba nerek
diagnostyka chorob nerek id 134 Nieznany
Przewlekła choroba nerek profilaktyka i hamowanie progresji
Choroby nerek, Pielęgniarstwo, Nefrologia i dialozoterapia
Białko Klotho a przewlekła choroba nerek
Choroby nerek
Żywienie w chorobach nerek
Przewlekła Choroba Nerek (2)
więcej podobnych podstron