

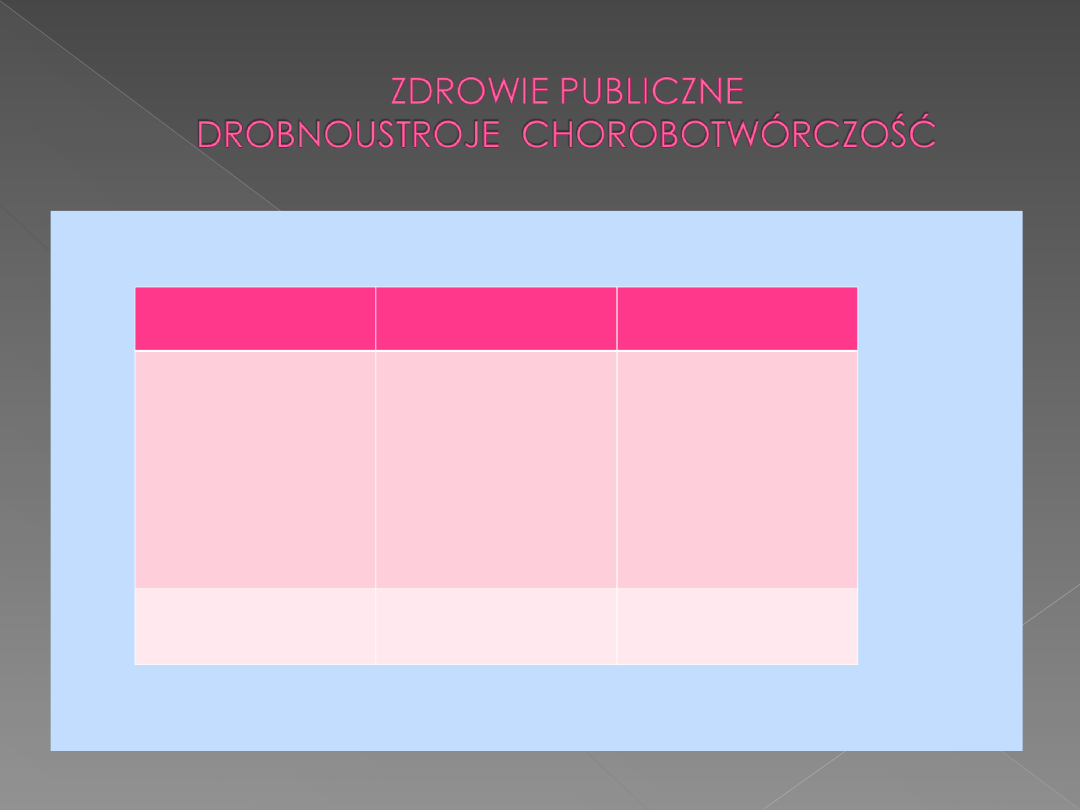
CHOROBOTWÓRCZOŚĆ-
CHOROBOTWÓRCZOŚĆ- patogenność; zdolność drobnoustroju do
wywoływania choroby na drodze zakażenia naturalnego .
Chorobotwórczość drobnoustrojowa uwarunkowana jest cechami
drobnoustroju oraz zakażonego organizmu. Cechy drobnoustroju
decydujące o jego chorobotwórczości to : zjadliwość i toksyczność
ZJADLIWOŚĆ
ZJADLIWOŚĆ – jest to suma cech patogennych określonego gatunku zarazka,
obejmująca zarówno zdolność wnikania i rozprzestrzeniania się w
organizmie, jak też toksyczne i enzymatyczne działanie na tkanki.
TOKSYCZNOŚĆ-
TOKSYCZNOŚĆ- jest to zdolność do wydzielania toksyn- jadów o patogennym
działaniu na organizm gospodarza.
Drobnoustroje przed osiągnięciem odpowiednich dla siebie , docelowych
tkanek człowieka przebywają przez różnie długi czas w środowisku
zewnętrznym. Szczególnie istotna w tym okresie jest zdolność przeżycia
i zachowania zakaźności , którą ułatwiają takie cechy jak:
-
Oporność na wysychanie-
np. laseczki tężca, zgorzeli gazowej, wąglika,
prątki gruźlicy, gronkowce;
-
Oporność na działanie preparatów dezynfekcyjnych
– np. prątki gruźlicy;
-
Oligotrofizm-skąpożywność-
większość pałeczek niefermentujących.

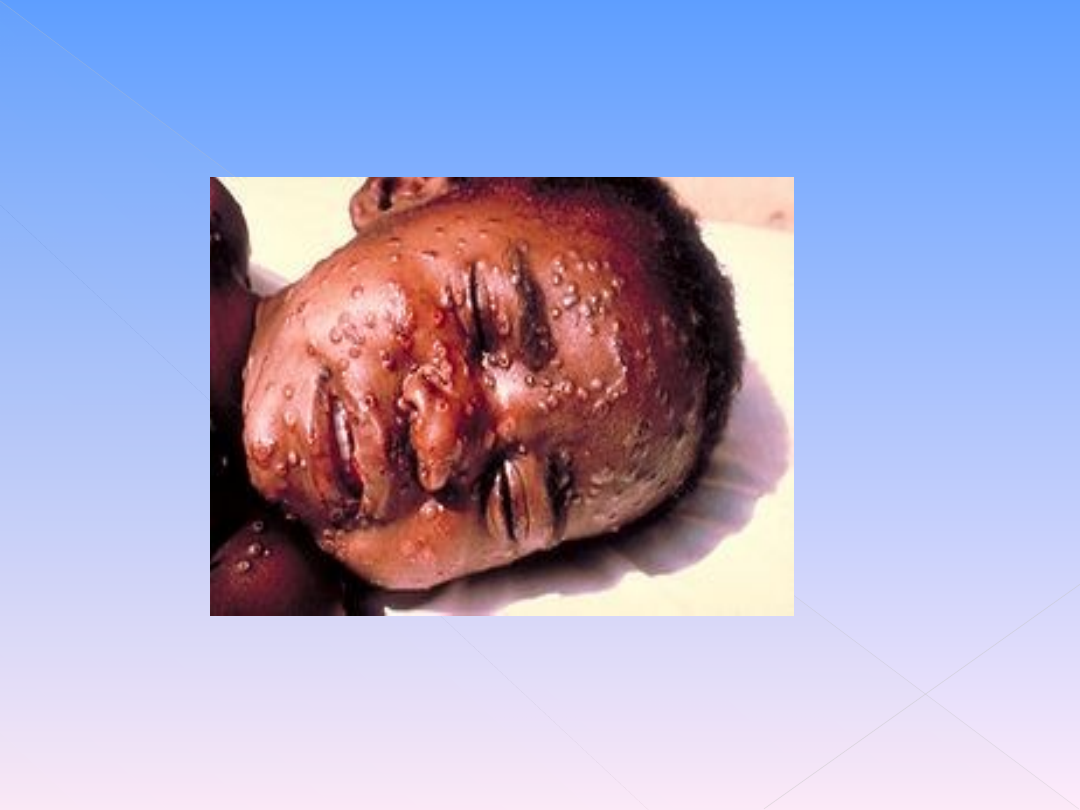
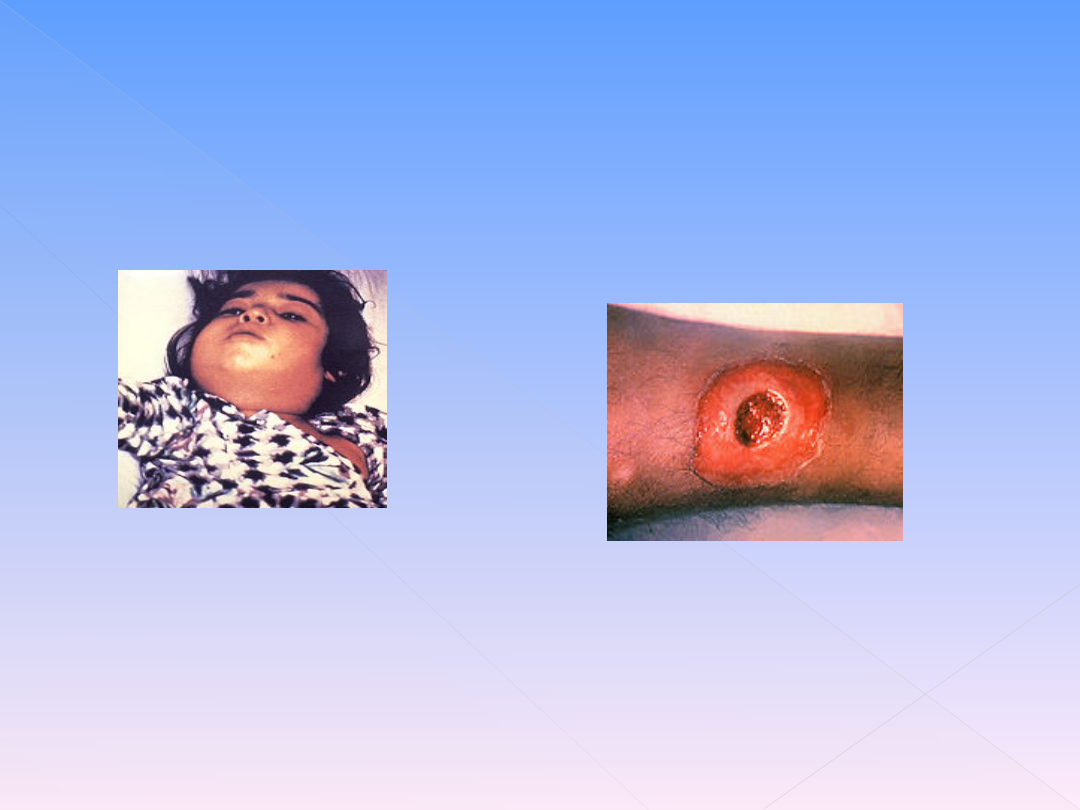
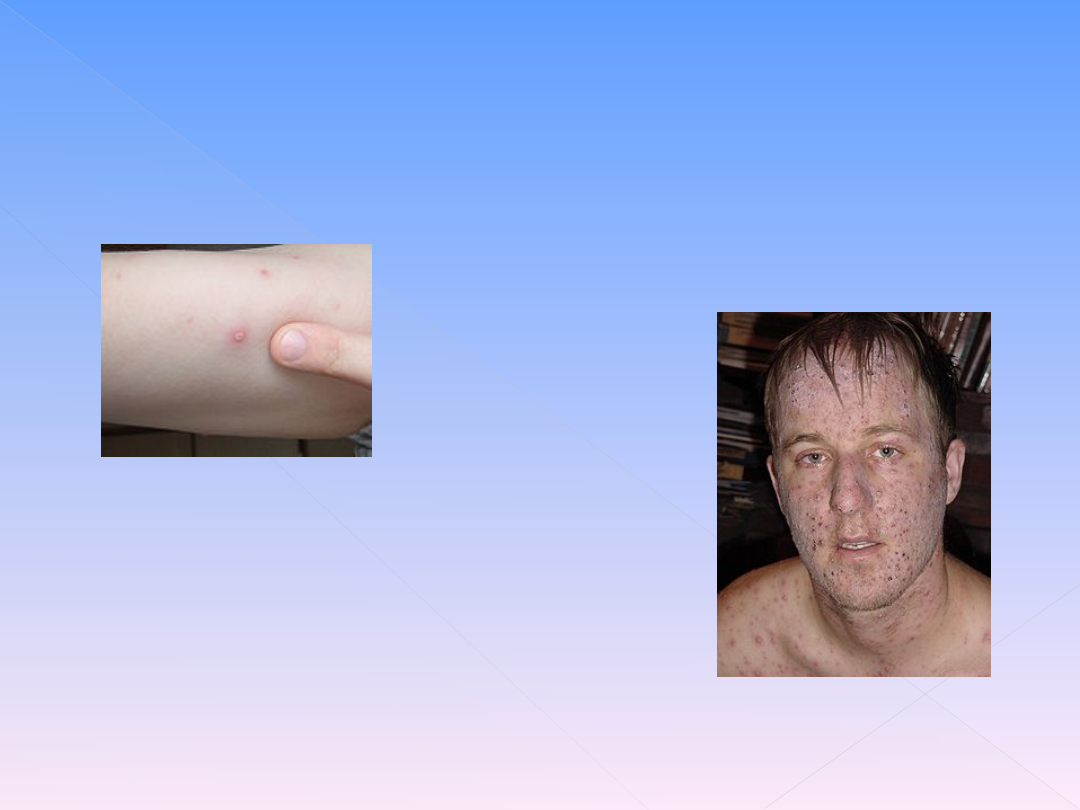
CHOROBA ZAKAŹNA-
CHOROBA ZAKAŹNA- to choroba, w której czynnikiem etiologicznym
są żywe mikroorganizmy ( bakterie, wirusy, grzyby ).
ZARAZKI-
ZARAZKI- to chorobotwórcze drobnoustroje – patogeny.
ZAKAŻENIE
ZAKAŻENIE- infekcja-to proces wniknięcia drobnoustrojów do
organizmu gospodarza i rozmnażania się w nim .
WROTA ZAKAŻENIA-
WROTA ZAKAŻENIA- miejsce wniknięcia chorobotwórczych
drobnoustrojów.
ZAKAŻENIE SZPITALNE-
ZAKAŻENIE SZPITALNE- zakażenie nabyte w szpitalu, jest to
zakażenie , które wystąpiło u pacjenta hospitalizowanego z innego
powodu, a ujawniło się w czasie pobytu w szpitalu lub po jego
opuszczeniu. Czynnik etiologiczny musi być potwierdzony
laboratoryjnie.
ŹRÓDŁO ZAKAŻENIA-
ŹRÓDŁO ZAKAŻENIA- jest to miejsce, w którym drobnoustroje się
znajdują, namnażają się i z którego mogą się wydostawać , aby
zakażać wrażliwe organizmy.

Źródła zakażenia mogą stanowić:
- Osoby chore;
- Nosiciele;- zdrowi i ozdrowieńcy;
-
Zwierzęta- chore i nosiciel;-
-
Zwłoki ludzi i zwierząt przez krótki czas po śmierci.
NOSICIELSTWO-
NOSICIELSTWO- stan równowagi immunologicznej między drobnoustrojem
i zakażonym organizmem, polegającej na tym, że drobnoustrój
namnaża się i jest wydalany na zewnątrz ale nie działa patogennie na
zakażony organizm. Taki organizm nie wykazujący objawów
chorobowych , ale wydalający nazywany jest NOSICIELEM.
Nosicieli można podzielić na:
1.
Zdrowych- takich , którzy nie chorowali, nie wykazują objawów
klinicznych choroby, ale można od nich wyizolować zarazki ,np. nosiciel
gronkowca złocistego;
2.
Ozdrowieńców- takich, którzy chorowali i wydzielają drobnoustroje w
okresie rekonwalescencji, np. po przebyciu duru brzusznego,
salmonelloz z kalem są wydalane pałeczki SALMONELLA;
3.
W zależności od długości okresu wydzielania drobnoustrojów
chorobotwórczych , nosicieli można podzielić na stałych i okresowych.

DROGI PRZENOSZENIA DROBNOUSTROJÓW CHOROBOTWÓRCZYCH:
DROGI PRZENOSZENIA DROBNOUSTROJÓW CHOROBOTWÓRCZYCH:
Przez powietrze-
Przez powietrze-
w naturalnym środowisku powietrze nie odgrywa
większej roli w przenoszeniu zarazków i rozwoju zakażenia. Wpływają na
to czynniki bakteriobójcze , jak działanie promieni nadfioletowych ,
promieniowanie słoneczne, wysychanie, nieodpowiednie środowisko
cieplne, rozcieńczanie, opadanie, itp. Inaczej przedstawia się sprawa w
pomieszczeniach zamkniętych , gdzie drobnoustroje chorobotwórcze
mogą znajdować się w większych ilościach. W pomieszczeniach
zamkniętych mogą znajdować się zarazki gruźlicy, błonicy, krztuśca,
grypy, odry i innych chorób wirusowych. Wrotami wejścia i wyjścia jest
układ oddechowy. Zarazki są wydalane na zewnątrz podczas kaszlu,
mówienia i kichania. Kropelki mogą być wdychane bezpośrednio do dróg
oddechowych człowieka zdrowego – na , mogą również opadać na
podłogę, ubrania, przedmioty użytkowe, itp.
Tutaj wysychają i przemieniają się w zakaźny pył i kurz. Podczas
chodzenia po pomieszczeniu , sprzątania zarazki unoszą się w powietrzu
i razem z pyłem mogą osiadać na rękach, twarzy, lub są
bezpośrednio wdychane przez drogi oddechowe. Jest to tzw.
zakażenie pyłowe .
OGNIWO I
OGNIWO II
OGNIWO III
górne drogi
oddechowe
chorego lub
nosiciela
-Krople z
zarazkami
unoszące się w
powietrzu
-Kurz
-Bielizna,
zabawki
-Górne drogi
oddechowe
człowieka
podatnego na
zakażenie
-Powierzchnia
błon śluzowych
Wrota wyjścia
zarazka
Wrota wejścia
zarazka

Przez wodę-
Przez wodę- woda na ogół nie jest dobrym środowiskiem dla życia
bakterii i wirusów. Żyją one w wodzie przeciętnie kilka dni, a w
sprzyjających warunkach do kilkudziesięciu , np. pałeczki duru
brzusznego, czerwonki, wirusy choroby Heinego-Medina – 2- 4 dni.
Drogą wodna mogą być również przenoszone wirusy , jaja lub
larwy pasożytów. Mogą one przebywać w wodzie przez dłuższy czas,
nie tracąc swojej żywotności. Wirusy i bakterie giną w chlorze.
Przez glebę-
Przez glebę- gleba uprawna narażona jest na zanieczyszczenia
wydalinami i wydzielinami chorych zwierząt i nosicieli. Szczególnie
narażone są gleby nawożone nawozem naturalnym- dur brzuszny
(pałeczki mogą przebywać w glebie kilka tygodni ), dur rzekomy,
czerwonka. Do zakażenia może dojść w wyniku spożywania nie
umytych warzyw typu; marchewka, ogórek, sałata, rzodkiew.
Częste występuje zakażenie wskutek wypłukania drobnoustrojów
chorobotwórczych z wodą deszczową i przedostawania się ich do
zbiorników wody do picia.

Innym mechanizmem zakażenia jest dostawanie się do gleby
drobnoustrojów chorobotwórczych wraz z kałem zwierząt
trawożernych ( tężec, zgorzel gazowa, wąglik). Mają one postać
zarodnikową , która może przetrwać w glebie nawet kilka lat-
człowiek zwykle zakaża się przez skaleczenie i zanieczyszczenie
ran zakażoną ziemią.
Gleba jest także nośnikiem chorób pasożytniczych – jajeczka
niektórych robaków , np. glista ludzka, włosogłówka tęgoryjca
dwunastnicy zachowują swoją zjadliwość przez kilka miesięcy.
Przez żywność-
Przez żywność- następuje po zjedzeniu pokarmów, w których
znajdują się drobnoustroje chorobotwórcze. W organizmie
rozmnażają się one na błonach śluzowych przewodu
pokarmowego- głównie jelito.
Do najczęstszych przyczyn powstania zachorowania zaliczyć
można produkty spożywcze takie jak: mleko, mięso , jarzyny,
owoce, chleb.

Mleko może być zakażone:
-
Bezpośrednio od zwierzęcia – gruźlica, brucelloza, ropne zapalenie
wymion;
-
W trakcie transportu;
-
W trakcie obróbki;
-
W trakcie sprzedaży.
Choroby szerzące się za pośrednictwem mleka to: dur, brzuszny, dur
rzekomy, czerwonka bakteryjna.
Istotną rolę odgrywają też przetwory mleczne: lody, śmietanki.
Głowna przyczyną powstawania chorób szerzących się drogą
pokarmową są najczęściej zakażone ręce i złe warunki sanitarno-
bytowe i dlatego nazywane są chorobami BRUDNYCH RĄK.
Mięso może ulec zakażeniu jeszcze za życia zwierząt- po dokonaniu
uboju niezbędne są badania. Zakażone mięso powoduje takie choroby
jak brucelozę i wąglik i zatrucia bakteriami z grupy Salmonella.
Niektóre rodzaje mięsa przechowują pasożyty: np. wągry czyli larwy
tasiemca

Nieuzbrojonego, który w organizmie człowieka rozwija się w dorosłą
postać tasiemca. W wieprzowinie może bytować tasiemiec uzbrojony,
włosień kręty. Natomiast mięso przetworzone, w konserwie może
wywołać zatrucie pokarmowe za sprawą laseczki jadu kiełbasianego.
Zakażenia pokarmowe mogą być spowodowane też przez gryzonie i
owady. NP. muchy przenoszą na swoich odnóżach, skrzydłach
narządzie gębowym, tułowiu drobnoustroje chorobotwórcze z wydalin
ludzi lub zwierząt.
przez przenosicieli biologicznych-
przez przenosicieli biologicznych- jest nim żywy organizm.
Przenosiciel biologiczny ( żywiciel przejściowy) pobiera
drobnoustroje chorobotwórcze od chorego człowieka i przekazuje je
człowiekowi zdrowemu ( żywiciel ostateczny). Drobnoustrój dostając
się do organizmu żywiciela przejściowego przechodzi odpowiednie
etapy rozwojowe i dopiero wtedy może zarażać. W wielu jednostkach
chorobowych przenosiciel biologiczny jest niezbędnym ogniwem w
łańcuchu epidemiologicznym krążenia drobnoustroju
chorobotwórczego w organizmie.

KOMARY-
KOMARY-
zimnica, okres wylęgania 8-21 dni- napady gorączki co 4
dni. Zapłodniona samica jednorazowo składa 150-300 jaj, w ciągu
1 lata powtarza to 5-6 razy. Cykl rozwojowy trwa 2-3 tyg. Samce
żywią się sokami roślin, komarzyce są zoofilne – żywią się krwią
zwierząt i antropofilne- krwią ludzi.
WSZY-
WSZY-
odzieżowa, głowowa, łonowa. Antropofilne. Choroby przenosi
przede wszystkim wesz odzieżowa. Przenosi RIKETSJE , które
wywołują dur plamisty i dur powrotny. Bytuje w szwach odzieży ,
gdzie samica składa dziennie 2-12 jajeczek. Okres życia wynosi
40-45 dni. Odżywia się krwią człowieka 2-3 razy dziennie. Wesz
ulega zakażeniu riketsjami po ukłuci i wessaniu krwi człowieka
chorego na dur plamisty. Riketsje dostają się do jelita wszy, gdzie
rozmnażają się i wnikają do komórek nabłonkowych jelita.
Następnie komórki nabłonka ulegają złuszczeniu , dostają się do
jelita wszy i wraz
z odchodami w czasie nakłucia ciała przenoszą się do człowieka.

Samo nakłucie nie powoduje zakażenia, dopiero człowiek
rozdrapuje ranę i wciera odchody wszy do uszkodzonego
naskórka.
Wesz głowowa- koltun; powstawał na skutek ukąszenia wszy w głowę i
następnie drapania tego miejsca brudnymi palcami. Powstawało
ropne zakażenie skory , wydzielina ropna zlepiała włosy. Obcinanie i
palenie wlosów jest jedyną metodą.
Wesz łonowa- nie mają większego znaczenia epidemiologicznego.
Pchły-
Pchły-
składają jaja poza żywicielem , najczęściej w szparach podłóg,
w kurzu . Obecnie pchły nie odgrywają większej roli epidemiologicznej.
Pchły szczurze przenoszą na człowieka zarazki dżumy.
Kleszcze-
Kleszcze-
żyją ok. 7 lat. Przenoszą np. brucellozę, salmonellozę,
kleszczowe zapalenie mózgu, riketsjozę.
Karaluchy-
Karaluchy-
czarne i rude- prusaki. Zyją ok. 100-130 dni.
Zanieczyszczają i zarażają produkty żywnościowe. Należy usuwać
resztki pożywienia, szczelnie zamykać produkty żywnościowe.
Można je wytępić w temp. – 10.

Muchy-
Muchy-
jednorazowo 150 jaj, najczęściej składa je w nawozach,
nieczystościach, zepsutym mięsie. Z jaj wylęgają się larwy, a
następnie w ziemi poczwarki i po ok. 20 dniach przy temp. 20 °C
wychodzą na powierzchnię dorosłe muchy. Żyją do kilku tygodni,
odbywają loty do ok.1,5 km. Przenoszą pałeczki duru
brzusznego , durów rzekomych, czerwonki, przecinkowca cholery.

CHOROBA ZAKAŻNA-
to choroba, w której czynnikiem
etiologicznym są żywe mikroorganizmy ( bakterie, wirusy,
grzyby )
ZARAZAKI-
chorobotwórcze drobnoustroje.
Zakażenie-
proces wtargnięcia i rozmnażania zarazków do
organizmu gospodarza.
OKRES INKUBACJI-
( okres wylęgania) czas od wniknięcia zarazka
do wystąpienia pierwszych objawów chorobowych. Jest on
charakterystyczny dla danej jednostki chorobowej. Krótki okres
jest charakterystyczny dla ostrych chorób infekcyjnych, długi np.
wirusowe zapalenie wątroby.
Łańcuch epidemiologiczny-
źródło zakażenia i drogi przenoszenia
się zarazków do wrót zakażeń. W celu jego przerwania stosowane
są zabiegi sanityzacji – mycie i sprzątanie ; dezynfekcji-
odkażanie; dezynsekcji- niszczenie owadów i deratyzacji-
niszczenie gryzoni.

KOLONIZACJA
- jest to zasiedlenie powierzchni skóry i błon
śluzowych organizmu człowieka przez mikroorganizmy. Sam stan
kolonizacji jest bezobjawowy , z reguły nie wpływa negatywnie na
makroustrój, niekiedy jednak może być on pierwszym etapem
infekcji.
PATOGENY
- to drobnoustroje zdolne do wywołania procesu
chorobowego.
SAPROFITY-
to bakterie, wirusy i grzyby niewywołujące zakażeń.
ZAKAŻENIA BEZOBJAWOWE-
jest to infekcja , w której zakażenie
przebiega w sposób niezauważalny i jest wykrywana na
podstawie przeprowadzanych badań laboratoryjnych.
ZAKAŻENIE OSTRE-
charakteryzuje się gwałtownym początkiem i
szybkim przebiegiem, np. świnka, wiatrówka.
ZAKAŻENIE PRZEWLEKŁE-
ma wolny początek i trwa długo, np.
gruźlica.

ZAKAŻENIA LATENTNE-
charakteryzuje się długotrwałą faza
bezobjawową , w czasie której wirus pozostaje w stanie uśpienia ,
np. w zwojach nerwowych. Reaktywacja jest wynikiem działania
nieswoistych bodźców , np. stres, słońce, przepracowanie.
Do tej grupy zaliczyć można zakażenia wirusami Herpes, opryszczka
pospolita.
ZAKAŻENIA OPORTUNISTYCZNE-
występują u pacjentów z
wrodzonym lub nabytym niedoborem odporności

CHOROBY ZAKAŹNE
mogą występować jako :
1.
Pojedyncze zachorowania- przypadki sporadyczne;
2.
Masowe-
EPIDEMIA
- jest to wyraźny wzrost zachorowań na dana
chorobę w określonym czasie i na określonym terenie . Liczba
przypadków tu nie jest określona, np. w Polsce 100 przypadków
grypy nie jest uznane za epidemię , ale już 2 zachorowania na
„ ptasia grypę”. Chorzy wraz z ich najbliższym otoczeniem są
określani jako ognisko epidemii.
3.
Pandemia
- jest to epidemia obejmująca kilka krajów lub
jednocześnie, np. HIV.
4.
Endemia
- okresowe lub stałe występowanie chorób zakaźnych w
danej miejscowości .

Ze względu na mechanizm szerzenia się zakażeń wyróżnia się 2
rodzaje epidemii :
I.
Punktowa-
zakażenia pochodzą z jednego , wspólnego źródła
zakażenia, np. epidemie mleczne.
II.
Progresywna
- zakażenia pochodzą z różnych źródeł i szerzą się
bezpośrednio z osoby chorej na wrażliwą lub przez przenosiciela.
Kordon sanitarny
– jest tworzony w celu całkowitego odizolowania
populacji ludzi przebywających na obszarach epidemicznych od
ludzi zdrowych . Jest tworzony w przypadku szczególnie
zaraźliwych i niebezpiecznych chorób : dżuma, cholera, dur
plamisty.
Kwarantanna
- obowiązkowe odosobnienie i obserwacja przez czas
nie krótszy niż okres wylęgania danej choroby. Objęte są osoby i
zwierzęta powracające z terenów endemicznych lub
epidemiologicznych zachorowań.

Podstawą ochrony makroustroju przed zakażeniem są
nieswoiste i swoiste mechanizmy obronne, które
zapewniają także stan równowagi w relacji z florą
fizjologiczną.
Nieswoiste mechanizmy obronne są mało precyzyjne, reagują
jednak natychmiast na obecność patogenów, stąd stanowią
pierwszą linie obrony.
Swoiste mechanizmy obronne , powstając w odpowiedzi na
określone antygeny – substancje obce, działają wybiórczo i
precyzyjnie , ale uzyskiwanie efektów ich aktywacji wymaga
określonego czasu. Jedynie odpowiedź wtórna – na ponowny
kontakt z tym samym antygenem , jest szybka, ze względu na
istnienie pamięci immunologicznej.
ODPORNOŚĆ na zakażenie może być:
1.
Wrodzona- dotyczy to odporności nieswoistej;
2.
Nabyta- w sposób bierny naturalny;

3.
Bierny sztuczny- podanie gotowych przeciwciał;
4.
Czynny naturalny – zakażenie;
5.
Czynny sztuczny- szczepionki.
ODPORNOŚĆ SWOISTA BIERNA – jest ograniczona czasowo, co
wynika z faktu określonej żywotności otrzymywanych , gotowych
przeciwciał.
- Naturalna – powstaje na wskutek przechodzenia przeciwciał przez
łożysko lub przekazania ich dziecku wraz z mlekiem matki.
Obecność matczynych przeciwciał chroni dziecko przed infekcjami
w pierwszym okresie życia. Odporność uzyskana od matki chroni
dziecko przed wirusami np. odry przez 4-6 miesięcy życia.
- sztuczna- jest efektem podania gotowych przeciwciał i ma za
zadanie ochronę osób wrażliwych na zakażenie, w sytuacji
narażenia ich na infekcję. Dotyczy to osób, u których czas jaki
upłynął od podania szczepionki jest zbyt krótki na wytworzenie
własnej odporności.

ODPORNOŚĆ SWOISTA CZYNNA-. Nabywa organizm w sposób
naturalny, np. po przebyciu choroby zakaźnej bezobjawowo lub
o znanym przebiegu klinicznym. Odporność taka może być
dożywotnia ( np. po przechorowaniu odry) lub długotrwała( po
przechorowaniu duru brzusznego) lub krótkotrwała ( po
przechorowaniu grypy ).
Odporność czynną organizmu można nabyć w sposób sztuczny,
po podaniu szczepionki. Po 2 tygodniach od szczepienia
następuje wytworzenie się swoistej odporności. Istnieją różne
sposoby przygotowania szczepionek. Mogą one zawierać: zabite
bakterie lub wirusy, unieczynnione bakterie, w niektórych
przypadkach żywe, ale osłabione bakterie lub wirusy.

NIESWOISTE MECHANIZMY OBRONNE:
miejscowe i układowe.
MIEJSCOWE- są związane z anatomiczną budową , fizjologiczną
aktywnością organizmu, niekorzystnymi warunkami oraz
obecnością niespecyficznych substancji o właściwościach
antybakteryjnych.
1.
Skóra i błona śluzowa- mechaniczna bariera dla drobnoustrojów.
W wyniku obecności kwasu mlekowego i kwasów tłuszczowych
wytwarzanych przez gruczoły potowe i łojowe, na powierzchni
skóry utrzymane jest niskie pH działające bakteriobójczo i
grzybostatycznie. Kolonizacja skóry florą naturalną ogranicza
penetrację i wzrost bakterii. Efektywność mechanizmów
obronnych zależy od odżywienia i czynności gruczołów
dokrewnych i wieku.

2.
Nabłonek migawkowy układu oddechowego- aktywnie usuwa
cząstki, które wtargnęły do dróg oddechowych. Drobnoustroje są
zatrzymywane przez śluz i wydalane z dróg oddechowych w
wyniku kaszlu i kichania.
3.
Pasaż jelitowy- zapobiega nadmiernemu namnażaniu się
drobnoustrojów na błonie śluzowej jelita.
4.
Przepływ moczu- mechanicznie usuwa drobnoustroje kolonizujące
się w okolicy ujścia cewki moczowej drogą wstępującą.
5.
Niskie pH – żołądka i pochwy hamuje wzrost drobnoustrojów,
ponieważ większość preferuje pH obojętne.
6.
Lizozym- obecny głównie w łzach, ślinie, pocie, niszczy
PEPTYDOGLIKAN ( składnik ściany komórkowej bakterii).

UKŁADOWE- oparte są na nieswoistej biochemicznej i komórkowej
reakcji na obecność antygenu a ich aktywność jest często
integralną częścią swoistej odpowiedzi immunologicznej.
1.
Fagocytoza, pinocytoza- polega na pochłanianiu i degradacji
mikroorganizmów.
2.
Naturalne komórki bójcze- NK- to duże limfocyty ziarniste , które
eliminują komórki zakażone wirusami lub wewnątrzkomórkowymi
bakteriami.
3.
Układ dopełniacza- układ złożony z 28 białek.
4.
Komórki pomocnicze kontrolujące stan zapalny- są
odpowiedzialne za przyciąganie leukocytów i innych czynników
odporności do miejsca zakażenia.
5.
Gorączka – hamuje replikację czynnika zakaźnego.
6.
Interferony- chronią zdrowe komórki przed wniknięciem wirusów.

SWOISTE MECHANIZMY OBRONNE –
układ odpornościowy
umożliwia rozpoznanie antygenu i jego zniszczenie w wyniku
wytwarzania odpowiedzi immunologicznej. Ponowny kontakt z
tym samym antygenem prowadzi do przyspieszonej i
jednocześnie zwiększonej odpowiedzi, a reakcja ta jest wynikiem
istnienia pamięci immunologicznej. Uwarunkowanej obecnością
limfocytów pamięci B i T.
Układ immunologiczny jest złożonym systemem w skład, którego
wchodzą :
-
narządy- grasica, szpik, grudki limfatyczne, migdałki, wyrostek
robaczkowy, węzły limfatyczne, śledziona;
-
Naczynia limfatyczne;
-
Limfocyty krążące.

SZCZEPIONKI
1.
Szczepienia należą do najbardziej skutecznych metod
zapobiegania chorobom zakaźnym.
2.
Na liście dostępnych interwencji medycznych,
uszeregowanych wg. wyników analizy „koszty –
skuteczność”, szczepionki znalazły się na pierwszym
miejscu.
3.
Szczepienie polega na wprowadzeniu do organizmu
preparatu zawierającego antygen pochodzący z patogenu, w
celu wytworzenia odporności humoralnej lub/i komórkowej.
PODZIAŁ SZCZEPIONEK:
1.
Szczepionki swoiste- zapobiegające konkretnym chorobom
( wścieklizna, wzw B);
2.
Szczepionki nieswoiste – zwiększające poziom ogólnej
odporności ( np. Luivac, Panodina)

SZCZEPIONKI STAREJ GENERACJI
1.
Szczepionki zawierające żywe atenuowane drobnoustroje-
szczep szczepionkowy uzyskiwany jest na drodze atenuacji
( proces odzjadliwienia) w wyniku hodowli drobnoustrojów w
środowisku odmiennym od naturalnego. Przykładem takiej
szczepionki jest BCG – przeciw gruźlicy, Sabina – przeciw
poliomyelitis, MMR- przeciw śwince, odrze i różyczce.
2.
Szczepionki zawierające inaktywowane drobnoustroje –
szczepionki zawierają drobnoustroje inaktywowane ( zabite- całe
lub fragmenty) termicznie lub chemicznie, wywołują zwykle
odpowiedź typu humoralnego a efekt obserwowany jest dopiero
po kilkakrotnym podaniu. Do tej grupy należą: szczepionka
przeciw ksztuścowi( DiTePer), przeciw poliomyelitis ( Salka),
przeciw wściekliźnie, grypie, zapaleniu wątroby typu A.

SZCZEPIONKI przygotowywane dla określonego pacjenta z
jego własnych odpowiedzialnych za infekcję szczepów to
autoszczepionki; najczęściej są stosowane u pacjentów
z przewlekłymi infekcjami gronkowcowymi
i trądzikiem młodzieńczym.
3.
Szczepionki podkjednostkowe – szczepionki zawierają
oczyszczone produkty drobnoustrojów: np. wielocukry
otoczkowe ( dwoinka zapalenia płuc, meningokoki).
4.
Toksoid – inaktywowana zwykle formaliną egzotoksyna
( błonicza, tężcowa).

SZCZEPIONKI NOWEJ GENERACJI
1. Szczepionki zawierające żywe atenuowane drobnoustroje –
atenuacja w tym przypadku jest wynikiem ściśle
określonej mutacji . Szczepionki takie są stosowane w
profilaktyce zakażeń Salmonella typhi – dur brzuszny oraz
Vibrio cholerae ( cholera).

GRYPA- Sezon szczepień rozpoczyna się od września.
Szczepienie na dany sezon jest jednorazowe dla dorosłych i dzieci
powyżej 6 r.ż.
Dzieci w wieku od 7 miesiąca życia do 6 lat szczepione pierwszy
raz w życiu wymagają powtórzenia dawki.
Szczyt zachorowań w Polsce notuje się od stycznia do kwietnia.
Zakaźność grypy jest bardzo wysoka, dlatego choroba
rozprzestrzenia się szczególnie szybko w skupiskach ludzi takich
jak: przedsiębiorstwa i duże zakłady pracy, przedszkola, szkoły,
szpitale, środki transportu, zakłady usługowe i punkty handlowe.
Współistnienie przewlekłych chorób układu oddechowego lub
układu krążenia zwiększa ryzyko śmierci w wyniku infekcji
grypowej 40-krotnie, niezależnie od wieku pacjenta.

Najskuteczniejszym sposobem ochrony przed grypą jest
szczepienie Szczepionka zawiera 3 podtypy wirusa co roku
uaktualnione zgodnie z rekomendacjami Światowej Organizacji
Zdrowia.
Nie można zachorować na grypę w wyniku podania szczepionki.
Szczepionka zawiera zabite wirusy bądź ich składowe.
Odporność po szczepieniu powstaje już po 7 dniach.
Na skuteczność szczepień nie ma wpływu powtarzanie ich co
roku.

Minister Zdrowia zaleca szczepienie przeciwko grypie:
ze względów klinicznych:
›
osobom w podeszłym wieku,
›
osobom przewlekle chorym,
›
głównie ze schorzeniami układu oddechowego,
›
krążenia,
›
nerek,
›
cukrzycą,
ze względów epidemiologicznych:
›
pracownikom służby zdrowia, szkolnictwa, handlu, transportu,
budownictwa,
›
pracującym na otwartej przestrzeni i narażonym na kontakty z
dużą liczbą ludzi.

ODPORNOŚĆ POSZCZEPIENNA
Odporność poszczepienna jest odpornością czynną, tzn. po
immunizacji antygenem w organizmie biorcy powstają
przeciwciała; inaczej niż w przypadku podania gotowych
przeciwciał w postaci surowicy (odporność bierna).
Odporność poszczepienna utrzymuje się od kilku tygodni do kilku
lat, w zależności od:
rodzaju szczepionki (atenuowana, żywa, zabita),
ilości przebytych szczepień (rewakcynacja),
stanu ogólnego biorcy w chwili szczepienia (zarobaczenie,
infekcje, kondycja), itp.

DROGI PODANIA SZCZEPIONEK
Większość szczepionek podawana jest w postaci zastrzyku, lecz
są także takie, które aplikuje się doustnie (przeciw poliomyelitis).
Można szczepić drogą wziewną – rozpylając szczepionkę do nosa
(przeciw grypie).
Przeciwko ospie prawdziwej szczepiono (do 1980 roku, aktualnie
nie są prowadzone powszechne szczepienia) przy pomocy
skaryfikatora, czyli przyrządu do zadraśnięcia naskórka
(skaryfikacji) lub cienkiej igły, którą uciskano wielokrotnie
powierzchnię skóry.

PRZECIWWSKAZANIA DO SZCZEPIEŃ
zaburzenia odporności przy szczepionkach atenuowanych – ale
nie zakażenie HIV
ostre choroby zakaźne
ostre choroby z temp. > 38–38,5°C
okres zaostrzenia choroby przewlekłej
alergie na składniki szczepionki
ciąża (dotyczy głównie pierwszego trymestru, przede wszystkim
szczepionki atenuowane, głównie przeciw różyczce)

1796 Ospa prawdziwa
1882 wścieklizna
1890 tężec, błonica
1892 cholera
1897 dżuma
1926 krztusiec
1927 gruźlica
1932 żółta febra
1945 grypa
1952 polio
1964 odra
1967 świnka
1970 różyczka
1974 ospa wietrzna
1978 zapalenie opon mózgowych
1981 wirusowe zapalenie wątroby typu B – HBV
1985 bakteryjne zapalenie opon mózgowo-rdzeniowych
1992 wirusowe zapalenie wątroby typu A– HAV
1998 borelioza (później wycofana z powodu objawów ubocznych)

KALENDARZ SZCZEPIEŃ to zbiór zaleceń specjalistów
chorób zakaźnych, ustalany jest przez Główny Inspektorat
Sanitarny, a zatwierdzony przez Ministerstwo Zdrowia i
publikowany jest jako Program Szczepień Ochronnych i
zawiera następujące pozycje:
szczepienia obowiązkowe – kalendarz szczepień
(finansowane ze środków publicznych, czyli bezpłatne)
›
szczepienia obowiązkowe dzieci i młodzieży według
wieku
›
szczepienia obowiązkowe osób narażonych w sposób
szczególny na zakażenie
szczepienia zalecane – niefinansowane ze środków
znajdujących się w budżecie Ministra Zdrowia
informacje uzupełniające
Jest publikowany corocznie, jako obowiązujący na
terenie Rzeczypospolitej Polskiej.


WYKRYWANIE ŹRÓDŁA ZAKAŻENIA
WYKRYWANIE ŹRÓDŁA ZAKAŻENIA
Wykrycie źródła zakażenia wymaga stosowania różnorodnych metod:
-
Zebranie wywiadu epidemiologicznego;
-
Rozpoznanie choroby- dokonuje tego lekarz na podstawie
typowych objawów, czyli obrazu klinicznego;
-
Izolacja chorych- w szpitalach zakaźnych lub w domu.
W specyficznych przypadkach stosuje się kwarantannę. W
Polsce istnieje obowiązek zgłaszania i rejestracji chorób
zakaźnych
( w stacjach sanitarno-epidemiologicznych lub wydziale zdrowia).
W przypadku zwierząt hodowlanych stosuje się też kwarantannę
i izolację.
W stosunku do dzikich zwierząt przeprowadza się tzw. polowanie
sanitarne.

NISZCZENIE DRÓG I CZYNNIKÓW ZAKAŻENIA.
NISZCZENIE DRÓG I CZYNNIKÓW ZAKAŻENIA.
Rozróżnia się kilka metod niszczenia drobnoustrojów chorobotwórczych.
Do nich należą:oczyszczanie, dezynfekcja, dezynsekcja, sterylizacja,
deratyzacja, sanityzacja, i inne.
A.
A.
DEZYNFEKCJA
DEZYNFEKCJA
-
( łac. dis,inficio) – oznacza odkażanie. Jest
sposobem walki z drobnoustrojami za pomocą środków chemicznych
i mechanicznego usuwania zarazków- fizycznych.
Zasadniczym celem czynności dezynfekcyjnych jest przerwanie drogi
szerzenia się zarazków ze źródła zakażenia na osobniki zdrowe.
Ważnym celem jest zabicie jak największej liczby drobnoustrojów.
Proces dezynfekcji można przeprowadzić stosując metody :
1.
FIZYCZNE
- promieniowanie nadfioletowe, ultradźwięki, filtracja.
Promieniowanie nadfioletowe UV- bakteriobójcza aktywność
promieni zależy od odporności drobnoustrojów i czynników
środowiskowych- temperatura, wilgotność, ciśnienie, gęstość,
współczynnik odbicia fal.

Decydujące znaczenie ma długość fal. Promieniowanie UV nie przenika w
głąb materiałów. Płyny są półprzepuszczalne, natomiast ciała stałe
wchłaniają energię promieniowania w warstwach powierzchniowych.
Lampy bakteriobójcze są stosowane do eliminacji drobnoustrojów
przenoszonych drogą powietrzną.
Najwyższa skuteczność promieniowania UV jest w temperaturze
27-40 ºC przy wilgotności względnej powietrza około 65%.Ważny jest
sposób usytuowania lampy, umożliwiające całkowite prześwietlenie
powietrza lub objęciem zasięgiem całej odkażonej powierzchni.
Intensywność promieniowania maleje wraz z kwadratem odległości
Światło emitowane z lampy nie świadczy o jej aktywności
bakteriobójczej.
Prawidłowe użytkowanie promiennika wymaga kontroli czasu eksploatacji-
rejestr czasu pracy, czas podawany przez producenta należy uważać
jako maksymalny.
Lampy powinny być oczyszczone, ponieważ kurz pochłania znaczne ilości
promieniowania i zmniejsza wydajność urządzenia.
ULTRADŹWIĘKI- myjnie do narzędzi laparoskopowych. Energia
ultradźwiękowa przenika przez każdy materiał usuwając
zanieczyszczenia.

2.
TERMICZNE-
wysoka temperatura. Jest to metoda skuteczna,
nietoksyczna, nie pozostawiająca zanieczyszczeń, łatwa do kontroli.
Ciepło w postaci wrzącej wody lub pary wodnej w ciśnieniu
atmosferycznym pozwala na selektywne niszczenie drobnoustrojów
w zależności od zastosowania parametrów temperatury i czasu
działania.
Pasteryzacja- jest to postępowanie mające na celu eliminowanie
drobnoustrojów w płynach. Polega na ogrzaniu płynu do
temperatury 65ºC przez 30 minut. Stosuje się najczęściej w
stosunku do mleka, soków, wina. Np. mleko- w procesie tym giną
bakterie w tym szczepy patogenne takie jak Brucelloza, Salmonella,
prątki gruźlicy i inne. W przemyśle stosuje się też szybką
pasteryzację – temp. 72ºC na 15-30 s. i szybkie ochładzanie- ma
na celu zahamowanie rozpadu cennych składników, np. witamin.
Pierwszy tę metodę zastosował L. Pasteur przy wytwarzaniu
win oraz w przygotowywaniu płynnych pożywek
bakteryjnych- bulion.

2.
TYNDALIZACJA- jest to pasteryzacja przeprowadzana raz
dziennie przez trzy kolejne dni. Zastępuje sterylizację
płynów i produktów wrażliwych na wyższe temperatury,
Tyndalizacji poddaje się konserwy roślinne i mięsne,
niektóre pożywki bakteryjne i płyny lecznicze. Nazwa
procesu pochodzi od angielskiego fizyka John’a Tyndall’a.
3.
DEKOKTACJA- jest to proces niszczenia drobnoustrojów poprzez
działanie wrzącej wody lub pary wodnej w normalnym ciśnieniu
atmosferycznym przez 15-20 min. Gina tylko postacie
wegetatywne drobnoustrojów. Proces ten zastępuje sterylizacje
sprzętu medycznego i płynów leczniczych. Stosowany jest w
przemyśle mleczarskim, fermentacyjnym, piwowarskim i w
wytwarzaniu półproduktów spożywczych.
4.
GOTOWANIE- jest to proces eliminacji drobnoustrojów w
temperaturze 100ºC . Gotowanie przez 25 minut niszczy postacie
wegetatywne wszystkich drobnoustrojów.

5.
WYPARZANIE WODĄ- w temperaturze 100ºC zmniejsza liczbę
drobnoustrojów. Dezynfekcję wrzącą wodą – parą przeprowadza się w
naczyniach zamkniętych, zaopatrzonych w perforowany wkład.
Do dezynfekcji termicznej można stosować:
1.
Dezynfektor termiczny- do kuchni mlecznej z programem
pasteryzacji, które mogą być też wykorzystywane do mycia butelek i
innych przedmiotów.
2.
Laboratoryjne myjnie-dezynfektory- urządzenia z różnego
rodzaju wózkami wsadowymi do mycia butelek, pipet, kolb.
3.
Myjnie basenów- do opróżniania, mycia i dezynfekcji basenów,
kaczek, ssaków.
4.
Mechaniczne myjnie- dezynfektory- do mycia i dezynfekcji
narzędzi chirurgicznych, sprzętu anestezjologicznego oraz sprzętu o
skomplikowanej budowie. ( 93º 10min.)
Atuty: kontrolowanie skuteczności za pomocą testów
chemicznych.

3.
TERMICZNO-CHEMICZNA-
jest to metoda, która ma zastosowanie do
dezynfekcji sprzętu termolabilnego , np. endoskopy.
W temperaturze 60ºC przy użyciu chemicznego preparatu uzyskiwany
jest efekt bakteriobójczy, grzybobójczy, prątkobójczy, wirusobójcze.
Komory dezynfekcyjne są to specjalistyczne urządzenia do dezynfekcji
termiczno-chemicznej takich przedmiotów jak: koce, materace, łóżka ,
sprzęt ortopedyczny, ubrania, meble.
Komory parowo-formalinowe- metoda z wyboru, w przypadku przedmiotów
wykonanych z tworzyw ulegających zniszczeniu
w temp. Powyżej 100ºC.
4.
CHEMICZNA-
polega na stosowaniu chemicznych substancji
inaktywujących drobnoustroje. Metodę tę stosuje się w przypadku
niemożliwości wykorzystania innych metod.
Stosuje się środki zatwierdzone przez Państwowy Zakład Higieny.”Zasady
bezpiecznego stosowania preparatów dezynfekcyjnych” reguluje
Komunikat Głównego Inspektora Sanitarnego z dn. 27 września 1996r.

Cechy idealnego preparatu dezynfekcyjnego.
Idealny preparat dezynfekcyjny to taki, który:
-
Eliminuje niepożądane drobnoustroje;
-
Utrzymuje aktywność w obecności substancji organicznych ( ropa,
krew, białka )i innych ( detergenty, mydła) oraz niezależnie od
jakości wody używanej do przygotowania roztworu;
-
Jest skuteczny w stężeniach , które są limitowane względami
organizacyjnymi( krótki czas działania);
-
Nie indukuje oporności;
-
Jest trwały w postaci preparatu stężonego i roztworu użytkowego;
-
Dobrze rozpuszcza się w wodzie wodociągowej;
-
Nie niszczy dezynfekowanych powierzchni;
-
Nie jest toksyczny dla ludzi i środowiska;
-
Nie posiada przykrego zapachu;
-
Jest akceptowany ze względów ekonomicznych.

GŁÓWNE GRUPY CHEMICZNE ŚRODKÓW DEZYNFEKCYJNYCH .
1.
ZWIĄZKI FENOLOWE-
Pochodne smoły pogazowej. Preparaty z tej
grupy są stosowane do dezynfekcji otoczenia. Roztwór użytkowy dla
przedmiotów nie zanieczyszczonych organicznie wynosi 1,5-2%; dla
zanieczyszczonych 5%. Środki: LIZOL R, SEPTYL R. Nie mogą być
stosowane do dezynfekcji sprzętu mającego kontakt z błonami
śluzowymi i skórą, powierzchni mających kontakt z pożywieniem i w
oddziałach noworodkowych.
2.
PREPARATY ZAWIERAJĄCE CHLOR-
czynnikiem aktywnym jest
ulatniający się chlor. Najczęściej używanymi środkami z tej grupy są
podchloryny: w postaci płynnej – ACE, DOMESTOS, CLOROX,JAVEL; w
postaci stałej- PODCHLORN WAPNIA, NaDCC; oraz w postaci tabletek
z NaDCC np. PRESEPT. CHLORIZOL.
Preparaty z tej grupy stosowane są do uzdatniania wody, do dezynfekcji
powierzchni twardych( wanny, umywalki). Są środkami z wyboru do
dezynfekcji otoczenia po rozlaniu się krwi lub innych płynów
ustrojowych. Stosuje się je także do dezynfekcji bielizny szpitalnej i
odpadów klinicznych.

3.
ALDEHYDY
- środki o działaniu sterylizującym. W preparatach zawarte
są głównie: aldehyd mrówkowy, glikosal oraz aldehyd glutarowy.
Aldehyd mrówkowy- jest silną trucizna. Używany do dezynfekcji
w postaci pary w specjalnych komorach i do dezynfekcji pomieszczeń,
w których izolowano chorych na bardzo niebezpieczne choroby
zakaźne ( wyjątkowe sytuacje po uzyskaniu specjalnego pozwolenia
od Zespołu ds. Zakażeń Szpitalnych, wykonują tylko odpowiednio
przeszkolone osoby).
Aldehyd glutarowy- do materiałów medycznych wykonanych
z tworzyw sztucznych. Najczęściej stosuje się2% roztwór. Jest
składnikiem wielu preparatów do dezynfekcji narzędzi.
4.
KWAS NADOCTOWY-
związek o właściwościach sterylizujących. Zaleca
się do preparatów, które mogą ulec zniszczeniu w procesie sterylizacji
termicznej.
5.
NADTLENEK WODORU-
stosowany w stężeniu 3-6% do soczewek
kontaktowych, aparatów do pomiaru ciśnienia śródgałkowego.

6.
ALKOHOLE-
stosowane na fizycznie czyste powierzchnie.
Szczególne zastosowanie w aseptyce skóry.
B.
B.
STERYLIZACJA-
STERYLIZACJA-
łac.,sterilis- wyjałowienie. Jest to czynność
polegająca na niszczeniu i usuwaniu wszystkich drobnoustrojów
znajdujących się na i w przedmiotach i płynach. Przeprowadza się
za pomocą czynników fizycznych lub mechanicznych.
Ogólne zasady sterylizacji:
Ogólne zasady sterylizacji:
-
Przedmioty muszą być czyste, odpowiednio opakowane i ułożone
w komorze sterylizatora;
-
Metody i parametry sterylizacji powinny być rygorystycznie
przestrzegane;
-
Warunki przechowywania powinny wykluczyć możliwość wtórnego
zanieczyszczenia wysterylizowanego sprzętu.
Dobór sterylizacji zależy od rodzaju i właściwości sterylizowanego
materiału.

STERYLIZACJA PARĄ WODNĄ W NADCIŚNIENIU-AUTOKLAW-
jest metodą preferowaną, najszybszą, nietoksyczną, najbardziej
ekonomiczną dla sprzętu. Para wodna osiąga wysoką temperaturę
i dobrze penetruje w głąb tworzyw.
Gorąca para musi działać przez odpowiedni czas , aby proces został
zakończony pomyślnie.
121ºC przez 20 minut przy ciśnieniu 1,036 Bar ponad ciśnienie
atmosferyczne;
134ºC przez 3-4 minuty przy ciśnieniu 2, 026 Bar ponad ciśnienie
atmosferyczne
STERYLIZACJA SUCHYM GORĄCYM POWIETRZEM- ma ograniczony
zakres stosowania ze względu na wysoka temperaturę oraz wolna
penetrację czynnika sterylizującego do wnętrza pakietu. Metoda ta
jest wykorzystywana do sterylizacji szklanych pojemników, maści,
pudrów, substancji oleistych. Zalecane warunki:170 C -120MIN;
180C 60 MIN.

STERYLIZACJA NISKOTEMPERATUROWA- metoda z wyboru w przypadku
wyjaławiania materiałów i urządzeń wrażliwych na wysoką
temperaturę i wilgoć. Czynniki sterylizujące to : tlenek etylenu.
Formaldehyd, nadtlenek wodoru, kwas nadoctowy, aldehyd glutarowy,
promienie jonizujące.
DERATYZACJA-
DERATYZACJA-
jest to postępowanie mające na celu zwalczanie gryzoni,
a przede wszystkim szczurów. Do najważniejszych metod należy
zapobieganie ich zadomowieniu się , usuwanie i likwidacja odpadków
oraz uniemożliwienie im dostępu do artykułów spożywczych.
Biologicznie tępi się szczury przez utrzymywanie ich wrogów
naturalnych, np. kotów, psów. Szczury tępi się też za pomoc różnych
pułapek, klatek oraz wykładanie trutek. Można też zastosować
FUMIGACJĘ- gazowanie w pomieszczeniach zamkniętych.
DEZYNSEKCJA-
DEZYNSEKCJA-
jest to postępowanie mające na celu zwalczanie
owadów, insektów. Można zastosować metody biologiczne, polegające
na zwalczaniu owadów przez stworzenie im jak najgorszych warunków

bytowania i na ułatwieniu rozmnażania się ich wrogów naturalnych.
Szczególna uwagę zwraca się na miejsca wybierane do swojego
bytowania: śmietniki, piwnice, ubikacje, obory, magazyny z
żywnością . Metoda fizyczna polega na stosowaniu wysokiej
temperatury suchego lub wilgotnego gorącego powietrza,
gotowania, pary wodnej. Metoda chemiczna to zastosowanie :
proszków, płynów i gazów. W zależności od mechanizmu działania
środki chemiczne dzielimy na: kontaktowe, działające przez
przewód pokarmowy owada, przez drogi oddechowe owada.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
Wyszukiwarka
Podobne podstrony:
choroba spoleczna, Medycyna, Zdrowie Publiczne & Organizacja i ekonomika w ochronie zdrowia
CT-2.2.DROBNOUSTROJE -TERM, Zdrowie publiczne, FWD zdrowie publiczne notatki
WYKAZ STOWARZYSZEŃ POMOCY OSOBOM Z CHOROBĄ ALZHEIMERA, studia, Zdrowie Publiczne, II rok, Promocja z
Choroby cywilizacyjne problem zdrowia publicznego(2)
DT-2.3. SYSTEMAT. DROBNOUSTR, Zdrowie publiczne, FWD zdrowie publiczne notatki
zdrowie publiczne choroby zakaźne nowe zagrozenia
Charakterystyka Choroba Alzheimera, studia, Zdrowie Publiczne, II rok, Promocja zdrowia
Czynniki ryzyka występowania chorób układu oddechowego, studia, zdrowie publiczne 3
Choroby odzwierzece handout, Ratownicto Medyczne, ZDROWIE PUBLICZNE
CHOROBY ZAKAŹ. jako zagrożenie zdrowia publicznego, V rok Lekarski CM UMK, 19 - Zdrowie publiczne, m
50 na 50, zdrowie publiczne, Socjomedyczne aspekty zdrowia i choroby
Czynniki ryzyka chorób układu krążenia, studia, zdrowie publiczne 3
Choroby odzwierzęce handout, Ratownictwo Medyczne, Studia, I ROK, ZDROWIE PUBLICZNE
05.Choroba, Zdrowie publiczne, W. Leśnikowska - Ścigalska - ĆWICZENIA I sem, cz. I
Choroby zawodowe, studia, zdrowie publiczne 3
Wkłucie, zdrowie publiczne, Socjomedyczne aspekty zdrowia i choroby
o świadczeniach pieniężnych z ubezpieczenia społecznego w razie choroby i macierzyństwa, Medycyna, Z
Choroby cywilizacyjne i społeczne, STUDIA, Zdrowie publiczne, ogólne
więcej podobnych podstron