
Skrzep, zakrzep, zakrzepica,
miażdżyca, wstrząs, zator, zawał i
obrzęk.
Wojciech Szczypiński

Skrzep
• Skrzep - struktura wytworzona przez
składniki krwi w celu zatamowania
krwawienia i reperacji uszkodzonego
naczynia krwionośnego.

• W przypadku uszkodzenia naczynia
krwionośnego dochodzi do: skurczu naczynia,
uwolnienia czynników tkankowych, odsłonięcia
warstwy podśródbłonkowej z włóknami
kolagenowymi i ekspozycji jej na kontakt z
płytkami krwi i osoczowymi czynnikami
krzepnięcia. W wyniku kontaktu płytek krwi z
warstwą podśródbłonkową ulegają one adhezji,
aktywacji i uwalniają zawarte w ziarnistościach
mediatory biologiczne, co zapoczątkowuje
dalszą adhezję i aktywację większej ilości płytek
i utworzenie czopu płytkowego zamykającego
przerwanie w ciągłości naczynia (skrzep
płytkowy).

• Jeżeli krwawienie jest niewielkich rozmiarów
zostaje ono doraźnie zatrzymane. Oprócz tego
dochodzi również do zapoczątkowania kaskady
krzepnięcia krwi w wyniku której rozpuszczalne
białko osoczowe fibrynogen zostaje
przekształcony we włókienka fibryny, które
tworzą sieć dodatkowo stabilizującą delikatny
skrzep płytkowy - powstaje skrzep fibrynowy.
W sieci tej więzną następnie erytrocyty i dalsze
płytki krwi – w wyniku czego powstaje
ostateczny skrzep. Do zapoczątkowania
tworzenia się skrzepu dochodzi w ciągu
kilkunastu sekund w przypadku poważnego
zranienia lub 1-2 minut jeśli jest ono drobne

Zakrzep
• Zakrzep = skrzeplina, kruchy,
ciemnoczerwony twór powstały w żyle,
tętnicy lub w sercu wskutek przyklejenia się
do ściany naczynia krwionośnego lub serca
składników komórkowych krwi. Przyczyną
jest zwykle uszkodzenie śródbłonka naczynia
wskutek urazu, miażdżycy lub zakażenia. W
żyle zakrzep może spowodować zastój, w
tętnicy - zawał (w naczyniach wieńcowych
zawał mięśnia sercowego).

Patogeneza
Skrzeplina powstaje gdy:
• zmianie uległa ściana naczynia,
zatracając swój antykoagulacyjny
charakter,
• występują zaburzenia w warstwowym
przepływie krwi,
• występują zmiany w składzie krwi (np.
nadpłytkowość).
Powyższe trzy cechy to tak zwana triada
Virchowa.

Podział
• skrzeplina warstwowa – powstaje na skutek zlepiania
i osadzania się płytek
• skrzeplina zamykająca – zamyka całkowicie światło
naczynia
• skrzeplina przyścienna – osadza się przy ścianach
naczynia, nie zamyka całkowicie jego światła
• skrzeplina szklista – występuje tylko w naczyniach
włosowatych
• skrzeplina kulista – występuje tylko w jamach serca
• skrzeplina pierwotna – pierwotna skrzeplina powstała
w mechanizmie konglutynacji
• skrzeplina przedłużona – rozbudowana skrzeplina
powstała na bazie skrzepliny pierwotnej w mechanizmie
koagulacji

Przebieg
Skrzeplina może ulegać rozmiękaniu (rozpuszczeniu
przez granulocyty), organizacji lub zwapnieniu.
Organizacja skrzepliny polega na wrastaniu w
nią fibroblastów wytwarzających włókna
kolagenowe i otaczaniu jej przez śródbłonek
naczynia. Jeżeli organizacji podlega skrzeplina
przyścienna następuje trwałe zwężenie światła
naczynia. Jeżeli proces dotyczy skrzepliny
zamykającej, naczynie ulega zarośnięciu. Niekiedy
w trakcie organizacji skrzepliny zamykającej, mogą
wytworzyć się kanały, w które wnikają komórki
śródbłonka, wyścielając je od środka i tworząc nowe
drogi przepływu krwi.

Zakrzepica
• Krew może przybrać postać ciała stałego po śmierci i za
życia. Po śmierci krzepnie ona w świetle jam serca i
dużych naczyniach. W razie śmierci nagłej krew pozostaje
płynna. Za życia krew przybiera postać ciała stałego w 2
okolicznościach: a) po jej wylaniu sie poza uszkodzone
naczynie. Jest to zjawisko fizjologiczne, hamujące
krwawienie. Złóg składający się z włóknika i krwinek
nazywa się skrzepem, pospolicie strupem. b) w świetle
naczyń lub serca w postaci zakrzepu, czyli skrzepliny.
Zakrzep powstaje tylko w warunkach patologicznych, a
samo zjawisko, zakrzepica, zawsze zagraża poważnymi
konsekwencjami. W wytwarzaniu zakrzepu biorą udział
mechanizm krzepnięcia, osadzanie się i zlepianie płytek.

Patomorfolog wykonujący badanie pośmiertne musi
umieć odróżnić skrzep, twór pośmiertny, od
zakrzepu, powstałego za życia. Skrzep jest
ciemnoczerwony albo żółty, błyszczący, sprężysty,
tkwi luźno w świetle, usuwa się go szczypczykami
bez trudności. Zakrzep jest szaraworóżowy albo
ciemnowiśniowy, kruchy o powierzchni matowej; do
ściany naczynia lub serca przylega ściśle. Zakrzepy w
drobnych naczyniach są widoczne tylko pod
mikroskopem jako twory jednolite albo ziarniste.
Skrzeplinę usadowioną w naczyniu i niewydłużającą
się nazywa się miejscową. Skrzeplina miejscowa
bywa głową zakrzepu przedłużonego, kiedy zgodnie z
kierunkiem przypływu krwi rośnie od niej skrzeplina
czerwona, czyli ogon. Skrzeplina nie zamykająca
światła nazywa się przyścienną w odróżnieniu od
zatykającej.

Zaburzenia przepływu krwi
• Są to zwolnienie prądu krwi i wiry. Zwolnienia prądu
krwi można oczekiwać: a) W układzie żylnym i w
mikrokrążeniu. Dzieje się tak wskutek zwężenia dużej
żyły i utrudnienia przypływu przez nią, odcinkowego
rozszerzania się żyły z żylakiem włącznie,
niewydolności serca oraz, co jest bardzo ważne,
unieruchomienia osoby chorej lub jej kończyny. b) W
sercu. Zwolnienie przepływu krwi przez poszczególne
jamy serca powstaje w przypadku wad zastawkowych,
prowadzących do zwężenia ujścia, najczęściej
przedsionkowo-komorowego lewego. Niektóre wady
wrodzone wywołują podobny skutek. Częstym
miejscem powstawania zakrzepów jet wtedy lewe
uszko, zwłaszcza w przypadkach z migotaniem
przedsionków.

Zmiany w warstwie powierzchniowej
ściany naczyń i serca
• Są to stany i sytuacje uszkadzające
lub niszczące śródbłonek i
umożliwiające kontakt krwi z
podśródbłonkowym kolagenem: -w
naczyniach: zapalenie tętnic lub żył,
miażdżyca, uraz (w tym operacyjny),
niedotlenienie śródbłonka, -w sercu:
zapalenie zastawek i wsierdzia
ściennego, zawał podwsierdziowy.

Nieprawidłowość składu
krwi
• Zaburzenia aktywności czynników homeostazy
dzielą się na genetycznie uwarunkowane i
nabyte. Związana z tym skłonność do
zakrzepicy nazywa się trombofilią. Trombofilia
uwarunkowana genetycznie (cecha
autosomalna dominująca) jest następstwem
niedoboru, bądź też jakościowego defektu
któregoś z inhibitorów krzepnięcia
( antytrombiny III, białka C lub białka S).
Najczęstsza przyczyną wrodzonej trombofili
jest niesprawne działanie białka C.

Miażdżyca
• Miażdżyca tętnic (potoczna nazwa
to "arterioskleroza") – przewlekła
choroba, polegająca na zmianach
zwyrodnieniowo-wytwórczych w
błonie wewnętrznej i środkowej
tętnic, głównie w aorcie, tętnicach
wieńcowych i mózgowych, rzadziej w
tętnicach kończyn. Miażdżyca jest
najczęstszą przyczyną stwardnienia
tętnic.

Etiologia i patogeneza
• Etiologia miażdżycy tętnic nie jest w pełni
poznana. Do jej powstania i rozwoju
usposabia m.in. hipercholesterolemia,
cukrzyca, nadciśnienie tętnicze, niewłaściwy
sposób odżywiania, zaburzenia krzepnięcia
krwi oraz stres. Prawdopodobnie istotną rolę
w patogenezie miażdżycy odgrywa także
czynnik infekcyjny (bakterie z rodzaju
Chlamydia lub nanobakterie). Miażdżyca
tętnic jest częstsza u mężczyzn i nasila się z
wiekiem.

Naturalny rozwój choroby
• Miażdżyca polega na gromadzeniu się w błonie
wewnętrznej tętnic cholesterolu (i jego estrów) oraz innych
lipidów. W pierwszym etapie komórki śródbłonka gromadzą
nadmierne ilości cholesterolu i lipidów, które są
przemieszczane pod błonę wewnętrzną tętnic (tzw. pasma
tłuszczowo-lipidowe). Tego typu zmiany można
obserwować już u dzieci. Podśródbłonkowe masy lipidowo-
cholesterolowe powodują gromadzenie się makrofagów,
rozrost fibroblastów i komórek mięśni gładkich warstwy
środkowej tętnicy oraz drobnych naczyń krwionośnych
odchodzących od naczyń odżywiających ścianę tętnicy .
Zakłada się, że komórki piankowate tworzące blaszki
miażdżycowe nagromadziły lipidy, pochodzące od
lipoprotein osocza krwi, drogą tzw. szlaku zmiataczowego,
które uprzednio uszkodzone zostały przez reaktywne formy
tlenu.

• Kolejnym etapem jest wapnienie tych ognisk
(tzw. wapnienie dystroficzne), prowadzące do
miażdżycowego stwardnienia tętnic, oraz
pojawienie się ubytków śródbłonka nad
ogniskiem miażdżycowym. Ubytki śródbłonka
są przyczyną miejscowego spadku stężenia
prostacykliny - czynnika zapobiegającego
gromadzeniu się płytek krwi. W wyniku tego
procesu, w miejscach obnażonych z błony
wewnętrznej dochodzi do owrzodzeń
miażdżycowych (owrzodzeń kaszowatych),
które stają się obszarami przyściennej
agregacji płytek krwi i narastania zakrzepów.

Następstwa miejscowe
• Proces miażdżycowy prowadzi do zmniejszenia światła
tętnic i zmniejszenia ich elastyczności. Z niewiadomych
przyczyn (niewykluczone, że z powodu braku dodatkowego
nadkażenia bakteryjnego) u niektórych ludzi w miejscach
ogniska cholesterolowe nie ulegają owrzodzeniu i
wapnieniu, a narastająca płytka miażdżycowa jest
zbudowana z tkanki włóknistej i licznych naczyń
włosowatych. Ogniska te - zwane "żywymi płytkami"
miażdżycowymi - są pokryte żywym śródbłonkiem i rzadko
stają się miejscem narastania zakrzepicy, ale dość często są
miejscem powstania krwiaka, zamykając w ten sposób
światło tętnicy. Z kolei płytki zwapniałe stanowią obszar
narastania zakrzepu oraz mogą ulec pęknięciu, co także
prowadzi do zamknięcia światła tętnicy.

Lokalizacja zmian
miażdżycowych
• Miażdżyca pojawia się prawie
wyłącznie w tętnicach dużego układu
krążenia, zwłaszcza w tych
miejscach, gdzie istnieje wysokie
ciśnienie krwi (aorta i tętnice
bezpośrednio od niej odchodzące)
oraz przepływ krwi nie jest laminarny
(zwłaszcza w miejscach rozgałęzień
tętnic).

Następstwa miażdżycy
• Miażdżyca tętnic mózgu powoduje
niedokrwienie mózgu i zmiany
psychiczne, ułatwia pęknięcia naczyń
i udary (zwłaszcza przy
współistniejącym nadciśnieniu).
Miażdżyca tętnic wieńcowych jest
jedną z przyczyn choroby wieńcowej,
miażdżyca aorty może prowadzić do
powstania tętniaka.

Wstrząs
Wstrząsem nazywany stan, kiedy
objętość krwi krążącej jest
nieproporcjonalnie mniejsza od
pojemności łożyska naczyniowego.
Stan ten cechuje się spadkiem
ciśnienia tętniczego, zmniejszeniem
przypływu krwi przez tkanki i ich
niedotlenowaniem, co kończy się
śmiercią bez interwencji lekarza.

Podział
• Wstrząs pierwotny
• Wstrząs wtórny
• Wstrząs hipowolemiczny

Wstrząs pierwotny
• wstrząs pierwotny – nagły wzrost
pojemności koryta naczyniowego
wskutek poszerzenia światła na tle
nerwowym – omdlenie – sprawa
przejściowa, lub zapaść. Często
spowodowane klimatem, a niekiedy
zdenerwowaniem, stresem.
Zapaść – dołącza się tutaj jeszcze
niewydolność krążenia i może
kończyć się śmiercią.

Wstrząs wtórny
• wstrząs wtórny – wzrost
przepuszczalności włośniczek i
następuje ucieczka osocza –
zagęszczenie krwi, np. po oparzeniu,
utracie krwi (wstrząs pokrwotoczny)
lub nagłej niedomodze serca (np.
zawał – wstrząs kardiogenny).

Wstrząs hipowolemiczny
• Jego istotą jest zmniejszenie się ilości krwi krążącej w
łożysku o prawidłowej objętości. Chory ma niskie ciśnienie
krwi, przyspieszoną akcje serca, słabo wyczuwalne tętno. W
pierwszej fazie, hemodynamicznej, następuje skurcz
tętniczek. Skóra blednie i jest chłodna, zmniejsza się albo
zanika przesączanie kłębuszkowe. Woda podawana doustnie
nie jest wchłaniana przez niedokrwione jelito. Niewielka
ilość płynu tkankowego jest wchłaniana przez żyłki
(samoprzetaczanie). Wszystko to nie przynosi zwykle
wyraźnego skutku i dlatego następuje faza druga,
metaboliczna. Niedostateczna dostawa tlenu prowadzi
ostatecznie do kwasicy i zwiększania przepuszczalności
ściany drobnych naczyń. Dochodzi do obrzęku,
narastającego zagęszczenia krwi i w końcu do zatrzymania
krążenia.

Zespół zmiażdżenia
Nagłe pogorszenie czynności
wydalniczej nerek prowadzące często
do ich ostrej niewydolności,
spowodowane zaczopowaniem
układu filtracyjnego, produktami
rozpadu tkanek (głównie mioglobina)
powstałych na skutek silnego urazu z
towarzyszącym zmiażdżeniem
tkanek wywołującym rabdomiolizę.

Najczęstsze dolegliwości i objawy
Osoby z rozwijającą się niewydolnością nerek demonstrują zazwyczaj
następujące objawy:
• zmniejszenie ilości oddawanego moczu poniżej 300 ml na dobę
• osłabienie, uczucie zmęczenia, zaburzenia koncentracji, bóle głowy
• obrzęki w przypadku towarzyszącego przewodnienia ustroju
• duszność
• brak łaknienia, nudności i wymioty, biegunka
• świąd skóry
• drobne wybroczyny na skórze (plamica)
• Szybkiego kontaktu z lekarzem wymaga:
• pojawienie się drgawek (może świadczyć o obrzęku mózgu)
• pojawienie się duszności
• narastanie obrzęków
• pojawienie się bólów mięśni

Zator
Nagłe zamknięcie światła naczynia
tętniczego przez czop zatorowy będący
skrzepliną, urwaną blaszką miażdżycową,
cząsteczkami tłuszczu (np. po złamaniach
kości), fragmentami tkanki nowotworowej,
wodami płodowymi, bakteriami,
pasożytami lub banieczkami gazu czy też
powietrza(zwykle azotu w przebiegu
choroby kesonowej). Zator tętnicy
końcowej czynnościowo powoduje zawał.

Zator – podział:
• Zator prosty
• Zator skrzyżowany inaczej
paradoksalny
• Zator wsteczny

Rodzaje materiału
zatorowego:
• emboliae thromboticae
• emboliae microbioticae
• emboliae areogenes (powietrzne i azotowe)
• emboliae neoplasmaticae
• emboliae adiposae
• emboliae artificales (embolizacja
terapeutyczna, pociski)
• inne (przy masywnej martwicy watroby,
płyn owodniowy)

Zawał
• Upośledzenia zaopatrzenia tkanek w krew prowadzi
do uszkodzenia komórek w skutek niedotlenienia.
Martwica tkanek spowodowana miejscowymi
zaburzeniami przepływu krwi nosi nazwę zawału.
Większość zawałów jest wynikiem upośledzenia
dopływu krwi tętniczej, natomiast niektóre są
następstwem zastoju żylnego. Niedokrwienne
uszkodzenie tkanek powoduje martwicę skrzepową.
Zawał jest istotną przyczyną zachorowań i zgonów.
Do najważniejszych przykładów należą: zawał
mięśnia sercowego, zawał mózgu, zawał płuca,
zgorzel niedokrwienna kończyny dolnej i zawał
jelita.

• Kształt zawału spowodowanego zamknięciem
tętnicy odpowiada obszarowi zaopatrywanemu
przez zaczopowane naczynie. Niedrożność małej
tętnicy w narządzie takim jak nerka lub płuco
prowadzi zwykle do powstania zawału w kształcie
stożka, z zablokowanym naczyniem w jego
wierzchołku. Bezpośrednio po zamknięciu naczynia
uszkodzony obszar jest słabo odgraniczony, blady i
obrzęknięty. W ciągu około 48 godzin martwa tkanka
staje się wyraźnie bladożółta. Ponieważ w
sąsiedniej, żywej tkance rozwija się ostry odczyn
zapalny, uwidacznia się czerwony rąbek
przekrwienny, oddzielający prawidłową tkankę od
obszaru zawału. Po około 10 dniach obserwuje się
już cechy organizacji w postaci wrastania tkanki
zierninowej. Ostatecznie obszar zawału zostaje
zastąpiony przez bliznę łącznotkankową.

Zamknięcie żył powoduje zawał czerwony
• W zawałach spowodowanych zatrzymaniem odpływu
żylnego tkanki są intensywnie przepojone krwią. Krew
wciąż napływa do tkanki tętnicami, ale nie może
odpłynąć żyłami, co prowadzi do przekrwienia i
gwałtownego wzrostu ciśnienia w drobnych naczyniach
krwionośnych, których ściany zaczynają pękać. W
końcu, gdy ciśnienie jest tak duże, że uniemożliwia
dostęp krwi tętniczej, tkanka pozbawiona utlenowanej
krwi ulega martwicy. Zmieniony obszar jest masywnie
przepojony odtlenowaną krwią i może mieć prawie
czarną barwę. Typową przyczyną takiego zawału jest
skręcenie szypuły naczyniowej narządu. Do przykładów
należą: skręt jądra, skręt jelita i uwięźnięta przepuklina.
Zawał krwotoczny zdarza się także w mózgu z powodu
zamknięcia zatok żylnych przez zakrzepicę.

Zawał blady
• Zawał blady - następuje przez przerwanie
dopływu krwi do tkanki, gdzie następuje jej
niedotlenienie i obumarcie. Komórki zmienione
martwiczo wchłaniają wodę, ulegają obrzmieniu i
wypierają resztki krwi z naczyń włosowatych do
żył. W ognisku zawałowym nie ma krwi i dlatego
jest ono blade. Zawały takie powstają w nerce,
śledzionie, sercu, czyli w narządach o bardzo
gęstym utkaniu. Najczęstszym powikłaniem
zawału serca jest ostra niewydolność
lewokomorowa, która powoduje obrzęk płuc.

Zejście zawału
• zastąpienie tkanki martwiczej przez
tkankę łączną, która , starzejąc się
tworzy bliznę.
• rozmiękanie, czyli trawienie tkanki
martwiczej przez enzymy
proteolityczne granulocytów lub
bakterii
• zwapnienie tkanek martwiczych
• sekwestracja, czyli oddzielenie
tkanki martwiczej od zdrowotnej

Obrzęk
• Obrzęk (oedema) jest to nadmiar płynu w przestrzeni
międzykomórkowej i w jamach ciała. Obrzęk może być
miejscowy lub uogólniony. Obrzęk miejscowy może
dotyczyć każdej tkanki czy narządu, a nazwa tworzona jest
opisowo, jako na przykład obrzęk mózgu, obrzęk płuc,
obrzęk tkanki okołogałkowej.
• Akumulacja płynu w obrzmiałej tkance dzieli się na wysięk i
przesięk. Wysięk jest bogaty w białko (powyżej 3 g%) i
komórki krwi, jest typowy dla zapaleń. Obrzęk jest jedną z
pierwszych, kardynalnych cech zapalenia. Obrzęk zapalny
jest w pierwszym rzędzie spowodowany zwiększoną
przepuszczalnością naczyń krwionośnych, i jest to bardziej
złożony problem zmian hydrodynamicznych w krążeniu
obwodowym stymulujących przechodzenie płynu i komórek
zapalnych z naczyń krwionośnych do zapalnie zmienionej
przestrzeni śródmiąższowej.

• Płyn krwi krążącej oddzielony jest od płynu tkankowego
(śródmiąższowego) ścianą naczynia, która służy jako bariera
półprzepuszczalna. Ruch płynu przez ścianę naczynia
włosowatego (kapilarnego) jest określony przez szereg
czynników, które albo utrzymują typowe gradienty
utrzymujące płyn w krążeniu, albo sprzyjają przechodzeniu
płynu do przedziału pozanaczyniowego. Większość wymiany
płynów odbywa się w naczyniach włosowatych. Krew tętnicza
wpływa do kapilar pod ciśnieniem hydrostatycznym, któremu
przeciwdziała ciśnienie osmotyczne białek osocza. Ciśnienie
osmotyczne zależy głównie od albumin. Na tętniczym końcu
kapilary ciśnienie hydrostatyczne przewyższa ciśnienie
osmotyczne białek (wypływ płynu z naczynia), podczas gdy w
żylnym końcu kapilary ciśnienie osmotyczne jest wyższe niż
hydrostatyczne. W ścianie kapilary odwraca to kierunek
przepływu płynów, które powracają z tkanki do światła
kapilary, niosąc ze sobą zużyte metabolity. Nadmiar płynu
tkankowego, który nie powrócił do kapilary jest w normalnych
warunkach drenowany przez naczynia limfatyczne.

• Obrzęk jest następstwem nierównowagi między siłami
utrzymującymi płyn w naczyniach, a tymi, które
sprzyjają wychodzeniu płynu z naczyń do przestrzeni
tkankowej śródmiąższowej. W obrzęku
hydrostatycznym to zwiększone ciśnienie krwi
włośniczkowej promuje przechodzenie płynu poza
naczynia. Ciśnienie wewnątrznaczyniowe w
kapilarach może się między innymi zwiększyć na
drodze wstecznej ze zwiększonego ciśnienia żylnego.
Zakrzepica naczyń kończyn dolnych może być
przyczyną obrzęku nóg. To zastój żylny jest też
najczęstszą przyczyną obrzęków hydrostatycznych,
typowych dla chorych z zastoinową niewydolnością
serca. W niewydolności krążenia dużego zmniejszony
nawrót żylny powoduje wzrost ciśnienia
hydrostatycznego, a powstające obrzęki są zależne
od grawitacyjnego rozmieszczenia ciśnienia
hydrostatycznego, przeto są rozmieszczone w
dolnych partiach ciała.

Przyczyny obrzęków:
• 1. Wzrost ciśnienia hydrostatycznego:
- utrudniony nawrót żylny,
- zastoinowa niewydolność krążenia,
- zaciskające zapalenie osierdzia,
- uciska lub zablokowanie żył - zakrzepy, ucisk z
zewnątrz na przykład nowotwór,
przedłużająca się unieruchomienie w łóżku,
- poszerzenie tętniczek,
- gorąco,
- czynniki neurohormonalne,
• 2. Zmniejszone ciśnienie osmotyczne osocza:
- zespół nerczycowy,
- marskość wątroby,
- zaburzenia wchłaniania,

• 3. Zablokowanie odpływu limfy:
- zapalne,
- nowotworowe,
- popromienne,
- pochirurgiczne,
• 4. Retencja sodu:
- nadmierne pobieranie soli przy niewydolności
nerek,
- zwiększona reabsorpcja sodu w kanalikach
nerkowych (aldosteron),
• 5. Zapalne:
- zapalenia ostre i przewlekłe,
- angiogeneza

• Obrzęk hiperwolemiczny spowodowany jest
przez retencję sodu i wody. Wydzielanie sodu i
wody jest regulowane przez złożony system
regulatorów i przede wszystkim zależy od
sprawnej budowy i funkcji nerek, a także od
współdziałania reniny, angiotensyny i
aldosteronu. Choroby nerek powodują
zwiększoną produkcję reniny, która stymuluje
produkcję angiotensyny. Angiotensyna działa na
korę nadnerczy uwalniając aldosteron.
Aldosteron promuje retencję sodu, czemu
towarzyszy retencja wody (płyny tkankowe
muszą pozostać izotoniczne). Taki jest
mechanizm obrzęków na przykład w ostrej
niewydolności nerek.

• Zablokowanie naczyń limfatycznych rzadko jest
przyczyną obrzęków. Obrzęk występuje, gdyż
zatkane naczynia limfatyczne nie drenują tak jak w
warunkach prawidłowych nadmiaru płynów
tkankowych, które nie powróciły do naczyń
krwionośnych w żylnej części kapilar. Naczynia
limfatyczne najczęściej zatkane są przez komórki
nowotworowe albo przez przewlekły proces zapalny.
W rejonach Afryki, gdzie występują specjalne
pasożyty wnikające do naczyń limfatycznych
(filarioza), powoduje to masywny obrzęk nóg i
moszny. Nazywane to jest słoniowacizną. Po
radykalnym usunięciu raka sutka jednym z
częstych powikłań jest obrzęk kończyny górnej. Jest
to wynikiem usunięcia węzłów chłonnych pachy.

• Z reguły obrzęki są często
wieloczynnikowe, na przykład obrzęk w
przewlekłej niewydolności serca jest z
reguły kombinacją obrzęku
hydrostatycznego i hiperwolemicznego.
Z powodu niewydolności serca zmniejsza
się przepływ nerkowy krwi, co stymuluje
uwolnienie reniny, a w konsekwencji
nerkową retencję płynu. Wzrost ciśnienia
żylnego ( z powodu zmniejszenia
nawrotu żylnego do niewydolnego serca)
również sprzyja obrzękom.

• Obrzęk jest bardzo ważnym objawem klinicznym wskazującym na
zaburzenia czynności głównych narządów takich jak serce, nerki,
wątroba. Rozmieszczenie obrzęków zależy od ich przyczyny. Obrzęki
kończyn dolnych są charakterystyczne dla niewydolności serca.
Jednak u chorych leżących, obrzęki (z powodu grawitacji) wystąpią
w pasie miednicznym. Obrzęki te pojawiają się w nocy, kiedy chory
leży. Ważne staje się zapytanie chorego ile razy idzie nad ranem
oddać mocz, co daje orientacyjny obraz stopnia niewydolności
krążenia. Obrzęk "sercowy" w ostrej niewydolności lewokomorowej
z następowym wzrostem ciśnienia jest najsilniej wyrażony w
płucach. Taki obrzęk płuc charakteryzuje się akumulacją płynu w
pęcherzykach płucnych. W przeciwieństwie do tego obrzęki w
niewydolności nerek albo w zespole nerczycowym są z reguły
rozlane i najlepiej widoczne na twarzy (obrzęk wiotkiej tkanki
łącznej na przykład powiek i wokół oczu). Pacjenci z marskością
Obrzęk jest nie tylko objawem zasadniczej choroby, ale sam w sobie
może stanowić problem kliniczny. Np. obrzęk mózgu powoduje
powiększenie mózgu. Mózg jest jednak zamknięty w sztywnej
strukturze kostnej - czaszce - przeto powiększenie mózgu powoduje
wzrost ciśnienia śródczaszkowego. Jeśli nie dojdzie do zmniejszenia
nadciśnienia śródczaszkowego, to ucisk (z wklinowania) na ważne
dla życia ośrodki, naczynioruchowy i oddychania, będzie przyczyną
śmierci. Najpierw ustaje oddychanie.
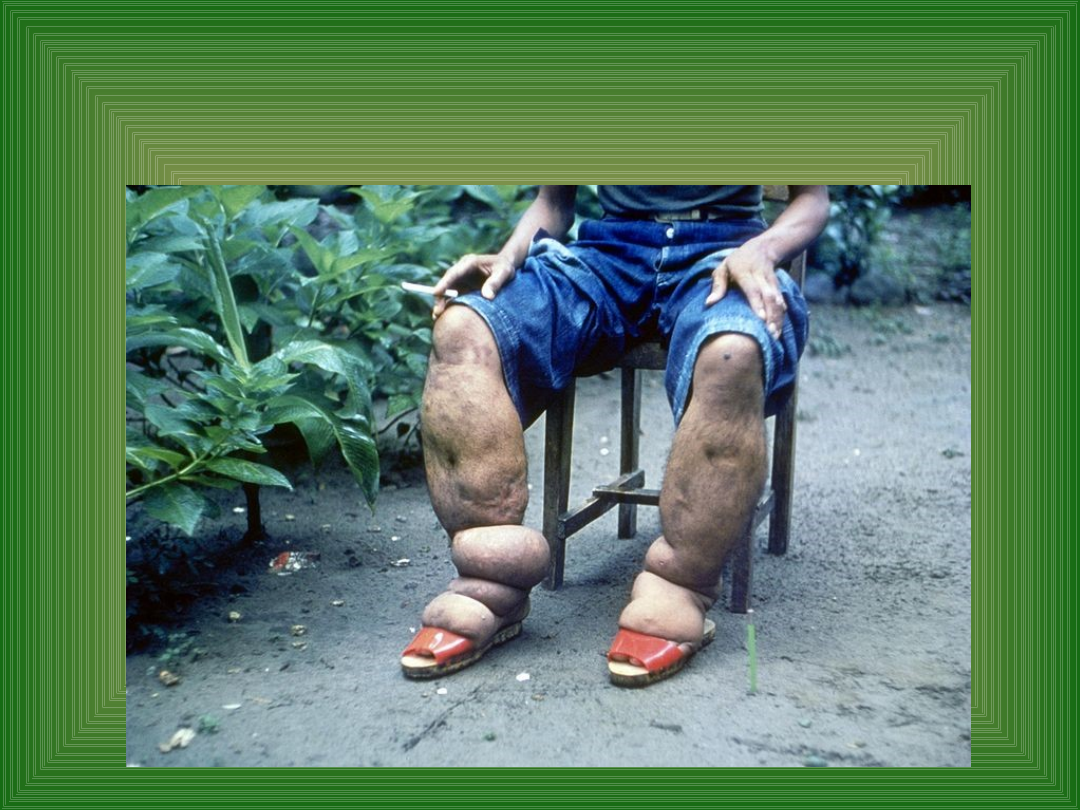
Słoniowacizna

• Słoniowacizna - wywoływana jest przez nicienia Wuchereria
bancrofti (filaria Bancrofta). Samice tego nicienia żyją w
węzłach chłonnych, tam rodzą tzw. mikrofilarie nocne,
larwy pojawiające się we krwi nocą, by dostać się z krwią
wysysaną przez komara do jego jelita. We wnętrzu komara
larwy rosną i osiedlają się u nasady jego sztylecików. W
nocy larwy Wuchurerii przebywają w naczyniach
krwionośnych organów wewnętrznych.
Występuje nasilony obrzęk kończyn na skutek utrudnionego
odpływu chłonki. Spowodowany zaczopowaniem pni
chłonnych, masywną niedrożnością węzłów chłonnych lub
mniejszych naczyń limfatycznych. Schorzenie to najczęściej
występuje w rozległych przerzutach raka sutka do węzłów
chłonnych pachowych lub po ich operacyjnym usunięciu.
Może być również skutkiem bliznowacenia po urazie,
napromieniowaniu, operacji.
Document Outline
- Slide 1
- Skrzep
- Slide 3
- Slide 4
- Zakrzep
- Patogeneza
- Podział
- Przebieg
- Zakrzepica
- Slide 10
- Zaburzenia przepływu krwi
- Zmiany w warstwie powierzchniowej ściany naczyń i serca
- Nieprawidłowość składu krwi
- Miażdżyca
- Etiologia i patogeneza
- Naturalny rozwój choroby
- Slide 17
- Następstwa miejscowe
- Lokalizacja zmian miażdżycowych
- Następstwa miażdżycy
- Wstrząs
- Podział
- Wstrząs pierwotny
- Wstrząs wtórny
- Wstrząs hipowolemiczny
- Zespół zmiażdżenia
- Najczęstsze dolegliwości i objawy
- Zator
- Zator – podział:
- Rodzaje materiału zatorowego:
- Zawał
- Slide 32
- Zamknięcie żył powoduje zawał czerwony
- Zawał blady
- Zejście zawału
- Obrzęk
- Slide 37
- Slide 38
- Przyczyny obrzęków:
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Słoniowacizna
- Slide 46
Wyszukiwarka
Podobne podstrony:
Rozdział 4 Zaburzenia hemodynamiczne, zakrzepica i wstrząs
13 zakrzepowo zatorowa
Zakrzepica
Zakrzepica i zatorowość
[6] Zylna choroba zakrzepowo zatorowa
zakrzepicazylna
Profilaktyka powikłań zakrzepowo zatorowych
Nowy ininhibitor trombiny w zakrzepicy żylnej, Ratownictwo medyczne, Leki w MedRat
ZADRZEWIENIA I ZAKRZEWIENIA NADWODNE
zakrzepica, Farmacja, Farmakologia(1), Hemostaza, Układ krwionośny
choroba zakrzepowa, 6 ROK, CHIRURGIA, 6 rok
koło 1 gastronomia od K Zakrzewskiej
11 Metoda Barbary Zakrzewskiej prezentacja
profilaktyka choroby zakrzepowo zatorowej
CHOROBA BURGERA, CHOROBA BURGERA - postępowanie masażem (zakrzepowo zarostowe zapalenie naczyń)
więcej podobnych podstron