
STANY NAGLĄCE W
PEDIATRII –
POSTĘPOWANIE
DIETETYCZNE I
TERAPEUTYCZNE
doc. dr hab. n. med. Elżbieta Czkwianianc

stan nagłego zagrożenia
zdrowotnego
to stan polegający na nagłym lub
przewidywanym w krótkim czasie
pojawieniu się objawów pogarszania
zdrowia, którego bezpośrednim
następstwem może być poważne
uszkodzenie funkcji organizmu lub
uszkodzenie ciała lub utrata życia,
wymagający podjęcia natychmiastowych
medycznych czynności ratunkowych i
leczenia.

Rozpoznanie stanu
krytycznego u dziecka
zaburzenia świadomości i siły
mięśniowej (hipo-i nadreaktywność)
zaburzenia krążenia obwodowego,
sinica
zaburzenia oddychania

Stany naglące w pediatri
Ostra biegunka
Ostra i przewlekła niewydolność nerek
Zespół nerczycowy
Ostra i przewlekła niewydolność wątroby
Stany śpiączkowe i przedśpiączkowe
Okres okołooperacyjny
Urazy
Oparzenia
Choroby naglące układu oddechowego

brak lub odwodnienie małego stopnia
(spadek wagi < 3%)
odwodnienie łagodne i umiarkowane
(spadek wagi o 3-9%)
ciężkie odwodnienie ( spadek wagi > 9%)
Ostra biegunka. Stopnie odwodnienia wg WHO:

Istotny jest dobrze zebrany wywiad dotyczący:
ostatnich pomiarów masy ciała
liczby zużytych pieluszek ( w przypadku
noworodków i niemowląt)
diurezy
wymiotów ( częstości i objętości)
stolców ( objętości i liczby)
stanu ogólnego
aktywności
ilości przyjmowanych płynów
temperatury ciała
Jak ocenić stopień odwodnienia?

przedłużony czas powrotu kapilarnego
(włośniczkowego)
zmniejszone napięcie skóry
nieprawidłowy rytm oddychania
Najlepsze parametry służące do oceny stopnia
odwodnienia:

Stopień
(ubytek
masy
ciała)
Brak
lub
niewiel
kie
( < 3%)
Umiarkow
ane (3-
9%)
Ciężkie
( > 9%)
Stan ogólny
spokojne,
przytomn
e
niespokojne ,
pobudzone
senne lub
nieprzytomne,
wiotkie
Pragnienie
normalne pije
łapczywie,
spragnione
pije słabo lub
niezdolne do
samodzielnego
picia
Czynność
serca
prawidło
wa
prawidłowa
lub
przyspieszona
tachykardia
(w ciężkich
przypadkach
bradykardia)
Tętno
prawidło
we
prawidłowe
lub osłabione
osłabione lub
słabo wyczuwalne
Oddech
prawidło
wy
prawidłowy
lub
przyspieszony
głęboki
Kliniczna ocena stopnia odwodnienia u dzieci:

Stopień
ubytek
masy
ciała
Brak lub
niewielkie
(< 3%)
Umiarkow
ane
(3-9%)
Ciężkie
( > 9%)
Gałki oczne prawidłowo
napięte
zapadnięte
(podkrążone
)
bardzo zapadnięte
(podkrążone) i
podsychające
Łzy
+
-
-
Jama ustna
i język
wilgotne
suche
bardzo suche
Skóra
(fałd)
rozprostowu
je się szybko
rozprostowu
je się powoli
rozprostowuje się
bardzo wolno
Czas
powrotu
kapilarneg
o
prawidłowy
wydłużony
wydłużony
Kończyny
ciepłe
chłodne
chłodne
Diureza
prawidłowa
lub
zmniejszona
zmniejszona minimalna
Kliniczna ocena stopnia odwodnienia u dzieci

*
Doustny płyn nawadniający jako
podstawowe leczenie pierwszego
rzutu u dzieci z ostrą biegunką
i odwodnieniem od lekkiego i
umiarkowanego
Schemat nawadniania doustnego dzieci z ostrą
biegunką wg ESPGHAN:

płyn o odpowiednio zbilansowanym składzie jonów,
glukozy i wodorowęglanów
wykorzystuje mechanizm czynnego wchłaniania sodu
i glukozy- pociągających za sobą cząsteczki wody
droga podania- doustna lub przez zgłębnik żołądkowy
(w przypadku wystąpienia wymiotów płyn należy
schłodzić i podawać małymi porcjami np. 5ml co parę
minut)
obecnie zaleca się stosowanie DPN o stężeniu sodu
około 60 mmol/l
Doustny płyn nawadniający (DPN):
Odpowiedni skład zgodny ze standardami
ESPGHAN mają np. preparaty Floridral, Orsalit,
Hipp ORS 2000, Gastrolit

Stopień
odwodnienia
Zalecana objętość
DPN
Faza
rehydratacji
( 0-4 godzin)
< 3 %
30-50 ml / kg/ 4
godziny
3-9 %
50-100ml/ kg/ 4
godziny
> 9 %
> 100 ml/kg/ 4
godziny
Faza leczenia
podtrzymując
ego
( > 4 godzin)
* powrót do diety
dziecka
* DPN lub inne płyny
obojętne w celu
pokrycia
podstawowego
zapotrzebowania
wodnego
Zasady stosowania doustnych płynów
nawadniających (DPN):
Uwaga: dodatkowo 5-10 ml/kg po każdym biegunkowym
stolcu i/lub wymiotach (uzupełnianie bieżących utrat)

Nazwa
Na
mmol
/l
K
mmol
/l
Zasad
y
mmol/
l
Węglowod.
mmol/l
Osmolarn
ość
mOsm/)
WHO
2002
75
20
30
75( glukoza) 245
ESPHG
AN
60
20
30
74-111
200-250
Floridr
al
60
20
14
89
214
Gastrol
it
60
20
30
80( glukoza) 240
Hipp
ORS
200
52
25
7
Glukoza-67;
sacharoza-
23;
fruktoza-
28; skrobia
ryżowa
240
Orsalit
75
20
10
75( glukoza) 245
Skład glukozo- elektrolitowych doustnych
płynów nawadniających:


Nazwa
Na
mmol
/l
K
mmol
/l
Zasad
y
mmol/
l
Węglowod.
mmol/l
Osmolarn
ość
mOsm/)
WHO
2002
75
20
30
75( glukoza) 245
ESPHG
AN
60
20
30
74-111
200-250
Floridr
al
60
20
14
89
214
Gastrol
it
60
20
30
80( glukoza) 240
Hipp
ORS
200
52
25
7
Glukoza-67;
sacharoza-
23;
fruktoza-
28; skrobia
ryżowa
240
Orsalit
75
20
10
75( glukoza) 245
Skład glukozo- elektrolitowych doustnych
płynów nawadniających:


Leczenie żywieniowe nzj
prawidłowa dieta – wyeliminowanie / ograniczenie
spożycia produktów wzdymających, orzechów, owoców
z drobnymi pestkami, produktów ciężkostrawnych,
produktów bogatych w cukier oraz błonnik (błonnik
można dostarczyć w delikatnych warzywach i owocach),
kawy i mocnej herbaty oraz napojów gazowanych,
produktów smażonych, fastfoodów, często też owoców
cytrusowych.
Dieta powinna być możliwie łatwo przyswajalna i
urozmaicona oraz powinna dostarczać organizmowi
wszystkie niezbędne substancje odżywcze. Posiłki
powinny być małe objętościowo, (co najmniej 5
posiłków), a spożycie płynów nie mniej niż 1,5l na dobę.

Leczenie żywieniowe nzj
prawidłowa dieta – wyeliminowanie / ograniczenie
spożycia produktów wzdymających, orzechów, owoców
z drobnymi pestkami, produktów ciężkostrawnych,
produktów bogatych w cukier oraz błonnik (błonnik
można dostarczyć w delikatnych warzywach i owocach),
kawy i mocnej herbaty oraz napojów gazowanych,
produktów smażonych, fastfoodów, często też owoców
cytrusowych.
Dieta powinna być możliwie łatwo przyswajalna i
urozmaicona oraz powinna dostarczać organizmowi
wszystkie niezbędne substancje odżywcze. Posiłki
powinny być małe objętościowo, (co najmniej 5
posiłków), a spożycie płynów nie mniej niż 1,5l na dobę.

Leczenie żywieniowe nzj
Należy bacznie obserwować organizm i w razie
niepokojących objawów wyeliminować produkt
powodujący dolegliwości.
leczenie żywieniowe preparatami
bezresztkowymi: Peptamen, Nutridrink, Peptisorb
czy Modulen IBD (nieosiągalny w Polsce).
Głównym celem leczenia żywieniowego jest
wprowadzenie chorego w remisję, a nie jak się
powszechnie wydaje dożywianie lub odżywianie,
przy czym jest ono równie skuteczne jak
farmakologiczne, a przy tym nieobarczone
ryzykiem działań niepożądanych.

Zespół nerczycowy, zespół
nefrotyczny
zespół objawów chorobowych wywołany
nadmierną nieskompensowaną utratą białka z
moczem.
białkomocz: przekracza 3,5 g/dobę lub 50
mg/kg masy ciała/dobę.
objawy: białkomocz, hipoalbuminemia,
lipiduria, hiperlipidemia, obrzęki i przesięki do
jam ciała.
do zespołu nerczycowego może doprowadzić
każdy stan chorobowy przebiegający z
białkomoczem.

Zespół nerczycowy objawy
pienienie się moczu,
zmniejszenie diurezyciastowate obrzęki tkanki podskórnej,
obrzęki wokół oczubladość powłok (wyraz nagromadzenia
przesięków w tkance podskórnej)
wzmożone pragnienie
przesięki do jam ciała: jamy brzusznej, jam opłucnej,
narastające wodobrzusze może powodować ból brzucha i
wymioty,
płyn w opłucnej powoduje duszność
nadciśnienie tętnicze rzadko, okresowo zwyżki ciśnienia
albo spadki, indukowane hipowolemią
niedożywienie i wyniszczenieżółtaki powiek w przypadku
ciężkiej hiperlipidemii
przełomy brzuszne spowodowane wodobrzuszem występują
u niektórych chorych z ciężkim zespołem nerczycowym.

Zespół nerczycowy.
Rozpoznanie
białkomocz >50 mg/kg masy ciała/dobę
lub >40 mg/m² powierzchni ciała/ godzinę,
lub >1 g/m²/dobę.
stosunek stężenia białka do kreatyniny w
moczu (w mg/dL) >1,8
hipoalbuminemia <2,5 g/L w surowicy
hipercholesterolemia >250 mg/dLobecność
obrzęków.

Zespół nerczycowy - leczenie
steroidoterapia,
leki alkilujące: cyklofosfamid i chlorambucyl.
dieta: bogatobiałkowa, niskosodowa (w okresie
obrzęków), niskocholesterolowa, z obecnością
kwasów tłuszczowych nienasyconych. Przy
wielomoczu w okresie wczesnej remisji
powinna być bogata w potas.
leki moczopędne w skojarzeniu z wlewami
dożylnymi preparatów zwiększających objętość
łożyska naczyniowego (dekstrany, albuminy)
leki immunomodulujące - lewamizol

Mukowiscydoza - żywienie
dieta bogatobiałkowa
dieta wysokoenergetyczna
podaż preparatów enzymów trzustkowych
suplementacja witamin
W ciągu dnia dziecko powinno zjeść 3 – 4 posiłki podstawowe i 2 – 3 przekąski.

Mukowiscydoza - żywienie
ENERGIA OGÓŁEM – ilość kalorii, którą chory powinien spożyć:
ok. 130-150% standardowego zapotrzebowania kalorycznego
Białko - 2,5 g/kg masy ciała tj. 15% energii
Tłuszcze - 35 - 45% energii
Węglowodany - ok. 40 - 50% energii

Mukowiscydoza - żywienie
Dlaczego dieta wysokoenergetyczna:
upośledzone trawienie i wchłanianie składników odżywczych
częste infekcje układu oddechowego (kaszel, gorączka)
zaburzona wydolność trzustki
nadmierna utrata składników odżywczych z kałem
Im częściej pojawiają się infekcje i im bardziej nasilone są objawy upośledzonego trawienia i wchłaniania
tym wyższe zapotrzebowanie na energię i składniki odżywcze.

Mukowiscydoza - żywienie
Czego oczekujemy po takiej diecie ?
że zrównoważy straty energii z kałem
że pokryje podwyższone zapotrzebowanie na energię wynikające z podwyższonej
podstawowej (utrzymanie stałej temperatury ciała, oddychanie, praca narządów)
ponadpodstawowej (aktywność fizyczna) przemiany materii
że dostarczy składniki budulcowe oraz energie do wzrostu organizmu

Mukowiscydoza - żywienie
Prawidłowy wzrost i odpowiednia do wzrostu masa ciała
oraz stałe przybieranie na wadze rosnącego dziecka świadczy
o pokryciu zapotrzebowania na energię i składniki odżywcze.

Mukowiscydoza - żywienie
Białko:
każdy posiłek powinien zawierać co najmniej jeden wysokobiałkowy produkt
niewydolność zewnątrzwydzielnicza trzustki – brak elastazy
– brak zdolności trawienia włókiem mięśniowych
nietolerancja laktozy – mleko słodkie zastępujemy mlecznymi napojami
fermentowanymi

Mukowiscydoza - żywienie
Produkty wysokokaloryczne – tłuszcze:
mogą powodować steatore
-
należy podawać preparaty enzymów trzustkowych
„oporni” na zastępcze leczenie enzymami -
ograniczenia naturalnych tłuszczów w diecie
lub zastąpienia ich olejem MCT
olej MCT -
nie wymaga obecności żółci i enzymów trzustkowych do trawienia,
w największej ilości występuje w oleju kokosowym;
znajduje się również w preparatach mlekozastępczych (Portagen, Pregestimil,
Humana MCT, Salvimulsin MCT, Bebilon pepti MCT), które można stosować zamiast mleka

Mukowiscydoza - żywienie
Niekorzystne produkty spożywcze - to produkty o znikomej wartości
energetycznej i odżywczej (np. duże ilości warzyw i owoców,
ciemnego pieczywa, chude twarogi, woda mineralna, napoje gazowane,
sztucznie słodzone, herbata, mleko odtłuszczone

Mukowiscydoza - żywienie
Niekiedy konieczne jest intensywne leczenie żywieniowe,
nocne żywienie przez sondę, przez gastrostomię lub dożylne.

Leczenie żywieniowe
mukowiscydozy – dieta
Dieta może być uzupełniana dietami przemysłowymi
o wysokiej "gęstości" energetycznej, podawanymi
oprócz właściwych posiłków.
Należy pamiętać o konieczności uzupełniania diety w
NaCl, zwłaszcza w czasie upałów i u chorych
gorączkujących.
W razie braku skuteczności metod zachowawczych
leczenia żywieniowego należy rozważyć możliwość
zastosowania metod inwazyjnych – żywienie nocne za
pomocą zgłębnika nosowo-żołądkowego, przezskórna
endoskopowa gastrostomia – PEG, czy żywienie
pozajelitowe u chorych ze znacznymi niedoborami
białkowo-energetycznymi, niedoborami pierwiastków
śladowych oraz witamin.

dieta: 130-150% kalorii, białko 2.5 g/kg/d, tłuszcze- 50%
MCT, 3-5% niezbędne nienasycone kwasy tłuszczowe,
nocne żywienie enteralne.
enzymy trzustkowe:
Niemowlęta: lipaza: < 1 r. -2000-4000j / 120 ml mieszanki,
2-4 l - 1000j/kg/ posiłek, >4 l 500j / kg/posiłek
Nie przekraczać-10000 j/kg/d,
kwas ursodezoksycholowy (Ursofalk),
Witaminy: A- 5000 – 10000 IU dz, D-400-800 IU/dz, E
-100-200 IU/dz , K 5 mg 2 x w tyg.
W czasie upałów podaż NaCl - 0.5-1 g/dz niemowlęta do 3-
5 g 4-5 r
Powikłanie: zbyt duża dawka lipazy > 10000j/kg/dz -
kolonopatia włókniejąca
Leczenie żywieniowe mukowiscydozy –
dieta

Wrodzona nietolerancja laktozy:
•dziedziczona autosomalnie recesywnie-
chromosom2
•budowa histologiczna błony śluzowej jelita cienkiego
prawidłowa
•- brak laktazy
•- pozostałe enzymy – wartości prawidłowe
•wodnista biegunka, wymioty, odwodnienie, wzdęcie
brzucha po podaniu laktozy, objawy występują od
urodzenia
•leczenie: bieta bezlaktozowa: Prosobee, Humana SL,
Nutramigen

Wtórna nietolerancja laktozy (przejściowa)
Może wystąpić we wszystkich chorobach w
których dochodzi do uszkodzenia błony
śluzowej jelita cienkiego:
•celiakia,
•sprue tropikalna,
•lamblioza,
•ch. Crohna,
•biegunki w niedoborach immunologicznych,
•przedłużająca się biegunka wirusowa,
bakteryjna
•przerost bakteryjny flory jelita cienkiego

Nietolerancja laktozy typu dorosłych
•początek objawów 3-5 rok życia
•dziedziczenie autosomalne recesywne,
duże różnice etniczne ( 5-12% rasa biała,
70% rasa czarna, w Polsce 20-30%
dorosłych)
•objawy: wodnista biegunka, wymioty,
odwodnienie, wzdęcie brzucha
•leczenie: dieta bezlaktozowa, Lact-Aid,
Lactosanol

Wrodzony niedobór sacharazy, izomaltazy
•dziedziczenie autosomalne recesywne chromosom 3
•objawy - po spożyciu sacharozy: wymioty, biegunka
wodnista, wzdęcie brzucha, ból kolkowy,
odwodnienie
•leczenie: dieta bez sacharozy, zmniejszenie ilości
skrobii, owoców
Wrodzony niedobór glukoamylazy
objawy- osmotyczna wodnista biegunka po spożyciu
skrobii
Dieta w chorobach wątroby
Wątroba odgrywa kluczową rolę w regulacji
żywienia:
udział w procesach metabolicznych
produktów trawienia i wchłaniania,
ich dalszą dystrybucję w organizmie
człowieka
oraz właściwe wykorzystanie.
Niedobory żywieniowe w przebiegu
przewlekłych chorób wątroby:
upośledzają funkcjonowanie organizmu
sprzyjają rozwojowi powikłań i zakażeń
Niedożywienie u chorych
z przewlekłymi chorobami wątroby
upośledzone łaknienie
zaburzenia trawienia i wchłaniania
wzrost wydatku energetycznego
inne wątrobowymi
lub pozawątrobowe
nieprawidłowości
Dieta w chorobach wątroby
Choroby wątroby mniejsze lub większe uszkodzenia.
Rodzaj diety i jej stosowanie zależy od stopnia
ograniczenia lub wypadnięcia określonych czynności
wątroby.
Z punktu widzenia leczenia dietetycznego istotniejsza
jest ocena stopnia wydolności wątroby
oraz stwierdzenie określonych zaburzeń
jej czynności, niż sklasyfikowanie
poszczególnych przypadków w ramach
ogólnie przyjętych podziałów klinicznych.
Dieta w chorobach wątroby
U chorych na przewlekłe choroby wątroby
zwiększa się zapotrzebowanie na energię
pochodzenia pozabiałkowego.
Ważna jest również suplementacja
witaminami
i pierwiastkami śladowymi.
Żywienie parenteralne należy
wprowadzać z dużą ostrożnością
i tylko w uzasadnionych przypadkach.
Dieta w chorobach wątroby
Zapotrzebowanie na białko u chorych z
przewlekłymi chorobami wątroby jest
większe i wynosi 1,0-1,5 g/kg masy
ciała/dobę i zależy od stopnia
dekompensacji czynności wątroby.
Natomiast chorzy z ostrą niewydolnością
wątroby, encefalopatią
i śpiączką wątrobową
nie powinni otrzymywać
więcej białka niż 0,5 g/
kg masy ciała/dobę.
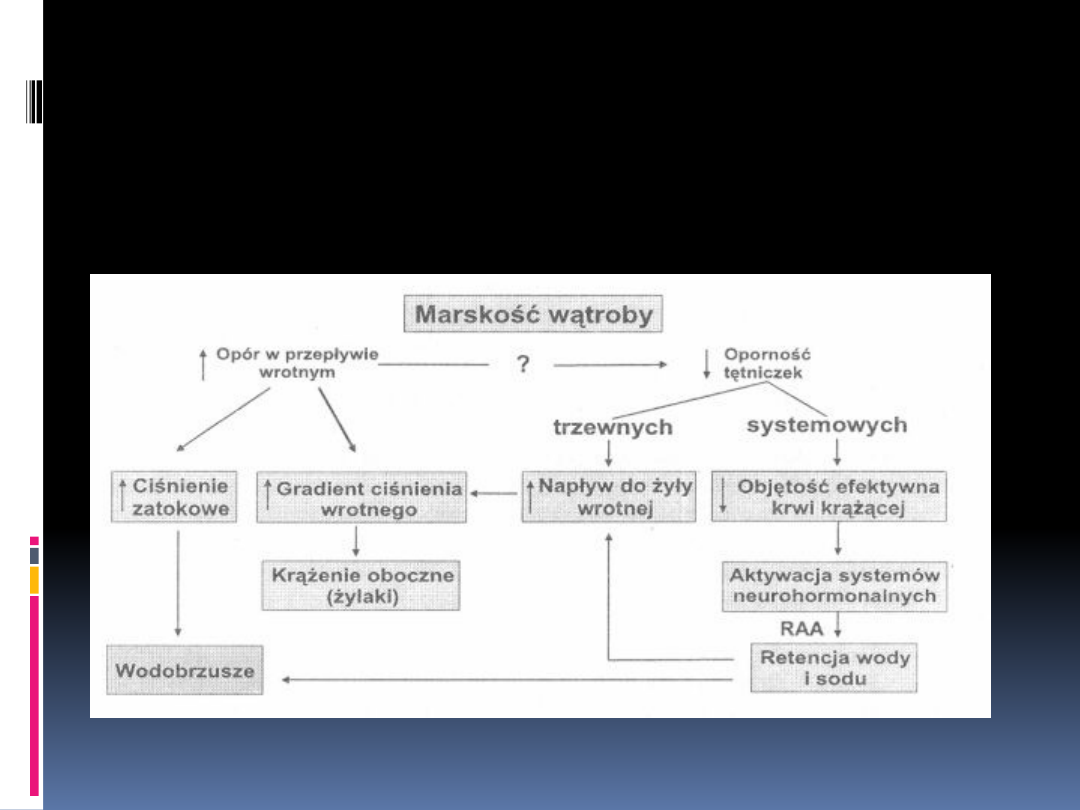
Wodobrzusze patogeneza

wodobrzusze – objawy
zwiększenie obwodu brzucha
przyrost masy ciała
uczucie dyskomfortu, rozpierania w jamie brzusznej i bóle
brzucha
trudności z siadaniem
kłopoty z chodzeniem
nudności i wymioty, pieczenie w przełyku, odbijanie
uporczywe wzdęcia
obrzęki kończyn dolnych, narządów płciowych zewnętrznych
duszność spowodowana uniesieniem przepony.
Objawy te w znaczącym stopniu pogarszają komfort życia
chorego, dlatego właściwe leczenie wodobrzusza może
znacząco wpłynąć na poprawę jakości życia pacjenta.

wodobrzusze – badanie fizykalne
uwypuklony brzuch
w pozycji leżącej — tak zwany brzuch żabi
(wydatne boczne części brzucha)
wyrównany pępek
przepuklina pępkowa
objaw chełbotania
zmianę odgłosu opukowego przy zmianie pozycji
ciała (stłumienie w miejscu, gdzie układa się
płyn)

wodobrzusze – leczenie
Terapię należy rozpocząć od
wprowadzenia diety niskosolnej.
Zaleca się ograniczenie spożycia soli
maksymalnie do ok. 2,0 g/dobę (88
mEq/dobę), optymalne spożycie soli u
chorych z marskością wątroby powinno
wynosić ok. 1,0 g/dobę (44 mEq/dobę).
Takie postępowanie w połączeniu z
reżimem łóżkowym (lepsza perfuzja nerek
w pozycji leżącej) wystarcza do redukcji
wodobrzusza u 10-20% pacjentów.

wodobrzusze – leczenie
Farnakoterapia - spironolakton, który może być
stosowany
w monoterapii lub w połączeniu z furosemidem
Diuretyki objętości krwi krążącej, ciśnienia
dysfunkcję nerek.
stosowanie ich jest przeciwwskazane w
przypadku:
podwyższonego poziomu kreatyniny,
niskiego ciśnienia tętniczego,
krwotoku np. z żylaków przełyku,
przy współistnieniu tzw. spontanicznego zapalenia
otrzewnej (SBP . spontaneous bacterial peritonitis).

wodobrzusze – leczenie
Spironolakton stosujemy w dawkach od
100-400 mg/dobę, furosemid 40-160
mg/dobę.
Celem leczenia jest redukcja wodobrzusza a
jednym z jej wskaźników jest utrata masy
ciała. Przy prawidłowo leczonym
wodobrzuszu utrata ta powinna wynosić ok.
1 kg/dobę.

Żywienie u osób z cukrzycą =
Zdrowe racjonalne żywienie
Posiłki należy
planować do:
Wieku i płci
Masy ciała
Rodzaju wykonywanej pracy
Aktywności fizycznej
Apetytu
Zwyczajów żywieniowych
rodziny

Racjonalne żywienie
Powinno zapewnić:
Prawidłową ilość wszystkich składników
pokarmowych i energii .
Satysfakcję ze zjadanych posiłków.
Dobre wyrównanie cukrzycy
Utrzymanie należnej wagi ciała

Zalecenia zdrowego
odżywiania
Dobowe zapotrzebowanie powinno zawierać :
15-20%
BIA
ŁKA
30-35%
TŁU
SZ
CZ
E
45-50%
W
ĘG
LOW
ODA
NY

ZASADA PIRAMIDY
ŻYWIENIOWEJ jest prosta
Wszystkie produkty spożywcze są
podzielone na kilka grup. U
podstawy piramidy znajdują się
produkty, które powinny stanowić
podstawę naszej diety.
Im bliżej wierzchołka, tym mniej
produktów powinniśmy spożywać.

Składniki pokarmowe
To najmniejsze cząstki organiczne i
nieorganiczne, które wchodzą w skład
pożywienia, a po strawienia mogą być
wchłonięte w przewodzie pokarmowym i
wykorzystane przez organizm.
Pełnią w ustroju człowieka różne funkcji:
budulcową, energetyczną i regulującą.
Do składników budulcowych należą: woda,
białko i związki mineralne.
Do składników energetycznych:
węglowodany, tłuszcze i częściowo białko.
Do składników regulujących: witaminy,
enzymy i niektóre związki mineralne.

Główne źródło pożywienia
stanowią węglowodany złożone.
WOLNO PODNOSZĄ POZIOM
CUKRU WE KRWII
1g węglowodanów - 4kcal
NALEŻĄ DO NICH
Produkty zbożowe: ryż, kasza,
makaron
Chleb i pieczywo
Ziemniaki
Jarzyny
Zalecane są; kasze z grubego
przemiału, nie oczyszczony ryż,
pieczywo mieszane w tym
(graham, razowe, pełnoziarniste)
Ponieważ zawierają więcej
błonnika, wit.B i minerałów.

Węglowodany proste
SZYBKO PODNOSZĄ POZIOM
CUKRU WE KRWII
1g węglowodanów – 4kcal
NALEŻĄ DO NICH
Cukier
Owoce, soki owocowe, dżem
Miód
Słodycze
Mleko i napoje mleczne
Mogą stanowić 10-20% energii, ale
powinny być spożywane z
produktami zawierającymi
węglowodany złożone oraz białko i
tłuszcz, wówczas ich działanie
hiperglikemizujące jest mniejsze

Wymiennik węglowodanowy
1WW=10g WĘGLOWODANÓW
PRZYSWAJALNYCH
1WW~40kcal
1WW ~podnosi o 30-40mg%
stężenie cukru we krwi
(wymiennik węglowodanowy określa gramową
ilość produktu w której zawarte jest 10g
węglowodanów przyswajalnych)

TABELA WYMIENNIKÓW
WĘGLOWODANOWYCH
Chleb zwykły
-20g
Chleb graham
-25g
Chleb tostowy
-18g
Bułka pszenna
-20g
Ryż -15g
Kasza
-15g
Makaron
-20g
Płatki kukurydziane -15g
Płatki owsiane
-20g
Mąka
-15g
Mleko i produkty mleczne
Mleko
-200ml
Jogurt
-170ml
Kefir
-200ml
Jabłko
-100g
Gruszka -100g
Banan -50g
Pomarańcza -130g
Mandarynki -150g
Kiwi
-110g
Arbuz
-240g
Sok pomarańczowy-110ml
Sok jabłkowy
-100ml
Cukier -10g
Rośliny strączkowe
Fasola
-20g
Groch
-20g
Soja-
-50g

Błonnik pokarmowy
Pokarmy bogate w błonnik;
pełnoziarniste pieczywo, grube
kasze, jarzyny i owoce
Rola błonnika
Pobudza funkcję żucia i
wydzielania śliny.
Daje uczucie sytości.
Zwalnia trawienie węglowodanów.
Zwiększa wypełnienie jelit.
Pobudza ruchliwość i ukrwienie
jelit
Absorbuje takie substancje jak:
cholesterol i kwasy żółciowe
upośledzając w ten sposób
wchłanianie tłuszczu i zmniejszając
stężenie cholesterolu we krwi.
Odtruwa organizm.

Produkty białkowe
stanowi 12 – 20 %
dziennego
zapotrzebowania kalorycznego
z czego:
produkty białkowe pochodzenia
roślinnego - ok. 40 % z białka
ogółem
1gram białka - 4kcal

Do produktów białkowych
zaliczamy:
Mięso- polecane (chude; drób bez skóry,
królik, wołowina, schab..)
Wędliny- polecane (chude; szynka,
polędwica..)
Jaja – polecane około 1szt/ dobę
Ryby- polecane około 3-4 x / tydzień
Sery- polecane (biały, żółty.. o obniżonej
zawartości tłuszczu)
Mleko i przetwory- (jogurt, kefir,
maślanka o obniżonej zawartości tłuszczu)
Rośliny strączkowe -fasola, soja, groch..

Produkty tłuszczowe
stanowią
25-30%
dziennego zapotrzebowania
kalorycznego
Z czego
10%-WNKT
10%-JNKT
10%-NKT
1gram tłuszczu – 9kcal

Do produktów tłuszczowych
zaliczamy
Smalec, łój, masło, śmietanę- to
tłuszcze pochodzenia
zwierzęcego (należy ograniczyć
ich spożycie, ponieważ zawierają
dużo cholesterolu)
Oliwa z oliwek, olej miękkie
margaryny- pochodzenia
roślinnego (należy spożywać
codziennie )
Produkty białkowe i tłuszczowe
należy spożywać zachowując
ich charakter lekkostrawności,
dlatego należy ograniczyć
potrawy smażone i
panierowane.

Wymiennik białkowo-
tłuszczowy
1WBT-100kcal.
Wymiennik białkowo- tłuszczowy określa
100kcal pochodzących
z białka i tłuszczu.
Trawienie białek i tłuszczów trwa dłużej
od 2-6 godzin
do ich przemiany niezbędna jest insulina.
Dlatego w sposób pośredni podnoszą
poziom cukru.
Na każde 100kcal pochodzące z białka i
tłuszczu(1WBT) zapotrzebowanie na
insulinę jest podobne jak na 1WW.

Żywienie u osób leczonych
metodą konwencjonalnej
insulinoterapii
Powinno składać się, z około 6 posiłków.
Posiłki te powinny być spożywane o stałych
porach związanych z działaniem insuliny.
Skład posiłków powinien być stały pod
względem zawartości węglowodanów, białek i
tłuszczów.

Żywienie osób leczonych metodą tzw.
intensywnej insulinoterapii stosujących
analogi insulinowe
Składa się, z co najmniej 4 posiłków.
Dopuszczalna jest liberalizacja przesunięć
czasowych oraz ilości spożywanych
produktów, pod kontrolą glikemii.
Rodzice i dzieci sami adaptują dawki insuliny
przed każdym posiłkiem.

Żywienie osób leczonych przy
użyciu pompy insulinowej
Należy zachować zasady zdrowego
odżywiania; zalecane jest od 3-5 posiłków na
dobę.
Dopuszczalna jest liberalizacja przesunięć
czasowych oraz ilości spożywanych
produktów pod kontrolą glikemii.
Chorzy sami adaptują dawki insuliny w
bolusach przed każdym posiłkiem.

Żywienie osób leczonych przy
pomocy pompy insulinowej
BOLUSY POSIŁKOWE
BOLUS PROSTY
stosowany jest do posiłków
węglowodanowych, określanych jako WW
(zarówno prostych jak i złożonych) : chleb i
pieczywo, produkty zbożowe, cukier,owoce,
soki, dżemy
Oraz jako dawka korekcyjna

BOLUSY POSIŁKOWE
Bolus przedłużony
stosowany do posiłków
białkowych i tłuszczowych,
określanych jako WBT
(mięso,wędliny, jaja, ryby, sery,
masło, śmietana,etc.)

BOLUSY POSIŁKOWE
Bolus złożony
To najczęściej stosowany bolus:
stanowi połączenie bolusa prostego
i przedłużonego.
Stosowany do posiłków zawierających: białko,
tłuszcz i węglowodany np. śniadanie, kolacje,
dania obiadowe, czekolada, orzechy, frytki,
lody…
Podczas przyjęć (posiłek rozłożony w czasie lub
długo spożywany posiłek).
Gdy spożywamy dużą ilość węglowodanów w
posiłku (np.10WW)

BOLUSY POSIŁKOWE
1WBT-100 kcal – bolus 3-4godzin
2WBT-200 kcal – bolus 4-5 godzin
3WBT-300kcal – bolus 4-5 godzin
4WBT-400 kcal – bolus 5 i > godzin
Potrawy smażone, ciężkostrawne
bolus 6 i >godzin

Uwagi praktyczne
Bolusy ;szczególnie proste
podajemy około 15 minut
przed posiłkiem.
Bolus przedłużony i złożony
należy zaprogramować na co
najmniej 4 godziny.

Śniadanie - wartość odżywcza
Nazwa
produktu
Ilość
[g]
Energia
[kcal]
Białka
[g]
Tłuszcz
e
[g]
Węglowoda
ny
[g]
Mleko
2%tł
200
102
6,4
4
9,8
Chleb
graham
75
162
6,2
1,3
31,5
Masło
10
73,8
-
8,2
-
Szynka
drobiowa
40
49
7,3
2,2
-
Sałata
10
Razem
387
20
15,7
41

Obliczania ilości kcal
pochodzących z białka
W posiłku uzyskaliśmy 20g białka
1 gram białka dostarcza
4kcal energii.
Ilość energii [kcal] pochodzącej z białka.
20g x 4kcal=80kcal

Obliczanie ilości kcal
pochodzących z tłuszczu
W posiłku uzyskaliśmy 15,7g tłuszczu
1 gram tłuszczu dostarcza
9kcal energii
Obliczamy ilość energii [kcal]
pochodzącej z tłuszczu.
15,7g x 9kcal=141 kcal

Kaloryczność białka i tłuszczu
w posiłku
Łączna ilość energii [kcal]
pochodzącej z białka i tłuszczu:
80kcal+141kcal=221kcal

Obliczanie WBT
Ponieważ 1WBT=100kcal
dzieląc ilość kalorii pochodzących z
białka i tłuszczu przez 100kcal
221 kcal :100kcal =2,21
otrzymujemy ok. 2WBT.

Obliczania ilości WW
1WW określa 10g węglowodanów
przyswajalnych
uzyskaną ilość węglowodanów w
posiłku dzielimy przez 10g i
otrzymujemy:
41g :10g = ~ 4,1WW
węglowodany w tym posiłku
dostarczają około 164kcal(41g x
4kcal)

Obliczona ilość WW- WBT
w posiłku
Posiłek zawiera
4WW
2,2WBT
4,4g błonnika.

Propozycja bolusa złożonego
Bolus prosty - dawka wyliczonej
insuliny na 4WW.
Bolus przedłużony - dawka
wyliczonej insuliny na 2WBT,
rozłożona w czasie na 4godziny.

Leczenie śpiączki cukrzycowej
rozpoczynamy nie czekając na wyniki.
Postępowanie szczegółowe. Zasady stosowania in s u l i n y. Pierwsza dawka waha się w
zależności od wieku (orientacyjnie 1 — 2 j. na kg wagi ciała) i od stanu chorego w granicach od
10 do 60 j. Połowę początkowej dawki wstrzy kujemy dożylnie, a połowę — podskórnie.
Następną dawkę stanowiącą 1/2 — 3U dawki początkowej podajemy w V2 — 1 godz.
podskórnie (rzadziej część jej — dożylnie) w zależności od stanu chorego i wstępnych wyników
badań (aceton!). Następnie powtarzamy podawanie insuliny co 1 — 2 godz. w daw- ce 'A — Vz
dawki początkowej, aż do ustąpienia acetonu] (zwykle 6 —12 godz.).
Po tym okresie dawkę zmniejszamy, a przerwy w stosowaniu insuliny zwiększamy. Wiek w
latach Dawka początkowa (j. insuliny) Dawka następna (j. insuliny) Dawka łączna w ciągu 12—
18 godz. (j. insuliny) Do 2 r. ż. 2 — 5 5—10 10 — 15 10 15 20 40 15 20 40 60 5 — 10 10 — 15
15 — 25 25 — 40 30 — 60 60 — 120 120 — 200 200 — 400
dawkowanie insuliny zależne jest w dużej mierze od stanu chorego, dlatego liczby podane w
tabeli mają wartość tylko orientacyjną.
Wysokość dawek i długość przerw uzależniamy od zachowania się cukru, ace tonu i zasobu
zasad we krwi i od przebiegu klinicznego.
jeśli powtórne badanie krwi (ok. 2 godz. od wstrzyknięcia dawki początkowej) nie wykaże
obniżenia lub wykaże wzrost poziomu cukru — dawki nie zmniejszamy, a powtarzamy dawkę
początkową, lub nawet ją zwiększamy.
Jeśli obniżenie po ziomu cukru jest znaczne — zaplanowaną przerwę w podawaniu insuliny
wydłużamy i wprowadzamy dożylnie 5 lub 10% roztwór glukozy, tak aby chory w ciągu
pierwszych godz. otrzymał 20—40 g glukozy.
Ogólna dawka glukozy podanej w ciągu doby (dożylnie i doustnie) powinna wynosić — 7 g na
kg wagi ciała.

Leczenie śpiączki cukrzycowej
Woda i elektrolity. Zespół wysuszenia w przebiegu
śpiączki cukrzycowej prowadzi do groźnych następstw
(nasilenie kwasicy, zapaść .naczyniowa). Płyny
wprowadzamy do żylnie drogą kroplową w ilości
zależnej od wieku, wagi ciała chorego i od stopnia
odwodnienia.
W ciągu doby podajemy ilość płynów odpowiadającą
10—2-0% wagi ciała chorego (orientacyjnie 50—100
ml na kg wagi ciała na dobę), przy czym lU dawki
wprowadzamy w ciągu pierwszych 2 godz. i lU w ciągu
następnych 4 godz.
W skład pierwszej kroplówki wchodzi
wieloelektrolitowy płyn fizjologiczny bądź 0,9%
roztwór chlorku sodu z dodatkiem 1/e molarnego
rozczy-nu mleczanu sodu. U dzieci małych podajemy
roztwór składa jący się z 1/3 części płynu
fizjologicznego, l/3 części 5% roz tworu glukozy I 1/3
płynu alkalizującego. Ponadto dodajemy witaminy
zespołu B (Bi, B2) i witaminę C.

Leczenie śpiączki cukrzycowej
Ciała alkalizujące podajemy w dawce zależnej od wagi
ciała chorego i od stopnia zakwaszenia (1,8 ml 1/e
molarnego rozczynu mleczanu sodu na kg wagi ciała
chorego podnosi zawartość CO2 w osoczu o 1 vol%)
dążąc tylko do częściowego (do 30 voV/o) wyrównania
kwasicy.
W przypadku bardzo nasilonej kwasicy (zawartość CO2
w osoczu poniżej 15 vol%), zamiast mleczanu sodu
podajemy 1,28% roztwór dwuwęglanu sodu.
Obiecującym lekiem (nie wyszedł jeszcze poza fazę
prób klinicznych) zwalczającym kwasicę metaboliczną
jest nowy środek buforowy — THAM (Tris-
hydroxymethyloamino-me-thane) stosowany w dawce
200—500 mg na 1 kg wagi ciała (w ciągu 1—2 godz.)
we wlewie kroplowym. Leczenie to może być
stosowane jedynie w warunkach klinicznych.

Leczenie śpiączki cukrzycowej
Potas. Mimo dużej utraty potasu — w okresie zmniejszonej
diurezy i zagęszczenia krwi poziom jego w osoczu nie jest
obniżony.
W okresie ustępowania kwasicy i zwiększenia diurezy może
wystąpić ostry niedobór potasu. W tym okresie możliwa jest już
zwykle doustna podaż potasu. Objawy kliniczne hipokaliemii
wyrażają się osłabieniem, wiotkością mięśni, osłabieniem
odruchów, nie kiedy zamroczeniem i wymiotami. Jeśli mimo
opanowania kwasicy stan chorego nie poprawia się lub pogarsza,
należy podejrzewać, że nastąpiło obniżenie poziomu potasu we
krwi, które grozi choremu śmiercią (porażenie mięśni
oddechowych, uszkodzenie serca). O rozpoznaniu decyduje
stwierdzenie niskiego poziomu potasu w surowicy krwi (norma 16
—20 mg%). Wskazówkę rozpoznawczą daje również badanie ekg:
wydłu żenie odstępu QT, obniżenie odcinka ST, spłaszczenie
załam-ka T (wyraz obniżenia zawartości potasu w mięśniu serca).
Leczenie polega na wprowadzeniu do 1 L płynu w kroplówce 50
—100 ml 2% roztworu KCL (kalium chloratum) dożylnie lub
doustnie (jeśli dziecko już pije) roztwór 5 —10% chlorku potasu w
dawce dobowej nie przekraczającej 2 g. Jeśli nie ma możności
zbadania poziomu potasu w surowicy krwi, podajemy w 4 godz.
od chwili rozpoczęcia leczenia sok z marchwi doustnie (650 ml na
dobę), płyn Darrowa (dożylnie lub podskórnie) lub KC1 w
stężeniu 1 g na 1 1.

Leczenie śpiączki cukrzycowej
Celowe jest stosowanie w śpiączce cukrzycowej
kokarboksylazy, która jest kofermentem biorącym
udział w przemianie kwasu pirogronowego i w
procesach karboksylacji i fosforylacji. Stosuje się ją,
podając dożylnie 72—1 amp. (tj. 25 — 50 mg) i
powtarzając te wstrzyknięcia w razie po trzeby
(Cocarboxylasum.— Polfa dożylnie lub domięśniowo, 4
— 5 razy co godz.).
Inne środki. W razie zapaści jednocześnie przetaczamy
(do drugiej ręki) osocze lub krew. Jeśli po kilku godz.
leczenia utrzymuje się stan zapaści, stosujemy
noradrenalinę (Levonor) lub efedrynę.
Zapobiegawczo stosujemy antybiotyki w dawkach
umiarkowanych. Przy skąpomoczu zmniejszyć dawki
antybiotyków, nie podawać sulfonamidów.

Leczenie śpiączki cukrzycowej
Zarys postępowania w przypadku, gdy nie ma możności szybkiego
umieszczenia dziecka w szpitalu, a leczenie musi być prowadzone
bez kontroli biochemicznej krwi.
Rozpoznanie ustala się na podstawie wywiadu, obrazu
klinicznego, badania moczu. Chorego umieszczamy w pokoju
ciepłym i niezbyt suchym. Przygotowujemy insulinę, zestaw
kroplówkowy i płyny do kroplówki.
W tym czasie można wykonać płukanie żołądka i lewatywę.
Pobieramy krew (celem przesłania jej do bada nia) i
wprowadzamy od razu obliczoną dawkę insuliny. Natychmiast
zakładamy przygotowaną kroplówkę.
Resztę insuliny wstrzykujemy podskórnie. Skład kroplówki
zawierającej 1 1 płynu: 700 ml 0,9% roztworu NaCl, 300 ml
roztworu 5% glukozy; w razie bardzo ciężkiego stanu: 600 ml
roztworu fizjologicznego soli, 250 ml 5% roztworu glukozy, 150
ml r/e molarnego roztworu mleczanu sodu, 25 mg wit. Bi, 500 mg
wit. C. W razie objawów ciężkiej zapaści (znaczne obniżenie
ciśnienia tętniczego krwi) do kroplówki dodajemy 0,012 — 0,025
efedryny, ewentualnie osocze (do drugiej ręki).

Leczenie śpiączki cukrzycowej
W celach zapobiegawczych wstrzykujemy
domięśniowo 200 000 ,j. penicyliny. Następną dawkę
insuliny powtarzamy po V-2 — 1 godz., potem co 1 — 2
godz., dokładnie i czujnie obserwu jąc chorego.
W odpowiednim czasie zmieniamy kroplówki. Gdy stan
chorego się poprawia, objawy kwasicy ustępują
(oddech Kussmaula, zapach acetonu), diureza
zwiększa się — insulinę stosujemy co 3 — 4 godz.
Jeżeli zapaść trwa, podajemy osocze lub krew.
Jeżeli chory już-pije, podajemy doustnie glukozę, sok z
marchwi, soki owocowe, sodę oczyszczaną (2 łyżeczki
do herbaty w 1lz szklance wody), ewentualnie 5%
roztwór KC1.
W 1 dobie zalecamy insulinę co 4 -5 godz., z
następowym posiłkiem obficie węglowodanowym.
Chorego należy chronić przed utratą ciepła (ciepłe
okrycie, ciepłe napoje) i starannie pielęgnować (skóra,
jama ustna).

Leczenie śpiączki hipoglikemicznej
Stężenie glukozy we krwi u dzieci zdrowych: 80—120 mg%.
< od 60 mg% zwykle występują już objawy kliniczne hipoglikemii,
nasilenie ich jednak nie jest proporcjonalne do stopnia obniżenia
poziomu cukru we krwi, gdyż ich wystąpienie i nasilenie jest
zależne od wrażliwości i odczynowości osobniczej.
u zdrowych noworodków, mimo glikemii 40 mg%, nie stwierdza
się żadnych objawów klinicznych hipoglikemii.
O stanie hipoglikemicznym mówimy więc tylko wtedy, kiedy
obniżenie cukru we krwi prowadzi do zaburzeń ustrojowych.
Stan hipoglikemii, endogennej występuje niekiedy u dzieci
zdrowych (głód), przeważnie jednak u chorych z zaburzeniami
przemiany węglowodanowej. Zaburzenia takie u, dzieci mogą
wystąpić w chorobach ośrodkowego układu nerwowego, w
chorobie trzewnej, wymiotach acetonemicznych, w uszkodzeniu
wątroby, w związku z upośledzoną czynnością przysadk, kory
nadnerczy i w nadczynności trzustki (niekiedy u płodów matek
chorych na cukrzycę).
Łagodne stany hipoglikemii są w klinice dziecięcej częste, ciężkie
stany hipoglikemiezne spotyka się rzadko

Leczenie śpiączki hipoglikemicznej
Objawy kliniczne hipoglikemii występują zwykle ostro, najczęściej
na czczo, mają tendencje, do powtarzania się. Lekki stan
hipoglikemiczny przejawia się uczuciem zmęczenia, bólem głowy,
rozdrażnieniem, wzmożonym łaknieniem.
W nasilonych stanach: skóra chorego jest blada, wilgotna (poty),
występują zaburzenia wzroku („ciemno przed oczami") i mowy
(mowa „zamazana"), niekiedy wymioty. Napięcie mięśni jest
wzmożone, gałki oczne twarde. Utrata świadomości następuje
zwykle w napadzie drgawek.
Rozpoznanie ustala się na podstawie wywiadu (podobne stany, w
przeszłości, choroba podstawowa), obrazu klinicznego i stężenia
cukru we krwi (różnicowanie z padaczką). W odróżnieniu od
okresowych wymiotów acetonemicznych nie stwierdza się tu
acetonurii i acetonemii. Od śpiączki cukrzycowej różni się stan
hipoglikemiczny prawidłowym stanem nawodnienia, wzmożonym
napięciem mięśni i na ogół znacznie słabiej wyrażonymi objawami
niewydolności krążenia i oddychania. Rokowanie — zależne od
choroby podstawowej i szybkości interwencji — na ogół pomyślne,
zdarzają się jednak zejścia śmiertelne.

Leczenie śpiączki hipoglikemicznej
Postępowanie. W stanach łagodnych wystarczy podać
cukier doustnie; w cięższych wstrzykujemy dożylnie 20
— 40 ml 20% roztworu glukozy; w razie
bezskuteczności — adrenalina podskórnie, kroplówka
dożylna z 5% roztworu glukozy i prze toczenie świeżo
pobranej krwi.
W hipoglikemii endogennej po opanowaniu śpiączki
konieczne jest dalsze leczenie przyczynowe. Z punktu
widzenia praktycznego większe znaczenie ma stan
niedocukrzenia u dzieci chorych na cukrzycę.
Okoliczności, w których stany te występują w przebiegu
cukrzycy, stanowią wskazówkę, w jakim kierunku
powinno iść zapo bieganie. Znaczenie zapobiegania jest
bardzo istotne, gdyż ciężkie lub często powtarzające
się stany hipoglikemiczne prowadzą do zmian w
ośrodkowym układzie nerwowym i innych narządach.

Leczenie śpiączki hipoglikemicznej
Znajomość obrazu klinicznego śpiączki hipoglikemicznej i
umiejętność odróżnienia jej od śpiączki cukrzycowej u chorego na
cukrzycę stanowią niekiedy o życiu chorego. Niebezpieczeństwo
bowiem tkwi w tym, że jeśli mylnie rozpoznamy ciężki stan
niedocukrzenia jako śpiączkę cukrzycową, dalsze podawanie
insuliny grozi choremu śmiercią. Niebezpieczeństwo to jest
zwłaszcza groźne, jeśli wstrząs hipoglikemiczny powstaje w
przebiegu leczenia śpiączki cukrzycowej insuliną. Rozpoznanie
wstrząsu hipoglikemicznego podczas śpiączki cukrzycowej jest
niekiedy bardzo trudne. Badanie moczu nie jest decydujące, gdyż
pierwsza porcja moczu może zawierać cukier (mocz z okresu
przecukrzenia krwi); decydujące znaczenie ma badanie stężenia
cukru we krwi.
Okoliczności i przyczyny. Przedawkowanie insuliny. Wystąpienie
objawów hipo glikemii w nocy. Nadwrażliwość na insulinę (często
występujące objawy niedocukrzenia w 1—4 godz. po wstrzyknięciu
insuliny). Faza hipoglikemiczna w kilka godz. po spożyciu
węglowodanów.
Wnioski zapobiegawcze. Insulinę podawać w dawkach
frakcjonowanych. Wieczorna dawka insuliny powinna być mniejsza
niż ranna. Insulinę wstrzykiwać częściej i w mniejszych dawkach;
po wstrzyknięciu podać posiłek bogaty w węglowodany.

ZABURZENIA ODDYCHANIA
Istotą oddychania jest wymiana gazów
między ustrojem a środowiskiem
zewnętrznym
rytm (częstość i miarowość), głębokość,
nasilenie i charakter ruchów
oddechowych
Nasilenie (utrudnienie) oddechu ze
zmianą rytmu i głębokości oddychania i
podmiotowym uczuciem braku
powietrza nazywamy dusznością
(dyspnoe).

ZABURZENIA ODDYCHANIA
Duszność i sinica są to objawy wprawdzie
niekiedy występujące i w schorzeniach
innych układów (schorzenia ośrod kowego
układu nerwowego, zaburzenia
biochemiczne i in.), ale najbardziej
charakterystyczne są dla zaburzeń układu
oddychania i krążenia.
Duszność i sinica występują zazwyczaj w
ostrych i ciężkich zaburzeniach tych
układów.

Duszność toksyczna (dyspnoe toxica)
grupa zaburzeń oddychania powstających w związku z
podrażnieniem ośrodka oddechowego jadami
gromadzącymi się w ustroju
przyczyny: stany prowadzące do zaburzeń równowagi
biochemicznej ustroju: śpiączka cukrzycowa, mocznica,
biegunka toksyczna, napad kwasicy okresowej i
niektóre zatrucia (salicylany, aceton). Zaburzenia
oddechu - przyspieszony i pogłębiony, Kussmaula.
duszność w przebiegu ostrych c ho rób zakaźnych i
chorób gorączkowych (pobudzeniena ośrodka
oddechowego); zaburzenia oddechu przeważnie jednak
cechują się tu tylko przyśpieszeniem oddechu (bez
pogłębienia i utrudnienia).

Duszność toksyczna (dyspnoe toxica)
W chorobach OUN ciężkie zaburzenia oddechu
wynikające bądź ze wzmożenia, bądź z osłabienia
wrażliwości ośrodka oddechowego. Zwiększenie
ciśnienia śródczaszkowego, urazy mózgu, znaczne
zubożenie krwi w tlen i znaczne przeładowanie krwi
dwutlenkiem węgla, ciężkie zatrucia (luminal, morfina),
znaczna alkaloza — prowadzą do obniżenia
pobudliwości ośrodka oddechowego.
Wyrazem tego jest wystąpienie oddechu Cheyne-
Stokesa (oddech niemiarowy) i oddechu Biota
(zwolniony z okresem bezdechu) , które stanowią
signum mali ominis.
Oddychanie okresowe jest groźnym objawem
klinicznym, świadczącym o zaburzeniu czynności
regulacyjnej kory mózgowej, o osłabieniu pobudliwości
ośrodka oddechowego, głównie wskutek jego
niedotlenienia (tlen poprawia w tych przypadkach
czynność oddechową).

stan śpiączkowy
głębokie zaburzenie czynności nerwowej na
skutek uszkodzenia mózgu (zaburzenia w
przepływie krwi, niedotlenienie, obrzęk, zapalenie
lub uszkodzenie toksyczne komórki mózgowej).
etiologia: procesy chorobowe toczące się w
mózgu (wstrząs mózgu, uszkodzenie urazowe,
stany zapalne, padaczka, guzy mózgu i in.), jak I
leżące pierwotnie poza układem nerwowym
(wpływy toksyczne w stanach zakłócenia
równowagi biochemicznej ustroju, w zatruciach
zewnątrzpochodnych, zakażeniach).

stan śpiączkowy
klinicznie: utrata świadomości, brak oddziaływania na
bodźce zewnętrzne, zaburzenia ruchowe i czucia,
zakłócenie czynności odruchowych i automatycznych.
w związku z zaburzeniem ośrodkowej regulacji
nerwowej, powstają zmiany w wielu narządach i
zakłócenia wielu ważnych dla życia czynności ustroju.
może wystąpić ostro lub być poprzedzony stanem
przedśpiączkowym. Obydwa stanowią zagrożenie życia
i stawiają lekarza wobec konieczności szybkiego,
energicznego i celowego działania.
leczenie: zależy od etiologii, dlatego po opanowaniu
objawów bezpośrednio zagrażających życiu (asfiksja,
zapaść) nalezy szybko ustalić przyczyny

Zestawienie stanów śpiączkowych
cukrzycowa
hipoglikemiczna
wymioty acetonomiczne
wątrobowa
mocznica prawdziwa
mocznica drgawkowa
mocznica w zespole wysuszenia
w chorobach zakaźnych
udar cieplny

Mocznica drgawkowa
zespól drgawkowy w przebiegu chorób nerek
(najczęściej ostrego kłębkowego zapalenia
nerek) zdarza się częściej u dzieci niż u osób
dorosłych.
w patogenezie mocznicy drgawkowej
największą rolę zdaje się odgrywać
niedokrwienie, niedotlenienie i obrzęk
(obrzmienie) mózgu spowodowane zaburze
niem krążenia mózgowego.
do stałych objawów należy nadciśnienie i
obrzęki.
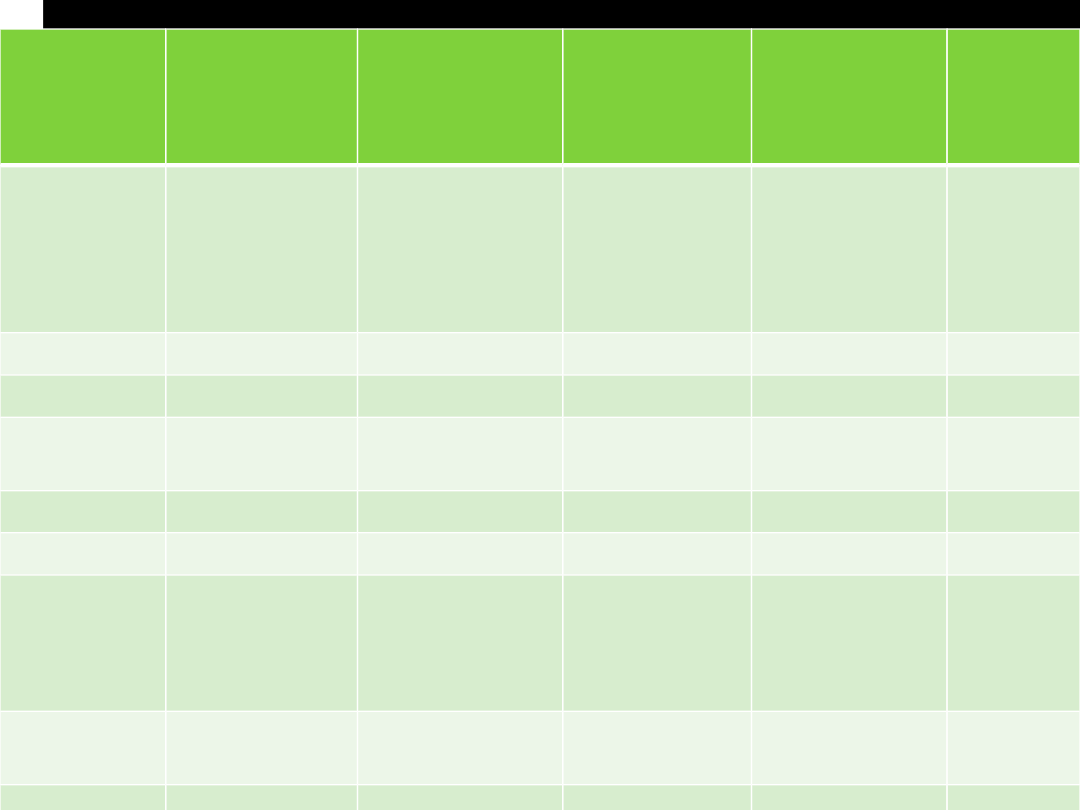
Różnicowanie
cukrzycow
a
hypo-
glikemiczn
a
wymioty
acetonomiczn
e
wątrobowa
objawy
poprze-
dzające
brak
łaknienia
nudności,
wymioty
wilczy głód
brak łaknienia,
nastrój, bóle
głowy,
rozdrażnienie
nudności, bóle
głowy, wymioty,
skaza krwotoczna
początek
stopniowy
nagły
nagły
stopniowy
ciepłota c. niska
obniżona
praw. /
niska
zapach z
ust
acetonu
acetonu
słodkawo-gnilny
tętno
, słabo
wypełnione
praw./
, niemiarowe
RR
skóra
sucha,
czerwona
wilgotna,
bla-da,
elastyczna
odwodniona
żółtaczka, pajączki
wybroczyny
źrenice
wąskie/pra
w.
szerokie
rozszerzone
napięcie
mięśni
oddech
Kussmaula
praw/chrapli
w.
pogłębiony/powi
erz
Kussmaula/
niemiarowy
Różnicow
-anie
mocznica
prawdziwa
mocznica
drgawkowa
mocznica z
wysuszeni
a
udar
cieplny
chorob
y
zakaźn
e
objawy
poprze-
dzające
nudności,
wymioty,
diurezy,
bóle głowy,
senność
wymioty,
bóle głowy,
objawy
oponowe,
drżenia
brak
łaknienia,
nastrój,
rozdrażnieni
e
bóle głowy,
wymioty,
szum uszny,
biegunka
gorączk
a,
wymiot
y
początek
stopniowy
nagły
nagły
nagły
ciepłota c. obniżona
zapach z
ust
mocz,
amoniak
przykry
tętno
, napięte
miękkie
, miękkie
RR
,
skóra
blada,
obrzęki/
odwodniona
wilgotna, bla-
da,
elastyczna
odwodniona gorąca,czer
wo-na/
sucha blada
gorąca,
wilgotn
a,wykwi
ty
źrenice
wąskie/
reakcja
rozszerzone
szerokie
szerokie/
reakcja
nap.
mięśni
oddech
pogłębiony/
niemiarowy
powierz/Kus
smaula
/
niemiarowy

Zestawienie stanów śpiączkowych
cukrzycowa
hipoglikemiczna
wymioty acetonomiczne
wątrobowa
mocznica prawdziwa
mocznica drgawkowa
mocznica w zespole wysuszenia
w chorobach zakaźnych
udar cieplny

Mocznica drgawkowa
zespół drgawkowy w przebiegu chorób nerek
(najczęściej ostrego kłębkowego zapalenia
nerek) zdarza się częściej u dzieci niż u osób
dorosłych.
w patogenezie mocznicy drgawkowej
największą rolę zdaje się odgrywać
niedokrwienie, niedotlenienie i obrzęk
(obrzmienie) mózgu spowodowane zaburze
niem krążenia mózgowego.
do stałych objawów należy nadciśnienie i
obrzęki.
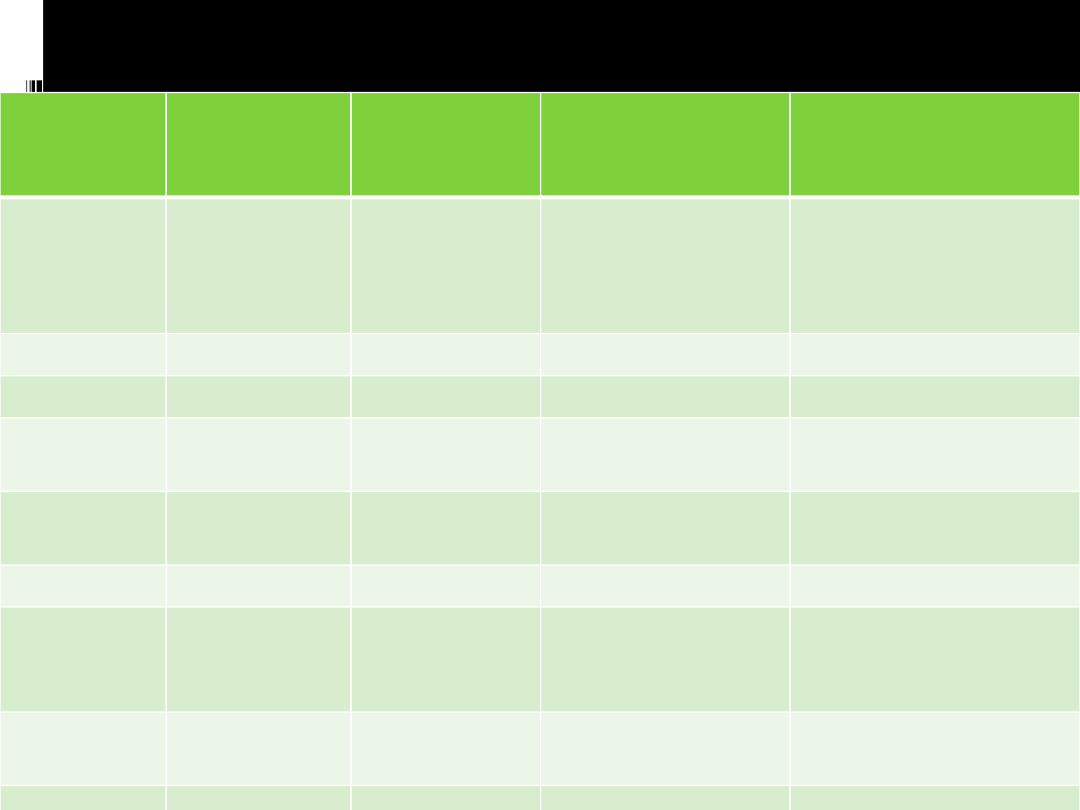
Różnicowanie
cukrzycow
a
hypo-
glikemiczn
a
wymioty
acetonomiczn
e
wątrobowa
objawy
poprze-
dzające
brak
łaknienia
nudności,
wymioty
wilczy głód
brak łaknienia,
nastrój, bóle
głowy,
rozdrażnienie
nudności, bóle
głowy, wymioty,
skaza krwotoczna
początek
stopniowy
nagły
nagły
stopniowy
ciepłota c. niska
obniżona
praw. /
niska
zapach z
ust
acetonu
acetonu
słodkawo-gnilny
tętno
, słabo
wypełnione
praw./
, niemiarowe
RR
skóra
sucha,
czerwona
wilgotna,
bla-da,
elastyczna
odwodniona
żółtaczka, pajączki
wybroczyny
źrenice
wąskie/pra
w.
szerokie
rozszerzone
napięcie
mięśni
oddech
Kussmaula
praw/chrapli
w.
pogłębiony/powi
erz
Kussmaula/
niemiarowy
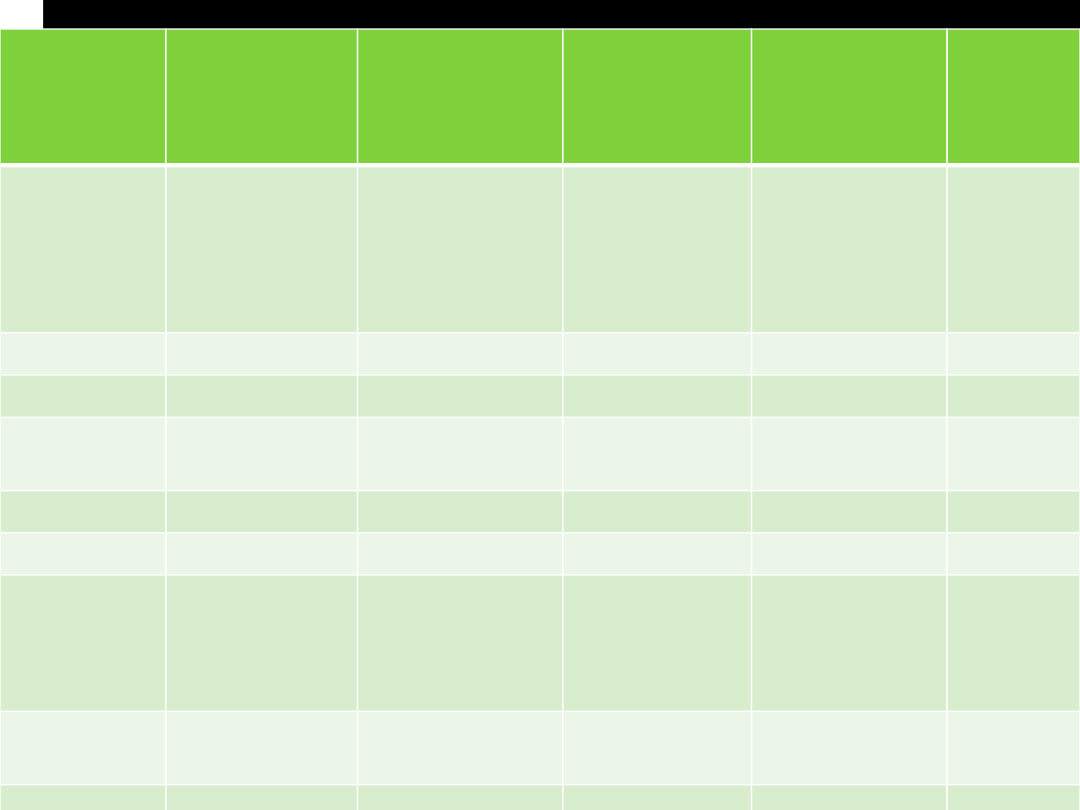
Różnicow
-anie
mocznica
prawdziwa
mocznica
drgawkowa
mocznica z
wysuszeni
a
udar
cieplny
chorob
y
zakaźn
e
objawy
poprze-
dzające
nudności,
wymioty,
diurezy,
bóle głowy,
senność
wymioty,
bóle głowy,
objawy
oponowe,
drżenia
brak
łaknienia,
nastrój,
rozdrażnieni
e
bóle głowy,
wymioty,
szum uszny,
biegunka
gorączk
a,
wymiot
y
początek
stopniowy
nagły
nagły
nagły
ciepłota c. obniżona
zapach z
ust
mocz,
amoniak
przykry
tętno
, napięte
miękkie
, miękkie
RR
,
skóra
blada,
obrzęki/
odwodniona
wilgotna, bla-
da,
elastyczna
odwodniona gorąca,czer
wo-na/
sucha blada
gorąca,
wilgotn
a,wykwi
ty
źrenice
wąskie/
reakcja
rozszerzone
szerokie
szerokie/
reakcja
nap.
mięśni
oddech
pogłębiony/
niemiarowy
powierz/Kus
smaula
/
niemiarowy

Ostra duszność krtaniowa
zwolniony, utrudniony wdech, z udziałem w
oddychaniu pomocniczych mięśni oddechowych;
szczególnie charakterystyczne jest „wciąganie"
przestrzeni nadmostkowej.
świst zwężeniowy (stridor), zmiana zabarwie nia głosu
(chrypka, afonia) i szczekający kaszel..
Ostra 'hipowentylacja płuc może doprowadzić do
niewydolności oddechowej z zespołem hipoksemii z
hiperkapnia.
zebranie wywiadu, zwłaszcza w kierunku nagłości jej
powstania (ponadgłośniowe zapalenie krtani, ciało
obce, alergiczny obrzęk krtani), czy też stopniowego
narastania (błonica krtani) lub napadowego jej
występowania, przeważnie w nocy, wraz ze
szczekającym kaszlem (ostry nie żyt podgłośniowy
krtani, czyli dławiec rzekomy).
wymaga szybkiego, doraźnego postępowania

Ostra duszność krtaniowa
zwolniony, utrudniony wdech, z udziałem w
oddychaniu pomocniczych mięśni oddechowych;
szczególnie charakterystyczne jest „wciąganie"
przestrzeni nadmostkowej.
świst zwężeniowy (stridor), zmiana zabarwie nia głosu
(chrypka, afonia) i szczekający kaszel..
Ostra 'hipowentylacja płuc może doprowadzić do
niewydolności oddechowej z zespołem hipoksemii z
hiperkapnia.
zebranie wywiadu, zwłaszcza w kierunku nagłości jej
powstania (ponadgłośniowe zapalenie krtani, ciało
obce, alergiczny obrzęk krtani), czy też stopniowego
narastania (błonica krtani) lub napadowego jej
występowania, przeważnie w nocy, wraz ze
szczekającym kaszlem (ostry nie żyt podgłośniowy
krtani, czyli dławiec rzekomy).
wymaga szybkiego, doraźnego postępowania

Mukowiscydoza (z przeważającymi
objawami oddechowymi)
Objawy ze strony narządu oddechowego związane są głów nie z
niedrożnością oskrzeli i nawracającymi zakażeniami oskrzelowo-
płucnymi, prowadzącymi do przewlekłych zmian w tkance płucnej
(marskość płuc z rozstrzeniami oskrzeli).
Choroba ujawnia się zwykle w 1 r. ż. pod postacią męczącego kaszlu o
charakterze kurczowym, z odkrztuszaniem lepkiej wydzieliny, a często
również i z dusznością — co nasuwa po dejrzenie dychawicy
oskrzelowej. Stopniowo powstaje obraz przewlekłej niewydolności
oddechowej z dusznością i sinicą. Klatka piersiowa ulega postępującej
deformacji, występują palce pałeczkowate, ustala się obraz
przewlekłego serca płuc nego. przebiega ze zwolnieniami i
zaostrzeniami w po staci ostrych epizodów infekcyjnych z gorączką i
nasileniem duszności i sinicy. Ostre zakażenia oskrzelowo-płucne u cho
rych z mukowiscydoza stwarzają wielkie niebezpieczeństwo
wystąpienia ostrej niewydolności oddechowej i niewydolności krążenia i
w wielu przypadkach stanowią bezpośrednią przy czynę zejścia
śmiertelnego.

Mukowiscydoza (z przeważającymi
objawami oddechowymi)
Postępowanie doraźne ma na celu zwiększenie drożności
dróg oddechowych (wdychanie wilgotnego powietrza z dużą
zawartością NaCl, aerosole z roztworu soli ze środkami
zmniejszającymi lepkość wydzieliny oskrzelowej), zwalczanie
zakażenia (antybiotyki, środki przeciwgrzybicze), zapalenia
(kortykoidy) i niewydolności krążenia (środki nasercowe).
Ze względu na możliwość hiperkapnii należy zachować
ostrożność podczas podawania tlenu (tlenoterapia
przerywana). Z innych powikłań płucnych notuje się
niedodmę płuc (w 10% przypad ków) i rzadziej odmę
opłucnową. Niebezpieczeństwo ostrych zakażeń płucnych u
chorych z mukowiscydoza nakazuje dąż ność do wczesnego
ich wykrywania. Wymaga to czujnej obserwacji chorego,
gdyż niektóre epizody zakażeń płucnych mają przebieg
bezgorączkowy.

Mukowiscydoza (z przeważającymi
objawami oddechowymi)
Zapobieganie wystąpieniu ostrych zakażeń
sprowadza się do starannej pielęgnacji i
cierpliwego leczenia chorych z mukowiscydoza.
Polega ona na wyrówny waniu niedoczynności
trzustki (dieta białkowo-węglowodano-wa,
wyciąg trzustkowy, witaminy), walce z
nadmierną lepko ścią wydzieliny oskrzelowej
(aerosole, masaże, drenaż pozy cyjny), na
stosowaniu szczepień, gamma-globuliny, a w
razie potrzeby antybiotyków ogólnie i w
aerosolu. Takie postępowanie pozwala
utrzymać niektórych chorych przez wiele lat we
względnie dobrym stanie

Wskazania do żywienia
POZAJELITOW
EGO
u
dorosłych
OKRES OKOŁOOPERACYJNY
przed dużą operacją na pp. u niedożywionych,
żywienie pozajelitowe obwodowe - kaniula do żyły obwodowej,
zwykle przedramienia
żywienie pozajelitone centralne - cewnik umieszczony w żyle
centralnej, połączenie żyły głównej górnej i prawego przedsionka.
drogą żył obwodowych wykorzystywane - w krótkotrwałym żywieniu
pozajelitowym oraz wówczas, gdy są przeciwwskazania do
wykorzystania żył centralnych.
tolerancja płynów zależy od:
osmolalności,
pH
szybkości wlewu
materiału, z jakiego wykonano cewnik lub kaniulę (poliuretan i silikon mniej
drażnią niż teflon)
średnicy kaniuli (im mniejsza, tym lepiej).

Wskazania do żywienia
POZAJELITOW
EGO
u
dorosłych
OKRES OKOŁOOPERACYJNY
Początkowo oddzielne butelki (roztwory aminokwasów,
(10-20%) glukozy i 10-20% emulsje tłuszczowe) z
odpowiednimi dodatkami w każdej butelce, podawano
przez oddzielne zestawy do wlewów połączone jednym
łącznikiem
obecnie „all in one”.
W zależności od przewidywanego czasu utrzymywania
cewnika - 2 sposoby jego wprowadzania do żyły:
z tunelem podskórnym długości 10-25 cm, który zabezpiecza
chorego przed zakażeniem spowodowanym
wędrówką bakterii po zewnętrznej ścianie cewnika;
bez tunelu, gdy odległość między wniknięciem cewnika do żyły
a powierzchnią skóry wynosi ok. 1,5-2 cm.

Wskazania do żywienia
POZAJELITOWEGO
u
doro-słych po zabiegu na przewodzie
pokarmowym:
żywionych pozajelitowo przed zabiegiem,
ciężkie niedożywienie, operowanych doraźnie i
nie żywionych parenteralnie przed zabiegiem.
w ciągu tygodnia od zabiegu nie są w stanie
pokryć przynajmniej 70% zapotrzebowania
białkowo-energetycznego drogą doustną,
u których wystąpiły powikłania pooperacyjne,
jak np. posocznica, ostra niewydolność
oddechowa, ostra niewydolność nerek.

Wskazania do żywienia
POZAJELITOWEGO
u dorosłych * ZESPÓŁ KRÓTKIEGO JELITA
Masywna resekcja jelita cienkiego (ponad
70% jelita cienkiego), często wraz z prawą
połową okrężnicy prowadzi do ciężkich
zaburzeń trawienia i wchłaniania, biegunki,
szybko postępującego wyniszczenia i
groźnych zaburzeń gospodarki wodno-
elektrolitowej, którym zapobiec (a nawet
umożliwić przeżycie) może jedynie wcześnie
podjęte całkowite żywienie pozajelitowe.

CIĘŻKIE OSTRE ZAPALENIE
TRZUSTKI
Spośród chorych przyjmowanych do
szpitala z powodu ostrego zapalenia
trzustki, tylko ok. 20% ma ciężką,
obarczoną powikłaniami i zagrażającą
życiu postać choroby, którzy wymagają
leczenia żywieniowego pozajelitowego.
Pozostali – leczenie żywieniowe
dojelitowe, poza więzadłem Traitza

Wskazania do żywienia
POZAJELITOWEGO
u noworodka
skrajna niedojrzałość przewodu pokarmowego z
powodu przedwczesnego porodu i bardzo małej
masy urodzeniowej;
anatomiczna wada przewodu pokarmowego
(uniemożliwiająca żywienie doustne przed
zabiegiem);
stany po zabiegach operacyjnych na przewodzie
pokarmowym;
przewlekła, oporna na leczenie biegunka
po zabiegach chirurgicznych
przedwcześnie urodzone.

Urazy mnogie i wielonarządowe u dzieci
Urazy u dzieci powyżej 2 roku życia przyczyną większej liczby zgonów niż
wszystkie inne choroby wieku dziecięcego łącznie.
Uszkodzenia narządów doznane wskutek urazów dotyczą wielu narządów i
okolic anatomicznych. Bardzo groźne dla życia - izolowane uszkodzenia
narządów miąższowych.
Mnogie obrażenia są to uszkodzenia co najmniej dwóch okolic ciała,
z których każde z osobna wymaga leczenia szpitalnego (obrażenia
izolowane dotyczą jednego narządu).
Wyróżniamy: urazy wielomiejscowe, gdy uszkodzeniu ulega jeden narząd
w kilku miejscach (liczne rany, złamania różnych kości, wielomiejscowe
przerwanie miąższu wątroby, krwiaki krezki i wielopunktowe urazy jelit
itd.).
W przypadku niewielkich krwiaków, bez objawów neurologicznych i
nadciśnienia wewnątrzczaszkowego stosuje się leczenie zachowawcze.
Należy rozważyć zastosowanie profilaktyki przeciwbakteryjnej,
przeciwwrzodowej. U chorych nieprzytomnych bezwzględnie trzeba
wdrożyć postępowanie przeciwodleżynowe. Nie można także dopuścić do
wyniszczenia organizmu; konieczne jest wyrównywanie niedoborów
pokarmowych (wyrównywanie strat białek) przez żywienie pozajelitowe
lub dojelitowe, a także bogatoenergetyczne diety doustne.

Urazy mnogie i wielonarządowe u dzieci
Diagnostyka musi być ograniczona do niezbędnego minimum (maksimum efektów
diagnostycznych w minimalnym czasie). W przypadku urazu głowy podstawowym badaniem
jest tomografia komputerowa (TK) głowy. Badanie RTG czaszki jest nieprzydatne i nie wnosi
żadnych istotnych informacji. Jeśli urazowi ulega dziecko do 1. r. ż. przy niezarośniętym
ciemieniu, badanie TK może zastąpić USG ośrodkowego układu nerwowego. Jeśli nastąpił uraz
klatki piersiowej, należy wykonać RTG (możliwość wykrycia odmy, krwawienia do jamy
opłucnowej, stłuczenia płuca lub złamań żeber lub mostka)
Leczenie W przypadku niestabilności hemodynamicznej pacjenta z urazem mnogim
i wielonarządowym z podejrzeniem krwotoku wewnętrznego do jam ciała (jama brzuszna,
klatka piersiowa i czaszka) zabiegi operacyjne muszą być wykonane jak najszybciej, ponieważ
nie ma możliwości wyrównania dużej utraty krwi mimo bardzo intensywnego leczenia
przeciwwstrząsowego.
W przypadku urazów zamkniętych narastanie krwawienia do jam ciała (w kolejnych badaniach
USG, RTG, TK szybko narastający wolny płyn w jamie brzusznej i klatce piersiowej) i
niemożność zahamowania krwawienia, narastanie objawów wstrząsu mimo intensywnej terapii
płynowej jest wskazaniem do torakotomii lub laparotomii. W czasie zabiegu operacyjnego
należy dążyć do zahamowania krwawienia bez usuwania narządów. Jeżeli usunięcie nerki jest
konieczne, należy się upewnić, czy chory ma dwie nerki (śródoperacyjna urografia); przy
usuwaniu śledziony polecane jest wszczepienie fragmentów śledziony w sieć większą
(fragment otrzewnej). W przypadku trudnych do opanowania śródoperacyjnie krwotoków
wewnątrzbrzusznych należy zastosować tamponadę. Jeśli narasta krwawienie i/lub odma w
jamie opłucnowej, zakłada się drenaż opłucnej. W przypadku rozerwania tchawicy, dużego
oskrzela lub przełyku konieczna jest torakotomia. Bezpośrednie zagrożenie życia u dzieci z
mnogimi obrażeniami ciała stwarza rozwój ciasnoty wewnątrzczaszkowej. Jej przyczyną może
być obrzęk mózgu lub krwotok wewnątrzczaszkowy. Obrzęk mózgu leczy się zachowawczo.
Krwiak natomiast, w zależności od objętości wynaczynionej krwi, narastania i spowodowanego
nim nadciśnienia wewnątrzczaszkowego, leczy się operacyjnie .

Preparaty
do leczenia
żywieniowego drogą
przewodu pokarmowego

Diety do podawania przez zgłębnik

NUTRISON STANDARD
Dieta kompletna, normokaloryczna (1 kcal/ml)
do podawania przez zgłębnik lub przetokę
oparta wyłącznie na białku kazeinowym o wysokiej
wartości biologicznej
zawiera wyłącznie naturalne tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
bezresztkowa
klinicznie wolna od laktozy (<0,02 g/100 ml)
bezglutenowa
niska osmolarność: 265 mOsm/l
opakowanie: Pack 1000 ml oraz butelka 500 ml

Wskazania
okres przed- i pooperacyjny,
schorzenia, urazy i operacje
uniemożliwiające odżywianie
doustne,
pacjenci nieprzytomni,
zaburzenia połykania o etiologii
neurologicznej i organicznej.
Dawkowanie: 1500 – 2000
kcal / dobę
NUTRISON STANDARD
- wskazania

NUTRISON ENERGY
Dieta kompletna, hiperkaloryczna (1,5
kcal/ml) do podawania przez zgłębnik lub
przetokę
oparta wyłącznie na białku kazeinowym o wysokiej
wartości biologicznej
zawiera wyłącznie naturalne tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
wysoka zawartość żelaza
bezresztkowa
klinicznie wolna od laktozy (<0,025 g/100 ml)
bezglutenowa
osmolarność: 385 mOsm/l
opakowanie: Pack 1000 ml oraz butelka 500 ml

NUTRISON ENERGY
- wskazania
Wskazania
okres pooperacyjny przebiegający z
hiperkatabolizmem,
urazy wielonarządowe,
odleżyny,
oparzenia,
choroby nowotworowe,
pacjenci z koniecznością ograniczenia
podaży płynów, np. z niewydolnością
krążenia,
pacjenci z niewydolnością oddechową typu
obturacyjnego,
mukowiscydoza.
Dawkowanie: zwykle 1500 – 2000 kcal
/ dobę, ale ilość diety powinna być
dostosowana do stanu pacjenta

NUTRISON MULTI FIBRE
Dieta kompletna, normokaloryczna (1 kcal/ml),
bogatoresztkowa do podawania przez zgłębnik
lub przetokę
oparta na białku kazeinowym
zawiera wyłącznie naturalne tłuszcze LCT
unikalna mieszanina błonnika regulująca pracę jelit,
ważna podczas długoterminowego leczenia żywieniowego
klinicznie wolna od laktozy (<0,02 g/100 ml)
bezglutenowa
bardzo niska osmolarność: 210 mOsm/l
opakowanie: Pack 1000 ml oraz butelka 500 ml

NUTRISON MULTI FIBRE -
wskazania
Wskazania
w długotrwałym żywieniu przez zgłębnik lub
przetokę ze względu na podobieństwo do
naturalnej diety,
profilaktyka i leczenie zaparć oraz biegunek
w przebiegu leczenia żywieniowego,
schorzenia wymagające diety
bogatoresztkowej, np. uchyłkowatość jelita
grubego.
Dawkowanie: 1500 – 2000 kcal / dobę

Dieta bogatobiałkowa, kompletna, hiperkaloryczna
(1,25 kcal/ml), do podawania przez zgłębnik lub
przetokę
wysoka zawartość białka niezbędna dla pacjentów w ciężkim
stanie
oparta wyłącznie na białku kazeinowym o wysokiej wartości
biologicznej
zawiera wyłącznie tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane maltodekstryny
wysoka zawartość pierwiastków śladowych i witamin
bezresztkowa
klinicznie wolna od laktozy (<0,025 g/100 ml)
bezglutenowa
niska osmolarność: 290 mOsm/l
opakowanie: Pack 1000 ml
NUTRISON PROTEIN PLUS

Wskazania
Zapobieganie lub leczenie niedożywienia u
pacjentów ze zwiększonym
zapotrzebowaniem na białko, w przypadkach
takich jak:
urazy wielonarządowe,
okres pooperacyjny przebiegający z
hiperkatabolizmem,
choroby nowotworowe,
oparzenia,
niewydolność oddechowa lub układu krążenia,
infekcje o ciężkim przebiegu.
Dawkowanie: zwykle 1500 – 2500 kcal / dobę,
ale ilość diety powinna być dostosowana do
indywidualnego stanu pacjenta.
NUTRISON PROTEIN PLUS
- wskazania

DIASON
Dieta normalizująca glikemię, kompletna,
normokaloryczna
(1 kcal/ml), bogatoresztkowa, do podawania przez
zgłębnik lub przetokę
oparta wyłącznie na białku sojowym
niska zawartość węglowodanów (skrobia, fruktoza)
wysoka zawartość jednonienasyconych kwasów tłuszczowych
wysoka zawartość przeciwutleniaczy (wit. C, E, karotenoidy,
selen)
unikalna mieszanina błonnika zmniejszająca glikemię oraz
regulująca pracę jelit
klinicznie wolna od laktozy (<0,01 g/100 ml)
bezglutenowa
osmolarność: 300 mOsm/l
opakowanie: Pack 1000 ml

DIASON
- wskazania
Wskazania
Konieczność żywienia przez zgłębnik
lub przetokę u pacjentów z:
cukrzycą,
upośledzoną tolerancją glukozy (w wyniku
ciężkich urazów, pooperacyjnie),
ograniczeniami podaży węglowodanów, np.
wentylacja mechaniczna.
Dawkowanie: 1500 – 2000 kcal / dobę

CUBISON
Dieta wspomagająca leczenie ran, kompletna,
normokaloryczna
(1 kcal/ml), bogatobiałkowa, do podawania przez
zgłębnik lub stomię
zwiększona zawartość białka niezbędna w procesie leczenia ran
głównym źródłem białka jest kazeina
zawiera argininę przyspieszającą gojenie ran (0,85 g /100 ml)
zawiera tłuszcze MCT
źródłem węglowodanów są wolno wchłaniane maltodekstryny
zwiększona zawartość składników ważnych w procesie leczenia
ran (karotenoidów, witamin C i E, cynku)
unikalna mieszanina błonnika regulująca pracę jelit, ważna
podczas długoterminowego leczenia żywieniowego
klinicznie wolna od laktozy (<0,025 g/100 ml)
bezglutenowa
osmolarność: 315 mOsm/l
opakowanie: Pack 1000 ml

Wskazania
Leczenie żywieniowe pacjentów
z trudno gojącymi się ranami
(odleżyny, rany pooperacyjne).
Dawkowanie: 1500 – 2000 kcal/
dobę
CUBISON
- wskazania

PEPTISORB
Dieta peptydowa, kompletna, normokaloryczna
do podawania przez zgłębnik lub przetokę
źródłem białka jest mieszanina krótkołańcuchowych
peptydów i wolnych aminokwasów
niska zwartość tłuszczu – 47 % MCT
(średniołańcuchowe triglicerydy)
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
bezresztkowa
klinicznie wolna od laktozy (0,1 g/100 ml)
bezglutenowa
osmolarność: 455 mOsm/l
opakowanie: Pack 1000 ml oraz butelka 500 ml

PEPTISORB
- wskazania
Wskazania
Leczenie żywieniowe w chorobach połączonych
z upośledzeniem trawienia i wchłaniania
białka, tłuszczów lub dwucukrów, np.:
ostre zapalenie trzustki,
operacje na przewodzie pokarmowym,
nieswoiste zapalenia jelit,
zapalenia jelit w następstwie radioterapii,
zespół krótkiego jelita.
Przejście z żywienia pozajelitowego na
dojelitowe.
Żywienie skojarzone poza- i dojelitowe.
Dawkowanie: 1500 – 2000 kcal / dobę
Refundowany 50% w
nietolerancji pokarmowej.

INFATRINI
Dieta dla niemowląt, kompletna, hiperkaloryczna
(1 kcal/ml), do podawania przez zgłębnik,
przetokę lub doustnie
zawiera białka serwatkowe i kazeinowe w proporcjach jak
w mleku kobiecym (60:40)
dodatek kwasów tłuszczowych omega-3 (AA i DHA) dla
prawidłowego układu nerwowego dziecka
zawiera nukleotydy wspierające naturalną odporność
dziecka
źródłem węglowodanów są wolno wchłaniane
maltodekstryny oraz laktoza (5,2 g/100 ml)
zawiera prebiotyki (GOS i FOS) wspierające naturalną
odpornośc dziecka
bezresztkowa
bezglutenowa
niska osmolarność: 265 mOsm/l
opakowanie: 24 słoiczki po 100 ml

Wskazania
Leczenie żywieniowe niemowląt od urodzenia do
18. miesiąca życia lub o masie ciała do 8 kg, gdy
występują:
choroby centralnego układu nerwowego, w tym: dziecięce
porażenie mózgowe,
choroby serca
choroby nowotworowe,
choroby układu oddechowego,
zaburzenia wzrastania na skutek niedożywienia,
zaburzenia łaknienia i połykania,
mukowiscydoza,
okres okołooperacyjny.
Dawkowanie: zależne od wieku, wzrostu i stanu
odżywienia dziecka.
Sposób podaży: doustnie po podgrzaniu w kąpieli
wodnej lub przez zgłębnik.
INFATRINI

NUTRINI
Dieta dla dzieci, kompletna, normokaloryczna
(1 kcal/ml) do podawania przez zgłębnik lub
przetokę
Zawiera białka serwatkowe i kazeinowe w proporcjach
takich jak w mleku kobiecym (60:40)
dodatek kwasów tłuszczowych omega-3 (EPA i DHA) dla
prawidłowego rozwoju układu nerwowego dziecka
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
bezresztkowa
klinicznie wolna od laktozy (<0,025 g/100 ml)
bezglutenowa
niska osmolarność: 200 mOsm/l
opakowanie: butelka 200 ml
Pack 500 ml (od listopada 2009)

NUTRINI
- wskazania
Wskazania
Leczenie żywieniowe dzieci w wieku 1-6 lat
lub o masie ciała 8-20 kg, gdy występują:
zaburzenia łaknienia i połykania,
choroby przewlekłe (np. serca, płuc, wątroby,
nerek)
kacheksja nowotworowa,
niewydolność oddechowa,
choroby i urazy przewodu pokarmowego,
okres okołooperacyjny,
mukowiscydoza,
choroby metaboliczne,
nieswoiste zapalenia jelit.
Dawkowanie: zależne od wieku, wzrostu
i stanu odżywienia dziecka.

NUTRINI Energy Multi Fibre
Dieta dla dzieci, kompletna, hiperkaloryczna (1,5
kcal/ml), z dodatkiem błonnika, do podawania
przez zgłebnik lub stomię
źródłem białka jest kazeina i serwatka
dodatek kwasów tłuszczowych omega-3 (EPA i DHA) dla
prawidłowego rozwoju układu nerwowego dziecka
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
unikalna mieszanina błonnika (6 rodzajów o odpowiednich
proporcjach włókien rozpuszczalnych i nierozpuszczlanych)
regulująca pracę jelit, ważna przy długoterminowym
żywieniu
klinicznie wolna od laktozy (< 0,025 g/100 ml)
bezglutenowa
niska osmolarnośc (315 mOsm/l)
opakowanie: Pack 500 ml

NUTRINI Energy Multi Fibre - wskazania
Wskazania
Leczenie żywieniowe dzieci w wieku 1-6 lat
lub o masie ciała 8-20 kg, w przypadku:
długoterminowe żywienie przez zgłębnik lub
przetokę ze względu na podobieństwo do
naturalnej diety
profilaktyka i leczenie biegunek oraz zaparć
schorzenia wymagające diety bogatoresztkowej
zwiększone zapotrzebowanie na składniki
odżywcze lub niewystarczające ich spożycie:
choroby przewlekłe (serca, nerek, płuc, wątroby)
kacheksja nowotworowa
stres metaboliczny (urazy, oparzenia, stany
krytyczne)
choroby i urazy neurologiczne
choroby i urazy przewodu pokarmowego
okres okołooperacyjny,
choroby metaboliczne.
Dawkowanie: zależne od wieku, wzrostu i stanu
odżywienia dziecka.

NUTRINI Peptisorb
Dieta dla dzieci, kompletna, peptydowa,
normokaloryczna (1 kcal/ml) do podawania
przez zgłębnik lub stomię
hydrolizat białek serwatkowych (50% w postaci
krótkołańcuchowych peptydów i aminokwasów)
dodatek tłuszczu MCT zapewniający lepsze
wchłanianie
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
bezresztkowa
niskolaktozowa (0,1 g/100 ml)
bezglutenowa
niska osmolarność (295 mOsm/l)
opakowanie: Pack 500 ml

NUTRINI Peptisorb - wskazania
Wskazania
Leczenie żywieniowe dzieci w wieku 1-6
lat lub o masie ciała 8-20 kg
Zaburzenie trawienia i wchłaniania w przebiegu:
chorób zapalnych jelit
zespołu krótkiego jelita
popromiennego zapalenia jelit i chemioterapii
zaburzeń czynności przewodu pokarmowego
niedoboru enzymów trzustkowych (np.. Zapalenie
trzustki, rak trzustki, mukowiscydoza, rozległa
resekcja trzustki)
przetok jelitowych
Alergia na białka mleka krowiego
Przejście z żywienia pozajelitowego na
dojelitowe
Dawkowanie: zależne od wieku, wzrostu i stanu
odżywienia dziecka.

Preparaty do podawania doustnego

NUTRIDRINK
Dieta kompletna, hiperkaloryczna (1,5 kcal/ml), w
postaci napoju mlecznego o smaku neutralnym,
waniliowym, truskawkowym, owoców tropikalnych,
czekoladowym
oparta na białku kazeinowym o wysokiej wartości biologicznej
zawiera wyłącznie naturalne tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane maltodekstryny
i sacharoza
bezresztkowa
klinicznie wolna od laktozy (<0,025 g/ 100ml)
bezglutenowa
osmolarność: 455 mOsm/l
opakowanie: butelka plastikowa 200 ml

NUTRIDRINK yoghurt style
Dieta kompletna, hiperkaloryczna (1,5 kcal/ml), w
postaci napoju jogurtowego o smaku waniliowo-
cytrynowym lub malinowym
oparta na białku serwatkowym i kazeinowym
zawiera wyłącznie naturalne tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny i sacharoza
ubogoresztkowa (0,2 g/100 ml)
niskolaktozowa (2,6 g/100 ml)
bezglutenowa
osmolarność: 740 mOsm/l
opakowanie: butelka plastikowa 200 ml

NUTRIDRINK i NUTRIDRINK yoghurt style
- wskazania
Wskazania
Zapobieganie lub leczenie niedożywienia na
skutek zmniejszonego spożycia pokarmów lub
zwiększonego zapotrzebowania, np.
choroby nowotworowe,
przed i po zabiegach operacyjnych,
brak apetytu o różnej etiologii (dzieci, osoby
w wieku podeszłym),
jadłowstręt psychiczny,
zaburzenia żucia i połykania,
mukowiscydoza,
okres rekonwalescencji.
Przygotowanie do zabiegów diagnostycznych i
operacyjnych na przewodzie pokarmowym
Dawkowanie:
uzupełnienie diety: 1-4 opakowania dziennie
kompletna dieta: 5-7 opakowania dziennie

NUTRIDRINK MULTI FIBRE
Dieta kompletna, hiperkaloryczna (1,5
kcal/ml), bogatoresztkowa, w postaci napoju
mlecznego o smaku waniliowym,
pomarańczowym lub truskawkowym
oparta na białku kazeinowym
zawiera wyłącznie tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny
i sacharoza
unikalna mieszanina błonnika regulująca pracę jelit
klinicznie wolna od laktozy
bezglutenowa
osmolarność: 455 mOsm/l
opakowanie: butelka plastikowa 200 ml

NUTRIDRINK MULTI FIBRE -
wskazania
Wskazania
Zapobieganie lub leczenie
niedożywienia na skutek
zmniejszonego spożycia pokarmów lub
zwiększonego zapotrzebowania, np.
choroby nowotworowe,
przed i po zabiegach operacyjnych,
brak apetytu o różnej etiologii (dzieci, osoby
w wieku podeszłym),
jadłowstręt psychiczny,
zaburzenia żucia i połykania,
mukowiscydoza,
okres rekonwalescencji.
Dawkowanie:
uzupełnienie diety: 1-4 opakowania dziennie
kompletna dieta: 5-7 opakowania dziennie

NUTRIDRINK SOUP
Dieta kompletna, hiperkaloryczna (1,5
kcal/ml), bogatoresztkowa, w postaci
kremowej zupy o smaku kurczaka i
pomidorowym
źródłem białka jest kazeina i serwatka
zawiera głównie tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny i skrobia
unikalna mieszanina błonnika regulująca pracę jelit
klinicznie wolna od laktozy
bezglutenowa
osmolarność: 350 mOsm/l
opakowanie: 2 miseczki po 200 ml

NUTRIDRINK SOUP -
wskazania
Wskazania
Zapobieganie lub leczenie
niedożywienia na skutek
zmniejszonego spożycia pokarmów lub
zwiększonego zapotrzebowania, np.
choroby nowotworowe,
przed i po zabiegach operacyjnych,
brak apetytu o różnej etiologii (dzieci, osoby
w wieku podeszłym),
jadłowstręt psychiczny,
zaburzenia żucia i połykania,
mukowiscydoza,
okres rekonwalescencji.
Dawkowanie:
uzupełnienie diety: 1-3 opakowania dziennie

NUTRIDRINK JUICE style (dawniej Fat Free)
Dieta hiperkaloryczna (1,5 kcal/ml), w postaci
klarownego nektaru owocowego o smaku
jabłkowym lub truskawkowym
oparta na białku serwatkowym
nie zawiera tłuszczu
źródłem węglowodanów są wolno wchłaniane
maltodekstryny i sacharoza
niska zawartość sodu (15 mg/100 ml) i fosforanów (13
mg/100 ml)
bezresztkowa
klinicznie wolna od laktozy (<0,025g/ 100 ml)
bezglutenowa
osmolarność: 700 mOsm/l
opakowanie: butelka plastikowa 200 ml

NUTRIDRINK JUICE style (dawniej Fat Free)
- wskazania
Wskazania
Uzupełnienie diety u pacjentów
wymagających leczenia żywieniowego z
zaleceniem ograniczenia spożycia tłuszczu i
wybranych składników mineralnych, np:
choroby pęcherzyka żółciowego,
zapalenie i marskość wątroby,
przewlekłe zapalenie trzustki,
choroby nerek.
Może stanowić uzupełnienie diety
pacjentów, u których wskazana jest
suplementacja diety Nutridrinkiem, ale nie
lubią smaków mlecznych.
Dawkowanie:
tylko jako uzupełnienie diety: 1-3 opakowania
dziennie.

DIASIP
Dieta normalizująca glikemię, kompletna,
normokaloryczna
(1 kcal/ml), w postaci napoju mlecznego o smaku
waniliowym lub truskawkowym
zawiera węglowodany zmniejszające glikemię
(polisacharydy, laktoza, izomaltuloza)
wysoka zawartość jednonienasyconych kwasów
tłuszczowych
wysoka zawartość przeciwutleniaczy oraz witamin z grupy
B (odpowiadających za metabolizm węglowodanów)
unikalna mieszanina błonnika, zmniejszająca glikemię
bezglutenowa
osmolarność: 365 mOsm/l
opakowanie: butelka plastikowa 200 ml

DIASIP
- wskazania
Wskazania
Pacjenci z cukrzycą lub upośledzoną
tolerancją glukozy wymagający leczenia
żywieniowego z powodu
współistniejących chorób wyniszczających
lub w okresie rekonwalescencji, np.
chorób nowotworowych,
zabiegów operacyjnych,
wieku podeszłego,
zaburzeń żucia i połykania.
Dawkowanie:
uzupełnienie diety: 2-4 kartoniki dziennie
kompletna dieta: 7-10 kartoników dziennie

CUBITAN
Dieta wspomagająca leczenie ran, kompletna,
hiperkaloryczna (1,25 kcal/ml), w postaci napoju
mlecznego o smaku truskawkowym lub
czekoladowym.
wysoka zawartość białka niezbędna w procesie leczenia ran
zawiera białka serwatkowe i kazeinowe
zawiera argininę przyspieszającą gojenie ran
zawiera wyłącznie tłuszcze LCT
źródłem węglowodanów są wolno wchłaniane
maltodekstryny i sacharoza
zwiększona zawartość składników ważnych w procesie
leczenia ran (karotenoidy, wit. C i E, cynk)
bezresztkowa
niskolaktozowa (1,7g /100ml)
bezglutenowa
osmolarność: 500 mOsm/l
opakowanie: butelka plastikowa 200 ml

CUBITAN -
wskazania
Wskazania:
Leczenie żywieniowe
pacjentów z trudno
gojącymi się ranami
(odleżyny, rany
pooperacyjne), którzy
mogą przyjmować
pokarmy doustnie.
Dawkowanie:
1-3 opakowania dziennie jako
uzupełnienie diety

Dieta modulująca odporność, kompletna,
hiperkaloryczna
(1,6 kcal/ml), w postaci napoju mlecznego o smaku
pomarańczowo-cytrynowym
wysoka zawartość białka
bogata w jednonienasycone kwasy tłuszczowe omega-3:
EPA 0,6 g/100 ml
DHA 0,3 g/100 ml
źródłem węglowodanów są wolno wchłaniane maltodekstryny,
trehaloza i sacharoza
wysoka zawartość przeciwutleniaczy (wit. C i E, karotenoidy, selen)
unikalna mieszanina błonnika
klinicznie wolna od laktozy (<0,03 g/100 ml)
bezglutenowa
osmolarność: 730 mOsm/l
opakowanie: 6 kartoników po 125 ml
FORTICARE

Wskazania
Leczenie żywieniowe pacjentów z
chorobą nowotworową, szczególnie
z wyniszczeniem nowotworowym.
Dawkowanie:
3 opakowania po 125 ml dziennie
(= 600 kcal oraz 2,2 EPA dziennie)
FORTICARE -
wskazania

RENILON 4.0
Dieta dla pacjentów z niewydolnością nerek,
kompletna, hiperkaloryczna (2 kcal/ml),
niskobiałkowa, w postaci napoju mlecznego o smaku
morelowym lub karmelowym
niska zawartość białka, odpowiednia dla pacjentów przed
dializoterapią
źródłem węglowodanów są wolno wchłaniane maltodekstryny
obniżony poziom składników mineralnych: Na, K, Cl, Ca, P, Mg
zwiększony poziom przeciwutleniaczy (karotenoidy, wit. E,
cynk, selen)
nie dodana wit. A oraz obniżony poziom wit. C ze względu na
ryzyko hiperwitaminozy
bezresztkowa
niskolaktozowa (0,04 g/100 ml)
bezglutenowa
osmolarność: 455 mOsm/l
opakowanie: 6 kartoników po 125 ml

Wskazania
Leczenie żywieniowe pacjentów
z niewydolnością nerek
leczonych zachowawczo,
wymagających ograniczenia
podaży białka.
Dawkowanie:
1-3 kartoniki dziennie lub zgodnie z
zaleceniami lekarza
RENILON 4.0 -
wskazania

Dieta dla pacjentów z niewydolnością nerek,
kompletna, hiperkaloryczna (2 kcal/ml),
bogatobiałkowa, w postaci napoju mlecznego o smaku
morelowym lub karmelowym
wysoka zawartość białka, odpowiednia dla pacjentów podczas
dializoterapii
źródłem węglowodanów są wolno wchłaniane maltodekstryny
obniżony poziom składników mineralnych: Na, K, Cl, Ca, P, Mg
zwiększony poziom przeciwutleniaczy (karotenoidy, wit. E,
selen)
nie dodane wit. A i D oraz obniżony poziom wit. C ze względu na
ryzyko przedawkowania
bezresztkowa
niskolaktozowa (0,08 g/100 ml)
bezglutenowa
osmolarność: 410 mOsm/l
opakowanie: 6 kartoników po 125 ml
RENILON 7.5

Wskazania
Leczenie żywieniowe pacjentów z
niewydolnością nerek podczas
dializoterapii, wymagających diety
bogatobiałkowej.
Dawkowanie:
1-3 kartoniki dziennie lub zgodnie z
zaleceniami lekarza
RENILON 7.5 -
wskazania

NUTRISON
proszek
Dieta kompletna w proszku o lekko słodkim smaku,
może być podawana doustnie, przez zgłębnik lub
przetokę
hipo-, normo- lub hiperkaloryczna w zależności od
przyrządzonego roztworu
oparta wyłącznie na białku kazeinowym
ubogoresztkowa
klinicznie wolna od laktozy (<0,03 g/100 ml)
bezglutenowa
osmolarność 320 mOsm/l
opakowanie: puszka 430 g ( 1 miarka = 4,3 g proszku = 20
kcal)
430 g wystarcza na przygotowanie 2000 ml roztworu
normokalorycznego

NUTRISON
proszek - wskazania
Wskazania
Uzupełnienie diety jako:
zbilansowany dodatek odżywczy do pokarmów,
samodzielny posiłek,
u pacjentów wymagających wsparcia
żywieniowego, którzy mogą stosować
dietę naturalną.
Dawkowanie:
jako uzupełnienie diety: w zależności od
zapotrzebowania,
jako wyłączne źródło pożywienia: 1500 – 2000 kcal
/ dobę

PEPTISORB
proszek
Dieta peptydowa, kompletna, normokaloryczna, może
być podawana doustnie, przez zgłębnik lub
przetokę
• źródłem białka jest mieszanina krótkołańcuchowych
peptydów i wolnych aminokwasów
• niska zwartość tłuszczu – 47% MCT (średniołańcuchowe
triglicerydy)
• źródłem węglowodanów są wolno wchłaniane
maltodekstryny
• bezresztkowa
• klinicznie wolna od laktozy (0,1 g/ 100ml)
• bezglutenowa
• osmolarność: 470 mOsml/l
• opakowanie: kartonik z 4 torebkami po 125 g –
wystarcza na przygotowanie 2000 ml diety
normokalorycznej

PEPTISORB
proszek - wskazania
Wskazania
Leczenie żywieniowe w chorobach
połączonych z upośledzeniem
trawienia i wchłaniania białka, tłuszczów lub
dwucukrów, np.:
niewydolność zewnątrzwydzielnicza trzustki,
nieswoiste zapalenia jelit,
zapalenia jelit w następstwie radioterapii,
zespół krótkiego jelita,
u pacjentów, którzy mogą być odżywiani
doustnie.
Dawkowanie:
jako uzupełnienie diety: w zależności od
zapotrzebowania,
jako wyłączne źródło pożywienia: 1500 – 2000 kcal /
dobę
Refundowany 50% w
nietolerancji pokarmowej.

PROTIFAR
Dieta cząstkowa w proszku będąca źródłem
białka i wapnia, o neutralnym smaku
niska zawartość tłuszczu
zawiera <1,5 g laktozy w 100 g proszku
bezglutenowa
bezresztkowa
osmolarność (roztw. 10%): 30 mOsm/l
można dodawać do potraw i napojów - nie zmienia
smaku i zapachu potrawy
opakowanie: puszka 225 g zawiera 200 g białka
1 miarka = 2,2 g białka

PROTIFAR
- wskazania
Wskazania
Dodatkowe źródło białka dla pacjentów,
u których dieta nie pokrywa
zapotrzebowania, np. :
oparzenia
utrudnione gojenie się ran
odleżyny
nadmierna utrata białka z wydzielinami i
wydalinami ustrojowymi.
Dawkowanie: indywidualne, w zależności
od potrzeb pacjenta.

FANTOMALT
Dieta cząstkowa w proszku będąca dodatkowym
źródłem energii
mieszanina maltodekstryn, maltozy i glukozy
nie zawiera sacharozy, fruktozy i galaktozy
bezlaktozowa
bezglutenowa
bezresztkowa
niska osmolarność (55 mOsm/l) w porównaniu z jedno – i
dwucukrami
łatwo rozpuszczalna
można dodawać do potraw i napojów – lekko słodki smak, bez
zapachu
opakowanie: puszka 400 g
1 miarka = 19 kcal

FANTOMALT
- wskazania
Wskazania
Dodatkowe źródło energii gdy ograniczone
jest stosowanie białek lub tłuszczów, np.
zaburzenia trawienia i wchłaniania białek lub
tłuszczów,
niewydolność nerek,
niewydolność wątroby,
zaburzenia trawienia i wchłaniania laktozy lub
sacharozy.
Może stanowić dodatkowe źródło energii w
żywieniu niemowląt.
Może być stosowany w diecie sportowców.
Dawkowanie: indywidualne, w zależności
od potrzeb pacjenta.

CALOGEN
Wysokoenergetyczna emulsja tłuszczowa do
podawania doustnego, o smaku
truskawkowym lub neutralnym
mieszanina tłuszczów roślinnych bogata w
jednonienasycone
i wielonienasycone kwasy tłuszczowe
zawiera śladowe ilości Na i Cl
nie zawiera innych składników mineralnych
bezlaktozowa
bezglutenowa
bezresztkowa
łatwe dawkowanie
dobrze akceptowana przez pacjentów
opakowanie: butelka plastikowa 500 ml (16 porcji)

CALOGEN - wskazania
Wskazania:
Pacjenci, którzy jedzą za mało w stosunku do
potrzeb:
choroba nowotworowa,
choroby nerek,
mukowiscydoza,
HIV,
anoreksja,
wiek podeszły,
ograniczenie podaży płynów,
dieta ketogenna.
Nie może stanowić jedynego źródła
pożywienia.
Dawkowanie: 3 x dziennie po 30 ml (405 kcal)

NUTRICIA preOp
Klarowny preparat płynny na bazie maltodekstryn
do przedoperacyjnego stosowania u pacjentów
chirurgicznych
zawiera węglowodany i elektrolity
zawiera substancje słodzące: acesulfam K i sacharynian sodu
bezresztkowy
bezglutenowy
niska osmolarność: 240 mOsm/l
smak cytrynowy
opakowanie: kartonik 200 ml

NUTRICIA preOp -
wskazania
Wskazania
Przedoperacyjne nawadnianie
zmniejszające stres przedoperacyjny i
zapobiegające pooperacyjnej
insulinooporności.
Dawkowanie:
4 x 200 ml wieczorem przed operacją
2 x 200 ml rano, nie później niż 2 h przed
znieczuleniem

MULTI FIBRE MIX
unikalna mieszanina błonnika
Multi Fibre Mix to unikalna mieszanina
włókien pokarmowych takich jak:
polisacharydy sojowe,
skrobia oporna na trawienie,
inulina,
guma arabska,
celuloza,
oligofruktoza.
Każda frakcja błonnika działa inaczej i dlatego
najlepszy efekt uzyskuje się przy mieszaninie
różnych włókien rozpuszczalnych i
nierozpuszczalnych.

MULTI FIBRE MIX
unikalna mieszanina błonnika
normalizuje perystaltykę jelit poprzez:
mechaniczne i chemiczne drażnienie ścianek
jelita
tworzenie masy stolca
działanie probiotyczne
wiązanie wody
spowalnia wchłanianie glukozy
korzystnie wpływa na stan błony
śluzowej jelit poprzez:
regulację składu flory bakteryjnej
fermentację w jelitach do krótkołańcuchowych
kwasów tłuszczowych (SCFA), które stanowią
źródło energii dla kolonocytów
wiąże szkodliwe substancje: cholesterol,
metale ciężkie

Astma i niewydolność oddechowa
leczenie niedożywienia
eliminacja alergenów
w przewlekłej niewydolności
oddechowej, diety ze zwiększoną
zawartością tłuszczu.
Document Outline
- Slide 1
- stan nagłego zagrożenia zdrowotnego
- Rozpoznanie stanu krytycznego u dziecka
- Stany naglące w pediatri
- Ostra biegunka. Stopnie odwodnienia wg WHO:
- Jak ocenić stopień odwodnienia?
- Najlepsze parametry służące do oceny stopnia odwodnienia:
- Kliniczna ocena stopnia odwodnienia u dzieci:
- Kliniczna ocena stopnia odwodnienia u dzieci
- Slide 10
- Doustny płyn nawadniający (DPN):
- Zasady stosowania doustnych płynów nawadniających (DPN):
- Skład glukozo- elektrolitowych doustnych płynów nawadniających:
- Slide 14
- Skład glukozo- elektrolitowych doustnych płynów nawadniających:
- Slide 16
- Leczenie żywieniowe nzj
- Leczenie żywieniowe nzj
- Leczenie żywieniowe nzj
- Zespół nerczycowy, zespół nefrotyczny
- Zespół nerczycowy objawy
- Zespół nerczycowy. Rozpoznanie
- Zespół nerczycowy - leczenie
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Leczenie żywieniowe mukowiscydozy – dieta
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Wodobrzusze patogeneza
- wodobrzusze – objawy
- wodobrzusze – badanie fizykalne
- wodobrzusze – leczenie
- wodobrzusze – leczenie
- wodobrzusze – leczenie
- Żywienie u osób z cukrzycą = Zdrowe racjonalne żywienie
- Racjonalne żywienie
- Zalecenia zdrowego odżywiania
- ZASADA PIRAMIDY ŻYWIENIOWEJ jest prosta
- Slide 54
- Składniki pokarmowe
- Główne źródło pożywienia stanowią węglowodany złożone.
- Węglowodany proste
- Wymiennik węglowodanowy
- TABELA WYMIENNIKÓW WĘGLOWODANOWYCH
- Błonnik pokarmowy
- Produkty białkowe
- Do produktów białkowych zaliczamy:
- Produkty tłuszczowe
- Do produktów tłuszczowych zaliczamy
- Wymiennik białkowo- tłuszczowy
- Slide 66
- Slide 67
- Żywienie osób leczonych przy użyciu pompy insulinowej
- Żywienie osób leczonych przy pomocy pompy insulinowej
- BOLUSY POSIŁKOWE
- BOLUSY POSIŁKOWE
- BOLUSY POSIŁKOWE
- Uwagi praktyczne
- Śniadanie - wartość odżywcza
- Obliczania ilości kcal pochodzących z białka
- Obliczanie ilości kcal pochodzących z tłuszczu
- Kaloryczność białka i tłuszczu w posiłku
- Obliczanie WBT
- Obliczania ilości WW
- Obliczona ilość WW- WBT w posiłku
- Propozycja bolusa złożonego
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki cukrzycowej
- Leczenie śpiączki hipoglikemicznej
- Leczenie śpiączki hipoglikemicznej
- Leczenie śpiączki hipoglikemicznej
- Leczenie śpiączki hipoglikemicznej
- ZABURZENIA ODDYCHANIA
- ZABURZENIA ODDYCHANIA
- Duszność toksyczna (dyspnoe toxica)
- Duszność toksyczna (dyspnoe toxica)
- stan śpiączkowy
- stan śpiączkowy
- Zestawienie stanów śpiączkowych
- Mocznica drgawkowa
- Różnicowanie
- Slide 102
- Zestawienie stanów śpiączkowych
- Mocznica drgawkowa
- Różnicowanie
- Slide 106
- Ostra duszność krtaniowa
- Ostra duszność krtaniowa
- Mukowiscydoza (z przeważającymi objawami oddechowymi)
- Mukowiscydoza (z przeważającymi objawami oddechowymi)
- Mukowiscydoza (z przeważającymi objawami oddechowymi)
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- CIĘŻKIE OSTRE ZAPALENIE TRZUSTKI
- Wskazania do żywienia pozajelitowego u noworodka
- Urazy mnogie i wielonarządowe u dzieci
- Urazy mnogie i wielonarządowe u dzieci
- Preparaty
- Diety do podawania przez zgłębnik
- NUTRISON STANDARD
- NUTRISON STANDARD - wskazania
- NUTRISON ENERGY
- NUTRISON ENERGY - wskazania
- NUTRISON MULTI FIBRE
- NUTRISON MULTI FIBRE - wskazania
- Slide 128
- NUTRISON PROTEIN PLUS - wskazania
- DIASON
- DIASON - wskazania
- CUBISON
- CUBISON - wskazania
- PEPTISORB
- PEPTISORB - wskazania
- INFATRINI
- INFATRINI
- NUTRINI
- NUTRINI - wskazania
- NUTRINI Energy Multi Fibre
- NUTRINI Energy Multi Fibre - wskazania
- NUTRINI Peptisorb
- NUTRINI Peptisorb - wskazania
- Preparaty do podawania doustnego
- NUTRIDRINK
- NUTRIDRINK yoghurt style
- NUTRIDRINK i NUTRIDRINK yoghurt style - wskazania
- NUTRIDRINK MULTI FIBRE
- NUTRIDRINK MULTI FIBRE - wskazania
- NUTRIDRINK SOUP
- NUTRIDRINK SOUP - wskazania
- NUTRIDRINK JUICE style (dawniej Fat Free)
- NUTRIDRINK JUICE style (dawniej Fat Free) - wskazania
- DIASIP
- DIASIP - wskazania
- CUBITAN
- CUBITAN - wskazania
- FORTICARE
- FORTICARE - wskazania
- RENILON 4.0
- RENILON 4.0 - wskazania
- RENILON 7.5
- RENILON 7.5 - wskazania
- NUTRISON proszek
- NUTRISON proszek - wskazania
- PEPTISORB proszek
- PEPTISORB proszek - wskazania
- PROTIFAR
- PROTIFAR - wskazania
- FANTOMALT
- FANTOMALT - wskazania
- CALOGEN
- CALOGEN - wskazania
- NUTRICIA preOp
- NUTRICIA preOp - wskazania
- MULTI FIBRE MIX unikalna mieszanina błonnika
- MULTI FIBRE MIX unikalna mieszanina błonnika
- Astma i niewydolność oddechowa
Wyszukiwarka
Podobne podstrony:
A, JO 3, Za ostre stany zagrożenia dla ciężarnej należy uznać wszystkie z wyjątkiem:
ostre stany w alergologii wyklad 2003
Ostre stany w otorynolaryngologii
Mat dla stud 2
Ostre stany zagrozenia zycia w chorobach wewnetrznych
ostre stany w endokrynologii
ostre stany w anestezjologii
ostre stany okoloporodowe
Tętnice szyjne sem dla stud II
leki ostre stany
Ostre stany kardiologiczne w przebiegu nadciśnienia tętniczego(1), różne, ►Medycyna-Fizykoterapia,Ps
VIII KRYZYS ZADŁUŻENIOWY LAT 80 - 2012 - dla stud, IV semestr, miedzynarodowe stosunki gospodarcze
chlorowcop mat dla stud
mec w 1 na pe dla stud
I heterofobi dla stud pedag, Kulturoznawstwo, III rok, Etyka
konspekt6 v2 mat dla stud 2[1], EKONOMIA
Natura 00 dla stud
JBZ Wyklad2 dla stud
więcej podobnych podstron