ASTMA I STAN
ASTMATYCZNY
Karolina Lorczyk
Monika Zupok
II RM
DEFINICJA
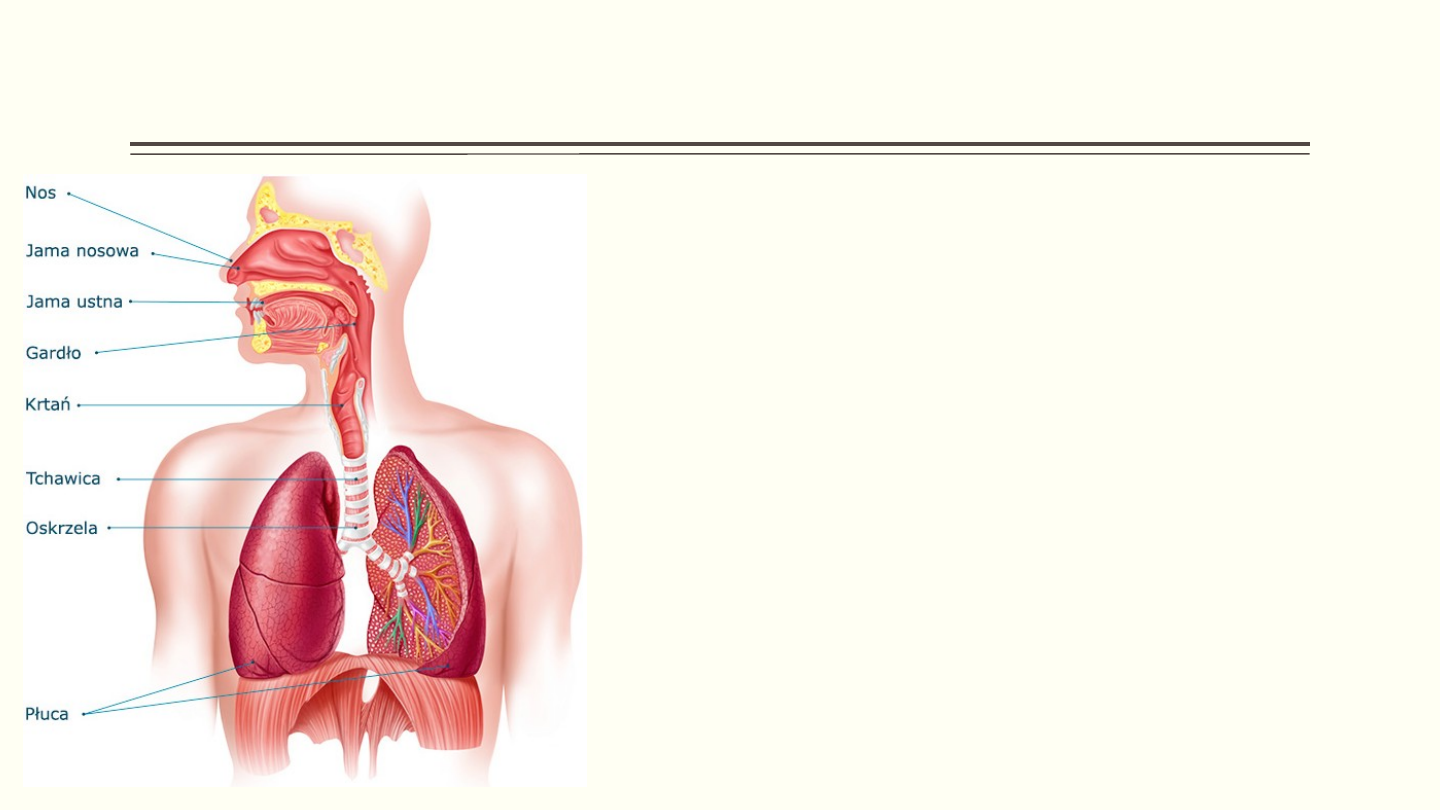
ASTMA jest zapalną chorobą dróg oddechowych, w której
uczestniczą rożne rodzaje komórek i substancji z nich
uwalnianych. Przewlekłe zapalenie jest ściśle związane z
nadreaktywnością oskrzeli i prowadzi do nawracających objawów
klinicznych:
• świszczącego oddechu,
• duszności,
• uczucia utrudnionego oddychania.
Wymienione objawy pojawiają się ze szczególną częstością w
nocy i/lub nad ranem. Towarzyszy im rozlane i zmienne
ograniczenie przepływu powietrza (obturacja) przez drogi
oddechowe. Obturacja dróg oddechowych zwykle cechuje się
odwracalnością (następującą samoistnie lub pod wpływem leków).
PODZIAŁ ASTMY
• Astma zewnątrzpochodna -
jest zależna od czynników
immunologicznych,
rozpoczyna się w dzieciństwie
• Astma wewnątrzpochodna
- brak czynnika
przyczynowego, nasila się
wraz z wiekiem

POSTACIE ASTMY
• Astma o podłóżu alergicznym - w tej postaci astmy dolegliwości
nasilają się na skutek wziewnego kontaktu z wybranym alergenem.
• Astma niealergiczna - należy tu postać astmy, w której nasilenie
objawów występuje wskutek zakażenia oskrzeli (tzw. astma infekcyjna).
Inną postacią jest astma wysiłkowa, gdzie duszność nasila się wskutek
przyspieszonego oddychania towarzyszącego pracy fizycznej.
• Astma mieszana - jest formą astmy spotykaną u ogromnej większości
dorosłych chorych. Nasilenie dolegliwości występuje zarówno po
kontakcie z alergenem jak i w czasie zapalenie oskrzeli lub wytężonego
wysiłku.

CZYNNIKI SPRZYJAJĄCE POJAWIENIU SIĘ ASTMY
• przewlekłe infekcje wirusowe dróg oddechowych
• palenie tytoniu
• narażenie na ciągły kontakt z alergenami, czyli substancjami
drażniącymi układ odpornościowy człowieka
dym tytoniowy (bierni palacze)
roztocza (głównie kurzu domowego)
wilgoć i pleśń w pomieszczeniach mieszkalnych
substancje zanieczyszczające powietrze (spaliny, dym)
pyłki roślin
sierść zwierząt domowych
niektóre leki
niektóre produkty spożywcze

DOLEGLIWOŚCI W ASTMIE
• Najczęstsze objawy to świsty, kaszel i duszność. W niektórych
postaciach astmy oskrzelowej główną dolegliwością jest kaszel
nasilający się w nocy.
• U niektórych pacjentów występuje ból opłucnowy, który zlokalizowany
jest najczęściej po jednej stronie klatki piersiowej, ma charakter kłujący i
nasila się podczas ruchów oddechowych.
• W czasie umiarkowanego lub ciężkiego napadu astmy oskrzelowej
stwierdza się u chorych pracę dodatkowych mięśni oddechowych.
• Zaburzenia psychiczne.
• Przewlekłe zmęczenie.
• Nasilony wysiłek oddechowy.
• Uczucie braku powietrza.
• Uczucie ściśnięcia klatki piersiowej.

WYNIKI BADANIA FIZYKALNEGO
• Przyspieszenie oddechów i
tachykardia
• Świsty, wydłużony wydech,
ściszenie szmerów
oddechowych
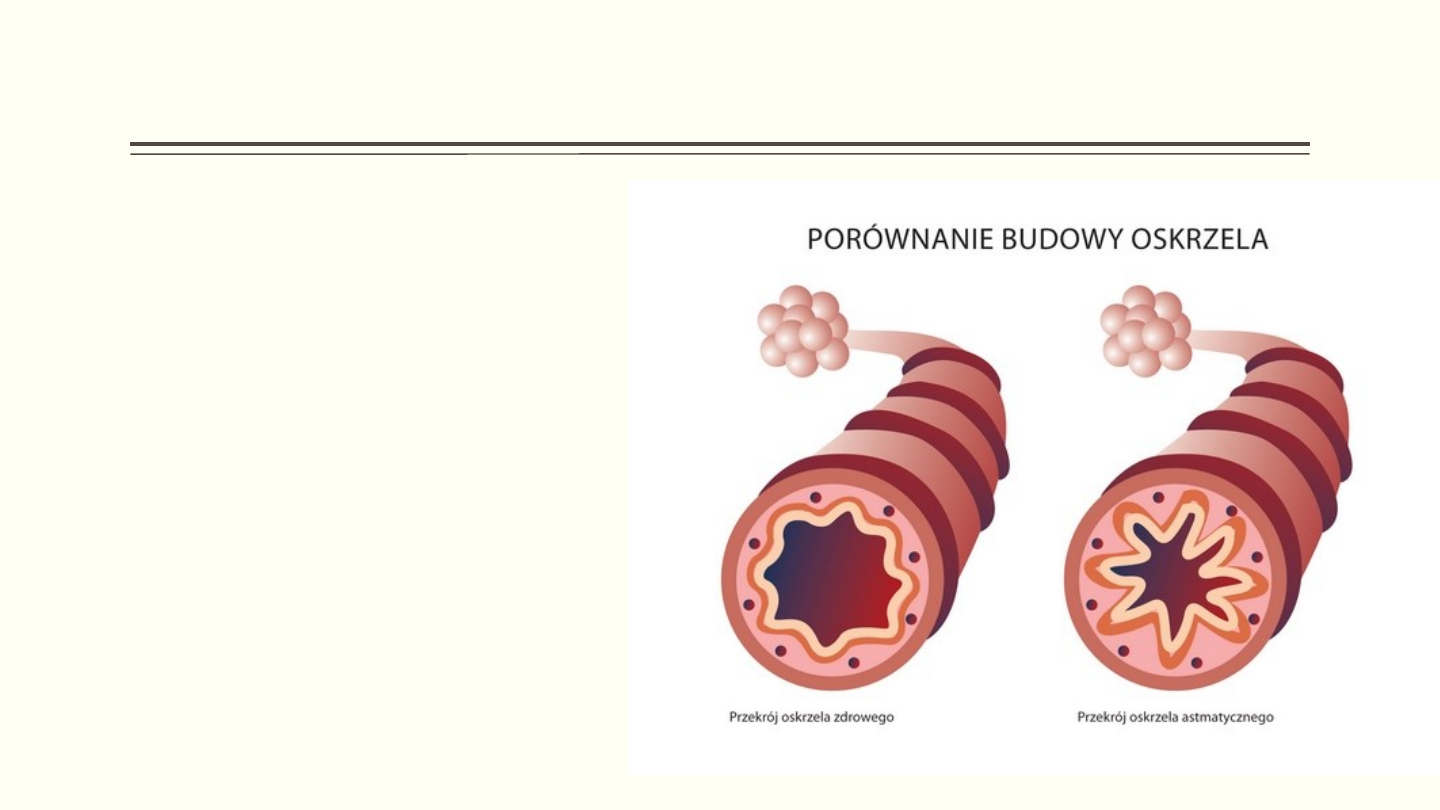
CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
• W napadzie astmy przez oskrzela
przedostaje się znacznie mniej
powietrza niż u osoby zdrowej. Światło
oskrzeli jest zwężone poprzez skurcz
mięśni, poprzez błonę śluzową, która
jest obrzęknięta i w stanie ciągłego
zapalenia, jak również poprzez śluz
wyścielający oskrzela, który u chorych
na astmę jest szczególnie lepki i
ciągliwy.

CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
• Zwężenie światła oskrzeli odczuwane jest jako brak powietrza. Uczucie
to może w ciągu kilku minut narastać, aż do wrażenia duszenia się.
• Chory nie ma problemu z wdechem lecz z wydechem, to powoduje, że
zbyt duża ilość powietrza pozostaje w płucach i nie udaje się jej usunąć.
To jest przyczyną uczucia, że nie można nabrać głębokiego wdechu
(płuca są już częściowo wypełnione powietrzem).
• Powietrze przepływające przez zwężone drogi oddechowe wydaje
typowy, świszczący odgłos. Osoba mająca silną duszność i uczucie, że
klatka piersiowa jest ściśnięta, usiłuje oddychać coraz szybciej, jednakże
to tylko pogarsza sytuację, ponieważ szybsze oddychanie wymaga
więcej wysiłku.

CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
• U wielu astmatyków w trakcie silnego napadu pojawia się zasinienie
twarzy. Powodem sinicy jest zbyt mała ilość powietrza docierająca do
pęcherzyków płucnych (niedostateczna ilość tlenu we krwi).
• Niepokojącym objawem w astmie oskrzelowej jest nasilający się kaszel.
• Śluz zatykający drogi oddechowe jest tak lepki, że kaszel bywa
nieskuteczny.
• Po wielu latach trwania choroby dochodzi do zmian degeneracyjnych w
błonie śluzowej oskrzeli. Stwierdza się dużą ilość płynu gromadzącą się
w błonie śluzowej, co zwiększa jeszcze jej obrzęk. Rzęski, które u osób
zdrowych wyściełają powierzchnię błony śluzowej, są nieruchome lub w
ogóle ulegają zanikowi.
DIAGNOSTYKA
• Badanie podmiotowe (dokładny wywiad)
• Badanie przedmiotowe (badanie fizykalne)
• Badanie czynnościowe płuc - badanie spirometryczne, w
którym mierzy się dwie podstawowe wielkości:
pojemność życiowa - jest to ilość powietrza, jaką
chory potrafi wydmuchać z płuc, po uprzednim
maksymalnie głębokim nabraniu powietrza. W czasie
tego pomiaru oddycha się powoli, równomiernie, za to
jak najgłębiej.
objętość pierwszosekundowa - jest to ilość
powietrza, jaką chory jest w stanie usunąć z płuc w
ciągu pierwszej sekundy wydechu. Przy tym pomiarze
należy wykonać wydech tak silnie i szybko, jak tylko to
możliwe.
• Badanie radiologiczne klatki piersiowej
• Pulsoksymetria - do oceny stopnia hipoksemii
• Badanie gazometryczne krwi tętniczej

RÓŻNICOWANIE
• zastoinowa niewydolność krążenia (astma sercowa)
• obturacja górnych dróg oddechowych
• zachłyśnięcie się ciałem obcym
• zatorowość płucna
• reakcja anafilaktyczna
• zapalenie płuc, zapalenie oskrzelików
• POCHP
• inhalajce substancjami toksycznymi

LECZENIE
U wszystkich chorych na astmę oskrzelową wskazana jest tlenoterapia
w celu utrzymania wysycenia krwi tlenem powyżej 95%.
Leczenie farmakologiczne:
• Leki standardowe (pierwszego rzutu):
Wziewne (β
2
-mimetyki powodują obniżenie napięcia mięśni
gładkich oskrzeli. Albuterol w nebulizacji (2,5 mg) lub
Metaproterenol (10 mg) są podawane co 15-20 min; u chorych z
ciężkimi napadami leki te mogą być podawane w sposób ciągły.
Zalecany jest albuterol, ponieważ ze względu na większą
wybiórczość wobec receptorów β
2
mniejsze jest wyzyko wystąpienia
objawów działania niepożądanego na serce.

LECZENIE
Kortykosteroidy, powodujące zahamowanie zapalnego
komponentu astmy oskrzelowej, są lekami pierwszego rzutu w
leczeniu tych chorych, którzy nie reagują szybko na wziewne β
2
-
mimetyki.
Można podać doustnie Prednizon(60 mg u dorosłych i 2 mg/kg
m.c. u dzieci). Jeśli ze względu na zaburzenia oddechowe lub
wymioty chory nie może przyjąć prednizonu, to można podaź
dożylnie Metylprednizolon (125 mg u dorosłych i 2 mg/kg m.c.
u dzieci)
Chorzy, którzy otrzymali na oddziale intensywnej terapii
kortykosteroidy i następnie zostali wypisani do domu, powinni
pobierać steroidy doustnie przez 5 dni (np. prednizon: dorośli 40-
60 mg raz dziennie, dzieci 1 mg/kg m.c./d.) w celu zmniejszenia
ryzyka powtórnego wystąpienia napadu. U chorych zależnych od
kortykosteroidów oraz u tych, którzy niedawno byli leczeni
kortykosteroidami, kortykoterapii nie należy przerywać po 5
dniach, ale trzeba stopniowo zmniejszać dawkę w ciągu 10-14
dni

LECZENIE
Leki antycholinergiczne powodują obniżenie napięcia mięśni
gładkich oskrzeli, szczególnie w odcinku proksymalnym. Wprawdzie
te leki są najskuteczniejsze w leczeniu chorych na POChP, należy
jednak je zastosować u chorych w okresie zaostrzenia astmy
oskrzelowej, jeżeli nie następuje szybka poprawa po wziewnych
agonistach receptorów β
2
Można podać bromek ipratropium wziewnie lub w inhalatorku z
dozownikiem (500 μg co 15 min), jednak nie więcej niż trzy dawki
Roztwory ipratropium i albuterolu mogą być mieszane i
podawane razem w jednej nebulizacji

LECZENIE
• Leki drugiego rzutu
W czasie ciężkiego napadu astmy oskrzelowej dorosłym chorym nie
reagującym na stosowane dotychczas leczenie można podać siarczan
magnezu (2-4 g dożylnie w ciągu 20 min)
Młodym chorym, u których w czasie ciężkiego napadu astmy oskrzelowej
nie uzyskano poprawy po lekach pierwszego rzutu, można podać
epinefrynę (dorosłym 0,3 mg podskórnie, a dzieciom 0,01 mg/kg m.c.,
do dawki 0,3 mg) lub terbutalinę (dorosłym 0,25 mg podskórnie, a
dzieciom 0,01 mg/kg m.c.; maksymalna dawka – 0,4 mg). Epinefryny nie
należy stosować we wczesnym okresie ciąży
Stosowanie teofiliny znacznie ograniczono z powodu częstego
występowania objawów ubocznych jej działania, podawanie tego leku
chorym w czasie napadu astmy oskrzelowej obecnie nie jest już polecane
(z wyjątkiem wybranych pacjentów, leczonych uprzednio teofiliną)

LECZENIE
• Inne możliwości farmakologiczne
Silnymi bronchodylatatorami są leki wziewne, stosowane w
znieczuleniu ogólnym. Ich zastosowanie w leczeniu chorych na
astmę oskrzelową jest ograniczone do chorych w czasie ciężkiego
napadu, u których dotychczasowe leczenie nie spowodowało
prawidłowego wysycenia krwi tlenem ani prawidłowej wentylacji
Ketamina jest stosowanym w znieczuleniu ogólnym lekiem
powodującym tzw. znieczulenie dysocjacyjne. Wywołuje ona także
rozszerzenie oskrzeli, w związku z czym może być zastosowana w
czasie ciężkiego napadu astmy oskrzelowej nie odpowiadającej na
leczenie
początkową dawkę uderzeniową (bolus), wynoszącą 1-2 mg/kg
m.c., podaje się dożylnie w ciągu 30-60 min, a następnie
ketaminę podaje się w powolnym wlewie dożylnym w dawce 1
mg/kg m.c./h
lek jest przeciwwskazany u chorych z chorobą niedokrwienną
serca, wzmożonym ciśnieniem śródczaszkowym, ciężkim
nadciśnieniem tętniczym lub stanem przedrzucawkowym

LECZENIE
Heliox jest mieszaniną 60-70% helu i 30-40% tlenu, która może być
podawana chorym w czasie ciężkiego, nie odpowiadającego na leczenie
napadu astmy oskrzelowej przez maskę twarzową lub przez nebulizator.
U chorych nie zaintubowanych heliox powoduje zmniejszenie pracy
oddychania dzięki temu, że ułatwia laminarny przepływ gazu. U chory
zaintubowanych heliox powoduje zwiększenie wysycenia krwi tlenem i
zmniejszenie szczytowego ciśnienia w drogach oddechowych
Intubacja i wentylacja mechaniczna. Wentylacja jest wskazana u chorych z
zagrażającą niewydolnością oddechową, polecane jest wykonanie intubacji
raczej przez usta niż przez nos, umożliwia to bowiem założenie szerszej rurki en
dotchawiczej, powoduje zmniejszenie pracy oddychania przez obniżenie oporu
dróg oddechowych oraz ułatwia odsysanie wydzieliny oskrzelowej

ATAK ASTMY - POSTĘPOWANIE

PRAWIDŁOWA TERAPIA
• Wcześnie rozpoznana i prawidłowo leczona astma pozwala żyć zupełnie
normalnie - pacjent nie ma objawów, prowadzi aktywne życie, ma
zachowaną dobrą wydolność wysiłkową, może bez przeszkód pracować i
uczyć się, nie wymaga doraźnej pomocy medycznej.
• Im wcześniej wykryta choroba tym mniejsze jest ryzyko wystąpienia
ciężkiej niekontrolowanej astmy oskrzelowej.
• Prawidłowa terapia umożliwia chorym powrót do normalnego życia i
znacznie minimalizuje ryzyko absencji w pracy, hospitalizacji oraz
śmierci spowodowanej astmą.

KRAJE Z NAJWYŻSZĄ CZĘSTOŚCIĄ
WYSTĘPOWANIA ASTMY W EUROPIE
Kraj
Częstość występowania (%)
Wielka Brytania
13,8
Finlandia
11,0
Irlandia
10,5
Polska
10,5
Holandia
8,7
Szwajcaria
8,0
Francja
6,9
Hiszpania
5,0
Niemcy
4,7

DEFINICJA STANU ASTMATYCZNEGO
Stan astmatyczny - to ciężkie zaostrzenie astmy oskrzelowej lub
przewlekłej obturacyjnej choroby płuc (POChP), w którym podstawowe leki
stosowane w napadach astmy nie przynoszą oczekiwanego efektu. Stanowi
zagrożenie życia chorego i bezwzględnie wymaga hospitalizacji. U
niektórych chorych stan astmatyczny może być pierwszym objawem astmy,
u innych z kolei może nie wystąpić w ogóle.

PRZYCZYNY STANU ASTMATYCZNEGO
Czynnikiem wyzwalającym wystąpienie stanu astmatycznego może być każdy
bodziec, który prowadzi do zaostrzenia objawów astmy:
• kontakt z alergenem
• zakażenie układu oddechowego (infekcja wirusowa)
• zmiana pogody (temperatury i wilgotności powietrza)
• dym papierosowy
• intensywne, drażniące zapachy

ROZWÓJ STANU ASTMATYCZNEGO
Stan astmatyczny może się rozwinąć w różny sposób:
• Może wystąpić nagle, niespodziewanie, bez objawów zapowiadających, pod
wpływem zadziałania niewielkiego bodźca, który nie wywołałby widocznej reakcji
u osób zdrowych.
• Może rozwijać się stopniowo, z występującymi objawami przepowiadającymi.
Objawy zaostrzenia choroby powoli nasilają się i nie ustępują pomimo stosowania
coraz większych dawek leków powodujących rozkurcz mięśniówki oskrzeli.
• Może się również zdarzyć tak, że u chorego w okresie zaostrzenia astmy
oskrzelowej zadziała dodatkowy czynnik, np. infekcja wirusowa układu
oddechowego, powodując nagłe pogorszenie stanu chorego. W wyniku
współdziałania szkodliwych bodźców objawy astmy ulegają znacznemu nasileniu i
rozwija się stan astmatyczny, w którym chory wymaga intensywnego leczenia
szpitalnego.

LECZENIE STANU ASTMATYCZNEGO
• Początkowo nasilenie objawów astmy u
chorego jest rozpoznawane jako zaostrzenie
choroby. Stosuje się leczenie jak w napadzie
astmy.
• Lekami pierwszego rzutu są szybko i krótko
działające beta2-mimetyki wziewne. Należą do
nich salbutamol i fenoterol. Preparaty te
charakteryzują się największą skutecznością w
znoszeniu obturacji oskrzeli.
• U każdego chorego z objawami zaostrzenia
astmy należy zastosować również
glikokortykosteroidy (GKS) o działaniu
ogólnoustrojowym. GKS łagodzą przebieg
zaostrzeń choroby, oraz zapobiegają ich
dalszemu rozwojowi i wczesnym nawrotom, ale
efekty ich działania pojawiają się dopiero po 4-
6 godzinach od podania.

LECZENIE STANU ASTMATYCZNEGO
• Jeżeli po godzinie podawania beta2-mimetyku nie nastąpiła wyraźna
poprawa, można dołączyć inhalacje bromku ipratropium.
• Jeżeli u chorego kiedykolwiek rozwinął się stan astmatyczny, to stawia
go w grupie chorych wysokiego ryzyka jego ponownego wystąpienia, a
to jest związane ze wzrostem prawdopodobieństwa zgonu w przebiegu
kolejnego ciężkiego zaostrzenia astmy oskrzelowej !

DZIĘKUJEMY ZA UWAGĘ
Document Outline
- Slide 1
- DEFINICJA
- PODZIAŁ ASTMY
- POSTACIE ASTMY
- CZYNNIKI SPRZYJAJĄCE POJAWIENIU SIĘ ASTMY
- DOLEGLIWOŚCI W ASTMIE
- WYNIKI BADANIA FIZYKALNEGO
- CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
- CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
- CO DOKŁADNIE DZIEJE SIĘ W ASTMIE?
- DIAGNOSTYKA
- RÓŻNICOWANIE
- LECZENIE
- LECZENIE
- LECZENIE
- LECZENIE
- LECZENIE
- LECZENIE
- ATAK ASTMY - POSTĘPOWANIE
- PRAWIDŁOWA TERAPIA
- KRAJE Z NAJWYŻSZĄ CZĘSTOŚCIĄ WYSTĘPOWANIA ASTMY W EUROPIE
- DEFINICJA STANU ASTMATYCZNEGO
- PRZYCZYNY STANU ASTMATYCZNEGO
- ROZWÓJ STANU ASTMATYCZNEGO
- LECZENIE STANU ASTMATYCZNEGO
- LECZENIE STANU ASTMATYCZNEGO
- BIBLIOGRAFIA
- Dziękujemy za uwagę
Wyszukiwarka
Podobne podstrony:
Stan Astmatyczny, Ratownictwo medyczne
Stan astmatyczny 2
STAN ASTMATYCZNY
Stan astmatyczny
Stan Astmatyczny u Dzieci V2002
Stan astmatyczny
Stan astmatyczny i anafilaksja
12 stan astmatyczny
Stan astmatyczny
Stan astmatyczny 2
Astma oskrzelowa
regul praw stan wyjątk 05
Astma oskrzelowa 4
więcej podobnych podstron
