
SCHIZOFRENI
A
epidemiologia, etiopatogeneza, podział,
kryteria diagnostyczne, rokowanie
UM
WWL 4/I

Rys historyczny
Pierwsze opisy padaczki, manii, depresji, otępienia miały
miejsce już w starożytności, natomiast brak jest
jednoznacznego opisu schizofrenii z tamtego okresu.
Do połowy XIX w. większość lekarzy stosowała pojęcie jednej
psychozy.
Haslam
(1764 – 1844) i
Pinel
(1745 – 1826) przedstawili jej
częściowy opis już w XVIII w.
Emil Kraepelin
pod koniec XIX w. zdefiniował to schorzenie w
sposób b. zbliżony do jej współczesnego rozumienia i jako
pierwszy odróżnił psychozę maniakalno – depresyjną od
dementia praecox (otępienie przedwczesne), które obecnie ok.
jest schizofrenią.
Eugen Bleuler
(1857 – 1939) w 1911 r. utworzył termin
„schizofrenia”, a
Schneider
(1887 – 1967) jako pierwszy
opisał tzw. objawy pierwszorzędowe, na których opierają się
współczesne kryteria diagnostyczne tej choroby.

Schizofrenia
Schizofrenia
– stanowi prawdopodobnie najważniejszą
przyczynę przewlekłego upośledzenia funkcjonowania osób z
zaburzeniami psychicznymi, a połowa pacjentów szpitali
psychiatrycznych w Europie to osoby chorujące na schizofrenię.
Z uwagi na nie wykrycie markera biologicznego swoistego dla
schizofrenii o jej rozpoznaniu decydują: rodzaj i okres
utrzymywania się objawów klinicznych
Schizofrenia
– to zazwyczaj ostra psychoza rozpoczynająca się
na początku
wczesnej dorosłości, a charakteryzująca się
dziwacznymi
urojeniami, omamami słuchowymi,
zaburzeniami myślenia,
dziwnym zachowaniem oraz
postępującym pogorszeniem
funkcjonowania osobistego,
rodzinnego, zawodowego i
społecznego. Wymienione
objawy występują przy zachowanej
jasnej świadomości.
Definicja pragmatyczna schizofrenii

Epidemiologia
Schizofrenia występuje we wszystkich krajach oraz we wszystkich
kulturach i choruje na nią na całym świecie 45 mln, w Polsce ok. 400
tys.
Ryzyko wystąpienia choroby w ok. całego życia 1%.
Roczna zachorowalność ok. 20 chorych (od 7 do 40) na 100 tys.
mieszkańców
Niektóre badania wsk., że zachorowalność na schizofrenię zmienia
się z biegiem czasu
> Hare – uważał, że do końca XVIII w. schizofrenia występowała
rzadko, a wzrost wsk. zachorowalności na nią był najwyższy w czasie
gwałtownego wzrostu uprzemysłowienia w XIX oraz na początku XX
w., a obecnie ponownie się zmniejsza.
Der – dowodził, że spadek zachorowalności obserwowany w
ostatnim 30-leciu może być następstwem zmian w diagnostyce i
postępami w leczeniu.
Schizofrenia
Nowa Gwinea
↓
Irlandia cz. zach.
↑

Schizofrenia
Epidemiologia
Pojęcie „efektu sezonowości urodzeń” – ustalono, że chory na
schizofrenię częściej (od 7 – 15%) rodzą się na:
- półkuli północnej między lutym a majem
- półkuli południowej między czerwcem a październikiem
Większa ekspozycja płodu na epidemię grypy w drugim trymestrze
ciąży
Wiek zachorowania:
- mężczyźni 15 – 25 r.ż.
- kobiety 25 – 35 r.ż.
Płeć – dotyczy obu płci w równym stopniu
Populacje ze zwięk. rozpow. – populacje miejskie, niższe klasy
społeczno – ekonomiczne.
Schizofrenia
Etiopatogeneza - hipotezy
Wg współczesnej wiedzy dot. patogenezy i patofizjologii schizofrenii
do zachorowania dochodzi w następstwie zadziałania dwóch grup
czynników.
Czynniki środowiskowe
[częściowo
zidentyfikowane]
Czynniki środowiskowe
[częściowo
zidentyfikowane]
Predyspozycja genetyczna
[częściowo
zidentyfikowana]
Predyspozycja genetyczna
[częściowo
zidentyfikowana]
neuromorfologiczn
e
zmiany
neuromorfologiczn
e
zmiany
neurochemiczne
zmiany
neurochemiczne
zmiany
neurofizjologiczne
zmiany
neurofizjologiczne
zmiany
zespół
schizofreniczny

Inna hipoteza sugeruje, że w patogenezie schizofrenii
mogą uczestniczyć retrowirusy, które wbudowują się w
genom człowieka i mogą przekazywać się jako geny
następnym pokoleniom.
Karlsson i wsp. z Uniwersytetu Hopkinsa – znaleźli
retrowirusy w płynie mózgowo-rdzeniowym ok. 30% osób,
które niedawno zachorowały oraz w mózgach zmarłych
schizofreników.
Hipoteza ta zakłada, że początkowo „uśpione” wirusy
mogą uaktywnić się pod wpływem m.in. hormonów
rozrodczych. Tłumaczyłoby to nasilenie zaburzeń
psychopatologicznych, które manifestują się u części chorych
na schizofrenię w ok. dojrzewania. Wirusy mogą też prowadzić
do wywołania procesów zapalnych mózgu i przyspieszyć
apoptozę neuronów.
Schizofrenia
Etiopatogeneza - hipotezy
Schizofrenia
Etiopatogeneza - hipotezy
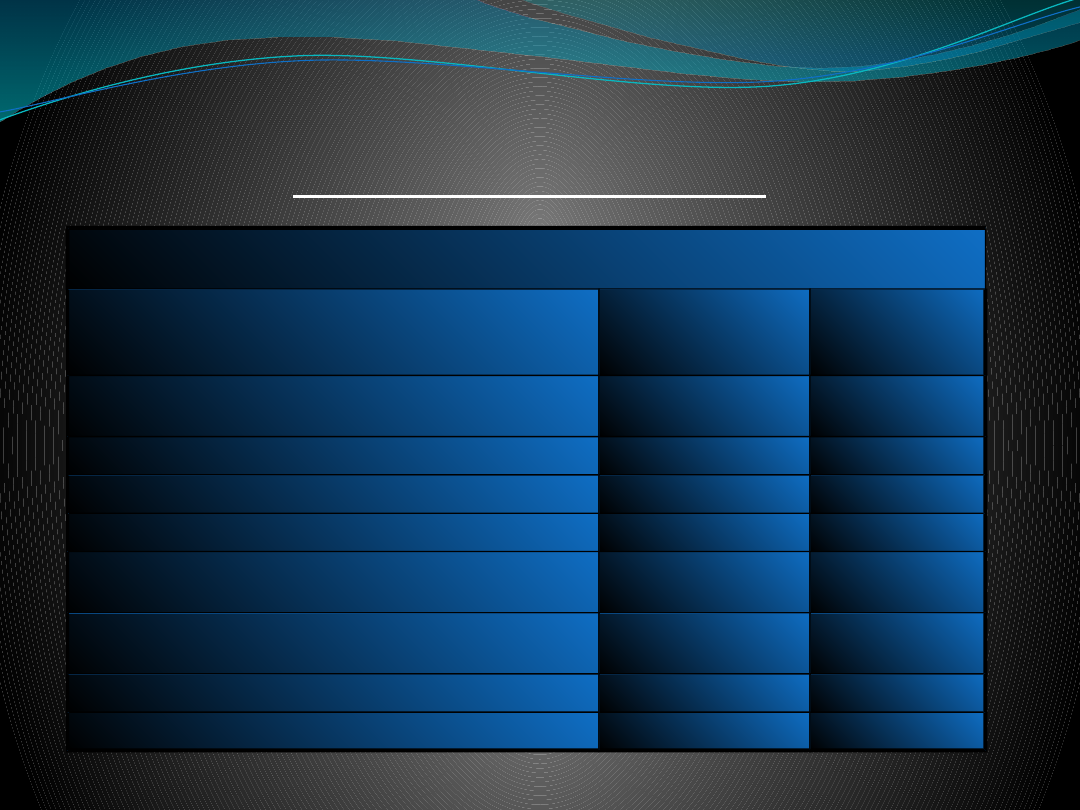
Ryzyko zachorowania na schizofrenię w ciągu życia dla członków rodziny chorego
w zależności od stopnia genetycznego pokrewieństwa
Stop. pokrewieństwa
Ryzyko zachor.
na schi. w ciągu
życia
Stopień
pokrew.
genetycznego
Małżonek/małżonka
2%
niespokrewni
ony
Bliżsi kuzynowie/bliższe kuzynki
2%
trzeci
siostrzeńcy/siostrzenice, bratankowie/bratanice
4%
drugi
wnuki
5%
drugi
Potomstwo, jedno z rodziców chore na
schizofrenię
13%
pierwszy
Potomstwo, oboje rodzice chorzy na
schizofrenię
46%
pierwszy
Bliźnięta dwujajowe
17%
pierwszy
Bliźnięta jednojajowe
48%
pierwszy

Zdrowi
Chorzy
W skali roku ubywało istoty
szarej kory mózgowej (apoptoza)
1%
5%
Masowe obumieranie neuronów
rozpoczynało się w okolicy płatów
--
ciemieniowych,
przenosiło się falą w
kier. płatów czołowych i
skroniowych
Tej apoptozie towarzyszyło
--
nasilenie objawów
psychopatologicznych
Badacze z University of California Los Angeles i z National Institute of
Mental Health prześledzili zmiany zachodzące w mózgach młodych osób
(13-18 r.ż.) cierpiących na schizofrenię i porównali z osobami zdrowymi
met. neuroobrazowymi.
Podejrzewano, że przyczyną były geny uczestniczące w rozwoju
mózgu, które nieprawidłowo się uaktywniły pod wpływem hormonów
rozrodczych wydzielających się w znacznym stężeniu w okresie
dojrzewania.
Schizofrenia
Etiopatogeneza - hipotezy

Schizofrenia
Etiopatogeneza - hipotezy
Czynniki środowiskowe – działające w ok. przedchorobowym
mogą mieć udział w patogenezie schizofrenii.
narażenie płodu na infekcje wirusowe w II trymestrze ciąży, wiąże się ze
zwiększonym ryzykiem zachorowania na schizofrenię w wieku dorosłym ok.
10% a ma to prawdop. zw. z uwarunkowaną genetycznie nieprawidłową
odpowiedzią immunologiczną matki.
powikłania położnicze (przedwczesny poród, przedłużający się poród i
niedotlenienie)
neurochemiczne (nadużywanie substancji psychoaktywnych) pobudz.
neuroprzekaźnictwa dopaminergicznego i serotoninergicznego oraz hamuje
nauroprzek. glutaminergiczne, a to powoduje wystąpienie objawów
przyspieszających objawy schizofrenii.
marihuana może wywołać objawy ostrej psychozy u p-tów z zab. psychicz.
aktualne wyniki badań wskazują, że nadużywanie marihuany może
spowodować wystąpienie schizofrenii, ale prawdopodobnie tylko u osób z
predyspozycją genetyczną.
luty - maj
lipiec - październik

Czynniki psychologiczne
– teorie psychologiczne
schizofrenii
koncentrują się głównie na opisie i
wyjaśnianiu objawów.
teoria deficytu poznawczego – sugeruje, że schizofrenia
może być spowodowana zaburzoną zdolnością do
odbierania i analizowania informacji, co z kolei prowadzi do
błędnej interpretacji konwersacji i ekspresji emocji (mimiki)
twarzy.
Schizofrenia
Etiopatogeneza - hipotezy

Schizofrenia
Etiopatogeneza - hipotezy
Czynniki społeczne
– niejasny jest zw. przyczynowo –
skutkowy między wydarzeniami życiowymi, a schizofrenią –
choroba może być konsekwencją albo przyczyną wydarzeń.
schizofrenia częściej występuje wśród osób z niższych
warstw społeczno – ekonomicznych, wśród mieszkańców
miast i wśród imigrantów.
teorie rodzinne koncentrują się na nieprawidłowym
wychowaniu (zwłaszcza na zaburzonej opiece matki) i na
niewłaściwej komunikacji między członkami rodziny.

Schizofrenicy znacznie rzadziej pozostawiają potomstwo, niż osoby
zdrowe. Skąd więc „geny schizofrenii” przetrwały?
Malspina i wsp. z Columbia University zbadali 2 gr. dużych populacji
chorych na schizofrenię z Nowego Jorku i Izraela.
Wykazano, że schizofrenicy, u których w rodzinie ta choroba nie
występowała byli dziećmi ojców średnio starszych o 5 lat, niż populacja osób
zdrowych.
Dowiedziono, że:
występuje ryzyko schizofrenii
potomstwo poczęte przez ojców
poniż. 25 r.ż. do 1/141
30 – 34 do 1/100
40 – 44 do 1/80
50 – 54 do 1/47
Ryzyko wystąpienia schizofrenii u potomstwa ojców 50-cio letnich jest 3
x wyższe, niż u potomstwa 25-cio latków.
Piętno genetyczne starszych ojców wynika z defektów plemników, które
powstają w wyniku podziałów komórkowych. U 20-to latków komórki
rozrodcze ulegają 200 podziałom, a spermatogonia 40-to latka przechodzi już
660 podziałów, co powoduje, że z każdym podziałem wzrasta w plemnikach
prawdopodobieństwo mutacji.
Etiopatogeneza - hipotezy
Schizofrenia

Badania neuroradiologiczne CT i MRI wykazały szereg
nieprawidłowości w strukturach mózgu (powiększenie komór
bocznych oraz komory trzeciej, a także poszerzenie bruzd korowych).
Wpływ czasu trwania choroby, leczenia oraz przebyte urazy głowy
mogły mieć na te zmiany wpływ. Zmiany o.u.n. korelowały z gorszym
przedchorobowym funkcjonowaniem tych osób, złym rokowaniem,
gorszą reakcją na leki, nasileniem się objawów negatywnych.
Choć prawie każda ze struktur mózgu chorych na schizofrenię
była uznawana w którymś momencie za strukturę nieprawidłową to
najnowsze badania przeprowadzone metodą skanowania wykazały, że
zmiany strukturalne dotyczą tylko niektórych obszarów mózgu.
Również przeprowadzone badania patomorfologiczne okazały się
niejednoznaczne. W badaniach CT i MRI nie wykazano różnic w
objętości całego mózgu. Uznano, że jeśli w mózgu występują poważne
zmiany strukturalne, to nie mogą mieć charakteru rozlanego lecz
ogniskowy.
Etiopatogeneza - hipotezy
Schizofrenia

Tradycyjny podział schizofrenii
Schizofrenia prosta
podstępnie narastająca utrata napędu, zainteresowań, ambicji i
inicjatywy, towarzyszące zblednięcie afektu.
Hebefrenia
znaczna dezorganizacja myślenia, zachowania prymitywne,
błazeńskie, chaotyczne, infantylne.
Schizofrenia katatoniczna
znaczne zaburzenia motoryczne, manieryzm, stereotypie,
osłupienie, podniecenie, zaburzenia mowy.
Schizofrenia paranoidalna
urojenia prześladowcze lub wielkościowe, omamy słuchowe,
uczucie napięcia, podejrzliwość, często wrogość i agresja.
Inne podtypy
stany paranoidalne, schizofrenia skąpoobjawowa, schizofrenia
rezydualna, zespoły podobne do schizofrenii (schizotypowe).
Schizofrenia

Podział schizofrenii wg ICD-10
F 20.0 Schizofrenia paranoidalna
F 20.1 Schizofrenia hebefreniczna
F 20.2 Schizofrenia katatoniczna
F 20.3 Schizofrenia niezróżnicowana
F 20.4 Depresja poschizofreniczna
F 20.5 Schizofrenia rezydualna
F 20.6 Schizofrenia prosta
F 20.8 Schizofrenia innego rodzaju
F 20.9 Schizofrenia nie określona
Schizofrenia

Kryteria diagnostyczne
Rozpoznanie schizofrenii opiera się na:
dokładnej ocenie objawów
kolejności ich występowania
rozwoju choroby i jej przebiegu
zejścia w sensie ujawnienia się objawów ubytkowych
W celu zwiększenia rzetelności i powtarzalności rozpoznania
stworzono kilka systemów diagnostycznych, m.in.: Present
Scale Exsamination – jest to szczegółowy kwestionariusz
pozwalający nie tylko na rozpoznanie schizofrenii, ale także na
podział na określone zespoły systemy klasyfikacyjne oraz DSM-IV
i ICD-10.
Schizofrenia

Pierwszy epizod psychotyczny i jego przebieg
Mówimy wówczas, gdy dana osoba pierwszy raz w życiu
doświadcza objawów psychotycznych. osoby te mogą nie
rozumieć co się z nimi dzieje i z otaczającym je światem.
Objawy mogą być bardzo niepokojące i niezwykłe, krańcowo
różne od dotychczasowych doświadczeń.
Osoba taka czuje się zagubiona i zagrożona.
W psychiatrii mówimy o charakterystycznym przebiegu P.E.P.
Dzieli się on na 3 etapy: (różny czas trwania u różnych chorych)
I.
Są to niejasne i trudne do rozpoznania zmiany w zachowaniu
i funkcjonowaniu
II.
Ostre objawy psychotyczne
III.
Może nastąpić powrót do zdrowia, a może wystąpić depresja
popsychotyczna lub też objawy psychotyczne mogą
utrzymywać się przewlekle o różnym stopniu nasilenia.
Schizofrenia

Rozpoznawanie schizofrenii
Kryteria IDC-10 i DSM-IV różnią się przede wszystkim pod względem wymaganego czasu trwania objawów
psychopatologicznych. W DSM-IV od co najmniej 6-ciu m-c, natomiast w ICD-10 jednoznaczne objawy muszą być
obecne przez „większość czasu w ciągu miesiąca”.
Kryteria diagnostyczne schizofrenii wg ICD-10
A. Jeden z objawów A1 lub dwa z objawów A2
Muszą występować przez większą część czasu trwania epizodu utrzymującego się przez co najmniej m-c
A1a. Echo myśli, nasyłanie lub odciąganie myśli, nagłaśnianie (odsłanianie) myśli;
A1b. Urojenia oddziaływania, wpływu, owładnięcia, spostrzeżenia urojeniowe;
A1c. Głosy omamowe na bieżąco komentujące, dyskutujące o chorym lub pochodzące z różnych
części jego ciała;
A1d. Utrwalone urojenia o treści kulturowo niedostosowanej;
A2e. Utrwalone omamy z połowicznie uformowanymi urojeniami, bez wyraźnej treści afektywnej
A2f. Przerwy w toku myślenia, prowadzące do rozkojarzenia lub niespójności wypowiedzi, neologizmy
A2g. Zachowania katatoniczne
A2h. Objawy negatywne: apatia, zubożenie wypowiedzi, spłycenie lub niespójność afektu nie będące
wynikiem depresji lub podawania leków.
B. W razie wystąpienia epizodu manii lub depresji kryterium A musi wystąpić zanim rozwiną się
zaburzenia nastroju
C. Nie można przypisać organicznemu uszkodzeniu mózgu (F0) czy niewłaściwym używaniu
substancji (F1). Uwaga: Muszą być spełnione trzy kryteria (A,B,C)
Schizofrenia

Charakteryzuje się występowaniem:
zaburzeń myślenia
(rozpoznawanie rzeczywistości,
reakcje emocjonalne, procesy
myślenia,
formułowanie sądów oraz
umiejętność
porozumiewania się)
Ulegają tak dużemu pogorszeniu, że osoba chora
ma poważnie utrudnione funkcjonowanie rodzinne i
społeczne.
Często współwystępują:
omamy i urojenia
Schizofrenia

Dane z badania psychiatrycznego:
„Zobaczyłem krzyż i wtedy przemówił do mnie Bóg.
Byłem tego pewny i wtedy moje myśli przejęły kontrolę. Były
to myśli o treści religijnej. Zacząłem co jakiś czas słyszeć
głosy. Miałem odczucie, że szatan przybrał postać smoka i
zamierza mnie zabić. Słyszałem głosy od kilku miesięcy.
Ostatnio głos powiedział, to jest ostatni przekaz: koniec, bez
odbioru. Od tej chwili nigdy juz nie słyszałem tego głosu.
Jednak moje myśli były kontrolowane.
W tym okresie doznawałem szalonych erotycznych
doznań, utrzymywał się brak snu, byłem zmuszony do
spacerów o 1-ej w nocy i byłem wtedy bardzo zmęczony.
Wtedy też często miałem odczucie nasyłania mi obcych
myśli. Miałem też przekazywane informacji za pomocą
numerów na tablicach rejestracyjnych samochodów, które w
ten sposób były zaszyfrowane”.
Schizofrenia

Urojenia
W schizofrenii występują 3 główne typy urojeń:
I.
- chory wierzy i odczuwa, że jakieś siły zewnętrzne wywierają
wpływ na jego zachowanie i go kontrolują (urojenia wpływu i
owładnięcia).
II.
- powodują, że osoba chora wierzy, że jest śledzona,
podglądana, czy też szykanowana (urojenia prześladowcze).
III.
- prowadzą chorego do przekonania, że utracił on poczucie
tożsamości i celowości własnego życia, albo też wywołują u
niego poczucie niezwykłych mocy czy zdolności (urojenia
zmiany tożsamości).
Schizofrenia

Dane z badania psychiatrycznego:
„Opracowałem genialny plan, wg którego chciałem żyć.
Wykonałem
notatki
pełne
nowych
planów.
Byłem
przekonany, że poszukuje mnie mafia, chroni mnie ABW. Nie
mogłem się uwolnić od myśli, że moi rodzice są w kontakcie
z diabłem. Czułem się osamotniony, a w TV cały czas
mówiono o mnie. W końcu zdecydowałem się wyjechać nad
morze.
Do
walizki
włożyłem
tylko
biblię.
Na dworcu zatrzymała mnie Policja, której złożyłem fałszywe
zeznania – przyznałem się do zabójstwa, po to żeby mnie
aresztowali i chronili przed mafią. Z komisariatu zostałem
zawieziony do szpitala psychiatrycznego. Nie sprzeciwiałem
się, gdyż myślałem, że to wszystko jest częścią planu”.
Schizofrenia

Główne objawy schizofrenii
Schizofrenia –
jest najbardziej rozpowszechnionym i prawdopodobnie najlepiej
poznanym zab. psychicz. Zaburzenia jej pokrewne (zaburzenia schizotypowe, zab.
schizoafektywne, zab. urojeniowe, czy też krótkotrwały epizod psychotyczny –
różnicuje się ze schizofrenią na podstawie rodzaju obserwowanych objawów
psychotycznych i czasu ich trwania.
Omamy słuchowe:
nieprawdziwe spostrzeżenia, zazwyczaj pod postacią głosów,
które rozmawiają ze sobą na temat chorego lub komentują w trzeciej osobie jego
myśli czy działania.
Uczucie owładnięcia:
chory ma poczucie, że jest kontrolowany obcą siłę lub moc.
Może też mieć poczucie, że ta obca siła przeniknęła jego umysł i ciało. Często jest to
interpretowane jako wpływ fal radiowych, duchów czy promieniowania kosmicznego.
Urojenia:
nieprawdzie przekonania chorego na temat rzeczywistości, które mogą
przybierać wiele różnych form np.: urojenia prześladowcze, wielkościowe,
odnoszące.
Zaburzenia myślenia:
poczucie, że myśli są nasyłane, albo też odciągane z
umysłu. Niekiedy występuje tzw. nagłośnienie myśli, że inne osoby je mogą słyszeć,
często z dużej odległości.
Zmiany emocjonalne i wolicjonalne:
emocje i uczucia stają się mgliste lub mniej
jasne i często są opisywane jako „spłycone”. Może też wystąpić spadek inicjatywy
czy energii. Takie zmiany określa się jako objawy „negatywne”.
Schizofrenia

Objawy pozytywne:
Są niejako dodatkiem do całej gamy
zachowań danej osoby (np. omamy,
urojenia, zaburzenia mowy).
Schizofrenia

Objawy negatywne:
zaburzenia komunikacji (alogia)
– zubożenie mowy, np. ograniczony
zasób słownictwa
zaburzenia afektu (stępienie afektywne)
– ograniczenie w zakresie
percepcji, przeżywania i ekspresji emocjonalnej, np. odczuwanie pustki
wewnętrznej
zaburzone funkcjonowanie społeczne (wycofanie społeczne)
–
zmniejszona skłonność do wchodzenia w interakcje socjalne np.
zmniejszone zainteresowanie aktywnością seksualną
zaburzona zdolność odczuwania przyjemności (anhedonia)
–
zmniejszona zdolność do doświadczania uczucia przyjemności np.
postrzeganie wcześniejszych hobby lub zainteresowań jako
niesprawiających przyjemności
zaburzenia motywacji (awolicja)
– ograniczenia w podejmowaniu i
podtrzymywaniu motywacji do działania, np. zmniejszona zdolność do
podejmowania i kończenia czynności dnia codziennego, zaniedbywanie
stanu higieny osobistej.
Objawy negatywne występują u 60 – 70% chorych na
schizofrenię.
Schizofrenia

Typy schizofrenii
Opierając się na dychotomii (dwudzielności) objawów pozytywnych i
negatywnych, Andersen (1982) i Crow (1980) uważają, że w schi.
występują dwa procesy psychopatologiczne, które u konkretnego
pacjenta mogą występować razem lub oddzielnie. Wysunęli
hipotezę, że psychozę schizofreniczną można podzielić na dwa
zespoły: typ I i typ II.
Typ I
– najczęściej wiąże się, ze względnie korzystnym
przystosowaniem p/chorobowym, łagodniejszym przebiegiem
choroby i pozytywną odpowiedzią na terapię. (Prawdopodob.
objawy pozytywne są następstwem zmian neurochemicznych
zachodzących w mózgu, a nie wynikiem zmian strukturalnych
mózgu).
Typ II
– wiąże się najczęściej z niekorzystnym przystosowaniem
p/chorob. większymi zab. funkcji poznawczych, słabszą odpowiedzią
na leczenie i gorszym rokowaniem. Być może przyczyną obj.
negatyw. są nieprawidłowości strukturalne mózgu, szczególnie
wynikające z poszerzenia komór.
Schizofrenia

Diagnostyka różnicowa
Z uwagi na różnorodność objawów schizofrenii
diagnostyka różnicowa musi obejmować inne zaburzenia
psychiczne i neurologiczne.
inne psychozy (depresja, mania, zaburzenia schizotypowe,
psychozy polekowe)
zaburzenia nerwicowe (zaburzenia lękowe, dysocjacyjne,
obsesyjno – kompulsywne)
organiczne choroby mózgu (padaczka, schorzenia
zwyrodnieniowe mózgu, stwardnienie rozsiane)
ostre zaburzenia świadomości
zaburzenia osobowości
Schizofrenia

Przedchorobowe cechy osobowości
Pacjenci w ok. p/chorobowym często wykazują
zaburzenia zachowania i specyficzne cechy osobowości.
Osobowość schizoidalna
izolowanie się od otoczenia, słabe przeżywanie emocji i
uczuć, wyobcowanie społeczne)
Osobowość paranoidalna
(silna wrażliwość, podejrzliwość i nieufność)
Schizofrenia

Czynniki rokownicze w schizofrenii
Czynnik
Dobre rokowanie
Złe rokowanie
obciążający wywiad rodzinny
nie
tak
osobowość
prawidłowa
schizoidalna lub paranoidalna
inteligencja
wysoka lub średnia
poniżej średniej
funkcjonowanie przed
zachorowaniem
dostosowane lub dobre
niedostosowane i pon. średniej
początek
ostry
podstępny
płeć
żeńska
męska
wiek zachorowania
wiek dojrzały i średni
wiek młodzieńczy, wczesny
dojrzały
objawy kliniczne
objawy afektywne, pozytywne,
dobry wgląd, słabo wyrażane
emocje
objawy negatywne, dezorganizacja
myślenia
atmosfera domowa
zgoda w rodzinie
silnie wyrażane emocje, awantury
środowisko
stymulujące
instytucjonalizacja
Schizofrenia

SCHIZOFRENIA - jest przyczyną poważnych zmian w funkcjonowaniu
psychicznym i społecznym chorujących na nią osób.
U części osób zmiany chorobowe mają charakter przemijający, jednak w
większości przypadków powracają okresowo lub pozostają na stałe.
Zróżnicowanie wczesnego przebiegu schizofrenii wg Shepharda i wsp.
Grupa 1
Grupa 2
Grupa 3
Grupa 4
ok. 16%
Tylko jeden epizod w życiu bez trwałych
następstw
ok. 32%
Kilka epizodów bez następstw lub z
niewielkimi następstwami
ok. 9%
Trwałe następstwa po pierwszym z
epizodów, postępujące pogorszenie, bez
powrotu do normy
ok. 43%
Następstwa narastające wraz z każdym
kolejnym epizodem, bez powrotu do
normy.
Częstość
Schizofrenia

Podsumowanie
Schizofrenia jest zaburzeniem myślenia, którego charakterystycznymi cechami są:
zniekształcenie rzeczywistości, zaburzenia reakcji emocjonalnych, procesów
myślenia i reakcji interpersonalnych.
Omamy i urojenia są uważane za podstawowe objawy schizofrenii.
Trudności diagnostyczne schizofrenii, należy pamiętać o rozróżnianiu zaburzeń
podstawowych (takich jak objawy utrwalone, np. omamy) od wtórnych (do których
zalicza się np. brak zatrudnienia lub utrata zaufania).
Rozpoznawanie schizofrenii było zawsze wyjątkowo trudne, ale ostatnio dzięki
wprowadzeniu częściowo ustrukturalizowanych wywiadów i diagnostycznych
systemów klasyfikacyjnych (tzn. DSM-IV i ICD-10) stało się łatwiejsze i b. rzetelne.
Schizofrenia jest jedną z najbardziej tragicznych chorób ok. młodości, która
skazuje chore na nią osoby na życie w izolacji, wśród omamów, urojeń i
psychicznego terroru.
Chorzy na schizofrenię starają się zaprzeczać chorobie, częściej postępują tak
mężczyźni niż kobiety. Boją się panicznie nawrotu choroby, szpitala, izolacji i
samotności. Starają się pomniejszyć chorobę, pragną osiągnąć sukces życiowy,
dokonać czegoś wyjątkowego, zwłaszcza ci, którzy czują się w psychozie „wielcy”.
Schizofrenia
Document Outline
- Slide 1
- Rys historyczny
- Schizofrenia
- Schizofrenia
- Schizofrenia
- Slide 6
- Schizofrenia
- Slide 8
- Schizofrenia
- Schizofrenia
- Schizofrenia
- Schizofrenia
- Schizofrenia
- Schizofrenia
- Tradycyjny podział schizofrenii
- Podział schizofrenii wg ICD-10
- Kryteria diagnostyczne
- Pierwszy epizod psychotyczny i jego przebieg
- Rozpoznawanie schizofrenii
- Slide 20
- Dane z badania psychiatrycznego:
- Urojenia
- Dane z badania psychiatrycznego:
- Główne objawy schizofrenii
- Slide 25
- Schizofrenia
- Typy schizofrenii
- Diagnostyka różnicowa
- Przedchorobowe cechy osobowości
- Czynniki rokownicze w schizofrenii
- Schizofrenia
- Podsumowanie
Wyszukiwarka
Podobne podstrony:
5 2010 Schizofrenia cz II
23 Testy 343 [01] 0X 102 Arkusz Egzaminacyjny Etap Pisemny Czerwiec 2010 Odpowiedzi Cz%c4%99%c5
Czerwiec 2010 Odpowiedzi cz I (wer X)
Schizofrenia cz II
9 2010 Depresja cz III Tymoleptyki 9 I
Sp asp proc kom cz VII 2010
Kom multimed cz I 2010
odp cz II(5)2010
cywil ogolna 1 wyklad do wywalenie 2 wyklad od str 5, prawo cywilne - cz੠ogˇlna (5) - 18.12.2010
2010 w15 Magnetyzm cz I
2010 SP Kat prawo cywilne cz III
cywil ogolna 1 wyklad do wywalenie 2 wyklad od str 5, prawo cywilne - cz੠ogˇlna (3) - 6.11.2010
cywil ogolna 1 wyklad do wywalenie 2 wyklad od str 5, prawo cywilne - cz੠ogˇlna (2) - 16.10.2010
Kult uwar kom cz VIII 2010
Kom multimed cz II 2010
więcej podobnych podstron