OSTEOPOROZA I CHOROBY
METABOLICZNE KOŚCI

Kość - żywa tkanka
Często zapomina się, że kość to żywa tkanka, stale wymieniana na nową w procesie
przebudowy, który toczy się równolegle w wielu miejscach układu szkieletowego.
Tkanka ta, podobnie jak inne, zbudowana jest z komórek mających ściśle określone
funkcje, i substancji międzykomórkowej, tzw. macierzy kostnej.
Komórki kostne żyją, zachowują stały kontakt ze środowiskiem wewnętrznym
poprzez wnikające w nie naczynia krwionośne, odpowiadają na impulsy zewnętrzne:
fizyczne - nacisk, chemiczne - hormony kalcytropowe, substancje występujące w
stanach zapalnych (tzw. mediatory procesu zapalnego), toksyny i inne.
W zdrowej kości osteoklasty, czyli komórki kościogubne, usuwają starą tkankę
kostną, a w miejscu uprzątniętym przez nie powstaje nowa macierz kostna,
wytwarzana przez osteoblasty i składająca się z białek, przede wszystkim kolagenu.
Macierz kostna ulega następnie mineralizacji - odkładają się w niej sole wapnia, co
nadaje kości twardość i wytrzymałość mechaniczną, tak ważną w jej podporowej
funkcji w organizmie.
Prawidłowe przemiany tkanki kostnej, dzięki którym stara kość zostaje zastępowana
nową i które regulują poziom wapnia i fosforu we krwi, zależą od różnych czynników
wewnątrzustrojowych i zewnętrznych. Zdarza się, że kość pozostaje pod wpływem
nadmiaru substancji kalcytropowych lub że występuje ich niedostatek w organizmie.
Tkanka kostna ulega wtedy patologicznym zmianom - rozwijają się choroby
metaboliczne kości.

OSTEOPOROZA
(zrzeszotnienie kości)

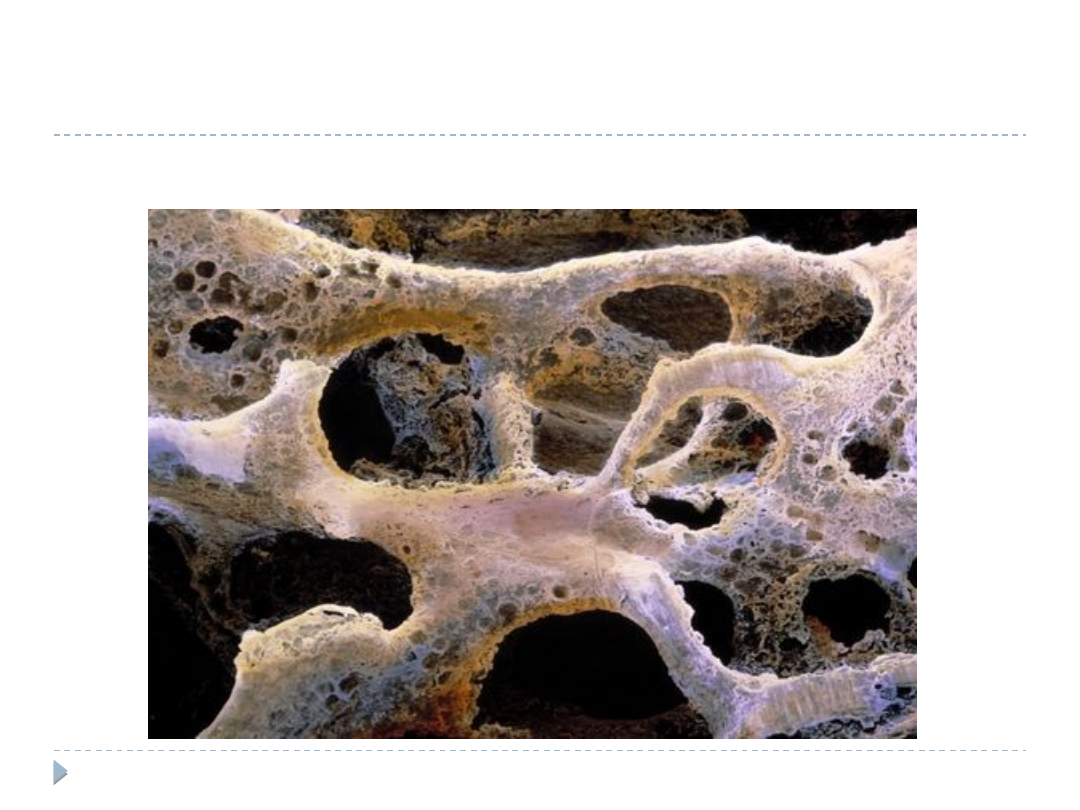
Jest chorobą układową szkieletu, charakteryzującą się małą
masą kostną oraz zaburzeniami mikroarchitektury tkanki
kostnej, które wywołują kruchość kości i zwiększone ryzyko
złamań. W definicji podkreśla się znaczenie nie tylko
gęstości mineralnej kości (BMD) jako ważnej składowej
ryzyka złamań, ale również innych nieprawidłowości
zarówno szkieletowych, jak i poza szkieletowych. Ponieważ
BMD
można
zmierzyć
z
większą
dokładnością
i
powtarzalnością niż inne czynniki szkieletowe i poza
szkieletowe, jej pomiar stanowi podstawę rozpoznania
osteoporozy.

Objawy kliniczne:
Osteoporoza przez wiele lat może pozostawać bezobjawowa.
Zmniejszenie się gęstości kości może nie dawać żadnych objawów
podmiotowych i przedmiotowych, lecz po przekroczeniu pewnej
granicy okazuje się, że wytrzymałość kości spada na tyle, iż
normalne obciążenie powoduje odkształcanie się kości, a banalny
uraz – jej złamanie.
W początkowych okresach choroby pacjenci skarżą się na
dyskomfort podczas stania i w trakcie złamania. Chód jest powolny,
w badaniu stwierdza się zmniejszony zakres ruchów kręgosłupa.
Mięśnie przy-kręgosłupowe są nieznacznie silniej napięte, a ból jest
często trudny do zlokalizowania. Nie raz ostry ból pojawia się po
niewielkim wysiłku lub nawet podczas spoczynku. Może nasilać się
przy kichaniu i kaszlu, może do tego dochodzić ból wynikający z
ucisku korzeni nerwowych.
Złamania komprensyjne wielu kręgów w odcinku piersiowym
pogłębiają kifozę piersiową, zmniejsza się wzrost pacjenta. Powstała
deformacja klatki piersiowej (tzw. garb wdowi) jest przyczyną
dolegliwości ze strony układu oddechowego oraz jamy brzusznej.

Zapobieganie i leczenie:
1. dieta bogatowapniowa
2. regularna aktywność fizyczna
3. modyfikacja stylu życia (ograniczenie a najlepiej całkowite
wyeliminowanie spożycia alkoholu i palenia tytoniu, gdyż
nałogi te zwiększają utratę masy kostnej)
4. hormonalna terapia zastępcza (stosowanie estrogenów po
menopauzie zmniejsza ryzyko złamań).
5. stosowanie leków: preparatów kalcytoniny, bifosforanów,
preparatów wapnia i witaminy D3
6. leczenie złamań kości długich zgodnie ze standardami
przyjętymi w traumatologii z uwzględnieniem wczesnego
uruchamiania chorych.
7. leczenie złamań kręgosłupa, które najczęściej mają
charakter stabilny, zastosowanie gorsetu lub sznurówki w
okresie ostrych dolegliwości przynosi ulgę.

OSTEOMALACJA
Jest wynikiem zaburzonej mineralizacji tk. kostnej, prawidłowej pod
względem objętości. Jest to schorzenie, którego przyczyną są
jakościowe, a nie ilościowe zmiany w tk. kostnej.
Osteomalacja u dorosłych odpowiada zaburzeniom, które w rosnącym
szkielecie opisywane są jako krzywica i podobnie jak ona rozwija się na
tle schorzeń o różnym charakterze.
Etiologia:
Osteomalację głodową może spowodować niedobór wit. D i wapnia w
pokarmach. Podobnie osteomalacja ciężarnych może wystąpić w
sytuacji, gdy znacznie zwiększone zapotrzebowanie nie jest
zaspokajane w normalnej diecie. Ponadto osteomalacja może
występować w przebiegu ograniczenia wchłaniania wit. D na skutek
nietolerancji pokarmów tłustych, przewlekłym stosowaniu leków
przeczyszczających, w zespołach złego wchłaniania, w hepato- i
holandiopatiach ( zaburzeniach wątroby i dróg żółciowych) oraz
ciężkich zaburzeniach czynności nerek (m.in. wrodzone i nabyte
glonerulopatie (schorzenia kłębków nerkowych).

Objawy kliniczne:
1. bóle całego kośćca z trudnością w poruszaniu się,
2. zmiany zniekształcające w obrębie trzonów kręgowych i klatki
piersiowej,
3. zniekształcenie szpotawe kkd.,
4. trudne gojenie się złamań.
LECZENIE:
Jeżeli pierwotną przyczyną osteomalacji są niedobory pokarmowe,
wymagają one natychmiastowego uzupełnienia. Jeśli osteomalacja
jest wtórna wobec schorzeń przewodu pokarmowego lub nerek,
oprócz odpowiedniej diety konieczne jest leczenie choroby
podstawowej.
W niektórych przypadkach deformacji kręgosłupa konieczne może
okazać się stosowanie gorsetów lub sznurówek.
Osteomalacja ciężarnych ustępuje zazwyczaj po porodzie.

KRZYWICA
(rachitis)

Jest to zaburzenie mineralizacji kości rosnącej, do którego dochodzi
wskutek przewlekłego zmniejszenia dopływu wapnia i / lub fosforanów do kości
z wtórną nadczynnością gruczołów przytarczycznych.
Krzywica jest schorzeniem występującym tylko w wieku rozwojowym.
U dorosłych (w kośćcu nierosnącym) zespoły krzywicze maja obraz
rentgenowski o s t e o m a l a c j i (rozmiękania kości).
Krzywicę można podzielić na 2 grupy:
1. z niedoboru wapnia
2. z niedoboru fosforanów
Hormonalna regulacja stężeń wapnia i fosforanów w surowicy krwi polega
na skojarzonym działaniu parathormonu i aktywnej metabolicznie formy
witaminy D.
Parathormon podwyższa stężenie wapnia w surowicy krwi. Pod wpływem
parathormonu i niskiego stężenia wapnia w surowicy krwi dochodzi do
aktywacji witaminy D.
Witamina D podwyższa stężenie wapnia i fosforanów w surowicy krwi.
Natomiast kalcytonina (wytwarzana przez tarczycę) jest hormonem
hipohacynizującym i przez hamowanie osteoklastów przerywa proces resorpcji
kości, co prowadzi do obniżenia stężenia wapnia i fosforanów we krwi.

KRZYWICA Z NIEDOBORU WITAMINY D
Główną przyczyna tego schorzenia jest brak lub zbyt mała podaż
witaminy D w okresie intensywnego wzrostu i rozwoju dziecka,
nieprawidłowe ilościowo i jakościowo żywienie dziecka, choroby
przewodu pokarmowego upośledzające wchłanianie jelitowe.
Ciężkie postacie krzywicy, występujące w Polsce stosunkowo
często w 1-szej połowie ubiegłego wieku, są znacznie rzadziej
spotykane od czasu wprowadzenia do żywienia niemowląt
mieszanek mlecznych humanizowanych (m.in. o korzystniejszym
stosunku stężeń wapnia do fosforanów), wzbogaconych w
witaminy.
Istotne dla ustrojowej syntezy witaminy D jest przebywanie dziecka
na świeżym powietrzu z ekspozycją skóry na promieniowanie UV.

Objawy kliniczne:
1. początkowe:
a) drażliwość i nadpobudliwość dziecka b) nadmierne pocenie się
(zwłaszcza okolic głowy)
c) zahamowanie tempa rozwoju statycznego
2. krzywica kwitnąca (rachitis florida):
a) opóźnienie i nieprawidłowa kolejność ząbkowania
b) rozmiękanie potylicy (tzw. objaw piłeczki ping – pongowej)
c) poszerzenie obrysów przynasad kości przed ramion i podudzi
(tzw. bransolety krzywicze)
d) zgrubienie połączeń chrzęstno – kostnych (tzw. różaniec
krzywiczy)
e) wciągnięcie żeber w okolicy przepony (tzw. bruzda Harrisona)
f) zniekształcenie kręgosłupa w postaci garbu w okolicy lędźwiowej
g) wiotkość mięśni (duży, rozlany „żabi brzuch”)
Dziękuję za uwagę!
Document Outline
- Slide 1
- Kość - żywa tkanka
- OSTEOPOROZA (zrzeszotnienie kości)
- Objawy kliniczne:
- Zapobieganie i leczenie:
- OSTEOMALACJA
- Slide 8
- Objawy kliniczne:
- KRZYWICA (rachitis)
- Slide 11
- KRZYWICA Z NIEDOBORU WITAMINY D
- Objawy kliniczne:
- Dziękuję za uwagę!
Wyszukiwarka
Podobne podstrony:
Choroby metaboliczne kości, st. Rehabilitacja podręczniki
Choroby metaboliczne kości, fizjoterapia
Choroby metaboliczne kości, FIZJOTERAPIA Licencjat WSM, kinezyterapia
Choroby metaboliczne ko┼Ťci , Choroby metaboliczne kości
ANATOMIA I FIZIOLOGIA budowa kosci osteoporoza choroba cywilizacyjna
CHOROBY METABOLICZNE KRÓW
Choroba Pageta kości
Padaczka we wrodzonych chorobach metabolicznych
choroby metaboliczne, MEDYCYNA VI rok, Medycyna rodzinna, medycyna rodzinna
CHOROBY METABOLICZNE
choroby metaboliczne stawów, fizjoterapia, AWF, III rok, Reumatologia
Choroby metaboliczne jako problem w rehabilitacji
METABOLIZM KOŚCI
Dna moczanowa, Uczelnia, interna, choroby metaboliczne
Żywienie krów mlecznych oraz żywieniowe metody zapobiegania chorobom metabolicznym
Pediatria choroby metaboliczne
Dna moczanowa, dietetyka, 3 rok, Żywienie Kliniczne, Choroby metaboliczne
więcej podobnych podstron