
Wpływ
hiperglikemii na
niewydolność
nerek.
Dominika Bentryn
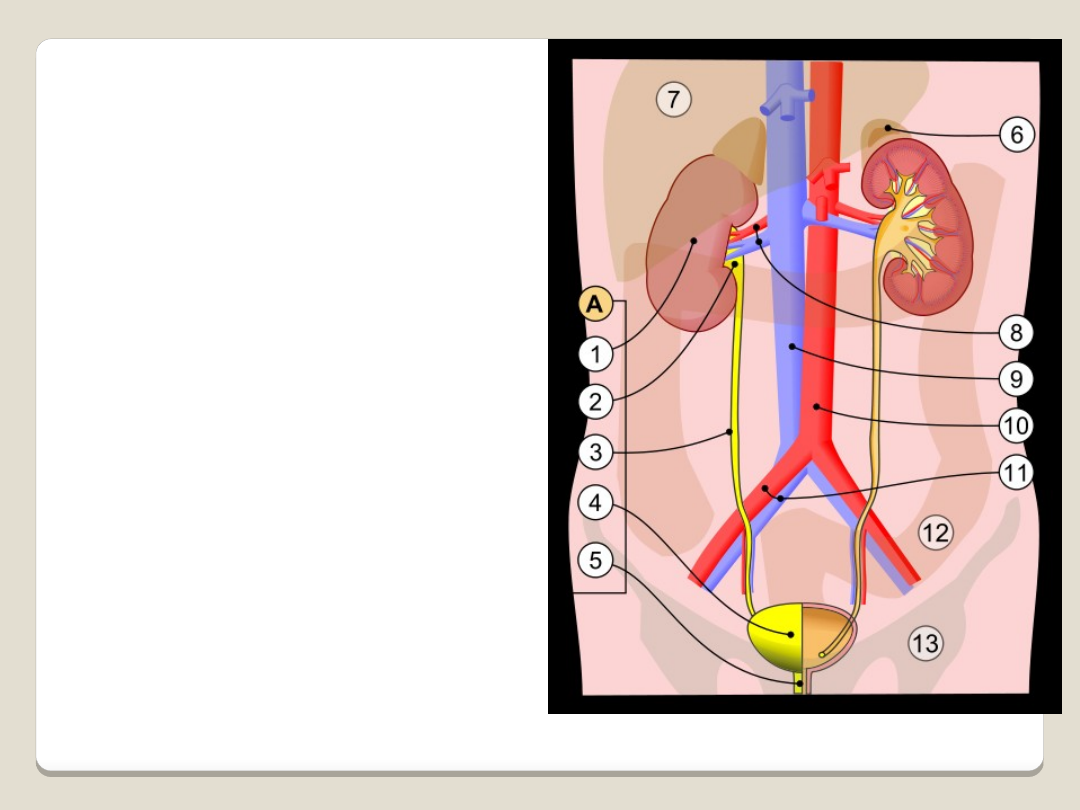
Główne zadania nerek to:
usuwanie z moczem szkodliwych
produktów przemiany materii,
zatrzymywanie składników
niezbędnych dla organizmu, które
ulegają przefiltrowaniu do moczu
pierwotnego,
regulacja objętości płynów
ustrojowych,
wpływ na ciśnienie tętnicze krwi
(układ renina-angiotensyna-
aldosteron),

wpływ na prawidłową erytropoezę
(produkcja erytropoetyny),
wpływ na równowagę kwasowo-
zasadową organizmu,
wpływ na układ kostny przez
produkcję aktywnych postaci
witaminy D
3
.

Niewydolność nerek – stan upośledzenia nerek.
Ostra niewydolność nerek- jest potencjalnie odwracalnym stanem nagłego
pogorszenia czynności wydalniczej nerek.
Przewlekła niewydolność nerek - to stan nieodwracalnego uszkodzenia,
który wymaga leczenia nerkozastępczego dla utrzymania chorego przy
życiu. Dla oceny stopnia i zaawansowania przewlekłej niewydolności nerek
stosuje się metody oceniające stopień zmniejszenia filtracji kłębuszkowej
GFR.
Najczęstsze przyczyny:
choroby kłębuszków nerkowych (pierwotne i wtórne)
nefropatia cukrzycowa
choroby naczyń (zwężenie, nephrosclerosis)
choroby cewkowo-śródmiąższowe
choroby z towarzyszącymi torbielami nerek (np. wielotorbielowatość
nerek)

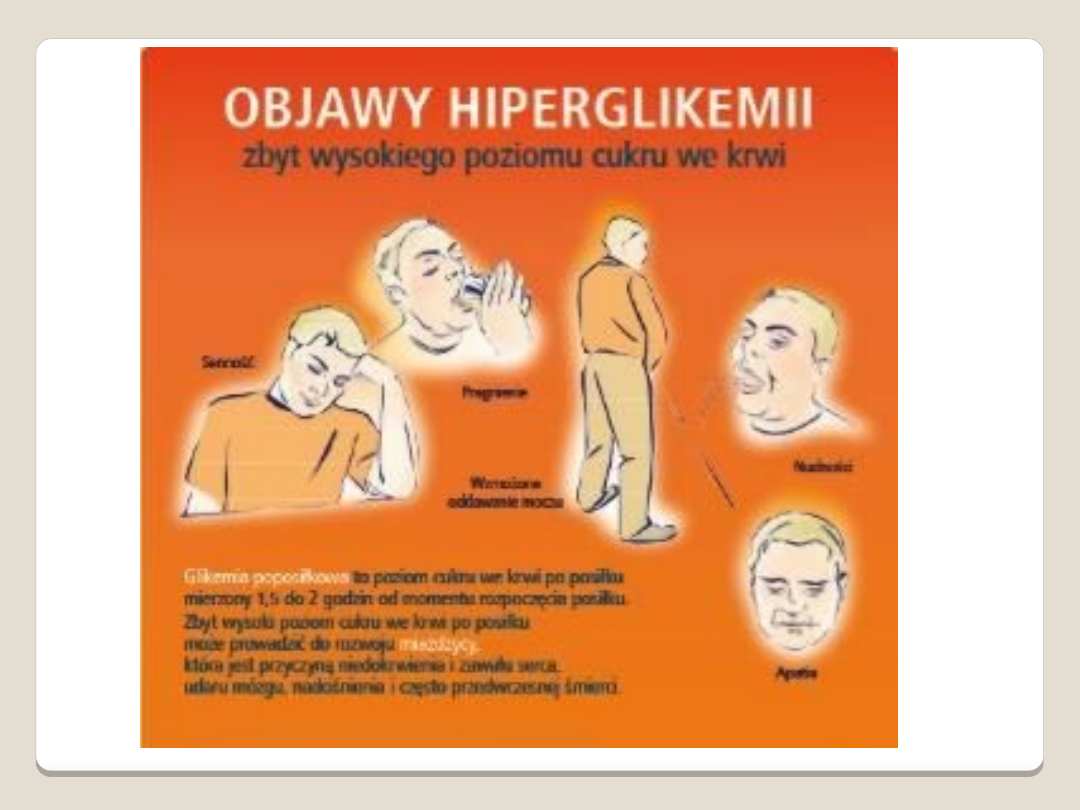
Hiperglikemia to zbyt wysoki poziom glukozy we krwi.
Zgodnie z definicją WHO cukrzycę definiuje się jako grupę chorób
metabolicznych charakteryzujących się hiperglikemią będącą
wynikiem defektu wydzielania lub działania insuliny.
Typowe objawy:
Wielomocz (poliuria)
Wzmożone pragnienie (polidypsja)
Cechy odwodnienia (zmniejszona elastyczność skóry, suchość
skóry i błon śluzowych)
Osłabienie i senność
Kwasica i śpiączka ketonowa
Przewlekła hiperglikemia wiąże się z uszkodzeniem
i niewydolnością wielu narządów głównie oczu, nerek, układu
krążenia (mikroangiopatia, makroangiopatia) i układu nerwowego.

Insulina
Wydzielana przez wyspy β
Cząsteczka insuliny składa się z 2 łańcuchów polipeptydowych A i B
połączonych ze sobą dwoma mostkami disiarczkowymi: łańcuch A zawiera
21, a łańcuch B - 30 aminokwasów
Głównym induktorem uwalniania insuliny jest wzrost glikemii i stężenia
aminokwasów po posiłku
U zdrowego człowieka stężenie insuliny we krwi wynosi na czczo 8-15
j.m./l a po posiłku zwiększa się 3-8-krotnie
Reguluje transport oraz zwiększa zużycie i magazynowanie substancji
wysokoenergetycznych

Główne tkanki docelowe to wątroba, tkanka mięśniowa i tkanka
tłuszczowa
Dzięki insulinie zwiększa się transport glukozy do wnętrza komórek,
co obniża poziom glukozy we krwi
W wątrobie:
Pobudza glikogenezę i glikolizę
Hamuje glikogenolizę i glukoneogenezę
Ułatwia powstawania keasów tłuszczowych i w konsekwencji zwiększa
syntezę VLDL i lipogenezę
W tkance tłuszczowej:
Aktywuje lipazę lipoproteinową
Zwiększa lipogenezę
Zmniejsza lipolizę

Niedobór insuliny powoduje zaburzenia metaboliczne typu
katabolicznego dotyczące gospodarki węglowodanowej, takie jak
zahamowanie glikolizy, nadmierną glikogenolizę i glukoneogenezę
oraz zaburzenie syntezy białek i tłuszczów.
Długotrwała hiperglikemia działa toksycznie przyczyniając się do
uszkodzenia ściany naczyniowej.
Glukoza reaguje z wolnymi grupami aminowymi białek proces ten
zmienia funkcje białek i może być przyczyną powstawania zmian
zwyrodnieniowych w ścianie naczyń krwionośnych.
Mikroangiopatia
NEFROPATIA CUKRZYCOWA

Nefropatia cukrzycowa
Występuje najczęściej u osób źle leczonych, chorujących na cukrzycę
wiele lat, mających przez dłuższy czas zbyt duże stężenie glukozy we
krwi i w moczu
Rozwój zależy od czasu trwania choroby, stopnia niewyrównania
gospodarki węglowodanowej, towarzyszącego nadciśnienia tętniczego i
czynników genetycznych.
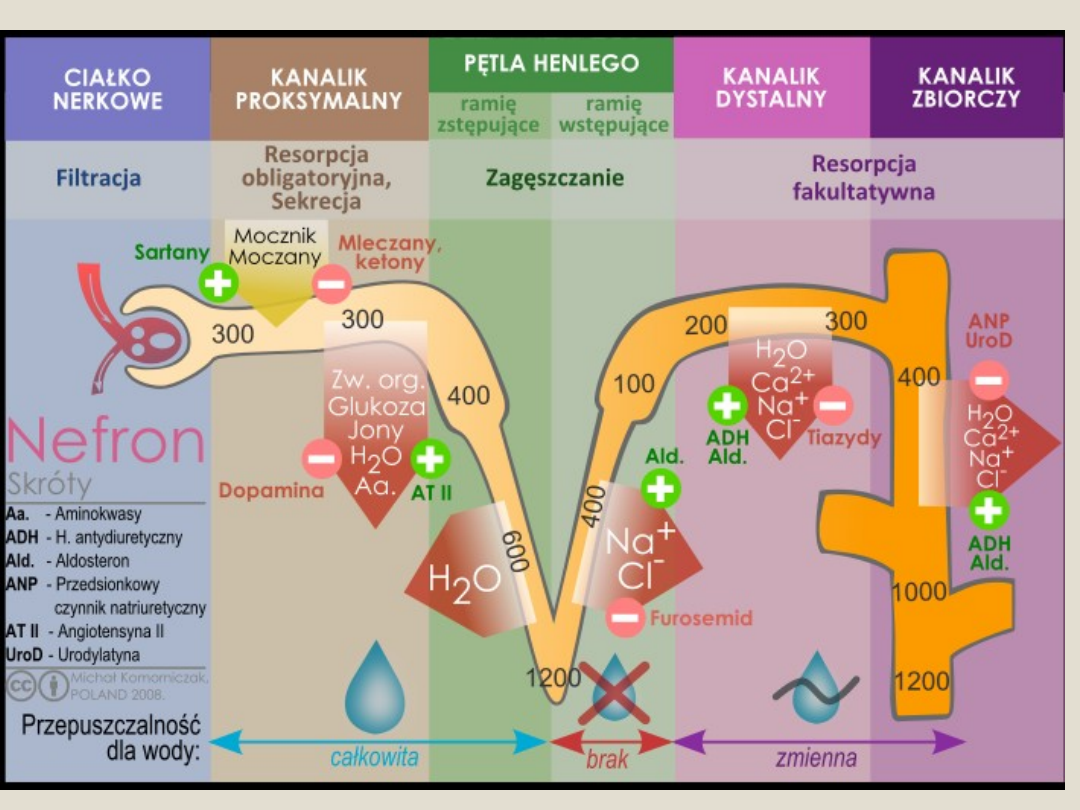
Dochodzi do zmian w błonie podstawnej, prowadzących do
zmniejszenia jej ładunku ujemnego i zwiększenia średnicy porów, a w
skutek hiperglikemii zwiększa się ciśnienie wewnątrzkłębuszkowe
W efekcie wzrasta przesączanie albuminy białkomocz
Z upływem czasu następuje szkliwienie kłębuszków, włóknienie tkanki
śródmiąższowej i rozwój niewydolności nerek.

W początkowych stadiach nefropatii cukrzycowej chory nie ma
widocznych i odczuwalnych (klinicznych) objawów choroby nerek.
Zmiany w kłębuszkach nerkowych można wykryć jedynie w biopsji
nerek, co jest niepraktyczne i niewskazane. Natomiast widocznym
objawem choroby jest wspomniane zwiększanie się ilości białka w
moczu, aż do przekroczenia bariery uznanej za szkodliwy dla zdrowia
objaw chorobowy. Powstaje wówczas tzw. mikroalbuminuria – zwana
niekiedy popularnie – „małym białkomoczem”.
Makroalbuminuria to przekroczenie poziomu białka w moczu powyżej
granicy 300 mg na dobę i spowodowane tym odczuwane przez
pacjenta objawy (kliniczne) nefropatii cukrzycowej. Należą do nich
nadciśnienie tętnicze, obrzęki.

Tak wysoki poziom białka w moczu - przekraczający 300 mg białka
wydalanego na dobę zwany makroalbuminurią – świadczy o
niewydolności filtracyjnej nerek. Albuminuria jest niebezpiecznym
powikłaniem nefropatii, ponieważ prowadzi do – hipoalbuminemii – tj.
znacznego zmniejszenia się zawartości białek we krwi. Następstwem
są charakterystyczne obrzęki „nerkowe”.

Podział nefropatii cukrzycowej wg. Mogensena oraz jej przebieg
Faza I – od początku choroby, w której dochodzi do hiperfiltracji i
przerostu nerek, zwiększenia GFR do 160 ml/min oraz powiększenia
nerek. Faza ta charakteryzuje się możliwością cofnięcia się zmian.
Faza II – trwająca od 2 do 5 lat, w której dochodzi do pojawiania się
zmian histologicznych, zmian struktury oraz funkcji błony podstawnej – jej
pogrubienia i zmiany ładunku elektrycznego a także powiększenia
mezangium. W fazie tej nie występuje jeszcze mikroalbuminuria, a
zmiany te mogą częściowo ulec wycofaniu.

Faza III – trwająca od 5 do 15 lat, jest to faza początkowej klinicznej
nefropatii z obecnością mikroalbuminurii, zmniejszeniem GFR ze 160 do
130 ml/min oraz wzrostem wartości ciśnienia tętniczego. Możliwość
cofnięcia się lub zahamowania tych zmian jest niepewna.
Faza IV – trwająca od 10 do 25 lat, jest to faza jawnej nefropatii ze
stałym białkomoczem, zmniejszeniem GFR do 70 ml/min, później do 10
ml/min, ze stałym wzrostem wartości ciśnienia tętniczego, obrzękami i
zaburzeniami lipidowymi. Istnieje możliwość zwolnienia tego procesu
przez włączenie odpowiedniego leczenia.
Faza V – faza trwająca przeważnie ponad 15 lat, jest fazą
niewydolności nerek ze zwiększeniem kreatyninemii, nadciśnieniem
tętniczym, bez możliwości odwracalności zmian.

Epidemiologia:
Nefropatia cukrzycowa występuje u 9-40% chorych na cukrzycę typu 1 i
3-50% osób z cukrzycą typu 2.
W Polsce jawny białkomocz stwierdzono u 2% chorych ze świeżo
rozpoznaną cukrzycą
Nefropatia cukrzycowa jest najczęstszą przyczyną rozpoczynania
przewlekłej dializoterapii ( 24% dializowanych)

Objawy:
Obrzęki, początkowo dyskretne, mogą dotyczyć tylko okolicy kostek,
pojawiają się w ciągu dnia i ustępują po nocy; w ciężkim zespole
nerczycowym mogą obejmować całe ciało.
Obrzęki są miękkie, podatne na ucisk, skóra nad nimi jest napięta
Wodobrzusze (płyn zbiera się w jamie otrzewnej)
Płyn w jamach opłucnowych powoduje duszność
Osłabienie, uczucie zmęczenia
Brak łaknienia, rzadziej dołączają się nudności i wymioty
Bóle głowy (często)
Pieniący się mocz

Czynniki przyspieszające rozwój nefropatii cukrzycowej:
Podlegające modyfikacji:
- Hiperglikemia
- Nadciśnienie tętnicze
- Palenie tytoniu
- Czynniki nefrotoksyczne
- Zastój w drogach moczowych
- Zakażenia układu moczowego
- Hypowolemia
- Hyperkalcemia
- Wzmożony katabolizm
- Dieta bogatosodowa i bogatobiałkowa
- Białkomocz
- Aktywacja układu RAA
Niepodlegające modyfikacji:
- Starszy wiek
- Płeć męska
- Czynniki genetyczne

Bibliografia:
„Patofizjologia kliniczna” Barbara Zahorska-Markiewicz, Ewa
Małecka-Tendera wyd. Elsevier Urban & Partner, Wrocław 2009, wyd.2
„Choroby wewnętrzne 2011 – kompendium” Andrzej Szczeklik,
Piotr Gajewski wyd. Medycyna Praktyczna, Kraków 2011, wyd.3
www.przychodnia.pl/cukrzyca/index11.php3?s=3&d=1&t=11
„Nefropatia cukrzycowa” Oprac. mgr Edward Ozga Michalski
konsultacja prof.dr hab. med. Andrzej Danysz
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
Wyszukiwarka
Podobne podstrony:
Wykład 1, WPŁYW ŻYWIENIA NA ZDROWIE W RÓŻNYCH ETAPACH ŻYCIA CZŁOWIEKA
WPŁYW STRESU NA NADCIŚNIENIE TETNICZE
Przewlekła niewydolność nerek (2) 2
Wpływ AUN na przewód pokarmowy
WPŁYW NIKOTYNY NA SKÓRĘ
Wpływ choroby na funkcjonowanie rodziny
Wpływ stresu na motorykę przewodu pokarmowego ready
Wpływ masażu na tkanki
Ostra i przewlekła niewydolność nerek
Wpływ szkoły na niedostosowanie społeczne
Patomechanizm nadciśnienia tętniczego w niewydolności nerek Ż Chatys
5 Wplyw dodatkow na recyklingu Nieznany
M Cupryjak WPŁYW TERRORYZMU NA ŚRODOWISKO BEZPIECZESTWA
NIEWYDOLNOSC NEREK, Rat med rok 2, Patofizjologia
Wpływ emocji na zdrowie jamy ustnej okiem stomatologa
Wpływ Napełniaczy Na Sieciowanie I Właściwości Usieciowanych Mieszanek Kauczukowych
więcej podobnych podstron