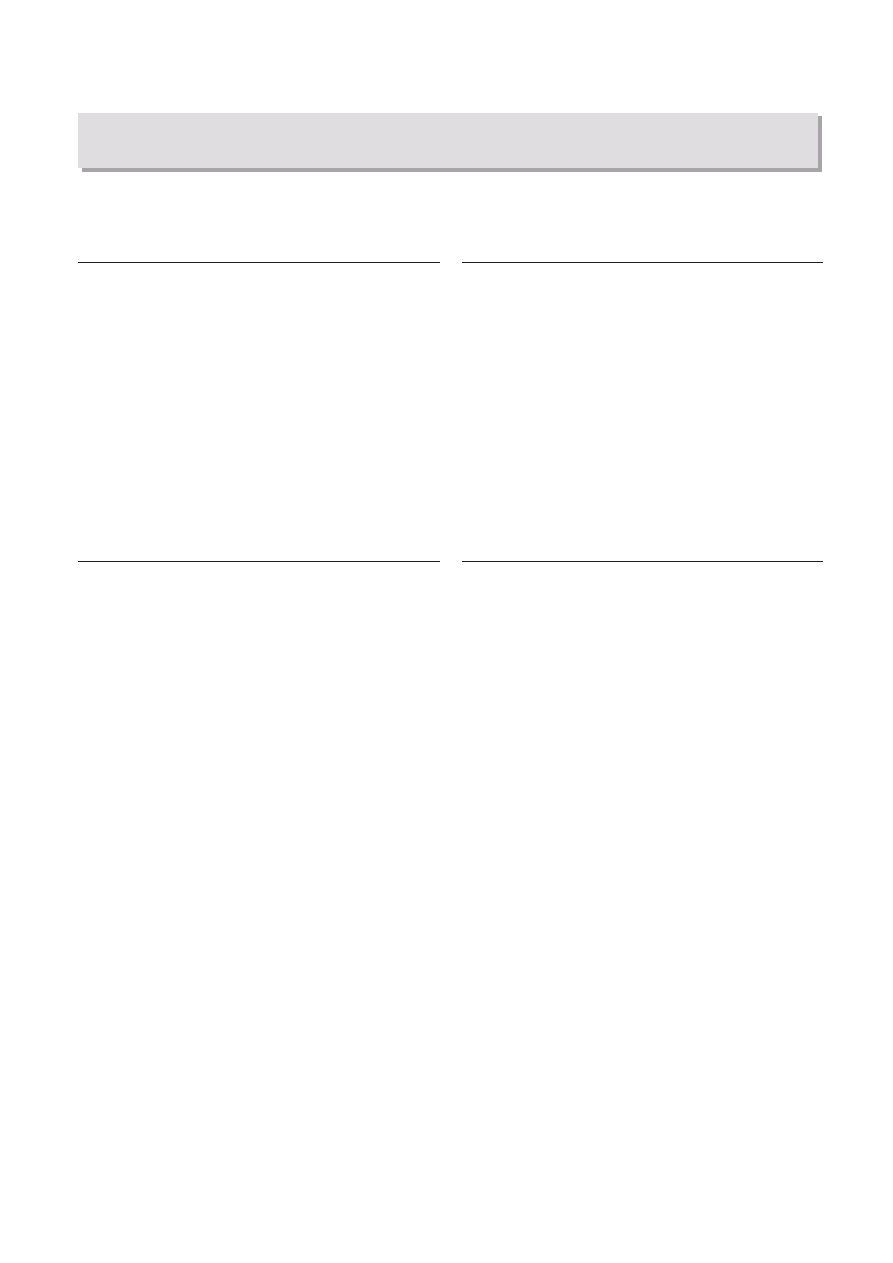
Choroba uchyłkowa – zasady postępowania
559
Choroba uchyłkowa – zasady postępowania
MONIKA AUGUSTYN, IWON GRYS
5 Wojskowy Szpital Kliniczny z Poliklinika w Krakowie, Klinika Chorób wewnętrznych z Oddziałem Gastroenterologii, kierownik: dr hab. med. I. Grys
Diverticular disease – the rules of management
Augustyn M., Grys I.
The 5th Military Clinical Hospital in Cracow, Department of Internal
Diseases with Gastroenterology Unit
Diverticular disease it is one from the most common disease, and
the number of young people with this illness is increasing last time. It
is connected with our life style: without physical activity and low-
fiber diet. Main symptoms of diverticular disease can be mild (like:
abdominal pain, flatulence, constipations or diarrhea) but can also
be connected with serious complications (like perforation or bleeding).
The aim of this article was assigning the rules of diagnostics and
treatment both mild and severe causes of this illness. Methods of
prevention were also presented.
Key worlds: diverticlar disease, diagnosis, prophylaxis
Pol. Merk. Lek., 2009, XXVI, 155, 559
Choroba uchyłkowa – zasady postępowania
Augustyn M., Grys I.
5 Wojskowy Szpital Kliniczny z Polikliniką w Krakowie, Klinika Cho-
rób Wewnętrznych z Oddziałem Gastroenterologii
Choroba uchyłkowa jest jedną z najczęstszych chorób przewodu po-
karmowego, na którą w ostatnich latach zapadają coraz to młodsi
chorzy. Ma to związek ze stylem życia tj. brakiem wysiłku fizycznego i
nieprawidłową dietą (z małą ilością błonnika). Choroba uchyłkowa
może objawiać się zarówno niewielkimi bólami brzucha, wzdęciami,
zaparciami lub biegunkami, jak i wiązać się z groźnymi dla życia po-
wikłaniami takimi jak np. perforacja czy krwawienie. Celem pracy było
ustalenie zasad postępowania – diagnostyki i leczenia zarówno u cho-
rych z niegroźnymi objawami jak i u tych z poważnymi powikłaniami.
Przedstawiono również możliwości profilaktyki tej choroby.
Słowa kluczowe: choroba uchyłkowa; diagnostyka, leczenie, profi-
laktyka
Pol. Merk. Lek., 2009, XXVI, 155, 559
Uchyłkowatość jelita grubego to obecność uchyłków w jelicie
stwierdzana w badaniach obrazowych, np.: w kolonoskopii
(ryc.1) czy we wlewie kontrastowym. Wszystkie postacie
objawowe nazywane są chorobą uchyłkową [13], która w
ostatnich latach staje się coraz częściej rozpoznawanym po-
ważnym schorzeniem. Do specjalistów zgłaszają się coraz
młodsi chorzy [3].
Mimo narastającego problemu brakuje jasnych wytycz-
nych, jak należy postępować w przypadku choroby uchyłko-
wej. Postanowiono przejrzeć dostępne w publikacje dotyczące
tej choroby i na tej podstawie ustalić podstawowe zasady
postępowania.
EPIDEMIOLOGIA
Choroba uchyłkowa dotyczy głównie ludzi starszych [1]. We-
dług statystyk ok. 65% osób po 60 roku życia dotkniętych
jest tą chorobą, a zaledwie 10% osób w wieku 40-60 lat. Jed-
nak ostatnio coraz częściej pojawiają się informacje o młod-
szych chorych. W naszym materiale wśród losowo wybra-
nych 300 chorych hospitalizowanych w latach 2005-2008 z
powodu choroby uchyłkowej 18% stanowili ludzie poniżej 60
roku życia. Choroba w równym stopniu dotyczy zarówno
mężczyzn jak i kobiet. W naszym materiale 60% stanowili
mężczyźni, a 40% kobiety. Uchyłki występują głównie w esi-
cy i zstępnicy [11], nieco rzadziej w poprzecznicy, sporadycz-
nie ok. 5% w kątnicy i wstępnicy, a prawie nigdy w odbytnicy
[6]. W naszym materiale uchyłki w esicy i/lub zstępnicy wy-
stępowały u 93% pacjentów, uchyłki w poprzecznicy u 30% a
w kątnicy i wstępnicy u 8% chorych. Przyczyna ich powsta-
wania nie jest do końca poznana.
Uchyłki jelita grubego są uchyłkami rzekomymi i nie za-
wierają warstwy mięśniowej. Najczęściej stwierdzane są w
esicy, co ma swoje implikacje kliniczne. Esica bowiem stano-
wi wąski odcinek jelita, do którego dociera już mocno od-
wodniony stolec i liczne hausty generują wysokie ciśnienie
wewnątrz światła jelita. Uchyłki tworzą się zwykle w miejscach
najmniejszego oporu, czyli przechodzenia naczyń krwiono-
śnych przez błonę mięśniową [6]. Duży wpływ na rozwój uchył-
ków ma na pewno niska zawartość błonnika w spożywanych
pokarmach. Zauważono również korelację ich tworzenia się
z małym wysiłkiem fizycznym [7].
OBJAWY KLINICZNE
Objawy w dużej mierze zależą od umiejscowienia uchyłków i
często są bardziej wyrażone u młodszych chorych [5, 8].
Głównie są to:
– ból, szczególnie w lewym dole biodrowym,
– nudności, wymioty,
– zaparcia lub biegunki,
– wzdęcia, zatrzymania gazów,
– gorączka,
– palpacyjnie badalny w podbrzuszu opór/guz.
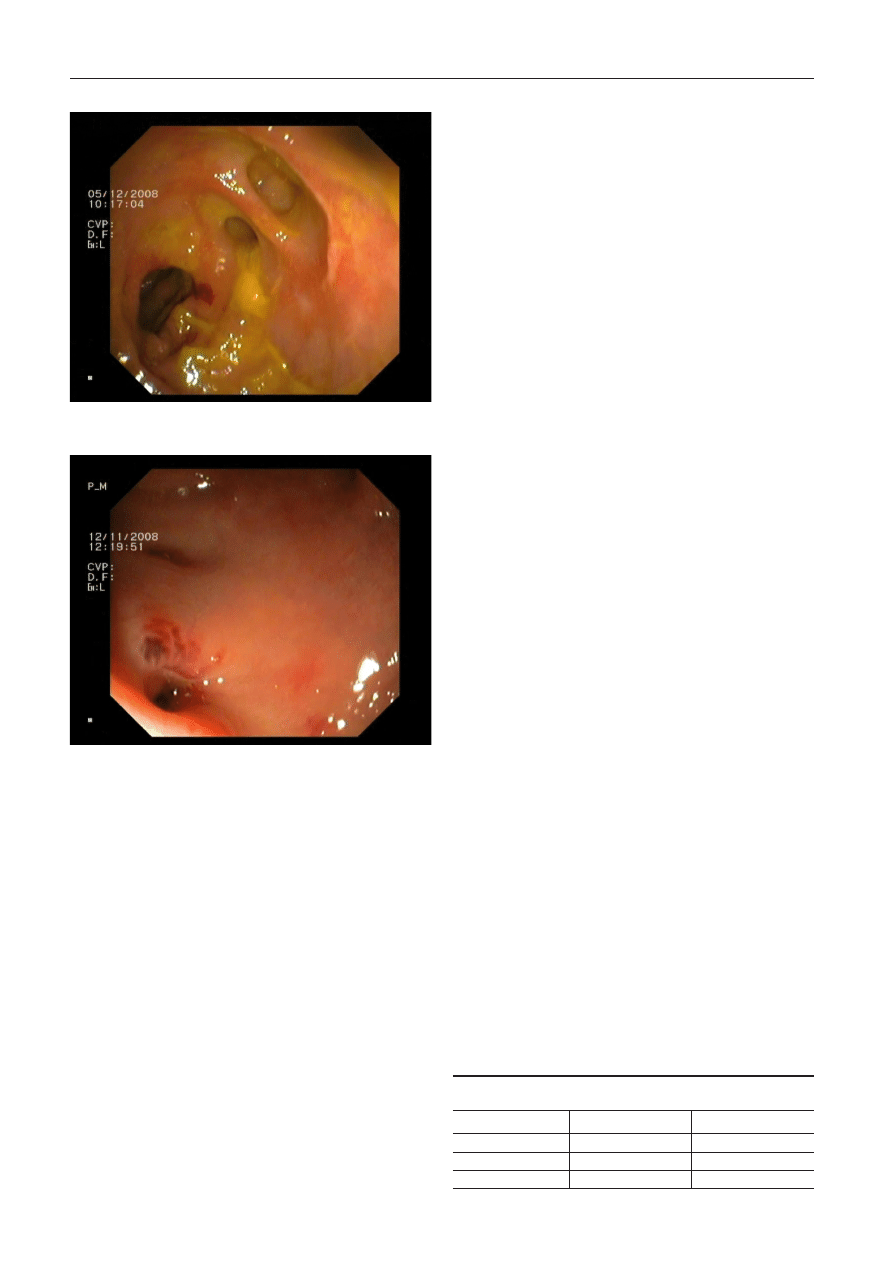
Zapalenie uchyłków (ryc.2) o łagodnym nasileniu może
przypominać objawy zespołu drażliwego jelita. Z kolei u
chorych przyjmujących glikokortykosterydy objawy mogą
być bardzo niewielkie mimo nasilonego procesu zapal-
nego.
Inne objawy choroby uchyłkowej mogą mieć bardziej gwał-
towny przebieg i wymagać leczenia chirurgicznego. Należą
do nich:
– krwawienie z dolnego odcinka przewodu pokarmowego,
– perforacja jelita,
– tworzenie się ropnia,
– tworzenie się przetok.
DIAGNOSTYKA
Badania laboratoryjne
Badania laboratoryjne są pomocne w diagnostyce, ale nie
odgrywają decydującej roli. Pacjentowi, który trafia do szpi-
tala z powodu podejrzenia powikłanego lub niepowikłanego
zapalenia uchyłków, powinno się wykonać:
M. Augustyn, I. Grys
560
– morfologię (jednak u około 20-40% chorych zapaleniem
uchyłków liczba leukocytów jest prawidłowa, w przypad-
ku krwawienia ważne są wartości stężenia hemoglobiny i
hematokryt,)
– stężenie białka C-reaktywnego (CRP),
– stężenia elektrolitów (szczególnie ważne u pacjentów
wymiotujących lub z biegunką),
– stężenia mocznika i kreatyniny (ważne przy rozważaniu
badania kontrastowego),
– aktywność transaminaz i amylaz (głównie w celach różni-
cowania z innymi chorobami),
– badanie ogólne moczu, szczególnie gdy podejrzewamy
przetokę jelitowo-pęcherzową,
– posiew krwi i stolca w ciężkich przypadkach przed włą-
czeniem antybiotyku,
– u młodych kobiet test ciążowy (w celu wykluczenia ciąży
pozamacicznej oraz możliwości leczenia antybiotykami o
szerokim spektrum).
Badania obrazowe
– Preferowanym badaniem obrazowym w przypadku zapa-
lenie uchyłków jest tomografia komputerowa [4], służy
bowiem do potwierdzenia diagnozy, wykluczenia innych
chorób jamy brzusznej i do oceny stopnia nasilenia pro-
cesu zapalnego. Kontrast podaje się dożylnie lub doust-
nie (są także doniesienia o równie skutecznym doodbyt-
niczym podaniu kontrastu).
– Przeglądowe zdjęcie jamy brzusznej nadal ma duże zna-
czenie w przypadku podejrzenia perforacji oraz niedroż-
ności i wykonywane jest u pacjentów z podejrzeniem po-
wikłanej choroby uchyłkowej.
– Doodbytniczy wlew kontrastowy jest przeciwwskazany u
pacjentów z zapaleniem uchyłków, ponieważ stwarza ry-
zyko perforacji. W wyjątkowych przypadkach wykonywa-
ny jest z użyciem kontrastu wodnego.
– Badanie kolonoskopowe jest mniej czułe niż wlew kontra-
stowy dla uwidocznienia drobnych i nielicznych uchyłków.
Również przeciwwskazane jest ono w fazie ostrej choro-
by. Ale ma istotne znaczenie w różnicowaniu z rakiem je-
lita grubego.
– Ultrasonografia jamy brzusznej ma małe zastosowanie w
diagnostyce choroby uchyłkowej jelita grubego. Mimo że
jest to badanie tanie i mało inwazyjne, wymaga jednak
dużego doświadczenia ze strony wykonującego [2]. W nie-
licznych ośrodkach, w których dostępni są wykwalifiko-
wani specjaliści, pojawiają się nawet dane o porównywal-
nej skuteczności USG i TK – zwłaszcza, jeżeli dostępne
jest jeszcze USG przezodbytnicze [5].
– Scyntygrafia znakowanymi technetem erytrocytami może
mieć znaczenie w przypadku krwawienia z uchyłków. Do-
stępność tej metody jest ciągle zbyt mała.
– Przydatność badania rezonansu magnetycznego (MRI) w
diagnostyce zapalenia uchybów nie jest dokładnie zna-
na. Dane z nielicznych badań wykonanych u chorych z
uchyłkami są obiecujące.
DIAGNOSTYKA RÓŻNICOWA
W diagnostyce różnicowej należy szczególnie brać pod uwa-
gę [7,13]:
– zespół drażliwego jelita,
– raka jelita grubego,
– ostre zapalenie wyrostka robaczkowego,
– niedokrwienne zapalenie okrężnicy,
– infekcyjne choroby jelit,
– chorobę Leśniowskiego-Crohna i wrzodziejące zapalenie
jelita grubego,
– choroby ginekologiczne, np. rak, torbiel lub ropień jajnika,
– zmiany zapalne zlokalizowane w miednicy mniejszej,
– zapalenie trzustki.
PROFILAKTYKA
Choroba uchyłkowa w dużym odsetku dotyka ludzi starszych i
obciążonych innymi dodatkowymi chorobami. Z tego powodu
u tych chorych powikłania choroby uchyłkowej mogą być szcze-
gólnie groźne dla ich zdrowia i życia. Dlatego zaleca się cho-
rym bezobjawowym lub z niewielkimi objawami przyjmowanie
pokarmów z większą zawartością błonnika, ograniczenie tłusz-
czów i czerwonego mięsa, odpowiednią ilość płynów na dobę
i aktywność fizyczną w zależności od wydolności organizmu.
W ostatnim czasie ukazało się kilka artykułów podważają-
cych celowość wykluczenia z diety orzechów, kukurydzy, po-
pcornu czy ziaren. Badania udowadniają, że nie tylko taka dieta
jest bezcelowa, ale wręcz, że jedzenie tych produktów zmniej-
sza ryzyko zapalenia uchyłków i powstawania nowych [12].
Umiejscowienie
Pacjenci powyżej 60 r.ż.
Pacjenci poniżej 60 r.ż.
W esicy i zstępnicy
93%
94%
W poprzecznicy
33%
14%
We wstępnicy i kątnicy
8%
8%
Tabela 1. Umiejscowienie uchyłków
Table 1. Location of colonic diverticula
Ryc. 1. Uchyłki jelita grubego
Fig. 1. Colonic diverticula
Ryc. 2. Zapalenie uchyłka
Fig. 2. Diverticulitis

Choroba uchyłkowa – zasady postępowania
561
LECZENIE
Chorzy z zapaleniem uchyłków, ale nie o ciężkim przebiegu
lub po epizodzie zapalenia uchyłków, powinni być informo-
wani o konieczności przestrzegania diety.
W ostatniej dekadzie coraz więcej pisze się o roli rifaksy-
miny – antybiotyku, który w znikomym stopniu wchłania się z
przewodu pokarmowego i ma szerokie spektrum działania
przy równocześnie bardzo dobrej tolerancji. Dwa randomi-
zowane badania pokazały, że dieta z suplementacją błonni-
ka połączona z rifaksyminą zmniejsza objawy w porównaniu
z samą dietą [10].
Próby leczenia mesalazyną są coraz częściej podejmo-
wane. Uzasadnieniem dla tego postępowania jest nawiąza-
nie do teorii, która przyjmuje, że choroba uchyłkowa mogła-
by być wtórna do przewlekłego procesu zapalnego w błonie
śluzowej jelita. W jednym przeprowadzonym badaniu leczo-
no pacjentów mesalazyną przez 8 tygodni i po tym leczeniu
większość pacjentów nie prezentowała żadnych objawów
choroby uchyłkowej [10].
Ważna jest także obecność prawidłowej bakteryjnej flory
jelitowej. Stosowanie probiotyków (Bifidobacterium, Lactoba-
cillus, Saccaromyces boulardii) pomaga utrzymać prawidłową
florę jelitową i przez to wpłynąć na przyspieszenie pasażu
jelitowego i zmniejszenie odkładania się stolca w uchyłkach.
Probiotyki najprawdopodobniej mogą również zmniejszać
odpowiedź zapalną w jelitach. Aktualnie mało jest jeszcze
danych potwierdzających tą teorię, jednak te, które się poja-
wiają są bardzo obiecujące.
Większość chorych z zapaleniem uchyłków wymaga ho-
spitalizacji i zaleca się im:
– dietę 0 lub płynną (w zależności od ciężkości choroby),
– nawodnienie dożylne,
– antybiotyki dożylne (w łagodnych postaciach doustne) o
szerokim spektrum działania (głównie na Bacteroides fra-
gilis, Peptococcus, clostridium, E.coli, Klebsiella, Proteus,
streptococcus, Enterobacter i Pseudomonas aeruginosa),
a w tym:
• metronidazol,
• ciprofloksacyna,
• amoksycylina z kwasem klawulonowym,
• ampicylina z sulbactamem lub imipenem (w cięższych,
opornych lub powikłanych postaciach),
– leczenie przeciwbólowe – należy unikać niesteroidowych
leków przeciwzapalnych, które mogą zwiększyć ryzyko
perforacji i krwawienia. Dopuszczalne są leki narkotycz-
ne, jednak mogą one maskować objawy groźnych dla ży-
cia powikłań, np. zapalenia otrzewnej.
– W przypadku krwawienia z uchyłków oprócz postępowa-
nia przeciwwstrząsowego typowego przy krwawieniu, sto-
suje się również analog wazopresyny oraz endoskopowe
tamowania krwawienia.
– Skuteczność leczenia chirurgicznego i zachowawczego
jest zbliżona, podobnie jak umieralność – poza operacja-
mi ze wskazań nagłych (np. perforacji). Wybór leczenia w
dużej mierze zależy od wieku pacjenta i chorób współist-
niejących oraz od częstości nawrotów [9]. U starszych
chorych z przewidywalnym krótszym przeżyciem lecze-
nie zachowawcze wydaje się lepszym rozwiązaniem. Na-
tomiast u młodszych chorych (<50 r.ż.) z dużym ryzykiem
nawrotu, prawdopodobnie więcej korzyści może przynieść
leczenie operacyjne. W przypadku powikłań: przetoki,
krwotoku, perforacji, zapalenia otrzewnej, ropnia lub zwę-
żenia jelita będącego następstwem nawracających zapa-
leń uchyłków, postępowaniem z wyboru jest leczenie ope-
racyjne.
Skala Hincheya pozwala chirurgom na oszacowanie
wstępnego ryzyka zabiegu i wybranie najlepszej metody ope-
racyjnej w przypadku powikłanej choroby uchyłkowej:
– stopień I – małe okołookrężnicze/okołouchyłkowe ropnie,
– stopień II – duży ropień zwykle ograniczony do miednicy,
– stopień III – ropne zapalenie otrzewnej,
– stopień IV – kałowe zapalenie otrzewnej.
W stopniu I ryzyko zgonu jest bliskie 0, podczas gdy w
stopniu III wynosi już 18%.
Leczenie choroby uchyłkowej wymaga współdziałania le-
karza gastrologa i chirurga w celu wybrania najlepszej dla
danego pacjenta metody leczniczej. Nadal nie ma jeszcze
ścisłych standardów dotyczących takiego postępowania,
szczególnie w niepowikłanej chorobie uchyłkowej. Zaleca się
leczenie operacyjne w przypadku dwóch – trzech nawrotów
choroby uchyłkowej w ciągu 1-2 lat.
PODSUMOWANIE
Choroba uchyłkowa do tej pory częściej była kojarzona z ludź-
mi starszymi. Obecnie zaczyna dotykać coraz młodszych.
Wiąże się to najprawdopodobniej ze stylem życia modnym w
naszym społeczeństwie, tj. małą aktywnością fizyczną, dietą
ubogoresztkową, obfitą w tłuszcze. Dlatego ważne jest, aby
namawiać pacjentów do zdrowego trybu życia, odpowiednio
wcześnie rozpoznawać chorobę, leczyć i zapobiegać jej po-
wikłaniom.
PIŚMIENNICTWO
1. Comparato G., Pilotto A., Franze A.: Diverticular disease in the elderly.
Dig. Dis., 2007;25:151-9.
2. Hollerweger A., Macheiner P., Hubner E.: Colonic diverticulosis: A com-
parison between sonography and endoscopy. Ultraschall Med., 2002;
23:41-6.
3. Jeyarajah S., Tekkis P.P., Aylin P. i wsp.: Diverticular disease hospitalisa-
tions have a rapidly increasing impact on the health service and younger
people with poor outcomes in deprived socioeconomic groups: results of
a UK national study. Gut, 2008,57 (suppl II).
4. Joffe S. i wsp. : Colon, Diverticulitis. 2008 emedicine.medscape.com/ar-
ticle/367320-overview.
5. Kazzi A.A., Kazzzi Z.N: Diverticular disease. 2006 emedicine. medsca-
pe. com/article/774922-overview.
6. Konturek S.J., Bartnik W. i wsp.: Choroby jelita grubego – w: Gastroente-
rologia i Hepatologia Kliniczna. Dubrowska H.(red) PZWL, 2006, 361-364.
7. Linke K.: Aktualne spojrzenie na problemy diagnostyki i terapii choroby
uchyłkowej jelita grubego. Med. po Dyplomie, 2008, 5, 17-19.
8. Minh Chau T. Nguyen i wsp.: Diverticulitis, 2008 emedicine. medscape.
com/article/173388-overview.
9. Peppas G., Bliziotis I.A., Oikonomaki D. i wsp.: Outcomes after medical
and surgical treatment of diverticulitis: A systematic review of the availa-
ble evidence. J. Gastroenterol. Hepatol., 2007;22(9):1360-1368.
10. Petruzziello J., Lacopini F., Bulajia M.: Uncomplicated diverticular dise-
ase of the colon. Aliment. Pharmacol. Ther.,2006, 23 (10)1379-1391.
11. Porro G.B., Krukowski H.Z. i wsp.: Choroba uchyłkowa – w: Gastroente-
rologia i Hepatologia. Skórski M.(red). Czelej, Lublin, 2003 , 373-380.
12. Strate I.I., Liu Y.L., Syngall S.: Nut, corn, and popcorn consumption and
the incidence of diverticular disease. JAMA, 2008;300(8) 907-914.
13. Szczeklik A., Bartnik W. i wsp.: Choroby jelita grubego – w: Choroby we-
wnętrzne. Gajewski P.(red). Medycyna Praktyczna, Kraków, 2005,815-816.
Adres do korespondencji:
lek. Monika Augustyn, 5 Wojskowy Szpital Kliniczny z Polikliniką w Krakowie,
Klinika Chorób Wewnętrznych z Oddziałem Gastroenterologii, Kraków, ul.
Wrocławska 1/3
Wyszukiwarka
Podobne podstrony:
N3 Przepuklina oponowo rdzeniowa – omów chorobę oraz zasady postępowania
43 Nadciśnienie tętnicze – jako choroba cywilizacyjna oraz zasady postępowania
ZATRUCIA ZASADY POSTĘPOWANIA
Choroba Oparzeniowa u Dzieci Postępowanie Doraźne
Zasady postępowania w neurochirurgii
Zasady postępowania przedszpitalnego w urazach czaszkowo
Osteoporoza, Osteoporoza (dawna nazwa zrzeszotnienie kości) - stan chorobowy charakteryzujący się po
postępowanie administracyjne, zasady postępowania administracyjnego referat
74 Omów zasady postępowania fizjoterapeutycznego u kobiet po mastektomii
Zasady postępowania anestezjologicznego u dzieci
praca dyplomowa, ogolne zasady postepowania
Przyczyny zdarzeń niepożądanych i ogólne zasady postępowania lekarza w razie ich wystąpienia
Zasady postępowania leczniczego w ostrych zatruciach
Opieka pielęgniarska oraz zasady postępowania nad pacjentem z oparzeniem skóry
więcej podobnych podstron