
Nowotwory trzonu macicy, sromu
i pochwy
Jacek Sieńko
II Katedra i Klinika Położnictwa i Ginekologii WUM
Rozrosty błony śluzowej macicy
Podział
1. WHO - 1994
Rozrost bez atypii
Prosty
Złożony
Rozrost z atypią
Prosty
Złożony
II. Wg Muttera - 2000
BEH – łagodny rozrost endometrium
EIN – śródnabłonkowa neoplazja endometrium
EA - gruczolakorak endometrium

Rozrosty błony śluzowej macicy– ryzyko
transformacji nowotworowej
Rozrost prosty bez atypii
1%
Rozrost prosty z atypią
8%
Rozrost złożony bez atypii
3%
Rozrost złożony z atypią
29%
Podział WHO a podział wg Muttera
Rozrost prosty bez atypii
Rozrost prosty z atypią
Rozrost złożony bez atypii
Rozrost złożony z atypią
EIN – 39% ryzyko raka w ciągu roku
5%
44%
79%
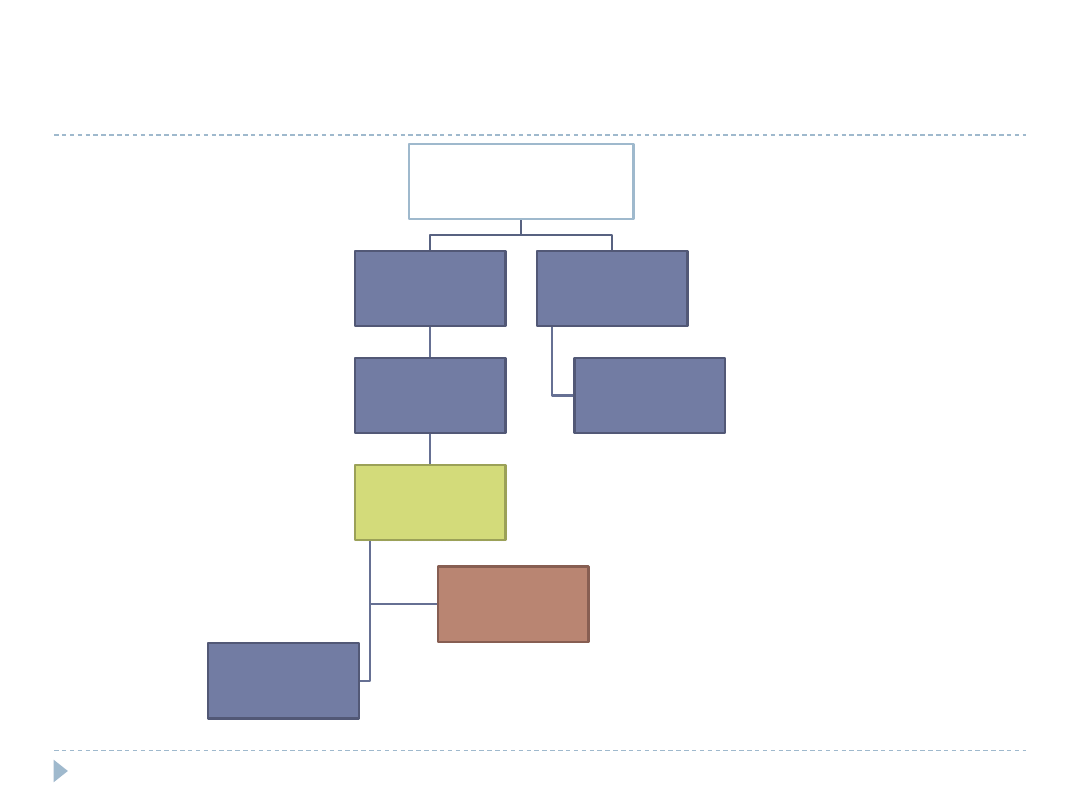
Rozrosty endometrium – leczenie (1)
Okres
okołomenopauzalny
Rozrost bez
atypii
Gestageny 3-6
miesięcy
D&C lub HSTS
Obserwacja,
leczenie
podtrzymujące
Ablacja
endometrium,
usunięcie macicy
Rozrost atypowy
Usunięcie macicy
Markowska 2006
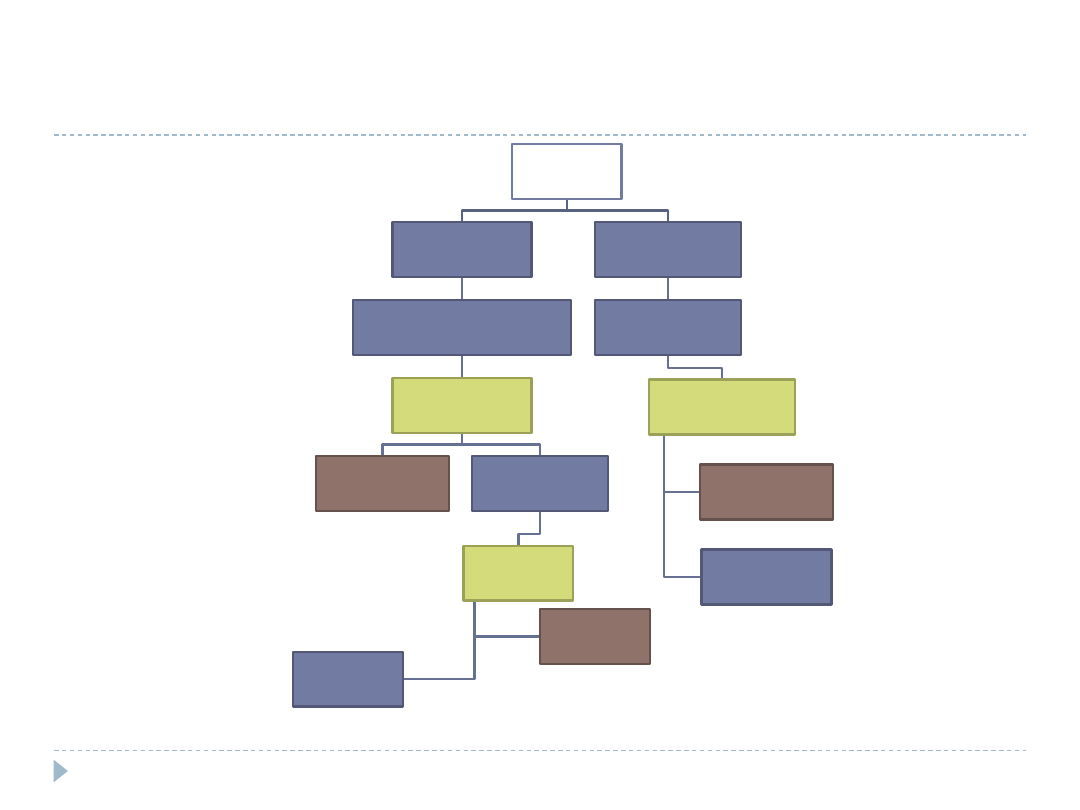
Rozrosty endometrium – leczenie (2)
Okres
rozrodczy
Rozrost bez atypii
Gestageny w II fazie cyklu lub
indukcja owulacji
USG i HSTS
Obserwacja,
Gestageny w
dużych dawkach
USG i HSTS
Usunięcie
macicy
Obserwacja
Rozrost atypowy
Gestageny w
dużych dawkach
USG i HSTS
Obserwacja
Usunięcie macicy
Markowska 2006
Nowotwory złośliwe w Polsce w 2006 r.
Wojciechowska U., Didkowska J., Zatoński W. Nowotwory złośliwe w Polsce w 2006 roku.
Epidemiologia raka trzonu macicy
miejsce 3 (4)
miejsce 14
Wojciechowska U., Didkowska J., Zatoński W. Nowotwory złośliwe w Polsce w 2006 roku.
Epidemiologia raka trzonu macicy
Wojciechowska U., Didkowska J., Zatoński W. Nowotwory złośliwe w Polsce w 2006 roku.
Czynniki ryzyka raka endometrium
Opóźniona menopauza
Nadciśnienie tętnicze
Cukrzyca
Otyłość
Wysoki status socjalno-ekonomiczny
Stosowanie tamoxifenu
HTZ (estrogeny)
Zaburzenia miesiączkowania (cykle bezowulacyjne)
Przebyte ciąże i porody
Późna menarche
Palenie papierosów
OC
Rak trzonu macicy - diagnostyka
Wywiad:
krwawienie z dróg rodnych wczesnym objawem
Badanie podstawowe:
frakcjonowane wyłyżeczkowanie kanału szyjki i trzonu macicy.
Badania dodatkowe:
badanie ginekologiczne przez pochwę i przez odbytnicę
USG transwaginalne macicy i przydatków (ocena rozmiarów guza i głębokości
naciekania) lub u wybranych chorych MRI
TK lub MRI miednicy mniejszej, jamy brzusznej i przestrzeni zaotrzewnowej
badanie radiologiczne klatki piersiowej
badania podstawowe:
morfologia krwi,
badanie ogólne moczu,
stężenie mocznika, kreatyniny w surowicy
transaminazy
Rak trzonu macicy - klasyfikacja
1.
Rak gruczołowy endometrioidny (inna nazwa
endometrioidalny), w tym adenoacanthoma (typ I*)
2.
UPSC – rak surowiczo – brodawkowaty (typ II*)
3.
Rak jasnokomórkowy (typ II*)
4.
Rak płaskonabłonkowy
5.
Rak gruczołowo – płaskonabłonkowy
6.
Gruczolakorak śluzowy
7.
Mięsakorak (carcinosarcoma)
8.
Inne typy
*wg Bokhmana
Rak trzonu typu I a typu II
Rak typu I
Rak typu II
Hiperestrogenizm
Tak
Nie
Wiek
Okołomenopauzalny
Starość
Stan przedrakowy
EIN
Rak endometrialny
wewnątrznabłnkowy
wysoki
Złośliwość
G1, G2, G3
G3 (4)
Wzrost
Powolny
Agresywny
Przerzutowanie
Wczesne
Późne
Receptory E/P
+
-
Zaburzenia genetyczne
Mutacje PTEN
Niestabilność
mikrosatelitarna
K-ras
Mutacja p53
Rak trzonu macicy – staging (FIGO 2009)
Stopień I:
Nowotwór ściśle ograniczony do trzonu macicy
IA: Brak nacieku lub głębokość nacieku obejmuje <50% mięśniówki
IB: Naciek obejmuje ≥50% mięśniówki
Stopień II
Nowotwór nacieka podścielisko szyjki macicy, ale nie wychodzi poza macicę
Stopień III
Lokalne i regionalne naciekanie
IIIA Rak nacieka surowicówkę macicy i/lub przydatki
IIIB Przerzuty do pochwy i/lub przymacicz
IIIC Przerzuty do węzłów miednicy i/lub węzłów przyaortalnych
IIIC1 Zajęte węzły miednicy
IIIC2 Zajęte węzły okołoaortalne z zajętymi lub nie węzłami miednicy
Stopień IV
Naciek pęcherza moczowego i/lub śluzówki odbytnicy i/lub odległe przerzuty
IVA Naciek pęcherza moczowego i/lub śluzówki odbytnicy
IVB Przerzuty odlegle, obejmujące przerzuty do węzłów chłonnych jamy brzusznej i węzłów chłonnych
pachwinowych
Rak trzonu macicy - grading
Stopnie zróżnicowania histopatologicznego:
G1 – dobrze zróżnicowany (<5% utkania litego)
G2 – średnio zróżnicowany (6-50% utkania litego)
G3 – nisko zróżnicowany lub niezróżnicowany (>50%
utkania litego).
Rak trzonu macicy - leczenie
Samodzielne leczenie chirurgiczne
Radioterapia: teleterapia + brachyterapia
Chirurgia + radioterapia
Chirurgia i/lub radioterapia z adiuwantową chemio- lub
hormonoterapią
Pierwotna radioterapia z następowym leczeniem
chirurgicznym
Rak trzonu macicy - propozycje
postępowania
Elementy leczenia chirurgicznego:
pobranie płynu otrzewnowego lub popłuczyn z jamy otrzewnej do badań
cytologicznych
proste wycięcie macicy z przydatkami
wycięcie węzłów chłonnych miedniczych (biodrowych i zasłonowych)
biopsja węzłów okołoaortalnych w przypadkach:
stwierdzenia badaniem doraźnym przerzutów do węzłów chłonnych miedniczych
stwierdzenia przerzutów raka trzonu macicy do jajników
stwierdzenia palpacyjnie powiększonych węzłów chłonnych okołoaortalnych
rozpoznania raka typu surowiczego, jasnokomórkowego lub mięsakoraka trzonu
macicy w wyskrobinach
w każdym z przypadków a, b, c oraz d obowiązuje także wycięcie sieci
większej
Warszawa 2009
Rak trzonu macicy - propozycje
postępowania
Warunki odstąpienia od usunięcia węzłów chłonnych
miednicznych w stopniu zaawansowania I raka trzonu macicy:
Rak trzonu macicy typu endometrioidalnego (typ I)
Wysoki stopień zróżnicowania histopatologicznego wyniku z
wyskrobin (G1)
brak głębokiego naciekania (> 50% grubości) mięśnia macicy w
badaniach obrazowych przed operacją lub
brak głębokiego naciekania mięśnia macicy w śródoperacyjnym
badaniu histopatologicznym lub
brak głębokiego naciekania mięśnia macicy w makroskopowej ocenie
w trakcie operacji po przecięciu macicy
preferowana ocena mikroskopowa lub przedoperacyjna
Warszawa 2009
Rak trzonu macicy – leczenie uzupełniające
Rak typu I
IB lub G3 – brachyterapia
II – brachyterapia, ew. teleterapia
III – teleterapia + ew. brachyterapia
IV – indywidualnie – leczenie paliatywne (teleterapia,
chemioterapia)
Rak typu II
IA – obserwacja lub chth
Powyżej IA chth:
Paclitaxel + Karboplatyna
Paclitaxel. + Cisplatyna
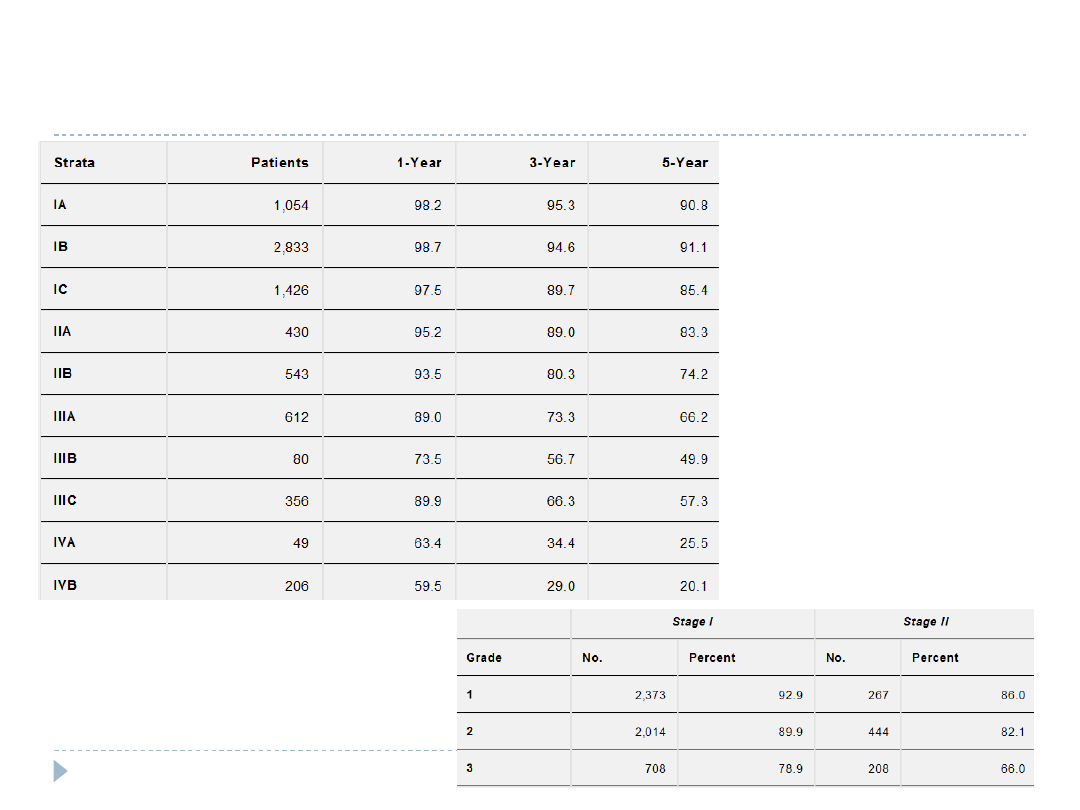
Rak trzonu macicy 5-letnie przeżycia
Hacker 2010
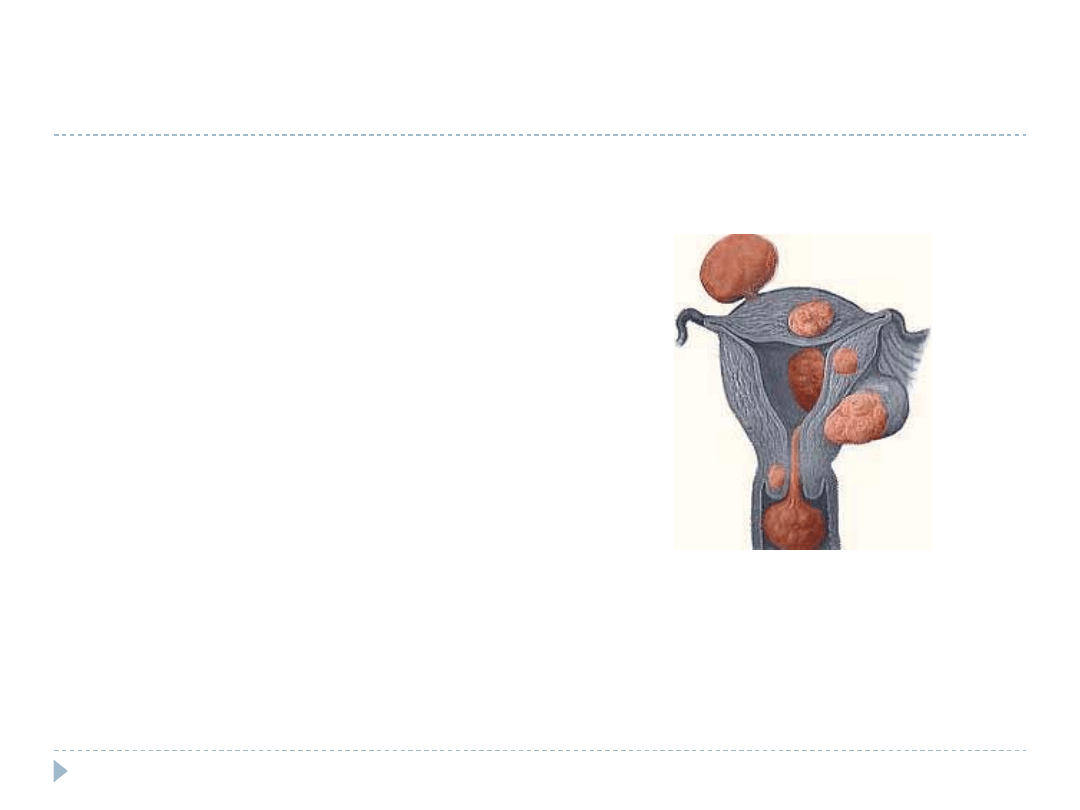
Mięśniaki macicy
Najczęstszy nowotwór (łagodny) macicy
Rasa biała 50%
Rasa czarna do 100%
Wiek rozrodczy (35-45 lat)
Hiperestrogenizm
Objawy
Brak
Bóle brzucha
Obfite, krwotoczne miesiączki – niedokrwistość
Guz w jamie brzusznej
Zaburzenia oddawania moczu i stolca
Niepłodność – rzadko jako jedyna przyczyna
Mięśniaki macicy
Lokalizacja
Podsurowicówkowe
Podśluzówkowe
Śródścienne
Międzywięzadłowe
Szyjkowe
Postaci nietypowe:
Aktywne mitotycznie
Komórkowe
Atypowe
Łagodne mięśniaki przerzutowe, rozsiana mięśniakowatość
wewnątrzotrzewnowa
Mięśniaki –ryzyko zezłośliwienia
0,1-0,7% mięśniaków usuniętych operacyjnie to mięsaki
Ryzyko większe po menopauzie?
Zezłośliwienie czy niewłaściwe rozpoznanie kliniczne?
Rzeczywista częstość występowania mięsaków
rozwijających się w mięśniakach <0,1%
Mięśniaki a mięsaki
Mięśniak
Mięsak
Zwykle liczne
Często pojedyncze (76%)
Zazwyczaj 3-5 cm
Często ponad >10 cm
Gładkie i twarde w przekroju
Miękkie, połyskliwe o fakturze świeżego
mięsa
Koloru białego
Koloru żółtego, brązowego
Rzadko ogniska martwicy
Liczne ogniska krwotoczne i martwicze
Rzadko wzrost po menopauzie
(estrogeny)
Wzrost w znacznym stopniu niezależny
od statusu hormonalnego
Mięśniaki - leczenie
Operacyjne:
Wyłuszczenie mięśniaków
Fundektomia – rzadko
Amputacja trzonu macicy
Całkowite usunięcie macicy
Zachowawcze (ograniczona skuteczność)
Gestageny
Analogi GnRH
Inhibitory aromatazy
Inne – embolizacja tętnic macicznych (kontrowersje)
Mięsaki macicy
Nowotwory mezenchymalne
Grupa heterogenna
Bardzo rzadkie (3% nowotworów macicy)
Zazwyczaj wysoce złośliwe
Rozsiew głównie krwiopochodny
Wiek > 50 lat
Etiologia nieznana
Częściej po radioterapii
Mięsaki macicy - klasyfikacja
Mięsaki gładkokomórkowe - leiomyosarcoma
Mięsaki podścieliskowe
Endometrial stromal sarcoma ( dawniej ESS low grade )
Mięsaki podścieliskowe niezróżnicowane – UESS
(undifferentiated endometrial stromal sarcoma)
Mięsakorak – Carcinosarcoma
Mięsaki – staging (LMS, ESS)
I Nowotwór ściśle ograniczony do macicy
IA <5cm
IB ≥5cm
II Nowotwór nacieka miednicę
IIA Zajęciem przydatków
IIB Nowotwór nacieka poza macicę przylegające tkanki miednicy mniejszej
III Nowotwór nacieka tkanki jamy brzusznej (nie tylko przylegające)
IIIA W jednym miejscu
IIIB Więcej niż w jednym miejscu
IIIC Przerzuty do węzłów chłonnych miednicy i/lub okołoaortalnych
IV Nowotwór nacieka pęcherz moczowy i/lub odbytnicę i/lub przerzuty
odległe
IVA Nowotwór nacieka pęcherz moczowy i/lub odbytnicę
IVB Przerzuty odległe
Mięsaki - leczenie
Mięsaki gładkokomórkowe - leiomyosarcoma
Leczenie chirurgiczne – usunięcie macicy z przydatkami, w
przypadkach pierwotnie zaawansowanych cytoredukcja
Leczenie uzupełniające:
We wczesnych stopniach obserwacja
W pozostałych chemioterapia uzupełniająca (Ifosfamid i Adriamycyna)
Mięsaki - leczenie
Endometrial stromal sarcoma
Leczenie chirurgiczne – usunięcie macicy z przydatkami , w
przypadkach pierwotnie zaawansowanych cytoredukcja
Leczenie uzupełniające - gestageny
Mięsaki - leczenie
Mięsaki podścieliskowe niezróżnicowane (przebieg
bardzo agresywny)
Leczenie chirurgiczne – usunięcie macicy z przydatkami i
biopsja węzłów chłonnych miednicy, w przypadkach
pierwotnie zaawansowanych – cytoredukcja
Leczenie uzupełniające:
Wyjątkowo obserwacja
W pozostałych chemioterapia uzupełniająca (Ifosfamid i Adriamycyna)
Mięsaki - leczenie
Mięsakorak
Leczenie chirurgiczne - jak w raku jajnika
Leczenie uzupełniające -
jak w raku jajnika
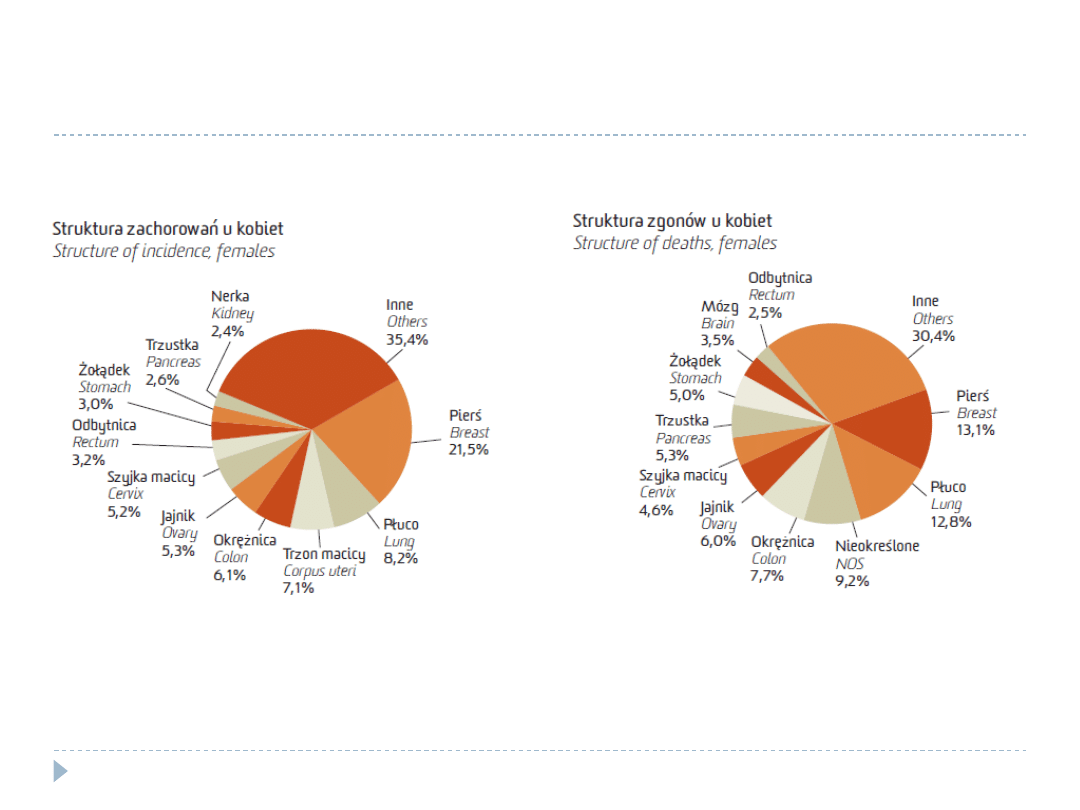
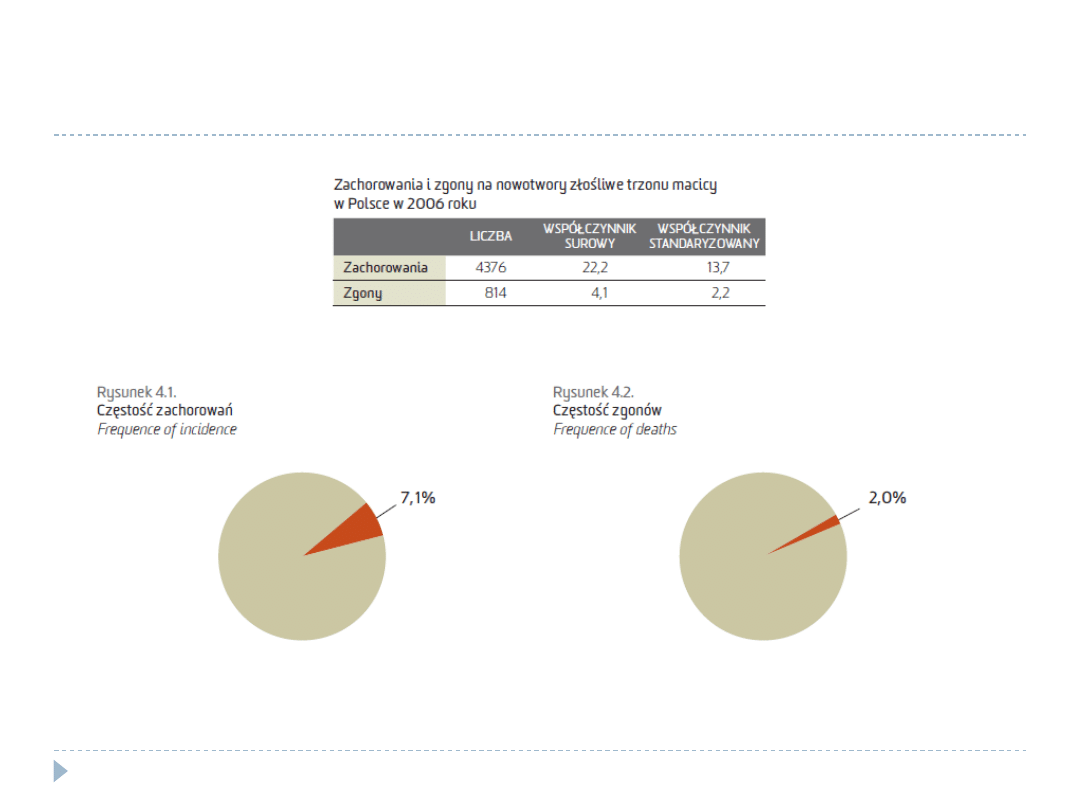
Nowotwory złośliwe w Polsce w 2006 r.
ICD-10
umiejscowie
nie
zachorowal
ność
miejsce
umieralność miejsce
C50
Sutek
13322
1
5212
1
C51
Srom
419
27
186
32
C52
Pochwa
87
56
67
46
C53
Szyjka macicy
3226
4
1824
6
C54
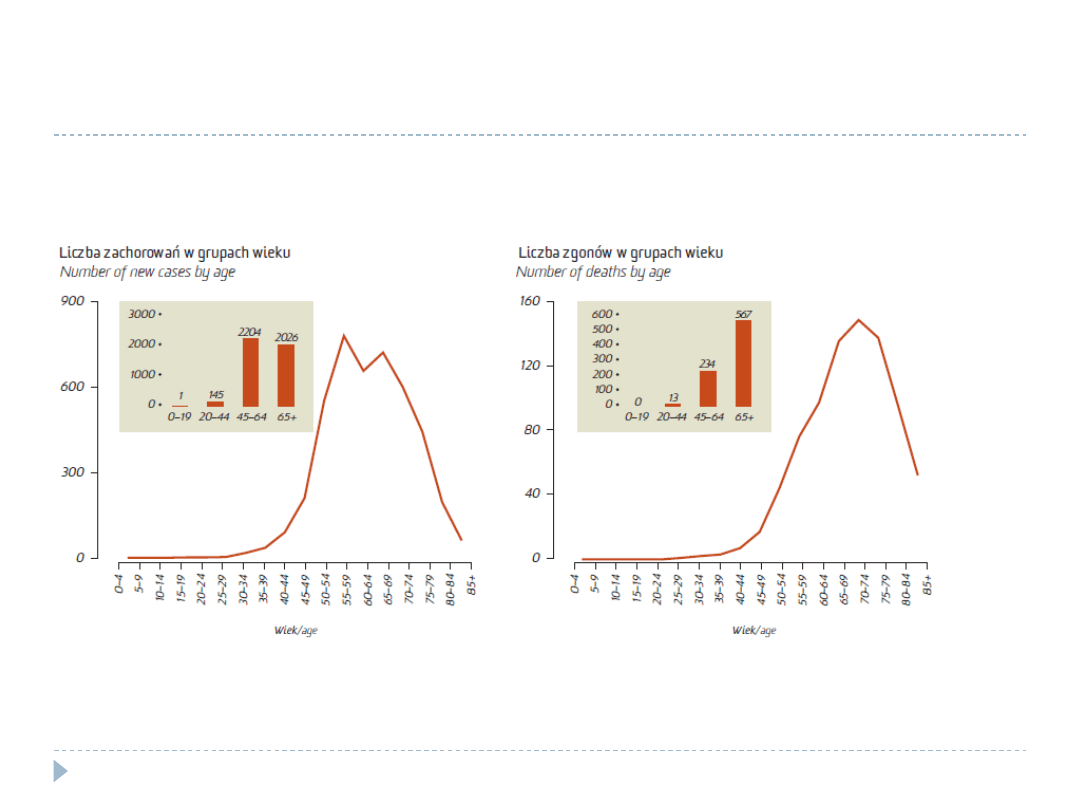
Trzon macicy
4376
3
814
14
C56
Jajnik
3291
6
2390
5
C58
Łożysko
13
80
0
81
Wojciechowska U., Didkowska J., Zatoński W. Nowotwory złośliwe w Polsce w 2006 roku.
VIN- śródnabłonkowa neoplazja sromu
VIN 1
VIN 2
VIN 3
Podział:
Typ zwykły VIN (brodawczakowaty, bazaloidalny, mieszany)
HPV (+) 16
>30 r. ż.
Wieloogniskowy
Typ dobrze zróżnicowany
Starsze
HPV (-)
Jednoogniskowy
Współistnieje z dermatozami (liszaj prosty, twardzinowy, rozrost
płaskonabłonkowy)
VIN
VIN – objawy
Objawy:
Brak lub
Świąd, pieczenie,
Zmiana na sromie (zgrubienie,
hiperpigmentacja)
VIN – diagnostyka i leczenie
Rozpoznanie:
Kolposkopia
Wycinek / biopsja wycinająca
Leczenie:
Operacyjne:
miejscowe wycięcie zmiany,
hemiwulwektomia,
prosta wulwektomia
Destrukcja zmiany (laser, koagulacja – brak danych o
marginesach)
Imiquimod (Aldara) – skąpe dane
Rak sromu - etiopatogeneza
2 typy etiologiczne
I –
młodsze pacjentki
HPV (+)
palenie papierosów,
na podłożu VIN brodawczakowatego lub bazaloidalnego
II –
starsze, HPV (-)
zmiany dystroficzne na sromie
VIN rzadko (dobrze zróżnicowane)
Średni wiek – 65 lat
Histopatologia – najczęściej rak płaskonabłonkowy
Rak sromu – staging (FIGO 2009)
I Nowotwór ograniczony do sromu
IA Zmiana ≤2cm średnicy na sromie lub kroczu i naciekająca podścielisko ≤1,0 mm, bez przerzutów w
węzłach chłonnych
IB Zmiana >2cm średnicy na sromie lub kroczu lub naciekająca podścielisko >1,0 mm, bez przerzutów
w węzłach chłonnych
II Guz jakiejkolwiek wielkości z naciekaniem przylegających struktur (1/3 dolnego odcinka
cewki moczowej, 1/3 dolnej części pochwy lub odbytu), bez przerzutów w węzłach chłonnych
III Guz jakiejkolwiek wielkości z/bez przejścia na przylegające struktury (1/3 dolnego odcinka
cewki moczowej, 1/3 dolnej części pochwy lub odbytu), zajęte węzły chłonne pachwinowo-
udowe
IIIA z przerzutem do 1 węzła chłonnego (≥5mm) lub przerzutami do 1-2 węzłów chłonnych(<5mm)
IIIB z przerzutami do ≥2 węzłów chłonnych (≥5mm) lub przerzutami do ≥3 węzłów chłonnych(<5mm)
IIIC zajęte węzły chłonne z szerzeniem się nacieku poza torebkę węzła
IV Guz nacieka lokalnie pozostałe struktury (2/3 górnego odcinka cewki moczowej, 2/3
górnej części pochwy) lub dający przerzuty odległe
IVA Guz naciekający którąkolwiek ze struktur: górny odcinek cewki moczowej i/lub błona śluzowa
górnej części pochwy, błony śluzowej pęcherza moczowego, błona śluzowa odbytu, lub przechodzący na
kości miednicy, niezmienione lub owrzodzone węzły chłonne pachwinowo-udowe
IVB Guz z odległymi przerzutami włączając węzły chłonne miednicy mniejszej
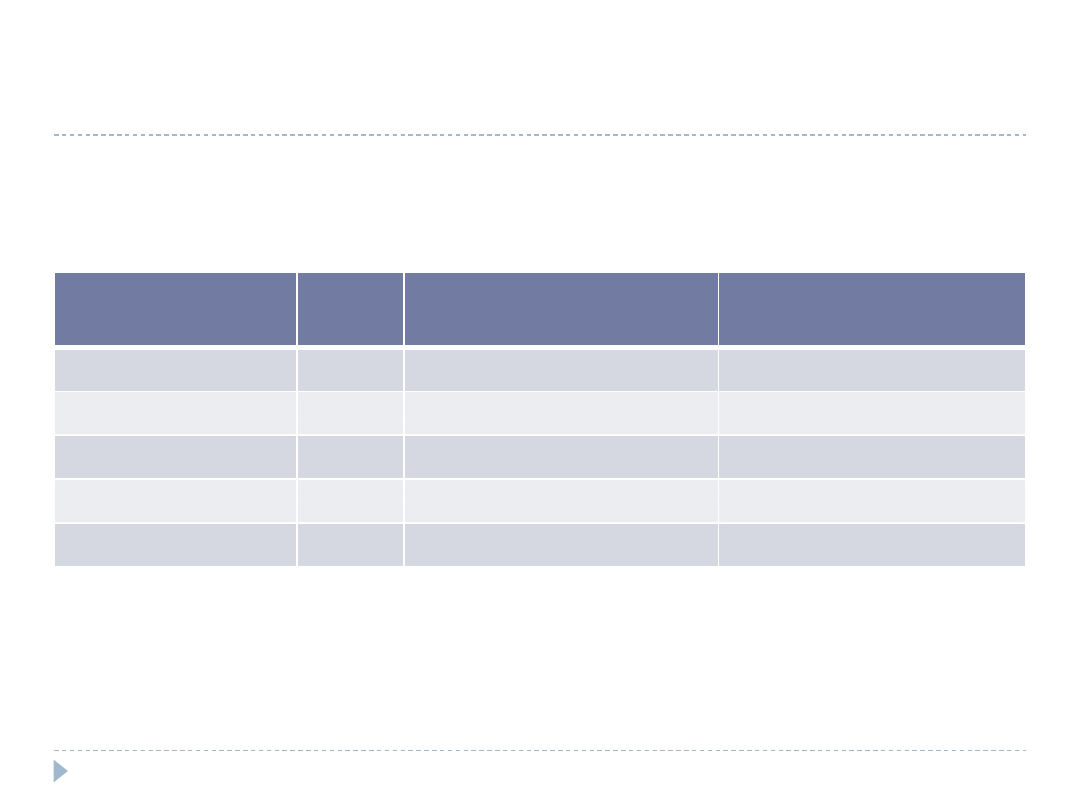
Rak sromu – 5 letnie przeżycia
FIGO
n
Zgony z powodu
choroby
Skorygowane 5-letnie
przeżycie(%)
I
376
36
90.4
II
310
71
77.1
III
238
116
51.3
IV
111
91
18.0
Razem
1,035
314
69.7
Rutledge 1970; Boutselis 1972; Morley,1976; Japeze 1977 ; Benedet 1979; Hacker 1983; Cavanagh 1986
Stan węzłów chłonnych – najważniejszy czynnik rokowniczy

Rak sromu – 5 letnie przeżycia
Stan węzłów chł.
n
5-letnie przeżycia(%)
HR (95% CI)
Negatywne
302
80.7
Reference
1 pozytywny
66
62.9
2.1 (1.2-3.4)
2 pozytywne
43
30.4
6.0 (3.7-9.8)
3 pozytywne
24
19.2
5.3 (3.0-9.5)
4+ pozytywne
62
13.3
2.6 (1.9-3.7)
26th Annual Report on the Results of Treatment in Gynecological Cancer
Rak sromu - leczenie
Leczenie chirurgiczne
Radykalne miejscowe wycięcie
Marginesy in vivo 1 cm
Marginesy w preparacie 8 mm
Hemiwulwektomia
Radykalna wulwektomia
Limfadenektomia biodrowo-udowa (powyżej IA)
Jednostronna (T1, boczna lokalizacja, ujemne węzły ipsilateralne)
Obustronna
Biopsja węzła wartowniczego
Radio(chemio)terapia
Uzupełniająca (nieradykalne marginesy, dodatnie w/chł.)
Samodzielna – radykalna, paliatywna
Rak pochwy
Najczęściej guzy przerzutowe - szukać ogniska
pierwotnego (rak szyjki, trzonu, ale i inne)
Pierwotny rak pochwy
zachorowalność: 2/1000000 kobiet
wiek powyżej 60 lat
Etiologia: infekcja HPV 16,18,42
VAIN 1,2,3
Histologia:
85% rak płaskonabłonkowy
7% rak gruczołowy
1% inne
Rak pochwy - staging
I - ograniczony do ścian pochwy
II - nacieki przypochwia nie dochodzące do ścian
miednicy
III - nacieki dochodzą do ścian miednicy
IV - naciek otaczających narządów i/lub przerzuty odległe
Rak pochwy - leczenie
Leczenie
Radioterapia (brachy- i teleterapia)
Chirurgiczne – rzadko
I st. guz 1/3 górnej pochwy
Rokowanie
I – 40-60% przeżyć 5-letnich
II – 30-40%
III – 20-30%
IV - 0
Wyszukiwarka
Podobne podstrony:
Nowotwory trzonu macicy, Medycyna, PATOMORFOLOGIA, Nowotwory
Nowotwory trzonu macicy 2, Medycyna CMUJ, Onkologia
NOWOTWORY ZŁOŚLIWE TRZONU MACICY EPIDEMIOLOGIA, DIAGNOSTYKA I LECZENIE
Nowotwory złośliwe trzonu macicy – epidemiologia, diagnostyka i leczenie
Rak trzonu macicy- Medigo nowotwory, Fizjoterapia, . fizjoterapia
NOWOTWORY ZŁOŚLIWE TRZONU MACICY EPIDEMIOLOGIA, DIAGNOSTYKA I LECZENIE
Rak trzonu macicy, onkologia
Rak trzonu macicy wyklad
Choroby sromu i pochwy
RAK TRZONU MACICY txt, szkoła, Prezentacje różne
Rak trzonu macicy
Ocena jakości życia u chorych na raka szyjki i trzonu macicy
Rak trzonu macicy
Rak trzonu macicy wyklad
PROFILAKTYKA ŻYWIENIOWA, A NOWOTWÓR SZYJKI MACICY
Rak trzonu macicy 3
więcej podobnych podstron