
467
Streszczenie
Wprowadzenie: spożywanie alkoholu podczas ciąży
może być przyczyną występowania u dzieci alkoho-
lowego zespołu płodowego.
Cel pracy: oceniono cechy kliniczne części twarzo-
wej czaszki, pomiary antropometryczne oraz niepra-
widłowości w obrębie narządu żucia u dzieci nara-
żonych w okresie płodowym na działanie alkoholu.
Materiał i metody: badaniami objęto 33 dzieci z
łódzkich domów dziecka. Analizowano rozwój so-
matyczny, zaburzenia psychiczne i ogólnoustrojowe,
rysy twarzy oraz stan jamy ustnej.
Wyniki: dziewczynki urodziły się średnio w 35,2 a
chłopcy w 38,7 tygodniu ciąży. U 20 dzieci masa
urodzeniowa wynosiła 2500 g lub mniej. Pełnoobja-
wowy płodowy zespół alkoholowy (FAS) stwierdzo-
no u 9 dzieci. U 27 dzieci wskaźnik puw był poniżej
średnich wartości, zaś wada zgryzu występowała u
17 dzieci. Statystycznie znamienna okazała się za-
leżność między nasileniem próchnicy a OHI, termi-
nem porodu a masą urodzeniową oraz masą urodze-
niową a obecną.
Wnioski: u większości dzieci narażonych w okresie
prenatalnym na działanie alkoholu występowały
charakterystyczne dla FAS/ FAE zmiany w rysach
twarzy, opóźnienie rozwoju psychofizycznego oraz
wiele patologii ogólnoustrojowych.
Cechy kliniczne części twarzowej czaszki oraz stan
jamy ustnej dzieci narażonych na działanie alkoholu
etylowego w okresie prenatalnym*
Clinical features of facial part of the cranium and oral cavity
status in children exposed to alcohol in prenatal period
Joanna Szczepańska, Beata Szydłowska-Walendowska,
Beata Lubowiedzka-Gontarek, Elżbieta Pawłowska
Z Zakładu Stomatologii Wieku Rozwojowego Uniwersytetu Medycznego w Łodzi
Kierownik: prof. dr hab. n. med. M. Wochna-Sobańska
Summary
Introduction: Consumption of alcohol during
gestation may result in foetal alcohol syndrome
(FAS).
Aim of the study: To assess clinical craniofacial
features, anthropometric measures, and mastication
abnormalities in children exposed to alcohol during
pregnancy.
Material and methods: The study covered 33 children
living in Lodz children’s homes. Developmental
and anthropometric parameters, psychological
and systemic disturbances, facial features and oral
health status were evaluated.
Results: On average, girls were born in 35.2 and
boys in 38.7 weeks of pregnancy. In twenty children
birth weight was 2500 g or less. Fully symptomatic
FAS was diagnosed in nine children. Caries index
(dmf) was below mean values in twenty-seven
children, with malocclusion observed in seventeen
subjects. The statistically significant relationships
were noticed between the following: dmf and OHI,
term of childbirth and birth weight, birth weight and
the weight at presentation.
Conclusions: Most children exposed to alcohol
during the prenatal time expressed facial features
characteristic of FAS/FAE, experienced delayed
mental and physical development and many systemic
pathologies.
KEYWORDS:
Fetal Alcohol Syndrome, facial part of the cranium,
oral health status
HASŁA INDEKSOWE:
alkoholowy zespół płodowy, część twarzoczaszki,
stan jamy ustnej
*Praca zrealizowana w ramach pracy własnej UM nr 502-12-850.
Czas. Stomatol., 2009, 62, 6, 467-477
© 2009 Polish Dental Society
http://www.czas.stomat.net

468
J. Szczepańska i in.
Czas. Stomatol.,
Wprowadzenie
Według Raportu ŚOZ o stanie zdrowia na
świecie z 2002 roku, alkohol jest trzecim głów-
nym czynnikiem ryzyka, po nikotynie i nadci-
śnieniu tętniczym, obok nadwagi i hipercho-
lesterolemii, zagrażającym zdrowiu w krajach
rozwiniętych, do których zalicza się również
Polskę. Dane uzyskane w latach 2006 – 2007
przez National Survey on Drug Use and Health
(NSDUH) wykazują, że spożycie alkoholu
wśród kobiet w wieku rozrodczym (15-44 lata)
wynosiło dla kobiet w ciąży 11,6%, a dla ma-
tek, które urodziły dziecko w ciągu ostatnich
12 miesięcy 42,1%. Najwyższy odsetek doty-
czył kobiet najmłodszych – w wieku 15-17 lat.
Dane te nie zmieniały się przez kilka ostatnich
lat. Badania wykonane w Polsce wskazują, że
21-30% kobiet ciężarnych spożywa alkohol [1,
5, 7, 20, 22, 23, 25].
Narażenie kobiety w okresie rozrodczym, a
szczególnie podczas ciąży na szkodliwe dzia-
łanie używek (kawa, papierosy, alkohol, nar-
kotyki) może być przyczyną nieodwracalne-
go uszkodzenia płodu. Jones, Smith i wsp. w
1973 roku po raz pierwszy szczegółowo opisa-
li objawy teratogennego wpływu alkoholu na
płód. Obecnie istnieje kilka terminów odno-
szących się do tej jednostki chorobowej takich
jak alkoholowy zespół płodowy (Fetal Alcohol
Syndrom – FAS), poalkoholowy efekt płodo-
wy (Fetal Alcohol Effects – FAE), zespół za-
burzeń poalkoholowych płodu (Fetal Alcohol
Spectrum Disorders – FASD) [5, 9, 11, 15].
Skutkiem działania alkoholu w okresie pre-
natalnym jest szerokie spektrum anomalii
czaszkowo-twarzowych i uszkodzenia mózgu
dziecka, od postaci lekkich do bardzo zaawan-
sowanych. Warunkiem rozpoznania FAS/ FAE
jest pre- i postnatalne opóźnienie wysokości
ciała, deficyt urodzeniowej masy ciała i jej
przyrostu, dysfunkcje ze strony ośrodkowe-
go układu nerwowego oraz dysmorfia twarzy.
Stwierdzenie co najmniej dwóch wyraźnych
cech w budowie części twarzowej czaszki
jest niezbędne do postawienia diagnozy FAS.
Udokumentowanie historii picia alkoholu w
okresie ciąży nie jest obecnie uznawane za wa-
runek konieczny. W przypadku niepełnoobja-
wowego zespołu, przy niespecyficznych zabu-
rzeniach rozwoju i zachowania, lecz braku wy-
raźnych cech zniekształcenia twarzy, stosuje
się termin FAE [5, 7, 9, 11, 13, 15, 21].
U dzieci dotkniętych alkoholowym zespo-
łem płodowym stwierdza się wiele wad wro-
dzonych, tj.: wady sercowo-naczyniowe (29-
-41%), wady układu moczowo-płciowego
(10-46%), anomalie kośćca (19-51%), w tym
zmniejszony obwód głowy. Nieprawidłowości
ze strony ośrodkowego układu nerwowego
obejmują opóźnienie rozwoju psychorucho-
wego (od umiarkowanego do znacznego stop-
nia), dysfunkcje narządów zmysłu tj. zaburze-
nia słuchu, wady wzroku, zaburzenia równo-
wagi, podwyższony próg bólu, zaburzenia ter-
moregulacji. Przyczynami zaburzeń artykula-
cji są z jednej strony uszkodzenia ośrodkowe i
obwodowe słuchu, zaś z drugiej upośledzenie
rozwoju umysłowego oraz wady zębowo-twa-
rzowe. Ponadto u noworodków stwierdza się
opóźnienie rozwoju motorycznego i proble-
my ze ssaniem. Zaburzenia charakterystycz-
ne dla wieku przedszkolnego i szkolnego to
m.in. trudności w uczeniu się, skupieniu uwa-
gi, pamięci przestrzennej, pamięci werbalnej,
integracji czynności wzrokowych i motorycz-
nych, a także brak myślenia abstrakcyjnego,
nadmierna drażliwość i zaburzenia snu [2, 4,
6, 9, 11, 12, 15, 18].
Patomechanizm zatrucia płodu alkoholem
nie jest całkowicie poznany. Wiadomo, że
alkohol łatwo przechodzi przez łożysko, ba-
rierę krew/mózg i do mleka matki. Stąd po
40 do 60 minut od spożycia alkoholu przez

469
2009, 62, 6
Dzieci narażone na prenatalne działanie alkoholu
matkę poziom alkoholu we krwi płodu jest
podobny jak u matki. Stopień uszkodzenia
płodu zależy od wielu zmiennych, takich jak:
czas, częstość i ilość spożywanego alkoholu,
stan zdrowia i odżywiania matki, genetyczna
charakterystyka płodu i kobiety oczekującej
dziecka, szybkość metabolizmu i klirens al-
koholu.
Alkohol powoduje m.in. niedotlenienie,
niedobory hormonalne, hamuje rozmnaża-
nie i różnicowanie się komórek płodowych.
Niedorozwój fizyczny jest wynikiem upośle-
dzonego przez alkohol transportu glukozy
przez łożysko. Płód ma niedojrzałą wątro-
bę i ograniczone zdolności metabolizmu al-
koholu. Dlatego wiele rozwijających się or-
ganów jest narażonych na jego ekspozycję,
a szczególnie mózg, który kształtuje się od
pierwszego trymestru ciąży. Alkohol powo-
duje obumieranie komórek nerwowych i nie-
właściwe różnicowanie się neuronów [11, 13,
21]. Badania Olney i wsp. [16] wykazały, że
etanol wywołuje apoptotyczną neurodegene-
rację rozwijającego się mózgu, zmniejszenie
jego masy, zaś w konsekwencji zaburzenia
neurobehawioralne.
Z różnych danych wynika, że częstość wy-
stępowania FAS w Stanach Zjednoczonych
wynosi 0,2-10 na 1000 żywych urodzeń, w
pozostałych krajach rozwiniętych 0,97, zaś
w Europie 1,7-3,3. Liczba przypadków FAE/
FASD jest przypuszczalnie trzykrotnie więk-
sza. W Polsce skala tego zjawiska nie jest zna-
na [7, 9, 15, 21, 22].
Cel pracy
Celem badań była ocena cech klinicznych
części twarzowej czaszki, pomiarów antropo-
metrycznych oraz nieprawidłowości w obrębie
narządu żucia u dzieci narażonych w okresie
płodowym na działanie alkoholu.
Materiał i metody
Badaniami objęto 33 dzieci (17 dziewczy-
nek i 16 chłopców) w wieku od 6 miesiąca ży-
cia do 10 roku życia, które znajdowały się pod
opieką łódzkich domów małego dziecka. Do
badań zakwalifikowano dzieci, których matki,
jak wynikało z wywiadu, spożywały podczas
ciąży alkohol. Na podstawie opracowanej an-
kiety od wychowawców lub prawnych opie-
kunów dzieci uzyskano następujące informa-
cje: wiek, urodzeniowa masa i wysokość ciała,
Apgar, obecna masa, wysokość ciała oraz wy-
kształcenie matki i ojca. Obwód głowy mie-
rzono centymetrem, określając maksymalny
wymiar horyzontalny na poziomie punktu gla-
bella powyżej łuków brwiowych. Następnie
pomiary antropometryczne odniesiono do sia-
tek centylowych masy, wysokości ciała i ob-
wodu głowy oraz wskaźnika BMI (ang. Body
Mass Index) opracowanych przez Palczewską
i Niedźwiecką z Instytutu Matki i Dziecka w
roku 1999 r. z uzupełnieniami w 2001 i 2007
roku [17]. Dane te uzyskano na podstawie ba-
dań przekrojowych, obejmujących ponad 6000
dzieci z Warszawy w wieku od pierwszego
miesiąca życia do 18 lat [10,17].
Długość szczelin powiekowych i odległość
między wewnętrznymi kątami oczu mierzo-
no za pomocą przeźroczystej linijki i porów-
nywano z siatkami centylowymi zamieszczo-
nymi w podręczniku autorów Hall i wsp. [8].
Stopień wygładzenia rynienki podnosowej i
szerokość wargi górnej oceniano zgodnie z
kryteriami Ashley i Clarren [9] przyjmując, że
wartość 5 i 6 jest charakterystyczna dla FAS.
Ponadto badaniem klinicznym rysów twarzy
oceniono występowanie: wąskiego, płaskiego
czoła, opadania powiek, fałdów mongolskich
(zmarszczki nakątnej), zeza, małego zadartego
nosa, tyłożuchwia, mikrożuchwia, deformacji
uszu, rozszczepu warg i podniebienia.

470
J. Szczepańska i in.
Czas. Stomatol.,
Na podstawie wywiadu z opiekunami uzy-
skano dane dotyczące występowania chorób
lub nieprawidłowości najczęściej opisywanych
w tym zespole, a także rozwoju psychicznego
dziecka. Obserwując powyższe cechy psycho-
fizyczne wykonano analizę pod kątem wystę-
powania FAS lub FAE u dzieci. Alkoholowy
Zespół Płodowy (FAS) rozpoznawano wów-
czas kiedy były spełnione następujące kryteria:
przynajmniej dwie charakterystyczne cechy w
rysach twarzy, opóźnienie rozwoju somatycz-
nego i objawy uszkodzenia OUN.
Badaniem stomatologicznym oceniano stan
uzębienia (puw, PUW) i higieny jamy ust-
nej (OHI), zmiany na błonie śluzowej jamy
ustnej, występowanie wad zgryzu oraz nie-
prawidłowości zębowe. Wyniki badań podda-
no analizie statystycznej za pomocą testów:
Fishera, Manna-Whitney’a, współczynnik ko-
relacji rang Spearmana.
Projekt badań został
zatwierdzony przez Komisję Bioetyki UM – nr
uchwały RNN/66/08/KE.
Wyniki
Z informacji dotyczących rodziców, poza
faktem spożywania przez kobiety w czasie
ciąży alkoholu, zgromadzono dane dotyczą-
ce poziomu edukacji matki i ojca. Spośród
66 rodziców badanych dzieci 9 miało wy-
kształcenie średnie a pozostali podstawowe
i zawodowe.
Dziewczynki urodziły się średnio w 35,2 a
chłopcy w 38,7 tygodniu ciąży – różnica sta-
tystycznie znamienna (p = 0,03). Masa uro-
dzeniowa dziewczynek wyniosła od 950 g
do 3800 g (średnio 2326 g), a średnia Apgar
8,18. W grupie chłopców 1430-3900 g (śred-
nio 2482 g), średnia Apgar 8,38. U 20 dzieci
masa urodzeniowa wynosiła 2500 g lub mniej.
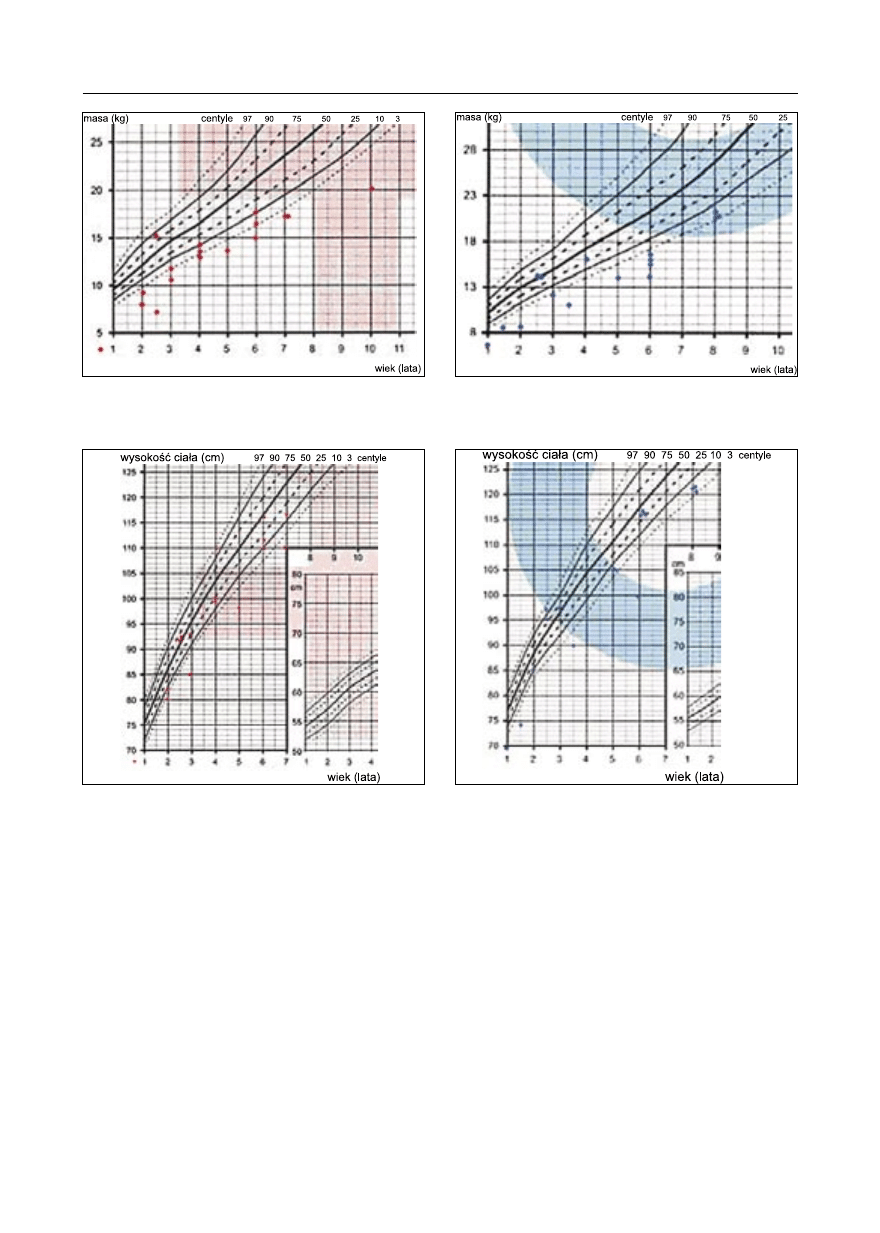
Analizując masę ciała w chwili badania dzie-
ci do siatek centylowych okazało się, że z wy-
jątkiem 3 dziewczynek i 3 chłopców odpowia-
dała ona dziesiątemu centylowi lub poniżej
(ryc. 1 i 2). Średnia urodzeniowa wysokości
ciała dziewczynek wynosiła 47,9 cm a chłop-
ców 44,8 cm (ryc. 3, 4). Średnia urodzeniowa
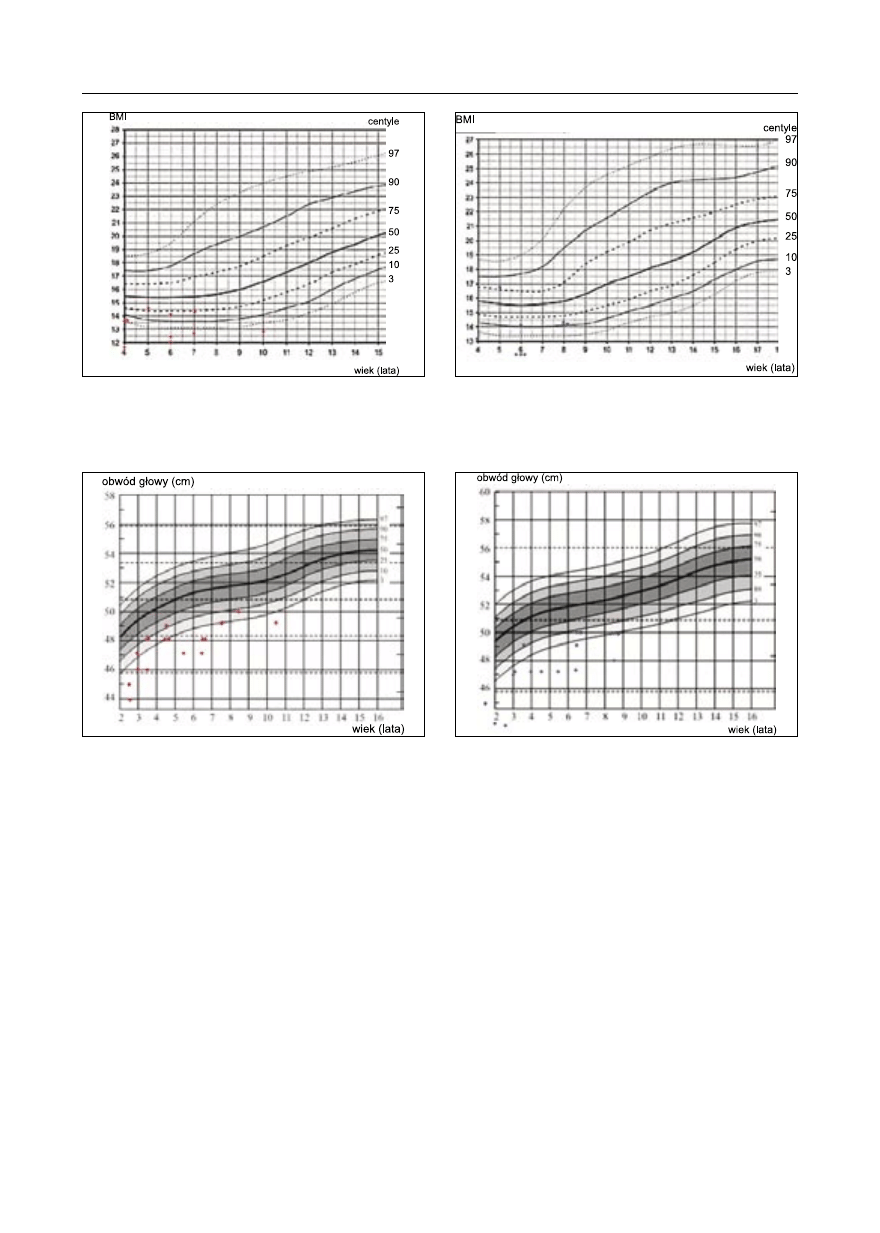
wartość wskaźnika masy ciała (BMI) wynosi-
ła 11,84 (dziewczynki BMI
1
= 10,31, chłopcy
BMI
1
= 13,46). Wartości BMI
2
(w chwili ba-
dania) wykazały, że oprócz 1 chłopca u pozo-
stałych dzieci powyżej 4 roku życia wskaźnik
ten był na poziomie 25 centyla lub niższym
(ryc. 5, 6). U 30 badanych obwód głowy był
poniżej 10 centyla (ryc. 7, 8).
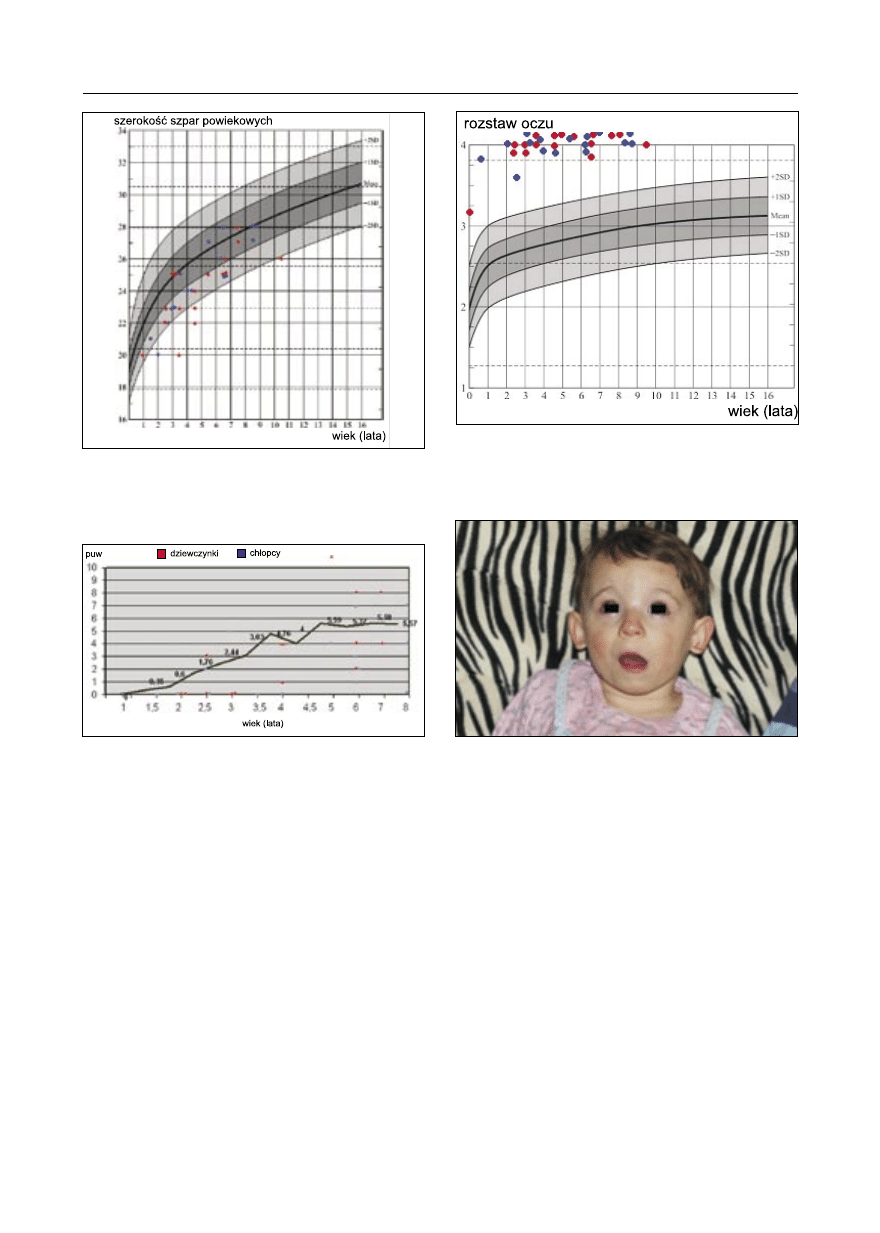
Szerokość szczelin powiekowych była
znacznie zmniejszona u 5 dzieci (-2 SD -od-
chylenia standardowe) a u 16 pacjentów
znajdowała się w zakresie -1-2 SD (ryc. 9).
Analiza rozstawu oczu wykazała, że u wszyst-
kich dzieci odległość między wewnętrznymi
kątami oczu była większa od średniej o dwa
odchylenia standardowe (ryc. 10). Ponadto
zwrócono uwagę na następujące cechy w ry-
sach twarzy: długą, wąską wargę górną u 29
dzieci, wąskie, płaskie czoło u 28, słabo roz-
winiętą rynienkę podnosową u 27, mały za-
darty nos u 26, zez lub inne zaburzenia wzro-
ku u 10 dzieci.
U dziewczynek odnotowano m.in. takie
zaburzenia ogólnoustrojowe jak: opóźniony
rozwój ruchowy, zaburzenia wzroku, słuchu
i mowy, wady serca i zapalenie mięśnia ser-
cowego, alergia, niedrożność jelit, częste in-
fekcje dróg moczowych i zaburzenia układu
moczowego, drżenie rąk i ciała, padaczka,
porażenie mózgowe, zez, trudności w zapa-
miętywaniu. U chłopców natomiast występo-
wały: opóźnienie siadania, chodzenia i mó-
wienia, wady serca, drżenie rąk i ciała, pa-
daczka, infekcje dróg oddechowych, alergia,
przepukliny, zaburzenie pamięci, niedosłuch,
krótkowzroczność, zez, zniekształcenia mał-
żowin usznych. Wady serca występowały u 6
471
2009, 62, 6
Dzieci narażone na prenatalne działanie alkoholu
dzieci, zaś rozszczep wargi i podniebienia u
dwojga. Więcej niż jedną z charakterystycz-
nych dla alkoholowego zespołu płodowego
(FAS) cech twarzy zaobserwowano u 25 dzie-
ci. Opóźniony rozwój somatyczny zanotowa-
no u 14 dziewczynek i 13 chłopców. Objawy
uszkodzenia ośrodkowego układu nerwowe-
go były rozpoznane u 6 dziewczynek i 8
chłopców. Biorąc pod uwagę trzy główne gru-
py kryteriów, pełnoobjawowy płodowy ze-
spół alkoholowy (FAS) manifestowało 9 dzie-
ci. U pozostałych dzieci występował niepełny
zespół poalkoholowy (FAE).
Intensywność próchnicy u badanych dzie-
ci odniesiono do odpowiednich grup wie-
kowych na podstawie danych z piśmiennic-
twa [3, 14, 19, 24]. Analiza puw wykazała,
że spośród 29 dzieci u 27 wskaźnik puw był
poniżej średnich wartości, z czego u dziesię-
ciorga puw = 0 (ryc.11). Tylko u trojga dzieci
zanotowano próchnicę w zębach stałych – u
dwojga dzieci PUW było równe 1, a u jed-
Ryc. 1. Fragment siatki centylowej masy ciała dziew-
czynek w chwili badania.
Ryc. 2. Fragment siatki centylowej masy ciała chłop-
ców w chwili badania.
Ryc. 4. Fragment siatki centylowej wysokości ciała
chłopców w chwili badania.
Ryc. 3. Fragment siatki centylowej wysokości ciała
dziewczynek w chwili badania.
472
J. Szczepańska i in.
Czas. Stomatol.,
nego dziecka wynosiło 4. Wskaźnik leczenia
próchnicy dla dzieci do 5 roku życia wynosił
0,03 a dla pozostałych 0,06. Dla całej grupy
średni wskaźnik OHI = DI kształtował się na
poziomie 0,36 i był wyższy u dziewczynek
(0,43) niż u chłopców (0,29). Oceniając stan
przyzębia stwierdzono krwawienie warg u 4,
krwawienie z dziąseł u 5 oraz zaczerwienie-
nie języka lub błony śluzowej u 6 badanych.
U 16 dzieci rozpoznano tyłozgryz, zaś u jed-
nego wadę doprzednią.
Statystycznie znamienna okazała się za-
leżność między nasileniem próchnicy a OHI
(p=0000), terminem porodu a masą urodze-
niową (p=0000) oraz masą urodzeniową a
obecną (p= 0,019). Natomiast nie zanotowano
istotnego statystycznie związku między PUW
(puw) a: masą urodzeniową, terminem porodu,
liczbą punktów w skali Apgar.
Dziewczynkę w wieku 2,5 lat, której masa
urodzeniowa wynosiła 2400 g, Apgar = 8,
BMI
1
= 12,6 zilustrowano na ryc. 12. U tego
dziecka rozpoznano wadę serca (otwór w prze-
grodzie międzyprzedsionkowej), zaburzenia
wzroku i słuchu oraz stwierdzono drżenie rąk
i ciała. W chwili badania dziecko ważyło 7
Ryc. 5. Fragment siatki centylowej wskaźnika
względnej masy ciała (BMI
2
) dziewczynek powyżej
4 roku życia w chwili badania.
Ryc. 6. Fragment siatki centylowej wskaźnika
względnej masy ciała (BMI
2
) chłopców powyżej 4
roku życia w chwili badania.
Ryc. 7. Fragment siatki centylowej obwodu głowy
dziewczynek powyżej 2 roku życia w chwili bada-
nia.
Ryc. 8. Fragment siatki centylowej obwodu głowy
chłopców powyżej 2 roku życia w chwili badania.
473
2009, 62, 6
Dzieci narażone na prenatalne działanie alkoholu
kg, BMI
2
= 8,2. W wieku 3 lat obwód głowy
dziewczynki był poniżej 3 centyli, a szerokość
szpar ocznych była w normie, chociaż oczy
były szeroko rozstawione.
Omówienie wyników i dyskusja
Od lat siedemdziesiątych XX w. wykony-
wano coraz więcej badań dotyczących uży-
wek stosowanych przez kobiety ciężarne, ich
wpływu na rozwój płodu oraz stan zdrowia
dziecka po urodzeniu [9, 11, 15]. Badania tej
grupy dzieci są niezmiernie trudne ze względu
na ograniczoną do nich dostępność oraz budzą
obawę przed stygmatyzacją matki. Jeśli dzie-
ci te znajdą się w zakładach opieki społecz-
nej to najczęściej nie ma możliwości zebrania
dokładnego wywiadu dotyczącego przeszłości
dziecka i biologicznej rodziny. Stąd są nikłe
szanse zanalizowania stosowanych w ciąży
używek, takich jak alkohol, nikotyna, kawa i
skorelowania ich działania pod względem ilo-
ściowym i jakościowym z obecnym stanem
ogólnym dziecka [11].
U dzieci z FAS/FAE występują charaktery-
Ryc. 10. Fragment siatki centylowej rozstawu oczu
u obydwu płci.
Ryc. 9. Fragment siatki centylowej szerokości szpar
powiekowych obydwu płci. jb
Ryc. 11.Intensywność próchnicy (puw) u badanych
dzieci w stosunku do danych dzieci polskich.
Ryc. 12. Pacjentka lat 2,5 z alkoholowym zespołem
płodowym.

474
J. Szczepańska i in.
Czas. Stomatol.,
styczne cechy w rysach twarzy oraz budowie
części twarzowej czaszki, które z wywiadem
w kierunku prenatalnego narażenia na alkohol
mogą świadczyć o występowaniu tego zespo-
łu. Oprócz pewnych patologii zagrażających
życiu lub znacznie utrudniających codzienne
funkcjonowanie występują różnego typu tzw.
mniejsze anomalie. Są to deformacje dotyczą-
ce twarzy i uzębienia, które stwierdzono u oko-
ło 45% dzieci [15]. Przykładem jest zmarszcz-
ka nakątna, która jest obecna w kilku zespo-
łach wad wrodzonych, zwłaszcza w zespole
Downa, zespole Williamsa, zespole kociego
krzyku, u wcześniaków, a także w alkoholo-
wym zespole płodowym. Wskutek występo-
wania zmarszczki nakątnej następuje skróce-
nie szpary powiekowej, co sprawia wrażenie
szerokiej nasady nosa. Cecha ta może świad-
czyć o zahamowaniu wzrostu środkowego pię-
tra twarzy [9].
Kvigne i wsp. [13] zbadali 43 dzieci indiań-
skich w USA z pełnym zespołem poalkoho-
lowym (FAS-c) i porównali z grupą 35 dzie-
ci z niepełnym zespołem (FAS-in) oraz gru-
pą kontrolną. Średni termin porodu dzieci z
FAS-c, FAS-in oraz w grupie kontrolnej wy-
niósł: 38,5; 38,0 i 39,4 tyg. Wartości te były
wyższe w porównaniu z opisanymi w obec-
nym badaniu (średnia 36,7 tyg.). Przeciętna
masa urodzeniowa dzieci z FAS-c wynosiła
2686 g, a dla FAS-in 2923 g. W obecnym ba-
daniu średnia urodzeniowa masa ciała bada-
nych dzieci była także niższa i wynosiła 2401
g. Podobna sytuacja dotyczyła urodzeniowej
wysokości ciała. Średni Apgar wśród obecnie
badanych dzieci miał również niższą wartość
(8,27 pkt.) w porównaniu do dzieci z USA
(8,55 pkt.). W badaniach amerykańskich od-
setek dzieci z deficytem rozwoju poniżej 10
centyla wynosił dla masy ciała 81,0%, dla
wysokości ciała 78,6%, zaś dla obwodu gło-
wy 85,4%.
Oceniając uzyskane w niniejszej pracy wy-
niki stwierdzono, że w chwili badania na po-
ziomie 10 centyla lub poniżej była masa ciała
u 26 dzieci, wysokość ciała u 18, BMI u 17,
zaś obwód głowy u 30 dzieci. Wskaźnik BMI
zmienia się z wiekiem, stąd mediana BMI przy
urodzeniu wynosi 13 kg/m
2
, w 1 r.ż. 17 kg/m
2
a w 6 r.ż. 15,5 kg/m
2
. W obecnym badaniu
średnia wartość urodzeniowa BMI wszystkich
dzieci (11,84) i dziewczynek (10,31) była niż-
sza od prawidłowej, zaś chłopców była w gra-
nicach normy (13,46). Wartość BMI dzieci 6-
-letnich była niska (12,8).
Wśród autorów zajmujących się badaniem
dzieci dotkniętych płodowym zespołem alko-
holowym nie ma zgodności dotyczącej wy-
ników pomiarów antropometrycznych. Jedni
uważają, że u dzieci z FAS nie występuje
kompensacyjny wzrost dotyczący wysokości i
masy ciała w okresie postnatalnym. Inni twier-
dzą, że w pewnych okolicznościach wyrówny-
wanie niedoborów ma miejsce w późniejszych
latach życia dziecka. Dotyczy to w szczegól-
ności masy ciała, nie zaś wysokości. Inni ba-
dacze uważają, że wiek kostny u dzieci z FAS
jest zwykle w normie [9, 15]. Z badań Naidoo
i wsp. [15] wynika, że niska wartość stosunku
masy ciała do wieku dzieci z FAS świadczy o
znacznym niedożywieniu w krótkim okresie,
natomiast niskie proporcje wysokości ciała do
wieku dziecka odzwierciedlają długofalowy
proces złych warunków zdrowotnych.
W zbadanej przez nas grupie dzieci zauwa-
żono istotny statystycznie związek między uro-
dzeniową masą ciała poniżej 2600g, a obecną
niską masą ciała, która u 20 dzieci była na po-
ziomie 10 centyla lub poniżej.
Kompleksowymi badaniami antropome-
trycznymi i stomatologicznymi objęto dzieci
z Wellington (RPA – średnia wieku 8,9 lat),
z rozpoznanym alkoholowym zespołem pło-
dowym. Obniżenie wysokości ciała odnoto-

475
2009, 62, 6
Dzieci narażone na prenatalne działanie alkoholu
wano u 42% dzieci z FAS. W porównaniu do
grupy kontrolnej, urodzeniowa i osiągnięta
w następnych latach wysokość i masa ciała
oraz obwód głowy dzieci z FAS były istotnie
statystycznie mniejsze niż u dzieci zdrowych.
Równocześnie u dzieci ze stwierdzonym FAS
zaobserwowano znamiennie więcej anomalii
zębowo-twarzowych i zniekształceń w ob-
rębie stawów ręki. W obydwu grupach czę-
stość występowania płytki nazębnej, krwa-
wienia z dziąseł, zaburzeń mineralizacyjnych
szkliwa i innych patologii uzębienia była po-
dobna. Badane grupy także nie różniły się
między sobą pod względem obecności zmian
na błonie śluzowej jamy ustnej, z których
najczęściej występowały ropnie pochodze-
nia próchnicowego lub urazowego, zapale-
nia opryszczkowe i aftowe oraz zapalenia ką-
tów ust. Również średnie wartości wskaźni-
ków dmft i DMFT nie różniły się statystycz-
nie znamiennie między grupami. Natomiast
wśród dzieci z FAS częściej niż w grupie kon-
trolnej obserwowano takie zaburzenia zgry-
zowe jak stłoczenia zębów siecznych, tyło-
zgryz i zgryz otwarty. Opóźnione wyrzynanie
zębów stałych u dzieci z FAS może tłumaczyć
niższe średnie wskaźniki PUW niż w grupie
kontrolnej [15].
W obecnie badanej grupie dzieci stwierdzo-
no dobry stan higieny jamy ustnej i przyzębia.
U 27 spośród 33 dzieci występowały niższe
wartości wskaźnika intensywności próchni-
cy niż średnie w populacji. Z kolei wskaźnik
leczenia próchnicy był bardzo niski. Żadne
dziecko nie było objęte leczeniem ortodon-
tycznym.
U dzieci dotkniętych FAS obserwuje się ob-
niżenie sprawności intelektualnej i zaburzenia
zachowania. Picie alkoholu przez kobietę, któ-
ra spodziewa się dziecka wpływa negatywnie
zarówno na jego rozwój psychosomatyczny w
okresie wczesnego dzieciństwa, jak i powo-
duje nieodwracalne zaburzenia w organizmie
utrzymujące się przez całe życie. Odległymi
następstwami FAS mogą być: trudności w na-
wiązaniu związków interpersonalnych, zacho-
wania aspołeczne, konflikty z prawem, nad-
używanie alkoholu, czy narkotyków, przestęp-
czość, bezdomność [5, 11].
Raport NSDUH z 2008 roku stwierdza, że
częściej w czasie ciąży spożywały alkohol
kobiety rasy białej, z wyższym poziomem
edukacji i wyższymi dochodami niż pozo-
stałe grupy. Jednak kobiety z wyższym wy-
kształceniem spożywały dziennie mniej alko-
holu, niż te z niższym poziomem edukacji. W
ostatecznych wnioskach autorzy raportu, ze
względu na brak określenia dawki alkoholu
bezpiecznej dla płodu oraz noworodka zale-
cają abstynencję w czasie ciąży i karmienia.
To przesłanie jest szczególnie kierowane do
najmłodszych matek, ponieważ one najczę-
ściej i w największych ilościach spożywały
alkohol [7, 23].
Podsumowanie
Badanie podmiotowe, antropometryczne i
kliniczne dzieci narażonych w życiu płodo-
wym na działanie alkoholu wykazały, że u
większości z nich występowały charaktery-
styczne dla FAS/ FAE zmiany w rysach twa-
rzy, opóźnienie rozwoju psychofizycznego
oraz wiele zaburzeń ogólnoustrojowych (dys-
funkcje narządów zmysłu, wady serca, zabu-
rzenia układu moczowego, drżenie rąk i ciała,
padaczka).
Piśmiennictwo
1. Boguradzka A, Tarnowski W, Mazurczak-
Pluta T: Występowanie refleksu żołądkowo-
-przełykowego u osób nadużywających alko-
holu. Pol Merk Lek 2006, XXI, 121: 99-104.

476
J. Szczepańska i in.
Czas. Stomatol.,
2. Church M W, Abel E L: Fetal alcohol syn-
drome. Hearing, speech, language, and vesti-
bular disorders. Obstet Gynecol Clin North
Am 1998, 25, 1: 85-97.
3. Ciesielska M, Kaczmarczyk-Stachowska A,
Wapińska H, Fijał D, Gawrzewska B: Stan
uzębienia dzieci sześciu– i siedmioletnich
zamieszkałych na terenie województwa kra-
kowskiego. Czas Stomatol 1997, 50, 8: 548-
-555.
4. Cohen-Kerem R, Bar-Oz B, Nulman I,
Papaioannou V A, Koren G: Hearing in chil-
dren with fetal alcohol spectrum disorder
(FASD). Can J Clin Pharmacol 2007, 14, 3:
307-312.
5. Coles C D: FASD and behavioral disorders
in context: understanding behavior alcohol-
affected children. Building State Systems.
Annual Meeting, San Antonio, Texas, 2005.
6. Coles C D, Platzman K A, Raskind-Hood C
L, Brown R T, Falek A, Smith I E: A compari-
son of children affected by prenatal alcohol
exposure and attention deficit, hyperactivity
disorder. Alcoholism: Clin Experimen Res
1997, 21, 1: 150-161.
7. Eustace L W, Kang D-H, Coombs D: Fetal al-
cohol syndrome: a growing concern for health
care professionals. J Obstet Gynecol Neontal
Nurs 2003, 32: 215-221.
8. Hall J G, Allanson J E, Gripp K W, Slavotinek
A M: Handbook of Physical Measurements.
Oxford 2007.
9. Hoyme H E, May P A, Kalberq W A,
Kodituwakku P, Gossage J P, Trujillo P M,
Buckley D G, Miller J H, Aragon A S, Khaole
N, Viljoen D L, Jones K L, Robinson L K: A
practical clinical approach to diagnosis of fe-
tal alcohol spectrum disorders: clarification
of the 1996 Institute of Medicine Criteria.
Pediatrics 2005, 115, 1: 39-47.
10. Jodkowska M, Woynarowska B, Oblacińska
A: Test Przesiewowy do wykrywania zabu-
rzeń w rozwoju fizycznym u dzieci i mło-
dzieży w wieku szkolnym. Instytut Matki i
Dziecka, Warszawa 2007.
11. Kaimal S, Collier D J, Myers S L, Rhodus N
L: Understanding and managing fetal alcohol
syndrome in the dental office children with
FAS pose a challenge to dentists in every fac-
et of office practice. J Minnesota Dent Assocc
2004, 3, 1: 13-22.
12. Kalberg W O, Buckley D: Educational plan-
ning for children with fetal alcohol syndrome.
Ann Ist Super Sanità 2006, 42, 1: 58-66.
13. Kvigne V L, Leonardson G R, Neff-Smith M,
Brock E: Characteristics of children who have
full or incomplete fetal alcohol syndrome. J
Pediatr 2004, 145: 635-640.
14. Mielnik-Błaszczak M, Krawczyk D, Pels E,
Pałczyński Z, Kisiel W: Evaluation of stoma-
tological Leeds of 8-year-old children con-
nected with premarure lloss of deciduous te-
eth. Ann UMCS Sect 2004, 59, 1: 80-83.
15. Naidoo S, Chikte U, Laubscher R, Lombard
C: Fetal Alcohol Syndrome: anthropometric
and oral health status. J Contemp Dent Pract
2005, 6, 4: 101-115.
16. Olney J W, Wozniak D F, Farber N B, Jevtovic-
Todorvic V, Bittigau P, Ikonomidou C: The
enigma of fetal alcohol neurotoxicity. Ann
Med 2002, 34: 109-119.
17. Palczewska I, Niedźwiecka Z: Wskaźniki roz-
woju somatycznego dzieci i młodzieży war-
szawskiej. Med Wieku Rozw 2002: 2 (supl.
I).
18. Pensiero S, Manna F, Michieletto P, Perissutti
P: Cleft palate and keratoconus in a child af-
fected by Fetal Alcohol Syndrome: An ac-
cidental association? Cleft Pal-Craniofac J
2007, 44, 1: 95-97.
19. Proc P: Próchnica uzębienia mlecznego u
dzieci do lat 5 w świetle badań socjologicz-
nych, epidemiologicznych i klinicznych.
Praca doktorska, UM Łódź, 2004.
20. Rodgers A: Najważniejsze zagrożenia w uję-
ciu ilościowym w raporcie o stanie zdro-
wia 2002. Analiza zagrożeń, promocja zdro-
wia. Red. Cianciara D. Państwowa Agencja
Rozwiązywania Problemów Alkoholowych,
Warszawa 2003: 81-102.
21. Shankar K, Ronis M J J, Badger T M: Effects

477
2009, 62, 6
Dzieci narażone na prenatalne działanie alkoholu
of pregnancy and nutritional status on alcohol
metabolism. Alcohol Res Health 2007, 30, 1:
55-59.
22. Szychta W, Skoczylas M, Laudański T:
Spożywanie alkoholu i palenie tytoniu przez
kobiety w ciąży– przegląd badań. Perinatol
Neonatol Ginekol 2008, 1, 4: 309-313.
23. The NSDUH Report, 2008. Alcohol use
among pregnant women and recent mothers:
2002 to 2007. Substance Abuse and Mental
Health Services Administration (SAMHSA)
Rockville 2008.
24. Wierzbicka M: Stan zdrowia jamy ustnej oraz
potrzeby profilaktyczno-lecznicze dzieci w
wieku 6 i 12 lat w Polsce, w pierwszych la-
tach procesu integracji europejskiej (monito-
ring), Warszawa 2005.
25. WHO. Raport o stanie zdrowia ludności świa-
ta, 2002. Analiza zagrożeń, promocja zdro-
wia. Geneva 2002.
Otrzymano: dnia 3.IV.2009 r.
Adres autorów: 92-213 Łódź, ul. Pomorska 251
Tel.: 042 6757516
e-mail: joanna.szczepanska@umed.lodz.pl
Wyszukiwarka
Podobne podstrony:
zlamania czesci twarzowej czaszki
URAZY ŚRODKOWEGO PIĘTRA CZĘŚCI TWARZOWEJ CZASZKI
Torbiele części twarzowej czaszki
Wpływ radioterapii na stan jamy ustnej i gardła
bulimia i jej wpływ na stan jamy ustnej
kolczykowanie a stan jamy ustnej
Wpływ radioterapii na stan jamy ustnej i gardła
HIGIENA JAMY USTNEJ DZIECI W WIEKU OD 3 DO 5 LAT
Stymulacja czuciowa twarzy i jamy ustnej u dzieci z mózgowym porażeniem, terapia pedagogiczna
Higiena jamy ustnej u dzieci w wieku 0 2lata
Informacja o stanie jamy ustnej u dzieci
HIGIENA JAMY USTNEJ DZIECI W WIEKU OD 3 DO 5 LAT
Instruktaż prawidłowej higieny jamy ustnej u dzieci i młodzieży
Higiena jamy ustnej u dzieci od 2 5lat
HIGIENA JAMY USTNEJ DZIECI W WIEKU OD 3 DO 5 LAT
Zapalenia jamy ustnej u dzieci
Higiena jamy ustnej u dzieci w wieku 0 2lata
więcej podobnych podstron