
PREWENCJA I REHABILITACJA 1/2004
1
W
spotkaniu, które miało miejsce w Inspekto-
racie Praga-Północ Zakładu Ubezpieczeń
Społecznych, uczestniczyli przedstawiciele: De-
partamentu Zdrowia Publicznego w Ministerstwie
Zdrowia, Departamentu Warunków Pracy w Mini-
sterstwie Gospodarki, Pracy i Polityki Społecznej,
Departamentu Higieny Środowiska w Głównym In-
spektoracie Sanitarnym, Zakładu Ubezpieczeń Spo-
łecznych, Rady Ochrony Pracy przy Sejmie RP, Za-
kładu Epidemiologii Państwowego Zakładu Higieny,
Niezależnego Samorządnego Związku Zawodowego
„Solidarność”, Centralnego Instytutu Ochrony Pracy
– Państwowego Instytutu Badawczego oraz Szkoły
Zdrowia Publicznego Instytutu Medycyny Pracy.
Dyskusji przewodniczył dyrektor Szkoły Zdrowia
Publicznego Instytutu Medycyny Pracy w Łodzi,
dr Jan Nosko.
Cele i zakres Narodowego Forum Zdrowia Pra-
cujących przedstawił prof. dr hab. med. Bogusław
Barański. W swoim wystąpieniu zaznaczył, iż pod-
stawowym założeniem NFZP jest umożliwienie m.in.
pracodawcom, pracownikom oraz instytucjom pu-
blicznym wspólnych dyskusji o celach, zasadach, me-
chanizmach, kosztach i skuteczności – związanego
z miejscem pracy – systemu zarządzania determinan-
tami zdrowia w miejscu pracy. Służyć temu ma seria
konferencji i seminariów na szczeblach krajowym,
regionalnym i gminnym.
Zdaniem prof. B. Barańskiego uzasadnieniem dla
przygotowania Narodowego Forum Zdrowia Pracu-
jących są m.in. wciąż niezbyt dobre wskaźniki zdro-
wia osób w wieku produkcyjnym, w porównaniu do
krajów Unii Europejskiej, wysoka liczba rent z tytułu
niezdolności do pracy, które stanowią duże obcią-
żenie finansowe dla państwa i społeczeństwa oraz
wyższe niż w Unii wskaźniki umieralności na choroby
związane z pracą, np. choroby układu krążenia. Na
potrzebę zorganizowania Narodowego Forum Zdro-
wia Pracujących wskazuje także brak integralnego
systemu ochrony i promocji zdrowia, spowodowany
dużą liczbą odrębnie działających firm zajmujących
się bezpieczeństwem i zdrowiem w pracy. Nie sprzyja
to koordynacji działań na poziomie przedsiębiorstwa.
W takiej sytuacji odpowiedzialność jest przenoszona
na pracodawcę, co nie zdaje egzaminu w przypadku
firm małych. Rozwiązaniem staje się nowe podejście do
problemu ochrony i promocji zdrowia oraz bezpieczeń-
stwa w miejscu pracy. W celu podniesienia efektywno-
ści systemu zajmującego się tą dziedziną konieczne
jest współdziałanie wszystkich zainteresowanych stron,
władz i partnerów społecznych w zakresie planowania,
wdrażania i oceny działań prewencyjnych.
Doświadczenie państw zachodnioeuropejskich
znalazło wyraz w Deklaracji Europejskiej Sieci Pro-
mocji Zdrowia w Miejscu Pracy, finansowanej przez
program zdrowia publicznego Unii Europejskiej.
Deklaracja kładzie nacisk na podkreślenie, czym jest
w istocie i czemu służy promocja zdrowia w miejscu
pracy. Ten wspólny wysiłek pracodawców, pracowni-
ków i społeczeństwa ma na celu poprawę zdrowia
i dobrostanu ludzi w miejscu pracy. Sprzyja temu
promocja dobrej praktyki w zarządzaniu zdrowiem,
środowiskiem i bezpieczeństwem w przedsiębior-
stwach i instytucjach.
Dobra praktyka ma się przejawiać m.in. w mobili-
zacji pracodawców do zwiększenia zaangażowania
na rzecz aktywnego pozyskiwania i wykorzystywania
Z inicjatywy Szkoły Zdrowia Publicznego w Łodzi we wrześniu
2003 r. odbyło się w Warszawie spotkanie konsultacyjne poświę-
cone przygotowaniu I Narodowego Forum Zdrowia Pracujących.
Inspektorat Praga-Północ przy ul. 11 Listopada w Warszawie.
Fot: B. Stawikowska
Perspektywy dla Narodowego Forum
Zdrowia Pracujących

PREWENCJA I REHABILITACJA 1/2004
2
wiedzy o społeczno-ekonomicznych następstwach
złej i dobrej praktyki w zakresie zintegrowanego za-
rządzania czterema podstawowymi grupami tzw. de-
terminant zdrowotnych pracujących.
Do wspomnianych determinant należy zaliczyć:
q
zawodowe determinanty zdrowia − czyli wa-
runki i organizację pracy,
q
kulturowe determinanty zdrowia − np. palenie
papierosów, picie alkoholu, niską aktywność fizyczną,
q
społeczne determinanty zdrowia − np. podno-
szenie poziomu wiedzy i umiejętności, stałość wyna-
grodzeń, szykanowanie w miejscu pracy,
q
środowiskowe determinanty zdrowia − np. ska-
żenie powietrza substancjami chemicznymi, hałas.
Podsumowując swoją wypowiedź prof. B. Barań-
ski podkreślił potrzebę upowszechnienia skutecz-
nych modeli zarządzania determinantami zdrowia
w miejscu pracy. Służą temu także strategie Świato-
wej Organizacji Zdrowia i Międzynarodowej Organi-
zacji Pracy.
S
potkanie zakończyła dyskusja wokół zagadnień,
które mają być przedmiotem Narodowego Fo-
rum Zdrowia Pracujących. Uczestnicy odnosili się do
wielu spraw poruszonych w wypowiedzi prof. B. Ba-
rańskiego, m.in. polityki i prawa dotyczących zdrowia
i bezpieczeństwa pracujących. Padły pytania o ko-
rzyści płynące ze zorganizowania kolejnego forum.
Porównywano dotychczas podejmowane przez Cen-
tralny Instytut Ochrony Pracy działania, takie jak Fo-
rum Liderów Bezpiecznej Pracy, Focal Point, Centrum
Dobrych Praktyk.
Z dyskusji wypłynął wniosek o konieczności
zarejestrowania dotychczasowych działań, w celu
wykorzystania już zdobytych doświadczeń oraz
wzmocnienia uzyskanych efektów. Warunkiem ko-
niecznym dla powodzenia tego przedsięwzięcia jest
zaangażowanie pracodawców oraz poparcie władz
lokalnych, instytucji centralnych i rządu.
W dyskusji zwrócono również uwagę na brak
w społeczeństwie potrzeby promocji zdrowia: 70%
ankietowanych osób − w ramach prowadzonego
przez Zakład Ubezpieczeń Społecznych programu
prewencji rentowej − nie dostrzegało potrzeby
działań promujących zdrowie. Wskazywano na pro-
filaktyczną i edukacyjną w tym względzie rolę lekarzy
podstawowej opieki zdrowotnej.
Mówiąc o obciążeniu chorobami populacji pra-
cujących podkreślono, że tylko około 20% chorób
wiąże się bezpośrednio z wykonywaną pracą, a aż
80% to choroby nie wynikające z warunków pracy,
ale jednocześnie takie, którym w miejscu pracy moż-
na zapobiegać.
Efektem spotkania była propozycja zorganizo-
wania jak najszybciej pilotażowej konferencji, w celu
zapoznania większej liczby pracodawców z koncep-
cją zintegrowanej prewencji niezdolności do pracy
powodowanej chorobami i urazami, zgodnie z mo-
delami rozwijanymi w Unii Europejskiej.
P
rzygotowując grunt dla Narodowego Forum
Zdrowia Pracujących, zgodnie z ustaleniami
kończącymi wrześniowe spotkanie, Instytut Medycy-
ny Pracy w Łodzi, we współpracy z Zakładem Ubez-
pieczeń Społecznych, zorganizował w połowie listo-
pada 2003 r. w Łódzkim Klubie Biznesu konferencję
na temat „Rola pracodawców w prewencji, podtrzy-
mywaniu zdrowia i zdolności do pracy, w świetle
polityki i dyrektyw Unii Europejskiej”.
Organizatorzy postarali się, aby zaproszeni repre-
zentowali jak najszerszy krąg osób zainteresowanych
problematyką prewencji, podtrzymywania zdrowia
i zdolności do pracy. W listopadowym spotkaniu, obok
przedstawicieli Instytutu Medycyny Pracy w Łodzi i Za-
kładu Ubezpieczeń Społecznych, uczestniczyli repre-
zentanci Państwowej Inspekcji Sanitarnej, Okręgowej
Inspekcji Pracy, Narodowego Funduszu Zdrowia, Łódz-
kiego Klubu Biznesu i Wydziału Zdrowia m. Łodzi.
Bliska perspektywa wejścia Polski do Unii Europej-
skiej oraz związane z tym zmiany w polskim prawie,
m.in. w przepisach dotyczących bezpieczeństwa
i ochrony zdrowia pracowników, nasuwają wiele re-
fleksji. O ile stan przenoszenia do prawa polskiego dy-
rektyw Wspólnot Europejskich jest w zasadzie zado-
walający, o tyle wprowadzenie tych dyrektyw w życie,
w polskich warunkach, wymaga jeszcze dużo pracy.
Problematyce unijnej w trakcie spotkania były po-
święcone dwa uzupełniające się wystąpienia. Referat
wprowadzający prof. B. Barańskiego, w którym omó-
wił on politykę i dyrektywy Unii Europejskiej w zakre-
sie podtrzymywania zdrowia i zdolności do pracy,
oraz wystąpienie dr. Wiktora Górskiego na temat
aktualnej sytuacji społeczno-zawodowej w Polsce
na tle sytuacji w Unii Europejskiej, a także dotychcza-
sowych działań Zakładu Ubezpieczeń Społecznych
w zakresie prewencji rentowej i wypadkowej.
Dyskusja panelowa tocząca się wokół zagadnień
poruszonych przez prelegentów wskazała na celo-
wość działań w ramach planowanego Narodowego
Forum Zdrowia Pracujących. Jednocześnie uzmysło-
wiła jej uczestnikom, że pożądany jest przede wszyst-
kim większy udział pracodawców w planowanych spo-
tkaniach. Dotarciu do szerszego kręgu pracodawców
ma sprzyjać struktura działalności Forum. Powinno
się ono odbywać równolegle na szczeblu centralnym
(krajowym) i regionalnym (wojewódzkim).
Ochrona i poprawa warunków bezpieczeństwa
i higieny pracy oraz poprawa warunków zdrowotnych
w miejscu pracy to sprawy priorytetowe dla pracodaw-
ców i pracowników, ich wspólne działania są niezbęd-
ne do przeciwdziałania zagrożeniom zawodowym.
Odpowiedzialność za ochronę zdrowia w miejscu
pracy spoczywa na pracodawcy i ten aspekt musi być
uwzględniony w samej organizacji przedsiębiorstwa,
bez względu na jego wielkość. Aktywny udział w tych
działaniach powinni mieć partnerzy społeczni.
Anna Sójka
Departament Prewencji i Rehabilitacji

PREWENCJA I REHABILITACJA 1/2004
3
Tytułem wprowadzenia
Proces rehabilitacji − według Światowej Organi-
zacji Zdrowia − to kompleksowe i skoordynowane
stosowanie środków medycznych, socjalnych i zawo-
dowych w celu usprawniania do możliwie najwyższego
poziomu osób z naruszoną sprawnością organizmu.
Podmiotem rehabilitacji jest człowiek niepełno-
sprawny.
Celem postępowania rehabilitacyjnego jest skró-
cenie czasu leczenia i poprawa jakości życia czło-
wieka niepełnosprawnego, a tym samym większa
możliwość integracji społecznej i zawodowej.
W latach 80. i 90. XX wieku obserwowano na
świecie wzrost nakładów na wypłatę świadczeń
z ubezpieczenia społecznego. Zjawisko to dotyczyło
szczególnie krajów wysoko rozwiniętych, uprzemy-
słowionych, w których spadała liczba urodzeń przy
jednoczesnym wzroście długości życia.
Również w Polsce zmiana struktury demograficz-
nej ludności, wzrost długości życia, rozwój techniki,
przemysłu i komunikacji, a także pogarszanie się sy-
tuacji na rynku pracy powodowały wzrost liczby osób
niezdolnych do pracy i pobierających świadczenia
z ubezpieczenia społecznego. Jednak zjawiska za-
chodzące na rynku pracy, bezrobocie, chęć łączenia
dochodów z renty i z pracy, nie mogły uzasadniać
szybkiego wzrostu liczby osób uznanych za niezdolne
do pracy i pobierające renty. Pogarszający się stan
zdrowia społeczeństwa i szybkie tempo wzrostu liczby
osób niezdolnych do pracy spowodowały, iż skuteczne
zapobieganie temu zjawisku stało się jednym z najważ-
niejszych zadań systemu ubezpieczeń społecznych.
W latach 1990-1995 Zakład Ubezpieczeń Spo-
łecznych prowadził badania pilotażowe dotyczące
wpływu rehabilitacji leczniczej na powrót do pracy
osób ubezpieczonych, zagrożonych długotrwałą lub
trwałą niezdolnością do pracy. Badania te wykazały,
że około 40% ubezpieczonych ze schorzeniami na-
rządu ruchu i układu krążenia po przebytej rehabili-
tacji leczniczej odzyskało zdolność do pracy. Wyniki
programu pilotażowego stały się podstawą stworze-
nia programu rehabilitacji leczniczej w ramach pre-
wencji rentowej ZUS.
O rehabilitacji leczniczej ZUS
Rehabilitacja lecznicza prowadzona przez ZUS jest
świadczeniem „rzeczowym” Zakładu dla osób zagro-
żonych utratą zdolności do pracy. Realizując to zadanie
ZUS aktywnie włączył się w program promocji zdrowia
i poważnie wsparł finansowo system ochrony zdrowia.
Podstawą skierowania ubezpieczonego na rehabi-
litację leczniczą w ramach prewencji rentowej ZUS jest
orzeczenie lekarza orzecznika. Rehabilitacja ta jest
prowadzona w wysoko specjalistycznych, współpra-
cujących z ZUS, ośrodkach rehabilitacyjnych, które są
wyłaniane w drodze postępowania konkursowego.
Realizacja programu rehabilitacji leczniczej w ra-
mach prewencji rentowej odbywa się głównie w try-
bie stacjonarnym, w ośrodkach rehabilitacyjnych
współpracujących z ZUS, ale nie tylko. Od 2001 r.
w większości miast wojewódzkich jest również sto-
sowana ambulatoryjna forma rehabilitacji leczniczej,
dla osób, które z różnych względów nie mogą wyje-
chać poza miejsce zamieszkania.
Program rehabilitacji leczniczej w ramach prewen-
cji rentowej realizowany jest zgodnie z rozporządze-
niem Rady Ministrów z dnia 12 października 2001 r.
w sprawie szczegółowych zasad i trybu kierowania
przez Zakład Ubezpieczeń Społecznych na rehabilita-
cję leczniczą osób oraz udzielania zamówień na usłu-
gi rehabilitacyjne (Dz.U. z 2001 r. nr 131, poz. 1457).
Lekarz orzecznik orzeka o potrzebie przeprowadze-
nia rehabilitacji leczniczej, w ramach prewencji rento-
wej, osoby, której lekarz prowadzący leczenie wystawił
zaświadczenie o czasowej niezdolności do pracy oraz
sporządził wniosek o rehabilitację. Należy dodać, że
lekarz orzecznik powinien rozważyć potrzebę prze-
prowadzenia rehabilitacji leczniczej także w innych
sytuacjach, tj. orzekając o okolicznościach uzasadnia-
jących przyznanie świadczenia rehabilitacyjnego, czy
orzekając o niezdolności do pracy do celów rentowych.
Od 1 września 1999 r., tj. z dniem wprowadzenia w ży-
cie ustawy z dnia 25 czerwca 1999 r. o świadczeniach
pieniężnych z ubezpieczenia społecznego w razie cho-
roby i macierzyństwa (Dz.U. z 1999 r. nr 60, poz. 636
z późn. zm.), lekarz, o którym mowa, orzeka również
o potrzebie przeprowadzenia rehabilitacji leczniczej,
w ramach prewencji rentowej, wykonując kontrolę
prawidłowości orzekania o czasowej niezdolności do
pracy z powodu choroby i wystawiania zaświadczeń
lekarskich oraz orzekając o celowości przedłużenia
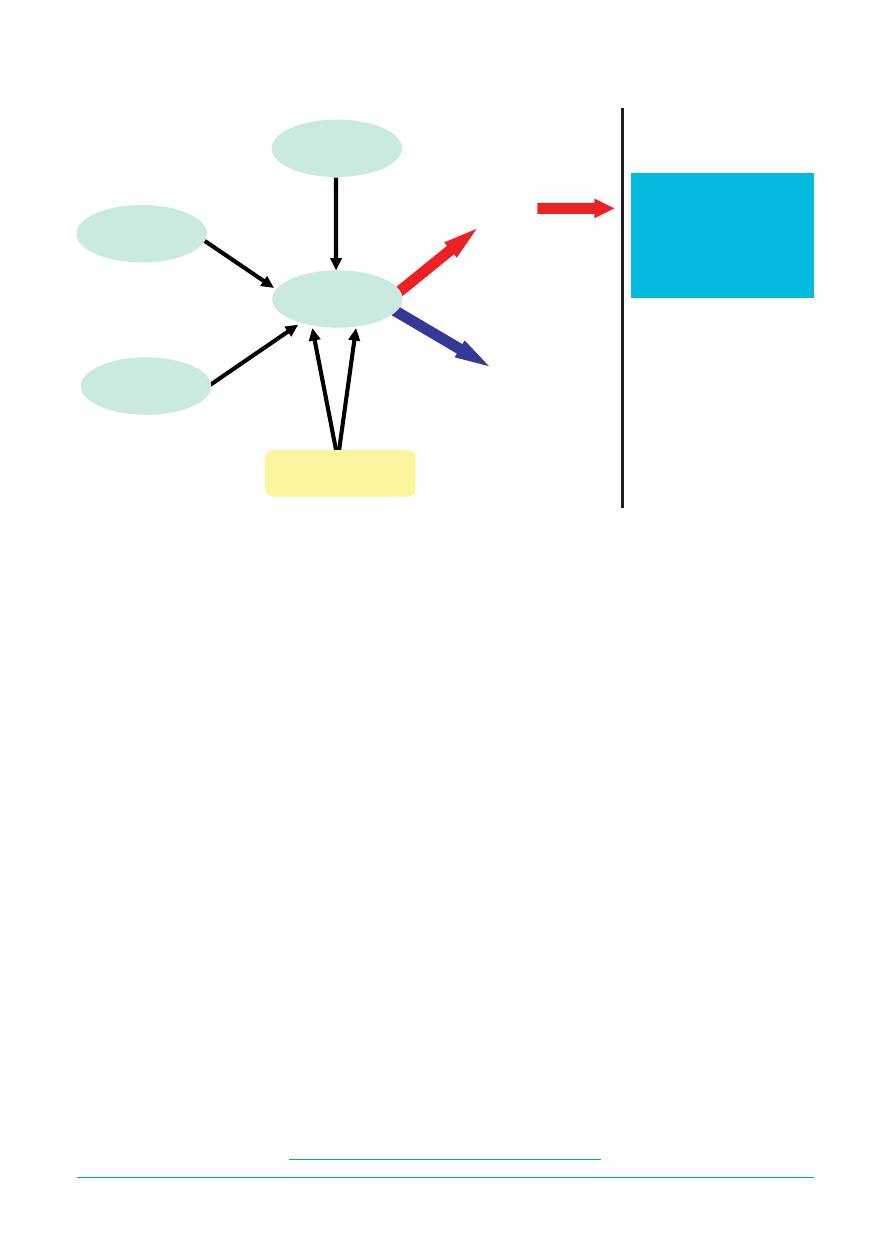
pobierania zasiłku chorobowego (patrz: schemat 1).
ZUS prowadzi rehabilitację leczniczą w zakresie
schorzeń narządu ruchu, układu krążenia, a także
układu oddechowego (od 2001 r.), ponieważ stano-
wią one najczęstszą przyczynę niezdolności do pra-
cy. Liczba chorych cierpiących na schorzenia układu
ruchu, zmiany pourazowe, chorobę wieńcową syste-
matycznie rośnie, powodując wyłączenie osób nimi
dotkniętych z aktywnego życia zawodowego i ro-
dzinnego. Następstwem tego zjawiska są ogromne
straty ekonomiczne i społeczne.
Efektywność programu rehabilitacji leczniczej
w chorzowskim Oddziale ZUS
PREWENCJA I REHABILITACJA 1/2004
4
Rehabilitacja lecznicza, prowadzona w ramach
prewencji rentowej ZUS, trwa przeciętnie 24 dni.
Okres ten może być przedłużony lub skrócony w za-
leżności od wskazań medycznych.
Rehabilitacja lecznicza obejmuje:
q
rehabilitację fizyczną – ćwiczenia zbiorowe,
ćwiczenia indywidualne, zabiegi lecznicze (z takich
działów, jak: ciepłolecznictwo, światłolecznictwo, elek-
trolecznictwo, wodolecznictwo, krioterapia),
q
rehabilitację psychologiczną – oddziaływa-
nie na samopoczucie i stan psychiczny chorego
tak, aby był on zdolny do rozwiązywania trudnych,
stresorodnych problemów, a także oddziaływanie
ukierunkowane na regulowanie emocji wywołanych
przez stres,
q
prewencję wtórną – nauka prozdrowotnego
stylu życia, zwalczanie czynników ryzyka (zaniecha-
nie palenia tytoniu, redukcja masy ciała), modyfika-
cja zachowań, budowanie wsparcia społecznego.
Wdrożony program rehabilitacji leczniczej w ra-
mach prewencji rentowej ZUS oparty jest o nowe
zasady społecznych działań, których obiektem są
ludzie, którzy wskutek choroby utracili zdolność do
pracy zarobkowej. W przeciwieństwie do poprzed-
nio realizowanych programów, których celem była
ocena zdolności do pracy i przyznanie renty inwa-
lidzkiej, obecny program rehabilitacji leczniczej ma
na celu przede wszystkim poprawę stanu zdrowia,
zmniejszenie niepełnosprawności, poprawę lub
przywrócenie chorym zdolności do pracy.
Omawiany program jest programem finanso-
wanym przez instytucję ubezpieczeniową – Zakład
Ubezpieczeń Społecznych.
Z punktu widzenia ubezpieczyciela program pre-
wencji rentowej jest skuteczny, o ile doprowadza do
zaprzestania pobierania świadczeń przez ubezpie-
czonego i umożliwia mu powrót do pracy. Nie można
zapominać, że możliwość wykonywania pracy zawo-
dowej, możliwość zapewnienia dzięki własnej pracy
samodzielności finansowej rodziny, bez korzystania
ze składek ogółu ubezpieczonych, ma istotny wpływ
na poczucie własnej wartości i jest jednym z istot-
nych czynników decydujących o jakości życia.
Trzeba mieć świadomość, że rehabilitacja lecz-
nicza prowadzona przez ZUS nie jest alternatywą
dla leczenia podstawowego, prowadzonego przez
powołane do tego instytucje służby zdrowia, finan-
sowane z Narodowego Funduszu Zdrowia. Jej rola
ogranicza się do uzupełnienia procesu terapeutycz-
nego o działania medyczne nastawione na popra-
wę sprawności organizmu, umożliwiającą powrót
do pracy. Stąd też zakres działania rehabilitacji
leczniczej obejmuje ubezpieczonych zagrożonych
całkowitą lub częściową niezdolnością do pracy i ro-
kujących podjęcie pracy zarobkowej w następstwie
jej odbycia.
Od początku realizacji omawianego programu
Zakład Ubezpieczeń Społecznych analizuje efek-
tywność rehabilitacji leczniczej prowadzonej przez
poszczególne oddziały ZUS. Badania efektywności
są prowadzone bezpośrednio po zakończeniu reha-
bilitacji oraz rok po jej zakończeniu.
Za miarę efektywności rehabilitacji leczniczej ZUS
przyjmuje się fakt zaprzestania pobierania świadczeń
z ubezpieczenia społecznego z tytułu choroby, która
była przyczyną rehabilitacji.
ZUS ZLA
Lekarz leczący
Lekarz leczący
Lekarz leczący
Lekarz orzecznik
Ubezpieczony
kontrola
zwolnień
wniosek
o przedłużenie
okresu zasiłkowego
wniosek
o rehabilitację
wniosek
o rentę
wniosek
o świadczenie
rehabilitacyjne
ODMOWA
ORZECZENIE
O CELOWOŚCI
REHABILITACJI
OŚRODEK
REHABILITACYJNY
Schemat 1
Program rehabilitacji leczniczej w ramach prewencji rentowej ZUS

PREWENCJA I REHABILITACJA 1/2004
5
Efektywność rehabilitacji
prowadzonej przez Oddział ZUS
w Chorzowie w latach 1999-2000
W Oddziale ZUS w Chorzowie podjęto własne
badanie zmierzające do oceny programu rehabi-
litacji leczniczej w ramach prewencji rentowej ZUS
oraz obejmujące analizę czynników mogących mieć
wpływ na przywrócenie ubezpieczonym zdolności
do pracy. Zostało ono przeprowadzone przez głów-
nego lekarza orzecznika tego Oddziału, a zarazem
autorkę niniejszego artykułu.
Celami szczegółowymi badania były:
1. Ocena realizacji programu rehabilitacji lecz-
niczej, w ramach prewencji rentowej, prowadzonej
przez Oddział ZUS w Chorzowie.
2. Analiza osobniczych i społecznych uwarunko-
wań efektywności programu rehabilitacji leczniczej.
Badaniem objęto ubezpieczonych poddanych
rehabilitacji leczniczej w okresie od stycznia 1999 r.
do końca grudnia 2000 r., skierowanych do ośrodków
rehabilitacyjnych na podstawie orzeczenia lekarza
orzecznika w Oddziale ZUS w Chorzowie. Grupa ba-
danych obejmowała 2169 osób – 987 rehabilitowanych
w 1999 r. oraz 1182 osoby rehabilitowane w 2000 r.
Źródło danych stanowiła dokumentacja będąca
w posiadaniu chorzowskiego Oddziału ZUS oraz kwe-
stionariusz przebiegu leczenia i rehabilitacji, wypełnia-
ny po 12 miesiącach od zakończenia rehabilitacji.
Analizę statystyczną zebranych danych przepro-
wadzono wykorzystując program komputerowy EPI
– INFO V.5.01. Dla poziomu różnic pomiędzy ocenia-
nymi grupami przyjęto minimalny poziom istotności
p < 0,05.
Za miarę efektywności rehabilitacji przyjęto fakt
zaprzestania pobierania świadczeń z ubezpieczenia
społecznego (powrót do pracy) po upływie 12 mie-
sięcy od ukończenia rehabilitacji z powodu jednostki
chorobowej, która była przyczyną rehabilitacji.
Wyniki badania
Badanie wykazało, że w 12 miesięcy od ukończe-
nia rehabilitacji w ramach prewencji rentowej 88,9%
rehabilitowanych osób nie pobierało świadczeń ren-
towych z ubezpieczenia społecznego, a 82,1% reha-
bilitowanych osób nie pobierało żadnych świadczeń
z ubezpieczenia społecznego. Możliwość powrotu
do pracy zarobkowej stwierdzono u 73% (w 1999 r.)
i u 91% (w 2000 r.) rehabilitowanych z powodu scho-
rzeń układu ruchu oraz u 64% (w 1999 r.) i u 85%
(w 2000 r.) rehabilitowanych z powodu chorób ukła-
du krążenia.
Osoby rehabilitowane w obu badanych latach to
osoby w sile wieku – średnia wieku w 1999 i 2000 r.
nie różniła się istotnie i wynosiła 43 lata. Na pod-
stawie uzyskanych danych można stwierdzić, że
większą możliwość powrotu do pracy zanotowano
u osób młodszych.
Płeć osób rehabilitowanych pozostawała bez
wpływu na przywrócenie zdolności do pracy.
Obliczany w analizie statystycznej współczynnik
względnej szansy przywrócenia zdolności do pracy
(RR) pozwolił określić czynniki prognostyczne dla
powrotu do pracy. W prowadzonych badaniach
współczynnik ten był miarą szansy poprawy spraw-
ności organizmu i przywrócenia zdolności do pracy.
Istotne znaczenie dla przywrócenia zdolności do
pracy miało wykształcenie. Współczynnik względnej
szansy przywrócenia zdolności do pracy osób z wy-
kształceniem niższym (niepełnym podstawowym,
podstawowym, zawodowym) był mniejszy niż osób
z wykształceniem wyższym (średnim ogólnym, śred-
nim zawodowym, policealnym, wyższym).
Na przywrócenie zdolności do pracy miał wpływ
również rodzaj wykonywanej pracy. Prawie połowa
rehabilitowanych osób wykonywała pracę fizyczną
lekką (44,1%). Współczynnik względnej szansy przy-
wrócenia zdolności do pracy dla osób pracujących
ciężko fizycznie był istotnie mniejszy niż dla pracow-
ników umysłowych.
Należy zaznaczyć, iż osoby rehabilitowane w 1999
i 2000 r. w większości posiadały pracę (odpowiednio:
76%-80% z nich) i rehabilitacja została przeprowa-
dzona jeszcze w okresie zatrudnienia. Współczynnik
względnej szansy przywrócenia zdolności do pracy
dla osób zatrudnionych był większy niż dla osób nie
zatrudnionych.
Analiza schorzeń, które były przyczyną rehabilita-
cji wykazała, że odsetek rehabilitowanych z powodu
schorzeń układu ruchu był najwyższy i wynosił 68%;
odsetek rehabilitowanych z powodu urazów wynosił
21%, natomiast odsetek rehabilitowanych z powodu
schorzeń układu krążenia (choroba wieńcowa i za-
wał serca) – tylko 11%. U ponad połowy rehabilitowa-
nych osób dominowały choroby grzbietu.
W badanej grupie ubezpieczonych przywrócenie
zdolności do pracy zależało od rodzaju chorób, z po-
wodu których odbyła się rehabilitacja. Współczynnik
względnej szansy przywrócenia zdolności do pracy dla
rehabilitowanych z powodu chorób układu krążenia był
mniejszy niż dla rehabilitowanych z powodu schorzeń
układu ruchu. Należy jednak pamiętać, że schorzenia
układu krążenia mają zupełnie inny ciężar gatunkowy
niż choroby układu ruchu. Stąd też podejście do reha-
bilitacji chorych ze schorzeniami układu krążenia jest
zupełnie inne – zarówno ze strony samych ubezpie-
czonych, jak i prowadzących rehabilitację.
Mając na uwadze przedłużającą się absencję
chorobową z powodu zespołu bólowego kręgosłu-
pa u ludzi w wieku produkcyjnym, począwszy od
1 września 1999 r. (tj. po wprowadzeniu reformy
ubezpieczenia chorobowego) praktycznie każde
zaświadczenie o czasowej niezdolności do pracy
wpływające do Oddziału ZUS w Chorzowie, dotyczą-
ce zmian zwyrodnieniowych kręgosłupa i choroby
krążka międzykręgowego, zostało poddane kontroli.
Lekarz orzecznik podczas badania każdego ubezpie-
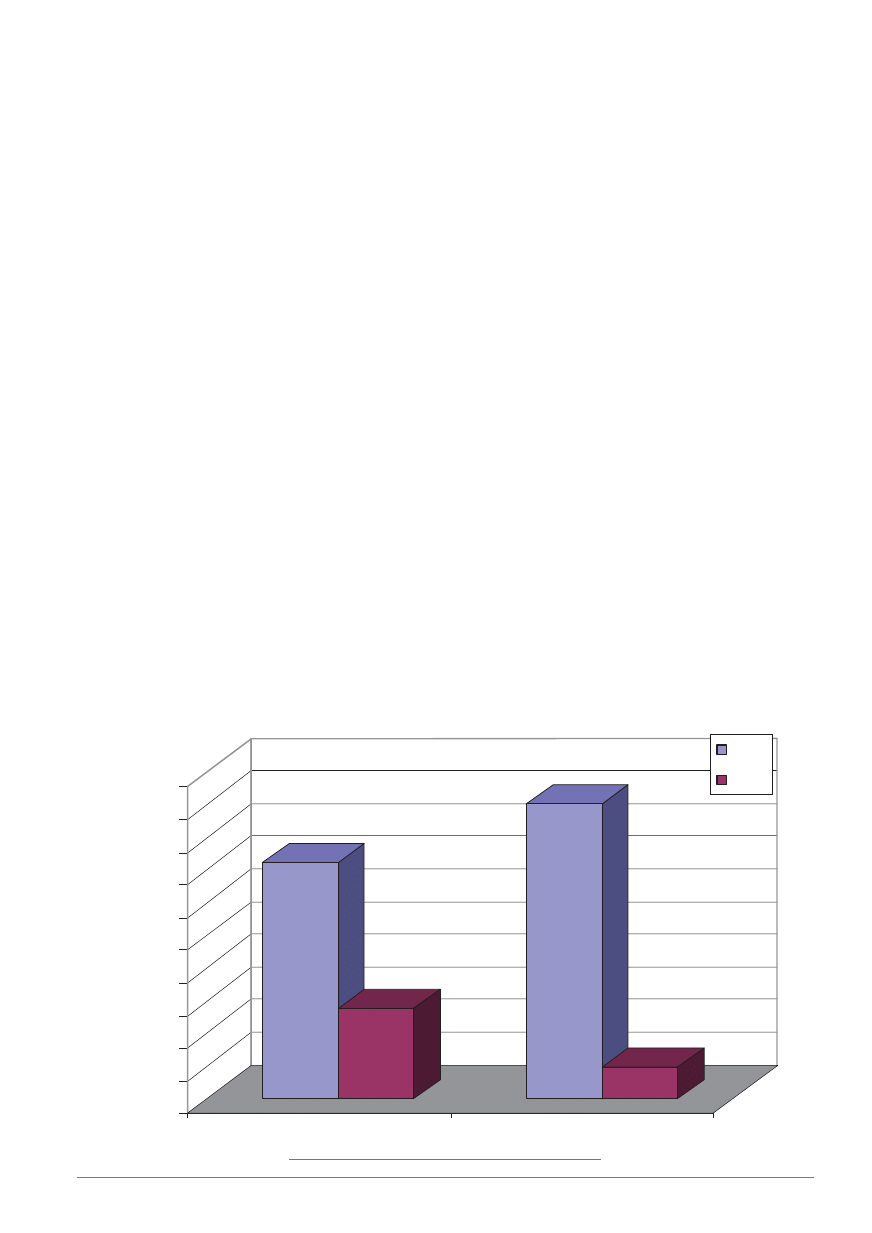
PREWENCJA I REHABILITACJA 1/2004
6
czonego rozważa wskazania do skierowania go na
rehabilitację leczniczą w ramach programu prewencji
rentowej, której celem, obok poprawy stanu zdrowia
i stanu funkcjonalnego organizmu, ma być skrócenie
czasu leczenia i czasowej niezdolności do pracy.
Istotny wpływ na powodzenie rehabilitacji leczni-
czej ma bez wątpienia wczesne jej zapoczątkowanie.
Niezmiernie ważne jest, aby działania rehabilitacyjne
były podejmowane jak najwcześniej, w początko-
wym stadium choroby − jeszcze w podstawowym,
bądź przedłużonym okresie zasiłkowym.
Analiza porównawcza wyników badania wykaza-
ła, że w 2000 r. osoby były wcześniej kierowane na
rehabilitację leczniczą w ramach prewencji rentowej.
Liczba dni wykorzystanego okresu zasiłkowego
przed rehabilitacją i w jej trakcie w 2000 r. była mniej-
sza (164 dni) niż w 1999 r. (175 dni). Ponadto u mniej-
szego odsetka osób rehabilitowanych w
2000
r.
(24%) zachodziła konieczność przedłużenia okresu
zasiłkowego przed rehabilitacją, lub w jej trakcie,
w porównaniu z 1999 r. (31%). Decyzję o powrocie
do pracy rehabilitowani podejmowali zazwyczaj
w okresie 180 dni, bądź 270 dni, pod koniec podsta-
wowego, bądź przedłużonego okresu zasiłkowego.
Nadal można zauważyć, że ubezpieczeni starają się
wykorzystać w całości podstawowy bądź przedłużo-
ny okres zasiłkowy, niezależnie od wcześniejszego
rzeczywistego odzyskania zdolności do pracy.
Należy podkreślić, że reforma ubezpieczenia
chorobowego z 1999 r. umożliwiła i umożliwia już
we wczesnym okresie choroby wydanie orzeczenia
o potrzebie rehabilitacji leczniczej – nie tylko pod-
czas kontroli zaświadczeń o czasowej niezdolności
do pracy przez lekarzy orzeczników ZUS, ale również
podczas orzekania o celowości przedłużenia okresu
zasiłkowego.
Ustawodawca przewidział także możliwość pod-
dawania rehabilitacji leczniczej, w ramach prewencji
rentowej, osób pobierających okresowe świadczenie
rentowe. W badanej grupie, osoby rehabilitowane
mające orzeczoną niezdolność do pracy (w 98% czę-
ściową) pobierały świadczenie rentowe stosunkowo
od niedawna (1-2 lata), a okres orzeczonej niezdol-
ności do pracy nie przekraczał 6 miesięcy.
Wyniki omawianego badania wykazały, że współ-
czynnik względnej szansy przywrócenia zdolności
do pracy u osób nie pobierających świadczenia ren-
towego przed rehabilitacją i w jej trakcie był istotnie
większy niż u osób korzystających ze świadczenia
rentowego.
W 2000 r. mniejszy odsetek rehabilitowanych, po
odbytej rehabilitacji, uzyskał rentę z tytułu niezdolno-
ści do pracy (4,9%) niż w 1999 r. (18,4%). Współczyn-
nik względnej szansy dla orzeczenia długotrwałej
niezdolności do pracy w 1999 r. był istotnie większy
niż w roku 2000.
W porównaniu z danymi statystycznymi dla całego
kraju, gdzie w 12 miesięcy od ukończenia rehabilitacji
w 1999 r. nie pobierało świadczeń z ubezpieczenia spo-
łecznego 55% rehabilitowanych osób, a w 2000 r. – 40%
rehabilitowanych osób, uzyskane wyniki efektywności
rehabilitacji w chorzowskim Oddziale ZUS – odpowied-
nio 72% dla 1999 r. i 90% dla 2000 r. – należy uznać za
bardzo dobre (patrz: wykres 1 i tabela 1).
Wykres 1
Struktura ubezpieczonych poddanych rehabilitacji leczniczej –
prowadzonej przez chorzowski Oddział ZUS w latach 1999-2000 – według odzyskania zdolności do pracy
100,0
90,0
80,0
70,0
60,0
50,0
40,0
30,0
20,0
10,0
0,0
72,20%
27,80%
90,30%
9,70%
1999
2000
TAK
NIE
odsetek rehabilitowanych
lata
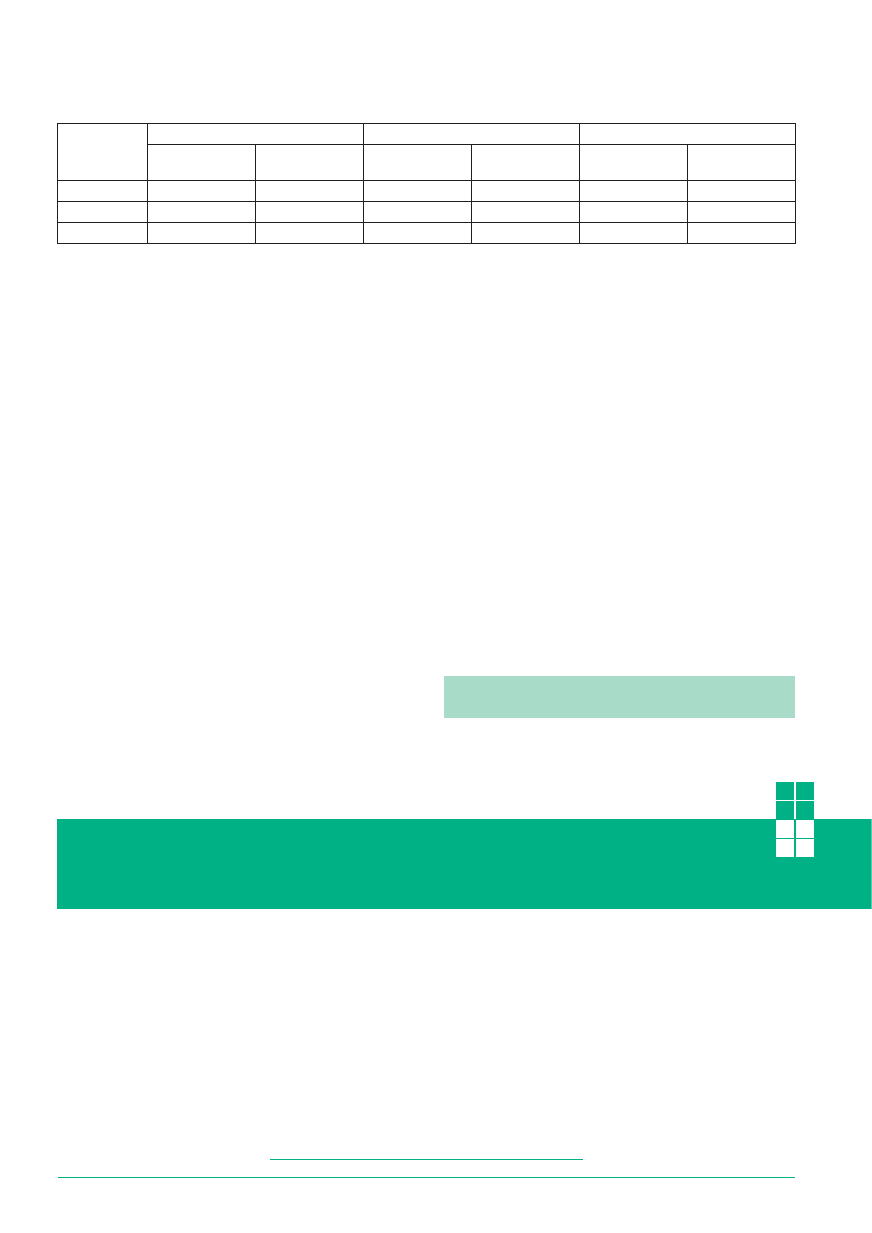
PREWENCJA I REHABILITACJA 1/2004
7
Program rehabilitacji leczniczej w ramach pre-
wencji rentowej to nie tylko rehabilitacja w ośrodkach
sanatoryjnych lub ambulatoryjnych. Na program ten
składają się również działania lekarzy leczących,
którzy wnioskują o przyznanie rehabilitacji leczniczej
ZUS, oraz kwalifikacja do programu rehabilitacji do-
konywana przez lekarzy orzeczników. Dobór grupy
nie może być przypadkowy, ponieważ kwalifikacja
do programu rehabilitacji leczniczej jest wstępną
selekcją. Uwzględniając fakt, że rehabilitacja leczni-
cza prowadzona jest w ośrodkach rehabilitacyjnych
zlokalizowanych na terenie całego kraju, a z usług
poszczególnych ośrodków korzystają ubezpieczeni
z różnych oddziałów ZUS, można przyjąć, że szanse
pozytywnego, medycznego efektu rehabilitacji po-
winny być podobne w przypadku wszystkich oddzia-
łów. Przy takim założeniu, uzyskane w chorzowskim
Oddziale ZUS wyniki prewencji rentowej wskazują,
że kwalifikacja do programu rehabilitacji to element
istotnie wpływający na efektywność tego programu.
Osobami kierowanymi na rehabilitację przez Od-
dział ZUS w Chorzowie w latach 1999-2000 były: osoby
w wieku produkcyjnym, aktywne zawodowo, w przewa-
żającej większości pracujące. Osoby, o których mowa,
nie pracowały ciężko fizycznie, wykonywały głównie
pracę fizyczną lekką, posiadały konkretny zawód.
Głównym schorzeniem, które podlegało rehabilitacji
były zmiany zwyrodnieniowe kręgosłupa z zespołem
bólowym, bez utrwalonych następstw neurologicznych.
Działania rehabilitacyjne były podejmowane wcześnie
– zwłaszcza w okresie czasowej niezdolności do pracy.
Podsumowanie badania
1. Analiza wyników realizacji programu rehabilita-
cji leczniczej w ramach prewencji rentowej w Oddzia-
le ZUS w Chorzowie, uzyskanych w ramach omówio-
nego badania, pozwala uznać prowadzony program
rehabilitacji za wysoce efektywny.
2. Na efektywność realizowanego programu reha-
bilitacji leczniczej w ramach prewencji rentowej zna-
cząco wpływają:
q
wczesne zapoczątkowanie rehabi-
litacji u osób pracujących − w okresie czasowej nie-
zdolności do pracy
q
pozostawanie rehabilitowanych
osób w zatrudnieniu
q
wykształcenie rehabilitowanych
q
charakter wykonywanej przez nich pracy
q
rodzaj
schorzenia, które było przyczyną rehabilitacji.
Janina Zdrzałek
Oddział ZUS w Chorzowie
Tabela 1
Powrót do pracy po odbytej rehabilitacji leczniczej
prowadzonej przez chorzowski Oddział ZUS w latach 1999-2000
1999 r.
2000 r.
Ogółem
liczba
ubezpieczonych
%
liczba
ubezpieczonych
%
liczba
ubezpieczonych
%
TAK
713
72,2
1 067
90,3
1 780
82,1
NIE
274
27,8
115
9,7
389
17,9
Ogółem
987
100,0
1 182
100,0
2 169
100,0
W ostatnich latach w Europie zachodzą
istotne zjawiska demograficzne, prowa-
dzące do starzenia się społeczeństw.
Notuje się spadek przyrostu naturalnego
i wydłużenie średniej długości trwania
życia, a w niektórych krajach, zwłaszcza
Europy środkowej i wschodniej, występu-
je także zjawisko nadumieralności męż-
czyzn w wieku produkcyjnym.
Pojawia się więc potrzeba wdrożenia
działań, które promowałyby w znacznie
większym niż dotychczas stopniu zachowa-
nia prozdrowotne, zwłaszcza wśród osób
starszych i niepełnosprawnych, pozwa-
lające na poprawę funkcjonowania osób
tak, by mogły one jak najdłużej zachować
prawidłową aktywność fizyczną, społeczną
i zawodową.
Promocja zdrowia
w programie prewencji rentowej ZUS
p < 0,05
PREWENCJA I REHABILITACJA 1/2004
8
Z myślą o poprawie kondycji
psychofizycznej ubezpieczonych
Należy podkreślić, że pokolenie obecnych przed-
szkolaków nie podoła w przyszłości obciążeniom
finansowym związanym z utrzymaniem dominującej
w społeczności europejskiej grupy osób starszych,
jeżeli dziś nie zadbamy o edukację zdrowotną −
w zakresie wpojenia prawidłowych nawyków doty-
czących aktywności fizycznej, eliminacji następstw
przewlekłego stresu, prawidłowych nawyków ży-
wieniowych, czy też konieczności badania poziomu
cholesterolu w surowicy krwi i wysokości ciśnienia
tętniczego krwi. Z dostępnych danych statystycz-
nych wynika, że do 2050 r. w sześciu na dziesięć
krajów europejskich przeważać będzie ludność
w wieku powyżej 65 lat.
W konsekwencji wydłużenia przeciętnego trwania
życia niezbędne staje się efektywne zadbanie o po-
prawę kondycji psychofizycznej starzejącej się po-
pulacji − przez zintensyfikowanie działań prewencyj-
nych ukierunkowanych szczególnie na zmniejszenie
skutków chorób cywilizacyjnych, czyli chorób narzą-
du ruchu, choroby nadciśnieniowej i niedokrwiennej
serca, chorób psychicznych, miażdżycy.
Biorąc pod uwagę czas przebywania człowieka
w środowisku pracy, tu właśnie należy zognisko-
wać programy promowania zdrowia – zdrowia
zarówno w sensie biologicznym, jak i psychicznym
i społecznym.
Wzorem instytucji ubezpieczeń społecznych wie-
lu krajów świata, gdzie stosuje się zasadę kolejności
działań: prewencja, rehabilitacja, kompensacja,
Zakład Ubezpieczeń Społecznych prowadzi od kilku-
nastu lat prewencję rentową.
Program rehabilitacji leczniczej w ramach pre-
wencji rentowej ZUS skierowany jest do osób
ubezpieczonych, które w wyniku następstw chorób
i urazów są zagrożone długotrwałą utratą zdolności
do pracy, ale jednocześnie rokują, z punktu widzenia
wiedzy medycznej, odzyskanie tej zdolności po za-
stosowaniu procedur diagnostycznych, leczniczych
i rehabilitacyjnych.
W pierwszej kolejności program rehabilitacji lecz-
niczej wdrożono dla ubezpieczonych ze schorzenia-
mi układu krążenia i narządu ruchu ponieważ scho-
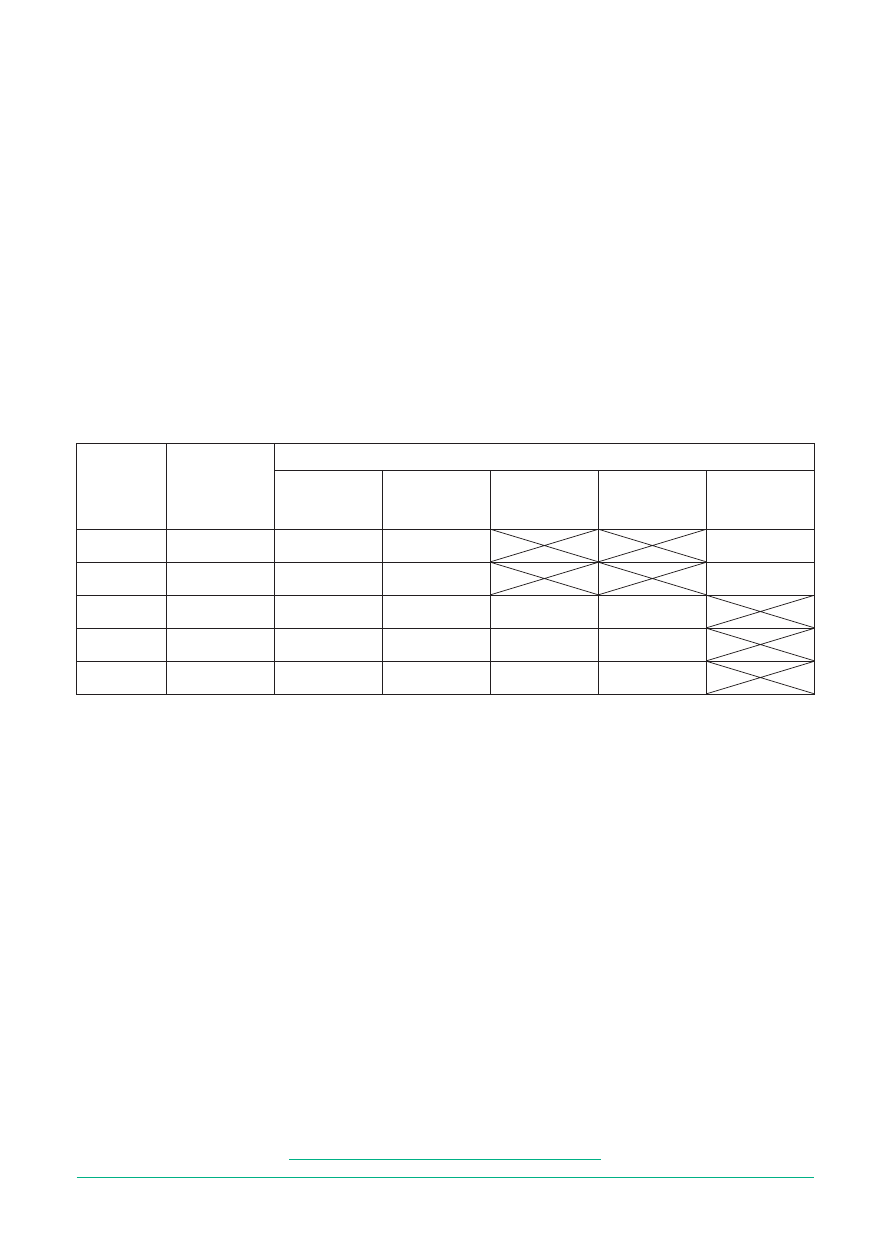
rzenia te stanowią około 50% przyczyn niezdolności
do pracy (patrz: tabela 1).
Od połowy 2001 r. rehabilitacją leczniczą w ra-
mach prewencji rentowej ZUS objęci są również
ubezpieczeni ze schorzeniami układu oddecho-
wego, a grupa ubezpieczonych ze schorzeniami
narządu ruchu, najbardziej liczna, ma do dyspozycji
poza formą stacjonarną rehabilitacji również jej tryb
ambulatoryjny.
Obecnie, w wyniku realizacji kompleksowego
programu rehabilitacji leczniczej w 39 krajowych
ośrodkach rehabilitacyjnych, prawie połowa ubez-
pieczonych powraca do pracy.
Prowadzony w ZUS program rehabilitacji lecz-
niczej obejmuje wszystkie niezbędne procedury
diagnostyczne, lecznicze i rehabilitacyjne, a także
program rehabilitacji psychologicznej, naukę zasad
prawidłowego żywienia oraz zespół działań eduka-
cyjnych z zakresu promocji zdrowia.
Badanie ankietowe
W I kwartale 2001 r. program dotyczący schorzeń
narządu ruchu, prowadzony w 20 krajowych ośrod-
kach rehabilitacyjnych, ukończyło 7169 osób, w tym
2542 kobiety (35,46%) i 4627 mężczyzn (64,54%).
Z powyższego zbioru 7169 osób wylosowano
1345 (co stanowi
1
/
4
całej badanej populacji) i wśród
nich, w rok po zakończeniu rehabilitacji, przeprowa-
dzono badanie ankietowe, sprawdzając stan wiedzy
Tabela 1
Ubezpieczeni, którzy ukończyli program rehabilitacji leczniczej w latach 1999-2003
Rok
Ogółem
Z tego grupy schorzeń:
narząd ruchu
układ krążenia
układ
oddechowy
narząd ruchu
w systemie
ambulatoryjnym
pozostałe
1999
35 633
29 885
5 596
152
2000
49 242
38 612
10 612
18
2001
59 946
45 248
12 087
1 362
1 249
2002
65 841
42 444
14 601
4 721
4 075
2003
64 351
42 154
4 264
13 052
4 881

PREWENCJA I REHABILITACJA 1/2004
9
w zakresie ochrony własnego zdrowia w odniesieniu
do przeprowadzonego rok wcześniej w ośrodkach
rehabilitacyjnych programu promocji zdrowia. Od-
powiedzi na pytania zawarte w ankiecie udzieliło
612 osób ubezpieczonych, tj. blisko połowa wyloso-
wanych.
W rok po zakończeniu programu rehabilitacji
około połowa respondentów pracowała zarobkowo,
kontynuując okresowo leczenie (najczęściej w trybie
ambulatoryjnym), co potwierdza wysoką skutecz-
ność prowadzonych działań.
Prawie wszystkie ankietowane osoby potwier-
dziły fakt uzyskania w ośrodku rehabilitacyjnym
informacji w zakresie promocji zdrowia i edukacji
zdrowotnej, przy czym uzyskanie informacji do-
tyczących:
q
wskazań do kontynuacji rehabilitacji
w warunkach domowych, ewentualnie w trybie am-
bulatoryjnym, potwierdziło 84,3% ankietowanych
osób
q
konieczności poddawania się okresowym
badaniom lekarskim – 78,5%
q
stosowania w ży-
ciu codziennym zasad prawidłowego żywienia –
74,3%
q
umiejętności radzenia sobie ze stresem
w życiu codziennym – 69,3%
q
szkodliwości palenia
tytoniu – 66,5%
q
szkodliwości nadużywania alko-
holu – 65,6%
q
znajomości zmian zachodzących
w organizmie w wyniku następstw schorzenia lub
urazu będącego przyczyną pobytu w ośrodku re-
habilitacyjnym – 64,3%
q
następstw uzależnienia
od środków odurzających – 58,0%
q
konieczności
okresowego kontrolowania poziomu ciśnienia tęt-
niczego krwi – 56,2%
q
niekorzystnego wpływu na
stan zdrowia człowieka niektórych czynników fi-
zycznych występujących w środowisku pracy – 53,6%
q
konieczności okresowego kontrolowania poziomu
cholesterolu w surowicy krwi – 45,7% ankietowa-
nych osób.
Za najbardziej przydatne (pożądane), dla zaspo-
kojenia wiedzy w zakresie ochrony i zachowania zdro-
wia, osoby ankietowane uznały informacje dotyczące:
q
wskazań do kontynuacji rehabilitacji w warunkach
domowych, ewentualnie w trybie ambulatoryjnym
– 62,1% ankietowanych osób
q
umiejętności radzenia
sobie ze stresem w życiu codziennym – 43,8%
q
zna-
jomości zmian zachodzących w organizmie w wyniku
następstw schorzenia lub urazu będącego przyczyną
pobytu w ośrodku rehabilitacyjnym – 43,1%
q
ko-
nieczności poddawania się okresowym badaniom
lekarskim – 33,0%
q
konieczności okresowego kon-
trolowania poziomu ciśnienia tętniczego krwi oraz
stosowania w życiu codziennym zasad prawidłowego
żywienia − po 25,8%
q
konieczności okresowego
kontrolowania poziomu cholesterolu w surowicy krwi
– 18,5%
q
niekorzystnego wpływu na stan zdrowia
człowieka niektórych czynników fizycznych występu-
jących w środowisku pracy – 17,6%
q
szkodliwości
palenia tytoniu – 10,9%
q
szkodliwości nadużywania
alkoholu – 8,5%
q
następstw uzależnienia od środków
odurzających – 7,5% ankietowanych osób.
Dane otrzymane w wyniku przeprowadzonego
badania ankietowego przedstawia wykres 1 na s. 10.
Wśród uczestników badania ankietowego z 2002 r.
aż 64,05% ocenia jako wystarczający poziom posia-
danej wiedzy dotyczącej dbałości o stan własnego
zdrowia. Tylko 33,5% badanych widzi potrzebę po-
szerzenia wiadomości w tym zakresie.
W opinii ośrodków rehabilitacyjnych, prowadzą-
cych program rehabilitacji leczniczej w ramach pre-
wencji rentowej ZUS, większość kierowanych osób
posiada niski poziom wiedzy odnośnie istoty choro-
by i relacji lekarz-pacjent. Zauważalny jest również
brak wystarczającej wiedzy o znaczeniu aktywności
fizycznej, prawidłowym sposobie odżywiania się
i bezpieczeństwie w środowisku pracy.
Należy podkreślić, że na możliwość kontynuowa-
nia pracy zarobkowej przez osoby ubezpieczone,
które w wyniku przeprowadzonego programu rehabi-
litacji leczniczej odzyskały zdolność do pracy, składa
się nie tylko efektywna poprawa funkcji organizmu,
ale również wiedza zdobyta w ośrodku rehabilitacyj-
nym w ramach zajęć dotyczących promocji zdrowia
i edukacji zdrowotnej. Dlatego też, zależnie od po-
trzeb tematycznych, zajęcia te powinny być prowa-
dzone w szczególności przez lekarzy, psychologów,
magistrów rehabilitacji, dietetyków.
W wyniku pobytu w ośrodku rehabilitacyjnym
i zapoznania się z programem promującym zdrowie
ubezpieczony powinien m.in. wzbogacić swoją wie-
dzę odnośnie dbania i odpowiedzialności za stan
swego zdrowia − posiadać umiejętność kontynuacji
ćwiczeń fizycznych w warunkach domowych, znać
rolę badań profilaktycznych oraz czynniki nieko-
rzystnie wpływające na stan zdrowia (zwłaszcza
w środowisku pracy), mieć podstawową wiedzę
o schorzeniu, które stanowiło przyczynę skierowa-
nia na rehabilitację. Ponadto powinien znać zasady
prawidłowego żywienia, a także wiedzieć jak radzić
sobie w sytuacjach związanych ze stresem oraz jak
rozwiązywać konflikty międzyludzkie.
Dzięki zdobytej wiedzy, po wypisaniu z ośrodka
rehabilitacyjnego, ubezpieczony powinien stać się
osobą w sposób bardziej świadomy dbającą o stan
swojego zdrowia, a przez to czynnie współpracującą
z zespołem medycznym w dalszym procesie leczni-
czo-rehabilitacyjnym.
Dla osiągnięcia powyższych założeń zajęcia
z zakresu promocji zdrowia i edukacji zdrowotnej,
prowadzone w ramach omawianego programu, po-
winna charakteryzować:
— różnorodność tematyczna, wynikająca z po-
znania potrzeb ubezpieczonych,
— różnorodność formy (prelekcje, odczyty,
filmy, korzystanie z prasy fachowej, ulotek, plaka-
tów, nauka gotowania, tworzenie klubów dysku-
syjnych itp.),
— powtarzalność działań, co gwarantuje powsta-
nie odpowiednich przyzwyczajeń.
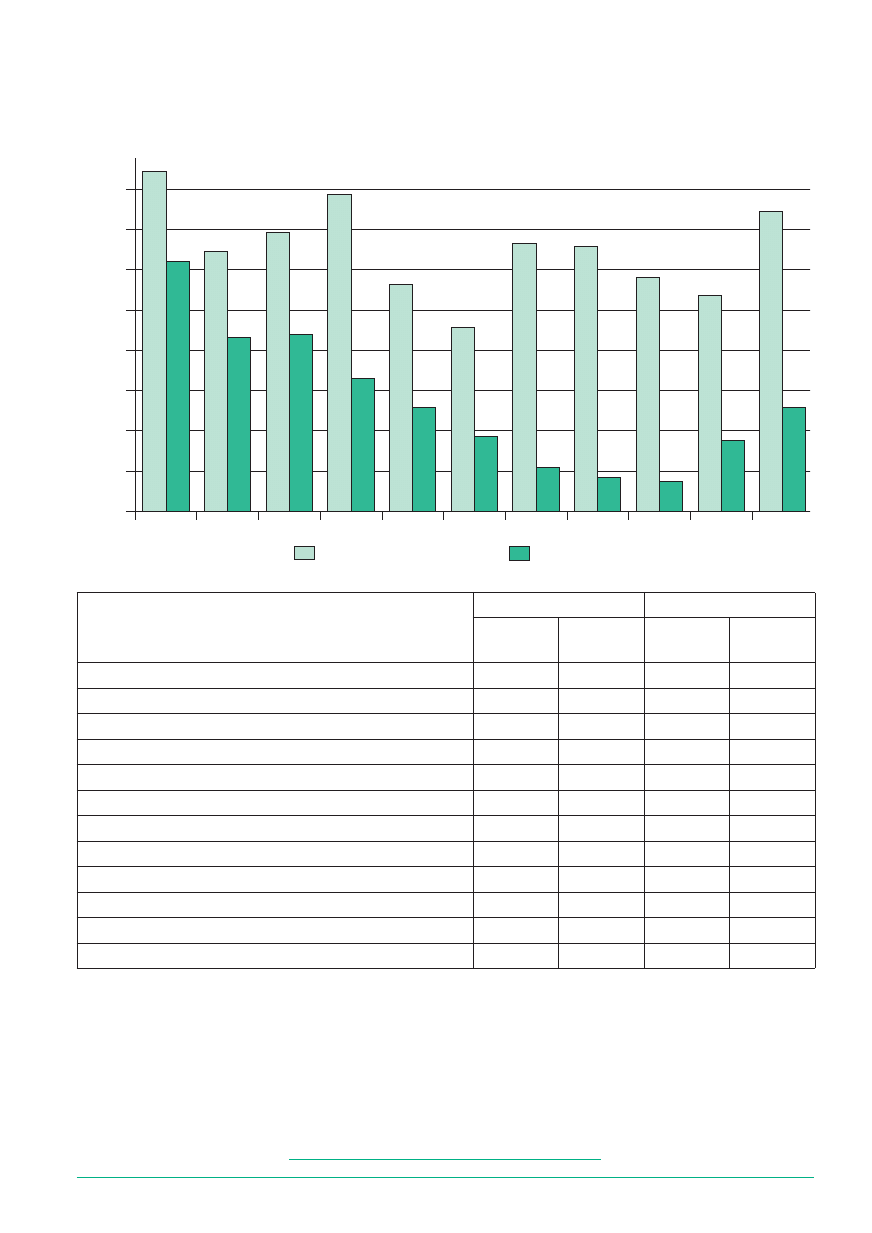
PREWENCJA I REHABILITACJA 1/2004
10
Wnioski
1. Według oceny własnej większość ankietowa-
nych osób nie widzi potrzeby poszerzenia wiedzy
dotyczącej dbałości o stan zdrowia.
2. Promocja zdrowia i edukacja zdrowotna powin-
ny pełnić w procesie kompleksowo pojętej rehabilitacji
rolę podstawową i stanowić punkt wyjścia dla wdraża-
nia odpowiednich procedur rehabilitacyjnych.
3. Przeprowadzone badanie umożliwiło poznanie
potrzeb osób ubezpieczonych, realizujących pro-
gram rehabilitacji leczniczej w ramach prewencji ren-
towej ZUS, w zakresie dotyczącym promocji zdrowia
i edukacji zdrowotnej.
Najistotniejsze informacje
dla uczestników programu rehabilitacji leczniczej
w ramach prewencji rentowej ZUS
W liczbach bezwzględnych
W procentach
uzyskane
informacje
pożądane
informacje
uzyskane
informacje
pożądane
informacje
1. O konieczności wykonywania ćwiczeń w warunkach domowych
516
380
84,31
62,09
2. O mechanizmach zachodzących w organizmie w wyniku schorzenia
394
264
64,38
43,14
3. O umiejętności radzenia sobie ze stresem
424
268
69,28
43,79
4. O konieczności badań lekarskich
481
202
78,59
33,01
5. O konieczności kontrolowania ciśnienia krwi
344
158
56,21
25,82
6. O konieczności kontrolowania poziomu cholesterolu
280
113
45,75
18,46
7. O szkodliwości palenia tytoniu
407
67
66,50
10,95
8. O szkodliwości nadużywania alkoholu
402
52
65,69
8,50
9. O następstwach uzależnienia od środków odurzających
355
46
58,01
7,52
10. O wpływie czynników takich jak hałas, wilgotność itp.
328
108
53,59
17,65
11. O stosowaniu zasad zdrowego żywienia
455
158
74,35
25,82
LICZBA OSÓB, KTÓRE WZIĘŁY UDZIAŁ W BADANIU ANKIETOWYM
612
612
100,00
100,00
1
2
3
4
5
6
7
8
9
10
11
90,00
80,00
70,00
60,00
50,00
40,00
30,00
20,00
10,00
0,00
84,31
62,09
64,38
69,28
78,59
56,21
45,75
66,50
65,69
58,01
53,59
74,35
25,82
17,65
7,52
8,50
10,95
18,46
25,82
33,01
43,79
43,14
uzyskane informacje
pożądane informacje
Wykres 1
Informacje dotyczące promocji zdrowia i edukacji zdrowotnej –
uzyskane w ośrodku rehabilitacyjnym w ramach programu rehabilitacji leczniczej
oraz uznane przez osoby ubezpieczone za najbardziej pożądane

PREWENCJA I REHABILITACJA 1/2004
11
4. Zainteresowanie poznaniem skutków za-
grożeń dla zdrowia i życia, takich jak palenie
tytoniu, nadużywanie alkoholu, uzależnienie od
środków odurzających, jak też znajomość czyn-
ników niebezpiecznych w środowisku pracy są w
badanej populacji niewielkie, co wymaga zmian w
sposobie prezentacji tych tematów w ośrodkach
rehabilitacyjnych.
5. Po zakończeniu rehabilitacji ubezpieczony po-
winien posiadać wiedzę odnośnie odpowiedzialności
za stan swojego zdrowia i mieć ukształtowany nowy,
pozytywny wzorzec postawy społecznej.
6. Właściwa, dostosowana do wieku i poziomu wy-
kształcenia odbiorcy informacja, promująca zachowa-
nia prozdrowotne oraz ucząca odpowiedzialności za
stan swojego zdrowia, powinna w sposób bardziej sku-
teczny docierać do populacji osób ubezpieczonych.
Alicja Barwicka
Departament Prewencji i Rehabilitacji
Spotkanie to było o tyle ważne, iż zakończyło się
uroczystym przedstawieniem członkom Parlamentu
Europejskiego, w siedzibie Parlamentu w Brukseli,
Gastein Health Declaration 2003 (Deklaracji Zdro-
wia Gastein 2003).
Zanim jednak do tego doszło reprezentanci in-
stytucji ubezpieczeń zdrowotnych i społecznych,
lekarze, pielęgniarki, fizjoterapeuci, ekonomiści, inży-
nierowie, prawnicy, specjaliści w zakresie zdrowia pu-
blicznego − z prawie wszystkich krajów europejskich
oraz ze Stanów Zjednoczonych Ameryki Północnej,
Kanady, Japonii, Tajwanu, Nowej Zelandii i Australii −
spotkali się na wspólnych obradach w Bad Gastein,
którym towarzyszyło hasło „Zdrowie i dobrobyt”.
Problematyka sesji plenarnych
Obrady toczyły się w ramach czterech sesji ple-
narnych i kilkunastu tematycznych.
Ponieważ było to ostatnie Europejskie Forum
Zdrowia przed poszerzeniem w 2004 r. Unii Europej-
skiej, już w pierwszych wystąpieniach dokonywano
podsumowań (również statystycznych) dotychcza-
sowych działań na rzecz przygotowań krajów kan-
dydackich do realizacji wspólnej europejskiej polityki
w zakresie zachowania zdrowia społeczeństw; anali-
zowano niekorzystne zjawiska demograficzne wystę-
pujące w całej populacji europejskiej, związane z wy-
dłużeniem trwania życia, spadkiem liczby urodzeń,
a w konsekwencji ze starzeniem się społeczeństw;
przedstawiano przykłady dobrych praktyk dotyczą-
ce wymiany doświadczeń w skali międzynarodowej
w zakresie promowania zdrowia i zachowań prozdro-
wotnych; przytaczano przykłady zatrudniania w kra-
jach Unii Europejskiej specjalistów pochodzących
z krajów kandydackich − m.in. wysoko oceniono
pracę polskich pielęgniarek w Norwegii.
Biorąc pod uwagę różnice w poziomie usług
medycznych i w dostępności tych usług w różnych
krajach europejskich, postulowano standaryzację mini-
malnego ich zakresu, który obowiązywałby we wszyst-
kich krajach zjednoczonej Europy po 1 maja 2004 r.
Zdaniem ekspertów ze Światowej Organizacji
Zdrowia (WHO) i Banku Światowego, w programach
Wspólny cel – poprawa zdrowia w Europie
Poszerzenie Unii Europejskiej o nowych człon-
ków pociąga za sobą prace nad przygotowa-
niem krajów kandydackich do realizacji wspólnej
europejskiej polityki na wielu płaszczyznach, tak-
że w zakresie opieki zdrowotnej i socjalnej. Służą
temu m.in. organizowane cyklicznie spotkania
pod nazwą Europejskie Forum Zdrowia. Ostatnie z nich odbyło
się na początku października 2003 r. w Bad Gastein w Austrii.

PREWENCJA I REHABILITACJA 1/2004
12
koniecznej racjonalizacji wydatków należy uwzględ-
nić prowadzenie przez specjalistów w danej dziedzi-
nie medycyny konsultacji dla szerszej grupy odbior-
ców, przy wykorzystaniu teletransmisji.
Niewątpliwie najbardziej charakterystyczną, dla
ostatnich lat, formą współpracy międzynarodowej
w zakresie wymiany doświadczeń oraz wypracowy-
wania nowych kierunków działania jest tworzenie
sieci tematycznych.
Istniejące od kilku lat organizacje − EPHA (Euro-
pean Public Health Alliance), EHMA (European He-
alth Menagement Association), EHN (The European
Health Network) − bardzo zintensyfikowały w ostat-
nim czasie swoją działalność, poszerzając zakres
oddziaływania o tereny krajów kandydujących do
Unii. Przedstawiając dobre, sprawdzone rozwiąza-
nia organizacyjne, promują je wśród kolejnych grup
odbiorców.
Większość krajów kandydackich charakteryzuje
się tym, że od około 10 lat trwa w nich proces trans-
formacji ustrojowej. Pomoc w organizacji systemu
opieki zdrowotnej i socjalnej ze strony międzyna-
rodowych sieci przyczynia się do eliminacji błędów
przy wprowadzaniu nowych zasad organizacyjnych.
Równocześnie doświadczenia członków sieci, pra-
cujących w nieraz bardzo trudnych warunkach organi-
zacyjnych w krajach Europy środkowej i wschodniej,
są niezwykle przydatne w realizacji bieżących zadań
oraz w formułowaniu potrzeb i oczekiwań określonych
grup społecznych.
Duże zainteresowanie wzbudziła organizacja i za-
kres zadań Europejskiej Sieci Ubezpieczeń Spo-
łecznych dla Zdrowia (ENSIH), której członkiem jest
Zakład Ubezpieczeń Społecznych. Idea tworzenia
Narodowego Forum Zdrowia Pracujących w każ-
dym kraju europejskim, propagowana przez ENSIH,
a w perspektywie budowa jednej europejskiej płasz-
czyzny dla promowania bezpieczeństwa fizycznego
i psychicznego w środowisku pracy, zapobiegania
wypadkom przy pracy i chorobom zawodowym,
wykorzystania środowiska pracy dla promowania
zdrowego stylu życia i zdrowia osobistego, prowa-
dzenia edukacji zdrowotnej, spotkała się z aprobatą
uczestników spotkania.
Sesje tematyczne
Wśród sesji tematycznych największe zaintereso-
wanie wzbudziły spotkania poświęcone takim zagad-
nieniom, jak:
q
konieczność zmian w opiece medycznej, zwią-
zana ze starzeniem się populacji europejskich,
q
badania analityczne epidemii zespołu SARS
oraz grypy na Tajwanie i w Europie,
q
aspekty ekonomiczne zmian demograficznych
w Europie,
q
ocena stanu przygotowań niektórych krajów
europejskich do procesu zjednoczeniowego.
r Konieczność zmian w opiece medycznej
związana ze starzeniem się populacji europejskich
Dyskutując na wyżej wymieniony temat podkre-
ślono, że dostępne dane demograficzne uzasadniają
konieczność natychmiastowych modyfikacji organi-
zacji ubezpieczeń zdrowotnych i społecznych.
Do 2050 r. w sześciu na dziesięć krajów europej-
skich przeważać będzie ludność w wieku powyżej
65 lat. W 2003 r., po raz pierwszy w historii, w Niem-
czech, Hiszpanii i we Włoszech było więcej osób po-
wyżej 80 roku życia niż poniżej 20 roku życia.
W konsekwencji tak znacznego wydłużenia prze-
ciętnego trwania życia należy zadbać o poprawę kon-
dycji psychofizycznej starzejącej się populacji, znacz-
nie zintensyfikować działania prewencyjne dla zmniej-
szenia skutków chorób cywilizacyjnych, w szczegól-
ności nadciśnienia tętniczego, chorób psychicznych,
miażdżycy, chorób układu krążenia i narządu ruchu.
Należy też rozważyć wydłużenie obowiązku świad-
czenia pracy przez osoby zdolne do pracy po 62 roku
życia. Dotyczyć to powinno obu płci.
Ponadto ogromne zadania przed krajami europej-
skimi stawia WHO w zakresie ochrony zdrowia psy-
chicznego. Bardzo potrzebne są programy prewencji
pierwotnej, wtórnej i rentowej w tej grupie zaburzeń.
Biorąc pod uwagę czas przebywania człowieka
w środowisku pracy, tu właśnie należy zognisko-
wać programy promowania zdrowia − zdrowia
zarówno w sensie biologicznym, jak i psychicznym
i społecznym.
Centrum Bad Gastein.
Fot: A. Barwicka

PREWENCJA I REHABILITACJA 1/2004
13
W Niemczech i w krajach skandy-
nawskich rośnie liczba osób z chorobą
Alzheimera. Szacuje się, że w Niem-
czech w 2020 r. będzie ich 1 milion.
Potrzebne są więc działania diagno-
styczne, lecznicze i rehabilitacyjne, aby
zapewnić wczesne rozpoznanie, lecze-
nie i ograniczenie następstw.
Następstwa społeczne chorób „które
nie bolą” − np. cukrzycy, czy nadciśnienia
tętniczego − są łatwe do oszacowania.
Już dziś zatem należy zadbać o edu-
kację zdrowotną obywateli − wpojenie
im prawidłowych nawyków zachowania
dla eliminacji następstw przewlekłego
stresu, prawidłowych nawyków żywienio-
wych, uświadomienie potrzeby badania
poziomu cholesterolu w surowicy krwi
oraz wysokości ciśnienia tętniczego krwi.
Zdaniem dyskutantów najważniejsza w tych dzia-
łaniach jest pierwotna i wtórna prewencja, z uwzględ-
nieniem kompleksowej rehabilitacji leczniczej.
Nie wolno pominąć działań służących ochro-
nie praw człowieka i poszanowaniu godności
ludzkiej. Przy nadmiernym obciążeniu młodszej
generacji społeczeństw Europy kosztami (w za-
kresie etycznym i ekonomicznym) oraz odpowie-
dzialnością za jakość życia pokolenia rodziców
i dziadków może dojść do niekorzystnych zjawisk
społecznych, z legalizacją eutanazji ze względu
na wiek włącznie.
r Badania analityczne epidemii
zespołu SARS oraz grypy na Tajwanie i w Europie
Zdaniem analityków z Tajwanu, prowadzących
od początku 2003 r. badania nad epidemią SARS,
może wystąpić ponowny wzrost zachorowań. Co-
ronavirus, wywołujący chorobę, prawdopodobnie
ulegnie zmianom morfologicznym w wyniku muta-
cji, co może wiązać się ze zmianą objawów i prze-
biegu choroby. Przy dzisiejszych możliwościach
transportu lotniczego nie istnieje inna metoda za-
pobiegawcza niż izolacja osób podejrzanych o wys-
tąpienie SARS.
Podczas epidemii w 2003 r. najwyższą śmiertel-
ność (do 50%) odnotowano w środkowych Chinach,
gdzie, w wyniku późno stawianej diagnozy, nie izolo-
wano chorych narażając następne osoby na zacho-
rowanie. Tam też zgony dotyczyły w większości osób
powyżej 60 roku życia i dzieci poniżej 5 lat.
Śmiertelność w czterech dużych miastach −
Hongkongu, Singapurze, Toronto i Taipei − wyno-
siła 4-10%, mimo bardzo dużych skupisk ludności
i dużej zakaźności. W wymienionych miastach
wprowadzono ostre rygory izolacji. U osób powyżej
60 roku życia, w znacznym odsetku przypadków,
występowały dodatkowo objawy ze strony układu
krążenia, wywołane panicznym lękiem potęgowa-
nym przez codzienne doniesienia mediów.
U 80% hospitalizowanych osób w dziesiątym dniu
następował powrót do zdrowia, a dalszą rekonwale-
scencję prowadzono już w warunkach domowych.
Najważniejszym objawem klinicznym odnoto-
wanym podczas epidemii SARS w 2003 r., wystę-
pującym u 97% obserwowanych pacjentów, była
gorączka powyżej 38°C. Władze czterech ww. miast,
w pierwszych tygodniach epidemii, wprowadziły
obowiązek dwukrotnego w ciągu doby pomiaru
temperatury ciała mieszkańców. Kontrolę nad reali-
zacją tego zalecenia powierzono nie tylko służbom
medycznym, ale również pracodawcom. Urucho-
miono bezpłatną infolinię oraz udostępniono strony
internetowe, na których przekazywano wiadomości
o
sposobach postępowania w razie podejrzenia
o zachorowanie.
W Taipei dla odizolowanych pacjentów przeznaczo-
no jeden szpital, o najwyższym standardzie hotelowym,
z możliwością kontaktów przez videotelefon dla rodzin,
aby zmniejszyć lęk przed izolacją. Mimo zachowania
najwyższej ostrożności, 20% personelu medycznego
tej placówki zachorowało na SARS (ale nie odnotowa-
no w tej grupie przypadków śmiertelnych).
Doświadczenia europejskie w walce z epidemią
SARS nie były tak dramatyczne, ale stosowano się,
zwłaszcza na lotniskach, do zaleceń WHO w zakresie
pomiaru temperatury ciała podróżnych i izolowania
osób podejrzanych o zachorowanie.
Podczas dyskusji przedstawiciel Komisji Europej-
skiej apelował o rzetelne prowadzenie dokumentacji
medycznej we wszystkich przypadkach ostrych
chorób wirusowych, a w szczególności grypy, dla
umożliwienia analizy zjawisk epidemiologicznie nie-
bezpiecznych.
Biuro europejskie Światowej Organizacji Zdro-
wia postuluje konieczność wprowadzenia elektro-
nicznego systemu rejestrowania historii chorób,
z odnotowaniem każdego zachorowania, badań
diagnostycznych i zastosowanego leczenia, tak aby
każda osoba zmieniająca miejsce stałego pobytu
W trakcie obrad.
Fot: A. Barwicka

PREWENCJA I REHABILITACJA 1/2004
14
nie miała problemu z odtworzeniem na terenie inne-
go kraju swojej dokumentacji medycznej. Wiąże się
to jednak nie tylko z kosztami operacji w aspekcie
technicznym, ale przede wszystkim z kosztami ujed-
noliconego systemu szkolenia lekarzy w krajach
zjednoczonej Europy.
Analizując doświadczenia w walce z SARS na
terenie Europy i Tajwanu porównywano m.in. kosz-
ty kampanii bezpośredniej walki z chorobą i koszty
działań prewencyjnych (w tym badań stanu sanitar-
nego wody i żywności). Wynik porównania potwier-
dził jedynie bezwzględną konieczność prowadzenia
działań prewencyjnych.
W biedniejszych krajach europejskich stosowa-
nie wszystkich form prewencji zalecanych przez
WHO, w zakresie grypy i innych wirusowych chorób
zakaźnych, nie jest obecnie możliwe. Ewentualne
przyszłe epidemie będą także wielkim problemem,
w wymiarze medycznym, społecznym i ekonomicz-
nym, dla Tajwanu; kraju o wysokim poziomie rozwoju
gospodarczego, gdzie bezrobocie dotyczy jedynie
3,7% mieszkańców, a ludność powyżej 65 roku życia
stanowi 9% ogółu.
W Anglii i na Tajwanie poddano analizie niezdol-
ność do pracy z powodu omawianej choroby. W wy-
niku zachorowań na SARS, wśród osób w wieku
produkcyjnym, praktycznie nie notowano niezdol-
ności do pracy trwającej powyżej 3 miesięcy. Dłużej
trwająca niezdolność do pracy spowodowana była
najczęściej zaostrzeniem objawów chorób współist-
niejących.
r Aspekty ekonomiczne
zmian demograficznych w Europie
Podczas sesji poświęconej aspektom ekono-
micznym zmian demograficznych w Europie analizie
poddano koszty ponoszone przez budżety różnych
państw europejskich z tytułu opieki zdrowotnej i soc-
jalnej w odniesieniu do produktu krajowego brutto.
Za czynnik mający istotny wpływ na poziom
wydatków przyjęto zasygnalizowane wyżej zmiany
demograficzne w Europie. Jeśli na szerszą skalę
nie będą stosowane działania prewencyjne, służące
poprawie aktywności psychofizycznej, społecznej
i zawodowej społeczeństw europejskich, funkcjonu-
jące obecnie systemy emerytalno-rentowe staną się
niewydolne.
Z drugiej strony wydłużenie długości trwania ży-
cia i poprawa jego jakości spowodują wydłużenie
aktywności zawodowej większej części populacji
powyżej 60 roku życia.
W krajach Europy Zachodniej realizuje się
w ostatnim czasie wiele programów celowych dla
objęcia opieką osób starszych, mających trudną
sytuację życiową. Przykładem takiego programu
jest holenderski program „Carmen”. Podczas obrad
zaproponowano rozpoczęcie działań mających na
celu wprowadzenie innego programu, nazwanego
umownie „Mrs. Costa”.
r Ocena stanu przygotowań
niektórych krajów europejskich
do procesu zjednoczeniowego
Obrady tej bardzo ciekawej tematycznie sesji od-
bywały się w ostatnim dniu konferencji i − mimo za-
proponowanego jednocześnie przez organizatorów
bogatego programu turystycznego − zgromadziły
wielu słuchaczy.
Pierwsze wystąpienia były poświęcone ocenie
stanu zdrowotnego mieszkańców Ukrainy, Rosji
i Mołdawii. Podkreślono niski poziom świadczeń
zdrowotnych, wysoką śmiertelność okołoporodową,
wzrost zachorowań w ostatnim okresie − w szcze-
gólności na AIDS, kiłę, gruźlicę i wirusowe zapalenie
wątroby. Zwracano jednak uwagę na wprowadzane
w ostatnich latach zmiany organizacyjne, służące
poprawie sytuacji. Postulowano skierowanie nawet
skromnych środków na finansowanie edukacji zdro-
wotnej i promocji zdrowia w tych krajach. Zaznaczo-
no, iż pilnej odbudowy wymaga w nich zdewastowa-
ne środowisko naturalne.
Szczególnie trudną sytuację ma Mołdawia. Przy
niskim poziomie gospodarczym nie można prze-
znaczyć wystarczających środków finansowych
na poprawę stanu sanitarnego kraju oraz dostępu
do najbardziej podstawowych usług medycznych.
Schorzenia i zaburzenia psychiczne stanowią w Moł-
dawii drugą, po chorobach układu krążenia, przyczy-
nę długotrwałej niezdolności do pracy, a u 30% cho-
rych z cukrzycą, z powodu późnego zdiagnozowania
i nieskutecznej terapii, konieczne jest stosowanie
amputacji kończyn dolnych.
Na tym tle przedstawiony przez Bank Światowy
raport dotyczący stanu przygotowań Polski i Słowacji
do dostosowania się do standardów europejskich
wypadł korzystnie; jakkolwiek zwrócono uwagę na
znaczny, w ciągu ostatnich pięciu lat, wzrost w obu
krajach zachorowań na AIDS.
Jako „polski problem” przedstawiono zbyt libe-
ralną politykę wykorzystania łóżek szpitalnych. Czas
prowadzenia leczenia w wysoko specjalistycznych
Gala sali wykładowej.
Fot: A. Barwicka

PREWENCJA I REHABILITACJA 1/2004
15
(i drogich) oddziałach klinicznych jest w Polsce dwu-
krotnie dłuższy niż w Anglii, natomiast nie korzysta-
my, według twórców raportu, ze znacznie tańszych
procedur w oddziałach rehabilitacji leczniczej dla
kontynuacji leczenia podstawowego i włączania po-
stępowania rehabilitacyjnego.
Ciągle jeszcze na niewystarczającym poziomie
prowadzone są w Polsce działania w zakresie prewen-
cji pierwotnej, w tym edukacji dotyczącej znajomości
czynników ryzyka, zwłaszcza w środowisku pracy.
Eksperci Banku Światowego odnotowali nato-
miast znaczne zmniejszenie wydatków na świad-
czenia z ubezpieczenia społecznego, dzięki m.in.
prowadzeniu prewencji rentowej.
Odrębne miejsce w raporcie zajął inny „polski
problem”. Polsce przypadła niechlubna rola kraju
tranzytowego, z którego na inne kraje Europy są
przenoszone (a raczej, jak to określono, są przewo-
żone TIR-ami) choroby weneryczne.
Eksperci z Japonii zajęli się z kolei niedaleką,
w ich opinii, przyszłością starego kontynentu. Przy-
jęto założenie, że około 2020 r., gdy kraje europej-
skie stanowić będą już jeden organizm, zacznie się
zintensyfikowana migracja młodszej części populacji
krajów sąsiedzkich − ze Środkowego i Bliskiego
Wschodu oraz z Afryki północnej.
Wspomniane kraje liczą dzisiaj około 307 mln
osób. Są to społeczeństwa z przewagą ludzi bardzo
młodych i bardzo biednych. 30% obywateli żyje za
mniej niż 2 dolary dziennie. Dla Iranu, Iraku i Jemenu,
poza odrębnościami etnicznymi, religijnymi i kultu-
rowymi, charakterystyczne są: wysokie bezrobocie
przy niskim stopniu uprzemysłowienia i brakach
technologicznych, wysoki stopień migracji, brak
podstawowej wiedzy ekonomicznej, nieprzestrzega-
nie praw kobiet.
Dostęp do opieki zdrowotnej i zabezpieczenia
społecznego koczowniczych plemion północnej Sa-
hary praktycznie nie istnieje.
Zdaniem ekspertów z Japonii, starzejące się
i znacznie bardziej zasobne społeczeństwa Europy
powinny umieć przewidzieć bieg historii.
Dla przybliżenia problemu eksperci Banku Świa-
towego przedstawili analizę zjawisk wynikających
z dużych różnic ekonomicznych i kulturowych mię-
dzy bogatym społeczeństwem południowych stanów
USA i znacznie biedniejszą społecznością północne-
go Meksyku.
W obszarze przygranicznym mieszka około 70 mln
ludzi, ale w trzech graniczących ze Stanami Zjedno-
czonymi stanach Meksyku żyje 50% populacji tego
kraju. Liczba bezrobotnych Meksykanów z obszaru
przygranicznego dochodzi do 2 mln. Granicę prze-
kracza rocznie 400 mln osób i 3,8 mln ciężarówek.
Z uwagi na warunki klimatyczne i złą jakość wody
pitnej, istnieje ciągłe zagrożenie epidemiologiczne.
Dlatego na terenie przygranicznym stworzono wiele
programów prewencyjnych, obejmujących w szcze-
gólności edukację zdrowotną, w tym znajomość
czynników niebezpiecznych dla zdrowia i życia czło-
wieka. Programy, o których mowa, są realizowane
wspólnie przez oba narody. Obserwuje się już bar-
dzo powolną poprawę sytuacji.
W podsumowaniu sesji eksperci Banku Świa-
towego zwrócili się do odpowiednich służb krajów
kandydujących do Unii Europejskiej o przekazywa-
nie możliwie pełnych, kompletnych i wiarygodnych
danych statystycznych, zgodnie z wymaganiami
programu Eurostat.
Polska, podobnie jak inne kraje Europy środ-
kowej i wschodniej, przekazuje dane zawierające
błędy oraz informacje statystyczne wzajemnie wy-
kluczające się. Utrudnia to prowadzenie badań pla-
nistycznych w zakresie stanu zdrowotności współ-
czesnej Europy.
Gastein Health Declaration 2003
Deklarację Zdrowia Gastein 2003 przedstawił i za-
rekomendował parlamentarzystom oraz członkom
Komisji Europejskiej prof.dr Gunter Leiner, prezydent
Europejskiego Forum Zdrowia.
Deklaracja jest przesłaniem skierowanym do
Parlamentu Europejskiego, a dotyczy konieczności
uwzględnienia w polityce zdrowotnej jednoczącej
się Europy wszelkich determinantów kształtujących
zdrowie, w szczególności aspektów ekonomicznych
i społecznych. W sposób szczególny rekomenduje:
q
konieczność reform w zakresie opieki zdrowotnej
we Wspólnocie Europejskiej
q
uwzględnienie aspek-
tów ekonomicznych w polityce zdrowotnej państw.
W programach opracowywanych przez poszcze-
gólne kraje europejskie powinna być uwzględniana
konieczność racjonalizacji (niekoniecznie redukcji)
wydatków, przy uwzględnieniu aktualnej sytuacji
demograficznej, społeczno-ekonomicznej i epide-
miologicznej.
Należy poddać analizie koszty ponoszone przez
budżety państw europejskich z tytułu opieki zdrowotnej
i socjalnej w odniesieniu do produktu krajowego brutto.
Czynnikiem mającym istotny wpływ na poziom
wydatków są zmiany demograficzne w Europie. Je-
śli na szerszą skalę nie będą stosowane działania
prewencyjne służące poprawie aktywności psycho-
fizycznej, społecznej i zawodowej społeczeństw
europejskich, funkcjonujące obecnie systemy eme-
rytalno-rentowe staną się niewydolne. Niezbędne są
więc działania w zakresie pierwotnej i wtórnej pre-
wencji, z uwzględnieniem kompleksowej rehabilitacji
leczniczej, społecznej i zawodowej, a także działania
służące ochronie praw człowieka i poszanowaniu
godności ludzkiej.
Deklaracja Zdrowia Gastein 2003 odnotowuje po-
nadto potrzebę większego zainteresowania parlamen-
tów poszczególnych państw tematyką ochrony zdrowia
ludności jednoczącej się Europy, wynikającą z obser-
wacji i spostrzeżeń uczestników Forum Zdrowia w Bad
Gastein, i zwraca w szczególności uwagę na:

PREWENCJA I REHABILITACJA 1/2004
16
— wzrastające niebezpieczeństwo rozprzestrze-
niania się chorób zakaźnych,
— niekorzystne procesy demograficzne pro-
wadzące do gwałtownego starzenia się społe-
czeństw Europy,
— niedostateczną kontrolę nad gospodarką
lekami,
— nieuwzględnianie potrzeb zdrowotnych i soc-
jalnych różnych grup mieszkańców kontynentu,
— nierzetelne przekazywanie do europejskich
struktur Światowej Organizacji Zdrowia danych sta-
tystycznych.
Ponieważ najbardziej charakterystyczną dla os-
tatnich lat formą współpracy międzynarodowej w za-
kresie wymiany doświadczeń oraz wypracowywania
nowych kierunków działania jest tworzenie sieci
tematycznych − np. EPHA, EHMA, EHN, ENSIH −
twórcy deklaracji zachęcają do korzystania z ich
programów i doświadczeń, niezwykle przydatnych
w organizacji systemu opieki zdrowotnej i socjalnej
oraz w realizacji bieżących zadań dotyczących for-
mułowania potrzeb i oczekiwań określonych grup
społecznych.
W deklaracji podkreślono fakt, że z uwagi na
czas przebywania człowieka w środowisku pracy tu
właśnie należy zogniskować programy promowania
zdrowia. Priorytetem działań w tym zakresie, na naj-
bliższe lata, powinno być:
— promowanie bezpieczeństwa fizycznego i psy-
chicznego w środowisku pracy,
— zapobieganie wypadkom przy pracy i choro-
bom zawodowym,
— wykorzystywanie środowiska pracy dla pro-
mowania zdrowego stylu życia i zdrowia osobistego,
— prowadzenie edukacji zdrowotnej.
Przyszłość
Europejskiego Forum Zdrowia
w Bad Gastein
Uczestnicy corocznych spotkań w ramach Eu-
ropejskiego Forum Zdrowia w Bad Gastein mogli
być usatysfakcjonowani zainteresowaniem, jakie na
forum Parlamentu Europejskiego wzbudziła przed-
stawiona deklaracja, stanowiąca podsumowanie
sześciu kolejnych spotkań.
Podkreślając znaczenie przedstawienia w Par-
lamencie Europejskim Deklaracji Zdrowia Gastein
2003, zwrócono uwagę na wielki wkład przedstawi-
cieli wielu europejskich instytucji i organizacji w bu-
dowanie lepszej przyszłości dla ochrony zdrowia
społeczeństw starego kontynentu.
Wyrażono jednocześnie nadzieję, że wyniki prac
kolejnych spotkań przyczynią się jeszcze bardziej do
skutecznej ochrony zdrowia i życia człowieka.
Parlamentarzyści wyrazili opinię, że tekst De-
klaracji powinien zostać oficjalnie zaprezentowany
strukturom europejskim Światowej Organizacji Zdro-
wia − dla przyjęcia proponowanych rozwiązań jako
standardów obowiązujących w polityce zdrowotnej
zjednoczonej Europy.
Alicja Barwicka
Departament Prewencji i Rehabilitacji
Wprowadzenie
Poziom zdrowia osób pracujących jest niewąt-
pliwie jednym z kluczowych wskaźników zdrowia
publicznego, sprawności systemu zdrowia oraz jako-
ści rozwoju społeczno-ekonomicznego kraju. Niedo-
stateczny stan zdrowia osób w wieku produkcyjnym
jest często powodem utraty zdolności do pracy,
prowadząc do obniżenia jakości życia dotkniętych
tym osób i olbrzymich kosztów ponoszonych przez
społeczeństwo. Znaczne różnice w występowaniu
i nasileniu tych czynników decydują o występowaniu
dużych nierówności w zdrowiu pomiędzy różnymi
grupami pracujących (w tym również bezrobotnych).
Zdrowie pracujących, a właściwie zdrowie popu-
lacji w wieku produkcyjnym (np. w wieku 16-70 lat),
jest determinowane przez wiele czynników, które
ogólnie można podzielić na następujące grupy:
— jakość usług służby zdrowia,
— korzystne i niekorzystne oddziaływanie czyn-
ników środowiska i organizacji pracy,
— korzystne i niekorzystne oddziaływanie czyn-
ników zależnych od stylu i kultury życia,
— korzystne i niekorzystne oddziaływanie czyn-
ników środowiska poza pracą.
W następstwie znacznych zmian w świecie pracy
w ciągu ostatnich 25 lat w całej Europie, w tym także
w Polsce, pojawiają się powody do zmian w polityce
Zintegrowane zarządzanie zdrowiem
i bezpieczeństwem w miejscu pracy (cz. 1)

PREWENCJA I REHABILITACJA 1/2004
17
ochrony i podtrzymywania zdrowia pracujących,
a także modyfikacji infrastruktury wspierającej
przedsiębiorstwa w zakresie zarządzania zdrowiem
i bezpieczeństwem pracujących. Oto niektóre z tych
powodów:
q
bardzo duży wzrost liczby pracowników w ma-
łych przedsiębiorstwach, które niezdolne są do
tworzenia własnych służb medycyny pracy i służb
bhp, a które działają w warunkach dużej konkurencji
i niepewności,
q
zmiany demograficzne populacji pracujących −
wzrost odsetka osób starszych, duży udział kobiet,
q
wzrost zatrudnienia w usługach i biurach,
często wiążący się z niską kontrolą własnej sytuacji
w pracy, z izolacją od współpracowników i pracą
w samotności; powtarzalne czynności w pracy, mo-
notonia, niskie wsparcie społeczne,
q
wzrost wpływu przemocy (violence) ze strony
klientów i współpracowników, szykanowania pra-
cowników przez przełożonych (bullying) lub współ-
pracowników (mobbing),
q
zmiany w praktyce zatrudniania (np. zatrudnie-
nie na krótki okres czasu lub w niepełnym wymiarze
czasu pracy, telepraca),
q
wzrost zróżnicowania lub zanikanie tradycyj-
nych struktur pracy (np. outsourcing),
q
problem rosnących kosztów świadczeń me-
dycznych dla pracujących i ich rodzin, rosnących
składek na ubezpieczenia społeczne i zdrowotne,
a także dużych kosztów produkcji z powodu pracow-
ników o niskim poziomie zdrowia, niskiej motywacji
do pracy i dużej absencji.
Żadnemu z tych wyzwań nie można sprostać
stosując tradycyjne, dwudziestowieczne podejścia,
ukierunkowane jedynie na obniżenie ryzyka zawo-
dowego związanego z występowaniem fizycznych,
chemicznych lub biologicznych zagrożeń w miej-
scu pracy.
Aby dostatecznie wesprzeć pracodawców i pra-
cowników w prewencji lub złagodzeniu zdrowotnych
skutków wyżej przedstawionych procesów i zjawisk,
potrzebne jest całościowe i aktywne podejście
w przedsiębiorstwie lub instytucji do zarządzania
determinantami zdrowia, zasobami naturalnymi i śro-
dowiskiem, bezpieczeństwem i kapitałem ludzkim,
z pełnym wykorzystaniem jednakże tradycyjnych
metod i wiedzy o kontroli zawodowych zagrożeń
zdrowia i bezpieczeństwa.
Istnieją przedsiębiorstwa w Europie, zwłaszcza
o zasięgu międzynarodowym, które podejmują sku-
tecznie szeroko zakrojone działania dla poprawy lub
podtrzymywania zdrowia i zdolności do pracy zatrud-
nionych (http://www.enwhp.org), w przekonaniu, iż
mogą w ten sposób umocnić swą pozycję rynkową
i osiągnąć konkurencyjną przewagę. Zakres tych
działań może być bardzo szeroki i obejmować nastę-
pujące inwestycje prozdrowotne:
q
ochrona zdrowia i bezpieczeństwa pracujących
przed zawodowymi zagrożeniami występującymi
w środowisku pracy – odpowiedzialność pracodaw-
ców w tym zakresie jest zwykle określona przepisami
prawnymi,
q
promowanie zdrowia pracujących, w tym
również starszych pracowników, poprzez właściwą
kulturę pracy, organizację pracy i zapewnienie pra-
cownikom wsparcia społecznego,
q
promowanie zdrowia psychicznego, zdrowego
stylu życia oraz zapobieganie przewlekłym, nieza-
kaźnym chorobom cywilizacyjnym (np. chorobom
układu krążenia, chorobom układu mięśniowo-szkie-
letowego, zburzeniom psychicznym) poprzez spe-
cjalną politykę zdrowotną przedsiębiorstwa i narzę-
dzia zarządcze zapewniające jej wdrożenie,
q
podtrzymywanie zdolności do pracy, a więc
także zatrudnialności, przez cały okres życia zawo-
dowego,
q
oszczędne wykorzystywanie zasobów natural-
nych oraz ochrona środowiska naturalnego przed
zanieczyszczeniami,
q
inwestowanie w komunikację społeczną w dzie-
dzinie ochrony i promocji zdrowia pracowników i ich
rodzin, a także we wsparcie psychiczne i społeczne
pracowników.
Obciążenie populacji
pracujących w Polsce
chorobami i urazami
prowadzącymi do ograniczenia
zdolności do pracy
Zdolność do pracy może być upośledzona lub
całkowicie uniemożliwiona przez:
1) choroby lub wypadki zawodowe,
2) choroby parazawodowe (choroby związane
z pracą, gdzie czynnik środowiska pracy samo-
dzielnie jest niewystarczający do wywołania cho-
roby, lecz zwiększa działanie przyczyn spoza tego
środowiska),
3) choroby i wypadki niezawodowe, którym jed-
nakże można zapobiegać w miejscu pracy dzięki
wczesnemu rozpoznaniu, bądź skutecznie wyleczyć
lub ograniczyć ich szkodliwy wpływ na zdolność do
pracy (np. rak płuc u palacza tytoniu, rak piersi, cho-
roba wieńcowa),
4) choroby i wypadki niezawodowe, którym ze
względu na ich etiologię nie można zapobiegać
w miejscu pracy.
r Choroby zawodowe
W 2002 r. w Polsce stwierdzono 4915 przypadków
chorób zawodowych. Nastąpił więc dalszy spadek
liczby oficjalnie stwierdzanych chorób zawodo-
wych. W 1998 r. liczba tych chorób wynosiła 12 017,
w 2000 r. – 7339, a w 2001 r. − 6007 (Szeszenia-Dą-
browska i współpracownicy 2003)
1
.
Liczba chorób zawodowych na 100 tys. zatrud-
nionych w 2002 r. wyniosła 53,6 i była znacznie niż-
sza niż w latach ubiegłych.
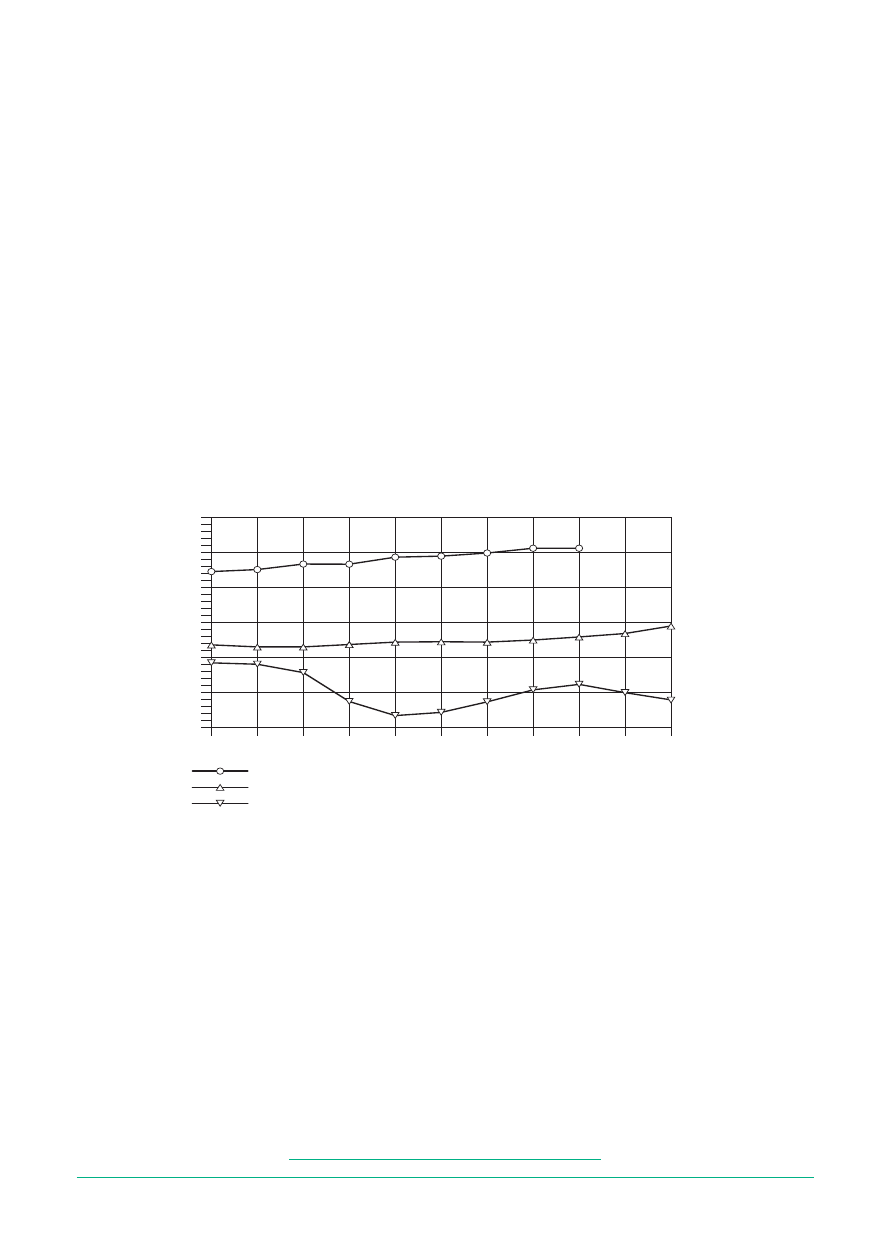
PREWENCJA I REHABILITACJA 1/2004
18
W ostatnich latach obserwujemy więc systema-
tyczne zmniejszanie się w Polsce liczby i współ-
czynnika zachorowalności na choroby zawodowe,
co w pewnej mierze jest związane z likwidacją za-
kładów przemysłowych ze szkodliwymi dla zdrowia
warunkami pracy. Może to być również związane
z niedostatecznym zgłaszaniem, rozpoznawaniem
i stwierdzaniem chorób zawodowych. Dane z kra-
jów Unii Europejskiej wskazują, że różnice w za-
kresie zapadalności na choroby zawodowe mogą
być związane z jakością oraz dostępnością służb
zdrowia i bezpieczeństwa pracujących, a także
z obowiązującym w danym kraju wykazem chorób
zawodowych.
Wskaźniki wypadków i chorób zawodowych,
znacznie niższe w Polsce niż w Unii Europejskiej, nie
odzwierciedlają ogólnego stanu zdrowia populacji
w Polsce w wieku produkcyjnym, który jest znacznie
gorszy niż w UE, jeśli wziąć pod uwagę oczekiwany
okres życia mężczyzn i kobiet w wieku 45 lat.
Według szacunków Światowej Organizacji Zdro-
wia obciążenie populacji pracujących chorobami
i wypadkami zawodowymi wynosi od 1 do 4% ogól-
nego obciążenia chorobami populacji w wieku pro-
dukcyjnym. Nie znaleziono w piśmiennictwie sza-
cunku obciążenia chorobami zawodowymi populacji
w wieku produkcyjnym w Polsce.
r Choroby i urazy niezawodowe
prowadzące do utraty lub upośledzenia
zdolności do pracy
Szacuje się, że w Regionie Europejskim można by
obniżyć poziom umieralności o około 30% poprzez
znaczną poprawę jakości i zakresu ochrony oraz
promocji zdrowia w miejscu pracy, uwzględniającą
zawodowe, środowiskowe, społeczne, a także zależ-
ne od stylu i kultury życia determinanty zdrowia.
Światowa Organizacja Zdrowia szacuje, że około
jedna czwarta globalnego obciążenia chorobami
przypada na populację pracującą, prowadząc do
upośledzania zdolności do pracy. W 2000 r. 27% pra-
cujących w krajach Unii Europejskiej, a w 2001 r.
40% pracujących w krajach kandydujących do Unii
uważało, że praca stwarza odczuwalne ryzyko dla
ich zdrowia. W krajach Unii większość z tych osób
wiązała z pracą takie dolegliwości, jak bóle kręgosłu-
pa (33%), stres psychiczny (28%), ogólne zmęczenie
(23%), bóle mięśni karku i barków (23%), natomiast
w krajach kandydackich − skarżyła się na ogólne
zmęczenie (41%), bóle kręgosłupa (34%), stres (29%),
bóle mięśni karku i ramion (24%).
Niezdolność do pracy w następstwie złego stanu
zdrowia, podobnie jak w innych państwach europej-
skich, jest w Polsce istotnym problemem, prowadząc
do wysokiego odsetka rent inwalidzkich i wczesnych
przejść na emeryturę. Według danych ZUS liczba no-
wo przyznawanych rent inwalidzkich uległa w ostat-
nich latach istotnemu zmniejszeniu, lecz nadal jest
znacznie większa niż w wielu innych państwach eu-
ropejskich (Wilmowska, 2004)
2
. Liczba osób otrzy-
mujących rentę w Polsce z tytułu niezdolności do
pracy z powodów zdrowotnych na 1000 pracujących
jest znacznie wyższa niż w innych krajach europej-
skich: w Polsce – 153 osoby, na Łotwie – 100 osób,
w Niemczech – 66 osób i w Szwajcarii – 44 osoby.
r Choroby parazawodowe
Choroby parazawodowe to choroby o wieloczyn-
nikowej etiologii, w przypadku których zagrożenia
zawodowe i warunki pracy ułatwiają patogenne
Źródło: WHO HfA database, 2002.
34
32
30
28
26
24
22
1990
1991
1992
1993
1994
1995
1996
1997
1998
1999
2000
EU average (oczekiwana długość życia w krajach Unii Europejskiej)
CEE average (oczekiwana długość życia w krajach kandydujących do Unii)
NIS average (oczekiwana długość życia w krajach Wspólnoty Niepodległych Państw)
Wykres 1
Oczekiwana długość życia mężczyzn w wieku 45 lat
w krajach Unii Europejskiej (EU average), w krajach kandydujących do Unii (CCE average)
i w krajach Wspólnoty Niepodległych Państw (NIS average)

PREWENCJA I REHABILITACJA 1/2004
19
działanie innych czynników, co prowadzi do wzrostu
zapadalności na te choroby i nasilenia ich rozwoju.
Nie szacowano dotychczas strat zdrowotnych zwią-
zanych z tymi chorobami w populacji pracujących
w Polsce, z tego względu przytaczamy oszacowania
dokonane przez badaczy amerykańskich.
Choroba wieńcowa serca jest częstą przyczyną
czasowej lub trwałej niezdolności do pracy. Coraz
więcej danych wskazuje na związek przyczynowy
między tą chorobą a stresem w pracy, wywołanym
wysokim obciążeniem psychicznym i niską kontrolą
toku własnej pracy.
Obciążenia psychiczne w pracy prowadzące do
choroby wieńcowej są prawdopodobnie większe
u pracowników fizycznych i tych z dołu hierarchii
służbowej, ze względu na następujące czynniki:
ograniczoną swobodę podejmowania decyzji, wy-
soką zależność od przełożonych, pracę zmianową,
nierównowagę pomiędzy wysiłkiem i otrzymywanym
uznaniem, wysokie wymagania, złe psychospołeczne
otoczenie, społeczną izolację, niedostateczną aktyw-
ność fizyczną oraz przemoc i szykanowanie w pracy.
Steenland i wsp. (2003)
3
ocenili, że od 6,3 do 18%
wszystkich zgonów w USA z powodu choroby niedo-
krwiennej serca − w populacji w wieku od 20 do 69 −
to zgony z powodu chorób parazawodowych. W ba-
daniach uwzględnili: hałas, pracę zmianową, stopień
kontroli nad własną pracą i zanieczyszczenie powie-
trza dymem tytoniowym (bierne palenie). Największy
wpływ na rozwój tych śmiertelnych chorób parazawo-
dowych miały: stopień kontroli nad własną pracą i za-
nieczyszczenie powietrza dymem tytoniowym (bierne
palenie). Z kolei Nurminen i Karjalainen (2001)
4
osza-
cowali, że wśród przyczyn chorób wieńcowych, które
spowodowały zgon w Finlandii, przypisany udział
czynników zawodowych (attributable fraction) wyno-
si 17%, w tym praca zmianowa i stres, hałas i tlenek
węgla. Łącznie, według Nurminena
i
Karjalainena,
choroby parazawodowe, w tym choroby układów
krążenia, nerwowego i oddechowego, nowotwory
i choroby psychiczne oraz wypadki i przemoc, spo-
wodowały w Finlandii około 4% wszystkich zgonów
w całej populacji w wieku produkcyjnym.
Pomimo tego, że choroby parazawodowe stano-
wią poważne obciążenie dla zdrowia i zdolności do
pracy populacji w wieku produkcyjnym, rzadko są
one przedmiotem działań prewencyjnych podejmo-
wanych w polskich przedsiębiorstwach. W zasadzie
prewencja chorób parazawodowych wydaje się być
również poza zakresem działalności służb medycyny
pracy lub bhp.
r Choroby i wypadki niezawodowe,
którym jednakże można zapobiegać
w miejscu pracy
Wśród tego typu chorób należy wymienić te powo-
dowane przez niezdrowy tryb życia, związany z pa-
leniem tytoniu, nadmiernym piciem alkoholu, niską
aktywnością fizyczną lub niezdrowym odżywianiem.
Skutki zdrowotne związane tymi nałogami i niezdro-
wym stylem życia są na tyle znane, że wiele przed-
siębiorstw podejmuje ukierunkowane działania profi-
laktyczne w celu ograniczenia ich wpływu na zdrowie
i zdolność do pracy własnych pracowników.
Czynniki chorobowe zależne od stylu życia po-
wodują nie tylko zgony, ale także czasowe lub trwałe
upośledzenie funkcjonowania organizmu, prowa-
dzące do upośledzenia zdolności do pracy. Aby
wszechstronnie przedstawić udział czynników choro-
botwórczych w obciążeniu populacji chorobami i ich
skutkami, opracowano syntetyczny wskaźnik obej-
mujący nie tylko zgony, ale także inne skutki zdro-
wotne powodowane przez dany czynnik. Wskaźnik
ten, zwany DALY, odzwierciedla liczbę lat życia sko-
rygowanych niepełnosprawnością, które zostają
utracone w następstwie patogennego działania okre-
ślonego czynnika szkodliwego dla zdrowia. Wskaźnik
ten uwzględnia nie tylko skrócenie życia związane
z przedwczesnym zgonem, ale także skrócenie życia
w pełni sprawności psychofizycznej wskutek upo-
śledzenia sprawności przez choroby, powodowane
przez dany czynnik lub grupę czynników.
* EME – kraje z utrwaloną i stabilną gospodarką rynkową.
** FSE – byłe kraje socjalistyczne, w tym Polska.
Tabela 1
Oszacowany odsetek całkowitej liczby zgonów
lub utraconych lat życia skorygowanych niesprawnością (DALYs), którym można by zapobiec poprzez usunięcie niezdrowego nałogu,
nawyku lub narażenia na czynniki środowiskowe bądź zawodowe – według Murray’a i Lopez’a (1996)
EME*
FSE**
EME
FSE
EME
FSE
Palenie tytoniu
Brak aktywności fizycznej
Czynniki zawodowe
Udział w całkowitej liczbie zgonów
14,9%
13,6%
11,7%
7,0%
2,0%
2,2%
Udział w całkowitej utracie liczby lat życia (DALYs)
11,7%
12,5%
4,8%
2,8%
5,0%
3,8%
Picie alkoholu
Zanieczyszczenie powietrza
Łącznie powyższe czynniki
Udział w całkowitej liczbie zgonów
1,2%
1,4%
0,9%
5,5%
30,7%
29,7%
Udział w całkowitej utracie liczby lat życia (DALYs)
10,3%
3,8%
0,5%
3,1%
32,3%
30,5%
PREWENCJA I REHABILITACJA 1/2004
20
Przedstawione w tabeli 1 dane wskazują, jak wielki
udział w utracie lat życia z pełnią sprawności psycho-
fizycznej − w porównaniu z typowymi zawodowymi
zagrożeniami zdrowia − mają czynniki zależne od
stylu życia lub zanieczyszczenia środowiska. Jest to
szczególnie ważne w planowaniu prewencji rentowej.
Koszty chorób
związanych z pracą
Jednym z argumentów za poprawą jakości i za-
kresu prowadzonej w przedsiębiorstwach prewencji
wypadkowej i rentowej jest koszt ekonomiczny ak-
tualnego obciążenia w Polsce chorobami i urazami
prowadzącymi do niezdolności do pracy.
Według cytowanej już A. Wilmowskiej (2004)
nakłady finansowe w Polsce na świadczenia z ubez-
pieczenia społecznego z tytułu niezdolności do
pracy znacznie przekraczają nakłady na świadcze-
nia zdrowotne, a koszt rent z tytułu niezdolności do
pracy w stosunku do produktu krajowego brutto jest
jednym z najwyższych na świecie.
Niezdolność do pracy jest też poważnym proble-
mem Unii Europejskiej powodując wysoki odsetek
rent inwalidzkich w grupach wiekowych powyżej
55 roku życia, zwłaszcza w grupie wiekowej 60-64,
w której np. w Finlandii tylko 20% osób jest aktyw-
nych zawodowo (Peltomaki i wsp. 2002)
5
.
W Niemczech, według wyników pracy badawczej
wykonanej na zlecenie Niemieckiego Federalnego
Instytutu Zdrowia i Bezpieczeństwa Pracy przez
Federalny Związek Zakładowych Ubezpieczeń Zdro-
wotnych w Essen, koszty chorób związanych z pracą
oszacowano na około 28 mld euro.
Istnieją jednak dowody na to, że koszty chorób
powodujących niezdolność do pracy mogą być
znacznie zmniejszone poprzez inwestycje prozdro-
wotne w przedsiębiorstwach. Badania Przemysłowej
Kasy Ubezpieczeń Zdrowotnych BKK i Niemieckiej
Federacji Obowiązkowych Ubezpieczeń Wypadko-
wych i Prewencji (ENWHP, 2003)
6
ujawniły, że:
q
1
euro zainwestowane w zarządzanie uwa-
runkowaniami zdrowia w przedsiębiorstwie dawało
korzyści finansowe od 2,3 do 4,9 euro dzięki zmniej-
szeniu absencji chorobowej,
q
absencja może się zmniejszyć od 12 do 36%,
q
10 do 15% osób objętych programem prozdro-
wotnym wyzwalało się z nałogu palenia,
q
system zdrowia publicznego, inwestując w zin-
tegrowane zarządzanie determinantami zdrowia
w miejscu pracy, może zyskać od 2,3 do 5,9 euro za
każde zainwestowane 1 euro.
Także inne badania wskazują, że interwencje
prozdrowotne i podtrzymujące zdolność do pracy
w miejscach pracy, takie jak:
1) przeprojektowanie stanowisk i organizacji pracy
(wprowadzenie elastycznego czasu pracy, ulepszenia
ergonomiczne, zwiększenie wsparcia społecznego
pracowników w miejscu pracy),
2) interwencje ukierunkowane na indywidualne
osoby (szkolenie, zwiększenie wpływu pracownika
na własną pracę, promocja zdrowia, zwiększenie
odporności na stres, awansowanie i promocja za-
wodowa),
3) działania strukturalne (poprawa służb zdro-
wia pracujących, monitorowanie absencji cho-
robowej, wczesne wspomaganie pracowników
chorujących),
Wykres 2
Koszty chorób związanych z pracą w Niemczech w 1998 r.
mld euro
16
14
12
10
8
6
4
2
0
14,9
koszty bezpośrednie
koszty pośrednie
Czynniki środowiska pracy
q
Ciężka praca/Podnoszenie ciężarów (23%)
q
Niebezpieczne substancje
q
Wibracja
q
Uciążliwa pozycja pracy
q
Hałas
q
Wysokie wymagania (9%)
q
Niska kontrola (14%)
obciążenie fizyczne
obciążenie psychiczne
13,5
11,1
13,4
Koszty chorób związanych z pracą to koszty leczenia i niezdolności do pracy pomnożone przez wartość ryzyka przypisanego (attributable
risk – AR) danemu czynnikowi. AR określa udział czynnika w rozwoju choroby.
Źródło: BAuA 2002.

PREWENCJA I REHABILITACJA 1/2004
21
wielokrotnie doprowadziły − w krajach Unii Europej-
skiej, USA i Kanadzie − do zmniejszenia problemów
zdrowotnych pracowników, lepszego wykonywania
własnej pracy i wzrostu produktywności przedsię-
biorstw, w tym również małych firm.
Bibliografia
1. N. Szeszenia-Dąbrowska, W. Szymczak, U. Wilczyńska, B. Po-
płońska, Analiza struktury i zapadalności na choroby zawodowe
pracowników gospodarki narodowej w Polsce w 2002 roku.
Instytut Medycyny Pracy, Centralny Rejestr Chorób Zawodowych,
Łódź 2003.
2. A. Wilmowska, Zabezpieczenie społeczne niepełnosprawności.
Lekarz Medycyny Pracy. 2004 (1): 7-13.
3. K. Steenland i wsp., Dying form work: The magnitude of the US
Mortality form selected Causes of death associated with occu-
pation. Am. J. Ind. Med. 43: 461-468, 2003.
4. M. Nurminen, A. Karjalainen, Epidemiologic estimate of the
proportion of fatalities related to occupational factors in Finland.
Sand J. Work Environ Health, 27, 3, 161-213.
5. P. Peltomaki i wsp., Maintenance of work ability research and
assessment: summaries. Report 7. Ministry of Social Affairs,
Finnish Institute of Occupational Health, Social Insurance Insti-
tution, Helsinki 2002.
6. ENWHP Newsletter, No. 3, September 10
th
, 2003, Europen Net-
work for Workplace Health Promotion, http:www.enwhp.org.
Bogusław Barański
Szkoła Zdrowia Publicznego
Instytutu Medycyny Pracy w Łodzi
P
aństwo może odgrywać różną rolę w wymie-
nionych systemach: regulując, wspierając,
administrując czy finansując poszczególne jego
elementy. Rozwiązania w poszczególnych krajach
różnią się sposobem organizacji, zakresem ob-
jętych ryzyk, sposobem uzyskania uprawnień do
świadczeń itd., a różnice te wynikają ze szczegóło-
wych celów stawianych w danym kraju systemowi
zabezpieczenia społecznego. Polityka społeczna
państwa jest zawsze nastawiona na realizację
pewnych wartości politycznych i ideologicznych.
Różnorodność celów stawianych polityce społecz-
nej stanowi ogromny problem. Bardzo trudna jest
nawet systematyzacja tych celów.
Najbardziej popularna systematyzacja celów
zabezpieczenia społecznego formułowana jest
w oparciu o kryterium stopnia interwencji państwa.
Poczynając od teorii minimalizujących rolę państwa
w ochronie przed ryzykami społecznymi, omówimy
kolejno: teorie skrajnie liberalne, teorie liberalne oraz
teorie kolektywistyczne.
q
Teorie skrajnie liberalne przywiązują dużą wagę
do własności prywatnej i indywidualnej wolności,
sprzeciwiając się jakiejkolwiek interwencji państwa
w mechanizm rynkowy. System rynkowy odgrywa
tu podstawową rolę, gdyż reguluje stosunki między-
ludzkie na płaszczyźnie ekonomicznej bez narusze-
nia ludzkiej wolności, a państwo odgrywa jedynie
rolę przy ochronie prawa własności.
q
Teorie liberalne, w odróżnieniu od teorii
skrajnie liberalnych, dopuszczają inne wartości
poza wolnością. Opierają się one na zasadach:
wolności, sprawiedliwości (w rozumieniu „równo-
ści szans”) oraz gwarancji minimum egzystencji.
Dopuszcza się tu interwencję państwa, które ma
gwarantować przestrzeganie tych zasad, ingerując
nawet, w wyjątkowo istotnych sytuacjach, w sys-
tem wolnego rynku.
Systemy zabezpieczenia społecznego powstały w drodze ewolucji
państwa i społeczeństwa. Mają one za zadanie spełniać określone
potrzeby społeczne związane z utratą indywidualnych dochodów
lub koniecznością poniesienia wydatków wskutek wystąpienia ry-
zyk losowych. Ryzyka najczęściej objęte zabezpieczeniem spo-
łecznym, zwane ryzykami społecznymi, to choroba, starość, in-
walidztwo, śmierć żywiciela rodziny, macierzyństwo, bezrobocie.
Ogólne zasady konstrukcji
systemu zabezpieczenia społecznego
PREWENCJA I REHABILITACJA 1/2004
22
q
Teorie kolektywistyczne − od socjalistycznych
po marksistowskie − tworzą bardzo zróżnicowaną
grupę. Cele socjalne opierają się tu głównie o ideały
rewolucji francuskiej, wolność, równość i braterstwo,
które są w pewnym stopniu ze sobą sprzeczne, z cze-
go wynikają np. różnice w sposobie podejścia do
systemu rynkowego: od niechętnego przyzwolenia do
całkowitej negacji. Zawsze jednak nadrzędną warto-
ścią jest tu równość, i ma ona zdecydowanie szerszy
charakter niż liberalna równość szans, a osiągnięcie
tej równości ma być możliwe przy pomocy państwa.
P
owyższy podział nie jest jedynym systematyzu-
jącym cele stawiane zabezpieczeniu społeczne-
mu. Spotkać można podział ideologii ze względu na
czynniki historyczne (koncepcje liberalne, konserwa-
tywne i socjaldemokratyczne), czy uwzględniające
teorie tworzenia się społeczeństw. Jednak zapewnia
on prosty, liniowy podział teorii i celów zabezpiecze-
nia społecznego od wolności do sprawiedliwości, co
zostało przedstawione na rysunkach 1 i 2.
Powyższe rozważania wyraźnie pokazują, że o ile
możliwe jest ustalenie zadania zabezpieczenia spo-
łecznego (ochrona przed ryzykami społecznymi),
o tyle nie ma zgody w kwestii, jak zabezpieczenie
społeczne ma być realizowane. Możliwe jest jednak
liniowe ustalenie naczelnych wartości w społeczeń-
stwie: od indywidualnej wolności, przez sprawiedli-
wość społeczną i solidaryzm społeczny do równo-
ści. A tak jak inaczej patrzy się na społeczeństwo,
tak odpowiednio inaczej patrzy się na rolę zabezpie-
czenia społecznego, a przede wszystkim na udział
w nim państwa.
Tam, gdzie naczelną rolę odgrywa indywidualna
wolność, rola państwa nie może być duża, zatem
zabezpieczenie społeczne musi opierać się na ubez-
pieczeniach prywatnych i dobrowolnych, a państwo
prowadzi selektywne programy zapewniające mini-
mum świadczeń.
Sprawiedliwość społeczną i solidaryzm społecz-
ny można rozumieć różnie − od równych szans, po
wspieranie osób biedniejszych. Rola państwa jest tu
większa, zapewnia ono podstawowe zabezpieczenie,
występuje przymus ubezpieczenia. Jednak systemy
oparte o te wartości nie negują potrzeby zabezpie-
czenia indywidualnego, a także wpierają zabezpie-
czenie korporacyjne. Trzeba pamiętać, iż przez wiele
lat po II wojnie światowej solidaryzm i sprawiedliwość
społeczna stanowiły naczelną wartość większości
społeczeństw zachodnich. Pomimo tej zbieżności
poglądów, występowały tu liczne różnice narodowe
i pomimo wspólnych wartości sposób organizacji
zabezpieczenia społecznego był różny.
W ostatnim przypadku, społeczeństw opartych
o zasadę równości, państwo odgrywa największą ro-
lę, zapewniając wyrównywanie poziomu dochodów.
S
ystemy zabezpieczenia społecznego mogą za-
tem mieć różną konstrukcję, w zależności od
roli, jaką odgrywa w nich państwo i jakie cele leżą
u podstaw ich funkcjonowania. Systemy oparte
na liberalnej ideologii będą miały inną konstrukcję
i będą realizować inne funkcje, niż te o charakterze
np. socjaldemokratycznym. Udział państwa w ochro-
nie przed poszczególnymi ryzykami społecznymi
jest tu podstawowym czynnikiem dzielącym systemy
występujące w poszczególnych krajach.
Systemy oparte o skrajne wartości liberalne ogra-
niczają udział państwa do minimum, tworzy ono tylko
wąskie i selektywne programy pomocy społecznej
dla ściśle określonej grupy obywateli. Zabezpiecze-
Rysunek 1
Cele funkcjonowania zabezpieczenia społecznego
w zależności od wartości politycznych i ideologicznych
Wolność
Liberalizm
Kolektywizm
Równość
Rysunek 2
Rola państwa w zabezpieczeniu społecznym
w zależności od wartości politycznych i ideologicznych
Max.
Min.
Teorie liberalne
Rola państwa
Teorie kolektywistyczne
PREWENCJA I REHABILITACJA 1/2004
23
nie większości ryzyk społecznych musi być zatem
realizowane przez instytucje prywatne, działające na
wolnym i konkurencyjnym rynku.
W systemach zabezpieczenia społecznego
opartych o ideały liberalne rola państwa polega
na tworzeniu systemów ograniczających ubóstwo.
Tworzone są szerokie programy przeznaczone dla
ogółu obywateli, jednak zapewniające świadcze-
nia tylko na poziomie minimalnym. Zabezpiecze-
nie na wyższym poziomie realizowane jest przez
instytucje prywatne. Część ryzyk, która łatwo może
być pokryta przez prywatny rynek ubezpieczeń,
np. ubezpieczenia wypadkowe czy chorobowe,
jest wyłączona spod ingerencji państwa innej niż
uregulowanie prawne.
Do pośredniej grupy można zaliczyć systemy
konserwatywne, w których państwo odgrywa nieco
większą rolę, a systemy zabezpieczenia społecznego
przez nie realizowane w pewnym stopniu spełniają
także funkcje oszczędnościowe. Ten model zabezpie-
czenia społecznego charakteryzuje się jednak przede
wszystkim znacznym udziałem korporacyjnych lub
branżowych form ubezpieczeń społecznych.
Największa ingerencja państwa występuje
obecnie w systemach opartych o wartości socjal-
demokratyczne. Instytucje państwowe zapewniają
tu ochronę przed zdecydowaną większością ryzyk
społecznych, gwarantując nie tylko świadczenia mi-
nimalne, ale świadczenia na poziomie zbliżonym do
dochodów z pracy.
I
stotne różnice występują także w sposobach fi-
nansowania zabezpieczenia społecznego. Środki
przeznaczone na ochronę przed ryzykami społecz-
nymi mogą pochodzić z podatków ogólnych i innych
dochodów budżetu państwa lub też ze składek
ubezpieczonych. Z natury rzeczy wszelkie elemen-
ty zabezpieczenia społecznego realizowane przez
firmy prywatne są finansowane ze składek ubez-
pieczeniowych. Istotne różnice występują jednak
w przypadku elementów zabezpieczenia społecz-
nego, które realizuje państwo lub jego instytucje.
Występują tu obie formy finansowania, przy czym,
w związku z kosztami realizacji tych zadań, z regu-
ły programy obejmujące znaczną liczbę osób mają
charakter ubezpieczeń i są finansowane ze składek,
natomiast mniejsze programy są często finansowa-
ne z budżetu państwa.
Państwo nie odgrywa wyłącznie roli przy realizacji
i finansowaniu poszczególnych elementów zabez-
pieczenia społecznego. Nawet gdy dany element
systemu ubezpieczeń społecznych realizowany jest
przez instytucje prywatne, może ono tworzyć przy-
mus ubezpieczenia.
Większość teorii w dziedzinie zabezpieczenia
społecznego uznaje przymus ubezpieczenia jako
niezbędny element systemów ubezpieczeń spo-
łecznych (innego zdania są tylko skrajni liberałowie).
Przymus ubezpieczenia zapobiega powstaniu tzw.
efektów zewnętrznych – np. ubóstwa rodziny oso-
by nieubezpieczonej. Bez przymusu ubezpieczenia
możliwe jest tworzenie się gett środowisk dotknię-
tych ryzykiem społecznym, co z kolei może powodo-
wać rozwój przestępczości w takich środowiskach,
a także radykalizację poglądów społecznych. Brak
przymusu ubezpieczania może zatem prowadzić
do degeneracji całych rodzin, biedy z pokolenia
na pokolenie, rozwoju przestępczości i niepokojów
społecznych. Przymus ubezpieczania likwiduje
krótkowzroczność obywateli, zabezpiecza przed
zjawiskiem tzw. free riders, osób, które nie oszczę-
Rysunek 3
Uproszczony diagram pokazujący powiązania występujące pomiędzy
konstrukcją systemu zabezpieczenia społecznego a ideologią
Programy
pomocy
społecznej
Zabezpieczenie przed ryzykami społecznymi zależy od indywidualnej przezorności,
realizowane jest przez prywatne instytucje finansowe
Dodatkowe zabezpieczenie, ponad standard minimum,
realizowane jest w instytucjach prywatnych
lub przez pracodawcę
Ubezpieczenia społeczne
ze świadczeniami zapewniającymi
minimalny dochód, wsparte
pomocą społeczną
Państwowy system
ubezpieczeń społecznych,
wsparty pomocą społeczną
System ubezpieczeń
organizowanych przez pracodawcę
lub instytucje finansowe
Zabezpieczenie
dodatkowe
Państwowy system ubezpieczeń,
wsparty pomocą społeczną
elementy dobrowolne
elementy objęte przymusem ubezpieczenia
elementy organizowane przez państwo
elementy organizowane przez instytucje prywatne
Systemy funkcjonujące
w krajach o przewadze
ideologii liberalnych
Systemy funkcjonujące
w krajach o przewadze
ideologii socjal-
demokratycznych

PREWENCJA I REHABILITACJA 1/2004
24
dzają licząc na to, że i tak dostaną środki z pomocy
społecznej, co jest niesprawiedliwe i obciąża finanse
państwa. Przymus ubezpieczenia wymusza także
ochronę przed ryzykami społecznymi w przypadku
osób biednych, które bez tego nie podjęłyby się
tego zadania. Wymuszone zabezpieczanie przed
ryzykami społecznymi jest obecnie uważane za
rozwiązanie standardowe, różnice występują zaś
w kwestii określenia optymalnego pułapu przymu-
su ubezpieczenia. Ścierają się tu dwie koncepcje:
liberalna, uznająca, iż przymus państwowy powinien
wymuszać ubezpieczenie jedynie na niezbędnym
i minimalnym poziomie, oraz konserwatywna i socja-
listyczna, uznająca, że systemy obowiązkowe powin-
ny zapewniać wyższe niż minimalne standardy. Libe-
rałowie uważają ogólnie przymus za zło konieczne,
zatem ubezpieczenie powyżej standardu minimum,
ich zdaniem, nie powinno być wymuszane lecz
wspierane np. poprzez ulgi podatkowe. Z kolei socja-
liści uważają, że standardy minimum są standardami
biedy, wobec czego państwo musi starać się wymu-
sić jak najwyższy poziom oszczędzania na starość,
by, ze względu na sprawiedliwość społeczną, docho-
dy emeryta nie były znacznie niższe od płac.
Doktryny ideologiczne mają też poważny wpływ
na określanie wysokości świadczeń otrzymywa-
nych z poszczególnych elementów zabezpieczenia
społecznego. Świadczenia z pomocy społecznej
uzyskuje się zazwyczaj w drodze testu dochodu, tzn.
jeśli osoba lub rodzina ma dochody poniżej wielko-
ści granicznej, to uzyskuje prawo do świadczeń. Ten
sposób naliczania jest stosowany zazwyczaj w wą-
skich, selektywnych elementach zabezpieczenia
społecznego. Liberalny charakter mają systemy ofe-
rujące świadczenia odpowiednie do wniesionego do
systemu, w postaci składek, kapitału. Forma ta doty-
czy głównie ubezpieczeń emerytalnych, szczególnie
realizowanych przez prywatne instytucje finansowe.
Inną formą określania wysokości świadczeń jest uza-
leżnienie ich wysokości od okresu opłacania składek
i (albo) wysokości płac w określonym okresie czasu.
N
adrzędnym zadaniem systemu zabezpieczenia
społecznego jest ochrona przed ryzykami spo-
łecznymi i związaną z tymi ryzykami utratą dochodu.
Elementem wspierającym tę ochronę − w przypadku
wystąpienia ryzyka społecznego i utraty dochodu −
jest redystrybucja.
Redystrybucję, czyli przenoszenie dochodu po-
między grupami społecznymi, uznaje się powszech-
nie za możliwą jedynie w elementach zabezpieczenia
społecznego finansowanych z budżetu państwa oraz
w systemach ubezpieczeniowych o finansowaniu re-
partycyjnym, tzn. w systemach, które realizują świad-
czenia z bieżących składek ubezpieczonych. To, czy
uznaje się ją za zjawisko pozytywne czy negatywne,
zależy od poglądów ideologicznych. Natomiast pew-
ne jest, że redystrybucja to jedyny możliwy sposób na
zapewnienie regularnego dochodu osobom biednym.
Skrajni liberałowie krytykują redystrybucję za to,
że powoduje ona transfery dochodu poza mecha-
nizmem rynkowym, a także za to, że jest „niespra-
wiedliwa”, gdyż powoduje nieadekwatność składek
i świadczeń. Pozostałe nurty ideologiczne akceptu-
ją jej istnienie, widząc w niej skuteczny sposób wal-
ki z ubóstwem. Problemem jest jednak ocena, jaki
powinien być udział elementów redystrybucyjnych
w systemie zabezpieczenia społecznego. Niezależ-
nie od takich ocen, elementy redystrybucji znajdują
się w praktycznie każdym systemie zabezpieczenia
społecznego.
Redystrybucja jest przeciwieństwem elementu
oszczędnościowego, który uzależnia wysokość świad-
czenia od wysokości składek. W czystej postaci
oszczędnościowy charakter mogą mieć jedynie sys-
temy finansowane kapitałowo, tzn. tworzące z bieżą-
cych składek ubezpieczonego rezerwy kapitałowe,
z których finansowane będzie przyszłe świadczenie
danej osoby. Najczęściej systemy zabezpiecze-
nia zawierają elementy zarówno redystrybucyjne,
jak i oszczędnościowe, przy czym redystrybucja na-
stępuje przeważnie poprzez transfery od osób boga-
tych do biednych oraz od mężczyzn do kobiet.
Redystrybucję w ramach zabezpieczenia spo-
łecznego będą realizowały przede wszystkim te jego
elementy, które mają charakter wąskich programów
zwalczających ubóstwo, finansowanych z podatków
ogólnych. Ponieważ większość systemów podatko-
wych ma charakter progresywny (stawki wzrastają
wraz z dochodem), zatem element redystrybucji jest
wyraźnie widoczny pomiędzy podatnikami dysponu-
jącymi dużym dochodem a pozbawioną dochodu
osobą otrzymującą świadczenie. Także szerokie pro-
gramy ubezpieczeń społecznych (np. emerytalnych
czy rentowych) mogą zawierać elementy redystrybu-
cji o ile wysokość świadczeń nie zależy wyłącznie od
wysokości składek.
W
pierwszej części artykułu przedstawiono moż-
liwe cele i zasady zabezpieczenia społeczne-
go. Cele te stanowią jednocześnie podstawy orga-
nizacji systemów zabezpieczenia społecznego i to
one wytyczają prawidłowe konstrukcje systemów.
Inaczej będzie funkcjonował system oparty na spra-
wiedliwości społecznej, a inaczej na solidaryzmie
społecznym. Co więcej, systemy zabezpieczenia
społecznego składają się z wielu elementów, które
mają dość odmienne cechy, chroniących przed róż-
nymi ryzykami i spełniających różne role (zapew-
nienie dochodu, ochrona przed ubóstwem itp.).
Ta różnorodność celów stawianych zabezpieczeniu
społecznemu (wraz z uwarunkowaniami historycz-
nymi) wpływa na ogromne różnice w konstrukcji
systemów zabezpieczenia społecznego istniejących
w różnych krajach.
Grzegorz Piotrowski
Departament Prewencji i Rehabilitacji
Wyszukiwarka
Podobne podstrony:
Prewencja i rehabilitacja nr 4 2004
Prewencja i rehabilitacja nr 2 2004
Prewencja i rehabilitacja nr 3 2004
Prewencja i rehabilitacja nr 3 2006
Prewencja i rehabilitacja nr 1 2009
Prewencja i rehabilitacja nr 1 2006
Prewencja i rehabilitacja nr 1 2005
Prewencja i rehabilitacja nr 2 2006
Prewencja i rehabilitacja nr 3 2009
Prewencja i rehabilitacja nr 3 2005
Prewencja i rehabilitacja nr 2 2005
Prewencja i rehabilitacja nr 4 2005
Prewencja i rehabilitacja nr 2 2009
Prewencja i rehabilitacja nr 4 2009
Prewencja i rehabilitacja nr 3 2006
Prewencja i rehabilitacja nr 1 2009
więcej podobnych podstron