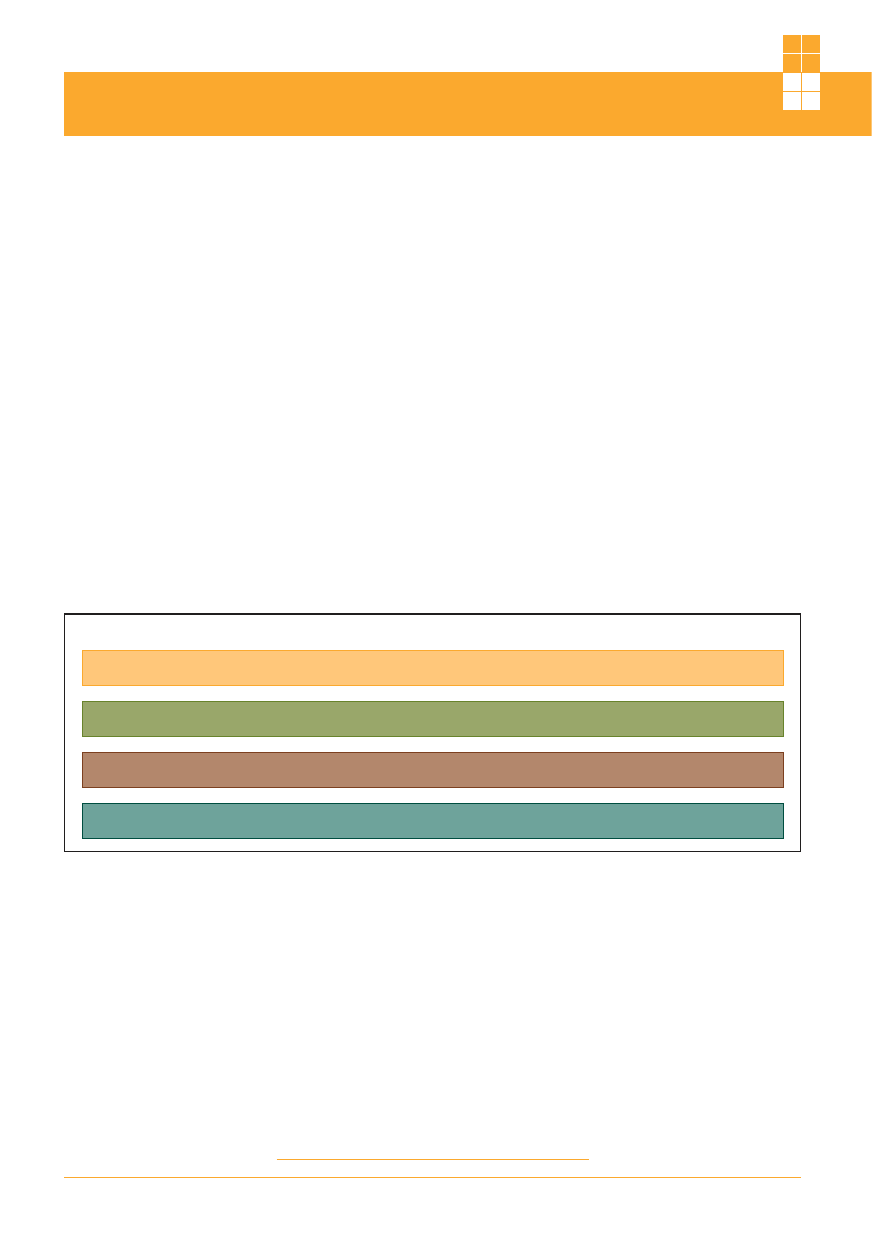
PREWENCJA I REHABILITACJA 2/2004
1
O
d niepamiętnych czasów odróżniano problemy
dotyczące zachowania zdrowia poszczegól-
nych osób od problemów dotyczących zachowania
zdrowia całych społeczności.
Akwedukty, termy, łaźnie służyły zachowaniu
zdrowia mieszkańców starożytnej Grecji, Rzymu
i Egiptu. W 1848 r. w Anglii wydano pierwszą na
świecie ustawę o zdrowiu publicznym, regulują-
cą zasady utrzymywania odpowiedniego stanu
sanitarnego kraju, w szczególności w zakresie ja-
kości wód.
W Polsce termin zdrowie publiczne używany jest
od czasów zaborów, natomiast od 1883 r. jako jed-
no z najstarszych w świecie, wydawane jest pismo
„Zdrowie Publiczne”.
Od XIX wieku podejmowano badania mające na
celu usystematyzowanie pojęć zdrowie i choroba,
ale przez wiele lat w obowiązujących definicjach
dominowały kategorie biologiczne, a zdrowie było
traktowane jedynie jako brak choroby. Wszelkie
rodzaje interwencji w skali społecznej zmierzające
do eliminacji czynników chorobotwórczych, albo
służące doskonaleniu metod usuwania patologii,
uznawano za działania mające pozytywny wpływ na
poprawę stanu zdrowia ludności.
W XX wieku amerykański uczony Talcott Parsons
zwrócił uwagę na kompleksowy charakter problemu
i określił chorobę jako stan ograniczenia lub nie-
możności pełnienia przez jednostkę zwykłych, co-
dziennych ról społecznych, z racji jej uczestnictwa
w życiu społecznym i przynależności do różnych
grup (np. rodzinnej, zawodowej), natomiast zdro-
wie – jako stan stwarzający jednostkom możliwość
rozwijania w pełni aktywności fizycznej, psychicznej
i społecznej. Od tej pory dla różnych potrzeb wyko-
rzystywano różne definicje zdrowia i choroby – inną
w przypadku walki z epidemią konkretnej choroby,
inną dla promowania określonego zachowania pro-
zdrowotnego, ale wszystkie te definicje, poza czyn-
nikami biologicznymi, uwzględniały funkcję społecz-
nej i psychicznej aktywności człowieka.
Pierwsza definicja zdrowia przyjęta w 1946 r.
przez Światową Organizację Zdrowia (WHO) miała
już charakter wieloaspektowy, ale służyła wyłącznie
jako punkt odniesienia dla prowadzenia dalszych
badań i analiz. Prace nad bardziej praktycznym
zdefiniowaniem zdrowia doprowadziły w latach
pięćdziesiątych ubiegłego wieku do przyjęcia przez
WHO założenia, że istotę zdrowia należy pojmować
jako:
q
zdolność do normalnego funkcjonowania
organizmu – wszystkich jego czynności i organów
q
zdolność do adaptacji w zmiennym środowisku
q
pewien potencjał fizyczny i psychiczny dający moż-
liwość rozwijania aktywności
q
wyraz równowagi
i harmonii możliwości fizycznych, psychicznych
i społecznych osoby ludzkiej.
Pojęcie zdrowie zbiorowości jest kategorią abstrak-
cyjną. W żadnym razie zdrowie zbiorowości nie stano-
wi sumy stanów zdrowia poszczególnych jednostek
we wspólnocie. Ocenić zdrowie zbiorowości jest nie-
zwykle trudno, możliwa jest jedynie ocena pośrednia
przy wykorzystaniu w szczególności metod epidemio-
logicznych, socjomedycznych i biostatystyki.
Najczęściej stosowane są tzw. mierniki nega-
tywne (częstość występowania chorób, umieral-
ność ogólna i proporcjonalna, umieralność nowo-
rodków i niemowląt, śmiertelność, średnie trwanie
życia). W ostatnim czasie jednak coraz częściej
uwzględniane są także mierniki pozytywne (funk-
cjonalna sprawność, brak obciążenia chorobami,
O zdrowiu publicznym
Rysunek 1
Istota zdrowia według WHO
ISTOTĘ ZDROWIA NALEŻY POJMOWAĆ JAKO:
zdolność do normalnego funkcjonowania organizmu – wszystkich jego czynności i organów
zdolność do adaptacji w zmiennym środowisku
pewien potencjał fizyczny i psychiczny dający możliwość rozwijania aktywności
wyraz równowagi i harmonii możliwości fizycznych, psychicznych i społecznych osoby ludzkiej.

PREWENCJA I REHABILITACJA 2/2004
2
możliwość podejmowania aktywności zawodowej,
uczestnictwo w życiu społecznym). Stosowanie
obu wymienionych rodzajów mierników pozwala na
bardziej precyzyjne wykorzystanie wyników prowa-
dzonych analiz do celów planistycznych.
S
tan zdrowia jednostek oraz większych zbio-
rowości jest determinowany przez wiele
różnych czynników. Teoretycy zdrowia publicznego
od lat próbują je usystematyzować według różnych
kryteriów.
Takich koncepcji jest wiele, ale te przedstawione
poniżej mają największą liczbę zwolenników.
Koncepcja pól zdrowia przedstawiona w kana-
dyjskim raporcie Lalonda w latach 1977-1978 dzieli
czynniki kształtujące stan zdrowia na cztery grupy
(pola) – w zależności od tego, czy jednostka ma
wpływ na poszczególne grupy czynników.
I tak do pola biologii zaliczono wszystkie czynniki
biologiczne, głównie genetyczne, na które jednost-
ka nie ma wpływu.
Do pola środowiska, na które jednostka także
nie ma wpływu, zaliczono czynniki decydujące
o naturalnym środowisku życia człowieka, a więc:
jakość wód, ilość opadów, nasłonecznienie, stan
gleby, promieniowanie, średnie temperatury.
Należy jednakże podkreślić, że na czynniki przy-
pisane polu środowiska mają wpływ całe społecz-
ności, które mogą oddziaływać na stan danego
środowiska.
Na pole zachowań jednostka ma wpływ. Mówi się
nawet o zawinionym złym stanie zdrowia, będącym
wynikiem świadomego działania człowieka.
Pole opieki zdrowotnej obejmuje czynniki do-
tyczące zasobów i organizacji opieki zdrowotnej.
Jednostka jest wyłącznie odbiorcą wspomnia-
nych działań i nie ma na nie wpływu, natomiast
społeczność może wpływać na poprawę usług
zdrowotnych.
Koncepcja Banku Światowego zakłada, że stan
zdrowia jest funkcją stanu zamożności i wykształ-
cenia społeczeństwa – jest on tym lepszy, im spo-
łeczeństwo jest bardziej zamożne i wykształcone.
Poprawa stanu zdrowia zwiększa szansę rozwoju
kraju, a rozwój gospodarczy warunkuje wzrost za-
możności obywateli, co z kolei daje im możliwość
lepszego wykształcenia. W tej koncepcji zdrowie
nie jest pasywnym elementem rzeczywistości, ale
formą kapitału, który należy pomnażać.
CZĘSTOŚĆ
WYSTĘPOWANIA
CHORÓB
UMIERALNOŚĆ
OGÓLNA
I PROPORCJONALNA
UMIERALNOŚĆ
NOWORODKÓW
I NIEMOWLĄT
ŚMIERTELNOŚĆ
I ŚREDNIE TRWANIE
ŻYCIA
Rysunek 2
Mierniki negatywne oceny zdrowia zbiorowości
STAN
ZDROWIA
POLE
BIOLOGII
POLE
ZACHOWAŃ
POLE
ŚRODOWISKA
POLE OPIEKI
ZDROWOTNEJ
Rysunek 3
Koncepcja pól zdrowia przedstawiona w kanadyjskim raporcie Lalonda
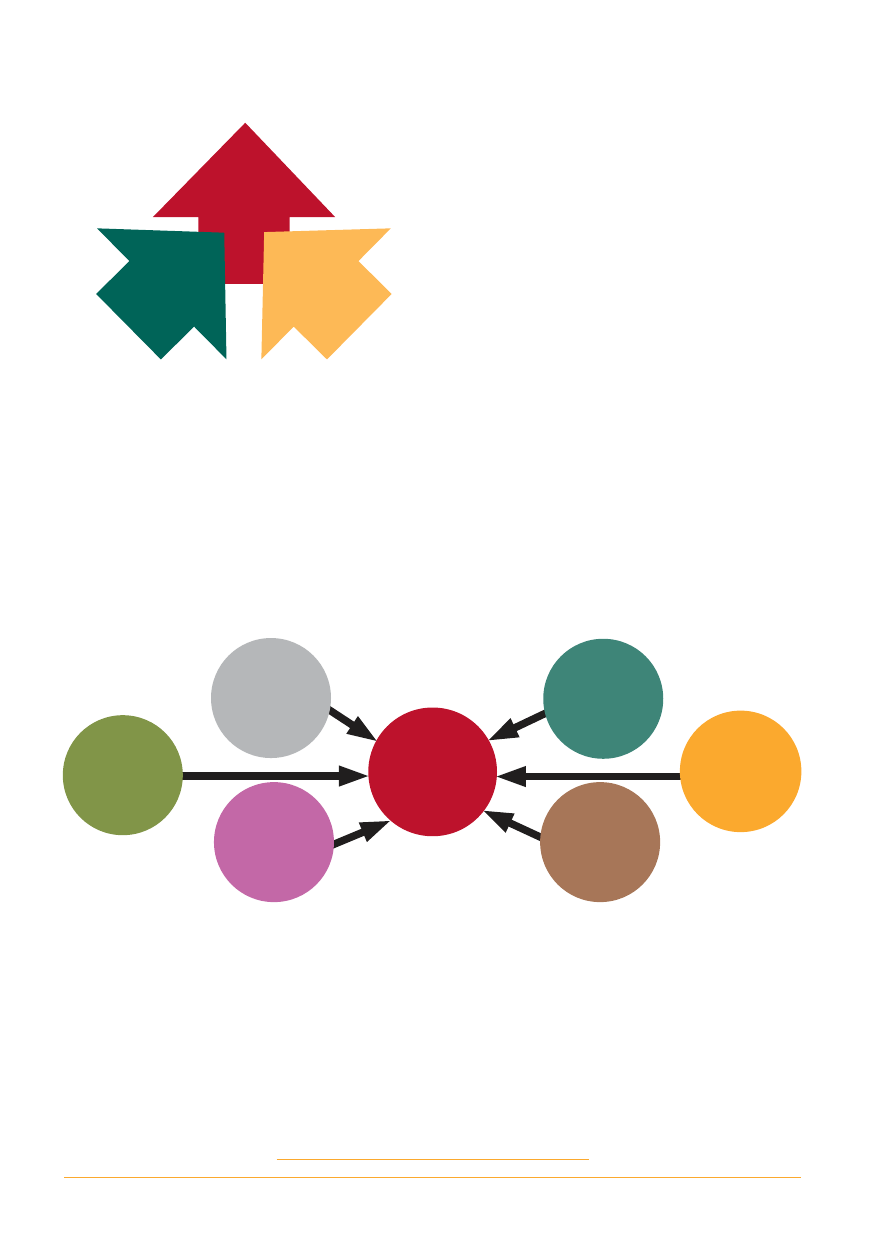
PREWENCJA I REHABILITACJA 2/2004
3
Koncepcja francuskich teoretyków zdrowia
publicznego dzieli czynniki kształtujące zdrowie
jednostki lub populacji na sześć grup: czynniki śro-
dowiska naturalnego, z uwzględnieniem odrębności
geograficznych, czynniki demograficzne, społeczno-
-ekonomiczne, psychologiczno-kulturowe, politycz-
no-administracyjne oraz związane z organizacją i fun-
kcjonowaniem systemu opieki zdrowotnej. Według
każdej z tych grup czynników – przy zastosowaniu
skali punktowej – oceniany jest stan zdrowotności
populacji w poszczególnych krajach.
N
iezależnie od określania roli i liczby czyn-
ników kształtujących zdrowie, dziedzina
wiedzy, jaką jest zdrowie publiczne obejmowała
tradycyjnie problem higieny i przeciwdziałania
chorobom zakaźnym. Współcześnie termin zdro-
wie publiczne odnosi się do znacznie szerszego
obszaru działań.
W 1939 r. powstała teoria Winslowa określająca
zdrowie publiczne jako wiedzę i sztukę służącą za-
pobieganiu chorobom, poprawie i przedłużaniu ży-
cia, zdrowia oraz witalności fizycznej i psychicznej,
poprzez różne działania zbiorowe, jak:
q
poprawa stanu zdrowotnego środowiska,
q
walka z chorobami, które aktualnie stanowią
największe zagrożenie,
q
edukacja jednostek w zakresie higieny osobistej,
q
organizacja świadczeń i usług medycznych, ze
szczególnym uwzględnieniem wczesnej diagnostyki
i leczenia ukierunkowanego zapobiegawczo,
q
wdrażanie środków i rozwiązań socjalnych
zabezpieczających każdej jednostce zbiorowości
poziom życia umożliwiający zachowanie zdrowia.
Światowa Organizacja Zdrowia w 1973 r. – poza
tradycyjnymi obszarami działania (higiena środowi-
ska i walka z chorobami zakaźnymi) – przyjęła za
obszar działań zdrowia publicznego także:
q
zagrożenie dla zdrowia określonej populacji,
q
określanie stanu zdrowotnego mniejszych
zbiorowości,
q
usługi zdrowotne,
q
administrowanie opieką zdrowotną.
Według teorii Donalda Achesona, opublikowanej
w raporcie o stanie zdrowia publicznego w Wielkiej
Brytanii w 1990 r., zdrowie publiczne to nauka i sztu-
ka zapobiegania chorobom, przedłużania życia
i promowania zdrowia poprzez organizację zbioro-
wych wysiłków społeczeństwa.
W latach sześćdziesiątych i siedemdziesią-
tych XX w. – w Stanach Zjednoczonych, Kanadzie
i krajach Unii Europejskiej – nastąpił rozwój badań
w dziedzinie zdrowia publicznego jako dyscypliny
wiedzy ukierunkowanej na rozpoznawanie stanu
zdrowia zbiorowości dla rozwiązywania problemów
zdrowotnych całych populacji. W tym okresie zaczę-
ły powstawać wyodrębnione instytucje naukowe
(szkoły zdrowia publicznego), których zadaniem
było wypracowanie metod harmonijnego współ-
działania różnych dyscyplin naukowych. Przyjęto, że
zdrowie publiczne jako interdyscyplinarna dziedzina
wiedzy posiada własne pole badawcze oraz dziedzi-
ny je wspierające, do których zalicza się: nauki przy-
rodnicze, medyczne, techniczne i społeczne.
Rysunek 5
Stan zdrowia populacji
według koncepcji teoretyków francuskich
ZDROWIE
POPULACJI
Czynniki
psychologiczno-
-kulturowe
Czynniki
polityczno-
-administracyjne
Środowisko
naturalne
Czynniki
demograficzne
Czynniki
społeczno-
-ekonomiczne
System
opieki
zdrowotnej
STAN
ZDROWIA
SPOŁECZEŃSTWA
Stan
zamożności
społeczeństwa
Stan
wykształcenia
społeczeństwa
Rysunek 4
Stan zdrowia społeczeństwa
według koncepcji Banku Światowego

PREWENCJA I REHABILITACJA 2/2004
4
Badania prowadzone w zakresie zdrowia publicz-
nego korzystają z doświadczeń wielu samodziel-
nych gałęzi nauki, takich jak: epidemiologia, higiena
środowiska, demografia, biostatystyka, teoria orga-
nizacji i zarządzania, administrowanie danymi, pra-
wo, ekonomia, socjologia, pedagogika i edukacja
zdrowotna, psychologia, etyka, polityka zdrowotna,
informatyka i inne.
Można więc powiedzieć, że dla rozwiązywania
problemów zdrowotnych populacji powinno współ-
działać ze sobą wiele dyscyplin naukowych. To
współdziałanie ma swoje określone obszary. Oma-
wia je, opublikowana w 1992 r., praca Frenka, bę-
dąca wynikiem analizy sytuacji w około 30 krajach
świata. Wynika z niej, że działania w zakresie zdro-
wia publicznego:
q
są zawsze związane z działaniami admini-
stracji rządowej na różnych szczeblach, co wiąże
się z odpowiedzialnością za stan bezpieczeństwa
zdrowotnego,
q
odnoszą się do działań ponadindywidualnych,
nastawionych na determinanty zdrowotne, na które
jednostka sama nie ma wpływu,
q
są wiarygodne i efektywne jeśli ich realizacją
zajmują się instytucje nienastawione na zyski,
q
dotyczą świadczeń zdrowotnych nastawionych na
problemy społeczności – przy zachowaniu różnic w kon-
centracji środków zależnie od aktualnych priorytetów,
q
dotyczą szczególnie ważnych aktualnie pro-
blemów zdrowotnych, np. walki z AIDS,
q
są nastawione na świadczenie usług zdrowot-
nych dla najsłabszych, najbardziej niesamodziel-
nych grup społecznych,
q
mają na celu maksymalizację efektów zdro-
wotnych za minimalną cenę – przy akceptowalnym
poziomie jakości usług.
W badaniach dotyczących zdrowia publicznego
zawsze występowały dwa kierunki: pragmatyczny,
który określał konkretne problemy zdrowotne do
rozwiązania, i kierunek, który przy definiowaniu pro-
blemów zdrowotnych brał pod uwagę takie wartości
jak: sprawiedliwość społeczna, współczucie dla
słabszych, równość w dostępie do świadczeń.
Należy mieć nadzieję, że w tak ważnej dla nas
wszystkich dziedzinie wiedzy jak zdrowie publiczne
nadal będzie miejsce dla ponadczasowych wartości
etycznych i humanitarnych.
Alicja Barwicka
Departament Prewencji i Rehabilitacji
Koncepcja i zadania dobrej praktyki
w zintegrowanym zarządzaniu
prewencją wypadkową i rentową
w miejscu pracy
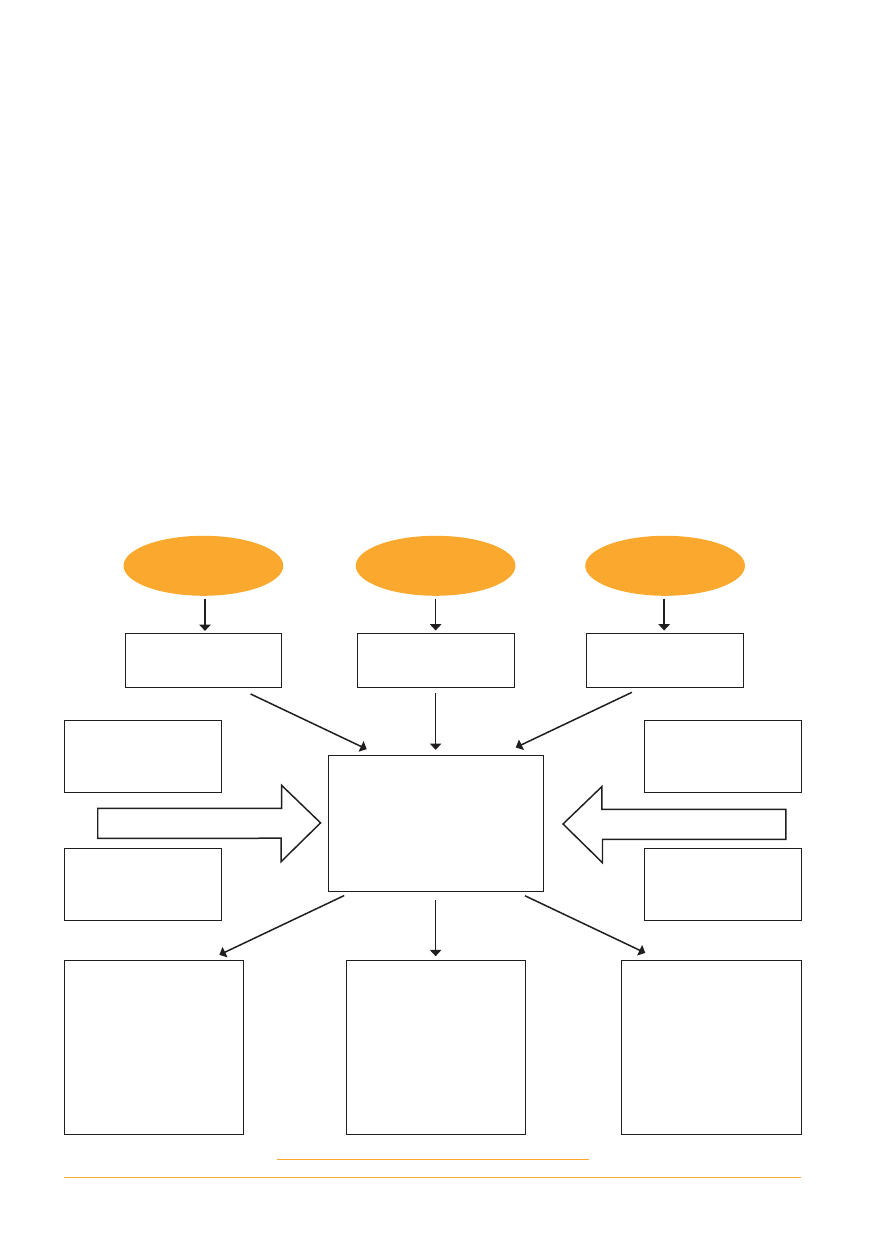
Główne zadania zintegrowanego zarządzania
zdrowiem i bezpieczeństwem to:
— zapewnienie zdrowego i bezpiecznego śro-
dowiska pracy, aby ograniczyć lub wyeliminować ry-
zyko wypadków przy pracy i chorób zawodowych,
— zapobieganie – mogącym wystąpić wśród
pracowników i pracodawców – urazom, chorobom
i dolegliwościom spowodowanym przez społeczne
determinanty zdrowia oraz przez determinanty zdro-
wia zależne od środowiska i stylu życia,
— wspieranie zdrowia psychicznego i fizyczne-
go oraz zdolności do pracy,
— ograniczenie przechodzenia na rentę oraz
ograniczenie absencji chorobowej,
— ochrona i utrzymanie dobrego stanu środowiska
naturalnego i zdrowia ludzi żyjących poza zakładem,
— zapewnienie optymalnej równowagi pomię-
dzy wynikami ekonomicznymi a zdolnością do pra-
cy i zdrowiem całej załogi,
— dostarczanie zdrowych i przyjaznych środo-
wisku produktów i usług.
Zintegrowane zarządzanie zdrowiem
i bezpieczeństwem w miejscu pracy (cz. 2)
Poniżej zamieszczamy drugą część artykułu prof. Bogusława
Barańskiego z Instytutu Medycyny Pracy w Łodzi. Pierwsza
część tego artykułu, pod takim samym tytułem, ukazała się
w numerze 1 kwartalnika z 2004 r.
PREWENCJA I REHABILITACJA 2/2004
5
Zdrowe przedsiębiorstwo to takie, które:
q
rozwi-
nęło i wdrożyło procesy związane z dobrą praktyką
w zarządzaniu zdrowiem i bezpieczeństwem w pra-
cy, a także społecznymi, środowiskowymi i zależny-
mi od stylu życia determinantami zdrowia
q
podjęło
starania prowadzące do zademonstrowania swo-
jego systemu dobrej praktyki pracownikom, opinii
publicznej, kontrahentom, klientom oraz władzom.
Główne obszary
zintegrowanego zarządzania zdrowiem
w miejscu pracy
r Promocja zdrowia w miejscu pracy
Koncepcja miejsca pracy promującego zdrowie
przeszła znaczące zmiany od czasu jej powstania w
latach siedemdziesiątych. W początkowych stadiach
jej ewolucji działania promujące zdrowie w miejscu
pracy ogniskowały się głównie na pojedynczym scho-
rzeniu lub czynniku ryzyka, albo na zmianie jakiegoś
zwyczaju związanego ze stylem życia (np. palenia ty-
toniu) bądź zachowań poszczególnych pracowników.
Jednakże ten wąski sposób pojmowania problemu
prowadził do przeoczenia środowiskowych, społecz-
nych i organizacyjnych determinant zdrowia.
Na początku lat osiemdziesiątych programy
„opiekuńcze” zdominowały działania nakierowane
na promocję zdrowia w miejscu pracy, lecz więk-
szość z nich nadal skupiała się na modyfikacji
zachowań indywidualnych pracowników. Ottaw-
ska Karta Promocji Zdrowia (WHO, 1987) ziden-
tyfikowała pewne obszary będące siłą napędową
promocji zdrowia. Miejsca pracy – obok miast i szkół
– stały się takimi obszarami. Według karty ottaw-
skiej promocja zdrowia obejmuje wszystkie działa-
nia, które pozwalają poszczególnym pracownikom,
grupom lub organizacjom zwiększyć kontrolę nad
determinantami swego zdrowia. Najważniejszą bo-
wiem cechą promocji zdrowia jest bezpośrednie za-
angażowanie ludzi w działania na rzecz utrzymania
lub poprawy własnego zdrowia.
Rysunek 1
Czynniki wpływające na wyniki
zintegrowanego zarządzania zdrowiem i bezpieczeństwem w miejscu pracy
Rząd
Minimalne
wymogi
Partnerzy
społeczni
Służby zdrowia
pracujących
Rozważania
i podejście
Świadczenia
i audit
Zintegrowane zarządzanie
zdrowiem w miejscu pracy
to zarządzanie zawodowymi,
środowiskowymi, społecznymi
i związanymi ze stylem życia
determinantami zdrowia
Aspekty
społeczno-
-ekonomiczne
Promocja zdrowia
w miejscu pracy
Zarządzanie
zasobami ludzkimi
Wzrost umiejętności
i kwalifikacji
zawodowych
Zmniejszenie liczby
chorób zawodowych
i wypadków przy pracy
Zmniejszenie
absencji chorobowej,
liczby rent z tytułu
niezdolności do pracy.
Zwiększona wydajność
i jakość pracy.
Polepszenie stosunków
międzyludzkich w pracy
Zmniejszenie kosztów
wypłaty odszkodowań,
absencji, rent
i wczesnych emerytur

PREWENCJA I REHABILITACJA 2/2004
6
W latach dziewięćdziesiątych rozwinęło się inter-
dyscyplinarne podejście do promocji zdrowia. Pro-
mocję zdrowia w miejscu pracy zaczęło cechować
bardziej holistyczne i integracyjne podejście, w ra-
mach którego uwzględnia się zarówno indywidual-
ne czynniki ryzyka zdrowotnego, jak i zagadnienia
organizacyjne i środowiskowe.
Programy promocji zdrowia w miejscu pracy
stały się integralną częścią kultury, która docenia,
wspiera i wzmacnia zdrowie pracowników, a zara-
zem jest istotnym źródłem powodzenia ekonomicz-
nego przedsiębiorstwa. Dlatego też – zamiast jak
poprzednio postrzegać miejsce pracy jako wygodne
miejsce dla specjalistów, w którym mogą oni pro-
wadzić działania zmierzające do zmiany zachowań
zdrowotnych pracujących, przy biernej postawie
pracujących – w promocję zdrowia zaczęto włączać
zarówno pracowników, jak i kadrę zarządzającą.
Zintegrowane zarządzanie zdrowiem i bezpieczeń-
stwem jest właśnie jednym z modeli uwzględniają-
cych tę zmianę w postrzeganiu miejsca pracy. Kła-
dzie ono duży nacisk na aktywne zaangażowanie
w proces samych pracujących, zaczynając od kadry
kierowniczej.
Podstawowymi elementami zarządzania zdro-
wiem w miejscu pracy są: szacowanie potrzeb
zdrowotnych pracujących, opracowywanie planu
działań, wdrożenie skutecznego systemu zarzą-
dzania, ocena podjętych w tym kierunku działań.
W tym kontekście istotne jest dokonanie oceny, czy
prowadzony w przedsiębiorstwie program ochrony
i promocji zdrowia odpowiadał ustalonym wcześniej
potrzebom zdrowotnym pracujących.
Dobry program prozdrowotny w miejscu pracy
stwarza pracującym możliwość wykorzystania wie-
dzy przekazywanej przez ekspertów z dziedziny
medycyny pracy, bezpieczeństwa i higieny pracy,
organizacji pracy, zarządzania zasobami ludzkimi,
żywienia, aktywności fizycznej, zapobiegania stre-
sowi, szykanowania i przemocy w pracy, zwalczania
nałogów palenia tytoniu i picia alkoholu, zapobiega-
nia niezakaźnym chorobom cywilizacyjnym, a także
przekazywanej przez innych specjalistów, których
wiedza jest istotna dla podtrzymywania zdrowia
i zdolności pracujących. Zwraca się jednak uwagę
na to, aby promocja zdrowia, akcentując nadmiernie
odpowiedzialność pracowników za własne zdrowie,
nie była sposobem przesunięcia odpowiedzialności
za ochronę zdrowia pracowników w miejscu pracy
z pracodawcy na pracownika.
W luksemburskiej Deklaracji Sieci Promo-
cji Zdrowia w Miejscu Pracy – Unii Europejskiej
– czytamy: „Promocja zdrowia w miejscu pracy jest
wspólnym wysiłkiem pracodawców, pracowników
i społeczeństwa mającym na celu poprawę zdrowia
i dobrostanu ludzi pracujących. Może to być osią-
gnięte poprzez połączenie: poprawy organizacji
pracy i środowiska pracy; promowanie aktywnego
uczestnictwa pracowników w działaniach na rzecz
zdrowia; oraz poprzez wspieranie rozwoju osobi-
stego”. Promocja zdrowia w miejscu pracy oznacza
również, iż eksperci zdrowia pracujących nie dyk-
tują swoich rozwiązań, lecz uczestniczą w dyskusji
z pracownikami.
r Ochrona zdrowia pracujących
oraz bezpieczeństwo pracy
Globalna Strategia WHO Zdrowia Pracujących
dla Wszystkich – opracowana przez centra współ-
pracujące w zakresie zdrowia pracujących i zatwier-
dzona w maju 1996 r. na 49. Światowym Zgroma-
dzeniu Zdrowia (Rezolucja WHO 49.12) – wymaga
innowacyjnego podejścia i aktywnego uczestnictwa
przedsiębiorstw. Opieka zdrowotna nad pracują-
cymi ma za zadanie ochronę zdrowia pracujących
i kontrolę ryzyka spowodowanego czynnikami szko-
dliwymi w pracy, tam, gdzie nie mogą być one usu-
nięte, oraz zapobieganie chorobom zawodowym
i wypadkom przy pracy.
Według Międzynarodowej Organizacji Pracy
i Światowej Organizacji Zdrowia ochrona zdrowia
pracujących skupia się przede wszystkim na trzech
celach:
q
ochronie i promocji zdrowia pracowników oraz
na wspieraniu ich potencjału zawodowego,
q
poprawie warunków środowiska pracy oraz
metod pracy sprzyjających utrzymaniu zdrowia
i bezpieczeństwa w pracy,
q
rozwoju odpowiedniej organizacji i sposobu
wykonywania pracy, sprzyjających zachowaniu
zdrowia i bezpieczeństwa w miejscu pracy, stwa-
rzających prawidłową atmosferę w miejscu pracy
i wpływających na wzrost wydajności przedsię-
biorstwa.
Bezpieczeństwo w miejscu pracy wskazuje na
zasady i procedury mające na celu zapobieganie
wszelkiego rodzaju wypadkom i urazom w zakła-
dach produkcyjnych oraz usługowych.
Medycyna pracy jest specjalnością medyczną,
która zajmuje się oceną zdrowia pracowników, łączy
warunki i procesy pracy ze zdrowiem pracowników,
współdziała w zarządzaniu zdrowiem oraz w opty-
malnym wykorzystaniu umiejętności i potencjału
zawodowego całej populacji pracujących, w tym
także w rozwiązywaniu indywidualnych problemów
pracowników związanych z ich zdolnością do pra-
cy na danym stanowisku. Medycyna pracy zajmuje
się pierwszo-, drugo- i trzeciorzędową profilaktyką
zdrowotną zatrudnionych. Jest ona także jedną
z podstawowych dyscyplin w multidyscyplinarnym
zespole zajmującym się zdrowiem pracujących.
r Zdrowie środowiskowe w przedsiębiorstwach
Zarządzanie zdrowiem środowiskowym w przed-
siębiorstwie odnosi się do prewencji konsekwencji
zdrowotnych, wywołanych ekspozycją na czynniki

PREWENCJA I REHABILITACJA 2/2004
7
obecne w środowisku, na zewnątrz przedsiębior-
stwa. Każde przedsiębiorstwo, ale szczególnie to,
które emituje zanieczyszczenia do powietrza atmos-
ferycznego, może wpływać na stan zdrowia obywa-
teli zamieszkałych w jego sąsiedztwie. W przypadku
przedsiębiorstw budowlanych czynniki, o których
mowa, to hałas, pył, azbest i substancje chemiczne
stosowane w budownictwie.
Szacowanie wpływu na zdrowie powinno
dotyczyć łącznie zagadnień środowiskowych
i zawodowych, powinno być stosowane do sza-
cowania skutków, jakie wywiera przedsiębior-
stwo na zdrowie społeczeństwa, w tym populacji
pracującej.
Każde przedsiębiorstwo powinno rozwijać i wdra-
żać własne procedury służące szacowaniu i mini-
malizowaniu wpływu na zdrowie zanieczyszczeń
powietrza, czy nadmiernego wykorzystania źródeł
naturalnych.
r Kapitał społeczny
Kapitał społeczny jest składnikiem narodowego
bogactwa, a jego miarą jest:
q
zdolność ludzi do współdziałania i utrzymania
rozwoju cywilizacyjnego,
q
poziom wykształcenia, umiejętności zawodo-
wych i kultury współpracy,
q
jakość warunków życia i pracy.
Obecnie przedsiębiorstwa zwracają coraz wię-
cej uwagi na odpowiedzialność społeczną i etycz-
ną. Obok korzyści ekonomicznych coraz większe
znaczenie zyskują zagadnienia środowiska oraz
poziom życia pracowników. Wzięcie pod uwagę
tych wartości warunkuje sukces i długoplanowy
rozwój każdego przedsiębiorstwa. Firmy inwestują-
ce w zdrowie i środowisko mogą oczekiwać różno-
rakich zysków z tych inwestycji.
r Oczekiwane rezultaty dobrej praktyki
Oczekiwane rezultaty dobrej praktyki w zarzą-
dzaniu zdrowiem i bezpieczeństwem w miejscu
pracy są następujące:
q
prewencja wypadków przy pracy i chorób za-
wodowych;
q
utrzymanie dobrego stanu zdrowia pracują-
cych – pierwotna prewencja rentowa:
— zmniejszenie poziomu czasowej lub trwałej
niezdolności do pracy z powodu chorób i urazów
– zarówno zależnych od warunków pracy, jak i tych,
które nie zależą od warunków pracy, lecz można im
zapobiegać w miejscu pracy (np. rak płuc u palaczy
tytoniu),
— wydłużenie okresu dobrej sprawności fizycz-
nej i psychicznej w trakcie pracy zawodowej i po
przejściu na emeryturę,
— wydłużenie oczekiwanego okresu życia za-
wodowego;
q
podtrzymanie zdolności do pracy:
— podnoszenie kwalifikacji zawodowych i zwięk-
szenie szans na ponowne zatrudnienie,
— wzrost kapitału społecznego (możliwości pro-
duktywnego współdziałania) w społeczności objętej
programem;
q
racjonalizacja wydatków związanych ze zdro-
wiem pracujących na różnych poziomach gospo-
darki narodowej (podmioty gospodarcze, budżet
państwa, Zakład Ubezpieczeń Społecznych, Naro-
dowy Fundusz Zdrowia, pracujący i ich rodziny):
— skuteczniejsza prewencja wypadków i chorób,
— skuteczniejsza prewencja niezdolności do
pracy (prowadzącej do przechodzenia na rentę
z powodów zdrowotnych),
— niższe koszty leczenia i rehabilitacji,
— zwiększenie motywacji i produktywności,
— pozytywny wpływ na efektywność ekono-
miczną podmiotów gospodarczych i ich pozycję na
rynku.
Podstawą oceny efektywności wdrożenia zinte-
growanego zarządzania determinantami zdrowia
w przedsiębiorstwie lub instytucji, albo sieci przed-
siębiorstw lub instytucji, jest zestaw ilościowych
i jakościowych wskaźników ustalany wspólnie
z pracodawcami i pracownikami w trakcie opraco-
wywania programu.
Kryteria jakości
systemu dobrej praktyki
w zintegrowanym zarządzaniu
prewencją wypadkową i rentową
Zintegrowane zarządzanie polega na opty-
malnym wykorzystaniu – w procesach zarządza-
nia przedsiębiorstwem lub instytucją – wiedzy
pozwalającej podtrzymywać zdrowie i zdolność
do pracy, a tym samym produktywność i motywa-
cję pracujących. W przygotowaniu tego systemu
zarządzania uwzględnia się zarówno wymagania
prawne dotyczące zdrowia, bezpieczeństwa i hi-
gieny pracy oraz warunków i organizacji pracy
(determinanty zawodowe), jak i czynniki silnie od-
działywujące na zdrowie i zdolność do pracy, a za-
leżne od środowiska, stylu i kultury życia oraz
możliwości rozwoju osobowego. System obejmuje
również wczesne wykrywanie chorób, co zwiększa
szanse wyleczenia.
Zarządzanie zdrowiem i bezpieczeństwem
pracujących jest działalnością multidyscyplinar-
ną, wymagającą wiedzy ekspertów z różnych
dziedzin, takich jak higiena pracy, bezpieczeństwo
pracy, medycyna pracy, ergonomia, psychologia
pracy i inne, w zależności od potrzeb przedsiębior-
stwa i osób w nim zatrudnionych.
W krajach Unii Europejskiej istnieje wyraźna
tendencja do tworzenia multidyscyplinarnych służb
zdrowia i bezpieczeństwa pracujących. W Holandii
służby te, aby uzyskać licencje świadczenia usług

PREWENCJA I REHABILITACJA 2/2004
8
zgodnie z artykułem 7 Dyrektywy 89/391, muszą
zatrudniać co najmniej czterech specjalistów: le-
karza medycyny pracy, inżyniera bezpieczeństwa,
higienistę pracy i specjalistę ds. organizacji pracy.
W Belgii wymagany jest ponadto specjalista w za-
kresie ergonomii. W przeciwieństwie do sytuacji
wytworzonej przez polskie przepisy prawne, w kra-
jach Unii Europejskiej specjaliści w zakresie pre-
wencji zachęcani są – a niekiedy wręcz zobligowa-
ni – do ścisłego współdziałania w zakresie wspo-
magania pracodawców i pracowników w dziedzinie
prewencji chorób i wypadków upośledzających
zdolność do pracy.
Na przestrzeni lat zagadnienie zdrowia pracują-
cych oraz bezpieczeństwa w miejscu pracy zostało
poszerzone o aspekty społeczne i organizacyjne,
w celu objęcia społeczno-ekonomicznych determi-
nant zdrowia ważnych dla rozwiązywania proble-
mów z zakresu stresu psychospołecznego.
Dobra praktyka w zintegrowanym zarządza-
niu zdrowiem i bezpieczeństwem pracujących
to wewnątrzzakładowy proces systematycznej
poprawy osiągnięć przedsiębiorstwa w zakresie
oddziaływania na zdrowie, bezpieczeństwo pracy,
środowisko i kapitał społeczny. Istotnym warunkiem
prawidłowego przebiegu tego procesu jest zaanga-
żowanie partnerów społecznych, zarówno z samego
przedsiębiorstwa, jak i z organizacji i instytucji spo-
za przedsiębiorstwa.
Dobra praktyka umożliwia pracodawcom i pra-
cownikom zwiększenie kontroli nad czynnikami
oddziaływującymi na ich własne zdrowie i zdrowie
ich rodzin, z uwzględnieniem czynników zależnych
od środowiska pracy (zawodowych), stylu i kultury
życia, środowiska ogólnego, czynników społecz-
nych (czynniki te są określane jako determinanty
zdrowia). Dobra praktyka obejmuje również wszel-
kie działania podtrzymujące zdolność do pracy
oraz zdolność do pozyskania nowej pracy (zatrud-
nialność) pracujących poprzez podtrzymywanie
dobrego fizycznego, psychicznego i społecznego
stanu zdrowia pracowników, a także systematycz-
ne szkolenia i podnoszenie przez nich kwalifikacji
zawodowych.
Dobra praktyka w zintegrowanym zarządzaniu
zdrowiem kreowana jest wspólnie – przez praco-
dawcę i pracowników. Po zapoznaniu się z zasa-
dami i metodami pracy program dobrej praktyki
wdrażany jest przez pracowników, jako integralna
część systemu zarządzania przedsiębiorstwem.
Proces ten może wymagać wsparcia z zewnątrz,
jeśli zaplanowane w ramach programu działania
wymagają wiedzy i umiejętności, którymi nie dys-
ponuje przedsiębiorstwo lub instytucja publiczna.
Źródłem wiedzy i umiejętności w takich przypad-
kach będą zewnętrzne służby bezpieczeństwa i hi-
gieny pracy oraz medycyny pracy, firmy doradztwa
w sprawach personalnych lub ochrony środowiska,
a także inne instytucje, m.in. takie jak urzędy pracy,
Zakład Ubezpieczeń Społecznych, Narodowy Fun-
dusz Zdrowia.
W wymienionym procesie, w różnym stopniu
i w różnej roli, uczestniczą osoby pracujące w da-
nym przedsiębiorstwie (pracodawcy, zarząd, pra-
cownicy, związki zawodowe) oraz osoby spoza
przedsiębiorstwa, tj. konsultanci z różnych dziedzin
(medycyny pracy, bezpieczeństwa i higieny pracy,
ochrony środowiska, organizacji pracy, promocji
zdrowia, zarządzania zasobami ludzkimi, ekonomi-
ki i innych). Przebiegiem i wynikami tego procesu
są także zainteresowane instytucje zajmujące się
nadzorowaniem spełniania przez przedsiębiorstwo
odpowiednich wymagań prawnych (Państwowa
Inspekcja Pracy, Państwowa Inspekcja Sanitarna,
Państwowa Inspekcja Ochrony Środowiska), insty-
tucje ubezpieczeniowe (Zakład Ubezpieczeń Spo-
łecznych, Narodowy Fundusz Zdrowia) lub instytu-
cje zajmujące się szkoleniami.
Wyróżnia się cztery podstawowe przyczyny,
które mogą skłaniać przedsiębiorstwo do wprowa-
dzenia systemu dobrej praktyki w zintegrowanym
systemie zarządzania zdrowiem i bezpieczeństwem
w miejscu pracy:
q
konieczność respektowania aktualnych regu-
lacji prawnych,
q
pozytywne rezultaty oceny ekonomicznej
inwestycji w zintegrowany system zarządzania de-
terminantami zdrowia i podtrzymywania zdolności
do pracy,
q
zwiększona wartość rynkowa przedsiębior-
stwa w następstwie uzyskania dobrej społecznej
opinii i wizerunku (image), będących rezultatem
dobrowolnych inicjatyw związanych z inwestowa-
niem w podtrzymywanie zdrowia i zdolności do
pracy, bezpieczeństwo i ochronę środowiska na-
turalnego,
q
wdrożenie efektywnego systemu zarządzania
jakością w przedsiębiorstwie, w którym zagadnienia
zdrowia, środowiska, bezpieczeństwa i podtrzymy-
wania zdolności do pracy są zintegrowane w strate-
gii zrównoważonego rozwoju przedsiębiorstwa.
Kryteria jakości
systemu zintegrowanego zarządzania
determinantami zdrowia
Wdrażając, a następnie oceniając, zintegrowa-
ny system zarządzania determinantami zdrowia
w przedsiębiorstwie należy sprawdzić, czy system
ten spełnia określone kryteria. Kryteria, o których
mowa, są następujące:
1. Deklaracja i zaangażowanie kierownictwa.
2. Ocena potrzeb w zakresie promocji zdrowia
i podtrzymywania zdolności do pracy.
3. Identyfikacja zagrożeń zawodowych, ocena
ryzyka, informowanie o ryzyku zawodowym.

PREWENCJA I REHABILITACJA 2/2004
9
4. Zapewnienie aktywnego uczestnictwa pra-
cowników w podtrzymywaniu zdrowia i zdolności do
pracy oraz kontroli ryzyka zawodowego.
5. Opracowanie przez pracodawcę i pracow-
ników planu działań wraz z oszacowanym kosztem
tych działań.
6. Optymalne wykorzystanie wsparcia syste-
mu zarządzania zdrowiem przez profesjonalistów
(np. służby medycyny pracy, służby bhp) wraz z osza-
cowanym jego kosztem.
7. Zapewnienie skutecznego systemu zarzą-
dzania.
8. Dokonanie wyboru wskaźników do oceny
zmian w zakresie zdrowia, bezpieczeństwa, środo-
wiska i jakości zarządzania personelem.
9. Dokonanie wyboru wskaźników do oceny
wpływu zintegrowanego systemu zarządzania
zdrowiem na efektywność ekonomiczną przedsię-
biorstwa lub na efektywność społeczną instytucji
publicznych.
10. Dokonanie oceny efektów funkcjonowania
aktualnego systemu zarządzania zdrowiem oraz
opracowanie formularza raportu rocznego, ułatwia-
jącego monitorowanie zmian.
Powyższe kryteria mogą też być pomocne przy
etapowym wdrażaniu systemu w przedsiębiorstwie.
r Deklaracja i zaangażowanie kierownictwa
Jednym z zasadniczych warunków wdrożenia
i utrzymania dobrej praktyki w zarządzaniu zdro-
wiem, bezpieczeństwem i zdolnością do pracy jest
osobiste zaangażowanie kierownictwa firmy. Nie
jest możliwa poprawa w tej dziedzinie, jeśli kierow-
nictwo nie wykaże zrozumienia swojej roli i odpowie-
dzialności za zdrowie, środowisko, bezpieczeństwo
i kapitał społeczny w przedsiębiorstwie lub instytucji
oraz nie zainicjuje działań.
Zazwyczaj szef firmy, lub jej ścisłe kierownic-
two, wydaje w tej sprawie specjalne oświadcze-
nie (mission statement), określające cele działań
i mechanizmy ich wdrażania. Do zadań kierow-
nictwa należy także upowszechnienie zatwier-
dzonego oświadczenia o wprowadzaniu dobrej
praktyki w zintegrowanym zarządzaniu zdrowiem
(zdrowie, środowisko, bezpieczeństwo i kapitał
społeczny w przedsiębiorstwie), w którym zawar-
to cele polityki przedsiębiorstwa oraz sposoby
ich osiągnięcia.
r Ocena potrzeb w zakresie promocji zdrowia
i podtrzymywania zdolności do pracy
Ocena potrzeb w zakresie podtrzymywania zdro-
wia polega na zebraniu informacji – zwykle metodą
anonimowej ankiety – w celu identyfikacji bieżącego
stanu zawodowych, środowiskowych i społecznych
determinant zdrowia populacji pracującej, a także
zainteresowania pracujących poprawą ich zdrowia,
bezpieczeństwa pracy i zatrudnialności. Stanowi to
podstawę do określenia potrzebnych i akceptowa-
nych społecznie interwencji zdrowotnych.
O ile determinanty społeczne i zależne od stylu ży-
cia są zazwyczaj ustalane dzięki specjalnej ankiecie,
to właściwa ocena determinant zawodowych i środo-
wiskowych zdrowia wymaga dodatkowo procedur
z zakresu szacowania ryzyka, dokonywanych przez
specjalistów.
r Identyfikacja zagrożeń zawodowych,
ocena ryzyka,
informowanie o ryzyku zawodowym
Ocena ryzyka związanego z czynnikami zawo-
dowymi to procedura wykonywana zazwyczaj przez
wykwalifikowany personel służb bhp i medycyny
pracy. Ocena ta ma na celu ustalenie narażeń za-
wodowych na czynniki szkodliwe dla zdrowia i bez-
pieczeństwa pracowników w miejscu pracy. Sza-
cowanie ryzyka pozwala zazwyczaj na jakościową
lub ilościową ocenę prawdopodobieństwa, zakresu
i czasu pojawienia się potencjalnych efektów zdro-
wotnych, które mogą być indukowane przez nara-
żenie na czynniki szkodliwe w środowisku pracy.
Zarządzanie zawodowym ryzykiem zdrowotnym,
związanym z czynnikami szkodliwymi w miejscu
pracy, obejmuje wszystkie działania podejmowane
w celu eliminacji lub redukcji ryzyka zdrowotnego.
Składają się na to zazwyczaj następujące przedsię-
wzięcia:
— identyfikacja zagrożenia,
— szacowanie ryzyka,
— informowanie o istnieniu ryzyka,
— planowanie i wdrażanie kontroli ryzyka,
— monitorowanie ciągłego narażenia na czynni-
ki związane z ryzykiem i efektów kontroli,
— monitorowanie rezultatów działań z zakresu
zdrowia, środowiska i zdolności do zatrudnienia.
r Zapewnienie aktywnego uczestnictwa
pracowników w podtrzymywaniu zdrowia
i zdolności do pracy
oraz kontroli ryzyka zawodowego
Komitety lub grupy do spraw zdrowia, środowi-
ska i bezpieczeństwa pracy, składające się z przed-
stawicieli pracodawcy, pracowników oraz ekspertów
służb bhp i medycyny pracy, ułatwiają zaangażowa-
nie personelu w planowanie, wdrażanie, audit i oce-
nę systemu podtrzymywania zdrowia i bezpieczeń-
stwa pracy. Zaangażowanie pracowników jest klu-
czowym elementem dla powodzenia całego pro-
cesu. Wyjątkowo ważnym czynnikiem powodzenia
jest największe, jak to tylko możliwe, zaangażowa-
nie wszystkich pracowników w proces planowania
i podejmowania decyzji.

PREWENCJA I REHABILITACJA 2/2004
10
r Opracowanie przez pracodawcę
i pracowników planu działań
wraz z oszacowanym kosztem tych działań
Plan działań może zakładać jedynie osiągnięcie
zgodności systemu podtrzymywania zdrowia i bez-
pieczeństwa pracy z regulacjami prawnymi w za-
kresie zdrowia pracujących, bezpieczeństwa i śro-
dowiska, lecz by osiągnąć pełną korzyść z dobrej
praktyki w zintegrowanym zarządzaniu zdrowiem
i bezpieczeństwem w miejscu pracy, powinien on
obejmować działania wychodzące poza wymaga-
nia prawne; chodzi o to, by sprawnie zarządzać de-
terminantami środowiskowymi, społecznymi i zwią-
zanymi ze stylem życia. W celu optymalnego wyko-
rzystania zasobów ludzkich i środków materialnych
plan działań powinien uwzględniać zarówno pre-
wencję wypadkową, jak i rentową.
r Optymalne wykorzystanie
wsparcia systemu zarządzania zdrowiem
przez profesjonalistów
(np. służby medycyny pracy, służby bhp)
wraz z oszacowanym jego kosztem
Właściwe wykorzystanie istniejącego i obo-
wiązującego prawnie systemu wsparcia zależy od
wiedzy i postawy pracodawców i menadżerów.
Pracodawcy, menadżerowie i pracownicy muszą
posiąść określoną wiedzę na temat zdrowia, bez-
pieczeństwa oraz zagadnień społecznych i śro-
dowiskowych, aby działać efektywnie w zakresie
zarządzania zdrowiem, środowiskiem, bezpieczeń-
stwem oraz społecznymi zagrożeniami zdrowia.
Edukacja ma szczególne znaczenie w podtrzy-
mywaniu zdolności do pracy. Dlatego też zaleca się,
aby każde przedsiębiorstwo korzystało z dostęp-
nych programów edukacyjnych mających na celu
podniesienie kompetencji zawodowych pracow-
ników. Kształcenie ustawiczne jest także ważnym
sposobem podnoszenia innowacyjności i konku-
rencyjności przedsiębiorstwa i pomaga utrzymać
zdolność do zatrudniania się pracowników.
r Zapewnienie skutecznego systemu zarządzania
Działania mieszczące się w zakresie zintegro-
wanego zarządzania zdrowiem i bezpieczeństwem
w miejscu pracy wychodzą poza ramy wymogów
prawnych i polegają głównie na wymianie infor-
macji, dyskusjach, szkoleniu oraz kształtowaniu
świadomości osób biorących udział w całościo-
wym zarządzaniu przedsiębiorstwem, a więc, au-
tomatycznie i zarządzaniu determinantami zdrowia
pracowników. Włączenie zarządzania zdrowiem
i bezpieczeństwem w miejscu pracy do całościowe-
go zarządzania przedsiębiorstwem jest najlepszym
sposobem na zapewnienie dobrych rezultatów.
Międzynarodowa Organizacja Pracy (Inter-
national Labour Organization – ILO, www.ilo.org)
przygotowała wytyczne nt. systemów zarządzania
zdrowiem i bezpieczeństwem w przedsiębiorstwie.
Istnieją także inne, wysokiej jakości, standardy do-
tyczące zarządzania, które mogą być wykorzystane
do implementacji zintegrowanego zarządzania zdro-
wiem (PN-N-18001, ISO 9000 i ISO 140000, EMAS,
European Quality Award).
Niektóre przedsiębiorstwa już w tej chwili wystę-
pują o certyfikaty (i otrzymują je) świadczące, iż ich
systemy zarządzania środowiskiem i/lub zdrowiem
oraz bezpieczeństwem w miejscu pracy odpowiadają
uznanym standardom zarządzania, np. PN-N-18001
Systemy zarządzania bezpieczeństwem i higieną
pracy. Wymagania (http://www.ciop.pl/489.html).
Istnieją także akternatywne metody zarządcze uzy-
skiwania bardzo dobrych rezultatów w zintegrowa-
nym zarządzaniu, które nie wymagają uznania przez
sformalizowane standardy zarządzania jakością.
r Dokonanie wyboru wskaźników do oceny zmian
w zakresie zdrowia, bezpieczeństwa,
środowiska i jakości zarządzania personelem
Wspomniane wskaźniki – na poziomie przedsię-
biorstwa – można wykorzystywać w celu:
— przygotowywania corocznego raportu z funk-
cjonowania zintegrowanego systemu zarządzania
zdrowiem i bezpieczeństwem,
— przeprowadzania analiz społeczno-ekono-
micznych korzyści wynikających z inwestycji w zin-
tegrowany system zarządzania zdrowiem i bezpie-
czeństwem,
— przygotowywania rankingu najefektywniej-
szych działań w zakresie zintegrowanego systemu
zarządzania zdrowiem i bezpieczeństwem wśród
przedsiębiorstw budowlanych,
— podejmowania decyzji zarządczych w zakre-
sie zintegrowanego systemu zarządzania zdrowiem
i bezpieczeństwem.
Przykłady wskaźników:
q
liczba i częstość wypadków przy pracy,
q
liczba i częstość ciężkich wypadków przy pra-
cy nie zakończonych zgonem,
q
zachorowalność
1)
i chorobowość
2)
na choroby
zawodowe (według przyczyny, wieku, płci, zawodu)
q
zachorowalność i chorobowość wśród perso-
nelu (według przyczyny, wieku, płci i zawodu),
1)
Zachorowalność (urz.) – Liczba zachorowań na jakąś cho-
robę przypadających na określoną liczbę mieszkańców (zwykle
tysiąc lub dziesięć tysięcy) w danym roku lub okresie sprawoz-
dawczym; zapadalność. (Uniwersalny słownik języka polskiego,
t. 4, s. 752. PWN, Warszawa 2003).
2)
Chorobowość (med.) – Liczba zachorowań na jakąś cho-
robę, przypadająca na określoną liczbę ludności w danym roku
lub okresie sprawozdawczym. (Uniwersalny słownik języka pol-
skiego, t. 4, s. 752. PWN, Warszawa 2003).

PREWENCJA I REHABILITACJA 2/2004
11
q
odsetek palaczy tytoniu (według wieku, płci
i zawodu),
q
występowanie czynników szkodliwych w przed-
siębiorstwie (z uwzględnieniem czynników fizycz-
nych, chemicznych, biologicznych i oddziałujących
na zdrowie psychiczne),
q
wielkość narażenia na czynniki szkodliwe
obecne w przedsiębiorstwie (z uwzględnieniem
czynników fizycznych, chemicznych, biologicznych
i oddziałujących na zdrowie psychiczne),
q
odsetek pracowników narażonych na czyn-
niki rakotwórcze, włączając w to bierne palenie
tytoniu,
q
odsetek pracowników poddawanych regular-
nie profilaktycznym badaniom lekarskim (w podziale
na wiek, płeć, zawód),
q
odsetek pracowników uczestniczących w okreś-
lonych programach promocji zdrowia w miejscu pra-
cy (w podziale na wiek, płeć, zawód),
q
odsetek osób niepełnosprawnych w pełni
czynnych zawodowo wśród wszystkich pracujących
(w podziale na wiek, płeć, zawód),
q
uczestnictwo przedsiębiorstwa w rankingu
działań zintegrowanego zarządzania zdrowiem
wśród firm tej samej branży,
q
całkowite zużycie energii,
q
zużycie energii na jednostkę produktu lub jed-
nostkę przychodu,
q
całkowite zużycie wody albo zużycie na jed-
nostkę produkcji lub jednostkę przychodu,
q
całkowita objętość odpadów różnego typu,
q
wielkość emisji substancji do atmosfery.
r Dokonanie wyboru wskaźników
do oceny wpływu zintegrowanego systemu
zarządzania zdrowiem
na efektywność ekonomiczną przedsiębiorstwa
lub na efektywność społeczną
instytucji publicznych
Przykłady wskaźników:
q
koszty absencji chorobowej,
q
koszty reintegracji pracowników po długotrwa-
łym zwolnieniu chorobowym,
q
wzrost produktywności w następstwie szkole-
nia zawodowego,
q
poprawa postrzegania firmy przez klientów.
r Dokonanie oceny efektów funkcjonowania
aktualnego systemu zarządzania zdrowiem
oraz opracowanie formularza raportu rocznego,
ułatwiającego monitorowanie zmian
Przygotowanie raportu z funkcjonowania sys-
temu zarządzania zdrowiem i bezpieczeństwem
pracy rozpoczyna się od zebrania danych z do-
stępnych źródeł, takich jak raporty z auditu, ba-
dań ankietowych, obserwacji, dyskusji w grupach,
źródeł administracyjnych itp. Dane są przedsta-
wione w raporcie z działalności, który zawiera wy-
niki statystyczne i opisowe. Faza analizy danych
zawiera wewnętrzną i zewnętrzną ich interpretację
i ocenę.
Przygotowywanie raportu z działania systemu
zarządzania zdrowiem i bezpieczeństwem pracy
jest procesem potrzebnym do komunikowania
stanu postępu działań wewnątrz i na zewnątrz
przedsiębiorstwa. Zastosowanie odpowiednich
wskaźników pozwala na pomiar sprawności dzia-
łania, podejmowanie decyzji co do przyszłych
przedsięwzięć, a także pomaga w bieżącym za-
rządzaniu i umożliwia stałe podnoszenie jakości.
Na podstawie raportu można dokonać porównań
własnych osiągnięć z osiągnięciami innych przed-
siębiorstw, w podobnych sektorach lub o podob-
nej lokalizacji.
Podsumowanie
Zachowanie zdrowia przez pracujących i za-
pewnienie bezpieczeństwa pracy jest kluczowym
warunkiem dobrego zarządzania zasobami ludz-
kimi i zrównoważonego rozwoju przedsiębiorstwa
lub instytucji. Nie da się tego osiągnąć – nawet
spełniając wszystkie wymogi prawne w zakresie
bezpieczeństwa pracy i ochrony zdrowia pracują-
cych – bez aktywnego zaangażowania się kierow-
nictwa firmy i przedstawicieli pracujących w stwo-
rzenie systemu zarządzania uwarunkowaniami
zdrowia i bezpieczeństwa. To zaangażowanie jest
również niezbędne do wykorzystania przez przed-
siębiorstwo lub instytucję wiedzy ekspertów ze
służb bhp i medycyny pracy.
Dobra praktyka w zarządzaniu determinantami
zdrowia, bezpieczeństwa i zdolności do pracy może
być motorem napędowym rozwoju przedsiębior-
stwa, zwiększenia jego innowacyjności i konkuren-
cyjności, a także istotnym warunkiem skuteczności
prewencji wypadkowej i rentowej. Upowszechnienie
tej koncepcji zależy od kierownictw przedsiębiorstw
i instytucji, a także od polityki władz państwowych,
samorządowych oraz instytucji ubezpieczeń spo-
łecznych i zdrowotnych.
Bogusław Barański
Szkoła Zdrowia Publicznego
Instytutu Medycyny Pracy w Łodzi

PREWENCJA I REHABILITACJA 2/2004
12
Wdrożenie systemu
zarządzania bezpieczeństwem pracy
W ostatnich latach obserwuje się wzrost zainteresowania za-
gadnieniami związanymi z zarządzaniem bezpieczeństwem
pracy. Coraz więcej przedsiębiorstw konkurujących ze sobą na
rynku zainteresowanych jest wdrożeniem systemu zarządzania
bezpieczeństwem pracy. Pracodawcy zdają sobie sprawę, iż
zapobiegając wypadkom przy pracy przyczyniają się do zwięk-
szenia zysku przedsiębiorstwa.
E
fektywny system zarządzania bezpieczeństwem
pracy powinien stanowić integralną część sys-
temu zarządzania przedsiębiorstwem. W związku
z przystąpieniem Polski do Unii Europejskiej istnieje
konieczność dostosowania przepisów i norm do
standardów obowiązujących w Unii. Pracodawcy
zmuszeni są do przeprowadzenia oceny ryzyka
w dziedzinach, w których występuje zagrożenie dla
człowieka.
W latach 1997-1998 w Polsce był realizowany
projekt EVISA (Evaluation and Improvement of
Safety), którego celem było wprowadzenie nowo-
czesnych metod zarządzania bezpieczeństwem
pracy (doskonalenie zarządzania bezpieczeń-
stwem pracy) w polskich przedsiębiorstwach.
W projekcie tym wzięło udział 21 przedsiębiorstw
przemysłowych. Zakończył się on sukcesem. Wi-
doczna była poprawa w zakresie zarządzania bez-
pieczeństwem pracy.
Do oceny zarządzania bezpieczeństwem pracy
wykorzystano metodę ISRS (International Safety
Rating System).
Metoda, o której mowa, oparta jest na analizie
20 obszarów zarządzania bezpieczeństwem pracy.
Obszary te są punktowane. Oceny danego obszaru
dokonuje się poprzez udzielenie odpowiedzi na py-
tania, których liczba jest ściśle określona.
Przykłady obszarów zarządzania, a także maksy-
malną liczbę punktów, jaką można uzyskać na py-
tania dotyczące danego obszaru, podaje poniższe
zestawienie.
Ponadto metoda ISRS zakłada wyodrębnienie
10 poziomów, a na każdym z tych poziomów są usta-
lane obszary, które obowiązkowo podlegają ocenie.
Na przykład poziom pierwszy obejmuje takie obsza-
ry, jak:
q
zarządzanie i administracja
q
przegląd bhp
i ocena stanu technicznego
q
badanie wypadków
i zdarzeń potencjalnie wypadkowych
q
organizacja
pracy w zakładzie
q
środki ochrony indywidualnej.
W ISRS wykorzystuje się dwie metody oceny
– obszarową i progresywną.
Obszarowa metoda oceny polega na tym, że na
każdym poziomie odpowiada się na wszystkie py-
tania z obszaru, ustalone są obszary obowiązkowo
Obszar
Maksymalna liczba punktów,
jaką można uzyskać
Liczba pytań
Zarządzanie i administracja
1310
74
Szkolenie kadry kierowniczej
700
26
Przegląd bhp i ocena stanu technicznego
690
38
Analiza bezpieczeństwa pracy i instrukcje pracy
650
27
Badanie wypadków i zdarzeń potencjalnie wypadkowych
605
33
Przygotowanie planów na wypadek katastrofy
700
53
Analiza wypadków i zdarzeń potencjalnie wypadkowych
533
33
PREWENCJA I REHABILITACJA 2/2004
13
podlegające ocenie, a także wybierane są obszary,
które dodatkowo podlegają ocenie.
Progresywna metoda oceny polega na odpo-
wiedzi na wszystkie pytania należące do danego po-
ziomu, lub poziomu niższego, oraz uwzględnianiu na
każdym poziomie pytań ze wszystkich obszarów.
W
drożenie systemu zarządzania bezpieczeń-
stwem pracy wiąże się z odpowiedzialnością
dyrekcji za podjęcie odpowiedniej decyzji, zatwier-
dzenie programu działań, a także środków niezbęd-
nych do jego realizacji oraz przekonanie pracowni-
ków o korzyściach z wdrożenia systemu.
W celu ulepszenia zarządzania bezpieczeń-
stwem pracy przedsiębiorstwa biorące udział w pro-
jekcie EVISA opracowały: „Księgę bezpieczeństwa
pracy” (podstawowy dokument systemu) i proce-
dury bezpieczeństwa pracy. Ponadto wykonano
analizę ryzyka zawodowego oraz opracowano plany
awaryjno-ratunkowe i instrukcje pracy.
Jednym z pierwszych przedsiębiorstw, które zdecy-
dowało się na realizację wdrożenia omawianego syste-
mu, a tym samym uzyskało międzynarodowy certyfikat
na system zarządzania bezpieczeństwem pracy, był
Zespół Elektrociepłowni Wrocław. Pracodawcy tego
przedsiębiorstwa podjęli decyzję o wdrożeniu systemu,
ponieważ poprawa bezpieczeństwa pracy oraz ogra-
niczenie kosztów związanych z wypadkami przy pracy
i zwolnieniami lekarskimi stanowiły cel nadrzędny firmy.
Pierwszym etapem działań było powołanie przez
dyrektora ds. technicznych zespołu wdrożeniowego
i wyznaczenie koordynatora systemu. Następnie
sformułowano „Deklarację bezpieczeństwa w śro-
dowisku pracy i zapobiegania wypadkom”, której
celem było zapobieganie zagrożeniom bezpieczeń-
stwa pracy, wypadkom i chorobom zawodowym.
Kierownictwo przedsiębiorstwa wyznaczyło pię-
cioletni okres na eliminacje czynników zagrożenia,
minimalizację poziomu ryzyka wypadkowego.
Kolejnym etapem było przeprowadzenie audy-
tu wstępnego i końcowego według metody ISRS.
W obszarach: zarządzanie i administracja, szko-
lenie kadry kierowniczej i pracowników, analiza
bezpieczeństwa pracy i instrukcje pracy, kontrole
wewnętrzne − opracowano strategię, której celem
była poprawa bezpieczeństwa pracy. Przygotowano
instrukcję związaną ze szkoleniami oraz procedury
postępowania w określonych sytuacjach (np. proce-
durę oceny ryzyka zawodowego).
Po przeprowadzeniu audytu wykazano, że w przed-
siębiorstwie istnieje systemowe podejście w zakresie
organizacji bezpiecznej pracy. Zaczęto przygotowania
do audytu certyfikującego. Zespół audytorski badał
dokumentację pod kątem zgodności z systemem,
przeprowadzono wywiady oraz dokonano przeglądu
warunków pracy. Stwierdzono, że w firmie istnieje sys-
tem zarządzania bezpieczeństwem pracy.
W
drażany system zarządzania bezpieczeń-
stwem pracy powinien być dostosowany do
struktury i specyfiki organizacji przedsiębiorstwa.
Efektywny system wpływa na doskonalenie działal-
ności organizacji, umożliwia pracodawcy monitoro-
wanie działalności oraz obniża koszty.
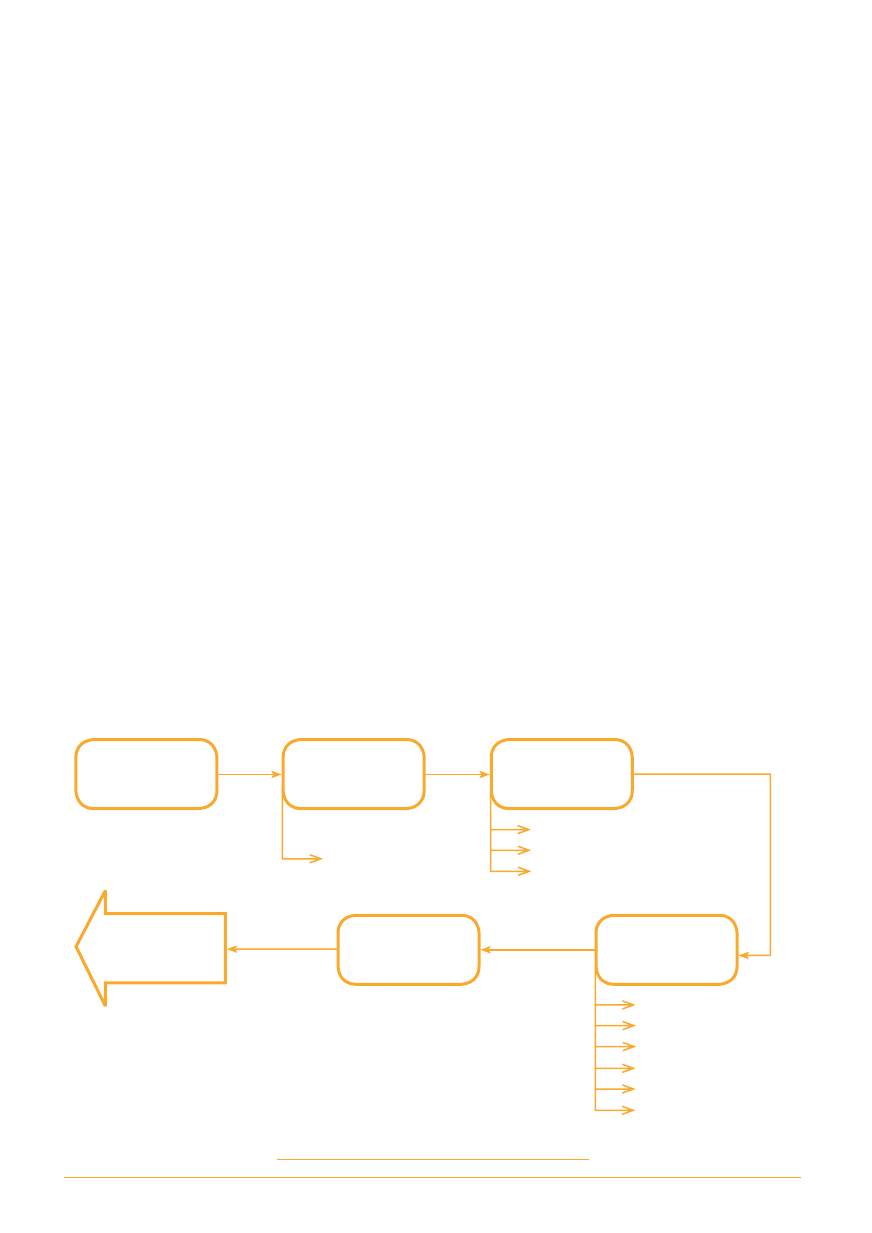
Główne kroki w kierunku wdrożenia systemu
zarządzania bezpieczeństwem pracy
Kompleksowa ocena
systemu pod kątem
identyfikacji obszarów
niezgodności
Stworzenie procedur
przedsiębiorstwa
Procesy zachodzące w firmie
Cel
Zakres
Odpowiedzialność
Przepisy prawne
Sposób dokumentowania
Przegląd norm i literatury
pod kątem wdrożenia
systemu
Stworzenie zespołu
odpowiedzialnego
za wdrożenie systemu
Stoworzenie
„Księgi systemu
zarządzania”
Opis funkcjonowania firmy
Polityka bhp
Definicje pojęć
Przygotowanie
do audytu
certyfikującego
Szkolenia
pracowników

PREWENCJA I REHABILITACJA 2/2004
14
Chcąc wdrożyć system zarządzania bezpie-
czeństwem pracy pracodawca powinien przede
wszystkim zapoznać się z wymaganiami norm
oraz dokonać przeglądu literatury, która pomoże
w zrozumieniu i wdrożeniu normy. Kolejnym kro-
kiem powinno być stworzenie zespołu odpowie-
dzialnego za opracowanie, wdrożenie i doskonale-
nie systemu oraz podjęcie decyzji strategicznej dla
całej organizacji. Osoby uczestniczące we wdroże-
niu powinny znać szczegóły systemu, dlatego też
może zaistnieć potrzeba przeprowadzenia szko-
lenia dla pracowników. Trzecim krokiem powinno
być stworzenie „Księgi systemu zarządzania”,
która opisuje funkcjonowanie firmy, politykę bhp,
zawiera definicje pojęć. Księga, o której mowa, jest
przewodnikiem po systemie.
Istotnym elementem jest stworzenie procedur
przedsiębiorstwa, opisujących procesy zachodzące
w firmie oraz określających, jak skutecznie należy re-
alizować zadania. Typowa procedura powinna obej-
mować:
q
cel
q
zakres
q
odpowiedzialność
q
prze-
pisy prawne
q
definicje
q
sposób dokumentowania.
Przykładową procedurą w obszarze planowania mo-
że być analiza ryzyka. Podczas wdrożenia systemu
dane przedsiębiorstwo będzie pracować zgodnie
z określonymi procedurami.
Organizacja, która wdrożyła system zarządzania
bezpieczeństwem pracy powinna dokonać oceny
systemu pod kątem identyfikacji obszarów niezgod-
ności z wymaganiami normy. Sprawdzenie działania
systemu poprzez przeprowadzenie wewnętrznych
audytów ma na celu kompleksową ocenę funkcjo-
nowania systemu oraz przygotowanie do audytu
certyfikującego.
Podsumowując − system zarządzania bezpie-
czeństwem pracy stanowi ważny element efektyw-
nego zapobiegania wypadkom przy pracy i stratom
ekonomicznym. Wdrożenie kompleksowego systemu
wymaga ogromnego wysiłku, jednak doświadczenia
organizacji pokazały, że jest to inwestycja opłacalna.
Piśmiennictwo
1. PN-N-18001: 1999 Systemy zarządzania bezpieczeństwem
i higieną pracy.
2. E. Górska, Ergonomia – projektowanie, diagnoza, eksperymenty.
Oficyna Wydawnicza PW, Warszawa 2002.
3. J. Bagiński, E. Górska, Zintegrowane systemy zarządzania.
Oficyna Wydawnicza PW, Warszawa 1999.
4. J. Bagiński, Menedżer jakości. Oficyna Wydawnicza PW, War-
szawa 2000.
Magdalena Miąsek
Departament Prewencji i Rehabilitacji
Czy tylko instytucje państwowe
i programy rządowe?
Przykładem wspomnianej organizacji jest m.in.
Fundacja Pomocy Wzajemnej „Barka”, która powsta-
ła w odpowiedzi na rosnące problemy społeczne
okresu transformacji. Jej założyciele dążyli do utwo-
rzenia środowisk, struktur społecznych, w których
„zapomniani i niechciani” (z różnych przyczyn: zdro-
wotnych, ekonomicznych) członkowie społeczeń-
stwa polskiego mieliby szansę rozwoju osobistego,
społecznego i zawodowego.
Organizacje społeczne mogą funkcjonować prak-
tycznie w każdej dziedzinie życia. Każdy kto chce, ma
jakąś inicjatywę, może założyć organizację i uczynić
otaczającą go rzeczywistość bardziej znośną dla in-
nych, a przy tym realizować samego siebie.
Typy organizacji pozarządowych
Konstytucja Rzeczypospolitej Polskiej w art. 58
zapewnia każdemu wolność zrzeszania się, a w art. 12
− wolność tworzenia i działania związków zawodo-
wych, organizacji społeczno-zawodowych rolników,
stowarzyszeń, ruchów obywatelskich i innych dobro-
wolnych zrzeszeń oraz fundacji.
W praktyce istnieją obok siebie organizacje o bar-
dzo zróżnicowanej strukturze organizacyjnej. Mamy
zatem kluby osiedlowe, grupy wsparcia, przypara-
fialne zespoły charytatywne, dla których wspomniany
artykuł 12 Konstytucji jest wystarczającą podstawą
do podjęcia działań, dalej różnego rodzaju stowarzy-
Istnieje szereg instytucji państwowych, które, w różnym stopniu, starają się realizować m.in. zadania
z zakresu szeroko rozumianej prewencji, promocji zdrowia, poprawy bezpieczeństwa w pracy itd.
Instytucje te jednak nie są w stanie zaspokoić potrzeb wszystkich obywateli.
Stąd tak ogromna rola organizacji społecznych, które mogą współpracować na wielu płaszczyznach
z instytucjami państwowymi, a które charakteryzują się większą elastycznością. Ich działalność uzupeł-
niają niejednokrotnie programy realizowane przez organizacje rządowe.

PREWENCJA I REHABILITACJA 2/2004
15
szenia i związki, fundacje, a wreszcie federacje czy
luźno skonfederowane porozumienia organizacji. Na
końcu tej listy znajdują się organizacje o bardzo ściśle
określonej strukturze, powoływane oddzielnymi akta-
mi prawnymi – należą do nich m.in. różnego rodzaju
związki zawodowe oraz organizacje samorządów
niektórych grup zawodowych: izby gospodarcze, izby
lekarskie, cechy, izby rzemieślnicze etc.
Organizacje obywatelskie mają wiele blisko-
znacznych określeń, wskazujących na ich specyfikę.
W opracowaniach można się spotkać z takimi okre-
śleniami, jak:
q
trzeci sektor – które ma dość ogólny charakter
i określa usytuowanie sektora non profit między sekto-
rem administracji publicznej a sektorem rynkowym;
q
sektor niedochodowy – które wskazuje, że orga-
nizacje obywatelskie wchodzące w skład tego sektora
nie mają na celu pomnożenia zysków ich właścicieli.
Wypracowany zysk powinien być przeznaczony na
działalność statutową. Bywają jednak pewne odstęp-
stwa od tej reguły, gdy organizacja nie zdoła spożyt-
kować wypracowanego zysku w ciągu roku;
q
sektor pozarządowy – które odnosi się głównie
do organizacji non profit zaangażowanych w promo-
cję zmian ekonomicznych i socjalnych;
q
sektor niezależny – które uwypukla istotną rolę
organizacji pozarządowych jako trzeciej siły działają-
cej poza sferą państwa i prywatnego biznesu. W rze-
czywistości wymienione organizacje są w znacznej
mierze zależne finansowo zarówno od państwa, jak
i od prywatnego biznesu;
q
sektor dobrowolny – które podkreśla udział
osób pracujących społecznie w kierowaniu instytu-
cjami non profit. Tymczasem współcześnie działają-
ce organizacje obywatelskie zatrudniają nierzadko
płatny, wykwalifikowany personel.
Dotychczas środowisko organizacji, o których
mowa, nie wypracowało wspólnej, akceptowanej
przez wszystkich definicji.
Rola organizacji pozarządowych
Organizacje społeczne w Polsce są uznawane za
niezbędny element systemu demokratycznego oraz
nowy podmiot w polityce społecznej, powołany do
wykonywania określonych funkcji.
Według Małgorzaty Załuskiej
1)
, najbardziej cha-
rakterystyczne funkcje organizacji pozarządowych
można podzielić na dwie grupy:
1) funkcje związane z zaspokajaniem potrzeb,
zainteresowań i aspiracji samych stowarzyszonych
(afiliacyjna, ekspresyjna, pomocowa),
2) funkcje związane z zaspokajaniem potrzeb szer-
szej społeczności, np. lokalnej bądź jej określonej części
(integracyjna, opiekuńczo-wychowawcza, normalizacyj-
na, grupy nacisku, funkcja uspołeczniania państwa).
1)
Organizacje pozarządowe w społeczeństwie obywatel-
skim. Wydawnictwo Interart, Warszawa 1996.
r
Funkcja afiliacyjna to funkcja wynikająca z pier-
wotnej i naturalnej potrzeby przynależności człowie-
ka do określonej grupy społecznej, z którą mógłby
się utożsamić. Funkcję taką spełniają na przykład
stowarzyszenia emerytów i rencistów, związki harcer-
skie, organizacje kobiece.
r
Funkcja ekspresyjna ma znaczenie psychospo-
łeczne. Polega na umożliwieniu ludziom realizacji po-
trzeby najwyższego rzędu, tj. samorealizacji. Funkcja
ta odgrywa dużą rolę u osób, które osiągnęły już
poziom pełnego zaspokojenia podstawowych po-
trzeb fizjologicznych. Elementy funkcji ekspresyjnej
można odnaleźć np. w działalności towarzystw kra-
joznawczych, stowarzyszeń kulturalnych, związków
sportowych, klubów hobbystycznych.
r
Funkcja pomocowa związana jest ściśle z ideą
samopomocy i pomocy charytatywnej. Dotyczy
problemu zaspokajania najbardziej podstawowych
potrzeb człowieka, czyli głodów fizjologicznych
oraz bezpieczeństwa, wolności od lęków i zagrożeń
spowodowanych niemożnością utrzymania siebie
i swojej rodziny.
Przejawem funkcji pomocowej, realizowanej
przez organizacje pozarządowe jest na przykład
funkcjonowanie wspólnot osób bezdomnych, nar-
komanów czy nosicieli wirusa HIV. Dla tych grup
organizacje społeczne stanowią oparcie życiowe, za-
pewniając im mieszkanie, odzież, żywność, leczenie,
rehabilitację itp.
Nieco innym przejawem funkcji pomocowej orga-
nizacji pozarządowych jest działalność stowarzyszeń
osób chorych oraz osób związanych z ludźmi cho-
rymi bądź niepełnosprawnymi. Realizacja funkcji po-
mocowej polega wówczas na wspomaganiu w cho-
robie czy niepełnosprawności, wymianie doświad-
czeń i wsparciu psychicznym. Obszarami, w jakich
organizacje pozarządowe mogą spełniać funkcje
pomocowe, są sfery ograniczonego oddziaływania
instytucji publicznych. To dziedziny, w których in-
stytucje publiczne nie są wystarczająco skuteczne,
bądź w których nie ma ich w ogóle.
r
Funkcja integracyjna organizacji pozarządo-
wych przejawia się w udziale tych organizacji w pro-
cesie budowania więzi, zbliżania jednostek i społecz-
ności lokalnych, a także całych narodów. Funkcję
integracyjną spełniają także towarzystwa przyjaźni
między poszczególnymi narodami, które stawiają
sobie za cel poznanie i zbliżenie narodów, ich kultury,
gospodarki i społeczeństwa. Funkcja ta jest również
charakterystyczna dla stowarzyszeń kulturalnych,
oświatowych, innych towarzystw przyjaźni itp.
r
Funkcja opiekuńczo-wychowawcza ukierun-
kowana jest na kształtowanie osobowości dzieci
i młodzieży, pomoc w wyrównywaniu braków w sfe-
rze psychofizycznej i warunkach życia, a także na
tworzenie optymalnych warunków rozwoju. Związa-
na jest z rolą, jaką powinno odgrywać środowisko
lokalne w procesie wychowawczym.

PREWENCJA I REHABILITACJA 2/2004
16
r
Funkcja normalizacyjna widoczna jest na
płaszczyźnie harmonizowania działalności społecz-
nej z wymogami prawa.
Działalność organizacji pozarządowych zauwa-
żalna jest niemal w każdej dziedzinie życia, są jednak
obszary, w których nasilenie tej działalności jest wy-
jątkowo duże. Pojawia się ona w obszarach, którymi
zainteresowanie służb publicznych jest mniejsze,
w których państwo nie dostrzega problemów, ba-
gatelizuje je bądź nie jest w stanie ich rozwiązać.
Organizacje pozarządowe zagospodarowując luki
w sieci instytucji publicznych, poszerzając bazę
świadczenia usług społecznych dają ludziom moż-
liwość wyboru, a oferując coraz bardziej specjali-
styczne formy pomocy otwierają się na autentyczne
potrzeby odbiorców. Stwarzają też konkurencję,
wymuszając lepszą jakość świadczeń. Do obsza-
rów charakteryzujących się zwiększoną aktywno-
ścią organizacji pozarządowych należy niewątpliwe
sfera rehabilitacji i opieki nad ludźmi upośledzony-
mi umysłowo, resocjalizacji osób nieprzystosowa-
nych społecznie, pomocy osobom uzależnionym
i bezdomnym.
r
Funkcja grupy nacisku jest związana z jednym
z najważniejszych celów działalności organizacji
pozarządowych, czyli obroną podstawowych war-
tości społeczeństwa demokratycznego: wolności,
pluralizmu, poszanowania interesów wszystkich
grup społecznych i wspólnego dobra. Polega na
artykułowaniu ważnych dla danej grupy kwestii
społecznych, wywieraniu presji na władze lokalne,
rządy i parlamenty w celu rozwiązywania tych kwestii
i przeciwdziałania niekorzystnym zjawiskom życia
społecznego. Prężne organizacje pozarządowe
odgrywają dziś w świecie znaczącą rolę w zakresie
ochrony środowiska naturalnego, obrony przed
zagrożeniami wynikającymi ze stosowania energii
nuklearnej, czy przestrzegania praw człowieka. Or-
ganizacje pozarządowe mogą zatem stanowić silne
grupy nacisku i występować na przykład w interesie
mniejszości narodowych czy środowisk ludzi nie-
pełnosprawnych. Funkcję grupy nacisku spełniają
najczęściej organizacje o charakterze społecznym,
związki stowarzyszeń, federacje.
r
Funkcja uspołeczniania państwa stanowi pew-
nego rodzaju podsumowanie funkcji przedstawio-
nych powyżej. Związana jest z urzeczywistnianiem
idei demokracji. Wpływa na nią bezpośrednio pro-
ces wchodzenia struktur pozarządowych do coraz
szerszych obszarów życia publicznego. Struktury te
przejmują teraz znaczną część spraw stanowiących
jeszcze do niedawna domenę służb zawodowych
i okazują się w ich rozwiązywaniu lepsze oraz bar-
dziej efektywne.
Tak więc stopień nasycenia życia publicznego
działalnością pozarządową jest miernikiem stopnia
demokratyzacji państwa i urzeczywistniania idei pań-
stwa obywatelskiego.
W ten sposób spełnia się rola organizacji po-
zarządowych w zakresie uspołeczniania państwa
i współkształtowania życia społecznego.
Formy działania
Formy działania organizacji pozarządowych
mogą być różne, co do tego istnieje pełna do-
wolność. Muszą być one jedynie dostosowane do
celów, dla realizacji których organizacje zostały
powołane do życia.
Według badań przeprowadzonych pod koniec
lat 90. przez organizację KLON/JAWOR, zajmującą
się zbieraniem informacji o działaniach organizacji
pozarządowych, najczęstszą formą regularnie pro-
wadzonych działań jest szeroko rozumiana edukacja.
Nie oznacza to wcale, że tak wiele organizacji działa
w Polsce na rzecz szkolnictwa, chodzi raczej o wpły-
wanie na opinię społeczną i różne formy działań pro-
filaktycznych. Na przykład wspomniana we wstępie
Fundacja Pomocy Wzajemnej „Barka” prowadzi pro-
gram socjalno-edukacyjny, polegający na połączeniu
pomocy socjalnej z edukacją. Zrodził się on z potrzeby
uzupełnienia wykształcenia i podnoszenia lub zmiany
kwalifikacji zawodowych osób z grup wykluczonych
(m.in. z powodów zdrowotnych) w celu umożliwienia
im usamodzielnienia się i integracji społecznej.
Prawie 28% organizacji uczestniczy w działaniach
na rzecz organizowania współpracy między organi-
zacjami i współpracy międzynarodowej. Około 25%
organizacji prowadzi mniej lub bardziej zaawanso-
waną działalność wydawniczą. Działania co szóstej
organizacji mają formę poradnictwa, konsultacji
i wsparcia technicznego dla innych organizacji.
Około 10% organizacji pozarządowych przedkłada
nad inne funkcję grupy nacisku, deklarując działania
na rzecz zmian o charakterze systemowym (należy
traktować z pewną ostrożnością skuteczność tego
rodzaju działań, ale nie zmienia to faktu, że wiele
organizacji ma takie ambicje). Również około 10%
organizacji regularnie prowadzi działania badawcze.
Najmniej organizacji przyjęło jako formę działań
finansowanie instytucji, osób indywidualnych i finan-
sowe wsparcie innych organizacji pozarządowych.
W ostatnich latach w ogólnej liczbie organizacji
pozarządowych widoczny jest znaczny wzrost udzia-
łu organizacji działających na polu usług socjalnych
(pomoc społeczna i zdrowie) – prawie dwukrotny
w stosunku do roku 1993. Znacznie też wzrasta
liczba organizacji związanych z kwestiami rozwoju
regionalnego. Wzrasta również, choć nieco mniej
dynamicznie, liczba organizacji związanych z ochro-
ną praw człowieka, bezpieczeństwem publicznym,
środkami masowego przekazu oraz zagadnieniami
państwa, prawa i polityki.
Fundacje i stowarzyszenia obejmują swym dzia-
łaniem wszystkie grupy wiekowe: dzieci, młodzież,
ludzi w średnim wieku i osoby starsze. W ostatnich

PREWENCJA I REHABILITACJA 2/2004
17
latach fundacje i stowarzyszenia zaczęły odgrywać
pierwszoplanową rolę w niesieniu pomocy ludziom
bezdomnym, kobietom maltretowanym oraz w obro-
nie dzieci krzywdzonych i w sprawach macierzyń-
stwa nieletnich. Rezultaty badań dowodzą, że 50%
pracowników socjalnych współpracowało z organi-
zacjami pozarządowymi w rozwiązywaniu proble-
mów ubóstwa, bezdomności oraz w sprawie orga-
nizacji pomocy dla najuboższych samotnych matek,
rodzin wielodzietnych oraz osób niepełnosprawnych
fizycznie a także umysłowo. Organizacje świadczące
pomoc i usługi socjalne nastawione są głównie na
pomoc materialną, usługi medyczne, rehabilitacyjne
oraz opiekę środowiskową.
Istnieją też pewne niekorzystne rezultaty działal-
ności niektórych organizacji pozarządowych. Dobrze
znane były przypadki (co znacznie osłabiło sponta-
niczne poparcie ludności dla organizacji pozarządo-
wych) działalności fundacji-przedsiębiorstw założo-
nych po to, aby bez płacenia należnych budżetowi
państwa podatków i ceł sprowadzać paliwa, alkohole
i papierosy, czy też fundacji uzyskujących nieopodat-
kowane dochody z tytułu świadczenia odpłatnych
usług medycznych.
Jak wynika z tej krótkiej prezentacji organizacji
pozarządowych, a zwłaszcza roli jaką pełnią, istotną
jest wzajemna współpraca instytucji pozarządowych
i państwowych oraz wykorzystywanie przy tym po-
tencjału, jaki tkwi w trzecim sektorze.
Grzegorz Krupa
Departament Prewencji i Rehabilitacji
Przeniesienie pracownika do innej pracy
w związku z chorobą zawodową
lub wypadkiem przy pracy
okiem prawnika
Wprowadzenie
W prezentowanym opracowaniu szczegóło-
wej analizie poddane zostaną regulacje prawne
dotyczące czasowego przeniesienia pracownika
do innej pracy, z powodu stwierdzenia u niego
objawów wskazujących na powstawanie choroby
zawodowej (art. 230 Kodeksu pracy) oraz stałego
przeniesienia ochronnego pracownika, który stał
się niezdolny do wykonywania dotychczasowej
pracy wskutek choroby zawodowej lub wypadku
przy pracy (art. 231 k.p.).
Istotą przeniesienia ochronnego jest ustrzeże-
nie pracownika przed zachorowaniem na chorobę
zawodową poprzez niezwłoczne odsunięcie go od
źródła zagrożenia dla jego zdrowia, występującego
w środowisku pracy oraz zorganizowanie poszkodo-
wanemu pracownikowi odpowiednich warunków do
kontynuowania zatrudnienia. Przeniesienie pracowni-
ka do innej pracy w związku z chorobą zawodową lub
wypadkiem przy pracy jest środkiem prawnym, w któ-
rym wyraźnie widać przyjętą przez ustawodawcę pre-
ferencję ochrony zdrowia pracownika i jego zdolności
produkcyjnej nad doraźnym interesem pracodawcy.
Podjęcie powyższego zagadnienia oraz przed-
stawienie wymienionych regulacji prawnych sze-
rokiemu odbiorcy, w szczególności pracodawcom,
pracownikom i ich reprezentacjom, wydaje się być
bardzo ważne, ponieważ przeniesienia ochronne
właściwie wykorzystywane są istotnym środkiem
prewencyjnym przed szkodliwym wpływem środo-
wiska pracy na zdrowie pracowników. Rozważania
nad każdą z form przeniesienia ochronnego pro-
wadzone są odrębnie, bo, pomimo znacznych po-
dobieństw, charakter obowiązku pracodawcy oraz
ochrona prawna przenoszonego pracownika jednak
się różnią, gdyż zdeterminowane są przez przyczy-
nę zdrowotną przeniesienia.
Czasowe przeniesienie do innej pracy
pracownika zagrożonego
chorobą zawodową
Ustawodawca w art. 230 § 1 k.p. stanowi, że „w ra-
zie stwierdzenia u pracownika objawów wskazują-
cych na powstawanie choroby zawodowej, praco-
dawca jest obowiązany, na podstawie orzeczenia
lekarskiego, w terminie i na czas określony w tym
orzeczeniu, przenieść pracownika do innej pracy nie
narażającej go na działanie czynnika, który wywołał
te objawy”.
Kluczowym pojęciem w cytowanym przepisie
jest pojęcie choroba zawodowa. Chorobę tę przepi-
sy prawa definiują jako chorobę określoną w wyka-
zie chorób zawodowych, jeśli została spowodowana
działaniem czynników szkodliwych dla zdrowia

PREWENCJA I REHABILITACJA 2/2004
18
występujących w środowisku pracy lub stanowi na-
stępstwo sposobu wykonywania pracy. Wykaz cho-
rób zawodowych stanowi załącznik do rozporządze-
nia Rady Ministrów z dnia 20 lipca 2002 r. w sprawie
wykazu chorób zawodowych, szczegółowych zasad
postępowania w sprawach zgłaszania podejrzenia,
rozpoznawania i stwierdzania chorób zawodowych
oraz podmiotów właściwych w tych sprawach
1)
.
Stwierdzenia choroby zawodowej dokonuje wła-
ściwy państwowy inspektor sanitarny mocą decyzji
administracyjnej, w szczególności na podstawie
orzeczenia lekarskiego o rozpoznaniu choroby za-
wodowej, wydanego przez właściwego lekarza oraz
oceny narażenia zawodowego pracownika.
Należy podkreślić, że art. 230 § 1 k.p. daje podsta-
wy dla przeniesienia pracownika do innej pracy już
w fazie podejrzenia lekarza, że u danego pracownika,
wykonującego pracę w szkodliwych dla jego zdrowia
warunkach pracy, może dojść do powstania choroby
zawodowej, wystarczającą bowiem przesłanką prze-
niesienia ochronnego jest stwierdzenie u pracownika
objawów wskazujących na powstawanie choroby
zawodowej. Nie ma więc konieczności oczekiwania
na rozpoznanie choroby zawodowej, a tym bardziej
na jej stwierdzenie. Czasowe przeniesienie ochron-
ne ma zatem głównie służyć temu, aby do choroby
zawodowej nie doszło, aczkolwiek na każdym etapie
postępowania w sprawie choroby zawodowej (po-
dejrzenia, rozpoznania, stwierdzenia) możliwe jest
zastosowanie przeniesienia ochronnego w celu od-
separowania pracownika od czynnika lub czynników
wywołujących u niego objawy chorobowe.
O konieczności przeniesienia ochronnego, termi-
nie przeniesienia i okresie jego trwania orzeka lekarz
sprawujący opiekę nad pracownikami danego zakła-
du, na podstawie wyników przeprowadzonego bada-
nia lekarskiego oraz oceny zagrożeń dla zdrowia i ży-
cia pracownika, występujących na stanowisku pracy.
Tryb wydawania orzeczeń lekarskich określa rozpo-
rządzenie Ministra Zdrowia i Opieki Społecznej z dnia
30 maja 1996 r. w sprawie badań lekarskich pracow-
ników, zakresu profilaktycznej opieki zdrowotnej nad
pracownikami oraz orzeczeń lekarskich wydawanych
do celów przewidzianych w Kodeksie pracy.
2)
Należy pamiętać, że zarówno pracownik, jak i pra-
codawca mają prawo, w ciągu 7 dni, kwestionować
treść orzeczenia lekarskiego wydanego przez swo-
jego lekarza profilaktyka, występując z wnioskiem
o przeprowadzenie ponownego badania przez inne-
go lekarza, zatrudnionego w wojewódzkim ośrodku
medycyny pracy właściwym ze względu na siedzibę
pracodawcy. Ponowne badanie lekarskie powinno
być przeprowadzone w ciągu 14 dni od dnia złoże-
nia wniosku. Ustalone na jego podstawie orzeczenie
lekarskie jest ostateczne (§ 5 rozporządzenia MZiOS
z dnia 30 maja 1996 r.).
1)
Dz.U z 2002 r. nr 132, poz. 1115.
2)
Dz.U z 1996 r. nr 69, poz. 332 z późn. zm.
Orzeczenie lekarskie o przeniesieniu pracow-
nika do innej pracy jest dla pracodawcy wiążące
i powinno być wykonane w terminie wskazanym
w tym orzeczeniu. Pracodawca jest tutaj jedynie
wykonawcą decyzji lekarza, której nie może ani
zmienić, ani odwołać. Zdrowie i życie pracownika
jest bowiem prawnie chronione. Najważniejszym
przepisem zawierającym gwarancję ochrony tych
dóbr jest art. 207 § 2 k.p., który nakłada na praco-
dawcę generalny obowiązek ochrony zdrowia i ży-
cia pracowników poprzez zapewnienie bezpiecz-
nych i higienicznych warunków pracy. Objęcie
ochroną prawną zdrowia i życia gwarantują także
dwie podstawowe zasady prawa pracy: zasada po-
szanowania godności i innych dóbr osobistych pra-
cownika (art. 11
1
k.p.) oraz zasada ochrony zdrowia
i życia pracownika poprzez zapewnienie bezpiecz-
nych i higienicznych warunków pracy (art. 15 k.p.
w związku z art. 207 § 2 k.p.). Pracodawca pozo-
stawiając pracownika przy pracy narażającej go na
działanie czynników, które wywołały objawy wska-
zujące na powstawanie choroby zawodowej, jeżeli
lekarz stwierdził konieczność odizolowania go od
tych czynników, dopuściłby się więc naruszenia
powyższych przepisów bhp, co jest wykroczeniem
przeciwko prawom pracownika, zagrożonym sank-
cją prawną (art. 283 § 1 k.p.).
W przypadku gdy pracodawca jednak nie prze-
niesie pracownika do innej, bezpiecznej dla niego
pracy, w terminie wskazanym w orzeczeniu lekar-
skim, pracownik może skorzystać ze środków praw-
nych umożliwiających mu samodzielną, bezpo-
średnią i niezwłoczną obronę przed zagrożeniami
w miejscu pracy, tj. z prawa powstrzymania się od
wykonywania pracy niebezpiecznej w obliczu bez-
pośredniego zagrożenia dla jego zdrowia lub życia
(art. 210 § 1 k.p.), z rozwiązania umowy o pracę bez
wypowiedzenia (art. 55 § 1 k.p.), a nawet w szcze-
gólnych okolicznościach z rozwiązania umowy
o pracę bez wypowiedzenia z winy pracodawcy
(art. 55 § 1
1
k.p.).
Przeniesienie ochronne jest bezwzględnym obo-
wiązkiem pracodawcy, ma być dokonane w terminie
i na czas określony w orzeczeniu lekarskim, ale jego
realizacja następuje na mocy jednostronnej czyn-
ności prawnej pracodawcy, który samodzielnie wy-
znacza pracownikowi nowe stanowisko pracy oraz
kształtuje pozostałą treść stosunku pracy.
3)
Art. 230
§ 1 k.p. zawiera jedynie gwarancję, aby praca powie-
rzona pracownikowi była pozbawiona czynników
3)
Szerzej: T. Wyka, Tryb przeniesienia pracownika do innej
pracy ze względu na zagrożenia wynikające z warunków pracy,
Studia Prawno-Ekonomiczne 1988, t. XLI, s. 63-75. Inaczej
stwierdził Sąd Najwyższy w wyroku z dnia 1 grudnia 1999 r., nr I
PKN 425/99 uznając, że „przeniesienie pracownika do innej pra-
cy w trybie art. 230 k.p. należy traktować jako polecenie, którego
odmowa może być uznana za ciężkie naruszenie podstawowych
obowiązków pracowniczych (art. 52 § 1 pkt 1 k.p.): OSNAPiUS
2001, nr 8, poz. 263.

PREWENCJA I REHABILITACJA 2/2004
19
wywołujących objawy choroby zawodowej, czyli
była dla pracownika odpowiednia ze względów
zdrowotnych. Jednakże pracodawca przy podej-
mowaniu decyzji o powierzeniu pracownikowi
innej pracy, oprócz zrealizowania wymogu bez-
pieczeństwa zdrowotnego, zobowiązany jest do
działania zgodnego ze społeczno-gospodarczym
przeznaczeniem prawa oraz zasadami współżycia
społecznego (art. 8 k.p.). Oznacza to, że zmiana
warunków pracy i płacy przenoszonego pracowni-
ka nie powinna wykraczać poza granice koniecznej
potrzeby i powinna uwzględniać usprawiedliwiony
interes pracownika.
Pracodawca zamierzający dopuścić pracownika
do nowej, wskazanej przez siebie pracy, powinien
skierować pracownika na badanie profilaktyczne
w celu potwierdzenia przez lekarza braku prze-
ciwwskazań zdrowotnych do wykonywania pracy
na nowym stanowisku. Pomimo że art. 230 § 1 k.p.
nie zawiera tego typu regulacji prawnych, to obo-
wiązek poddania pracownika wstępnym badaniom
profilaktycznym wynika tutaj z art. 229 § 1 pkt 2 k.p.
w związku z art. 207 § 2 k.p. Przenoszony pracow-
nik należy bowiem do grupy szczególnego ryzyka
zawodowego i to lekarz powinien ostatecznie wy-
powiedzieć się, czy nowe warunki pracy nie za-
wierają niebezpiecznych czynników dla zdrowia
pracownika.
Pracownik ma bezwzględny obowiązek podpo-
rządkować się decyzji pracodawcy o przeniesieniu
do innej pracy, bezpiecznej dla jego aktualnego sta-
nu zdrowia. Niedopuszczalne jest samowolne pozo-
stawanie pracownika na dotychczasowym stanowi-
sku pracy. Zdaniem Sądu Najwyższego „przepisy
bhp mają chronić zdrowie i zdolność produkcyjną
pracowników w interesie społecznym, wobec cze-
go nawet rezygnacja pracownika z ochrony swego
zdrowia, wynikająca z chęci utrzymania wyższych
zarobków, nie może usprawiedliwiać dalszego za-
trudnienia go w warunkach szkodliwych dla jego
zdrowia”.
4)
Niepodporządkowanie się pracownika
decyzji pracodawcy dotyczącej dokonania przenie-
sienia ochronnego może powodować zastosowanie
wobec niego sankcji porządkowych (art. 108 k.p.),
a nawet może być podstawą rozwiązania umowy
o pracę bez wypowiedzenia z winy pracownika,
z powodu ciężkiego naruszenia podstawowego
obowiązku pracowniczego – wykonywania pracy
w sposób zgodny z przepisami i zasadami bhp oraz
stosowania się do wydanych w tym zakresie pole-
ceń i wskazówek przełożonych (art. 52 § 1 pkt 1 k.p.
w związku z art. 211 pkt 2 k.p.).
Obowiązek pracownika poddania się przenie-
sieniu ochronnemu do innej pracy, wskazanej
jednostronnie przez pracodawcę, nie ma jednak
charakteru absolutnego. Przenoszonemu pracow-
4)
Uchwała z dnia 28 sierpnia 1967 r. nr I PR 256/67: OSNCP
1968, nr 3, poz. 52.
nikowi przysługuje, pomimo iż art. 230 § 1 k.p.
zawiera jedynie gwarancję pracy odpowiedniej
zdrowotnie, prawo rozwiązania umowy o pracę bez
wypowiedzenia, jeżeli pracodawca nie zapewni mu
odpowiedniej pracy nie tylko ze względów zdrowot-
nych, ale także odpowiadającej jego kwalifikacjom
zawodowym (art. 55 § 1 k.p.). Pracownik ma bo-
wiem prawo do odmowy kontynuowania zatrudnie-
nia w nieodpowiadających mu warunkach pracy,
za czym również przemawia zasada swobodnego
wyboru miejsca pracy, która jest nie tylko podsta-
wową zasadą prawa pracy (art. 10 k.p.), ale także
zasadą konstytucyjną (art. 65 Konstytucji RP).
Ustawodawca nakładając na pracodawcę
bezwzględny obowiązek dokonania przeniesie-
nia ochronnego nie przewidział sytuacji, w której
pracodawca nie posiada bezpiecznego dla dane-
go pracownika stanowiska pracy, nie ma zatem
obiektywnych możliwości zrealizowania obowiązku
wynikającego z analizowanego przepisu. W takich
okolicznościach pracodawca może wypowiedzieć
pracownikowi umowę o pracę, ale przez okres
wypowiedzenia, z uwagi na to, iż lekarz stwierdził
przeciwwskazania zdrowotne nie może dopuścić
pracownika do wykonywania dotychczasowej pracy
i obowiązany jest wypłacać mu niezmienione wy-
nagrodzenie. Należy jednak podkreślić, że chodzi
tutaj tylko o obiektywnie rozumiany brak odpowied-
niego ze względów zdrowotnych stanowiska pracy
dla pracownika, bowiem nie zwalnia pracodawcy
z obowiązku wykonania przeniesienia ochronnego
sytuacja, w której stanowisko takie jest zajęte przez
innego pracownika. Oczywiście pracodawca może
zagrożonemu chorobą zawodową pracownikowi
zorganizować nowe bezpieczne stanowisko pracy,
ale jest to tylko prawo pracodawcy, a nie obowiązek
wynikający z norm prawnych.
Przepisy prawa nie ograniczają lekarza profilak-
tyka w przedmiocie orzekania o długości okresu
przeniesienia ochronnego, ani też powtarzalności
wydawania takich orzeczeń. Jedynym więc kryte-
rium, którym kieruje się lekarz wydając orzeczenia
lekarskie, jest aktualny stan zdrowia pracownika.
Jeżeli zatem objawy wskazujące na powstawanie
choroby zawodowej u danego pracownika będą się
utrzymywały, to lekarz orzeknie o potrzebie dokona-
nia kolejnego przeniesienia ochronnego, natomiast
jeżeli ustąpią pracownik będzie mógł wrócił do
swojej podstawowej pracy. Koniecznym warunkiem
ponownego zatrudnienia takiego pracownika, przy
pracy określonej w umowie o pracę, jest poddanie
go wstępnemu badaniu profilaktycznemu oraz
uzyskanie zaświadczenia o braku przeciwwska-
zań zdrowotnych do pracy na tym stanowisku. Do
obowiązków pracodawcy należy umożliwienie pra-
cownikowi podjęcia pracy, jaką wykonywał przed
przeniesieniem.
Ustawodawca dla przenoszonego ze względów
zdrowotnych pracownika przewiduje gwarancje

PREWENCJA I REHABILITACJA 2/2004
20
płacowe w ograniczonym okresie czasu, bowiem
zgodnie z art. 230 § 2 k.p. „jeżeli przeniesienie do
innej pracy powoduje obniżenie wynagrodzenia,
pracownikowi przysługuje dodatek wyrównawczy
przez okres nie przekraczający 6 miesięcy”. Praco-
dawca zatem – w okresie ochronnym – ma obowią-
zek wypłacać pracownikowi wynagrodzenie nie niż-
sze, aniżeli miało to miejsce przed przeniesieniem.
W przypadku różnicy w wysokości wynagrodzenia
na nowym stanowisku pracy, w stosunku do wyna-
grodzenia z okresu poprzedzającego przeniesienie
na niekorzyść pracownika, pracodawca wypłaca
pracownikowi przez okres do 6 miesięcy dodatek
wyrównawczy, który w całości pokrywa z własnych
środków finansowych. Dodatek wyrównawczy
oblicza się według zasad określonych w rozporzą-
dzeniu Ministra Pracy i Polityki Społecznej z dnia
29 maja 1996 r. w sprawie sposobu ustalania wy-
nagrodzenia w okresie niewykonywania pracy oraz
wynagrodzenia stanowiącego podstawę obliczania
odszkodowań, odpraw, dodatków wyrównawczych
do wynagrodzenia oraz innych należności przewi-
dzianych w Kodeksie pracy.
5)
Należy podkreślić, że czasowe przeniesienie pra-
cownika do innej pracy ma charakter wybitnie prewen-
cyjny oraz cechuje je zindywidualizowane podejście
do zdrowia pracownika, gdyż jego celem jest ustrze-
żenie konkretnego pracownika przed zachorowaniem
na chorobę zawodową poprzez wczesne odizolowa-
nie od niebezpiecznych dla jego zdrowia czynników
występujących w środowisku pracy, które wywołały
objawy wskazujące na powstawanie tej choroby.
Instytucja przeniesień ochronnych służy przeciw-
działaniu chorobom zawodowym w konkretnym za-
kładzie pracy, ale na ile jest skutecznym narzędziem
prewencyjnym zależy przede wszystkim od samych
zainteresowanych: pracownika potrafiącego u siebie
zauważyć niepokojące objawy chorobowe i zgłosić
je niezwłocznie swojemu lekarzowi, lekarza profi-
laktyka podejmującego odważne decyzje w przed-
miocie przeniesień ochronnych oraz pracodawcy,
którego zadaniem jest zapewnienie zagrożonemu
pracownikowi bezpiecznych dla jego zdrowia warun-
ków pracy. Tego rodzaju działania ochronne przy-
noszą wymierne korzyści zarówno pracownikowi,
który zachowuje zdolność fizyczną do zatrudnienia,
a także, w dalszej perspektywie, pracodawcy, który
pozostanie wolny od obciążeń finansowych i orga-
nizacyjnych związanych ze stwierdzeniem u jego
pracownika choroby zawodowej. Ochrona zdrowia
pracownika poprzez niedopuszczenie do powstania
lub rozwoju choroby zawodowej ma także ważny
wymiar społeczny, gdyż pracownik utrzymując zdol-
ność do pracy zachowa posiadany status społeczny
i ekonomiczny oraz nie zasili rzeszy pobierających
świadczenia z ubezpieczenia społecznego.
5)
Dz.U. z 1996 r. nr 62, poz. 289 z późn. zm.
Stałe przeniesienie do innej pracy
pracownika poszkodowanego
wskutek choroby zawodowej
lub wypadku przy pracy
Zgodnie z art. 231 Kodeksu pracy „pracodawca,
na podstawie orzeczenia lekarskiego, przenosi do
odpowiedniej pracy pracownika, który stał się
niezdolny do wykonywania dotychczasowej pracy
wskutek wypadku przy pracy lub choroby zawodo-
wej i nie został uznany za niezdolnego do pracy w ro-
zumieniu przepisów o emeryturach i rentach z Fun-
duszu Ubezpieczeń Społecznych. Przepis art. 230
§ 2 stosuje się odpowiednio”.
Ustawodawca – mocą cytowanego przepisu –
zobowiązuje pracodawcę do stałego przeniesienia
ochronnego pracownika, u którego stwierdzona zo-
stała niezdolność do wykonywania dotychczasowej
pracy spowodowana chorobą zawodową lub wy-
padkiem przy pracy. Konieczność więc dokonania
przeniesienia pracownika do odpowiedniej dla niego
pracy, w przeciwieństwie do przeniesienia czasowe-
go, uregulowanego w art. 230 § 1 k.p., wynika tutaj
z faktu powstania negatywnych dla zdrowia skutków
choroby zawodowej lub wypadku przy pracy.
Powyższy obowiązek przeniesienia nie powstaje
jednak, gdy pracownik został uznany za niezdolne-
go do pracy w rozumieniu ustawy z dnia 17 grudnia
1998 r. o emeryturach i rentach z Funduszu Ubez-
pieczeń Społecznych.
6)
Zgodnie z art. 12 tej ustawy,
niezdolną do pracy jest osoba, która całkowicie lub
częściowo utraciła zdolność do pracy zarobkowej
z powodu naruszenia sprawności organizmu i nie
rokuje odzyskania tej zdolności po przekwalifikowa-
niu. Całkowicie niezdolną do pracy jest osoba, która
utraciła zdolność do wykonywania jakiejkolwiek
pracy, natomiast częściowo niezdolną do pracy jest
osoba, która w znacznym stopniu utraciła zdolność
do pracy zgodnej z poziomem posiadanych kwali-
fikacji. Pracownik poszkodowany wskutek choroby
zawodowej lub wypadku przy pracy, uznany za
niezdolnego do pracy w myśl w art. 12 powołanej
ustawy, nabywa prawo do renty według zasadach
określonych w ustawie z 30 października 2002 r.
o ubezpieczeniu społecznym z tytułu wypadków
przy pracy i chorób zawodowych.
7)
O niezdolności pracownika do wykonywania
dotychczasowej pracy wskutek choroby zawodowej
lub wypadku przy pracy – i w związku z tym o ko-
nieczności przeniesienia go na czas nieokreślony
do odpowiedniej pracy – orzeka lekarz sprawujący
opiekę nad pracownikami danego zakładu. Na pra-
codawcy ciąży bezwzględny obowiązek wykonania
orzeczenia lekarskiego. Z tym że ustawodawca, na
gruncie art. 231 k.p., stawia wyższe wymogi w za-
6)
Dz.U z 1998 r. nr 162, poz. 1118 z późn. zm.
7)
Dz.U. z 2002 r. nr 199, poz. 1673 z późn. zm.

PREWENCJA I REHABILITACJA 2/2004
21
kresie stałego przeniesienia ochronnego, aniżeli
przy przeniesieniu czasowym, gdyż praca zapropo-
nowana poszkodowanemu pracownikowi musi być
odpowiednia nie tylko ze względów zdrowotnych,
ale także musi odpowiadać kwalifikacjom pracow-
nika. Warto zauważyć, że w wyniku ostatniej noweli-
zacji treści art. 231 k.p.
8)
zrezygnowano z określenia,
iż pracodawca przenosi pracownika do „innej odpo-
wiedniej pracy”, na rzecz określenia „odpowiedniej
pracy” pomijając słowo „innej”, co można interpre-
tować, że pracodawca powinien dążyć, aby obowią-
zek przeniesienia ochronnego wykonać w ramach
umówionej pracy poprzez dostosowanie warunków
pracy do ograniczonej zdolności fizycznej pracow-
nika, podejmując w tym celu najróżniejsze dostępne
działania, np. organizacyjne, technologiczne, tech-
niczne.
Przewidziany w art. 231 k.p. obowiązek stałego
przeniesienia ochronnego wykazuje znaczne po-
dobieństwa do regulacji czasowego przeniesienia
zawartej w art. 230 k.p., dlatego też większość
uwag poczynionych na temat czasowego przenie-
sienia ochronnego, dotyczących: sankcji i środków
prawnych wobec pracodawcy odmawiającego
przeniesienia pracownika, trybu przeniesienia,
obowiązku przeprowadzenia wstępnego badania
profilaktycznego, obowiązku pracownika poddania
się przeniesieniu, sankcji wobec pracownika odma-
wiającego zrealizowania przeniesienia ochronnego
oraz dodatku wyrównawczego do wynagrodzenia
przeniesionego pracownika, odnosi się również do
stałego przeniesienia ochronnego.
Trzeba natomiast poczynić kilka uwag odnośnie
sytuacji, w której pracodawca nie posiada obiektyw-
nych możliwości przeniesienia pracownika do odpo-
wiedniej dla jego zdrowia i kwalifikacji pracy. W po-
wyższych okolicznościach, podobnie jak na gruncie
art. 230 § 1 k.p., pracodawcy w zasadzie przysługuje
prawo złożenia pracownikowi oświadczenia woli
o wypowiedzeniu umowy o pracę z przyczyn leżą-
cych po stronie pracodawcy.
Sytuacja jednak zmienia się w okolicznościach,
gdy pracownik w wyniku wypadku przy pracy lub
choroby zawodowej utracił zdolność do wykony-
wania dotychczasowej pracy i został uznany za
osobę niepełnosprawną w rozumieniu ustawy z dnia
27 sierpnia 1997 r. o rehabilitacji zawodowej i spo-
łecznej oraz zatrudnianiu osób niepełnosprawnych
9)
;
wówczas bowiem na pracodawcy ciąży obowiązek
wydzielenia lub zorganizowania odpowiedniego
dla takiego pracownika stanowiska pracy z podsta-
wowym zapleczem socjalnym. Pracodawca tylko
wtedy zostanie zwolniony z obowiązku utworzenia
8)
Ustawa z dnia 14 listopada 2003 r. o zmianie ustawy
– Kodeks pracy oraz o zmianie niektórych ustaw (Dz.U. z 2003 r.
nr 213, poz. 2081).
9)
Dz.U. z 1997 r. nr 123, poz. 776 z późn. zm.
stanowiska pracy dla osoby niepełnosprawnej,
jeżeli udowodni, że wyłączną przyczyną wypadku
przy pracy było zawinione naruszenie przez pra-
cownika przepisów bhp lub jego stan nietrzeźwo-
ści (art. 14 powołanej ustawy). Ustawodawca daje
możliwość zastępczego wykonania powyższego
obowiązku, gdyż jeśli pracodawca nie wydzieli lub
nie zorganizuje w odpowiednim terminie stanowi-
ska pracy obowiązany jest dokonać, w dniu roz-
wiązania stosunku z daną osobą niepełnosprawną,
wpłaty na Państwowy Fundusz Rehabilitacji Osób
Niepełnosprawnych w wysokości piętnastokrot-
nego przeciętnego wynagrodzenia za pracownika
(art. 23 powołanej ustawy).
Trzeba podkreślić, że stałe przeniesienie ochron-
ne jest bardzo ważnym środkiem prawnym, zabez-
pieczającym interesy pracownika w sytuacji, gdy
szkodliwe warunki pracy spowodowały u niego
utratę zdolności do wykonywania dotychczasowej
pracy. Odpowiedzialnym za dalsze zatrudnienie ta-
kiego pracownika ustawodawca uczynił pracodaw-
cę, w którego zakładzie pracy zdrowie pracownika
uległo pogorszeniu, ale nie na tyle, aby nabył prawo
do renty wypadkowej.
W stałym przeniesieniu ochronnym na pierwszy
plan wyłania się zatem aspekt społeczny, gdyż
pracownika z pogorszoną zdolnością fizyczną do
zatrudnienia nie pozostawia się samemu sobie, ale
ważny jest również aspekt ochronny, który polega
na niedopuszczeniu do pogorszenia się aktualnego
stanu zdrowia pracownika.
Podsumowanie
Z przeprowadzonych rozważań wynika, że pol-
skie przepisy prawa pracy wyposażyły lekarza profi-
laktyka oraz strony stosunku pracy w solidne narzę-
dzia służące zapobieganiu oraz łagodzeniu skutków
chorób zawodowych lub wypadków przy pracy.
Stworzenie odpowiednich regulacji prawnych
nie oznacza jednak, że uprawnione podmioty
chętnie będą je stosowały. Warto zatem promo-
wać przeniesienia ochronne wśród pracodawców
oraz pracowników – jako środek prewencyjny
wywierający korzystny wpływ na stan bezpieczeń-
stwa i higieny pracy, zabezpieczający interesy
pracowników i pracodawców, a także mający waż-
ny wymiar społeczny. Szczególna rola w tym za-
kresie przypada służbom medycyny pracy, które
realizując swoje zadania mają obowiązek współ-
działać z pracodawcami, pracownikami oraz ich
przedstawicielami w obszarze ochrony zdrowia
i życia pracowników w miejscu pracy.
Na potrzebę zwiększania roli prewencji chorób
zawodowych oraz upowszechniania wiedzy o meto-
dach prewencji, a także konieczność kontynuowa-
nia zatrudnienia przez osoby, u których nastąpiło
ograniczenie zdolności do pracy, zwraca się także

PREWENCJA I REHABILITACJA 2/2004
22
w sprawie przestrzegania przepisów prawa
oraz zasad bezpieczeństwa i higieny pracy
w małych i średnich przedsiębiorstwach
oraz zatrudniania pracowników młodocianych
z dnia 7 kwietnia 2004 r.
uwagę na poziomie Unii Europejskiej – w Rezolucji
Rady Unii Europejskiej z dnia 3 czerwca 2002 r.
w sprawie nowej strategii Wspólnoty w dziedzinie
zdrowia i bezpieczeństwa w pracy (2002-2006).
10)
Zagrożenia w środowisku pracy i ich skutki wciąż
są w Polsce bardzo ważnym problemem społecz-
nym, dlatego też proponuję podjęcie szerokiej dys-
kusji na temat przyszłego kształtu prawnego insty-
tucji przeniesienia pracownika do innej pracy z przy-
czyn zdrowotnych, spowodowanych szkodliwymi
dla zdrowia warunkami pracy. Dziś powszechnie
się uważa, iż nieodpowiednie warunki pracy mogą
prowadzić nie tylko do powstawania wypadków przy
pracy czy chorób zawodowych, ale także wywierają
niekorzystny wpływ na ogólny stan zdrowia pracow-
nika. W związku z tym, warto w tym miejscu wystąpić
z propozycją de lege ferenda poszerzenia przyczyn
uzasadniających przeniesienia ochronne o inne
schorzenia wywołane warunkami środowiska pracy,
o tzw. choroby parazawodowe. Podobne rozwiąza-
nia prawne funkcjonowały już pod rządami ustawy
z dnia 30 marca 1965 r. o bezpieczeństwie i higie-
nie pracy (art. 23 ust. 1).
11)
Bardzo istotna – z roz-
ważanego punku widzenia – jest norma prawna
zawarta w obecnym art. 227 § 1 k.p., w której usta-
wodawca zobowiązuje pracodawcę do stosowania
środków zapobiegających nie tylko chorobom za-
wodowym, ale także innym chorobom związanym
z warunkami pracy.
10)
Treść Rezolucji Rady UE, zawartej w: Prewencja i Rehabi-
litacja 2003, nr 1, s. 22-25.
11)
Dz.U. z 1965 r. nr 13, poz. 91.
Analizując przeniesienia ochronne niewątpliwie
należy również podnieść, niedostrzeganą przez
ustawodawcę, okoliczność braku obiektywnych
możliwości zrealizowania przez pracodawcę obo-
wiązku przeniesienia pracownika. Wydaje się, że
skoro ustawodawca nadał instytucji przeniesienia
ochronnego charakter bezwzględny, to w sytu-
acji braku bezpiecznego miejsca pracy powinien
konsekwentnie, podobnie jak w przypadku osób
niepełnosprawnych, zobowiązać pracodawcę do
zorganizowania nowego, odpowiedniego dla
pracownika stanowiska pracy. Nie da się jednak
wykluczyć, że utworzenie takiego stanowiska,
szczególnie w małych zakładach, może być dla
pracodawcy bardzo kłopotliwe. Dlatego też należa-
łoby dopuścić możliwość zastępczego wykonania
zobowiązania, np. poprzez zaoferowanie pracowni-
kowi odpowiedniej pracy w innym zakładzie pracy,
czy też poprzez dokonanie odpowiedniej wpłaty na
ubezpieczenie wypadkowe, z którego pracownik
otrzymywałby pomoc finansową w okresie poszu-
kiwania pracy.
Powyższe proponowane zmiany regulacji praw-
nych dotyczących przeniesienia pracownika do in-
nej pracy ze względów zdrowotnych wydają się być
społecznie sprawiedliwe, ponieważ zdrowie pracow-
nika i jego zdolność produkcyjna ulegają pogorsze-
niu w wyniku niezapewnienia bezpiecznych i higie-
nicznych warunków pracy przez pracodawcę.
Grażyna Ślawska
Zakład Epidemiologii Środowiskowej
Instytutu Medycyny Pracy w Łodzi
Stanowisko Rady Ochrony Pracy
dokumenty
R
ada Ochrony Pracy na posiedzeniu w dniu
18 lutego 2004 r. zapoznała się z informacją
Państwowej Inspekcji Pracy dotyczącą przestrzega-
nia prawa pracy oraz zasad bhp w małych i średnich
przedsiębiorstwach, ze szczególnym uwzględnie-
niem zatrudniania pracowników młodocianych oraz
materiałem Związku Rzemiosła Polskiego w sprawie
zatrudniania młodocianych w celu przygotowania
zawodowego w Rzemiośle.
Na pozytywną ocenę Rady Ochrony Pracy zasłu-
gują działania Państwowej Inspekcji Pracy zmierzają-
ce do zapewnienia przestrzegania przepisów prawa
pracy oraz zasad bezpieczeństwa i higieny pracy
w małych i średnich przedsiębiorstwach.

PREWENCJA I REHABILITACJA 2/2004
23
W tym obszarze Rada uznaje za szczególnie
ważne podejmowanie nie tylko działań kontro-
lnych i represyjnych, lecz także działań poza-
kontrolnych, polegających przede wszystkim
na promocji systemowych rozwiązań w zakresie
zarządzania bezpieczeństwem i higieną pracy,
upowszechnieniu metod oceny ryzyka zawodo-
wego oraz kierowanym do małych firm porad-
nictwie prawnym i technicznym. Potwierdzeniem
rzeczywistego dążenia przez Państwową Inspek-
cję Pracy w kierunku rozszerzenia tego rodzaju
działalności jest niewątpliwie zamiar powołania
w Głównym Inspektoracie Pracy Departamentu
Prewencji, którego zadaniem będzie właśnie pro-
mocja ochrony pracy.
Rada pozytywnie zaopiniowała działania Pań-
stwowej Inspekcji Pracy, które spowodowały znacz-
ne zmniejszenie się uchybień w skontrolowanych
zakładach pracy w zakresie przepisów działu IX Ko-
deksu Pracy.
Za niezwykle istotne i służące dalszej poprawie
bezpieczeństwa pracy pracowników młodocianych
należy uznać (oprócz systematycznych kontroli tej
problematyki) podejmowanie działań o charakterze
profilaktycznym, promujących bezpieczną pracę
i zmierzających do zwiększenia świadomości praw-
nej zarówno pracodawców jak i pracowników. Ko-
nieczne jest kontynuowanie współpracy Państwowej
Inspekcji Pracy z organizacjami rzemieślniczymi i ku-
pieckimi, a także dalsza, systematyczna współpra-
ca wszystkich organów i instytucji zajmujących się
sprawami zatrudniania młodocianych – kuratorów
oświaty, urzędów pracy, samorządu rzemieślniczego
i kupieckiego oraz organów kontroli – w celu podno-
szenia świadomości prawnej pracodawców i ograni-
czenie tym samym liczby naruszeń prawa pracy.
Rada Ochrony Pracy z niepokojem przyjęła
informację Związku Rzemiosła Polskiego o stale
zmniejszającym się zatrudnieniu pracowników mło-
docianych.
Wydarzenia, opinie – 2004
r
14 kwietnia w siedzibie Ministerstwa Gos-
podarki, Pracy i Polityki Społecznej w Warszawie
odbyło się spotkanie z panem Hansem-Horstem
Konkolewskim, dyrektorem Europejskiej Agencji
Bezpieczeństwa i Zdrowia w Pracy.
W spotkaniu uczestniczyli przedstawiciele instytucji
zajmujących się bezpieczeństwem pracy, przedsiębior-
cy, partnerzy społeczni, członkowie Rady Programowej
Krajowego Punktu Centralnego Europejskiej Agencji
Bezpieczeństwa i Zdrowia w Pracy oraz kierownictwo
i zespół pracowników Centralnego Instytutu Ochrony
Pracy-Państwowego Instytutu Badawczego. Z ramienia
Zakładu Ubezpieczeń Społecznych – a jednocześnie
jako reprezentantka Rady Programowej Krajowego
Punktu Centralnego – wzięła w nim udział dyrektor De-
partamentu Prewencji i Rehabilitacji, Alicja Barwicka.
Tematyka obrad obejmowała zagadnienia doty-
czące bezpieczeństwa pracy w związku ze zbliżają-
cym się akcesem Polski do Unii Europejskiej. W ich
trakcie oceniono dotychczasową współpracę Agen-
cji z Krajowym Punktem Centralnym i Krajową Siecią
Informacyjną oraz omówiono realizację działań zwią-
zanych z tegoroczną, ogólnoeuropejską kampanią
informacyjną „Budować bezpiecznie”.
r
23 kwietnia, podczas spotkania w Central-
nym Instytucie Ochrony Pracy-Państwowym Insty-
tucie Badawczym, zaprezentowano następujące
prace i ich wyniki:
1. System kształtowania jakości powietrza w bu-
dynkach biurowych (profilaktyka tzw. zespołu chore-
go budynku).
2. System analizy wydarzeń wypadkowych w śro-
dowisku pracy dla potrzeb profilaktyki.
3. Aktywność zawodowa pracowników w aspek-
cie problematyki starzejącego się społeczeństwa.
Spotkaniu przewodniczyła prof. dr hab. med. Da-
nuta Koradecka, dyrektor CIOP-PIB, a uczestniczyli
w nim przedstawiciele Ministerstwa Gospodarki, Pra-
cy i Polityki Społecznej, Instytutu Medycyny Pracy
w Łodzi, Państwowej Inspekcji Pracy, Głównego
Urzędu Statystyki, Zakładu Ubezpieczeń Społecz-
nych oraz pracownicy naukowi CIOP-PIB.
Wymienione wyżej prace zostały zamówione
przez Komitet Badań Naukowych, a ich wyniki spo-
tkały się z pełnym uznaniem komisji odbierającej
i zostały przyjęte jednogłośnie.
Wyniki te zostaną udostępnione Zakładowi Ubez-
pieczeń Społecznych dla potrzeb prewencji wypadko-
wej i rentowej. Będą upowszechniane m.in. w ośrod-
kach rehabilitacyjnych współpracujących z ZUS.
r
30 kwietnia Centralny Instytut Ochrony Pracy
– Państwowy Instytut Badawczy zorganizował kon-
ferencję prasową z okazji rozpoczęcia europejskiej
kampanii informacyjnej „Budować bezpiecznie”.
Jednocześnie w tym samym dniu, o godzinie 12
00
,
w 30 państwach Europy zainaugurowano kampanię,

PREWENCJA I REHABILITACJA 2/2004
24
której uwieńczeniem będzie Europejski Tydzień Bezpie-
czeństwa i Zdrowia w Pracy, w dniach 18-22 październi-
ka 2004 r. Celem kampanii jest wdrożenie standardów
bezpieczeństwa pracy w branży budownictwa, zwróce-
nie uwagi na występujące zagrożenia na stanowiskach
pracy, dla bezpieczeństwa i zdrowia pracowników oraz
podjęcie działań prewencyjnych zapobiegającym wy-
padkom przy pracy.
W Polsce, według danych statystycznych GUS,
w sektorze budownictwa w 2003 r. wydarzyło się
około 8,5% ogólnej liczby wypadków. Dane te wska-
zują na potrzebę wdrożenia działań prewencyjnych
z zakresu bezpiecznego środowiska pracy w tym
sektorze gospodarki.
Polską edycję kampanii realizuje Krajowy Punkt
Centralny Europejskiej Agencji Bezpieczeństwa
i Zdrowia w Pracy, którego rolę pełni Centralny Instytut
Ochrony Pracy – Państwowy Instytut Badawczy.
W konferencji uczestniczyli przedstawiciele Mini-
sterstwa Gospodarki, Pracy i Polityki Społecznej, Pań-
stwowej Inspekcji Pracy, Zakładu Ubezpieczeń Spo-
łecznych oraz Związku Zawodowego „Budowlani”.
r
6-7 maja w Linzu odbyło się spotkanie uczest-
ników sieci europejskich instytucji ubezpieczeń spo-
łecznych dla zdrowia, poświęcone promocji zdrowia
w programach prewencyjnych. Gospodarzem spo-
tkania była austriacka instytucja ubezpieczeń spo-
łecznych (Upper Austrian Sickness Funds). Uczest-
niczyli w nim przedstawiciele instytucji ubezpieczeń
społecznych z Niemiec, Finlandii, Austrii, Szwajcarii,
Szwecji i Polski. Zakład Ubezpieczeń Społecznych
reprezentowała Alicja Barwicka, dyrektor Departa-
mentu Prewencji i Rehabilitacji.
Spotkanie poświęcone było prezentacji informacji
na temat aktualnych i przyszłych zadań stojących
przed poszczególnymi instytucjami zabezpieczenia
społecznego – w reprezentowanych przez członków
sieci krajach – w dziedzinie prewencji, promocji zdro-
wia i rehabilitacji. Przedstawiono także stan prac nad
tzw. krajowymi profilami. Profile te zawierają pod-
stawowe informacje o instytucjach zabezpieczenia
społecznego, zadaniach i sposobach ich realizacji
w poszczególnych krajach europejskich. Powstają
w sieci od kilku lat, na podstawie jednolitych dla
każdego kraju kryteriów, opracowanych przez zespół
szwedzkiej instytucji ubezpieczeń społecznych.
Podczas spotkania – na przykładzie Niemiec
– omówiono także dotychczasowe prace nad rapor-
tem o redukowaniu nierówności w zakresie zabez-
pieczenia zdrowia społeczeństwa poprzez działania
prewencyjne i promocję zdrowia. Program skierowa-
ny jest do grup społecznych znajdujących się w naj-
trudniejszej sytuacji ekonomiczno-socjalnej (bezro-
botni, imigranci) i nosi roboczy tytuł „Więcej zdrowia
dla wszystkich.” Aktualnie jest wdrażany w 4 wielkich
aglomeracjach miejskich, a będzie zarządzany przez
centrum w Hanowerze.
r
17 maja w Centrum Multimedialnym Foksal
w Domu Dziennikarza w Warszawie miała miejsce
debata na temat „Polski pacjent w krajach Unii
Europejskiej”. Wzięli w niej udział: Adam Kozier-
kiewicz z Instytutu Zdrowia Publicznego Collegium
Medicum Uniwersytetu Jagiellońskiego, Grzegorz
Jasiński – dyrektor Biura Naczelnej Izby Lekarskiej,
Lesław Abramowicz – prezes Narodowego Fun-
duszu Zdrowia, Mieczysław Błaszczyk – dyrektor
Biura Współpracy Międzynarodowej w Narodowym
Funduszu Zdrowia, Tomasz Krawczyk – radca mi-
nistra w Urzędzie Komitetu Integracji Europejskiej,
Elżbieta Tomaszewska z Departamentu Ubezpie-
czenia Zdrowotnego Ministerstwa Zdrowia, Hanna
Więcławek-Wassermann z Departamentu Prewencji
i Rehabilitacji Zakładu Ubezpieczeń Społecznych
oraz zaproszeni dziennikarze.
Przedstawiciele Narodowego Funduszu Zdrowia,
Naczelnej Izby Lekarskiej i Ministerstwa Zdrowia
omówili ogólne zasady korzystania przez polskich
pacjentów ze świadczeń medycznych w krajach
Unii Europejskiej. Zaprezentowali aktualne (i przy-
gotowywane) przepisy regulujące dostęp polskich
pacjentów do świadczeń medycznych w państwach
Unii oraz zapoznali uczestników spotkania z proce-
durami obowiązującymi Polaków, którzy zamierzają
skorzystać z takich świadczeń w wymienionych
krajach. Przedstawili także zasady refundacji recept
realizowanych w krajach unijnych.
r
3-5 czerwca w Iwoniczu Zdroju odbyło się
Forum Uzdrowiskowe na temat „Uzdrowiska w Unii
Europejskiej. Intensyfikacja działań na rzecz rozwoju
uzdrowisk”. Honorowy patronat nad Forum objęło
Ministerstwo Gospodarki i Pracy. Celem spotkania
była m.in. intensyfikacja działań na rzecz rozwoju
uzdrowisk, ich promocja, przybliżenie tematyki lecz-
nictwa uzdrowiskowego oraz zasad kierowania na
leczenie i rehabilitację.
r
4 czerwca w Centrali Zakładu Ubezpieczeń
Społecznych w Warszawie gościła delegacja Komi-
tetu Medycznego oraz Ministerstwa Pracy i Zakładu
Zabezpieczenia Społecznego Tajlandii. Robocze
spotkanie przedstawicieli Polski i Tajlandii poświę-
cone było tematyce ubezpieczenia od wypadków
przy pracy i chorób zawodowych, a w szczególności
procesowi oceny wypadków i chorób zawodowych,
prewencji oraz świadczeniom wynikającym z ubez-
pieczenia wypadkowego.
(S., A:)
Wyszukiwarka
Podobne podstrony:
Prewencja i rehabilitacja nr 4 2004
Prewencja i rehabilitacja nr 1 2004
Prewencja i rehabilitacja nr 3 2004
Prewencja i rehabilitacja nr 3 2006
Prewencja i rehabilitacja nr 1 2009
Prewencja i rehabilitacja nr 1 2006
Prewencja i rehabilitacja nr 1 2005
Prewencja i rehabilitacja nr 2 2006
Prewencja i rehabilitacja nr 3 2009
Prewencja i rehabilitacja nr 3 2005
Prewencja i rehabilitacja nr 2 2005
Prewencja i rehabilitacja nr 4 2005
Prewencja i rehabilitacja nr 2 2009
Prewencja i rehabilitacja nr 4 2009
Prewencja i rehabilitacja nr 3 2006
Prewencja i rehabilitacja nr 1 2009
więcej podobnych podstron