
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
1
Temat:
PIELĘGNOWANIE W SCHORZENIACH
UKŁADU KRWIOTWÓRCZEGO
mgr Iwona Malinowska-Lipień
Instytut Pielęgniarstwa i Położnictwa
Zakład Pielęgniarstwa Internistycznego i Środowiskowego
WNZ CM UJ
Projekt współfinansowany przez Unię Europejską w ramach Europejskiego Funduszu
Społecznego

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
2
MORFOLOGIA KRWI
Płytki krwi (Plt, trombocyty)
Powyżej normy (trombocytoza, nadpłytkowość)
•
W przewlekłych chorobach zapalnych - RZS, sarkoidoza
WZJG
•
W nowotworach ukł. krwiotwórczego – ZZ
•
W chorobach mieloproliferacyjnych - nadpłytkowość
samoistna,
czerwienica prawdziwa, CML
•
W niedokrwistości z niedoboru żelaza
•
W krwotoku
•
Podczas leczenia kortykosterydami
•
Stan po usunięciu śledziony
•
W niedokrwistościach hemolitycznych

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
3
Poniżej normy (trombocytopenia)
Stan spowodowany zmniejszonym wytwarzaniem:
•
Uszkodzenie szpiku - wrodzone (zespół Fanconiego), nabyte
(anemia aplastyczna, uszkodzenie polekowe, popromienne,
zniszczenie szpiku przez nowotwory pierwotne (białaczki) i
przerzutowe)
•
Niedobór witaminy B12
•
Niewydolność nerek
Stan spowodowany przyspieszonym niszczeniem płytek:
•
Małopłytkowość samoistna ostra i przewlekła
•
Powiększenie śledziony
•
Immunotrombocytopenie polekowe
•
Rzucawka porodowa
•
AIDS
•
Hemofilia

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
4
Hemoglobina (Hb)
Stężenie Hb maleje
podczas prawidłowej
ciąży, jest najmniejsze ok. 32 tygodnia,
średnio zmniejsza się o 1,5-2,0 g/dl (0,9-1,2
mmol/l) w porównaniu ze stężeniem
wyjściowym.
Zmniejszone stężenie Hb we krwi jest
podstawowym kryterium diagnostycznym
niedokrwistości.
Zwiększone stężenie Hb
występuje w
czerwienicy prawdziwej, poliglobulii i w
stanach odwodnienia.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
5
Erytrocyty (RBC, krwinki czerwone)
Powyżej normy
•
w nadkrwistościach spowodowanych niedotlenieniem tkankowym
(choroby płuc, wady serca, przebywanie na dużej wysokości),
•
w chorobach nerek lub nowotworach związanych z nadprodukcją
erytropoetyny,
•
w hiperkortyzolizmie (choroba Cushinga, podawanie
kortykosterydów).
Poniżej normy
•
w niedokrwistości,
•
przy utracie krwi,
•
w drugiej połowie ciąży,
•
w przewodnieniu.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
6
Przyczyny
zmniejszonego Ht
i zmniejszonej
liczby erytrocytów:
Niedokrwistości
Stany przewodnienia
Ciąża
Przyczyny
zwiększonego Ht
i zwiększonej liczby
erytrocytów:
Czerwienica prawdziwa
Poliglobulia
Stany odwodnienia

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
7
Średnia objętość krwinki czerwonej –MCV
•
Prawidłowo wynosi
82-92 fl (femtolitr=10-15 l)
Przyczyny
zwiększonej MCV
(makrocytoza)(>94 fl)
1. Niedokrwistości z niedoboru witaminy B12 i kwasu
foliowego, w tym w marskości wątroby i alkoholizmie
2. Zespoły mielodysplastyczne
3. Ciąża
4. Wiek noworodkowy
Przyczyny
zmniejszonej MCV
(mikrocytoza)(<80 fl)
1. Niedokrwistość z niedoboru żelaza
2. Talasemia (wrodzona niedokrwistość hemolityczna
wywołana nieprawidłową syntezą łańcuchów α i β globiny
w cząsteczce Hb).
3. Niektóre cięższe przypadki niedokrwistości chorób
przewlekłych

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
8
Średnia masa Hb w erytrocycie MCH
•
Prawidłowo wynosi
27-31 pg (pikogram)
Przyczyny zmniejszonej MCH
1. Niedokrwistość z niedoboru żelaza
2. Talasemia

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
9
Średnie stężenie Hb w erytrocytach MCHC
•
Prawidłowo wynosi
32-36 g/dl krwinek (20-22 mmol/l
krwinek
Przyczyny
zmniejszonego MCHC
1. Niedokrwistość z niedoboru żelaza
2. Talasemia
3. Zaburzenia utylizacji żelaza
Przyczyny
zwiększonego MCHC-
sferocytoza
wrodzona – niedokrwistość hemolityczna
spowodowana niedoborem niektórych białek
szkieletowych erytrocytów.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
10
Niedokrwistość
•
Niedokrwistość
- anemia jest stanem
chorobowym, w którym stężenie
hemoglobiny (Hb), wartość hematokrytu
(Ht), erytrocytów (RBC) zmniejsza się
poniżej wartości prawidłowej.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
11
STOPNIE NATĘŻENIA
NIEDOKRWISTOŚCI
•
Umiarkowana:
stężenie Hb powyżej 5,59 mmol/l ( ~ >9,2 g/dl)
•
Średnio ciężka:
stężenie Hb 3,72- 5,59 mmol/l (~ 6,2- 9,2 g/dl)
•
Ciężka:
stężenie Hb 1,86-3,72 mmol/l (~ 3,1 - 6,2 g/dl)
•
Bezpośrednio zagrażająca życiu:
stężenie Hb poniżej 1,86 mmol/l
(~ < 3,1g/dl)

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
12
• Śmiertelne stężenie Hb w przewlekle
narastającej niedokrwistości
to 0,62-1,24 mmol/l (~1,0 – 2,0 g/dl)
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
13
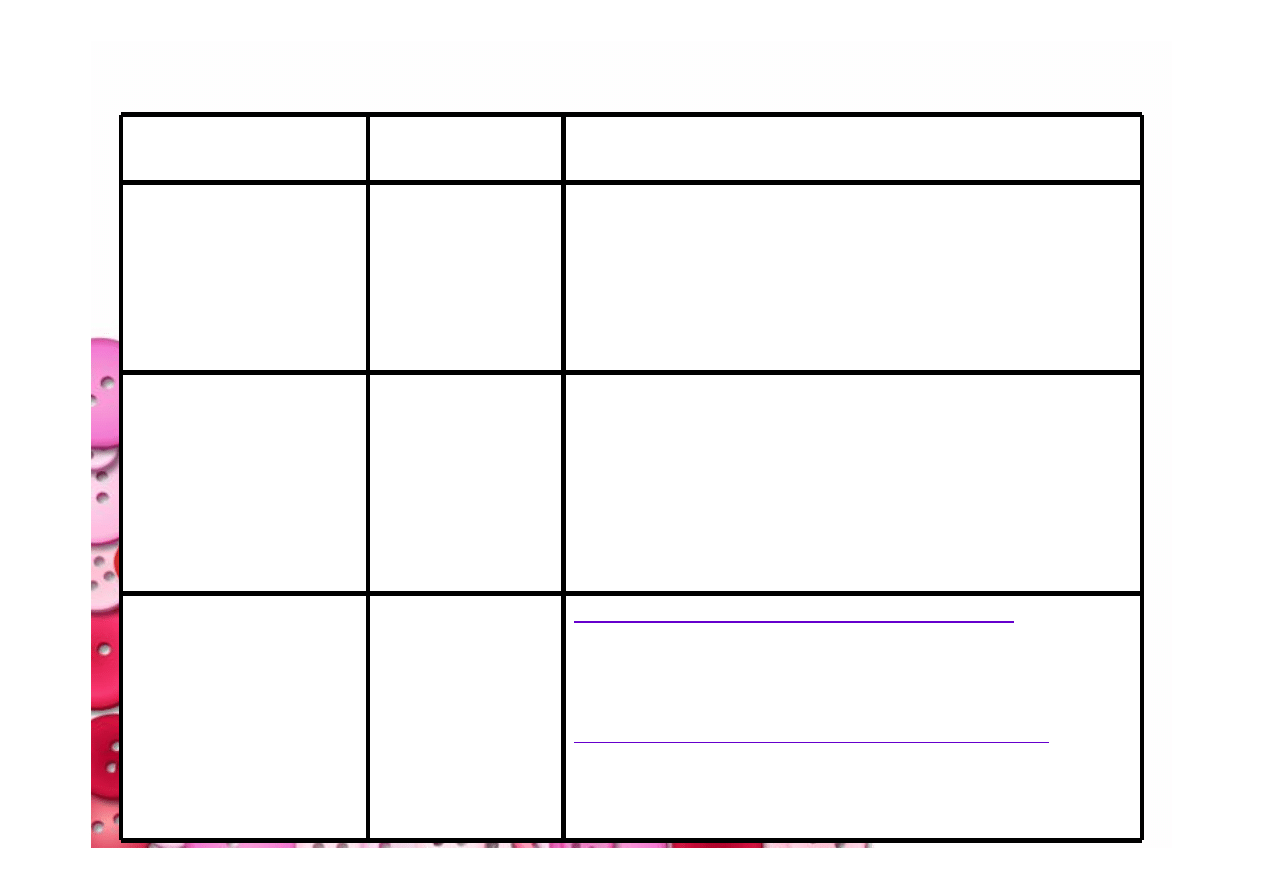
Klasyfikacja morfologiczna niedokrwistości
NIEDOKRWISTOŚCI MEGALOBLASTYCZNE
•
niedobory witaminy B12 i/lub kwasu foliowego
•
niedokrwistości polekowe
NIEDOKRWISTOŚCI NIEMEGALOBLASTYCZNE
•
Przewlekłe choroby wątroby
•
alkoholizm
•
choroby tarczycy
↑ 94fl
(femtolitr)
MAKROCYTOWA
•
ostre niedokrwistości pokrwotoczne
•
niedokrwistości objawowe w przebiegu chorób nerek,
wątroby, chorób nowotworowych
•
niedokrwistości aplastyczne
•
przewlekła niewydolność nerek
•
niedokrwistość hemolityczna wrodzona i nabyta
•
zakażenia
Prawidłowa
80-94 fl
(femtolitr)
NORMOCYTOWA
•
niedobory żelaza
•
talasemie
•
Przewlekłe choroby (upośledzone wchłanianie,
przewlekła utrata krwi)
•
Niedokrwistość syderoblastyczna (niedokrwistość
wywołana zaburzeniem syntezy hemu)
↓ 80 fl
(femtolitr)
MIKROCYTOWA
PRZYCZYNY
MCV
RODZAJ
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
14

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
15
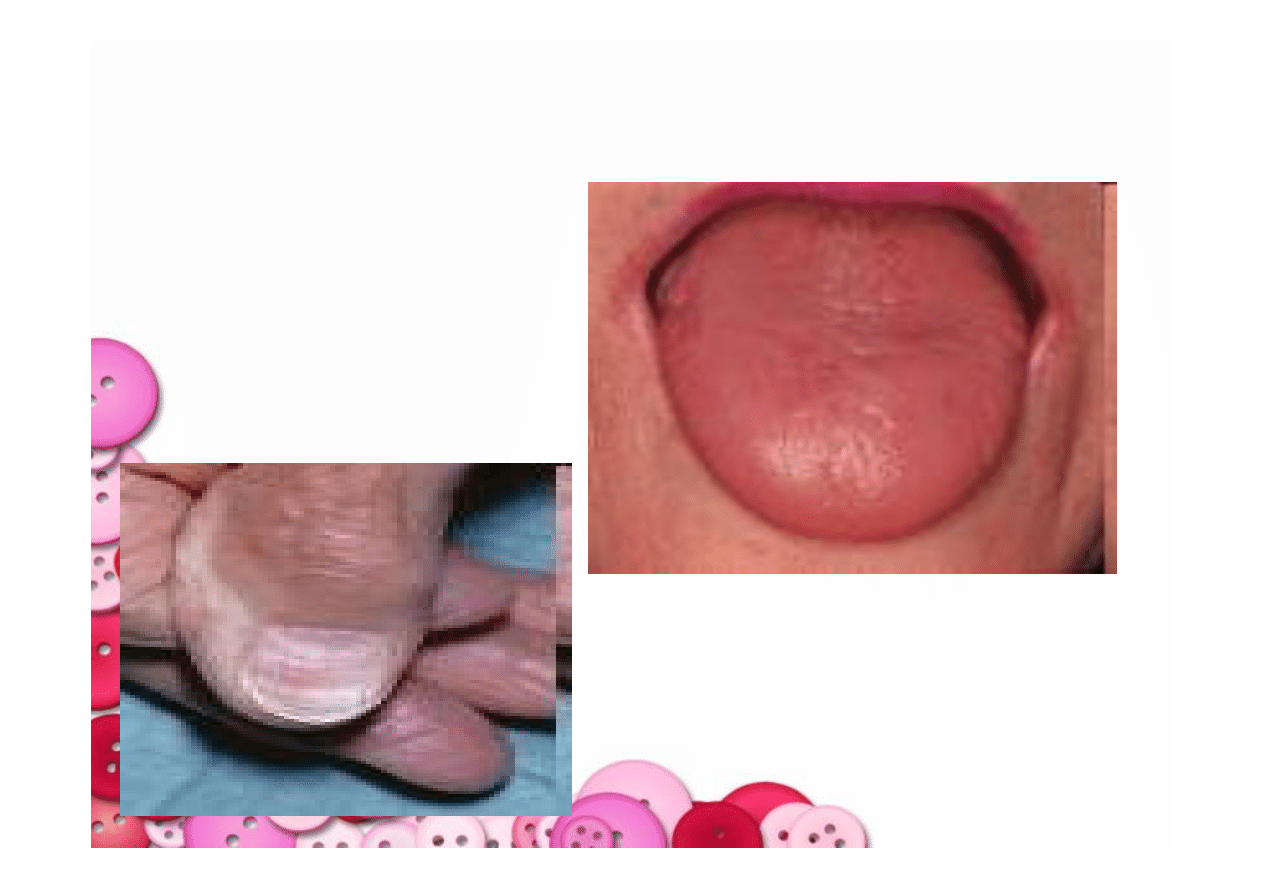
OBRAZ KLINICZNY NIEDOKRWISTOŚCI Z
NIEDOBORU ŻELAZA :
•
Osłabienie
•
Zawroty i bóle głowy
•
Mroczki przed
oczyma
•
Senność
•
↓ wydolności
wysiłkowej
•
↑ akcji serca
•
Pieczenie języka
•
Zapalenie kącików ust
•
Kruchość i łamliwość
paznokci
•
Wypadanie włosów
•
Zaburzenia połykania
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
16

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
17
ROZPOZNANIE NIEDOKRWISTOŚCI Z
NIEDOBORU ŻELAZA
Badania laboratoryjne:
•
Przedutajony niedobór żelaza (niedobór żelaza utajonego)
–
zmniejszenie stężenia ferrytyny w surowicy oraz zawartości żelaza w szpiku kostnym
–
zwiększenie wchłaniania Fe
–
wartość Fe i Hb w normie
–
brak objawów klinicznych
•
Utajony niedobór żelaza (w procesie erytropoezy zużywane jest żelazo
zapasowe)
–
zmniejszenie stężenia ferrytyny w surowicy
–
zmniejszenie stężenia żelaza i Hb
–
zwiększenie stężenia transferyny
–
brak objawów klinicznych
•
Klinicznie jawny niedobór żelaza (niedokrwistość z niedoboru żelaza)
–
j.w.
–
zmniejszenie stężenia hemoglobiny, hematokrytu i liczby erytrocytów
–
pojawienie się objawów klinicznych

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
18
LECZENIE NIEDOKRWISTOŚCI Z NIEDOBORU ŻELAZA
•
Niedokrwistość leczy się podając preparaty żelaza, najlepiej
doustnie. Wchłanianie żelaza jest lepsze na czczo około 30-60 minut
przed posiłkiem.
•
Leczenie preparatami doustnymi prowadzi się 2-4 miesięcy, a od
momentu normalizacji Hb jeszcze przez 6 miesięcy lub do uzyskania
poziomu ferrytyny > 50µg/l.
•
W przypadku upośledzonego wchłaniania żelaza lub chorób
zapalnych żołądka i jelit, żelazo należy podawać parenteralnie w
postaci zastrzyków dożylnych.
UWAGA!!! Przed podaniem preparatu parenteralnie należy podać
dawkę testującą (25 mg). Podając preparat dożylnie należy
przygotować zestaw p/wstrząsowy. U ok. 1% chorych może
rozwinąć się wstrząs anafilaktyczny.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
19
Próba doustnego obciążenia
żelazem
Próbę doustnego obciążenia żelazem (tzw.
krzywą żelazową) wykonuje się na czczo.
Po pobraniu próbki krwi na oznaczenie
wyjściowego stężenia żelaza pacjent przyjmuje
p.o. 1 g siarczanu żelazawego (lub Ascofer 1
tbl/10 kg. m.c.).
Stężenie żelaza w surowicy oznacza się po
upływie 30, 60, 120, 180 i 360 min od
obciążenia.
U osób zdrowych wzrost stężenia żelaza
nie
przekracza 35 µmol/l (190 µg/dl)
i następuje po
180 min.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
20
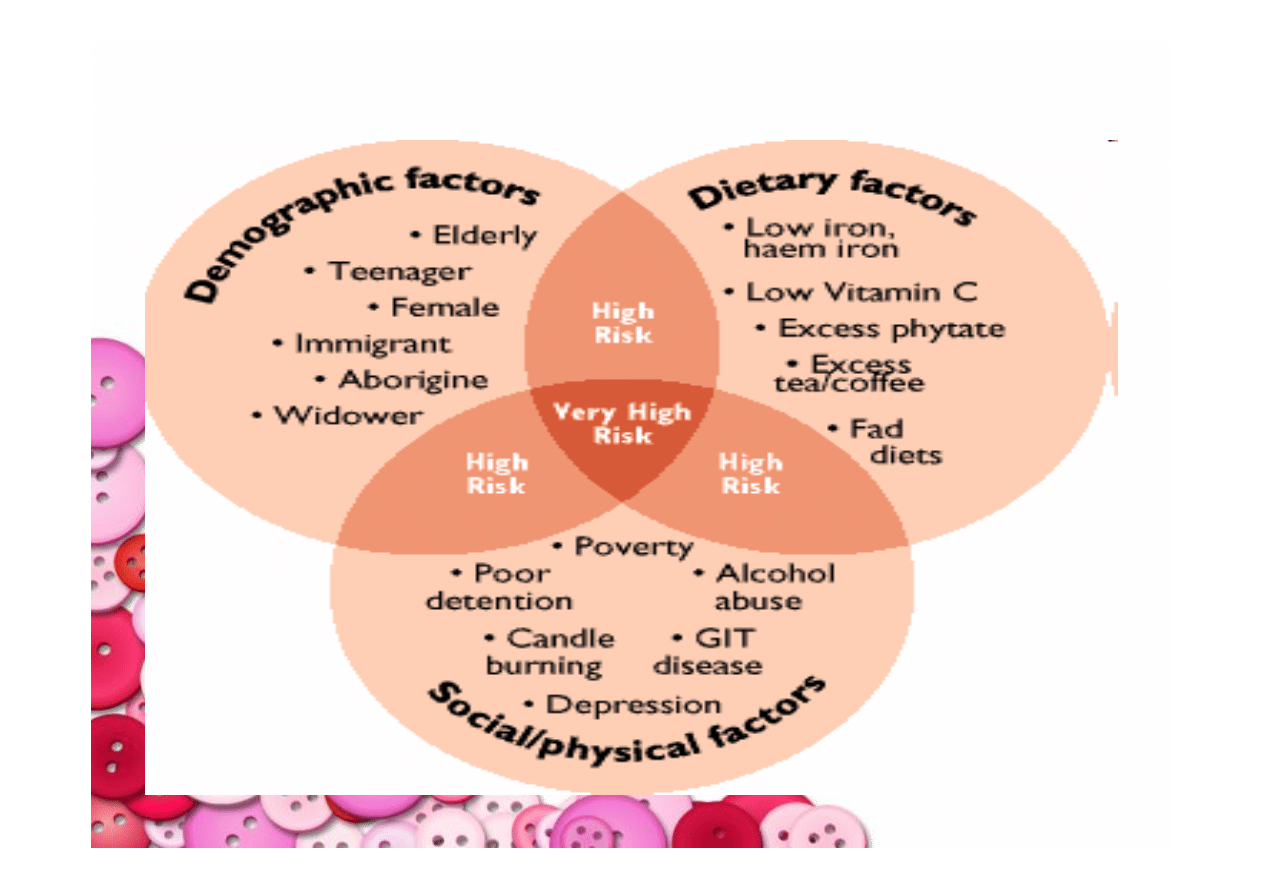
NIEDOKRWISTOŚĆ MAKROCYTARNA
Przyczyny niedoboru witaminy B12:
Gastrektomia
Przewlekłe zanikowe zapalenia błony śluzowej żołądka
Obrzęk śluzakowaty
Dieta jarska
Choroby jelita krętego
Niewydolność zewnątrz wydzielnicza trzustki
Alkohol
leki
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
21
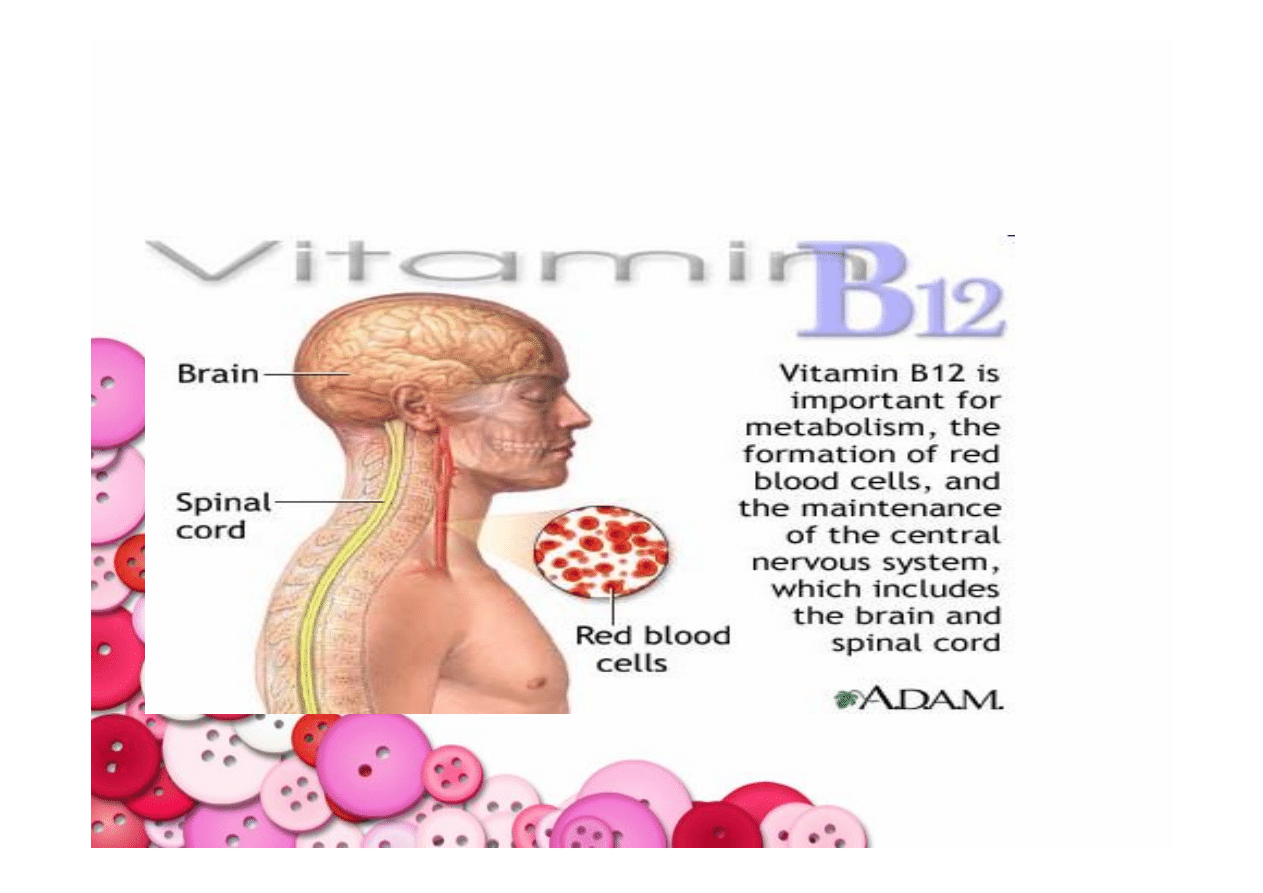
•
bierze udział w przemianie węglowodanowej, białkowej,
tłuszczowej,
•
uczestniczy w wytwarzaniu RBC (przeciwdziała
niedokrwistości),
•
umożliwia syntezę kwasów nukleinowych w komórkach (przede
wszystkim szpiku kostnego);
•
wpływa na funkcjonowanie układu nerwowego, uczestniczy w
tworzeniu otoczki mielinowej ochraniającej komórki nerwowe,
•
zapewnia równowagę psychiczną, pomaga w uczeniu się,
skupieniu uwagi;
•
redukuje tłuszcze we krwi;
•
wpływa na układ kostny,
•
pobudza apetyt
Rola w
organizmie
kobalamina (czerwona witamina, cyjanokobalamina)
Nazwa
witaminy
WITAMINA B
12
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
22
WITAMINA B
12
produkty pochodzenia zwierzęcego, czyli wątroba, nerki i serce, a
także chude mięso, ryby, skorupiaki, sery i jaja; w bardzo małych
ilościach występuje w grochu i innych roślinach strączkowych oraz w
ziarnach zbóż
Źródła w
pożywieniu
nie jest toksyczna
Skutki
nadmiaru
niedokrwistość,
zahamowanie dojrzewania komórek,
opóźnienia wzrostu,
częste biegunki,
zaburzenia w funkcjonowaniu układu nerwowego (utrata pamięci,
dezorientacja, rozdrażnienie, irytacja, stany lękowe, depresja),
zmęczenie,
drętwienie rąk i nóg, trudności z chodzeniem, jąkanie się,
Skutki
niedoboru
kobalamina (czerwona witamina, cyjanokobalamina)
Nazwa
witaminy
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
23

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
24
NIEDOKRWISTOŚĆ MAKROCYTARNA -
ADDISONA-BIERMERA
•
Niedokrwistość złośliwa (łac. anaemia
perniciosa), zwana także
niedokrwistością Addisona-Biermera
lub niedokrwistością megaloblastyczną
– to niedokrwistość wywołana niedoborem
witaminy B12.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
25
NIEDOKRWISTOŚĆ MAKROCYTARNA -
ADDISONA-BIERMERA
Jest chorobą autoimmunologiczną związaną z istnieniem
trzech rodzajów przeciwciał:
1. przeciw tzw. czynnikowi wewnętrznemu Castle'a,
którego obecność jest niezbędna do wchłaniania
witaminy B
12
2. przeciw kompleksowi czynnika wewnętrznego i
witaminy B
12
3. przeciw komórkom okładzinowym bony śluzowej
żołądka

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
26
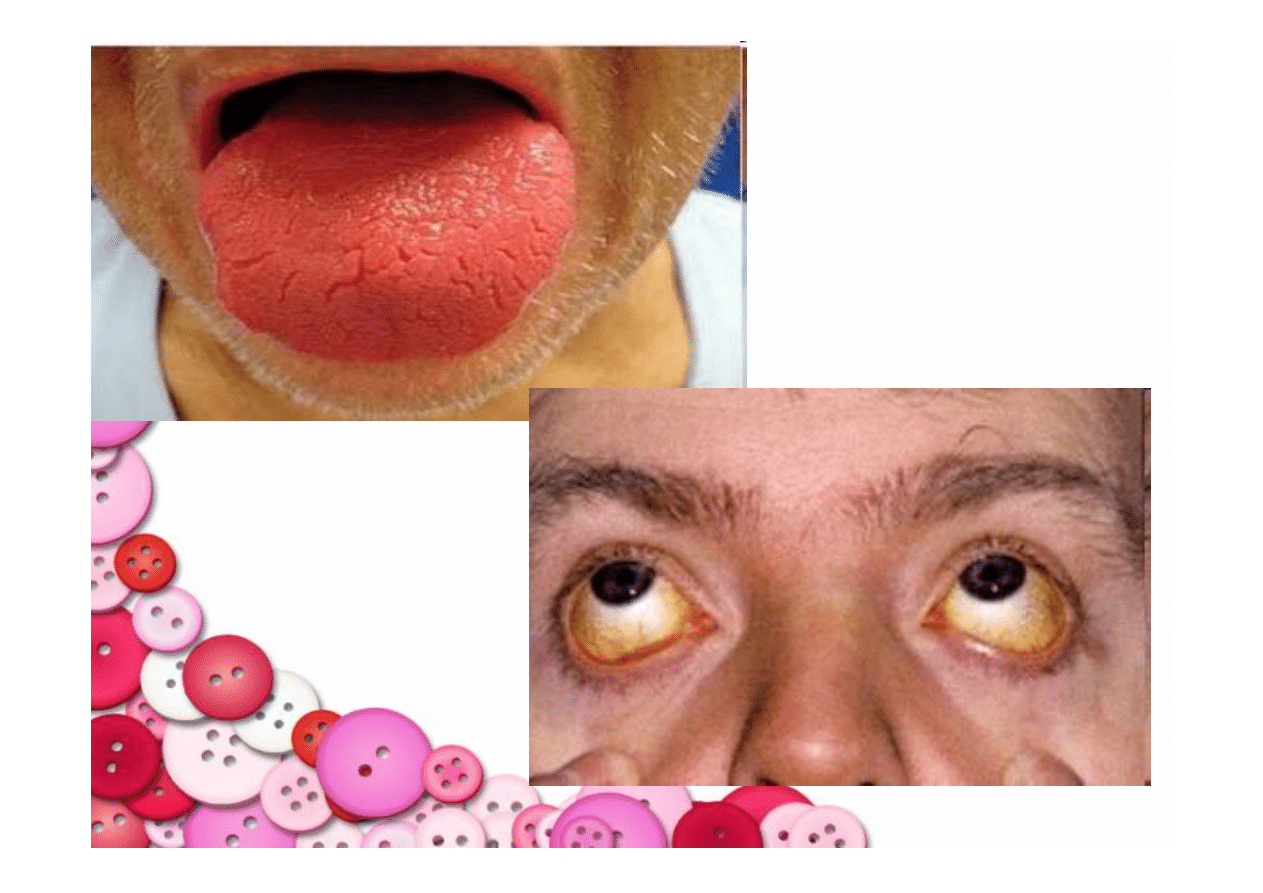
OBRAZ KLINICZNY NIEDOKRWISTOŚCI
ADDISONA-BIERMERA
•
Osłabienie
•
Szum w uszach
•
Kołatanie serca
•
Bóle wieńcowe
•
Przyspieszone
tętno
•
Zażółcone spojówki
•
Skóra blada z odcieniem żółtawym
•
Objawy ze strony przewodu
pokarmowego
(przemijające biegunki,
zaparcia, zapalenie języka, trudne do
umiejscowienia bóle w jamie brzusznej,
utrata masy ciała, rzadko anoreksja)
•
Zaburzenia neurologiczne
(ataksja,
objawy piramidowe)
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
27

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
28
ROZPOZNANIE NIEDOKRWISTOŚCI
ADDISONA-BIERMERA
•
W badaniach laboratoryjnych stwierdza się
niedokrwistość makrocytową (MCV>100 fl),
nadbarwliwą, leukopenię, obniżoną liczbę płytek krwi
o zniekształconym wyglądzie, poziom witaminy B
12
niższy niż 100 pg/ml, obecność specyficznych
przeciwciał w surowicy krwi.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
29
LECZENIE NIEDOKRWISTOŚCI ADDISONA-
BIERMERA
Polega na domięśniowym podawaniu
witaminy B
12
, początkowo co 1-2 tyg., a
następnie raz w miesiącu do końca
życia.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
30
NIEDOKRWISTOŚĆ APLASTYCZNA:
Niedokrwistość aplastyczna (pancytopenia aplastyczna): zespół
hematologiczny, charakteryzuje się trójukładową cytopenią tj.
zmniejszeniem liczby trzech linii komórkowych o różnym stopniu
nasilenia.
W morfologii stwierdza się:
•
leukopenię (często z granulocytopenią);
•
erytropenię
•
trombocytopenię (małopłytkowość)
Podział niedokrwistości aplastycznych:
A. wrodzona - zespół Fanconiego, zespół Estrena-Damesheka
B. Nabyta

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
31
Czynniki sprzyjające wystąpieniu
niedokrwistości aplastycznej
Ciąża
Benzen, rozpuszczalniki, środki
owadobójcze
Czynniki chemiczne
Wrodzone i nabyte (np. nocna napadowa
hemoglobinuria)
Defekty genetyczne
Promieniowanie jonizujące
Czynniki fizyczne
Toczeń trzewny, RZS
Choroby reumatyczne i
autoimmunologiczne
WZW, cytomegalia, gruźlica prosówkowa,
infekcje wywołane przez wirus Ebsteina-Barr
infekcje
Antybiotyki, leki p/zapalne, p/drgawkowe,
pochodne fenotiazyny, sole złota,
kolchicyna, sulfonamidy, leki antymitotyczne
leki

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
32
POSTACI NIEDOKRWISTOŚCI
APLASTYCZNEJ
W przebiegu
niedokrwistości aplastycznej
wyróżnia się
postać ciężką oraz postać bardzo ciężką.
Kryteria postaci ciężkiej/bardzo ciężkiej:
•
Liczba granulocytów
< 500/mm
3
(<200/mm
3
p.b.ciężka)
•
Liczba płytek krwi
< 20tys/mm
3
(<10tys/mm
3
p.b.ciężka)
•
Obniżenie skorygowanego odsetka retikulocytów
<1%

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
33
OBJAWY NIEDOKRWISTOŚCI APLASTYCZNEJ
•
Objawy niedokrwistości (osłabienie,
spadek wydolności wysiłkowej itp.);
•
Skłonność do siniaków, wybroczyny,
krwawienia z bł. śluzowych, przedłużające
się miesiączki;
•
Ciężkie zakażenia

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
34
ROZPOZNANIE NIEDOKRWISTOŚCI
APLASTYCZNEJ
•
Morfologia krwi z rozmazem,
•
Biopsja aspiracyjna szpiku kostnego
•
Trepanobiopsja szpiku
•
Badania diagnostyczne w kierunku
wykluczenia chorób przebiegających z
pancytopenią i cechami uszkodzenia
szpiku

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
35
LECZENIE NIEDOKRWISTOŚCI
APLASTYCZNEJ
Leczenie zależy od przyczyny wywołującej
chorobę, stopnia uszkodzenia szpiku,
możliwości zakwalifikowania chorego do
przeszczepienia szpiku kostnego
(allogeniczny).

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
36
LECZENIE NIEDOKRWISTOŚCI
APLASTYCZNEJ
W leczeniu stosuje się:
•
Leki immunosupresyjne (globulina antytymocytowa
(AGT), cyklosporyna A, glikokortykosteroidy,
androgeny);
•
Preparaty czynników wzrostu (erytropoetyna –EPO,
granulocytarny czynnik wzrostu – G-CSF,
granulocytarno-makrofagowy czynnik wzrostu – GM-
CSF)

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
37
LECZENIE NIEDOKRWISTOŚCI
APLASTYCZNEJ
Leczenie wspomagane:
•
Ostry reżim sanitarny;
•
Izolacja chorego;
•
Substytucja elementów morfotycznych krwi
(przetoczenie masy erytrocytarnej i/lub masy
płytkowej);
•
Antybiotykoterapia.
Wyleczenie w ciężkich przypadkach zapewnia
jedynie wykonanie przeszczepu macierzystych
komórek hematopoetycznych od dawcy rodzinnego
lub niespokrewnionego, zwłaszcza u chorych poniżej
25 roku życia
.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
38
OSTRE BIAŁACZKI
Ostre białaczki są złośliwymi nowotworami szpiku,
wywodzącymi się z wczesnych stadiów rozwoju
różnych linii układu krwiotwórczego.
Charakteryzują się nieprawidłową i nadmierną
proliferacją komórek blastycznych w szpiku z
zahamowaniem ich dojrzewania, co najczęściej
doprowadza do wyparcia prawidłowych komórek szpiku
i niewydolności hematopoezy.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
39
OSTRE BIAŁACZKI
Charakterystyczną cechą ostrych białaczek jest ich agresywny
przebieg naturalny, prowadzący w przypadku niepodjęcia leczenia
do śmierci w okresie kilku tygodni.
Ostre białaczki dzielimy - zależnie od tego, która z linii komórkowej
ulega proliferacji - na
szpikowe (AML- acute myelogenous
leukemia)
i
limfoblastyczne (ALL- acute lymphoblastic leukemia).
AML
często występuje u dorosłych, natomiast
ALL
u dzieci i
młodzieży
Różnicowanie tych odmian przy prawie identycznym obrazie
klinicznym
opiera się na morfologicznej i cytochemicznej ocenie
komórek blastycznych szpiku.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
40
OBJAWY OSTRYCH BIAŁACZEK
Wczesne objawy ostrych białaczek nie są charakterystyczne i są podobne
dla ostrej białaczki szpikowej i limfoblastycznej.
Do najczęściej spotykanych objawów ostrych białaczek należą:
objawy wynikające z niedokrwistości: osłabienie, uczucie zmęczenia,
zawroty głowy,
objawy wynikające z granulocytopenii: infekcje (często nawracające) w
obrębie jamy ustnej (angina, zmiany grzybicze),
infekcje układu oddechowego i moczowego,
objawy wynikające z małopłytkowości: skaza krwotoczna skórna (plamica,
wylewy podskórne) i krwawienia z nosa, dziąseł, przewodu pokarmowego,
układu moczowego, krwawienia do ośrodkowego układu nerwowego.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
41
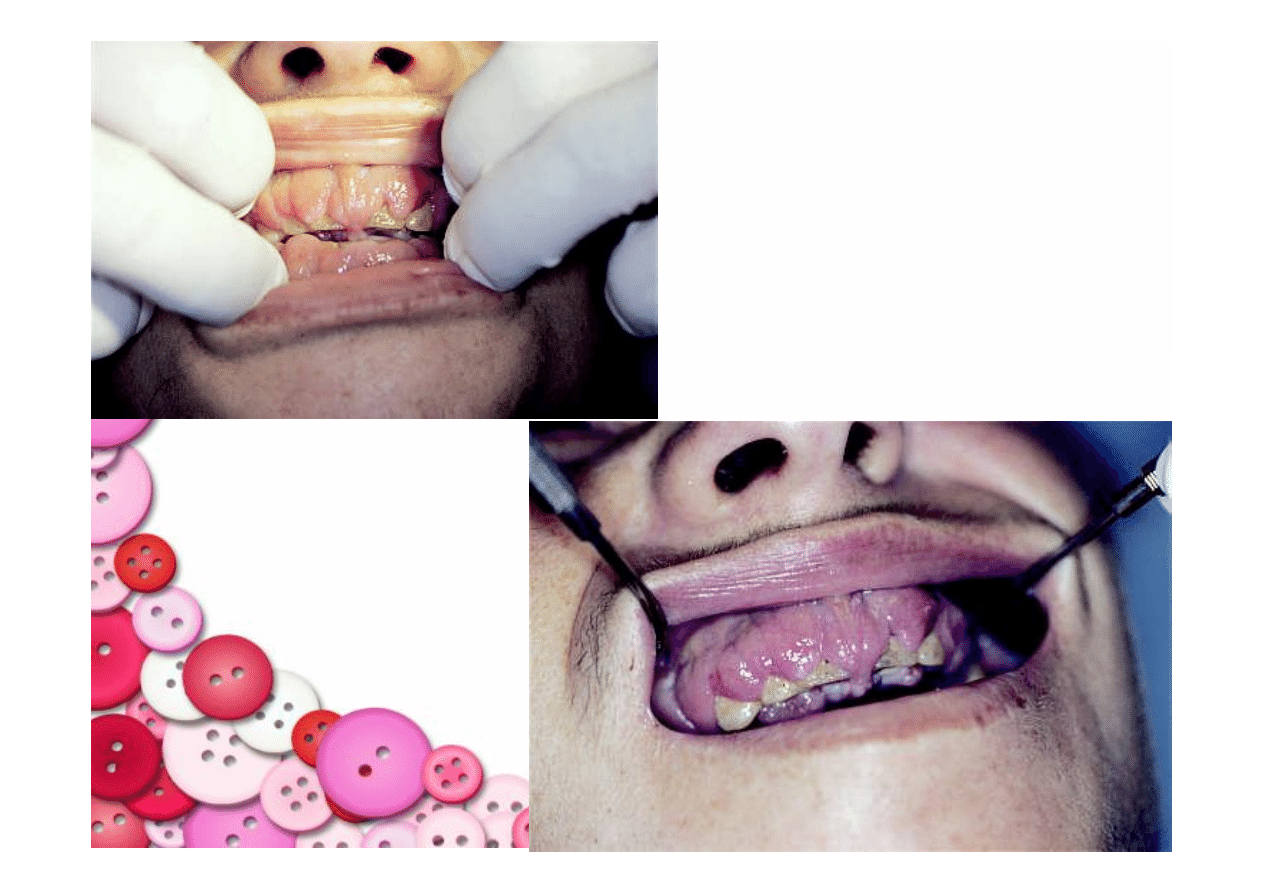
OBJAWY OSTRYCH BIAŁACZEK
•
Objawy wynikają z nacieku białaczkowego szpiku i wyparcia
prawidłowej hematopoezy.
•
W ostrej białaczce
szpikowej
typowym objawem jest przerost
dziąseł.
•
Powiększenie węzłów chłonnych, wątroby, śledziony,
wynikające z nacieku białaczkowego jest bardziej typowe dla
białaczki
limfoblastycznej
i występować może u ok. 1/3 chorych
z tym schorzeniem.
•
W ok. 5 proc. przypadków ostrej białaczki
limfoblastycznej
stwierdza się nacieki w ośrodkowym układzie nerwowym z
obecnością objawów oponowych. Ponadto występować mogą
też objawy takie, jak utrata wagi ciała, gorączka nie związana z
infekcją, brak apetytu czy bóle kostne.
5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
42

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
43
PODSTAWOWE BADANIA SŁUŻĄCE
PRZY ROZPOZNANIU OSTREJ
BIAŁACZKI
Morfologia krwi obwodowej i rozmaz krwi, w którym
najistotniejszym jest stwierdzenie obecności
komórek blastycznych.
W rozmazie krwi obwodowej występują postacie
dojrzałe i komórki blastyczne, bez form pośrednich,
co nosi nazwę „przerwy białaczkowej”.
Liczba krwinek białych przy rozpoznaniu nie zawsze
jest podwyższona.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
44
Przy białaczkach stężenie hemoglobiny
(Hb) i liczba płytek (Plt) jest w
większości przypadków poniżej
wartości prawidłowych.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
45
Badanie decydujące o rozpoznaniu ostrej białaczki
to ocena rozmazu szpiku, uzyskana za pomocą
biopsji aspiracyjnej.
Obecność ponad 30% komórek blastycznych w
szpiku jest koniecznym i jedynym wymaganym
warunkiem rozpoznania ostrej białaczki.
W przypadku nieuzyskania krwi szpikowej,
niezbędne jest wykonanie trepanobiopsji i ocena
histopatologiczna trepanobioptatu.
Wśród badań podstawowych należy wymienić panel
badań biochemicznych, wskaźniki czynności
wątroby, RTG klatki piersiowej, USG jamy brzusznej.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
46
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka limfatyczna (PBL)
•
Przewlekła białaczka limfatyczna (PBL)
jest najczęstszą białaczką występującą w
Europie i Ameryce Północnej.
•
Dotyczy głównie ludzi starszych.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
47
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka limfatyczna (PBL)
Objawy kliniczne:
Zależą od stopnia zaawansowania choroby. W stadium
początkowym białaczka jest wykrywana przypadkowo, na
podstawie badania morfologii krwi obwodowej.
Powiększenie węzłów chłonnych. Węzły są zazwyczaj miękkie i
niebolesne.
Powiększenie wątroby i śledziony.
Objawy niedokrwistości i małopłytkowości.
Częste infekcje, zwłaszcza dróg oddechowych.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
48
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka limfatyczna (PBL)
Najistotniejsze badania laboratoryjne:
Podwyższona liczba limfocytów we krwi obwodowej (>5x10
6
/l).
W obrazie dominują dojrzałe limfocyty (stanowią ok. 70-90%),
obecne są uszkodzone limfocyty, tzw. cienie Gumprechta.
Niedokrwistość
Małopłytkowość
Mielogram- ↑odsetka dojrzałych limfocytów (>30%).
Zmniejszone stężenie immunoglobulin.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
49
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka szpikowa (PBS)
•
Przewlekła białaczka szpikowa (PBS) powstaje w
wyniku nowotworowej transmisji wielopotencjalnej
komórki macierzystej szpiku.
•
Stanowi ok. 20% wszystkich białaczek ludzi
dorosłych i dotyczy osób obojga płci, najczęściej
między 40 a 65 rokiem życia.
•
PBS przebiega w trzech fazach:
-
przewlekłej,
-
przyspieszonej (akceleracji),
-
transformacji blastycznej, w której komórki tracą
zdolność różnicowania i choroba staje się oporna na
leczenie.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
50
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka szpikowa (PBS)
Objawy kliniczne:
U ok. 50% pacjentów choroba jest wykrywana
przypadkowo na podstawie morfologii krwi obwodowej,
Objawy ogólne: utrata masy ciała, poty, bóle kostne,
Splenomegalia- dotyczy wszystkich chorych, często jest
bardzo znaczna, z uczuciem dyskomfortu i bólami w
lewym podżebrzu
Objawy niedokrwistości,

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
51
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka szpikowa (PBS)
Objawy zespołu nadlepkości związane z
hiperleukocytozą: zaburzenia widzenia,
priapizm, udary.
Objawy związane ze zwiększonym stężeniem
kwasu moczowego w surowicy: dna
moczanowa, uszkodzenie nerek.
W kresie akceleracji i kryzy blastycznej
objawy przypominają ostrą białaczkę: ciężkie
infekcje, skaza krwotoczna małopłytkowa,
głęboka niedokrwistość.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
52
PRZEWLEKŁE BIAŁACZKI-
Przewlekła
białaczka szpikowa (PBS)
Najistotniejsze badania laboratoryjne:
•
Podwyższona liczba krwinek białych > 50x10
9
/l, czasami > 500x10
9
/l, w
rozmazie obecne wszystkie formy rozwojowe granulocytów,
•
Nadpłytkowość
•
Niedokrwistość
•
Mielogram: szpik bogaty, z przewagą układu granulocytarnego,
zaznaczona bazofilia
•
Badania cytogenetyczne: obecność chromosomu Philadelphia,
•
W okresie akceleracji i kryzy blastycznej obraz krwi obwodowej i
szpiku przypominają ostrą białaczkę- spada liczba płytek, pogłębia się
niedokrwistość.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
53
PROBLEMY PIELĘGNACYJNE W
SCHORZENIACH UKŁADU KRWIOTWÓRCZEGO
1.
Ryzyko wystąpienia krwawień w wyniku
trombocytopenii
2.
Osłabienie, zwiększona męczliwość i spadek siły
mięśniowej z powodu procesu chorobowego.
3.
Zwiększone ryzyko wystąpienia infekcji w związku
z leukopenią (przy anemiach)/ w związku z
leczeniem immunosupresyjnym (białaczki)
4.
Wystąpienie efektów ubocznych chemioterapii
5.
Utrudniona koncentracja.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
54
Problem:
Ryzyko wystąpienia krwawień w wyniku
trombocytopenii
Cel:
wczesne wykrycie krwawień, zapobieganie
powikłaniom.
Działania:
— obserwacja ewentualnych krwawych wybroczyn i
zmian na skórze i śluzówkach,
— unikanie urazów mechanicznych (w razie
wystąpienia zastosowanie ucisku, zimnego okładu),
— konsultacja z lekarzem prowadzącym przed
zabiegami inwazyjnymi,
— poinformowanie pacjenta o konieczności
systematycznego wykonywania badań kontrolnych
(morfologia krwi)

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
55
Problem:
Osłabienie, zwiększona męczliwość i spadek siły mięśniowej z
powodu procesu chorobowego.
Cel:
zapewnienie bezpieczeństwa fizycznego i psychicznego.
Działania:
— obserwacja pacjenta i monitorowanie parametrów życiowych
(temperatura, ciśnienie tętnicze krwi, tętno, saturacja),
udokumentowanie pomiarów,
— poinformowanie pacjenta o potrzebie zgłaszania niepokojących
objawów.
— stworzenie dogodnych warunków do odpoczynku ( cisza, spokój,
przewietrzone pomieszczenie),
— podawanie leków zgodnie z indywidualną kartą zleceń,
— zapewnienie diety dostosowanej do stanu pacjenta, bogatej w
witaminy i związki mineralne,
— poinformowanie pacjenta, że w okresie złego samopoczucia nie
powinien wykonywać forsujących czynności i ćwiczeń
gimnastycznych,
— wykonywanie zabiegów sprawnie dokładnie i delikatnie, komasacja
zabiegów,
— pomoc w podejmowaniu codziennych aktywności

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
56
Problem:
Zwiększone ryzyko wystąpienia infekcji w związku
z leukopenią (przy anemiach)/ w związku z leczeniem
immunosupresyjnym (białaczki)
Cel:
zwiększenie odporności oraz niedopuszczenie do
wystąpienia infekcji.
Działania:
— obserwacja pacjenta, monitorowanie parametrów
życiowych ( tętno, ciśnienie tętnicze krwi, temperatura,
oddechy, saturacja), udokumentowanie pomiarów,
— pobranie materiału w celu wykonywania kontrolnych
badań laboratoryjnych (morfologia, OB, badanie
biochemiczne, badania specjalistyczne) zgodnie z
indywidualna kartą zleceń,
— stosowanie reżimu sanitarnego (maski na twarz, izolatka)
— zapewnienie bezpieczeństwa oraz warunków do
odpoczynku w ciągu dnia,

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
57
Problem:
Wystąpienie efektów ubocznych chemioterapii:
Silne wymioty środkami przeciwwymiotnymi.
utrata włosów.
Brak apetytu.
zaburzenia koordynacji ruchów,
zapalenie spojówek, zaburzenia widzenia
zapalenie skóry.
Cel:
Łagodzenie efektów ubocznych
Działania:
— Obserwacja pacjenta, monitorowanie parametrów życiowych,
zapewnienie higieny, podanie płynów do picia, podanie środków
przeciwwymiotnych
— zapewnienie bezpieczeństwa
— Wsparcie emocjonalne ze strony psychologa, duchownego, rodziny

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
58
Problem:
Utrudniona koncentracja.
Cel:
ułatwienie koncentracji
Działania:
— uważne słuchanie pacjenta,
— okazywanie choremu cierpliwości, zrozumienia,
zainteresowania i empatii,
— kierowanie do pacjenta jasnych i prostych
komunikatów,
— w razie potrzeby powtórzenie komunikatu,
— informowanie chorego o wykonywanych działaniach
ich celu i potrzebie,
— w razie potrzeby zastosowanie farmakoterapii na
zlecenie.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
59
Literatura przedmiotu
1.
Szczeklik A. (red.): Choroby wewnętrzne.
Medycyna Praktyczna, 2005
2.
Pączek L. (red.): Choroby wewnętrzne.
Wydawnictwo Lekarskie PZWL, 2004.

5/20/2012
copyright www.brainybetty.com
2006 All Rights Reserved
60
Projekt współfinansowany przez Unię Europejską w ramach Europejskiego Funduszu
Społecznego
Wyszukiwarka
Podobne podstrony:
Pielęgnowanie chorych ze schorzeniami układu krwiotwórczego
wykład schorzenia ukadu pokarmowego
Pielęgnowanie chorych ze schorzeniami układu krwiotwórczego
Pielęgnowanie chorych ze schorzeniami układu krwiotwórczego
Choroby ukadu pok
Farmakologia w schorzeniach przyzębia
Wypalenie zawodowe pielgniarek
Diagnostyka Ostrych Schorzeń
PIELĘGNOWANIE CHORYCH w schorz ukł moczowego
PROCES PIELGNOWANIA
ZAKAZENIA UKADU POKARMOWEGO v 1 5
FARMAKOTERAPIA UKADU ODDECHOWEGO
Patologia układu krwiotwórczego
więcej podobnych podstron