
OSTRA I PRZEWLEKŁA
NIEWYDOLNOŚĆ NEREK
SEMINARIUM V ROK
PROF. DR HAB. MED. JAN STYCZYŃSKI
KATEDRA PEDIATRII,
HEMATOLOGII I ONKOLOGII
COLLEGIUM MEDICUM UMK
BYDGOSZCZ
ISTOTA ONN
Definicja:
zespół chorobowy, w którym dochodzi do
nagłego zaburzenia czynności nerek. Stan ten
przebiega zwykle z bezmoczem lub
skąpomoczem
oraz ze wzrostem stężenia we krwi substancji
normalnie wydalanych z moczem (mocznika,
kreatyniny). W 15% przypadków przebiega z normalną
objętością wydalanego moczu (psuedonormouria) lub
nawet wielomoczem (poliuria).
-skapomocz (oliguria): diureza dobowa < 500 (180) ml
< 0.3 ml/kg c.c./godz. (do 3 doby życia – 0,6 ml)
-bezmocz (anuria): diureza dobowa < 200ml

ISTOTA I OBRAZ KLINICZNY ONN
1. Utrata zdolności wytwarzania moczu
-
obrzęki, dyselektrolitemia, kwasica, retencja
produktów przemiany azotowej
2. Brak czynności wewnątrzwydzielniczej nerki
3. Wpływ tych zaburzeń na inne układy i narządy

PATOFIZJOLOGIA ONN
3 mechanizmy: naczyniowy, kłębkowy, cewkowy
Przyczyna
uszkodzenie komórek
obniżenie
filtracji
obniżenie GFR
uszkodzenie cewek
uszkodzenie czynności filtracyjnej
ONN -
najczęściej „druga choroba”,
-
przyspieszona degradacja białek ,
- choroba cytokin

POSTACIE ONN
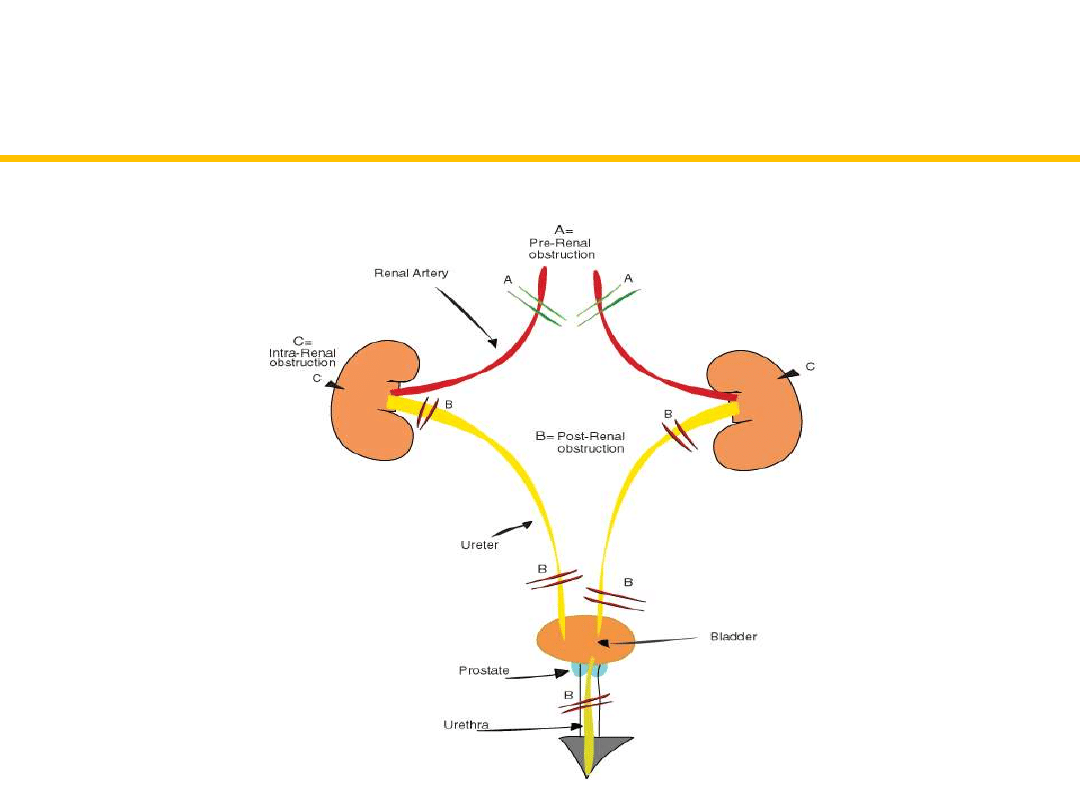
1. Ostra niewydolność przednerkowa
stan wywołany ostrym niedokrwieniem nerek, spowodowany
czynnikami ogólnoustrojowymi; stanowi 70-80% wszystkich
przypadków o.n.n.
2. Ostra niewydolność nerkowa (niezapalna lub
zapalna)
rozwija się w następstwie organicznego uszkodzenia miąższu
nerek czynnikami toksycznymi, zapalnymi, alergicznymi
3. Ostra niewydolność pozanerkowa
jest wynikiem mechanicznego utrudnienia odpływu moczu

PRZYCZYNY PRZEDNERKOWEJ ONN
1. Hypowolemia -
zmniejszenie ilości krwi krążącej :
-
odwodnienie wskutek niedostatecznej podaży płynów
-
nadmierna utrata płynów ustrojowych (wymioty, biegunka,
rozległe oparzenia, rany, urazy)
-
wewnątrzustrojowe przemieszczenia płynów (niedrożność
jelit, zapalenie otrzewnej, wodobrzusze)
-
krwotoki zewnętrzne i wewnętrzne
2. Zaburzenia układu sercowo-naczyniowego
-
wstrząs, posocznica, tamponada serca, ostra niewydolność
lewokomorowa, wady serca
3. Wzrost oporu naczyniowego
-
zabiegi operacyjne, zespół wątrobowo-nerkowy

PRZYCZYNY NERKOWEJ ONN
1. Ostra niezapalna
niewydolność nerek (przedłużająca
się o.n.n. przednerkowa, urazy , oparzenia, hemoliza
wewnątrznaczyniowa, martwica kory nerek,
hipotermia)
2. Toksyczne uszkodzenie cewek nerkowych
(uszkodzenie miąższu – leki, środki jodowe)
3. Ostre stany zapalne (glomerulopatie pierwotne i
wtórne, zespół hemolityczno-mocznicowy,
śródmiąższowe zapalenie nerek)
4. Choroby nowotworowe
5. Hiperkalcemia

PRZYCZYNY POZANERKOWEJ ONN
1. Zamknięcie obustronne moczowodów
-
zewnętrzne: nowotwory, zwłóknienie
zaotrzewnowe,
podwiązanie moczowodów
-
wewnętrzne: kamica, skrzepy krwi, nowotwór
2. Zamknięcie dróg moczowych na wysokości szyi
pęcherza (kamica, nowotwory, choroby gruczołu
krokowego)
3. Zamknięcie cewki moczowej (wady wrodzone,
zwężenia pourazowe, guzy pęcherza moczowego
i gruczołu krokowego)

NAJCZĘSTSZE PRZYCZYNY ONN
W ZALEŻNOŚCI OD WIEKU
Dzieci starsze
– kłębkowe zapalenia nerek
Okres niemowlęcy – biegunki, zespół hemolityczno-mocznicowy
Okres noworodkowy
1. Przednerkowe
– odwodnienie, niedotlenienie,
posocznica
2. Wady wrodzone z zastojem
3. Zakrzepica żył nerkowych
4. Leki
5. Zespół wykrzepiania wewnątrznaczyniowego

ZAPOBIEGANIE ONN
Utrzymanie ciśnienia perfuzyjnego
Optymalne nawodnienie
Redukcja dawek antybiotyków
Odpowiednie nawodnienie i alkalizacja moczu podczas
chemioterapii
Podawanie leków nefroprotekcyjnych
OBJAWY PODMIOTOWE W ONN
osłabienie
apatia
senność
dezorientacja
zaburzenia snu (odwrócenie rytmu, śpiączka)
wzmożone pragnienie
skąpomocz lub bezmocz
brak łaknienia
nudności
bóle głowy
bóle brzucha
OBJAWY PRZEDMIOTOWE W ONN

ROZPOZNANIE ONN
• Wywiad i obraz kliniczny
• Dobowa / godzinowa diureza - najczęściej skąpomocz
• Wyniki badań laboratoryjnych
-
surowica: wzrost stężenia kreatyniny, mocznika,
zaburzenia gospodarki elektrolitowej i kwasowo-
zasadowej
-
mocz: określenie gęstości względnej, molalności,
badanie osadu moczu
• USG nerek i dróg moczowych - najczęściej nerki duże
(postać nerkowa), poszerzenie układu kielichowo-
miedniczkowego, złogi w drogach moczowych,
powiększenie prostaty (postać pozanerkowa)

POWIKŁANIA ONN
1. Zakażenia bakteryjne
zapalenie płuc,
zakażenie układu moczowego
2. Niedokrwistość
3. Nadciśnienie tętnicze
4. Powikłania metaboliczne

LECZENIE ONN
Postępowanie zachowawcze w ONN
1.
Wykluczyć nefropatię zaporową (USG)
2.
Ocena stanu nawodnienia
-
pierwszy płyn bez potasu
- gdy przewodnienie: diuretyk
Furosemid 1-
2 mg/kg/dawkę
Dopamina 2-3
g/kg/min (można do żyły obwodowej)
3. Ocena odpowiedzi diurezy godzinowej
4. Leczenie nerkozastępcze po kilku godzinach (decydują nie
wartości, lecz tempo zmian i stan pacjenta)
5. Zapobieganie powikłaniom
6. Postępowanie dietetyczne

Postępowanie doraźne w ONN
Powikłanie
Postępowanie
Hiperkaliemia
10% Calcium gluconicum: 0,5 ml/kg mc,
rozcieńczone 2-4-krotnie, powolny wlew iv
NaHCO3: 2-3 ml/kg mc we wlewie kroplowym, 30 min
Glukoza: 0,5 g/kg mc + insulina 0,1 j/kg mc iv, 30 min
Salbutamol (w nebulizatorze) 2,5 mg u dzieci o
mc<25 kg i 5 mg u większych dzieci
Objawowy
hipokalcemia
10% Calcium gluconicum (podawać jak w
hiperkaliemii)
Nagły wzrost
ciśnienia tętniczego
Nifedypina podjęzykowo
0,2-0,3 mg/kg mc
Drgawki
Diazepam 0,25 mg/kg mc
Fenobarbital 6 mg/kg mc (im lub pr)

LECZENIE ONN
Wskazania do dializy w ONN
1. Kliniczne (najczęściej)
-
Znaczne przewodnienie, brak odpowiedzi po 12 godzinach
-
Pogarszający się stan ogólny
-
Ciężkie nadciśnienie tętnicze, niewydolność krążenia, obrzęk
mózgu, mocznicowe zapalenie osierdzia
-
Obrzęk płuc, skaza mocznicowa
2. Biochemiczne:
-
hiperkaliemia > 7 mmol/l
-
Mocznik > 150 mg/dl, lub wzrost stężenia > 50 mg/dl/dobę
-
Hipo- lub hipernatremia
-
Kwasica metaboliczna niewyrównana
-
Wysokie wartości kreatyniny

LECZENIE ONN
Żywienie w ONN
1.
Przed dializoterapią:
-
ograniczenie podaży białka, sodu i potasu
białko: 1.0 g/kg/dobę
lipidy: różne opinie, monitorować TG
witaminy: tendencja do kumulacji Vit A i C
-
zachować odpowiednią kaloryczność diety (tabele)
2. W trakcie dializoterapii
– nie ma wskazań do ograniczeń
białkowych
ZESPÓŁ HEMOLITYCZNO-MOCZNICOWY (HUS)
Istota:
mikroangiopatia (zatkanie procesem zakrzepowym małych naczyń)
Objawy
-
Objawy wstępne, senność, infekcja
-
Następnie:
ONN, skaza krwotoczna, niedokrwistość hemolityczna
-
Większość objawów skutkiem ONN i hemolizy
-
Mogą towarzyszyć objawy narządowe: ostry brzuch, hepatomegalia,
zaburzenia OUN

ZESPÓŁ HEMOLITYCZNO-MOCZNICOWY
Badania dodatkowe w HUS
-
Niedokrwistość hemolityczna
-
Retikulocytoza (> 20% !)
-
Obecność nieprawidłowych krwinek
-
Wzrost bilirubiny
-
Niewydolność nerek
-
Zaburzenia jonowe i kwasowo-zasadowe
-
Małopłytkowość (<100 tys)

ZESPÓŁ HEMOLITYCZNO-MOCZNICOWY
Leczenie celowane w HUS
1. Hemodializa
2. Plazmafereza
3. Świeżo mrożone osocze
4. KKCZ
5. Antybiotykoterapia

ZESPÓŁ HEMOLITYCZNO-MOCZNICOWY
Leczenie
Przeciwciało monoklonalne eculizumab (Soliris)
-
Humanizowane przeciwciało monoklonalne wiążące się z
kompleksem białkowym C5 i blokujące w ten sposób rozpad C5
na C5a i C5b, co zapobiega tworzeniu się końcowego
kompleksu C5b-C9.
-
Lek zarejestrowany do leczenia nocnej napadowej
hemoglobinurii
-
Okres półtrwania 11 dni
-
Uwaga: ryzyko zakażeń meningokokowych i rozsianych
zakażeń gronkowcowych
MIKROANGIOPATIE
TMA
TMA (Thrombotic microangiopathy): Mikroangiopatia z
typowym obrazem histologicznym (obrzęk endotelium i
przestrzeni poniżej endotelium) kapilar i tętniczek, które
powodują zakrzepicę mikrokrążenia z następową anemią
hemolityczną i małopłytkowością
HUS
typowy
Mikroangiopatia
z anemią hemolityczną, małopłytkowością i
niewydolnością nerek z (prodromalną) biegunką powodowaną
przez zakażenie bakterią produkują toksynę Shiga
HUS atypowy
HUS bez prodromalnej
biegunki (bez udziału toksyny)
TTP
Mikroangiopatia
zakrzepowa małopłytkowa: mikroangiopatia z
anemią hemolityczną, małopłytkowością z/bez zaburzeniami
funkcji nerek i zaburzeniami neurologicznymi, bez etiologii
infekcyjnej
TTP
Wrodzony
Rzadki zespół powodowany przez wrodzony niedobór
ADAMTS13 (zespół Upshaw-Schulman)
ADAMTS13 - degraduje vWF
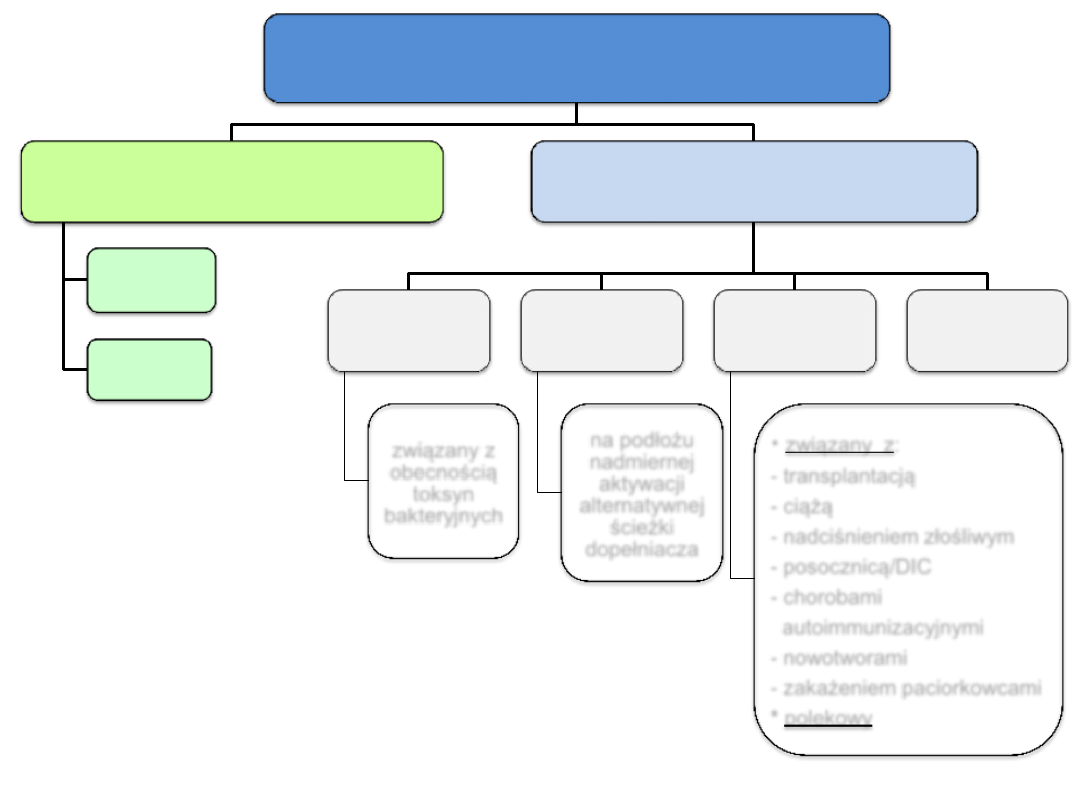
Mikroangiopatia zakrzepowa (TMA)
Zakrzepowa plamica małopłytkowa
(TTP)
Zespół hemolityczno-mocznicowy
(HUS)
typowy
związany z
obecnością
toksyn
bakteryjnych
atypowy
na podłożu
nadmiernej
aktywacji
alternatywnej
ścieżki
dopełniacza
wtórny
*
związany z:
-
transplantacją
-
ciążą
-
nadciśnieniem złośliwym
-
posocznicą/DIC
- chorobami
autoimmunizacyjnymi
- nowotworami
-
zakażeniem paciorkowcami
* polekowy
idiopatyczny
nabyta
wrodzona

PRZEWLEKŁA NIEWYDOLNOŚĆ NEREK

ISTOTA PNN
Zespół objawów powstałych w następstwie
postępującego niszczenia struktur nerek przez
przewlekły proces chorobowy ze stopniowym
narastaniem upośledzenia ich funkcji.
Jest to końcowa wspólna droga pierwotnych i
wtórnych przewlekłych nefropatii, niezależnie od
ich przyczyny.

PRZYCZYNY I WYSTĘPOWANIE PNN
• nefropatia cukrzycowa (>20%)
• przewlekłe zapalenie kłębków nerkowych (20%)
• śródmiąższowe i przewlekłe odmiedniczkowe
zapalenie nerek (15%)
• zwyrodnienie torbielowate nerek (<10%) i inne
wady wrodzone, hypoplazja nerek, naczyń
nerkowych
• nefropatia nadciśnieniowa(<10%)
• inne choroby nerek

PRZEWLEKŁA NIEWYDOLNOŚĆ NEREK
• Dysfunkcja wydalnicza
- retencja toksyn mocznicowych
- zaburzenia kwasowo-zasadowe
- zaburzenia metaboliczne
• Dysfunkcja wydzielnicza
- brak EPO
- Defekt hydroksylacji nerkowej Vit D3

OKRESY PNN
I okres - utajona p.n.n
-
na ogół bezobjawowo
-
nadciśnienie tętnicze
-
odchylenia w testach laboratoryjnych (upośledzenie
zagęszczania moczu, spadek klirensu kreatyniny)
II okres -
wyrównana p.n.n
-nykturia
-
skąpomocz lub wielomocz
-
wzmożone pragnienie
-
nadciśnienie tętnicze
-
nieprawidłowe wyniki badań laboratoryjnych (wzrost
stężenia kreatyniny)
III okres -
niewyrównana p.n.n, mocznica

Objawy podmiotowe i przedmiotowe
Objawy
Podmiotowe
przedmiotowe
Ogólne
osłabienie , zmęczenie,
spadek wagi
hipotermia, wielomocz,
skąpomocz, obrzęki,
odwodnienie
Skórne
świąd skóry
suchość, przeczosy, sińce
hiperpigmentacja, szron
mocznicowy,wybroczyny
Psychiczne
apatia depresja, psychozy
Neurologiczne bóle głowy, zaburzenia
snu, niedosłuch,
parestezje, zespół
niespokojnych nóg
drżenie mięśniowe,
trzepotanie metaboliczne,
wzmożenie odruchów
Oczne
zaburzenia widzenia,
osłabienie ostrości wzroku
wytrzeszcz gałek ocznych,
oczopląs, "zespół
czerwonych oczu"

Objawy podmiotowe i przedmiotowe
Objawy
Podmiotowe
Przedmiotowe
Przewód
pokarmowy
brak apetytu, wymioty,
jadłowstręt, nudności, bóle
brzucha, czkawka
zapach mocznicowy z
ust, niedrożność
porażenna jelit
Układ krążenia
różne
niewydolność krążenia,
zapalenie osierdzia,
zaburzenia rytmu
serca, nadciśnienie
tętnicze
Układ oddechowy różne
oddech Kussmaula,
zapalenie opłucnej,
płuc
Układ ruchu
bóle stawowe i kostne,
osłabienie mięśni
zaniki mięśniowe
Narządy płciowe spadek libido, impotencja,
niepłodność zaburzenia
miesiączkowania

ROZPOZNANIE PNN
• Wywiad i obraz kliniczny
• Wyniki badań laboratoryjnych
-
wzrost stężenia kreatyniny i mocznika
- zaburzenia gospodarki elektrolitowej
- zaburzenia gospodarki kwasowo-zasadowej
-
upośledzenie zagęszczania moczu
• USG nerek - najczęściej nerki małe z
„zaciągniętymi” obrysami

PROBLEMY TERAPEUTYCZNE W PNN
Osteodystrofia nerkowa
Niedokrwistość
Zaburzenia krzepnięcia
Upośledzenie metabolizmu
Niedożywienie

STANY, KTÓRE MOGĄ SPOWODOWAĆ PRZEJŚCIOWE
POGORSZENIE CZYNNOŚCI NEREK U CHORYCH Z PNN
Zakażenia
Ostre odmiedniczkowe zapalenie nerek
Hipowolemia (odwodnienie, hiponatremia)
Złośliwa faza nadciśnienia tętniczego
Zbyt gwałtowne obniżenie ciśnienia tętniczego
Utrudnienie odpływu moczu
Niewydolność krążenia
Działanie czynników nefrotoksycznych (np. aminoglikozydy)
Hiperkalcemia
Hipokaliemia
Ciężka kwasica metaboliczna
Znaczna hiperurykemia

LECZENIE PNN
= łagodzenie postępu i skutków choroby
1.
Zwalnianie postępu choroby (
podaż
białka)
2.
Wyrównywanie niedoborów: Ca, Fe, EPO,
kwasu foliowego
3. Ograniczanie kumulacji toksyn: P,
mocznika
4. Dializoterapia i transplantacja nerek
Wyszukiwarka
Podobne podstrony:
KZN, ONN, PNN, małopłytkowość, powikłania radio i chemioterapii
onn pnn 2013 id 335511 Nieznany
ONN I PNN, T:OSTRA NIEWYDOLNOŚĆ NEREK JAKO JEDNO ZE WSKAZAŃ DO DIALIZOTERAPII
KZN, ONN, PNN, małopłytkowość, powikłania radio i chemioterapii
ONN i PNN
ONN i PNN w pediatrii
onn pnn 2005
Lek-ONN-PNN-I-odp, medycyna, Patofizjologia
Konspekt - ONN i PNN NT NC, pięlęgniarstwo, mgr
onn pnn 2005 mi
ONN i PNN, pięlęgniarstwo, mgr
onn pnn
ONN i PNN 2005
Lek ONN i PNN I
ONN
więcej podobnych podstron