Badanie
fizykalne
układu
nerwowego
Zasady badania układu
nerwowego
1. Z uwagi na szeroki zakres prowadzonych ocen, należy
zapoznać pacjenta z planem badania, określić sposób
zachowania się pacjenta.
2. Podczas badania nie wolno okazywać badanemu
zniecierpliwienia, nie należy lekceważyć jego wypowiedzi.
3. Badanie prowadzi się u pacjenta w pozycji leżącej na plecach
oraz (jako uzupełnienie) w pozycji siedzącej, stojącej oraz w
czasie wykonywania ruchu.
4. Badanie fizykalne rozpoczynamy od głowy, stopniowo
posuwając się niżej.
5. Z uwagi na indywidualną zmienność badanych cech i
symetryczny przebieg dróg nerwowych, stale dokonujemy
porównywania wyników badania w symetrycznych miejscach
obydwu stron ciała.
6. Stwierdzone badaniem zmiany i objawy odnosi się w opisie
szczegółowo do punktów i obszarów topograficznych
reprezentatywnych dla ośrodków i dróg nerwowych.
Wywiad
Wywiad zbieramy od chorego i/lub osób najbliższych, rodziny.
Dane osobowe (imię, nazwisko, wiek);
główne, te same (utrzymujące lub powtarzające się)
dolegliwości:
•
bóle głowy,
•
zawroty głowy,
•
zaburzenia snu,
•
zaburzenia świadomości i/lub utraty przytomności,
•
drgawki,
•
zaburzenia widzenia (widzenie podwójne, niedowidzenie),
•
bóle i parestezje kończyn, niedowłady kończyn,
•
zaburzenia chodu,
•
zaburzenia w oddawaniu moczu i stolca;
ich charakter: początek ostry, stopniowe narastanie objawów
lub okresy poprawy i pogorszenia stanu; oraz natężenie.
pytamy o lokalizację dolegliwości oraz czynniki, które
nasilają lub zmniejszają ich natężenie.
Wywiad
Ustalamy, czy zaobserwowano zmiany w zachowaniu
pacjenta, takie jak:
•
spowolnienie lub nadmierne pobudzenie psychoruchowe,
•
zmiany w wyglądzie fizycznym (nadmierny lub zbyt mały
przyrost masy ciała),
•
zmianę obwodu głowy (u dzieci) oraz
•
upośledzenie wydolności samoobsługowej.
Pytamy również o środowisko życia, rodzaj wykonanej
pracy, czynniki szkodliwe wynikające z warunków i
charakteru pracy, takie jak: hałas, mikrourazy, kontakt z
substancjami chemicznymi oraz o warunki życiowe, czyli
sytuację rodzinną, finansową.
Badanie układu nerwowego
obejmuje*
I. Ocenę stanu świadomości i
sprawności
umysłowej
II. Ocenę mowy
III. Badanie nerwów czaszkowych
IV. Badanie funkcji ruchu
V. Badanie odruchów
VI. Badanie czucia
I. Ocena stanu świadomości i
sprawności
umysłowej*
W trakcie prowadzenia wywiadu dokonujemy również
oceny stanu świadomości i sprawności umysłowej
pacjenta.
Badanie obejmuje:
• ocenę prostych zaburzeń świadomości, czyli ocenę
przytomności pacjenta;
• ocenę orientacji autopsychicznej (dotyczącą chorego) oraz
allopsychicznej (dotyczącą otoczenia, czasu i miejsca);
• ocenę pamięci, czyli zdolności zapamiętywania i
pamiętania;
• ocenę mowy.
Ocena stanu
świadomości
W badaniu neurologicznym koncentrujemy się na
ocenie prostych zaburzeń świadomości, czyli
zaburzeń przytomności; wytwórcze zaburzenia
świadomości, np. stan majaczeniowy, są domeną
oceny psychiatrycznej.
Stan przytomności (czuwania) to adekwatna reakcja
na bodźce ze środowiska zewnętrznego.
Badanie stanu przytomności polega na obserwacji i
ocenie reakcji pacjenta na bodźce, z
uwzględnieniem trzech wskaźników:
•
otwierania oczu,
•
mowy,
•
ruchu.
SKALA GLASGOW*
Otwieranie oczu
Spontanicznie
Na polecenie
Na bodźce bólowe
Brak odpowiedzi
4
3
2
1
Najlepsza reakcja słowna
Zorientowany, rozmawia
Zdezorientowany, ale rozmawia
Niezrozumiałe słowa
Niezrozumiałe dźwięki
Brak reakcji
5
4
3
2
1
Najlepsza reakcja
ruchowa
Wykonuje polecenia
Umiejscawia bodźce bólowe
Ucieczka od bólu
Zgięciowa na ból
Wyprostna na ból
Brak
6
5
4
3
2
1
*
Objaw odkorowania:
kończyny górne zgięte w stawie
łokciowym i nadgarstku, a dolne
wyprostowane w stawach kolanowym
i skokowym.
Objaw odmóżdżenia:
kończyny górne wyprostowane w
stawie łokciowym, nawrócone i zgięte
w nadgarstku, dolne wyprostowane w
stawach kolanowym i skokowym.
Ocena pamięci
Pamięć jest procesem złożonym, w którym wyróżnia
się następujące etapy:
- odebranie informacji i powstanie śladu
pamięciowego, tzw. engramy - zapamiętywanie,
- przechowywanie - pamiętanie,
- odtwarzanie zakodowanego śladu - przypominanie.
Engramy mają różną trwałość, jednak większość z nich
ulega po pewnym czasie zapomnieniu.
W ocenie pamięci uwzględniamy obecność objawów
świadczących o upośledzeniu jednego lub wszystkich
elementów pamięci oraz zachowanie się pacjenta, tzn.
objawy zagubienia, niepewności, dezorientacji,
obniżony nastrój.
Ocena pamięci*
Przeprowadzenie badania:
ocena zapamiętywania - poprosić pacjenta o
zapamiętanie podanego adresu, np. Jan Malinowski,
ul. Leśna 12, Kielce i natychmiast po podaniu
poprosić o powtórzenie informacji. Zapisujemy, ile
błędów pacjent popełnił oraz ile razy należy
powtórzyć adres, aby chory go bezbłędnie
powtórzył;
ocena pamięci krótkoterminowej - po 5 min od
testu „nazwisko" poprosić o ponowne powtórzenie
podanego wcześniej nazwiska i adresu, określić
liczbę popełnionych błędów;
ocena pamięci długoterminowej - poprosić pacjenta
o podanie takich faktów, które chory znać
powinien, np. data wybuchu II wojny światowej lub
data urodzenia dzieci, rok ukończenia szkoły.
Ocena pamięci
Interpretacja wyników:
1. Stan prawidłowy - pacjent pamięta
podane polecenia i powtarza je po
upływie około 5 min, pamięta ważne fakty
i daty, nie stwierdza się luk
pamięciowych.
Ocena pamięci
Interpretacja wyników:
2. Zaburzenia:
- amnezja*, czyli niepamięć - w wypowiedzi
pacjenta pojawiają się luki pamięciowe i nie może
on sobie przypomnieć faktów z jakiegoś krótkiego
lub dłuższego okresu, luki dotyczą przede
wszystkim zdarzeń aktualnych, przy względnie
dobrze zachowanej pamięci zdarzeń odległych;
- przemijająca amnezja (przemijająca niepamięć
ogólna) - to nagłe wystąpienie całkowitej
niepamięci obejmującej kilka lub kilkanaście
minut, godzin, dni lub miesięcy, tzw. niepamięć
wsteczna dotyczy zdarzeń z okresu
poprzedzającego wystąpienie danego zdarzenia,
np. urazu głowy, udaru mózgu lub zatrucia CO.
II. Ocena mowy
Zaburzenia mowy mogą być objawem
uszkodzenia procesu słyszenia,
rozumienia, myślenia i doboru
właściwych słów, wytwarzania głosu i
artykulacji dźwięków.
Ocena mowy
Przeprowadzenie badania:
•
ocena zdolności rozumienia mowy: zawsze
rozpoczynamy od postawienia prostych pytań, a
następnie przechodzimy do pytań trudniejszych, np.
Jak się Pan(i) nazywa? Gdzie Pan(i) mieszka? - jeśli
badany nie rozumie pytania, pytamy głośniej, aby
wykluczyć trudności spowodowane niedosłuchem;
• ocena rozumienia prostych poleceń, np. chory
pokazuje nazwany przez nas przedmiot, lub poleceń
złożonych, tj. proszę zamknąć oczy, proszę otworzyć
usta, proszę prawą ręką chwycić lewe ucho lub
prawą rękę położyć na lewym kolanie;
Ocena mowy
Przeprowadzenie badania:
• ocena mowy spontanicznej: oceniamy zdolność
nawiązania spontanicznej rozmowy, udzielania
odpowiedzi, poprawność używanych słów pod
względem treści i formy;
• ocena zdolności powtarzania zgłosek, słów,
prostych zdań (np. Słońce świeci) i złożonych (np.
Rodzice poszli do teatru, a w domu została stara
niania z dziećmi);
• ocena liczenia - należy zapytać pacjenta, czy
potrafi liczyć i wyjaśnić, że będzie proszony o
wykonanie kilku prostych działań, np. odjąć 7 od
100, a następnie znowu odjąć; jaki jest wynik
mnożenia 2 razy 3, wynik pomnożyć przez 2 itd.
Zanotować, ile popełnił błędów oraz ile czasu
zajmuje mu to zadanie;
Ocena mowy
Przeprowadzenie badania:
• ocena czytania - poprosić o przeczytanie tekstu,
sprawdzić liczbę popełnionych błędów;
• ocena pisania - poprosić o napisanie
podyktowanego zdania;
• ocena w kierunku dysfonii - w tym celu należy
poprosić pacjenta, aby zakaszlał - oceniamy siłę
kaszlu, następnie, aby mówił „eee" - oceniamy
czas, w którym chory może wypowiadać tę
głoskę;
• ocena w kierunku dyzartii - poprosić pacjenta,
by powtarzał trudne do wymówienia zdania, np.
„kratkowe, flanelowe kaftaniki", „łzy królowej
Karoliny" (oceniamy wymowę).
Ocena mowy
Interpretacja wyników:
1. Prawidłowość - pacjent
nawiązuje spontanicznie kontakt
werbalny, spełnia wszystkie
polecenia, używa słów poprawnie
(forma, treść), mówi wyraźnie,
czyta, liczy.
Ocena mowy
Interpretacja wyników:
2. Zaburzenia mowy:
• afazja* - pacjent nieprawidłowo używa
słów, tj. „bal" zamiast „ból", tu jest moja
książka zamiast tu jest moja ręka,
nieprawidłowo rozumie znany sobie język, tj.
używa nieprawidłowych słów, niepoprawnych
form gramatycznych, występują parafazje,
trudności w mówieniu, np. pacjent posługuje
się zdaniami krótkimi 3-4 wyrazowymi lub nie
mówi, uśmiecha się, stwarza wrażenie, że
rozumie polecenie, ale nie mówi;
Ocena mowy
Interpretacja wyników:
• dysfonia* - stan, w którym chory nie może
wydobyć dźwięku o prawidłowej sile, mówi
poprawnie, ale szeptem;
normalny kaszel i dysfonia - miejscowa choroba
układu oddechowego bez porażenia strun
głosowych;
porażenie strun głosowych - kaszel nie zaczyna
się wybuchowo, zmniejszona siła na początku
aktu kaszlowego, pokasływanie;
pacjent nie mówi eee i męczy się - objaw
miastenii;
Ocena mowy
Interpretacja wyników:
• dyzartia* - zaburzenie mowy o charakterze
artykulacji, chory rozumie mowę i nie brakuje
mu słów, samo wymawianie słów jest
zaburzone:
mowa skandowana, niewyraźna, nieregularny
rytm - stwardnienie rozsiane, zatrucia;
III. Badanie nerwów
czaszkowych
Objawy ze strony nerwów
czaszkowych są źródłem
informacji o umiejscowieniu zmian
chorobowych w obrębie
ośrodkowego układu nerwowego.
Badanie nerwów czaszkowych
Badanie obejmuje:
1.
Ocenę I nerwu czaszkowego węchowego
2.
Ocenę II nerwu wzrokowego,
3.
Ocenę grupy nerwów okoruchowych:
III – okoruchowy; nerw bloczkowy IV;
nerw odwodzący VI.
4.
Ocenę nerwu V trójdzielnego
5.
Ocenę nerwu VII twarzowego
6.
Ocenę nerwu VIII słuchowego
7.
Ocenę nerwów IX językowo-gardłowego,
X błędnego oraz XII podjęzykowego
8.
Ocenę nerwu XI dodatkowego
Badanie nerwów czaszkowych
Ocena I nerwu węchowego
Przeprowadzenie badania:
• ocena zdolności określenia przez pacjenta, przy zamkniętych
oczach, zapachów, np. owocu pomarańczy, wonnych
substancji (mięty, olejku różanego, olejku kamforowego).
Interpretacja wyników badania
1. Prawidłowość - pacjent rozpoznaje zapachy.
2. Zaburzenia:
• brak powonienia - obustronna utrata powonienia to
najczęściej wynik urazu czaszkowo-mózgowego, jednostronna
utrata węchu może być objawem guza mózgu podstawy płata
czołowego.
Utrata powonienia jest często powodem zmiany smaku, chory
skarży się na brak powonienia i smaku, niechętnie spożywa
posiłki, w większym stopniu narażony jest na zatrucia
pokarmowe, gdyż nie identyfikuje niebezpiecznych zapachów.
Badanie nerwów
czaszkowych
Ocena II nerwu wzrokowego
W badaniu oceniamy: ostrość wzroku, określamy pole widzenia oraz
dokonujemy badania dna oka.
Ocena ostrości wzroku
za pomocą tablic Snellena, z której chory czyta litery z odległości
5 m lub 30 cm (badanie ostrości wzroku z bliska).
Interpretacja badania
Prawidłowość - pacjent poprawnie wykonuje próby, czyta podany
tekst, czyta znaki z tablicy Snellena bez lub z korektą szkieł.
Zaburzenia:
• zmniejszenie ostrości wzroku, którego nie można zlikwidować za
pomocą szkieł korekcyjnych przemawia za chorobą nerwu
wzrokowego (zapalenie, niedokrwienie, ucisk na nerw wzrokowy);
• ślepota korowa - obustronne uszkodzenie kory potylicznej,
pacjent nie widzi.
Badanie nerwów
czaszkowych
Ocena II nerwu wzrokowego
Orientacyjne określenie pola widzenia
Pacjent patrzy wprost w oczy badającego; badający unosi ręce do
góry ponad poziom oczu w odległości około 0,5-1 m do boków od
pacjenta, prostuje jeden z palców lub porusza palcami, pacjent
powinien zobaczyć palec/palce badającego w górnej skroniowej
części kwadrantu, następnie przesuwając palcami od obwodu ku
środkowi pyta, czy chory widzi ruch palców na obwodzie.
Interpretacja badania
1. Prawidłowość - zachowane pole widzenia spójne z polem
badającego.
2. Zaburzenia:
• ubytek w polu, np. z powodu guza przysadki;
mroczek środkowy, ubytek pola widzenia, „dziura" w polu widzenia są
to charakterystyczne objawy w stwardnieniu rozsianym.
Badanie nerwów
czaszkowych
Ocena II nerwu wzrokowego
Badanie dna oka
Badanie wykonuje się za pomocą wziernika okulistycznego (oftalmoskopu).
Regulatorem ostrości dostosowuje się przyrząd do oka badającego i
badanego. Badanie należy prowadzić w ciemności, ustawić regulator
ostrości wziernika w pozycji O i poprosić pacjenta, by patrzył w określony
punkt. Badanie rozpoczyna się z odległości około 30 cm od oka, stopniowo
przybliżając wziernik do oka na odległość 1-2 cm.
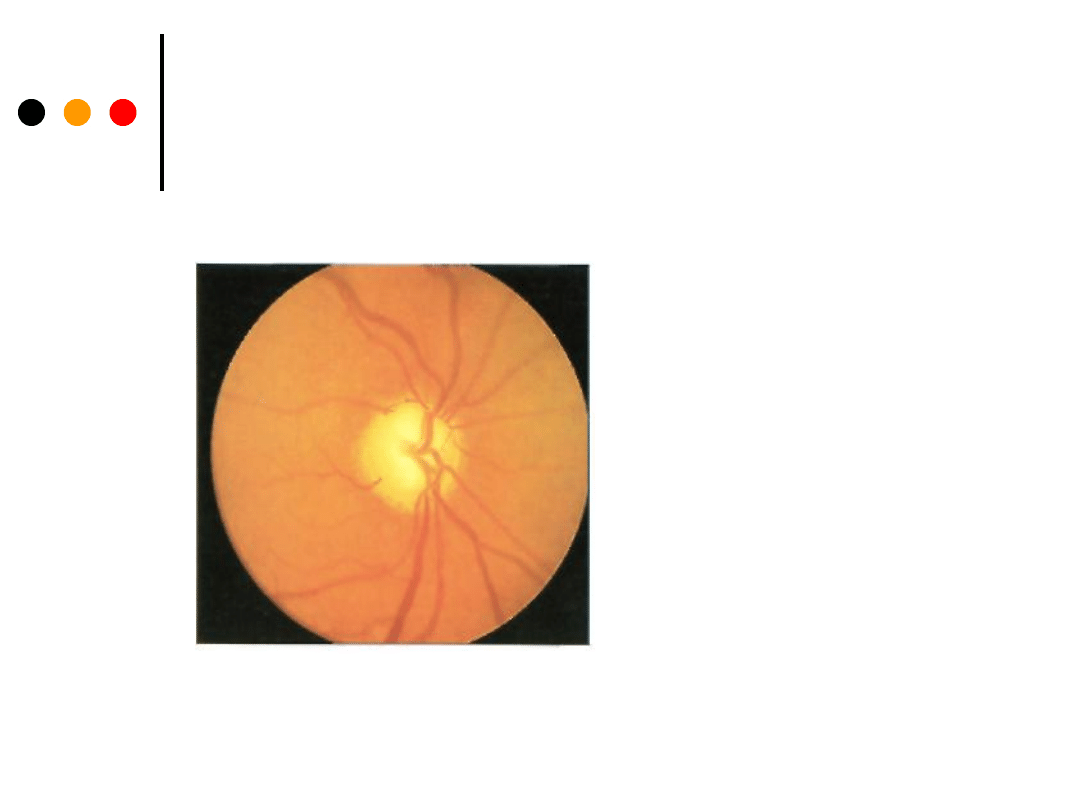
Interpretacja badania
l. Prawidłowe dno oka - jest bladoróżowe, można na nim zauważyć tarczę
nerwu wzrokowego, z której wychodzą naczynia.
Granice tarczy są wyraźne, tarcza jest płaska, z wyraźnym zagłębieniem w
środku.
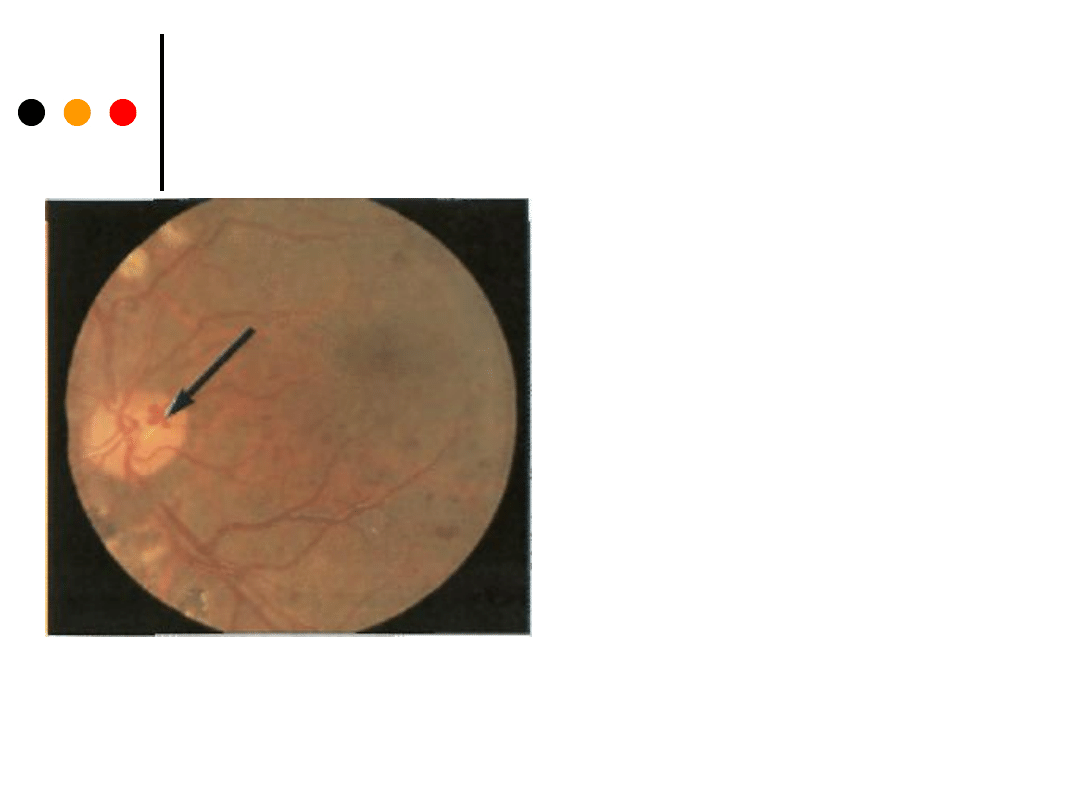
2. Zaburzenia:
• obrzęk tarczy nerwu wzrokowego (tarcza zastoinowa) - obrzęk nerwu,
uniesienie, zatarcie granic, rozszerzenie naczyń żylnych, wybroczyny -
występuje z powodu utrudnionego odpływu krwi żylnej z oka na skutek
wzmożonego ciśnienia śródczaszkowego lub w nadciśnieniu złośliwym;
• zanik nerwu wzrokowego - tarcza jest blada - jest spowodowany
stwardnieniem rozsianym, uciskiem na nerw wzrokowy.
Pierwotny zanik nerwu
wzrokowego
Dramatyczne zblednięcie
tarczy o wyraźnie
zarysowanych brzegach i
z utratą bezpośredniej
reakcji źrenicy na światło;
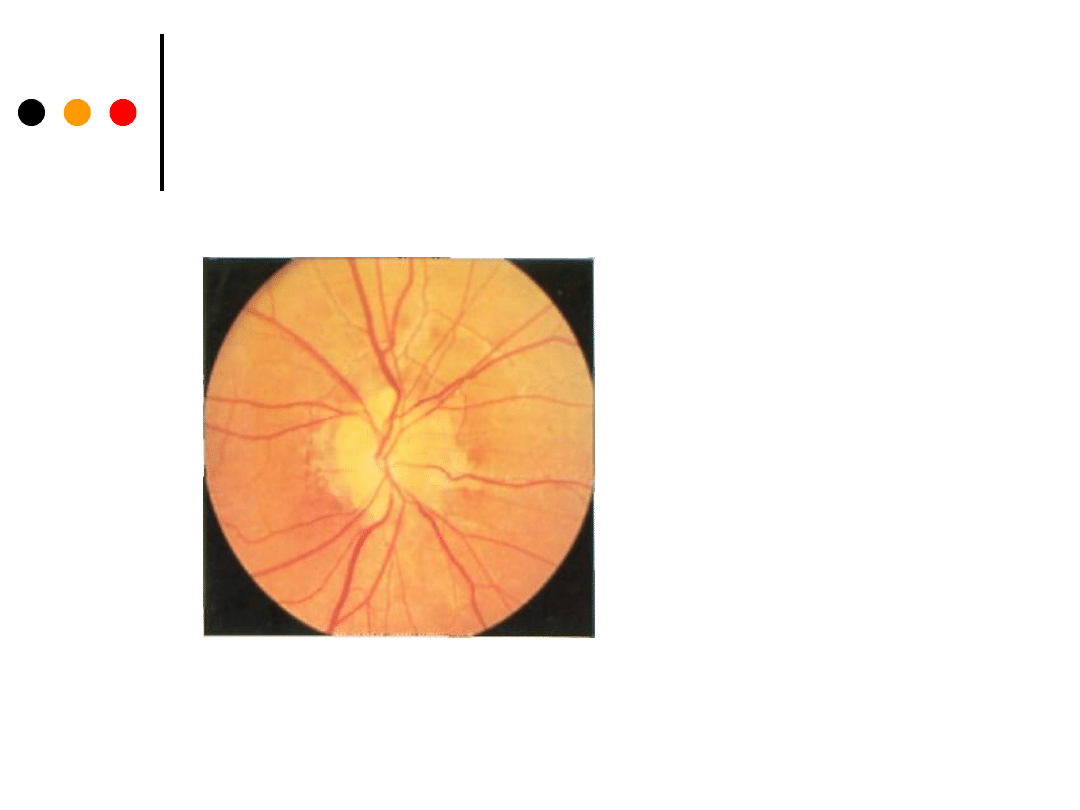
Druzy (ciałka hialinowe)
na tarczy nerwu
wzrokowego
Pogrążone w tkankach
ciatka hialinowe noszą
nazwę druz - naśladują
one obraz tarczy
zastoinowej).
Widoczne są
rozchodzące się
promieniście
rozszerzenia naczyń
siatkówki w postaci
czerwonych linii,
ciągnących się od
brzegu tarczy.
Retinopatia
cukrzycowa
Tworzenie się
nowych naczyń jako
reakcja na
niedokrwienie.
Badanie nerwów
czaszkowych
Ocenę grupy
nerwów okoruchowych
III – okoruchowy- odpowiada za większość
czynności ruchowych gałek ocznych, za
zdolność unoszenia powieki, prowadzi
przywspółczulne włókna do zwieracza źrenicy;
nerw bloczkowy IV zaopatruje mięsień skośny
górny, jego uszkodzenie powoduje niemożność
spojrzenia ku dołowi i dośrodkowo;
nerw odwodzący VI - przy jego uszkodzeniu
niemożliwe jest spojrzenie do boku.
Badanie nerwów
czaszkowych
Ocenę grupy
nerwów okoruchowych
Przeprowadzenie badania:
• oględziny oczu.
Oceniamy, czy szpary powiekowe są równe (szerokość szpar
powiekowych), asymetrię, opadnięcie powieki.
Sprawdzamy, czy nie ma przymusowego ustawienia
gałek ocznych, czy gałki oczne poruszają się we
wszystkich kierunkach.
W tym celu polecamy choremu śledzenie ruchu naszego
palca - w odległości ok. 50 cm, przy nieruchomym
ustawieniu głowy. Możemy stwierdzić ograniczenie ruchu
gałek ocznych, porażenie spojrzenia w bok, w górę lub w
dół;
• sprawdzenie obecności oczopląsu.
Badanie nerwów
czaszkowych
Ocenę grupy
nerwów okoruchowych
• badanie źrenicy:
- reakcja na światło,
- skrzyżowany objaw źreniczny
Badanie nerwów
czaszkowych
Ocenę grupy
nerwów okoruchowych
Interpretacja badania
1.
Prawidłowość - brak objawów
patologicznych:
•
źrenice równe;
•
okrągłe i reagujące na światło,
•
szpary powiekowe równe,
•
brak ograniczeń w ruchomości
gałek ocznych.
Badanie nerwów
czaszkowych
Ocena grupy
nerwów okoruchowych
2. Zaburzenia:
• nierówność źrenic - np. z powodu krwiaka podtwardówkowego
lub guza mózgu - stan zagrażający życiu chorego,
• jednostronne zwężenie źrenicy - objaw samoistny lub objąw
Hornera: zwężenie szpary powiekowej związane z lekkim
opadnięciem powieki, zwężenie źrenicy, nieznaczne
zapadnięcie gałki ocznej.
• opadnięcie powieki - w wyniku ucisku przez tętniak, guz,
wklinowania;
• oczopląs - występuje w stwardnieniu rozsianym, chorobach
naczyniowych mózgu, uszkodzeniu pnia mózgu i móżdżku.
Badanie nerwów
czaszkowych
Ocena nerwu V
trójdzielnego
Nerw trójdzielny posiada część czuciową i ruchową, które
kontrolują czucie na twarzy - unerwia czuciowe skórę czoła i
twarzy, rogówkę, spojówkę, błonę śluzową nosa, jamy ustnej i
nosowo-gardłowej, zęby, zatoki, ślinianki oraz zawiaduje
ruchami żuchwy.
Badanie polega na:
• ocenie czucia w obrębie twarzy - badamy przy
zamkniętych oczach, dotykając delikatnie różnych części
twarzy kawałkiem waty, papierkiem oraz probówką z ciepłą i
zimną wodą;
• ocenie odruchu rogówkowego - wywołujemy go przez
lekkie dotknięcie rogówki kawałkiem waty, w odpowiedzi
otrzymuje się przymknięcie powieki oka badanego;
• ocenie gałązki ruchowej - polecamy choremu, aby otworzył
usta oraz poruszał żuchwą do boków i do przodu. Zwracamy
uwagę, czy podczas otwierania ust żuchwa nie zbacza do
boku.
*
Badanie nerwów
czaszkowych
Ocena nerwu V
trójdzielnego
Interpretacja badania
Zaburzenia:
• jednostronne uszkodzenie albo osłabienie reakcji
czucia
• przy porażeniu żuchwa zbacza w stronę
porażoną,
• nerwoból nerwu V;
Przyczyny: nowotwory podstawy i pnia mózgu,
stwardnienie rozsiane, półpasiec.
*
Badanie nerwów czaszkowych
Ocena nerwu VII twarzowego
Nerw twarzowy: odpowiada za ruchowe unerwienie
mięśni mimicznych twarzy, odbieranie wrażeń
smakowych z przednich 2/3 powierzchni języka,
przywspółczulne unerwienie gruczołów łzowych.
Badanie:
oglądanie twarzy chorego będącej w fazie
spoczynku;
polecamy choremu, aby zmarszczył czoło lub
pochylił głowę i patrzył do góry, zmarszczył brwi,
zamknął silnie oczy, pokazał zęby, zagwizdał,
zaczął dmuchać.
Badanie nerwów
czaszkowych
Ocena nerwu VII twarzowego
Interpretacja badania
1. Prawidłowość - brak porażeń, symetria twarzy.
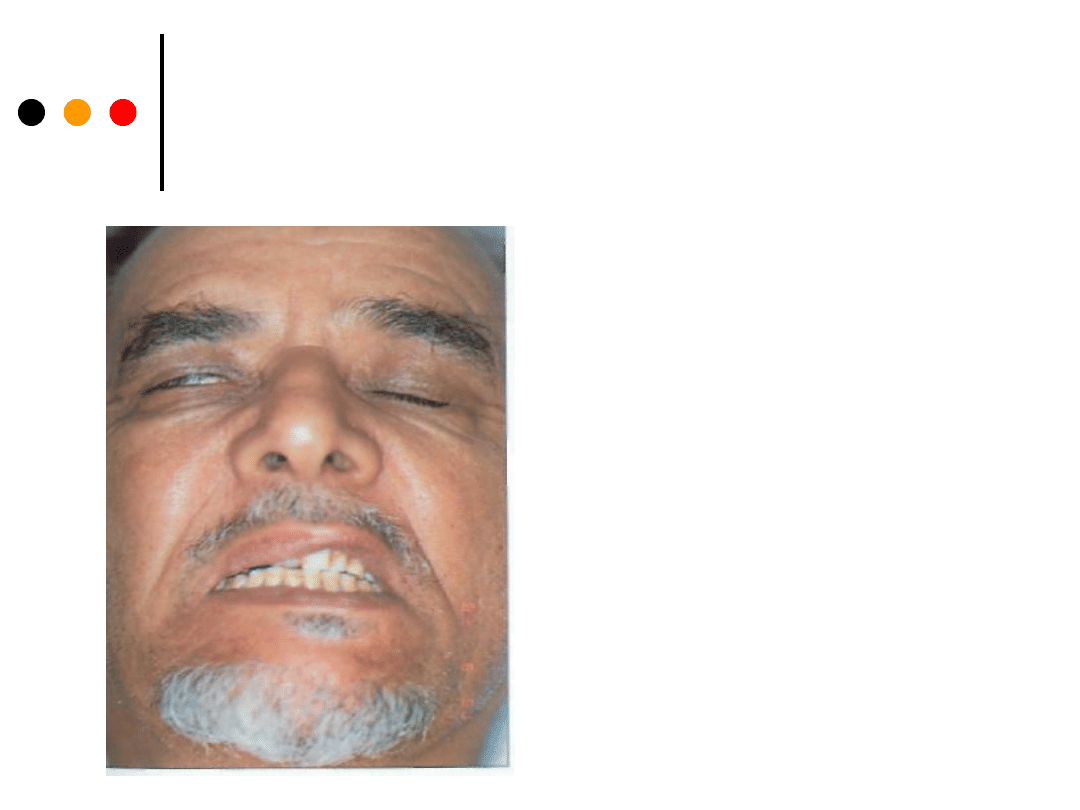
2. Zaburzenia:
• obwodowe porażenie nerwu VII –
po stronie niedowładu chory nie zamyka oka, nie marszczy
czoła, kąt ust ma opadnięty, fałd nosowo-gardłowy jest
wygładzony,
przy dmuchaniu policzek wydyma się, szpara powiekowa
jest szersza, odruch rogówkowy osłabiony lub zniesiony,
usta przeciągnięte w stronę zdrową,
występują współruchy w czasie zamykania oczu, tzw. objaw
Bella:
uniesienie gałki ocznej do góry i nieco na zewnątrz. Może
również wystąpić upośledzenie smaku w 2/3 przednich
języka oraz zmniejszenie wydzielania łez;
*
Porażenie nerwu twarzowego
„Proszę pokazać
zęby i zamknąć
oczy".
Powieki prawego
oka się nie
domykają, a gałka
oczna przemieszcza
się w górę i w bok.
Jest to objaw Bella.
Badanie nerwów
czaszkowych
Ocena nerwu VII twarzowego
• porażenie ośrodkowe nerwu VII -
asymetria twarzy podczas pokazywania
zębów, brak asymetrii podczas uśmiechu,
ruchy dowolne twarzy nie są zaburzone.
Przyczyny uszkodzenia nerwu:
- samoistne porażenie,
- zmiany naczyniowe,
- guz w obrębie kąta mostowo-móżdżkowego,
- uszkodzenie okolicy skroniowej, procesy
zapalne, demielinizacyjne
Badanie nerwów czaszkowych
Ocena nerwu VIII słuchowego
Nerw statyczno-słuchowy kontroluje słuch i równowagę.
Badanie obejmuje ocenę słuchu i równowagi:
w celu przybliżonego zbadania słuchu, osoba badająca mówi
szeptem z odległości około 6 m;
Próba Webera: drgający kamerton na środku głowy, gdy słyszy w
środku („w głowie”) = próba ujemna, dodatnia przy lateralizacji:
gdy słyszy w chorym uchu upośledzenie przewodzenia
dźwięków, gdy słyszy w zdrowym upośledzenie odbierania
dźwięków.
Próba Rinnego: drgający kamerton do wyr. sutkowatego
(przewodzenie kostne): gdy przestanie słyszeć przystawić do
ucha (przewodnictwo powietrzne): jak słyszy to próba (+), tj.
słuch prawidłowy lub upośledzenie odbierania dźwięków; gdy nie
słyszy – próba (-), tj. upośledzenie przewodzenia dźwięków.
badanie narządu równowagi obejmuje ocenę chodu.
Sprawdzamy, jak zachowuje się badany podczas stania i chodu,
czy chwieje się i zatacza podczas chodzenia i stania.
Badanie nerwów czaszkowych
Ocena nerwu VIII słuchowego
Interpretacja badania
1. Zaburzenia:
- w następstwie procesu zapalnego opon
mózgowo-rdzeniowych,
- guzów kąta mostowo-móżdżkowego,
- chorób demielinizacyjnych lub naczyniowych
mózgu.
Badanie nerwów czaszkowych
Ocena nerwów IX językowo-
gardłowego,
X błędnego oraz XII podjęzykowego
Nerwy te kontrolują połykanie, odruch wymiotny, artykulację i fonację,
smak w 1/3 tylnej języka oraz wydzielanie przez śliniankę przyuszną.
Przeprowadzenie badania:
• ocena jamy ustnej i języka. Oceniamy: czy nie ma przerostu
dziąseł; język - rozmiary, ruchy faliste, barwę; czy język nie zbacza w
jedną stronę; siłę mięśni języka, np. chory wypycha językiem
policzek, a badający, uciskając palcem na policzku, przeciwstawia się
temu ruchowi, wpychając język z powrotem; naprzemienne, szybkie
wysuwanie i chowanie języka;
• ocena gardła, czyli położenia języczka: czy znajduje się on
pośrodku, czy zbacza w jedną stronę (najlepiej jeśli chory podczas
oceny mówi „aaa"); sprawdzenie aktu połykania;
• ocena odruchu gardłowego - dotykając ściany gardła
reakcja obronna - występuje odruch wymiotny; obserwujemy
trudności w fonacji i artykulacji dźwięków -obecność chrypki,
trudności w mówieniu;
• ocena smaku.
Badanie nerwów czaszkowych
Ocena nerwów IX językowo-
gardłowego,
X błędnego oraz XII podjęzykowego
Interpretacja badania
l. Prawidłowość - brak dysfunkcji nerwów.
2. Zaburzenia:
• zmniejszenie rozmiarów języka i drgania pęczkowe. Pojawia się w
jamistości rdzenia, zapaleniu opon, guzach;
• zmniejszenie rozmiarów języka ze zmniejszeniem zakresu ruchów
językiem;
• brak reakcji języczka podczas badania odruchu gardłowego, zaburzenia
smaku w 1/3 tylnej języka;
• uszkodzenie nerwu IX, X, - kaszel po połknięciu płynu świadczy o
aspiracji pokarmu do dróg oddechowych, upośledzony odruch
obronny;
• uszkodzenie nerwu błędnego X - afonia lub dysfonia, zmiany w ułożeniu
strun głosowych, dysfagia, kurcze przełyku, serca lub odźwiernika,
porażenie podniebienia miękkiego i zniesienie odruchu gardłowego.
Uszkodzenia te obserwujemy po uszkodzeniu rdzenia przedłużonego, w
miastenii
.
Język i oczy „patrzą” w stronę chorą, języczek zbacza w zdrową
*Badanie nerwów
czaszkowych
Ocena nerwu XI dodatkowego
Nerw dodatkowy - nerw ten prowadzi włókna ruchowe
dwoma gałęziami wychodzącymi z otworu żyły szyjnej,
jedna z nich łączy się z nerwem X i zaopatruje
wewnętrzne mięśnie krtani, druga unerwia mięsień
mostowo-obojczykowo-sutkowy i czworoboczny.
Przeprowadzenie badania:
polecenie choremu, aby wykonał zwrot głowy w jedną, a
następnie w drugą stronę, przeciwstawiamy temu
ruchowi opór jednej ręki położonej na policzku chorego,
oceniamy ruch unoszenia barków.
Badanie nerwów
czaszkowych
Ocena nerwu XI dodatkowego
Interpretacja badania
1. Prawidłowość - brak zaników mięśni,
prawidłowy ruch unoszenia ramion.
2. Zaburzenia:
• porażenie nerwu XI - niedowład i zanik mięśnia
mostkowo-obojczykowo-sutkowego
.
IV. Badanie funkcji ruchu
Ruch to jedna z podstawowych funkcji człowieka. Czynności
ruchowe powstają w następstwie działania różnego rodzaju
bodźców, które poprzez harmonijną współpracę wielu
odcinków układu nerwowego odpowiadają za percepcję
ruchu.
Badanie układu ruchowego składa się z następujących
elementów:
• oglądania i oceny symetrii spontanicznych ruchów kończyn,
postawy;
• ruchów biernych i napięcia mięśni;
• ruchów czynnych, siły i zborności ruchów;
• badania odruchów;
• badania chodu.
Badanie funkcji ruchu
A. Ocenę symetrii postawy
Chory leży płasko na plecach na równym podłożu.
ustawienie kończyn,
drżenia kończyn,
symetrię kończyn - obserwujemy zaniki
mięśni i drżenia pęczkowe, tj. szybkie,
krótkotrwałe, nieregularne skurcze całych
pęczków włókien mięśniowych,
zmiany troficzne skóry i jej przydatków, tj.
zasinienia, nadmierne zrogowacenia,
obrzęki.
Badanie funkcji ruchu
B. Ocenę napięcia mięśni
bierne ruchy zginania i prostowania stawów
kończyn górnych i dolnych, oceniamy
istniejący opór.
Należy podać choremu dłoń jak do
powitania, przytrzymać przedramię,
wykonać ruch w pełnym zakresie w stawie
łokciowym; następnie pacjent zamyka oczy,
wyciąga ręce przed siebie, ustawiając
wnętrze dłoni do góry - obserwujemy wtedy
położenie kończyn górnych.
rotujemy kolano z boku na bok -
oceniamy kolejno okolicę stawu
biodrowego; prostowanie i zginanie
kończyn w stawie kolanowym przy
unieruchomionych stawach skokowym
i kolanowym; zginanie stopy ku
grzbietowi i podeszwie.
Badanie funkcji ruchu
Interpretacja badania
1. Prawidłowe napięcie - niewielki opór w całym zakresie ruchu,
pięta minimalnie unosi się.
2. Zaburzenia:
• obniżenie napięcia - jedna ręka nawraca i opada - niedowład po
tej stronie; obie ręce opadają - niedowład obustronny, brak
oporu podczas poruszania kończyną, pięta nie unosi się przy
szybkim uniesieniu kolana pacjenta, zwiotczenie mięśni -
choroba obwodowego neuronu ruchowego, miopatia;
wzmożenie napięcia mięśni, tzn. spastyczność - opór wzrasta
gwałtownie (chwyt) przy nagłym uniesieniu kolana pacjenta,
pięta również podnosi się; napięcie zwiększa się w całym
zakresie ruchu, tzw. sztywność „ołowiana"; napięcie regularnie
obniża się skokowo w całym zakresie ruchu, tzw. „objaw koła
zębatego";
sztywność „ołowiana" i „objaw koła zębatego" pojawiają się po
uszkodzeniu ośrodkowego neuronu ruchowego, w zespole
pozapiramidowym.
Badanie funkcji ruchu
C. Ocena zborności ruchów
Integracja ruchu i czucia, zapewniająca precyzję ruchów, odbywa
się w móżdżku. Upośledzenie zborności ruchów, takie jak
bezład, ataksja, wiąże się z upośledzeniem funkcji móżdżku lub
uszkodzeniem sznurów tylnych rdzenia kręgowego.
W badaniu bierze się pod uwagę następujące elementy składowe:
• obserwację wykonywania podstawowych czynności, np.
rozbierania się, chodzenia;
• wykonanie próby palec-nos - polecamy pacjentowi, aby trafił
palcem wskazującym w nasz palec, który znajduje się w
odległości wyciągniętej ręki i następnie dotknął swojego nosa;
• obserwację ruchów naprzemiennych, np. chory kładzie jedną
dłoń na grzbiecie drugiej, lub kładzie lewą dłoń na przemian
wnętrzem i grzbietem na grzbiecie prawej dłoni;
• obserwację, czy pacjent wykonuje następujące polecenie:
leżąc płasko na plecach, czy dotknie czubkiem pięty kolana
drugiej nogi; czy usiądzie bez pomocy;
• wykonanie próby Romberga - polecamy pacjentowi, by stanął ze
złożonymi stopami i wyciągniętymi kończynami górnymi. Próbę
przeprowadza się przy otwartych i zamkniętych oczach.
Określamy: czy chory stoi prosto, czy pada, kierunek padania.
Badanie funkcji ruchu
Interpretacja badania
1. Prawidłowa zborność - pacjent wykonuje ruchy
szybko i dokładnie, kończyny górne szybko
przyjmują właściwe położenie, porusza się
sprawnie, symetria ruchów.
2. Zaburzenia zborności ruchu:
• drżenie zamiarowe - ręka, zbliżając się do celu,
zaczyna drżeć;
• niezborność, bezład - objawia się
dezorganizacją ruchów rąk, wykonywaniem
większych zamachów, ruchy są niezgrabne,
nierytmiczne;
V. Badanie odruchów
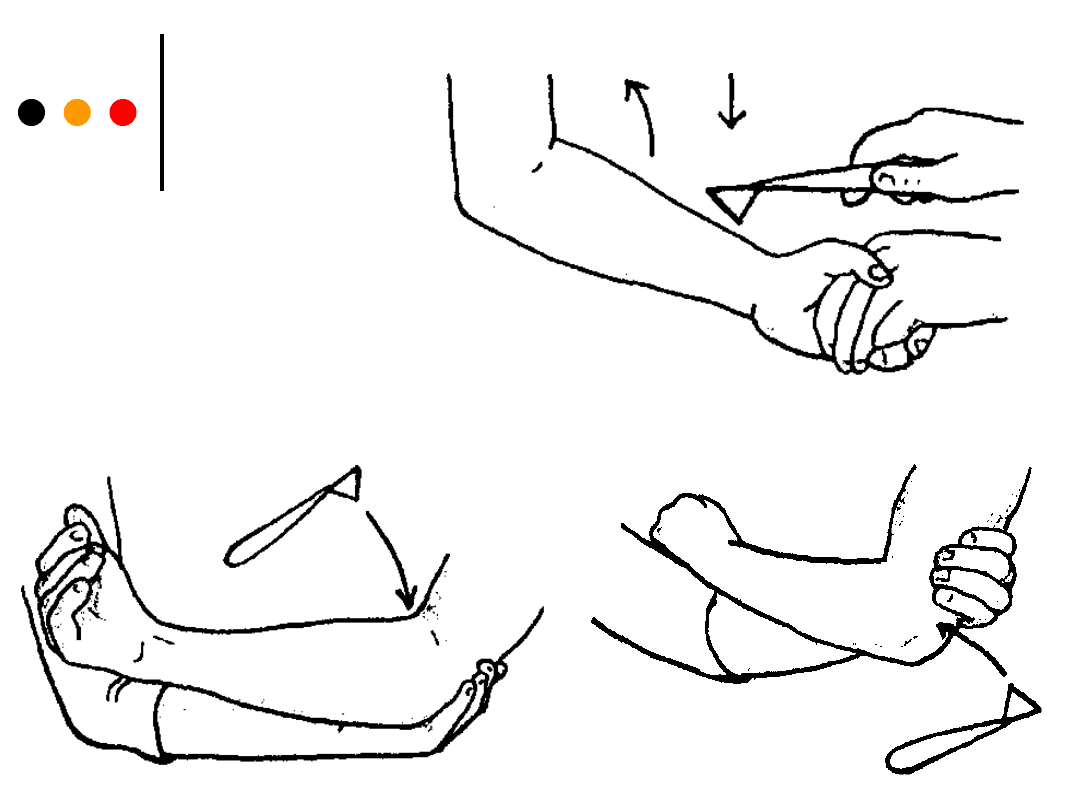
*
Badanie obejmuje:
• ocenę odruchu z mięśnia dwugłowego ramienia.
Pacjent kładzie ręce na brzuchu, badający przykłada
palec wskazujący do ścięgna mięśnia dwugłowego i
uderza młotkiem w palec, obserwując mięsień
dwugłowy (C5 C6).
Inny sposób - badający układa przedramię mięśnia
dwugłowego ramienia pacjenta na swojej kończynie,
uderza młotkiem w ścięgno mięśnia dwugłowego.
Badanie odruchów
ocenę odruchu z kości promieniowej.
Pacjent kładzie rękę na brzuchu zgiętą w
łokciu, natomiast badający kładzie palec na
guzowatości promieniowej i uderza w palec
młotkiem, obserwując mięsień ramienno-
promieniowy lub badający chwyta za dłoń
pacjenta, kończyna rozluźniona, i uderza
młotkiem w guzowatość kości promieniowej
(C5 C6).
Badanie odruchów
ocenę mięśnia trójgłowego ramienia.
Badający chwyta ramię pacjenta,
przedramię pacjenta oparte jest na
przedramieniu badającego, badający uderza
młotkiem w ścięgno mięśnia trójgłowego
ramienia, obserwuje reakcję mięśnia (C6).
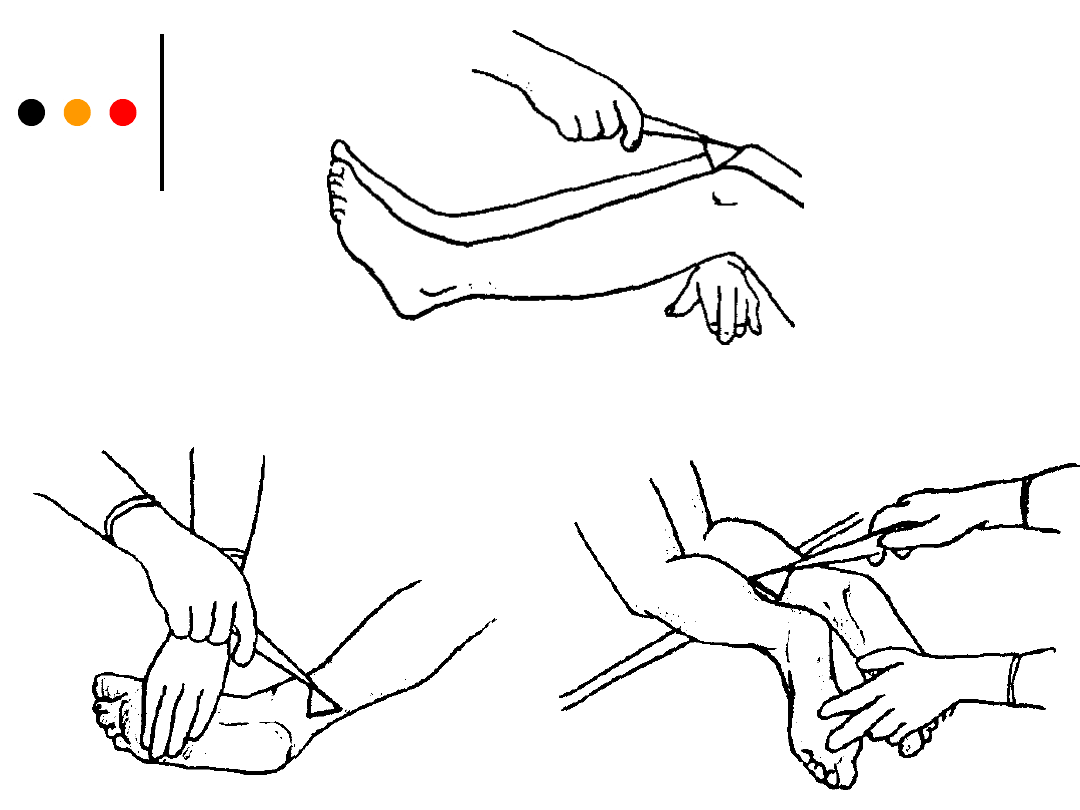
Badanie odruchów
ocenę odruchów kolanowych
Badający podkłada dłoń pod kolano pacjenta
(kończyna dolna powinna być zgięta w stawie
kolanowym pod kątem prostym), następnie uderza
młotkiem w punkt pod rzepką, obserwuje mięsień
czworogłowy.
ośrodek odruchu kolanowego znajduje się na
poziomie L2-L4.
Badanie odruchów
ocenę odruchów ze ścięgna Achillesa.
Pacjent klęka na łóżku lub krześle, tak by stopa
luźno zwisała poza brzeg. Rękami opiera się o
brzeg krzesła lub łóżka, badający uderza
bezpośrednio w ścięgno piętowe.
Ośrodek odruchów skokowych znajduje się na
poziomie S1-S2.
Badanie odruchów
ocenę odruchów brzusznych.
Drażnimy symetrycznie skórę brzucha wzdłuż
łuku żebrowego, na wysokości pępka oraz wzdłuż
więzadła pachwinowego, tępym lub ostrym
przedmiotem, np. tępą igłą lub zapałką, w
kierunku od zewnątrz ku wewnątrz - powinien
wystąpić skurcz mięśni po tej samej stronie.
Podczas badania polecamy choremu głębokie
oddychanie.
Zniesienie odruchu przemawia za uszkodzeniem
drogi korowo-rdzeniowej, rdzenia ponad
poziomem odruchu lub uszkodzeniem nerwu
obwodowego (T8-12).
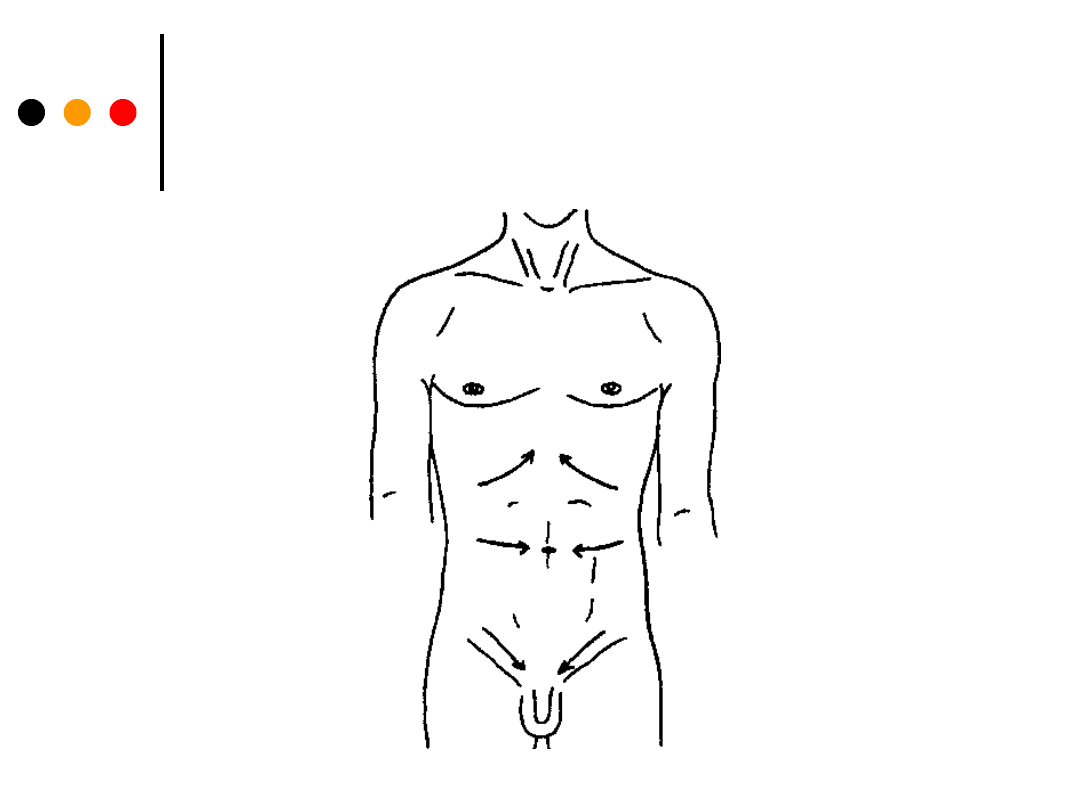
ocena odruchów brzusznych
Badanie odruchów
Badanie odruchów
patologicznych
Do najważniejszych odruchów patologicznych
zaliczamy odruch Babińskiego, Oppenheima i
Rossolimo.
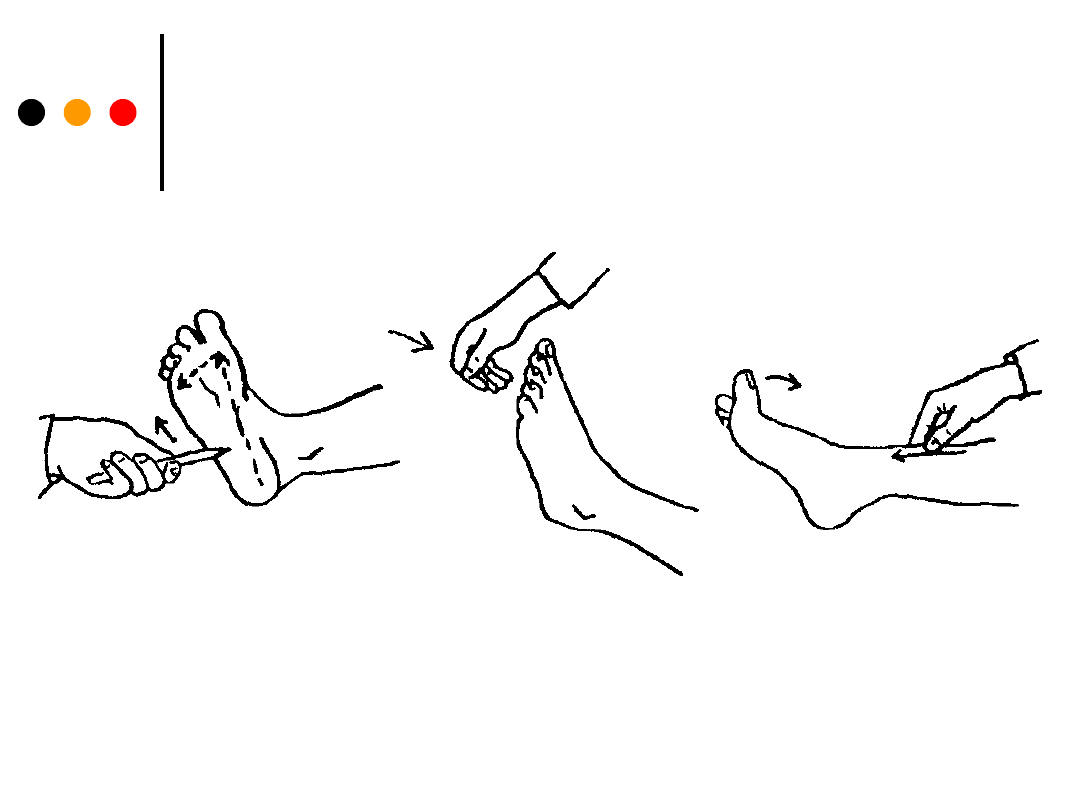
Przeprowadzenie badania odruchu podeszwowego
(Babińskiego):
• badający ostrym przedmiotem, np. końcem
zapałki, szpilką, przesuwa po bocznej krawędzi
podeszwy wzdłuż linii brzegowej - od pięty do
okolicy nasady palców i w poprzek poduszki stopy,
obserwuje paluch i stopę.
Badanie odruchów
Badanie odruchów
patologicznych
Odruch Rossolimo wywołujemy, uderzając szybko i
dość silnie opuszkami palców lub młotkiem
neurologicznym w opuszki palców, obserwujemy
zgięcie palców stopy.
Odruch Oppenheima - badający przesuwa kciuk i
palec wskazujący wzdłuż przyśrodkowej powierzchni
kości piszczelowej; dodatni odruch to odgięcie
palucha.
Obecność odruchów patologicznych Babińskiego,
Rossolimo i/lub Oppenheima świadczy o ograniczonym
uszkodzeniu neuronu ruchowego ośrodkowego.
Badanie odruchów podeszwowych
A. Babińskiego B. Rossolimo C.
Oppenheima
* Badanie chodu
Zaburzenia chodu:
• chód hemiparetyczny, nazywany koszącym, występuje w
niedowładzie spastycznym połowiczym, pochodzenia mózgowego,
np. po udarze mózgu - kończyna górna zgięta w stawie
łokciowym, przywiedziona w ramiennym, kończyna dolna
wyprostowana, co jest powodem, że chory podczas chodzenia, nie
odrywając niedowładnej stopy (niedowład najsilniej wyrażony jest
w stopie), zakreśla nią półkole, wykonując ruch koszący;
chodzenie umożliwiają głównie ruchy w stawie biodrowym.
• chód brodzący przy porażeniu nerwu strzałkowego. Chory wysoko
unosi kończyny dolne i stara się nie zaczepiać o przeszkody, stopa
opada. To zaburzenie chodu najczęściej obserwowane jest w
zapaleniach wielonerwowych oraz w dyskopatii;
• chód małymi kroczkami, tzw. parkinsonowski - postawa
pochylona do przodu, brak fizjologicznych współruchów kończyn,
czyli balansowania kończyn górnych, chory stawia drobne kroczki,
czasami przed rozpoczęciem chodu musi wykonać krok do tyłu.
Jest to chód typowy dla choroby Parkinsona i zespołów
parkinsonowskich;
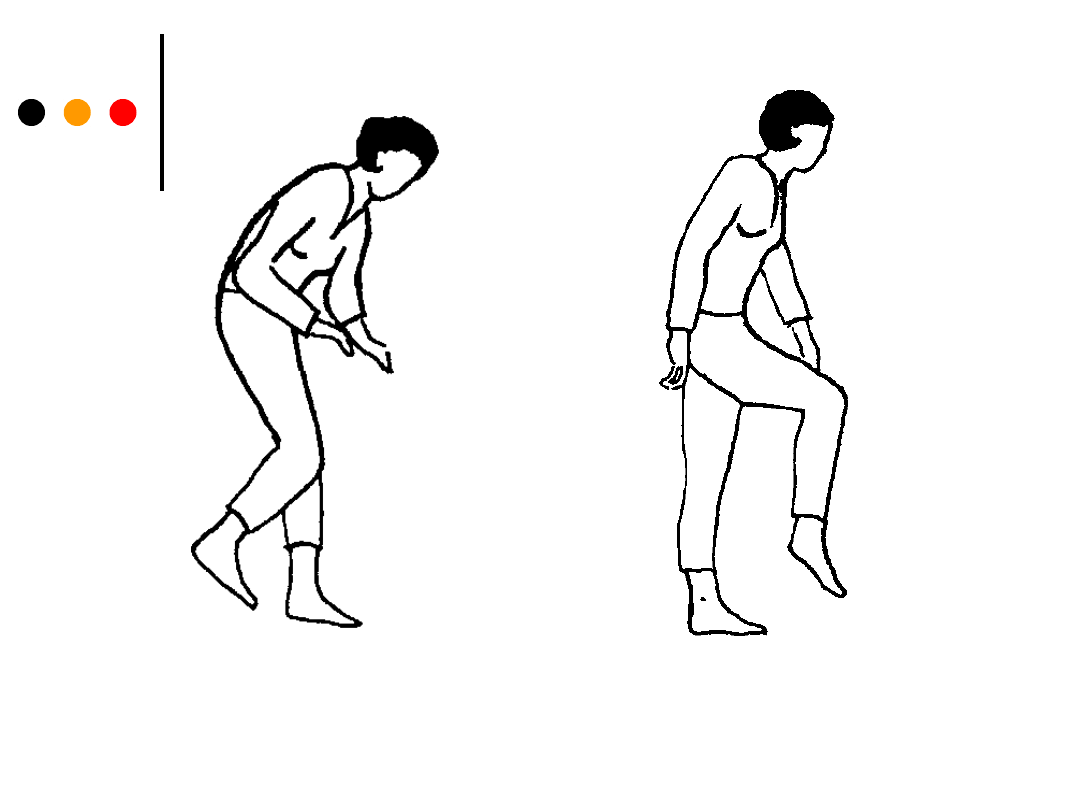
Chód małymi kroczkami Chód brodzący
Badanie chodu
chód móżdżkowy - przypomina chód
marynarski, jest podobny do chodu człowieka
pijanego, w celu utrzymania równowagi chory
szeroko rozstawia kończyny, tzw. chód na
szerokiej podstawie, brak prawidłowej
koordynacji ruchów kończyn dolnych i tułowia.
Ten rodzaj chodu stwierdza się w chorobach
przebiegających z uszkodzeniem móżdżku
pochodzenia uciskowego (guzy), naczyniowego,
demielinizacyjnego (w stwardnieniu rozsianym).
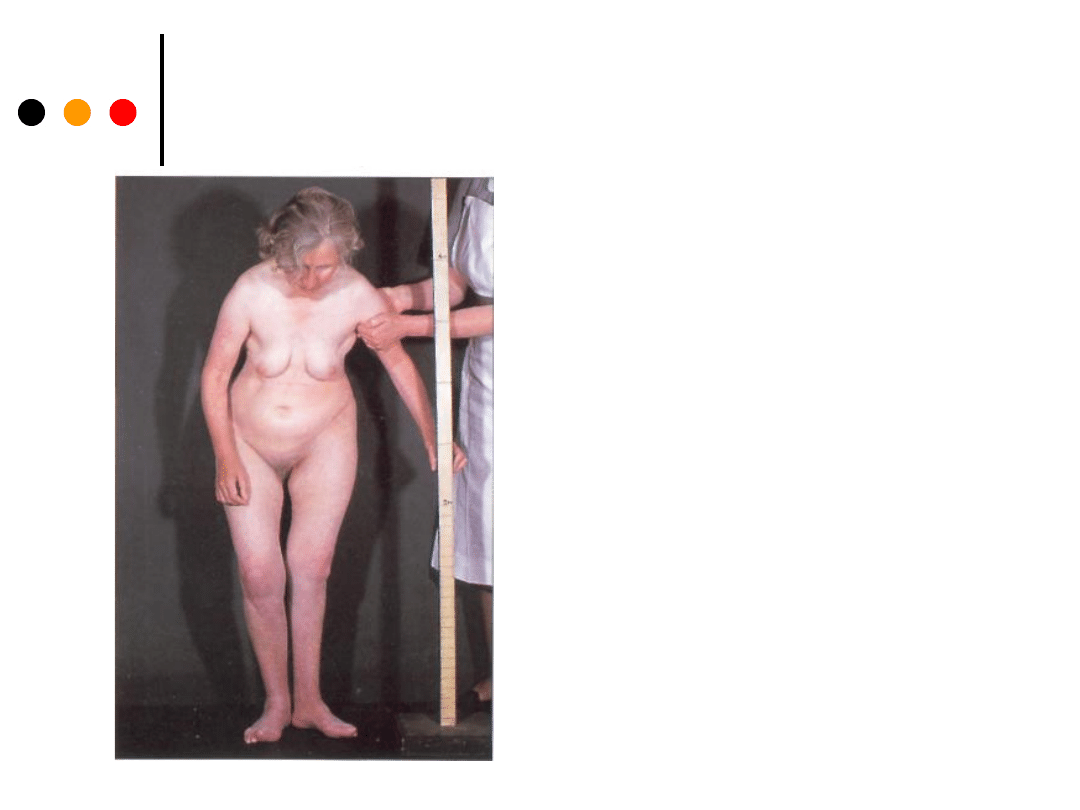
Choroba Parkinsona (postawa
ciała)
Skąpość ruchów i ograniczony
ich zasięg przejawiają się w
szuraniu nogami podczas
chodu
głowa jest przy tym zgięta ku
przodowi,
tułów nachylony i sztywny,
ramiona przywiedzione i
pozbawione spontanicznych
wychyleń, normalnie
towarzyszących chodowi.
Po wejściu do gabinetu
pacjentka przyspiesza kroku,
niemal aż do biegu (co w
piśmiennictwie
anglojęzycznym nosi nazwę
festinant gait, od łacińskiego
festinare przyspieszać);
przymierzając się do zajęcia
miejsca, wykonuje skręt całym
tułowiem.

Choroba Parkinsona (twarz
mężczyzny z objawem
„niewidocznej poduszki")
Główne cechy choroby
Parkinsona to drżenia,
sztywność i akineza.
Unieruchomienie mięśni
twarzy nadaje jej wyraz
płaski i pozbawiony emocji.
Z ust pacjenta wypływa
ślina, której połknięcie
przysparza mu trudności.
Głowa jest pochylona ku
przodowi, jak gdyby była
podparta poduszką,
wskutek czego próba
spojrzenia w obiektyw
wymaga skierowania
wzroku ku górze.

Choroba Parkinsona (twarz
nieruchoma)
Pozbawiona wyrazu twarz nie
oddaje wewnętrznych przeżyć
pacjentki.
Szyja jest zgięta i uwydatniają
się napięte mięśnie mostkowo-
sutkowe.
Twarz jest spocona i pokryta
tłustą warstwą, pacjentka z
rzadka mruga, a jej wygląd
sugeruje zaskoczenie.
Obustronne porażenie mięśni
mimicznych, często
przechodzące w rodzaj
uśmiechu, jest typowe dla
choroby Parkinsona (drżączka
poraźna, paralysis agitans).
VI. Badanie czucia
Badanie obejmuje następujące elementy składowe:
A. Ocenę czucia powierzchniowego
W ocenie czucia powierzchniowego bada się rozkład
poszczególnych dermatomów na twarzy, kończynach,
tułowiu. Badanie prowadzimy w ogrzanym pomieszczeniu.
Badania nie możemy przeprowadzić u chorych zamroczonych
oraz zmęczonych, ponieważ wynik może być
nieprecyzyjny. Prosimy chorego o zamknięcie oczu.
Rozpoczynamy od badania czucia dotyku i bólu - w tym
celu dotykamy różnych symetrycznych okolic palcami,
szpilką lub patyczkiem. Prosimy pacjenta o określenie, czy
odczuwa bodziec oraz jaki jest jego charakter - tępy czy
ostry (pacjent określa: „dotyk tępy" „ostry" lub ból - jeśli
stosujemy ukłucie). Możemy również prosić o liczenie
dotknięć lub ukłuć. Następnie prowadzimy ocenę
różnicowania bodźca przez naprzemienny dotyk
palcami i szpilką.
Badanie czucia
Oceniamy czucie temperatury, w tym celu dotykamy
w różnych punktach skórę pacjenta probówkami z
ciepłą i zimną wodą, prosimy o określenie bodźca.
Następnie oceniamy dermoleksję, czyli umiejętność
odczytywania przez pacjenta cyfr lub innych znaków
napisanych palcem na skórze (stereognozja-
rozpoznanie przedmiotu, rozpoznawanie liczb
napisanych na dłoni, rozróżnianie dwóch punktów,
lokalizacja miejsca dotyku, wygaszanie).
Interpretacja wyników
1. Wynik prawidłowy - brak zaburzeń czucia, poprawne
różnicowanie bodźców.
2. Upośledzenie czucia w obszarze unerwienia świadczy
o uszkodzeniu dróg czuciowych.
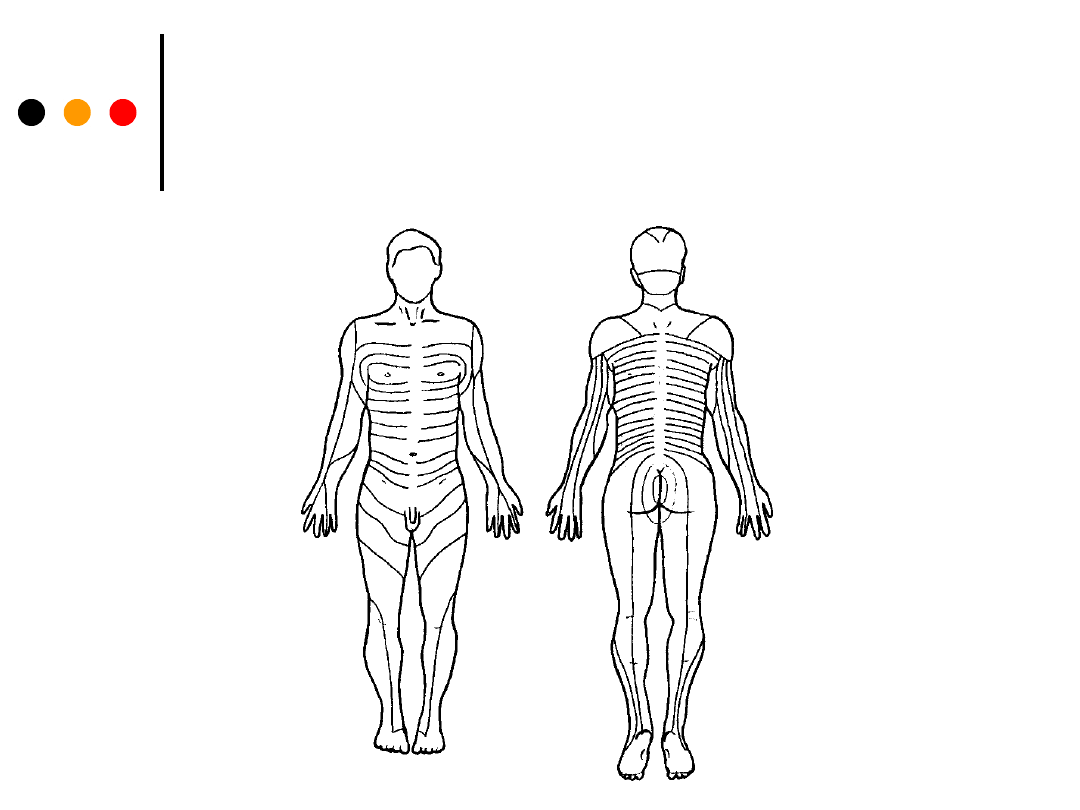
Dermatomy czucia powierzchniowego
skóry
(
dermatomy - obszar skóry unerwiany przez jeden
korzeń nerwowy tylny)
B. Ocenę czucia głębokiego
Czucie głębokie bada się przy zamkniętych oczach.
Sprawdzamy, czy chory odróżnia bierne ułożenie swoich
palców, np. badający porusza paluchem stopy w górę i w
dół, stopniowo zmniejszając zakres ruchu lub wykonuje
ruchy dosiebne i odsiebne w stawie międzypaliczkowym,
międzypalcowym.
Jeżeli pacjent nie potrafi określić ruchów i ułożenia kciuka,
badamy stawy bardziej ksobne i określamy zakres
zaburzeń. Możemy również polecić choremu, aby
naśladował drugą kończyną ruchy bierne, które wykonuje
badający, np. badający wykonuje ruch bierny prawym
kciukiem, poleca choremu aby naśladował ten ruch
kciukiem lewym.
Zaburzenia czucia głębokiego spotykamy najczęściej w
zapaleniach wielonerwowych, w zwyrodnieniu
tylnosznurowym i w wiądzie rdzenia.
*
C. Ocena bolesności uciskowej pni nerwowych
oraz objawów rozciągowych (objaw Lasegue'a -
charakterystyczny dla rwy kulszowej)
Przeprowadzenie badania na obecność reakcji na
rozciąganie, tzw. objawu Lasegue'a:
• pacjent leży płasko, polecamy, aby uniósł
wyprostowaną kończynę dolną do góry lub
unosimy kończynę pacjenta, podtrzymując
piętę. Oceniamy, na ile badany możne unieść
kończynę dolną, nie odczuwając bólu, pod jakim
kątem unosi kończynę oraz czy nie ma różnicy
między jedną a drugą kończyną.
Interpretacja wyników
Wynik prawidłowy - kąt uniesienia kończyny dolnej
powyżej 90° nie sprawia bólu.
Ucisk na korzeń nerwu - dodatni objaw Lasegue'a,
ograniczenie ruchu, bardzo silny ból.
Badanie objawów oponowych
Wyrazem podrażnienia opon są objawy oponowe:
ból głowy, któremu towarzyszą nudności i
wymioty, sztywność karku, objaw Kerniga, objaw
Brudzińskiego, przeczulica skóry, światłowstręt,
nadwrażliwość na bodźce słuchowe.
Przyczyną podrażnienia opon są najczęściej stany
zapalne opon oraz krwotok podpajęczynówkowy.
Badanie polega na oglądaniu ułożenia pacjenta
oraz ocenie napięcia mięśni karku i kończyn.
Podczas badania pacjent powinien leżeć płasko na
plecach. Badający kładzie dłonie na głowie
pacjenta i wykonuje delikatne ruchy na boki -
określa, czy nie stwierdza się oporu. Następnie
unosi głowę chorego i określa napięcie mięśni
karku, obserwuje również, czy nie występuje
zgięcie nóg w stawach biodrowym i kolanowym.
*
Badanie objawów
oponowych
Objaw Brudzińskiego - polega na
zgięciu kończyn dolnych w stawach
kolanowym i biodrowym podczas
silnego zgięcia głowy ku przodowi.
Objaw Kerniga - pacjent leży płasko,
zgiętą w stawie kolanowym kończynę
dolną badający zgina w stawie
biodrowym, następnie powoli prostuje
kończynę w stawie kolanowym.
Objaw Kerniga jest dodatni, jeżeli
podczas prostowana kończyny
występuje opór oraz ból.
Badanie objawów
oponowych
Interpretacja wyników
1. Wynik prawidłowy - brak objawów oponowych, kark
swobodnie porusza się w obu płaszczyznach, przy zgięciu
podbródek bez trudności dotyka klatki piersiowej, kolano
prostuje się bez trudności.
2. Zaburzenia:
• dodatnie objawy oponowe: kark sztywny podczas ruchu,
głowa nie dochodzi do mostka, przy próbie zgięcia głowy
ku przodowi napotyka się opór, zwykle wywołuje to ból.
Przy silnym porażeniu opon głowa stale jest odgięta ku
tyłowi, często obserwuje się również wygięcie tułowia ku
tyłowi, opór podczas prostowania kolana (objaw Kerniga i
dodatni objaw Brudzińskiego).
Objawy oponowe występują przy podrażnieniu opon z
powodu procesu zapalnego opon mózgowo-rdzeniowych,
krwawienia podpajęczynówkowego, wgłębienia
migdałków móżdżku do otworu potylicznego wielkiego.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
Wyszukiwarka
Podobne podstrony:
Badanie ukladu nerwowego id 781 Nieznany
Badanie układu nerwowego gr 5
Badanie ukladu pokarmowego nowa wersja
BADANIE UKŁADU NERWOWEGO
Badanie układu nerwowego(1)
Badanie ukladu nerwowego
BADANIE WŁAŚCIWOŚCI UKŁADU NERWOWEGO, dietetyka umed, fizjologia
15 Badanie układu ruchu i nerwowego
Badanie układu ruchu i nerwowego
Badania scyntygraficzne ośrodkowego układu nerwowego
Badanie fizykalne układu nerwowego
Metody badania struktury i czynności układu nerwowego, psychologia uś, rok I
badanie przedmiotowe układu nerwowego i ocena neurologiczna
BADANIE WŁAŚCIWOŚCI UKŁADU NERWOWEGO, dietetyka umed, fizjologia
15 Badanie układu ruchu i nerwowego
Choroby układu nerwowego ppt
opieka nad dawcą pełna wersja
więcej podobnych podstron