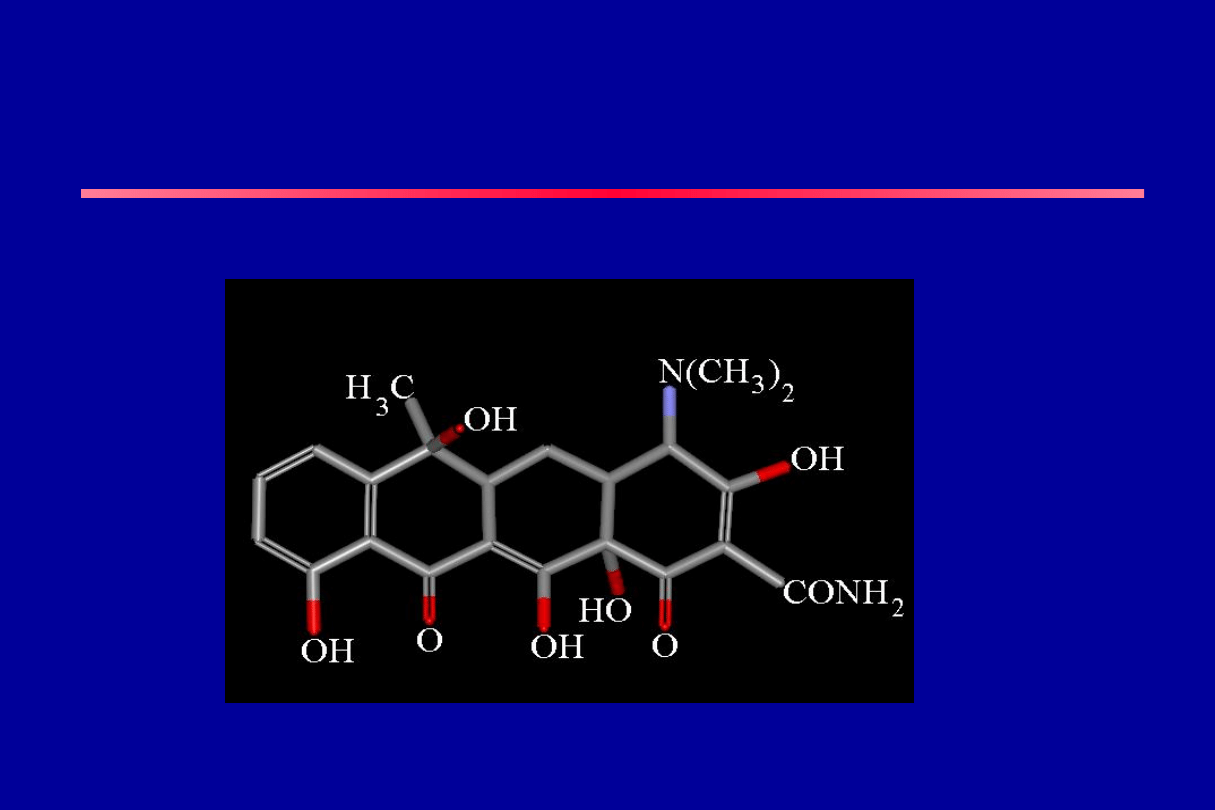
TETRACYKLINY
TETRACYKLINY

Naturalne tetracykiny
Naturalne tetracykiny
1. Tetracyklina
2. Chlortetracyklina
3. Oksytetracyklina
4. Demeklocyklina

Półsyntetyczne:
Półsyntetyczne:
Doksycyklina
Minocyklina
Meklocyklina
Lymecyklina
Metacyklina
Rolitetracyklina
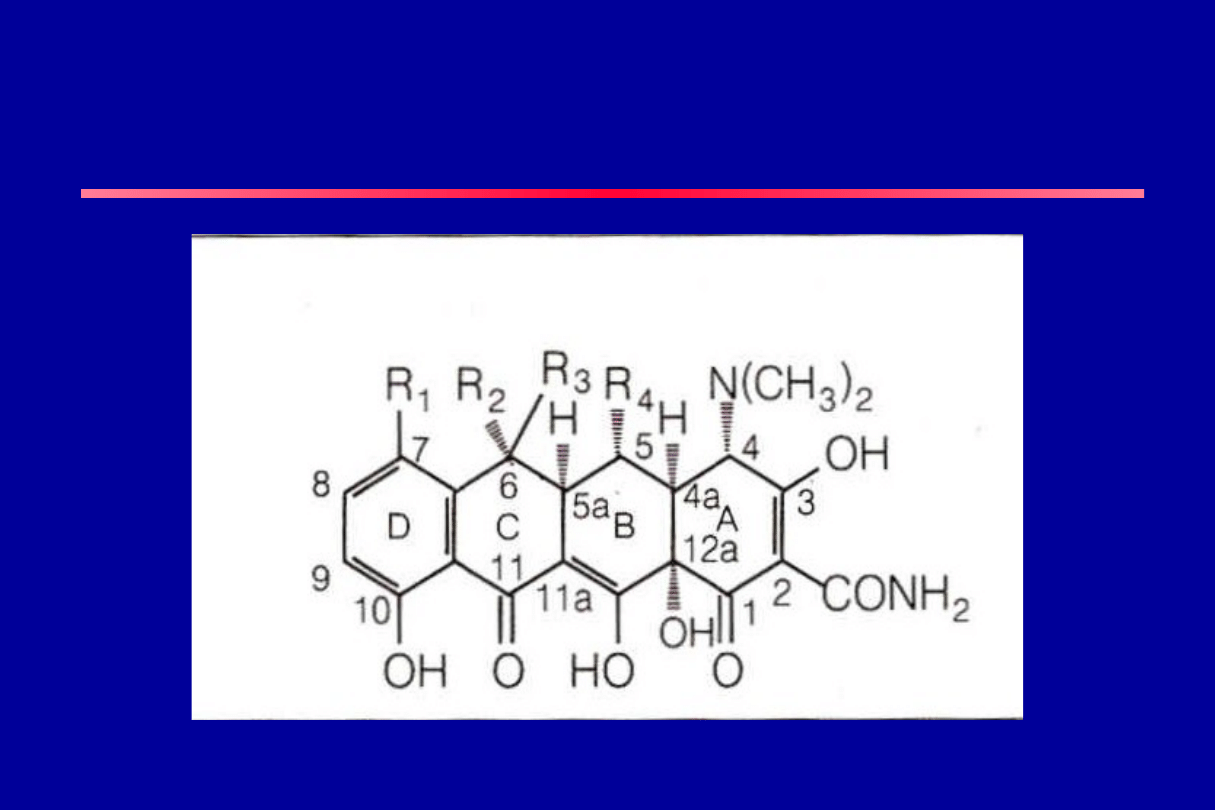

R5 R4 R3 R2 R1.
Chlortetracyklina H H OH CH3 Cl
Oksytetracyklina H OH OH CH3 H
Tetracyklina H H OH CH3 H
Demetylchlortetracyklina H H OR H CI
Rolitetracyklina + H OH CH3 H
Metacyklina H OH CH2 H
Doksycyklina H OH H CH3 H
Minocyklina H H H N(CH3)2

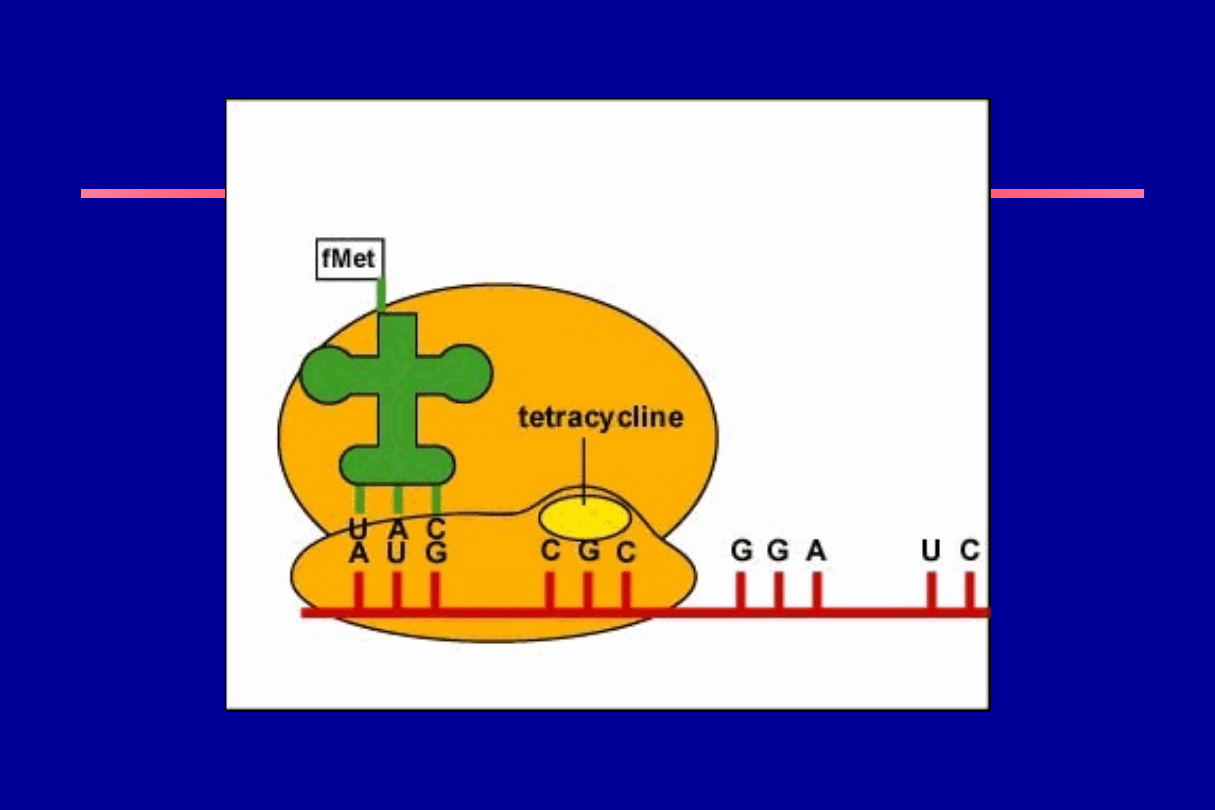
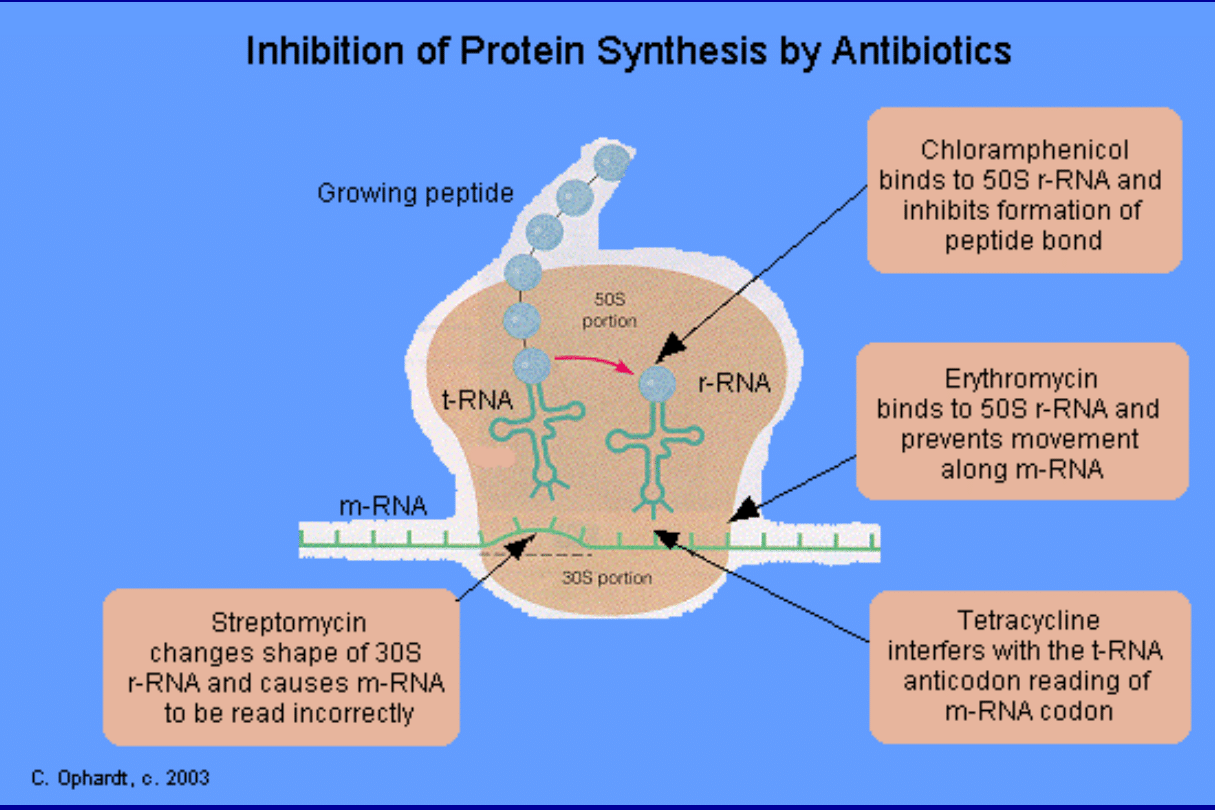
Mechanizm działania
Mechanizm działania
• Czynny transport do komórki bakteryjnej
• Łączą się z podjednostką 30S rybosomu
• Nie dopuszczają do łączenia się aminoacylo-
tRNA z miejscem akceptorowym typu i
(inicjacja) i e (elongacja)
• Bakteriostatycznie
• Nie działają selektywnie na komórki
bakteryjne

Oporność
Oporność
• Transportowa – czynny układ transportu
wypompowujący lek z komórki za pomocą
specyficznego białka w błonie cytoplazmatycznej
– U Gram- jest ograniczony transport antybiotyków przez
kanały porynowe w błonie zewnętrznej.
• Receptorowa – białka chroniące rybosom przed
przyłączeniem.
• Enzymatyczna
• Oporność Gram+ przekazywana za pomocą
plazmidów i transpozonów

Aktywność przeciwbakteryjna
Aktywność przeciwbakteryjna
• Paciorkowce, gronkowce i Gram+ laseczki
• Spośród Gram- wrażliwe są E. Coli,
Enterobacter, Klebsiella, Salmonella,
Shigella, Yersinia., H. Influenzae, G
vaginalis, P. aeruginosa
• Legionella, Mycoplasma, Chlamydia,
• Krętki
• Toxoplasma, Leptospira, zarodźce malarii

Działanie przeciwzapalne
Działanie przeciwzapalne
• W dawkach subterapeutycznych
– Hamowanie wytwarzania czynnika
chemotaktycznego neutrofilów (NCF)
przez Propionibacterium acnes
• Zmniejszenie aktywności RZS przy
terapii powyżej 3 miesięcy

Farmakokinetyka
Farmakokinetyka
• Doksycyklina i minocyklina są
najbardziej lipofilne, lepiej wchłaniane z
przewodu pokarmowego i uzyskują
wyższe stężenia w tkankach. Mają
większą aktywność przeciwbakteryjną
• Wydalane z moczem (oksytetracyklina,
tetracyklina, demeklocyklina) i żółcią
(doksycyklina, minocyklina).

Farmakokinetyka c.d.
Farmakokinetyka c.d.
-Absorpcja: ~50% do 80%.
-Wiązanie z białkami : 41% do 50%
-Metabolizm: Wątroba.
-Okres półtrwania: 10-17 godzin
-maksymalne stężenie w osoczu: 3-6 godzin
-Wydalanie: głównie z moczem

• Upośledzenie wchłaniania: mleko, leki
neutralizujące, preparaty żelaza oraz
prawdopodobnie związki wapnia,
magnez, glin
• Przyjmować kilka godzin wcześniej lub
później
• Wchłanianie doksycykliny i minocykliny w
mniejszym stopniu zaburzone przez dwu-
i trójwartościowe kationy, jednak należy
unikać ich przyjmowania w ciągu 1-2
godzin od zażycia któregoś z tych
antybiotyków.

Interakcje
Interakcje
• Leki przeciwpadaczkowe (np. barbiturany,
karbamazepina i fenytoina) nasilają metabolizm
tetracyklin w mikrosomach hepatocytów
• Cholestyramina i kolestipol mogą je wiązać i
hamować jego wchłanianie z przewodu
pokarmowego
• zmniejszają skuteczność doustnych środków
antykoncepcyjnych
• nasilają działanie doustnych antykoagulantów
(kontrola czasu protrombinowego)

Działania niepożądane
Działania niepożądane
• nudności, wymioty, zgaga, bóle
brzucha, biegunka
• rzekomobłoniaste zapalenie jelit
• owrzodzenia i zapalenia
przełyku
• drożdżyca jamy ustnej, okolic
odbytu i sromu
• uszkodzenie wątroby
• hamują syntezę białka – wzrost
procesów katabolicznych
• Przemijająca krótkowzroczność
• Blok nerwowo-mięśniowy w
miastenii
• uszkodzenie nerek (z
wyjątkiem doksycykliny)
• uszkodzenie zawiązków zębów
• zahamowanie wzrostu u
niemowląt
• nadwrażliwość na światło
• leukocytoza, plamica
trombocytopeniczna
• wzrost ciśnienia
śródczaszkowego
• minocyklina wywołuje objawy
błędnikowe
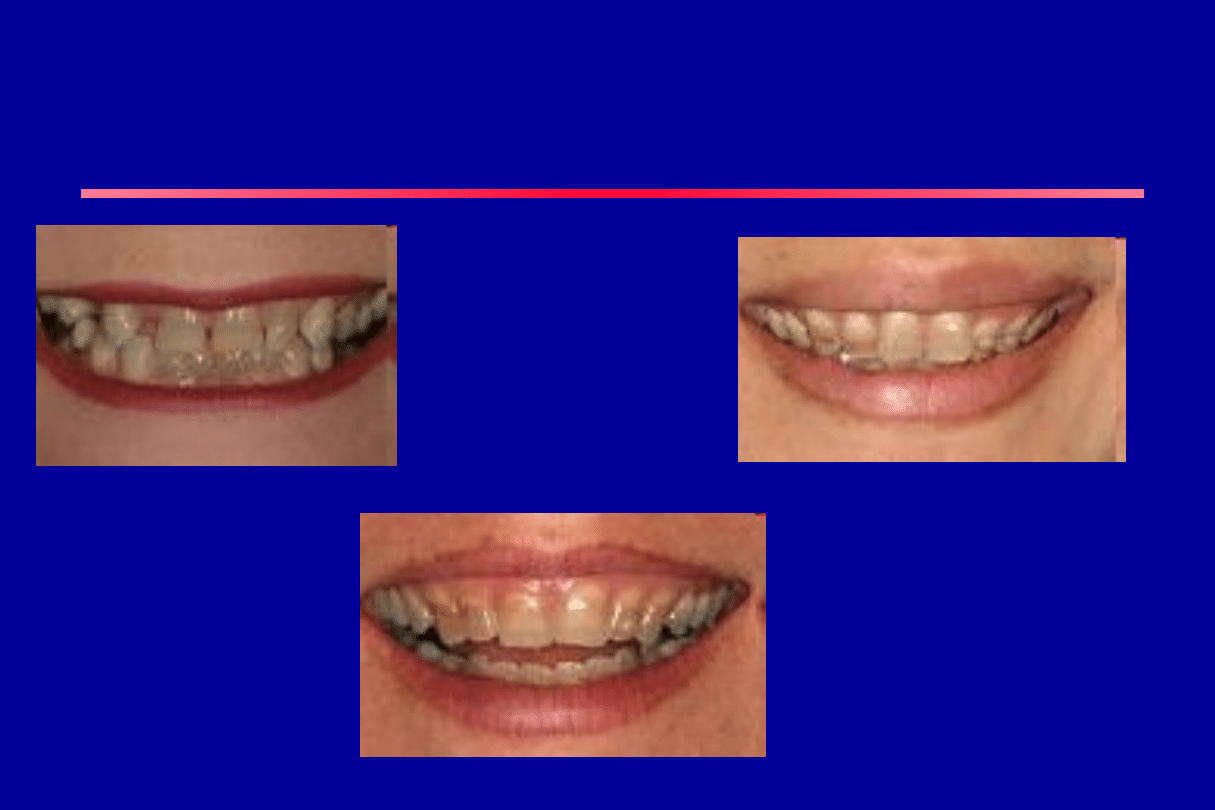
Działania niepożądane
Działania niepożądane
tetracyklin
tetracyklin

Wskazania
Wskazania
• borelioza
• mykoplazmozy
• chlamydiozy (dróg moczowych, papuzica, jaglica,
zakażenia dróg oddechowych)
• legionelloza
• riketsjozy (gorączka Q, Gór skalistych, dur
plamisty)
• brucelloza, ziarniniak pachwinowy, Helicobacter
pylori, cholera
• pozaszpitalne infekcje układu oddechowego

Leczenie alternatywne
Leczenie alternatywne
• promienica, wąglik, tężec, tularemia, trąd
(minocyklina), nokardioza, melioidoza, kiła, dżuma
• trądzik
• doustna profilaktyka przed zabiegami operacyjnymi
• infekcje MRSA, kiedy nie można zastosować
wankomycyny (minocyklina)
• pneumokokowe zapalenie płuc (doksycyklina)
• Ze względu na działanie sklerotyzujące również
użyteczne w opornym wysięku opłucnowego o
etiologii nowotworowej i innej przyczynie.

• Minocyklina i doksycyklina mają długi
okres półtrwania (11-23 godz.)
• Minocyklina – RZS
• Doksycyklina – w stentach dróg
żółciowych zapobiega wytrącaniu kamieni
• Demeklocyklina – hamuje w nerkach
zwrotne wchłanianie wody indukowane
przez ADH
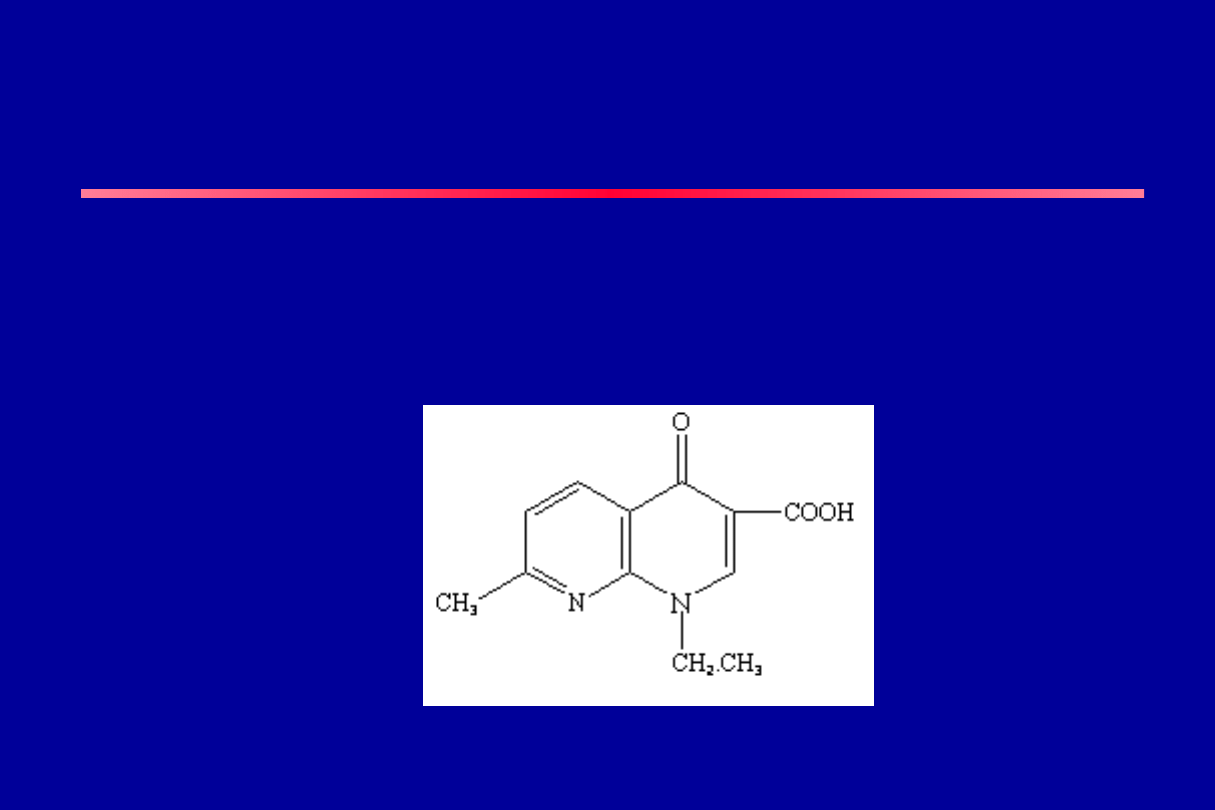
CHINOLONY
CHINOLONY
Lek prototypowy: kwas nalidyksowy

Mechanizm działania
Mechanizm działania
• Hamują aktywność gyrazy DNA i
topoizomerazy IV komórki bakteryjnej
• Zaburzają ukształtowanie przestrzenne
DNA.
• Łączą się one nieodwracalnie
powodując śmierć komórki
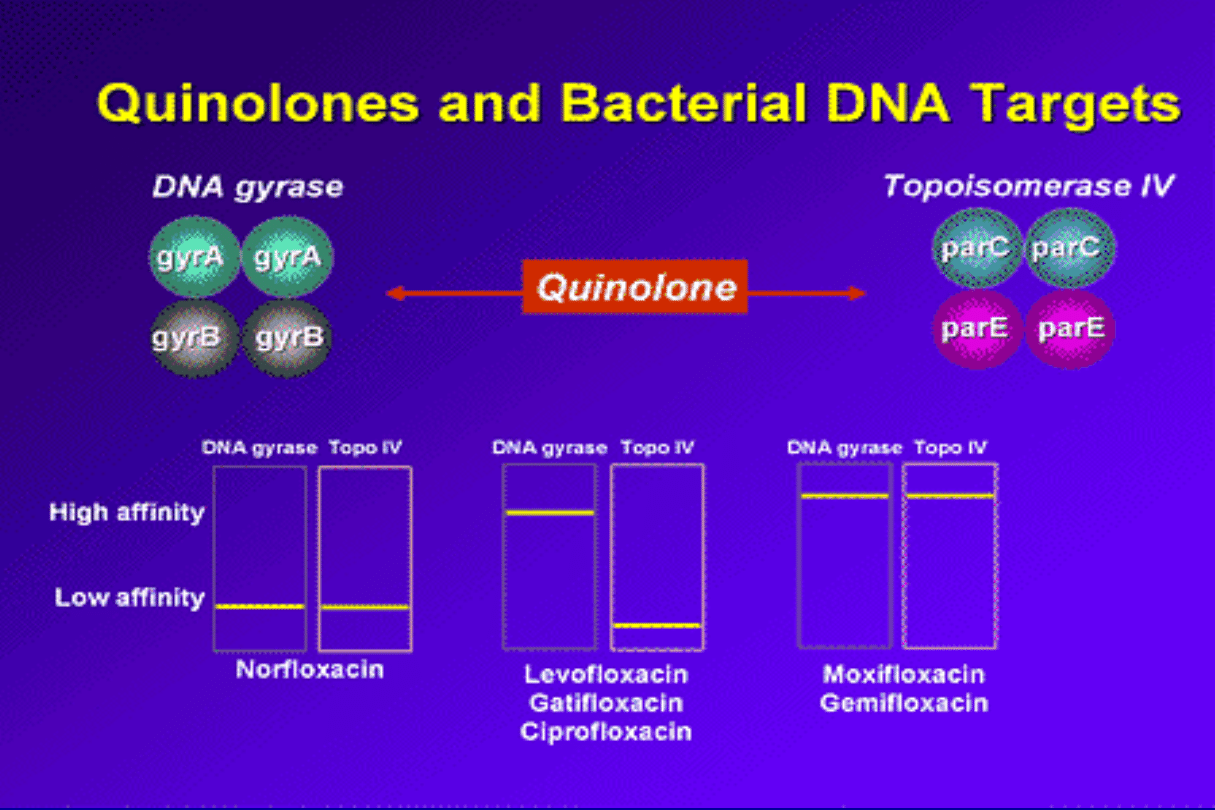

Oporność
Oporność
• Zmiana budowy enzymu.
• Oporność na fluorochinolony jest
znacznie trwalsza niż na inne
antybiotyki.
• Transportowa – czynne usuwanie
związku z komórki.

Farmakokinetyka
Farmakokinetyka
• Wchłaniane w 80-100%
• Dobrze przenikają przez bariery
biologiczne
• Gromadzą się w wodach płodowych
• Metabolizowane w wątrobie
• Wydalane z moczem lub kałem
• Aktywność zależy od stężenia

Działania niepożądane
Działania niepożądane
• Przewód pokarmowy: nudności wymioty,
ból brzucha, brak łaknienia
• OUN: bóle, zawroty głowy, zaburzenia snu,
świadomości, zmiany nastroju,
majaczenie,
psychoza, drżenie, drgawki
• Wątroba: przejściowy wzrost aktywności
transaminaz, żółtaczka cholestatyczna,
zapalenie i niewydolność wątroby
• Nerki: azotemia, śródmiąższowe zapalenie
nerek, krystaluria

Działania niepożądane
Działania niepożądane
• Skóra: wysypki, świąd, nadwrażliwość na
światło
• Układ mięśniowo-szkieletowy: artropatie,
zapalenie ścięgien, w modelu
zwierzęcym –
zahamowanie chrząstki
wzrostowej
• Układ krążenia: spadki ciśnienia,
tachykardia
• Inne: Gorączka polekowa, dreszcze, reakcje o
typie
choroby posurowiczej, reakcje
anafilaktyczne

I generacja
I generacja
• Kwas nalidyksowy
• Kwas oksolinowy
• Cinoksacyna
• Kwas pipemidowy
• Dobrze wiążą się z białkami
• Stosowane w leczeniu infekcji dr moczowych
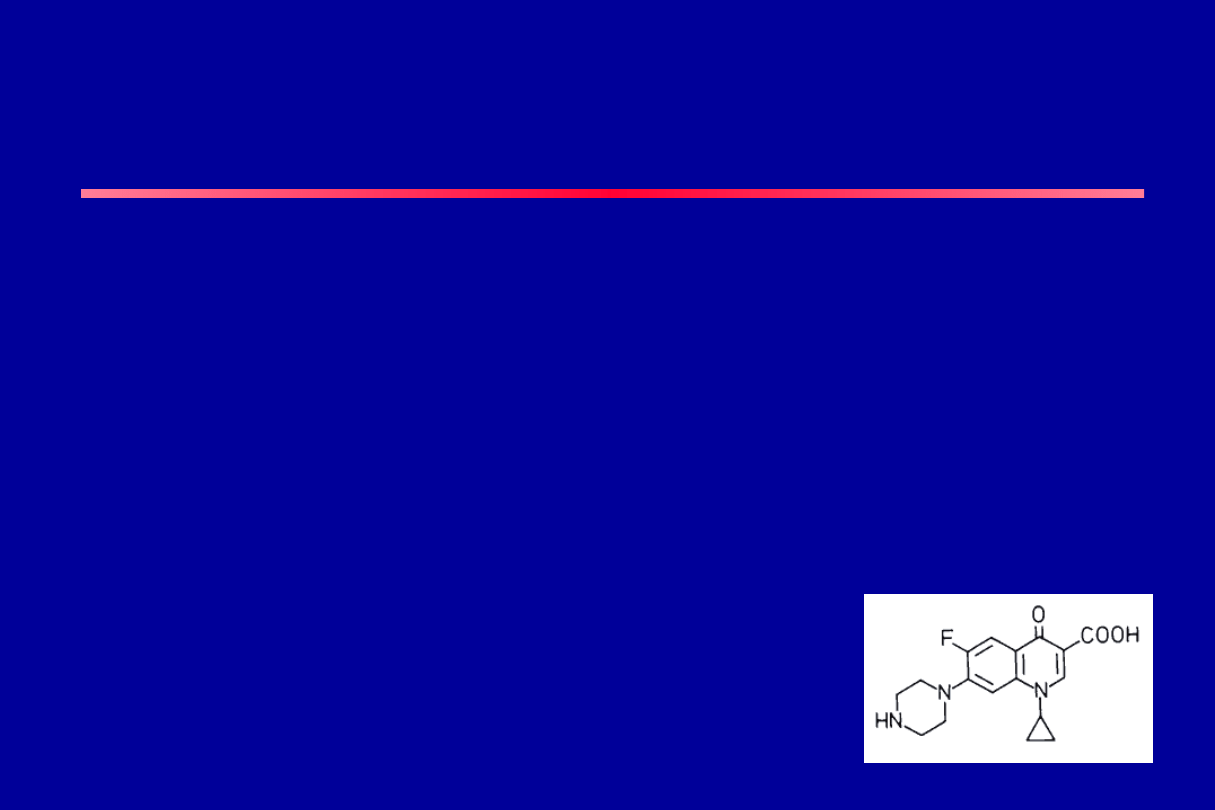
II generacja
II generacja
• Gram- tlenowe pałeczki jelitowe, w tym
oporne na -laktamy i aminoglikozydy,
Mycoplasmy, Chlamydie, Bacteroides,
prątki.
• Ciprofloksacyna: zakażenia układu
moczowego, skóry i tkanek miękkich,
dolnych dróg oddechowych, kości i stawów,
zakażenia przewodu pokarmowego E. Coli,
salmonellozy, shigella, dur brzuszny, wąglik,
rzeżączka, zakażenia wewnątrzbrzuszne
wraz z metronidazolem

II generacja
II generacja
• Ofloksacyna ~ ciprofloksacyna, Słabiej
działa na Gram-, wskazania j.w.
• Pefloksacyna ~ cipro- i ofloksacyna,
mniejsza aktywność przeciwbakteryjna.
Nie działa na P. aeruginosa i B. Fragilis.
• Norfloksacyna nie działa na
Mycoplasmy. Najsłabsza aktywność
przeciwbakteryjna

II generacja
II generacja
•Fenofloksacyna
•Flerofloksacyna
•Lomefloksacyna
•Temafloksacyna

III generacja
III generacja
• Aktywność wobec bakterii Gram+, Chlamydii i
Mycoplasm, nieco mniejsza aktywność w stosunku
do Gram- od ciprofloksacyny.
• Sparfloksacyna aktywna w stosunku do gronkowców
wrażliwych na metycylinę, penicylinę i makrolidy
– Pozaszpitalne zapalenia płuc, zaostrzenia POChP.
• Lewofloksacyna: izomer ofloksacyny, 2x
skuteczniejsza.
– Ostre zapalenie zatok przynosowych, zaostrzenie POChP,
Zapalenie płuc pozaszpitalne, zakażenia skóry i tkanek
miękkich, powikłane zakażenia układu moczowego.
• Gatifloksacyna nie zarejestrowana w Polsce,
zapalenie płuc

IV generacja
IV generacja
• Moksyfloksacyna: bardzo aktywna wobec
beztlenowców, gruźlica (?)
• Trowafloksacyna wykazuje znaczną
aktywność wobec beztlenowców, jest
bardzo hepatotoksyczna, obecnie wycofana
• Kinafloksacyna
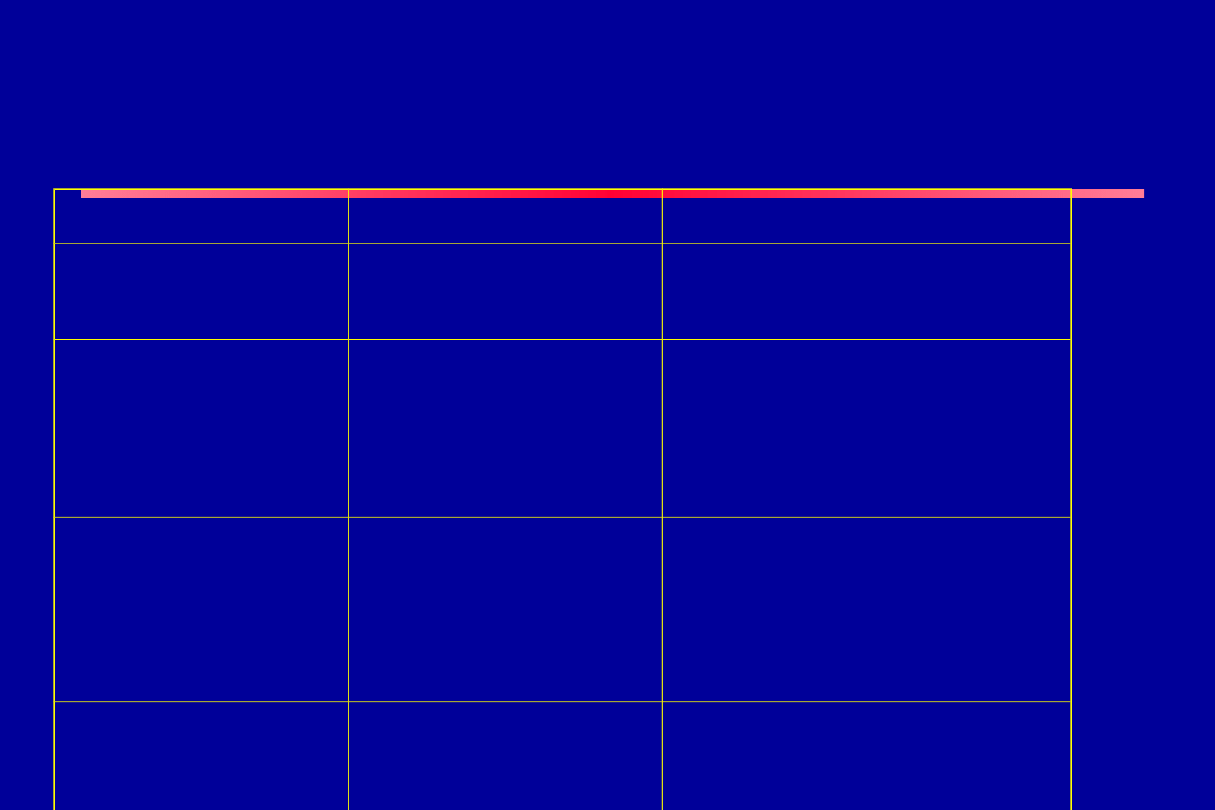
Spektrum działania
Spektrum działania
chinolonów
chinolonów
Generation
Drug Names
Spectrum
1st
nalidixic acid
cinoxacin
Gram- but not
Pseudomonas species
2nd
norfloxacin
ciprofloxacin
enoxacin
ofloxacin
Gram- (including
Pseudomonas species),
some Gram+ (S. aureus)
and some atypicals
3rd
levofloxacin
sparfloxacin
moxifloxacin
gemifloxacin
Same as 2
nd
generation
with extended Gram+
and atypical coverage
4th
*trovafloxacin
Same as 3
rd
generation
with broad anaerobic
coverage
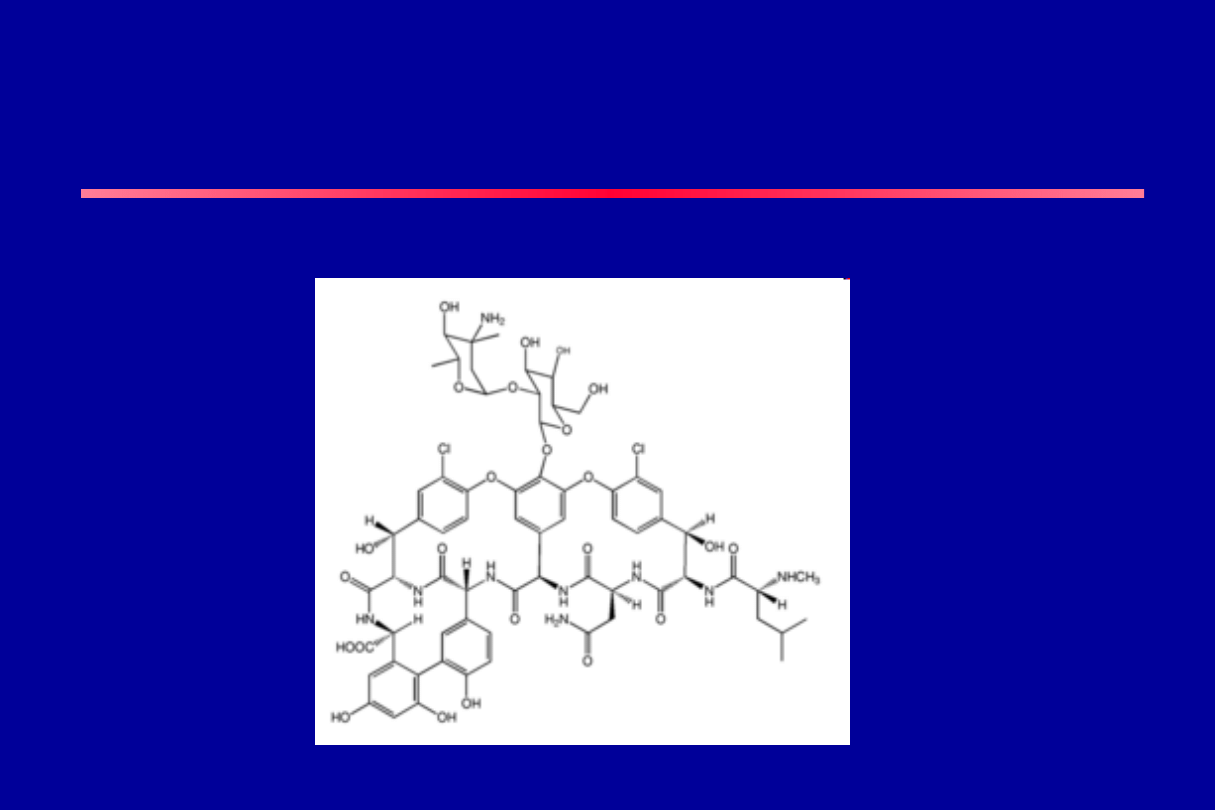
GLIKOPEPTYDY
GLIKOPEPTYDY

Wankomycyna
Wankomycyna
Mechanizm działania:
• Hamuje syntezę peptydoglikanu na innym
etapie niż β-laktamy
• Powoduje blokowanie biosyntezy ściany
komórkowej poprzez hamowanie
polimeryzacji peptydoglikanu przez wiązanie
się bezpośrednio z D-alanylo-D-alaninowymi
peptydami końcowymi i hamowanie wiązania
krzyżowego przez transpeptydazę

Wankomycyna
Wankomycyna
• Bakteriobójczo, na enterokoki
bakteriostatycznie.
• Wpływa również na przepuszczalność
błon cytoplazmatycznych i może
zaburzać syntezę RNA.
• Długotrwałe stosowanie wankomycyny
rzadko prowadzi do rozwoju wtórnej
oporności na ten antybiotyk.

• Tylko Gram+, laseczki – Bacillus i Clostridium.
• Synergizm z gentamicyną
• Słabo wchłania się z przewodu pokarmowego
(lepiej w chorobach zapalnych jelit).
• Wydalana głównie z moczem.
• W 30-55% wiąże się z białkami osocza.
• Okres półtrwania – ok. 6 godzin
• Dobrze dyfunduje do opłucnej, osierdzia,
stawów i otrzewnej.
• W PMR stężenia terapeutyczne uzyskuje
jedynie w stanach zapalnych.
• Efekt postantybiotykowy (1,5-3 godz.)

Spektrum działania:
Spektrum działania:
• Gronkowce, w tym szczególnie MRSA
• paciorkowce
• Streptococcus pneumoniae– także szczepy
oporne na penicylinę
• Enterococcus
• beztlenowe ziarenkowce
• Corynebacterium jejkeium
• Corynebacterium diphteriae
• Clostridium difficilae

Mechanizmy oporności
Mechanizmy oporności
• Wankomycooporność typu A (VanA)
Ta nabyta indukcyjna oporność na wankomycynę i
teikoplaninę występuje u gatunków faecalis, faecium
oraz avium. Końcowy fragment D-Ala-D-Ala jest
zamieniony na dipeptyd D-Ala-D-Lac, co uniemożliwia
wiązanie antybiotyku, nawet przy jego bardzo wysokich
stężeniach. Przenoszenie odbywa się poprzez
transpozon Tn1546 obecny na plazmidzie.
• Wankomycooporność typu B (VanB)
Wankomycooporność B także jest regulowana
indukcyjnie, oryginalny dipeptyd zostaje zamieniony na
D-Ala-D-Lac, podobnie jak w fenotypie VanA.
Induktorem jest jednak wyłącznie wankomycyna (do
średnich stężeń); takie szczepy są więc, w
przeciwieństwie do klasy A, wrażliwe na teikoplaninę.

Mechanizmy oporności
Mechanizmy oporności
• Wankomycooporność typu C (VanC)
To naturalna oporność występująca u Enterococcus
gallinarum, casseliflavus i flavescens, która jest
regulowana zarówno indukcyjnie, jak i konstytutywna.
Obok fragmentów D-Ala-D-Ala pojawiają się peptydy D-
Ala-D-Seryna, w ilości 1:3. Ten fenotyp gwarantuje
oporność na niskie stężenia wankomycyny przy
całkowitej wrażliwości na teikoplaninę.
• Wankomycooporność typu D (VanD)
Zamiana peptydu jest podobna jak przy VanB (na D-Ala-
D-Lac), a różnice dotyczą zakresu oporności – brak
wrażliwości na wankomycynę i teikoplaninę oraz
mechanizmu regulacji, który jest konstytutywny. Ta
oporność występuje u Enterococcus faecium.

Mechanizmy oporności
Mechanizmy oporności
• Wankomycooporność typu E i G (VanE i VanG)
VanE to nabyty typ oporności mogący występować
u Enterococcus faecalis i zapewniający oporność
na wankomycynę i teikoplaninę. Podobnie jak w
klasie C końcowym dipeptydem jest D-Ala-D-Ser.
• Klasa oporności VanG jest najmniej zbadana,
wiadomo jedynie, że gatunek występowania oraz
zakres oporności jest analogiczny do klasy VanE.
Końcowy fragment warunkujący oporność
pozostaje nieznany.
• Odnotowano pojedyncze przypadki szczepów VRE
wytwarzających także beta-laktamazy

Działania niepożądane
Działania niepożądane
• reakcje alergiczne, zapalenie żyły w miejscu podania,
gorączka
• zespół czerwonego karku (‘red man syndrome’) po
szybkim wstrzyknięciu dożylnym związany jest z
uwalnianiem histaminy
• ‘pain and spasm syndrome’ – kurcze mięśniowe klatki
piersiowej i grzbietu
• uszkodzenie słuchu
• rzadziej uszkodzenie nerek (monitorowanie
kreatyniny)
• Inne: neutropenia
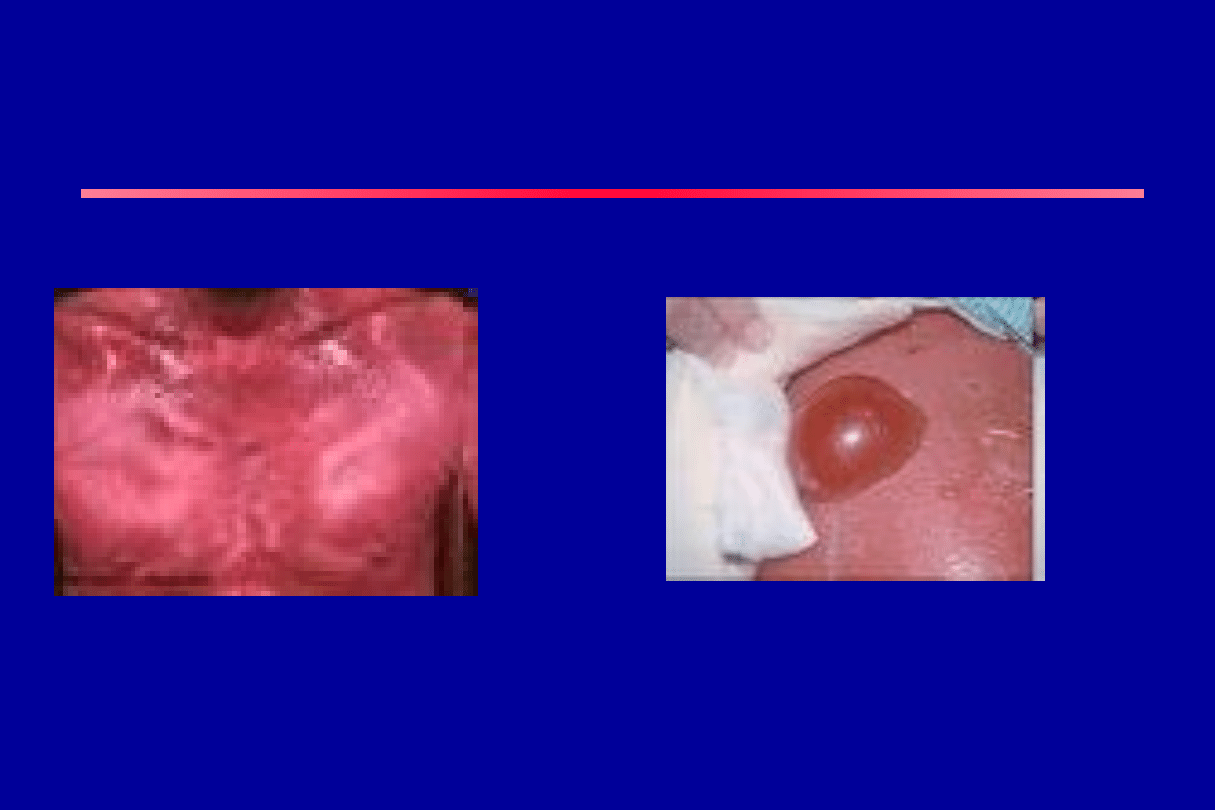
zespół czerwonego karku
zespół czerwonego karku
(‘red man syndrome’)
(‘red man syndrome’)

Działania niepożądane inne:
Działania niepożądane inne:
• Neutropenia
• Leukopenia
• Eozynofilia
• Małopłytkowość
• Agranulocytoza– rzadko

Wskazania
Wskazania
• ciężkie zakażenia gronkowcowe, oporne
na metycylinę
• posocznica
• zakażenie kości i szpiku
• zapalenie wsierdzia
• rzekomobłoniaste zapalenie jelit

Przeciwwskazania
Przeciwwskazania
• nadwrażliwość na wankomycynę
Ostrożnie u chorych z:
• zaburzeniami słuchu
• zaburzeniami czynności nerek
• uczulonych na teikoplaninę.

• Mniej aktywna od wankomycyny w stosunku do S
epidermidis, a bardziej na tlenowe paciorkowce.
• Większa lipofilność - rozmieszcza się w tkankach
i ma dłuższy T1/2 (40-7- godz.)
– można podawać raz na dobę
– terapeutyczne stężenia w żółci, tkance tłuszczowej.
• Działania niepożądane: bezpieczniejsza niż
wankomycyna i rzadko trzeba ją odstawiać z
powodu działań niepożądanych
(nefrotoksyczność, zespół czerwonego karku,
ototoksyczność)
Teikoplanina

Teikoplanina
Teikoplanina
• Interakcje: zniesienie efektu
bakteriobójczego w połączeniu z
rifampicyną, aminoglikozydy nasilają
ich
nefrotoksyczność, z lekami
zwiotczającymi powodują wydłużenie
czasu zwiotczenia

Teikoplanina
Teikoplanina
• Wskazania: Jak dla wankomycyny, z
wyjątkiem infekcji gronkowcami
koagulazoujemnymi, gorączka
neutropeniczna po ostrej białaczce.

Teikoplanina
Teikoplanina
Przeciwwskazania:
• nadwrażliwość na teikoplaninę
Ostrożnie u chorych:
• z niewydolnością nerek
• z uszkodzeniami słuchu
• uczulonych na wankomycynę.

• Ristocetyna
– bakteriobójczo na bakterie Gram+, nie stosowana
w lecznictwie (wywołuje agregację płytek krwi)
• Daptomycyna
– badania kliniczne III fazy.
– Zakres aktywności przeciwbakteryjnej podobny do
wankomycyny i teikoplaniny.
– In vitro znaczna aktywność bakteriobójcza wobec
VRE i MRSA.
• Ramoplanina
– stosowanie miejscowego w celu eliminacji
nosicielstwa S. aureus na błonie śluzowej nosa
– badania kliniczne II fazy.

• Oritawancyna
– Powikłane infekcje skórne – II i III faza
badań klinicznych
• Dalbawancyna
– Posocznice gronkowcowe – II i III faza badań
klinicznych (1 dawka tygodniowo?)
• Telawancyna
– Powikłane gronkowcowe infekcje skórne – III
faza badań klinicznych
• Nowe glikopeptydy są próbowane w
infekcjach opornych na wankomycynę


DZIĘKUJĘ ZA UWAGĘ
DZIĘKUJĘ ZA UWAGĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
Wyszukiwarka
Podobne podstrony:
TETRACYKLINY
tetracykliny
06 TETRACYKLINY STREPTOGRAMINY
TETRACHLOREK WEGLA, BHP KARTA CHARAKTERYSTYKI SUBSTANCJI NIEBEZPIECZNEJ
1,1,2,2 Tetrachloroetan
tetracykilny(1), Farmacja, Farmakologia
tetracykliny
Aminoglikozydy, tetracykliny itd[1]
W 43 Chloramfenikol, tetracykliny, antybiotyki
(12) Makrolidy, Linkozamidy, Aminoglikozydy, Tetracykliny, Chloramfenikol, Antybiotyki, inne(1) ppt
tetracykliny chinolony gp
12 tetracyklinyid 13630
tetracykliny, Lekarski, FARMAKOLOGIA, 1. semestr, 1sem
TETRACHLOROETEN, BHP KARTA CHARAKTERYSTYKI SUBSTANCJI NIEBEZPIECZNEJ
Tetracyclines
więcej podobnych podstron