
Ciąża przeterminowana i
przenoszona.
Dorota Wickiewicz
Klinika Ginekologii II Katerdy
Ginekologii i Położnictwa
Kierownik Kliniki:
prof.nadzwyczajny
M.St.Gabryś

Nieprawidłowy czas
trwania ciąży:
•
poronienie
- ukończenie ciąży przed
22 tygodniem;
•
poród przedwczesny
- ukończenie
ciąży między 22 a końcem 36
tygodnia ciąży;
•
ciąża przeterminowana
- ukończenie
ciąży po 42 tygodniu jej trwania;

Bezwzględne i względne przenoszenie
ciąży
[ G.Martius 1996]:
przenoszenie
bezwzględne
(przeterminowani
e)-
rzeczywiste
przekroczenie 42
tygodnia czasu
trwania ciąży;
przenoszenie
względne-
przekroczenie
dopuszczalnego
czasu trwania
ciąży w warunkach
istniejącej
niewydolności
łożyska;

Przenoszenie
ciąży wiążące się z
pojęciem biologicznym nadmiernie
długiego okresu trwania ciąży, jest wg
wielu autorów pojęciem
przestarzałym. W piśmiennictwie
niemieckojęzycznym używa się
obecnie terminu
przedłużony okres
ciąży – der verlangerte Tragzeit
(H.
Schmidt-Matthiesen 1998), w
piśmiennictwie anglojęzycznym
stosowane jest określenie
ciąży po
terminie - post term pregnancy.

Ciąża przeterminowana wg WHO i FIGO
(International Federation of Gynecology
and Obstetrics) to ciąża trwająca
pełne
42 tygodnie
i dłużej ( > 295 dni).

Statystyka
zjawisko dotyczy
około
1,5-2,5 %,
znacznie większy
odsetek rozpoznania
ciąż
przeterminowanych
wynika z mylnego
obliczenia terminu
porodu
z przeterminowaniem
ciąży wiąże się
zwiększenie
śmiertelności
okołoporodowej
( z
2,3
/1000 w 40
tygodniu, 3,0/1000 w
42 do
4,0
/1000 w 43
tygodniu – LS.
Bakketeig 1989)

Przyczyny przedłużonego
okresu trwania ciąży:
związane ze schorzeniami płodu
( bezmózgowie i niedobór sulfatazy
łożyskowej)
częściej u pierwiastek i kobiet,
które wcześniej też rodziły po terminie
niedobór kortyzolu,
prostaglandyn, oksytocyny,
progesteronu

Noworodek przenoszony-
zespół Clifforda, „zespół
przejrzałości”
• zespół cech stwierdzanych po
porodzie
• „ręce praczki”
• sucha, łuszcząca się skóra
• mała ilość tkanki podskórnej

Algorytm postępowania w ciąży po
terminie:
- <20 tygodnia USG, jeśli data ostatniej miesiączki jest niepewna
- w 39-40 tygodniu ciąży omówienie sposobów postępowania po 41 tygodniu
( w PL rutynowe przyjęcie ciężarnej na oddział Patologii Ciąży w siódmej
dobie po wyznaczonym terminie porodu wg reguły Naegelego )
• Pacjentki
z czynnikami
ryzyka indukcja porodu
• Wybór indukcji porodu na
podstawie oceny stanu
szyjki (skala Bishopa)
• Szyjka dojrzła- przebicie
pęcherza płodowego, jeśli
część przodująca nisko,
oksytocyna, prostaglandyny
• Szyjka niedojrzała-
prostaglandyny lub sposoby
mechaniczne + oksytocyna
• Pacjentki
bez czynników
ryzyka
monitorowanie
stanu płodu
• Indukcja porodu jeśli
pojawią się czynniki
ryzyka wynikające ze
zmian stwierdzonych
podczas monitorowania
płodu

Czynniki zwiększające ryzyko
powikłań okołoporodowych:
• nadciśnienie tętnicze
• wewnątrzmaciczne opóźnienie
rozwoju płodu
• makrosomia
• cukrzyca
• wielowodzie
• ciąża wielopłodowa

Monitorowanie stanu
płodu:
• liczenie ruchów płodu
• niestresowe testy kardiotokograficzne
(NST)
• ocena objętości płynu owodniowego
AFI
• test biofizyczny płodu Manninga
• pomiary przepływów pępowinowych
metodą Dopplera

Ruchy płodu
• w 30 tygodniu płód w ciągu godziny wykonuje
około 32 ruchów, a w 40 - około 23;
• liczba ruchów u zdrowego płodu waha się od
10 do 1000 dziennie;
• zmniejszenie ruchów poprzedza od 12godzin -
4 dni wystąpienie zaburzeń rytmu serca;
• norma: występowanie
3 ruchów na godzinę
świadczy o dobrostanie płodu;

Kliniczna ocena testu NST
( rejestracja czynności serca płodu przez około 30 min, w
przypadku braku akceleracji powinien być przedłużony do
60 min ):
• Test reaktywny
• Test niereaktywny
• Test wątpliwy
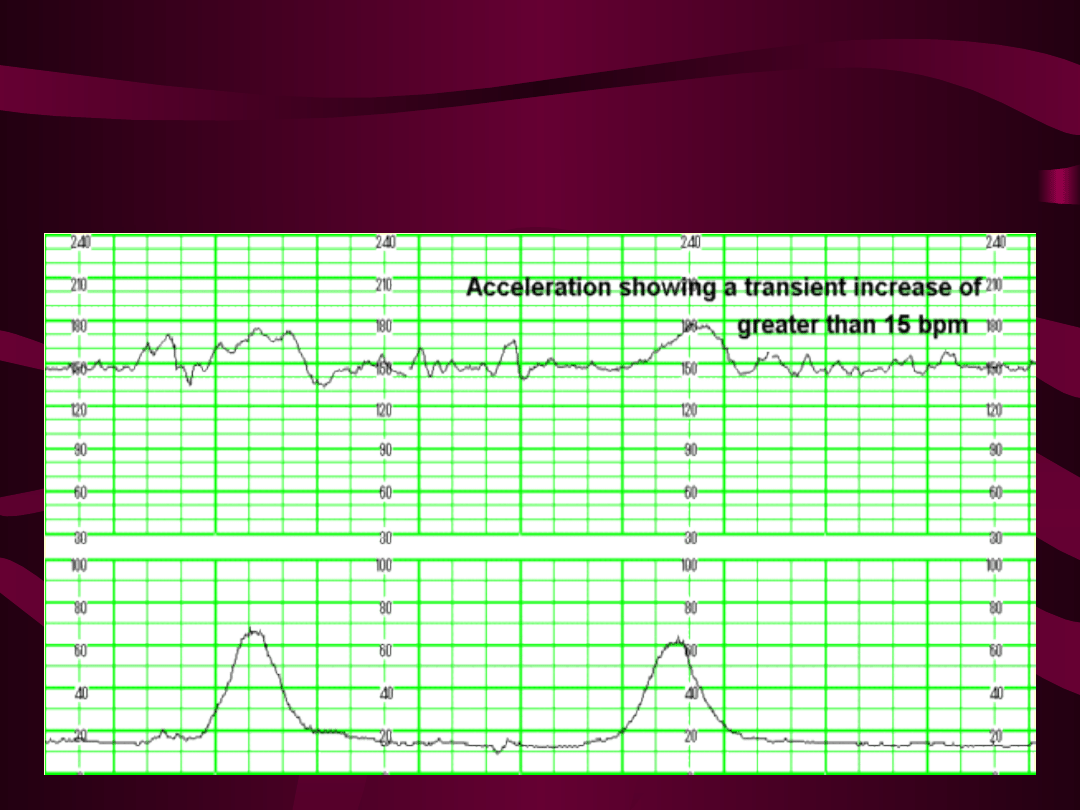
Test reaktywny-
w zapisie
pojawiają się akceleracje o amplitudzie co najmniej 15
uderzeń na minutę i trwające co najmniej 15 sekund,
towarzyszące ruchom płodu w okresie 30 min;
Test niereaktywny-
brak akceleracji w okresie 60 min
Test wątpliwy-
mniej niż 2
akceleracje
lub akceleracje o nieprawidłowym okresie
trwania i amplitudzie;
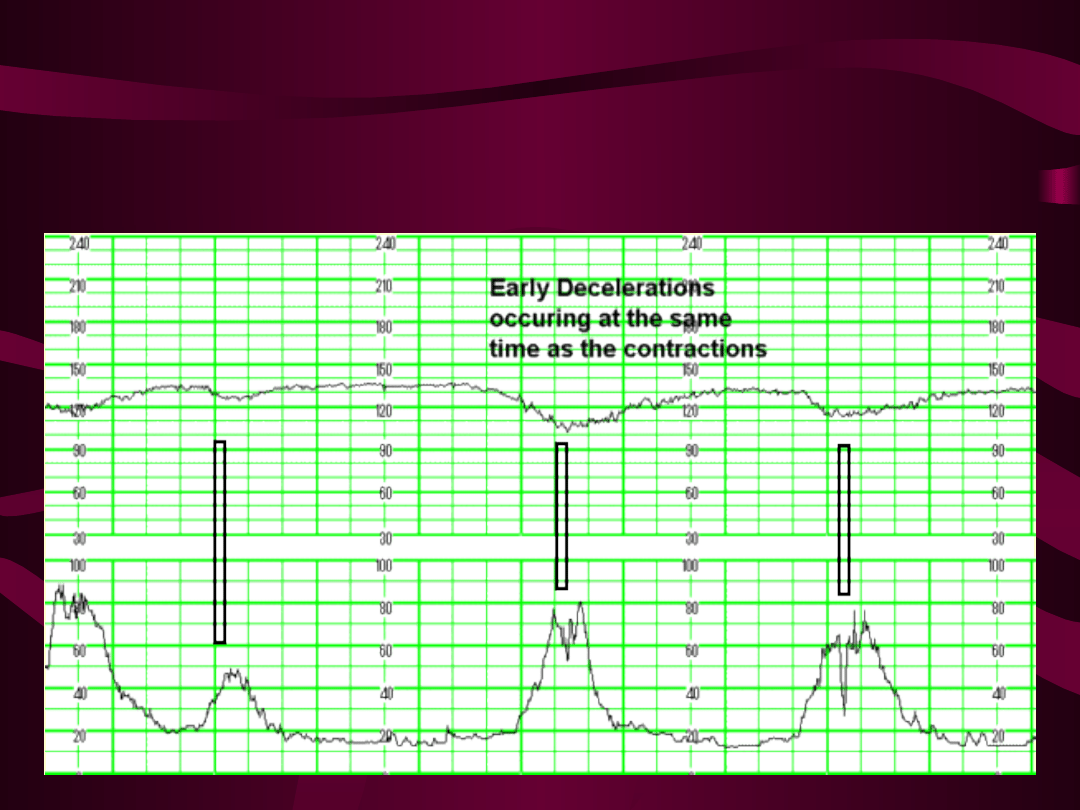
Deceleracje wczesne
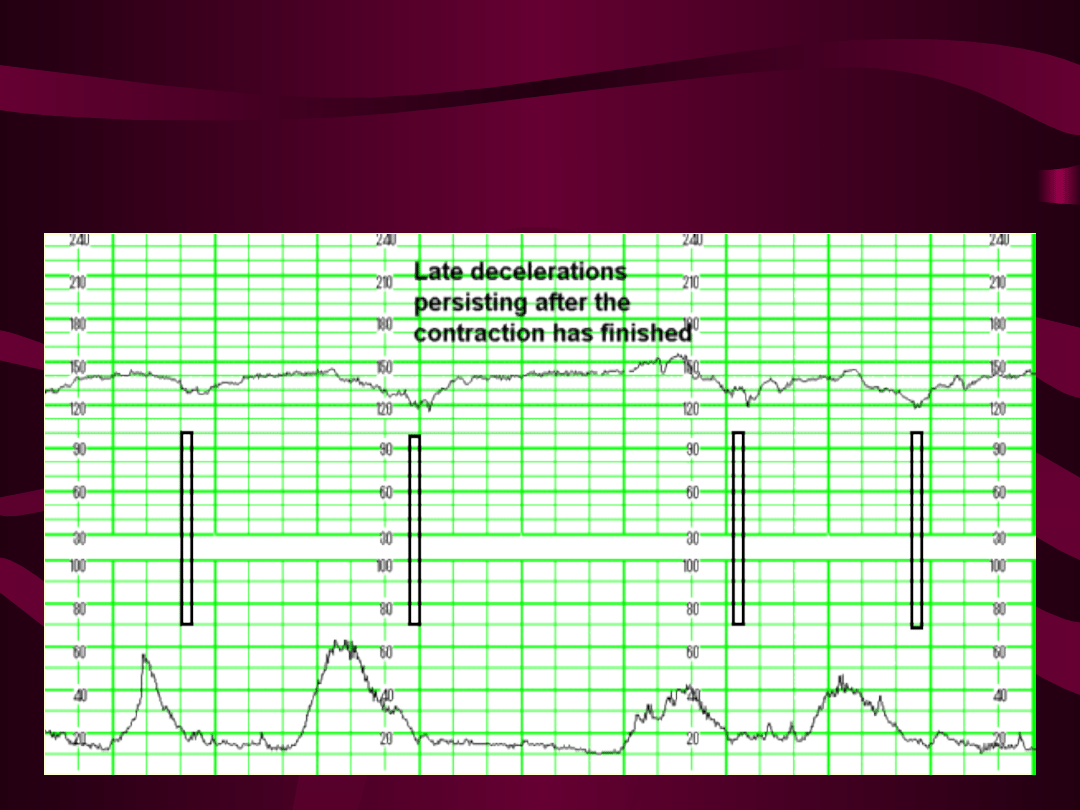
Deceleracje późne
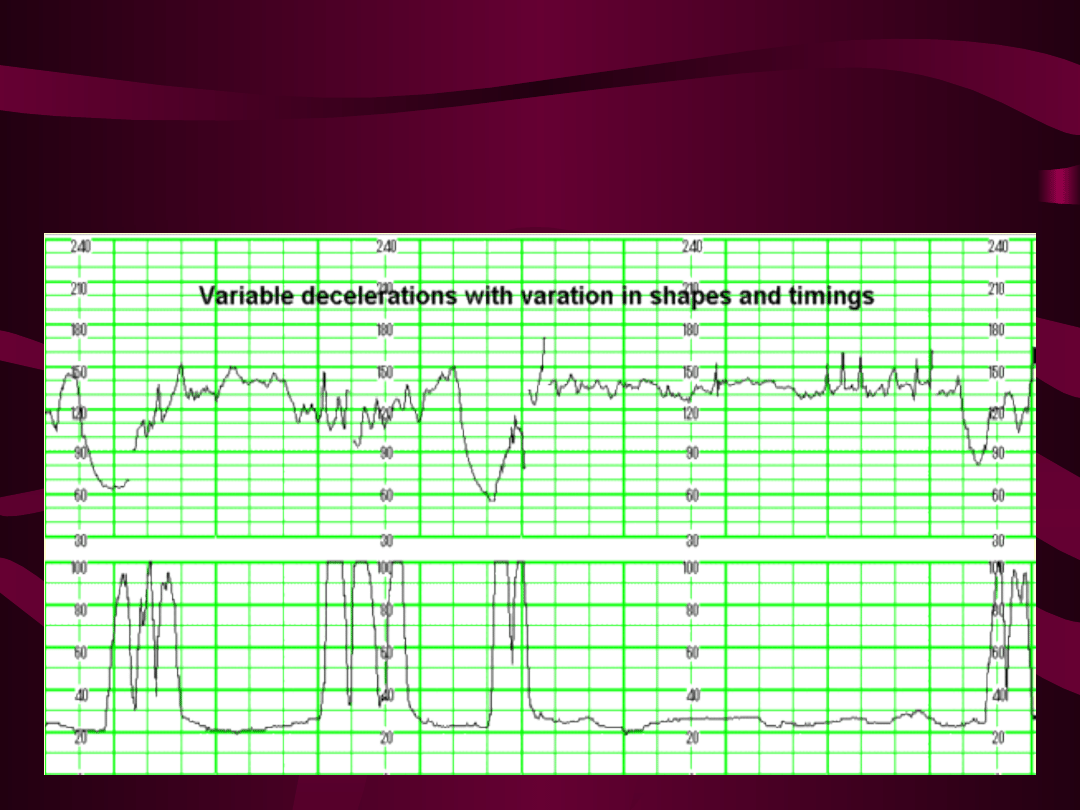
Deceleracje zmienne

Indeks płynu
owodniowego (AFI)
• suma pomiarów p.o. w 4 kwadrantach
w
przekroju podłużnym płodu;
• w okienku brak pępowiny i części
drobnych płodu;
• norma AFI dla ciąży 36-42-tygodniowej
wg Phelana: 12,3+/-4,6 cm
• małowodzie jest rozpoznawane gdy
AFI<
5
cm
• wielowodzie - gdy AFI >
18
cm

Ultrasonograficzny test oceny stanu
płodu
( test Manninga 1980)
Prawidłowy
Liczba
punktó
w
Nieprawidłowy
Liczba
punktó
w
Stwierdzenie ruchów
oddechowych trwających
łącznie 60 sek w czasie 30
min obserwacji
2
Brak tego
parametru
0
Ruchy płodu wystąpienie 3
ruchów w 30 min okresie
2
Mniejsza liczba
ruchów
0
Napięcie mięśni płodu:
-1 epizod wyprostu kończyn
płodu i z powrotem do
przygięcia
-zgięcie i wyprost kręgosłupa
-przygięcie i odgięcie głowy
2
Kończyny w
pozycji
wyprostowanej,
kręgosłup w
pozycji zgięciowej,
dłoń płodu
wyprotowana
0
Płyn owodniowy-pomiar w
linii podłużnej macicy musi
przekraczać 1 cm
2
Brak płynu
owodniowego,
największy
zbiornik o
średnicy mniejszej
niż 1 cm
0
Ogółem
8
0

Zastosowanie Dopplera w
diagnostyce ciąży po
terminie
W przypadku hypoksemii płodu
dochodzi do redystrybucji krwi polegającej
na zwiększeniu przepływów w tętnicach
mózgowych, myocardium i nadnerczach a
redukowaniu przepływów przez nerki,
przewód pokarmowy i kończyny dolne.

Hemodynamic changes occurring in fetal arterial
vessels during hypoxemia and acidemia induced by
uteroplacental insufficiency.
Vessel
Impedance to flow
Descending aorta
increased
Renal artery
increased
Femoral artery
increased
Mesenteric arteries
increased
Cerebral arteries
decreased
Adrenal arteries
decreased
Coronary arteries
decreased

Ocena przepływów w
tętnicy pępowinowej
• A/B
- stosunek przepływu fali skurczowej do
fali rozkurczowej w tętnicy pępowinowej
nie powinien w ciąży donoszonej
przekraczać 3; ( fala skurczowa-czynność
serca; fala rozkurczowa-stan naczyń );
• Objawy niekorzystne:
AEDV-
brak
przepływu w fazie późnorozkurczowej,
ARDV-
przepływ wsteczny w fazie
późnorozkurczowej.

Abnormal Development of the umbilical
arteries
• Umbilical arteries
- high pulsatility index
• Umbilical arteries
- high pulsatility index
• Umbilical arteries
- very high pulsatility index.
- end diastolic velocity
- pulsation in the umbilical vein
• Umbilical arteries
Severe cases absence of
reversal of end diastolic
frequencies
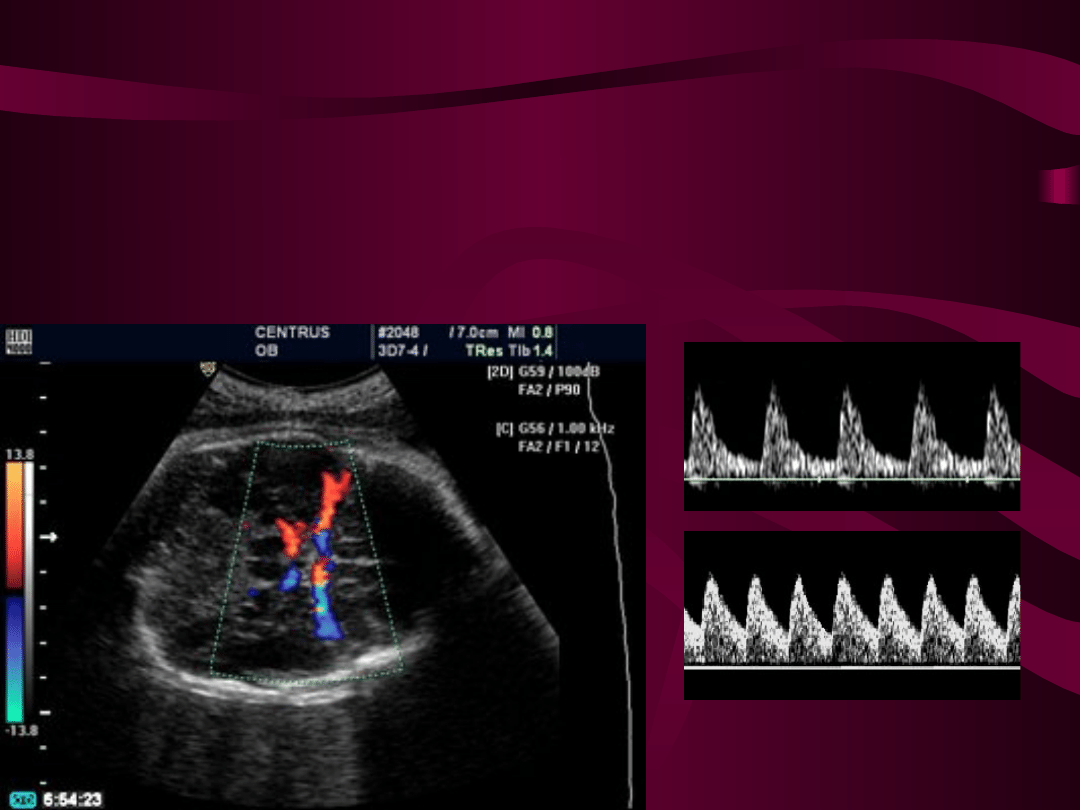
Badanie Color Doppler tętnic koła tętniczego mózgu
(circulus arteriosus cerebri, Willis).
1.Obraz widma przepływu fali przez tetnicę
środkową mózgu z prawidłowymi niskimi prędkościami
przepływu w fazie rozkurczowej ( rys. po prawej u góry)
2.Obraz widma z wysokimi wartosciami przepływu
w fazie rozkurczowej u płodu z hipoksemią ( rys. po prawej
u dołu).

W przypadku dłużej trwającej
hipoksemii z powodu zmniejszonej perfuzji
krwi przez łożysko, indeks PI w tętnicy
pępowinowej (umbilical artery) wzrasta, a PI
w tętnicy środkowej mózgu (middle cerebral
artery) spada, co w konsekwencji powoduje,
że stosunek PI UA/MCA wzrasta.
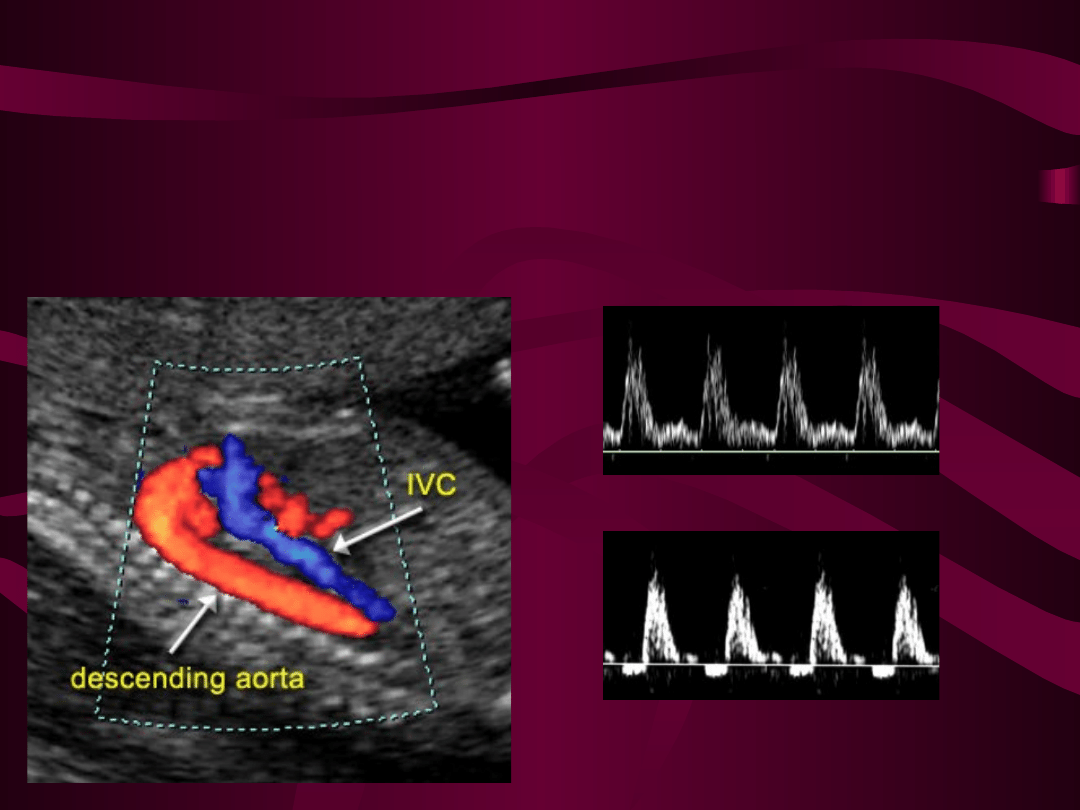
Badanie Color Doppler w aorcie piersiowej z prawidłowym
dodatnim przepływem w fazie późnorozkurczowej ( rys. po
str. prawej u góry) i z widocznym przepływem wstecznym
w fazie późnorozkurczowej u płodu z hipoksemią ( objaw
ARDV ) rys. po str. prawej na dole.
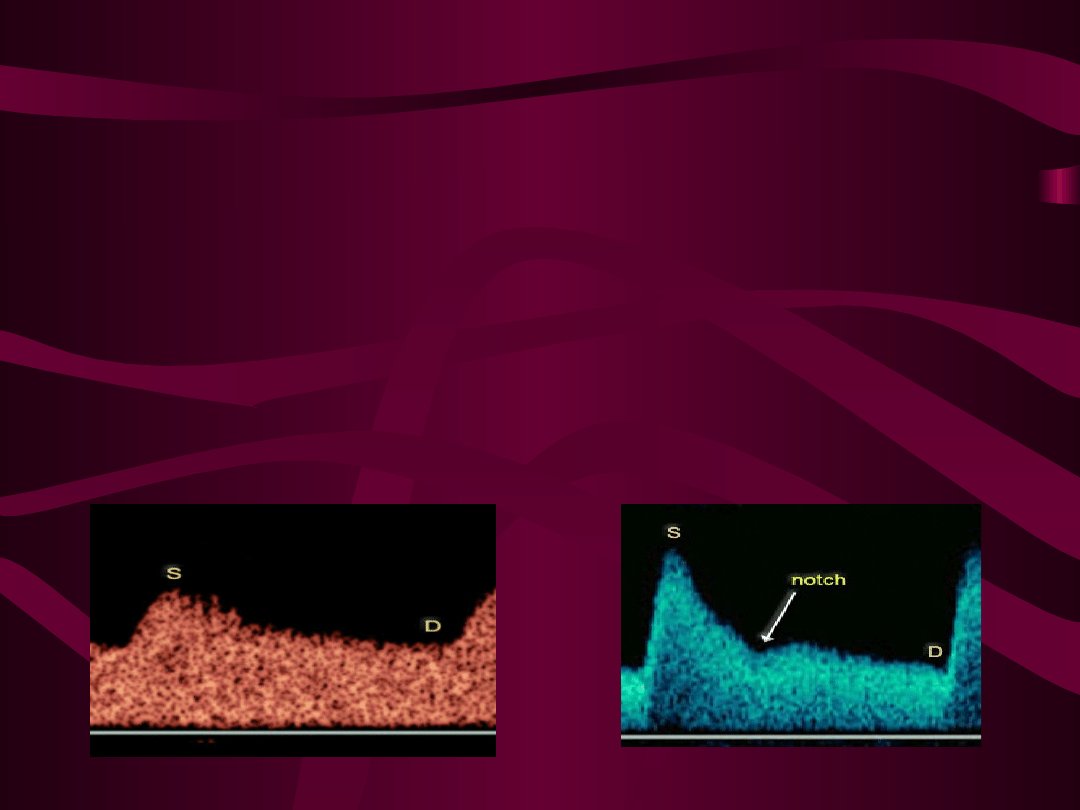
Nieprawidłowy przepływ
w tętnicach macicznych
Wcięcie (notch) w obrazie widma fali w fazie
rozkurczowej w tętnicy macicznej świadczy o
wzroście oporu w naczyniach łożyska i po 20
Hbd jest objawem źle rokującym ( np.
wyprzedza o 2 tygodnie wystąpienie PIH)

Skala Bishopa
- stan szyjki oceniony
na 8
lub więcej świadczy o jej
wystarczającym przygotowaniu do porodu
Cecha
Punkty
Rozwarcie
ujścia
zewnętrzne
go (cm)
Skrócenie
szyjki %
Wysokość
części
przodującej
Konsystencj
a szyjki
Położenie
szyjki
0
Zamkni
ęte
0-30
-3
Twarda
Do tyłu
1
1-2
40-50 -2
Pośredn
ia
W osi
kanału
2
3-4
60-70 -1,0
Miękka
Do
przodu
3
5-6
80
+1,+
2
-
-

Postępowanie w
przypadku
przedłużonego okresu
ciąży:
• preindukcja
– postępowanie mające na celu
przyspieszenie dojrzałości szyjki macicy ( np.
podawanie miejscowo prostaglandyn,
mechaniczne rozszerzanie szyjki, odklejenie
dolnego bieguna jaja płodowego )
• indukcja porodu
- wywołanie czynności
skurczowej macicy przed samoistnym jej
rozpoczęciem, mające na celu doprowadzenie do
porodu drogami natury ( oksytocyna i metody
niefarmakologiczne np, przebicie pęcherza
płodowego, drażnienie brodawek sutkowych );

Oksytocyna
• wrażliwość na oksytocynę
zmienia się w trakcie ciąży
,
wzrasta stopniowo od 20-34 tygodnia ciąży, następnie od
34 tygodnia do terminu porodu osiąga stały poziom i
ponownie wzrasta około terminu porodu
• reakcja na oksytocynę rozpoczyna się po około 3-5 minut
• stałe stężenie w surowicy jest osiągane po 40 minutach
• stosowana we wlewie kroplowym lub w pompie infuzyjnej
• w celu wzniecenia porodu skuteczną dawką jest 5-10
jednostek oksytocyny.
• stosuje się rozcieńczenia w stosunku 1 jednostka na 100ml
5% glukozy ( lub 0,9% NaCl, PWE w cukrzycy)
• średnia prędkość
wlewu wynosi 3- 24 m.j./min (6- 48
kropli/min),
maksymalna prędkość
wlewu to 30-40
m.j./min ( 60-80 kropli/min)

Prostaglandyny
• zwiększają prawdopodobieństwo wystąpienia porodu
• skracają czas od rozpoczęcia indukcji do porodu
• zmniejszają całkowite i maksymalne dawki oksytocyny
• podanie dokanałowe ma większy wpływ na dojrzewanie
szyjki
• podanie do sklepienia pochwy w większym stopniu
stymuluje czynność skurczową
• w Polsce dostępna
PGE2 -dinoproston
( w dawce 0,5 mg-
Prepidil żel, i w dawkach 1,0 lub 2,0 w preparacie Prostin
E), maksymalna dawka dinoprostonu 1,5 mg ( trzy porcje
żelu)
• oksytocyna potęguje działanie protaglandyn (
przerwa
między podaniem prostaglandyn a włączeniem wlewu z
oksytocyną minimum 6-12 godzin
)
• PGE1 –mizoprostol
–preparat Cytotec- jest możliwy do
stosowania wg Zarządu PTG tylko wtedy gdy nie zakładamy
urodzenia żywego dziecka.

Indukcja porodu
-
Wskazaniem do takiego postępowania jest ogólnie
rzecz biorąc sytuacja, kiedy kontynuacja ciąży stanowi z
pewnych względów wyjście bardziej ryzykowne niż jej
szybkie zakończenie a jednocześnie brak uzasadnienia
dla wykonania cięcia cesarskiego;
- jest to świadomy wybór postępowania sprzecznego z
naturą;
- próba indukcji porodu przy nieprzygotowanej części
pochwowej jest odroczoną decyzją o cięciu cesarskim;
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
Wyszukiwarka
Podobne podstrony:
Ciąża przeterminowana, położnictwo, PołożnictwoII
ciąża przeterminowana
Ciaza przeterminowana V rok
Ciąża przeterminowana
ciaza przeterminowana i przenoszona
Cukrzyca a ciąża
Ciąża fizjologiczna
ciaza blizniacza
Ciąża obumarła 2
Etapy cyklu zycia rodzinnego, ciaza
1 Ciąża fizjologiczna24 11id 9117 ppt
Antybiotyki strategia leczenia – interakcje, ciąża, podeszły wiek
ciaza u kobiet z chorobami nerek
Choroby zakaźne a ciąża 3
ciąża
Nowotwory a ciąża
więcej podobnych podstron