
PATOFIZJOLOGIA CHORÓB NEREK
Opracowała: Katarzyna Dziurdzińska
III rok - Wydział Lekarski - 2011
ćwiczeni
a
1

Badania w chorobach nerek
Wywiad, badanie przedmiotowe:
- zaburzenia oddawania moczu, zmiany ilości i wyglądu moczu
- bóle okolicy lędźwiowej, bóle głowy
- gorączka
- podwyższone RR
Badania dodatkowe:
- badanie ogólne moczu
- badanie osadu moczu, posiewy
- badania biochemiczne (krew, mocz)
stężenie kreatyniny i mocznika w surowicy krwi
badania klirensowe
stężenia jonów Na, K, Ca w surowicy krwi i w moczu
gazometria
BADANIA OBRAZOWE – USG, RTG, TK, NMR, SCYNTYGRAFIA
opcje czynnościowe !!!
Biopsja nerki
2

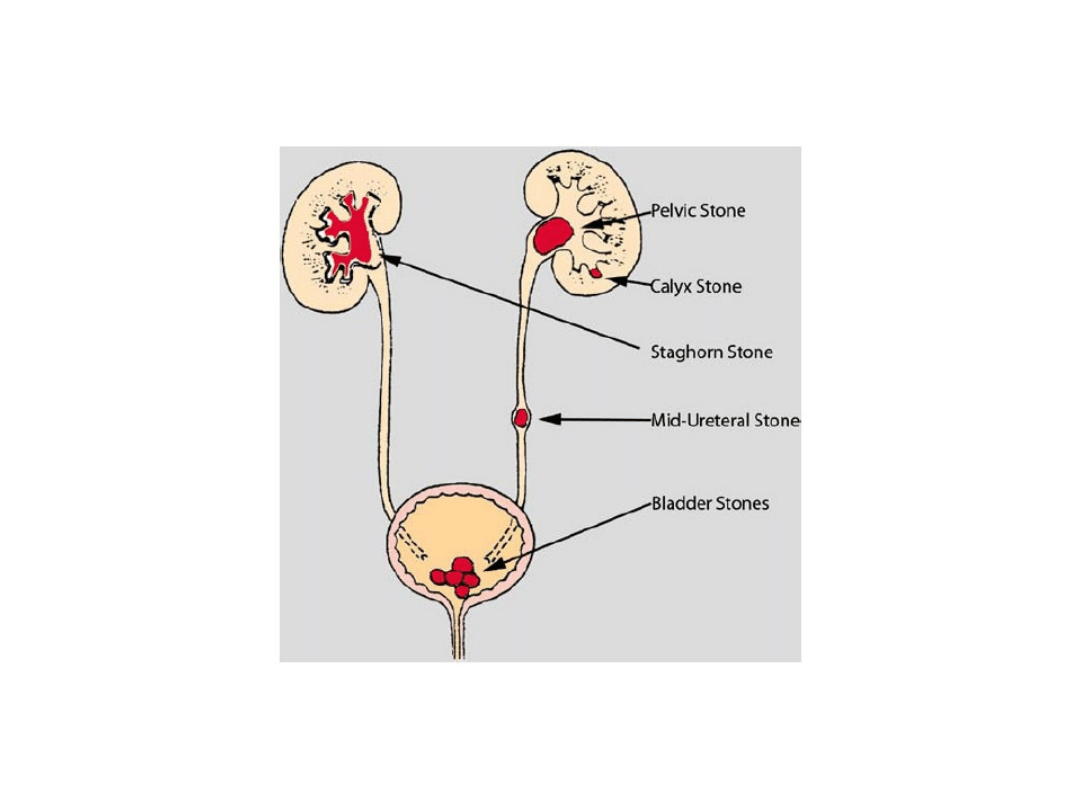
Kamica moczowa
Kamica układu moczowego występuje u 1-2% populacji.
Dotyczy najczęściej górnych dróg moczowych – nerek i moczowodów.
Szczyt zachorowalności 30-50 rż. - m:k 2:1
„kamienie” są strukturami krystalicznymi zbudowanymi z substancji normalnie
wydalanych przez nerki + 1-2% białka
•
Wzrost stężenia tych substancji może prowadzić do ich wytrącania
•
Obniżony w moczu poziom inhibitorów krystalizacji – magnezu, cytrynianiu
•
Nadmierne zagęszczenie moczu, zmiany jego pH
•
Zakażenia, utrudnienie odpływu, zastój
•
Ale dlaczego JEDNOSTRONNIE???
3

Kamica moczowa
Teoria saturacji (Finlayson) – jądro krystalizacji tworzy się w wyniku wytracenia się
kryształów substancji z moczu
•model wolnych cząstek – odnosi się głównie do zalegania moczu w pęcherzu
•model unieruchomionych cząstek – wyjaśnia tworzeni się złogów w górnych dr. mocz.
•
NUKLEACJA
•
KRYSTALIZACJA
•
AGREGACJA
•
dyskusyjna rola białek – czy są przypadkowo łapane w kamień czy stanowią
rusztowanie wypełniane jak kość
Teoria „macierzy” – jądrami krystalizacji są cząstki organiczne: mukopolisacharydy,
komórki złuszczonego nabłonka cewek nerkowych
Teoria niedoboru inhibitorów krystalizacji
– nefrokalcyna, białko Tamm-Horsfalla (natomiast nieprawidłowe białko TH
agreguje i przyspiesza litogenezę), uropontyna,
kwaśne mukopolisacharydy, poliaminoglikany
Powyższe w dowolnych kombinacjach u jednego pacjenta
4
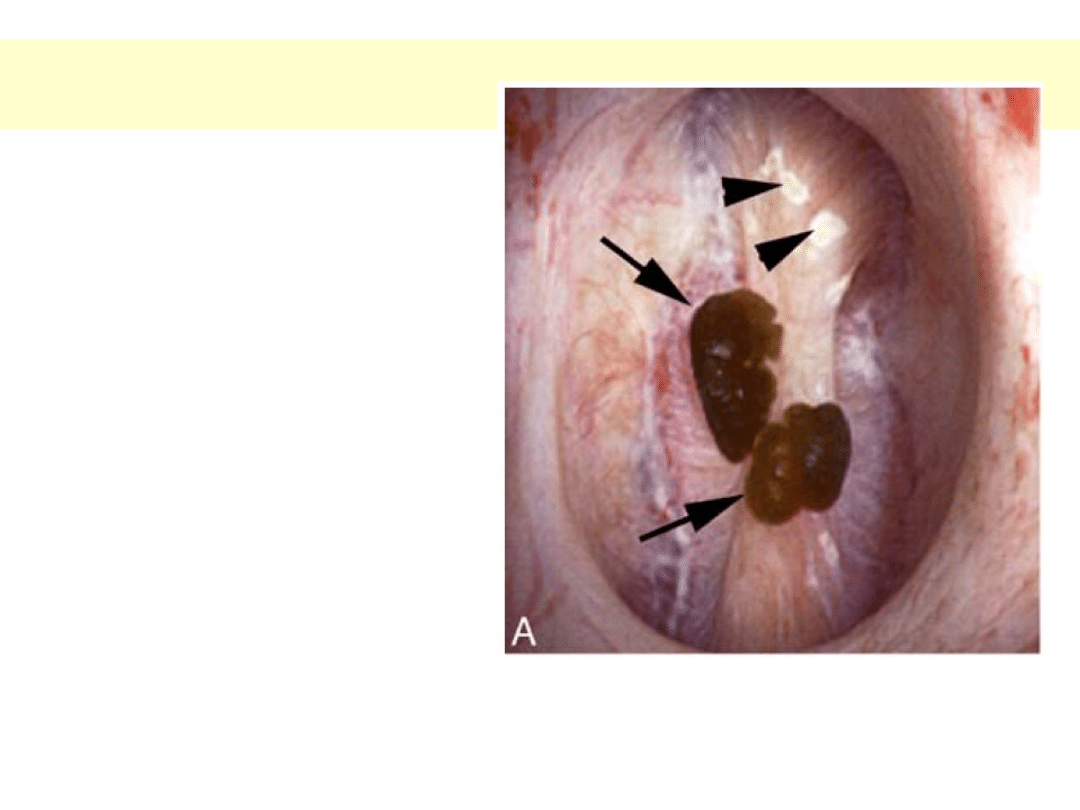
Płytka Randalla
5
Płytki Randalla stwierdzane są u osób
z idiopatyczną kamicą ze szczawiany
wapnia.
Na zdjęciu brodawka nerkowa z
dwoma formującymi się kamieniami
(strzałki) oraz kilka płytek Randalla
(główki strzałek)

Kamica moczowa
Kamienie wapniowe
- 70%
20-40 rż. M
>
K
Szczawian wapnia (wewelit)
- 26%
Fosforan wapnia (apatyt)
- 7%
Szczawian i fosforan
- 38%
Kwas moczowy
- 5%
– dna moczanowa, zespół lizy guza – krystalizacja kwasu moczowego w kwaśnym pH
Cystyna
- 3%
Fosforan magnezowo-amonowy (struwit)
- 20%
M
<
K
6

Kamica moczowa
szczawian wapnia
(wewelit)
kwas moczowy
struwit
7

Kamica moczowa - patogeneza
U podłoża większości kamieni leżą zaburzenia gospodarki Ca/P i przemian kwasu szczawiowego
HIPERKALCURIA (przy spożyciu 1000mg/d wydalenie >300 mg u mężczyzn, >250 mg u kobiet lub >4mg/kg/d
hiperkalcuria absorpcyjna – dziedziczny defekt polegający na zwiększonym wchłanianiu Ca w j. cienkim
hiperkalcuria nerkowa – defekt zwrotnego wchłaniania Ca
nasilona resorpcja kości – np. w nadczynności przytarczyc, naciekach nowotworowych
HIPEROKSALURIA (norma 20-45 mg/d, wydalenie >60 mg/d to hiperoksaluria)
Typ I-niedobór aminotransferazy alanino-glioksylazowej
– gromadzi się kwas glioksalowy metabolizowany do szczawianu
Typ II – niedobór DH D-glicerynianu i reduktazy glioksalowej
Typ III – nadmierne wchłanianie szczawianów – związane być może z nadmierną aktywnością wymiennika
szczawianowo-chlorkowego w jelicie
Hiperoksaluria wtórna
-nadmierne spożycie prekursorów kwasu szczawiowego np. wit C
-Nadmierna spożycie kw. Szczawiowego w pokarmach (szpinak, rabarbar...)
-Niedobór w jelicie Oxalobacter formigenes, który rozkłada szczawiany
8

Kamica moczowa - patogeneza
HIPEURYKOZURIA związek z pH moczu (tworzą się w moczu kwaśnym)
dna
zespół lizy guza
CYSTYNURIA (norma do 30 mg/d, w cystynurii nawet >400 mg/d)
defekt transportu cewkowego aminokwasów
KAMICA STRUWITOWA
Powstają tylko z zasadowym moczu przy obecności bakterii zawierających ureazę
Proteus, Pseudomonas, Klebsiella, niektóre E.coli
mocznik – amoniak – jon amonowy- alkalizacja moczu
Kamienie odlewowe w miedniczce nerkowej
9

Kamica moczowa - objawy
BÓL
„kolka nerkowa”
Krwinkomocz, krwiomocz
10
11
Kamica moczowa - powikłania
Ciśnienie wsteczne
•uszkodzenie komórek cewek nerkowych już po 30 minutach od
zaistnienia obstrukcji
•kłębuszki odporniejsze
Zmiany jednostronne bardzo długo mogą być całkowicie bezobjawowe
INFEKCJE
ROPONERCZE, ROPNIE OKOŁONERKOWE
WODONERCZE:
12
WODONERCZE
Poszerzenie układu kielichowo-miedniczkowego najczęściej spowodowane
obstrukcją dróg moczowych
• WRODZONE
• przeszkoda podmiedniczkowa
• zwężenie moczowodu
• wrodzona zastawka
• urethrocele
• NABYTE
– wewnętrzne
• złogi, gruźlica, nowotwory
– zewnętrzne
• ciąża, guzy, prostata, węzły chłonne
13
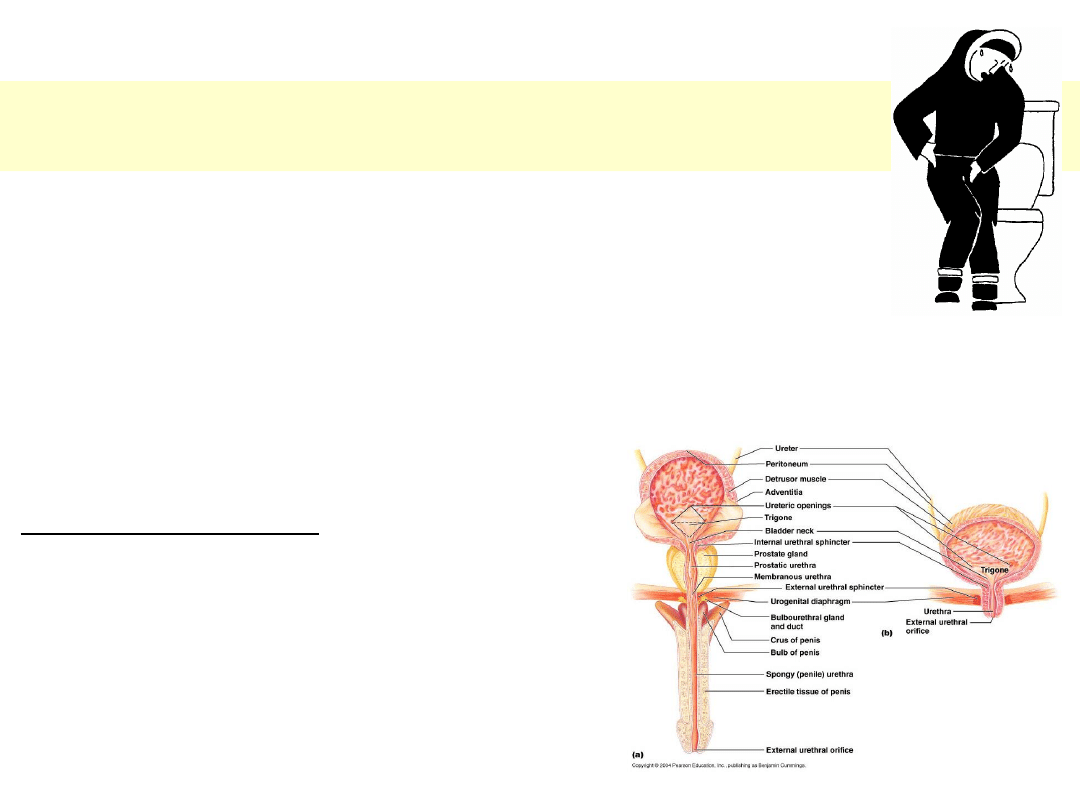
Zakażenia układu moczowego (ZUM)
• Droga wstępująca
• Cewka moczowa w końcowym odcinku fizjologicznie jest
skolonizowana przez bakterie, lecz są one regularnie
wymywane przez jałowy mocz.
• Droga krwiopochodna
Czynniki predysponujące
• Płeć żeńska, ciąża
• Zaburzenia odpływu moczu
• Reflux pęcherzowo-moczowodowy
• Instrumentacje
14

Zakażenia układu moczowego (ZUM)
Mechanizmy obronne dróg moczowych
• „washout” fenomenon
• ochronna warstwa mucyny (u kobiet po menopauzie mniej – estrogeny??)
• ruchy perystaltyczne moczowodów,
• konstrukcja ujścia moczowodowo-pęcherzowego
• sekrecja IgA
• komórki układu odpornościowego
15

ZUM - powikłania
ODMIEDNICZKOWE ZAPALENIE NEREK – zapalenie śródmiąższowe
do 40 rż K>>M
po 40 rż K<M
martwica brodawek nerkowych
powstanie blizn
16
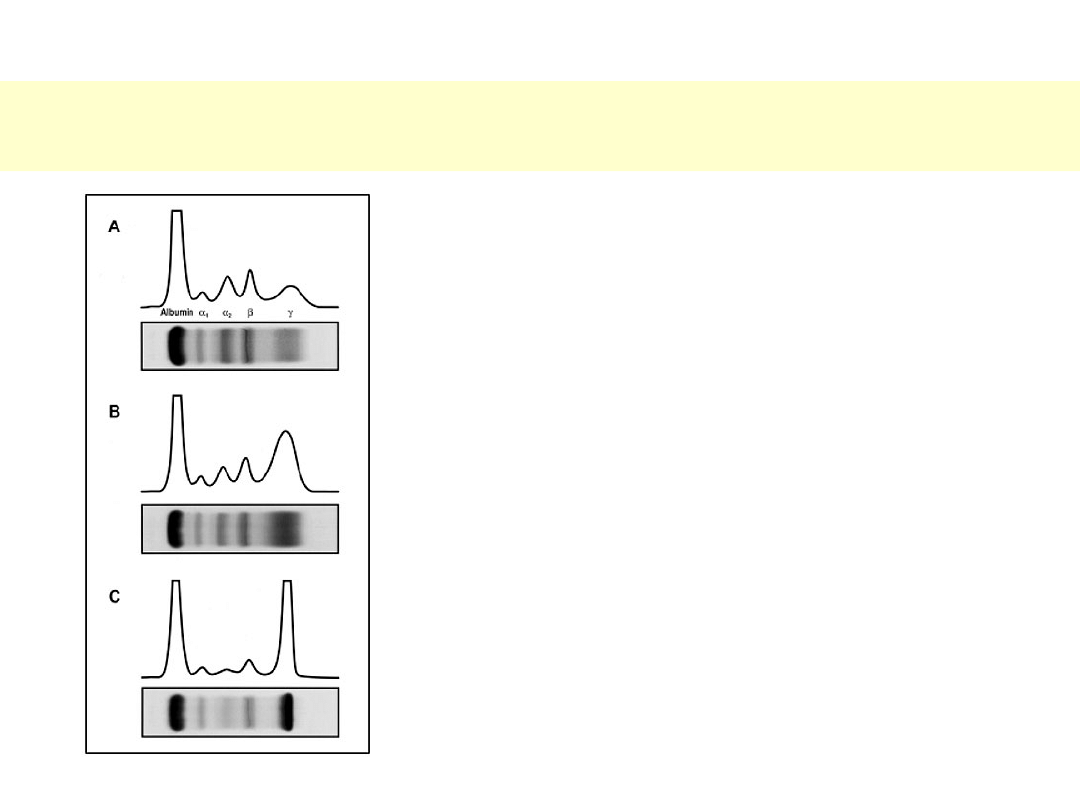
A – obraz prawidłowy
B – hipergammaglobulinemia poliklonalna
C – pasmo monoklonalne w obrębie -
globulin
Rozdział elektroforetyczny białek osocza
17
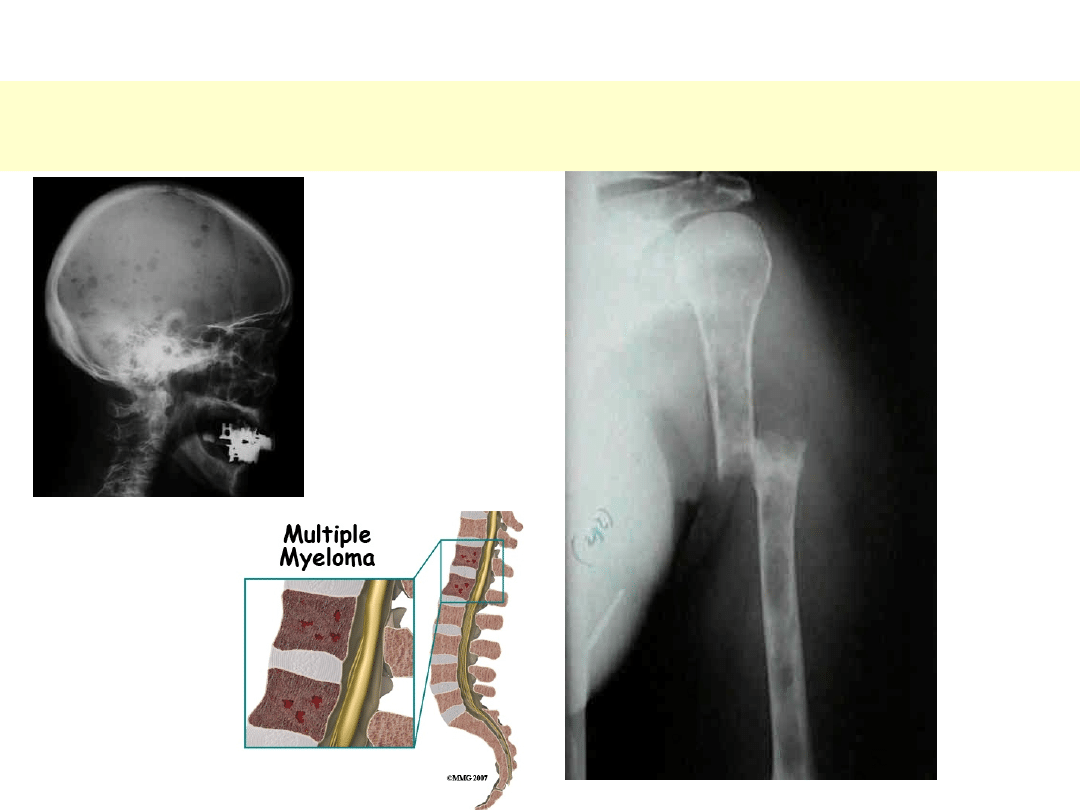
SZPICZAK MNOGI
18

Białkomocz
fizjologicznie do 150 mg/dobę białka w moczu
są to : glikoproteiny (
b-ko Tamm-Horsfalla 10-60 mg/dobę
),
albuminy
do 30 g/dobę
, enzymy, hormony i immunoglobuliny
BIAŁKOMOCZ=utrata z moczem >150 mg białka na dobę
Należy pamiętać ze około 1500 mg białka, głównie albumin i białek
niskocząsteczkowych pojawia się codziennie w przesączu pierwotnym
i jest reabsorbowanych w kanaliku proksymalnym.
Czułość metod badania
ustawiona jest tak, by
wykrywać białko w moczu
>200 mg/l
19

Białkomocz
RODZAJE BIAŁKOMOCZU:
kłebuszkowy - uszkodzenie bariery filtracyjnej
cewkowy - zmniejszenie resorpcji
przelewowy - nadmierne wydalanie nieprawidłowych,
niskocząsteczkowych białek produkowanych w dużej ilości
wydzielniczy - wzrost wydzielania białek przez nabłonki dróg moczowych
w odpowiedzi na zmiany zapalne lub związany z rozrostem nowotworowym
selektywny - nieselektywny
przednerkowy – nerkowy -
pozanerkowy
NASILENIE BIAŁKOMOCZU
Białkomocz znikomy – do 0,5 g białka na dobę
Białkomocz mierny – 0,5 – 3,5 g białka na dobę
Białkomocz nasilony >3,5 g białka na dobę
20
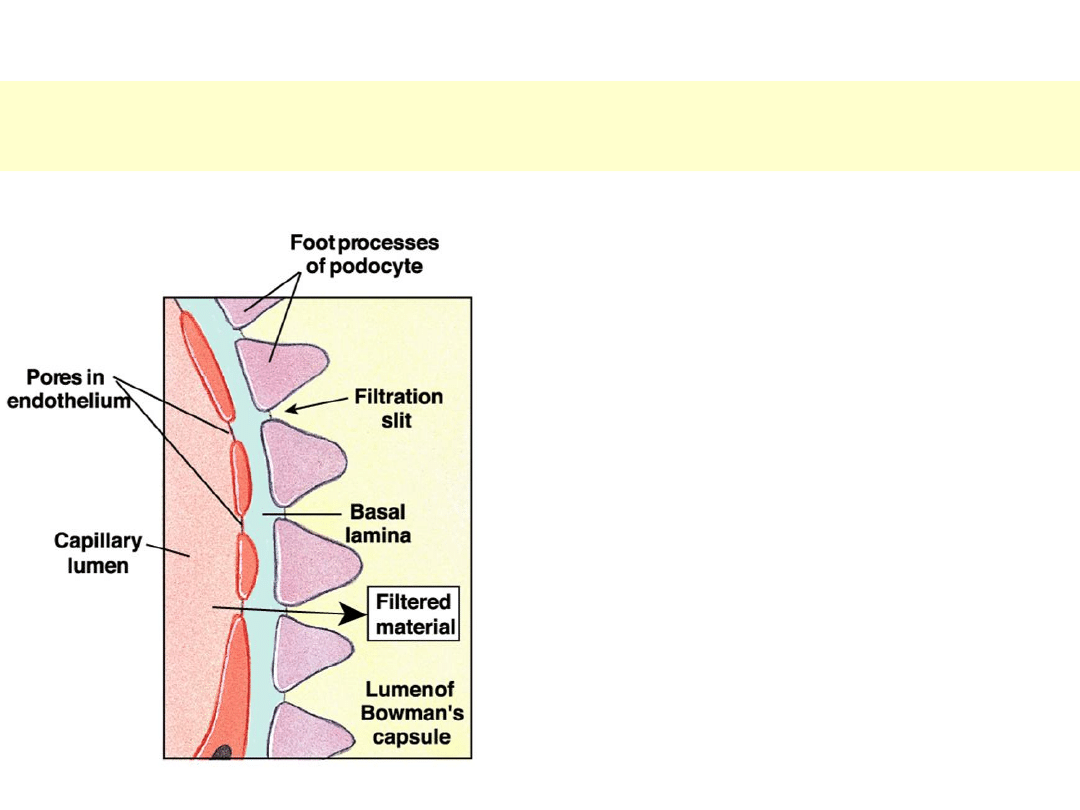
Białkomocz kłębuszkowy
KŁĘBUSZKOWA BARIERA FILTRACYJNA:
śródbłonek kapilar kłębuszka
błona podstawna
podocyty
filtracja przebiega zewnątrzkomórkowo.
Przepuszczalność jest uwarunkowana wielkością
cząsteczki oraz jej
ładunkiem
.
Maksymalnie są w stanie przejść cząsteczki o
masie cząsteczkowej około 60 kDa.
albumina 69 kDa
– przechodziłaby łatwo, gdyby nie ładunek
transferyna
88 kDa
IgG
160 kDa
21

Zespół nerczycowy
stan kliniczny charakteryzujący się
nerczycowym białkomoczem
hipoalbuminemią
obrzękami
•
towarzyszą: hierlipidemia, lipiduria, zaburzenia krzepnięcia
białkomocz nerczycowy
• utrata białka > 3,5 g/1,73 m
2
lub >50 mg/kg
Zachorowalność: 1,1-1,2 – 100 000, dzieci 5-7/100 000.
Częściej w krajach azjatyckich i wśród Romów.
22

Zespół nerczycowy – objawy kliniczne
- pienienie się moczu
- obrzęki tkanki podskórnej – początkowo miękkie, symetryczne, zależne od
ułożenia ciała, rano w okolicy oczu, wieczorem w okolicy kostek. Z czasem trwale
obejmujące podudzia, twarz, okolicą krzyżowa i niektóre narządy wewnętrzne.
- nudności, spadek apetytu, bóle brzucha – obrzęk śluzówki jelit
-
niedociśnienie, ortostatyczne spadki ciśnienia. (jeśli od początku nadciśnienie-
zespół nerczycowy jest najprawdopodobniej wtórny do innej choroby nerek)
-
wysięki w jamie brzusznej i opłucnej
23
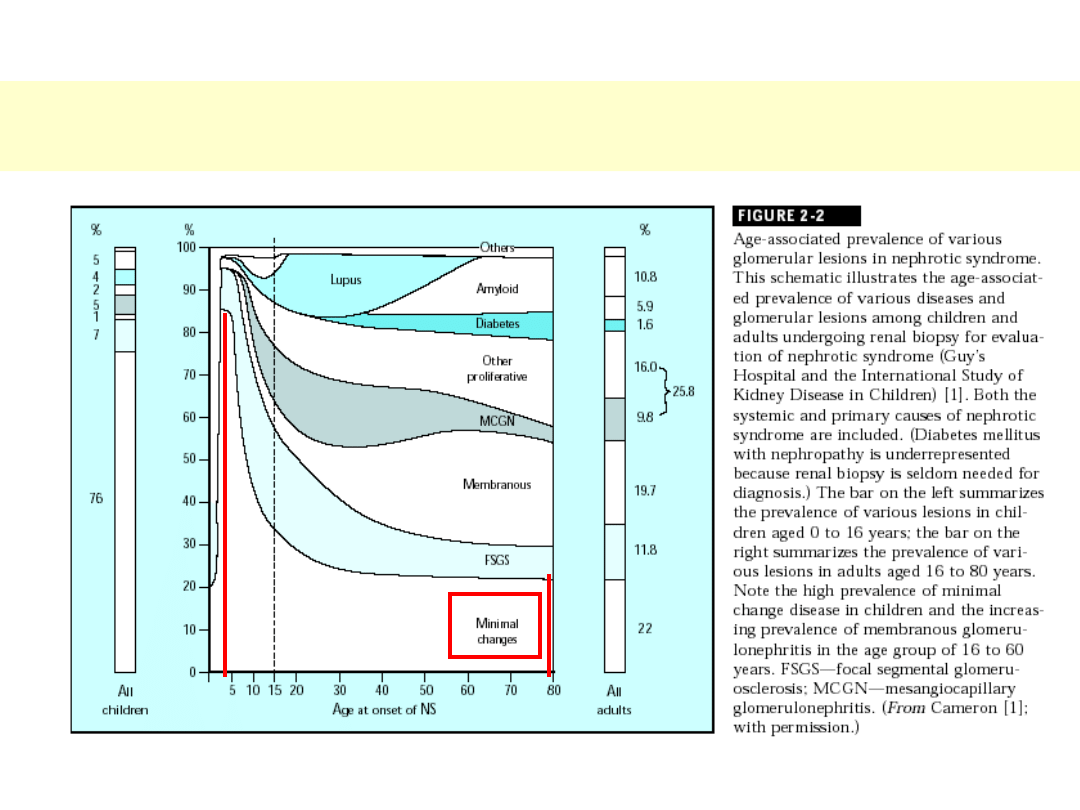
Zespół nerczycowy - przyczyny
24

Zespół nerczycowy
Idiopatyczny zespół nerczycowy
„minimal changes”
Większość kłębuszków w MŚ bez zmian.
W ME widoczne zmiany dotyczące podocytów: obrzęk, obkurczenie się,
zlanie wyrostków stopowatych i oddzielenie od błony podstawnej.
Bezpośrednią przyczyną białkomoczu jest utrata ładunku błony filtracyjnej kłębuszka
Na pewno zaburzenie ma podłoże immunologiczne i wiąże się z zaburzeniami funkcji limfocytów T
Komórki kanalika proksymalnego próbują zreabsorbować jak największą ilość białka,
Dochodzi do ich zwyrodnienia kropelkowo-szklistego lub do nagromadzenia tłuszczu
W wodniczkach cytoplazmatycznych – stąd nerczyca lipidowa
25
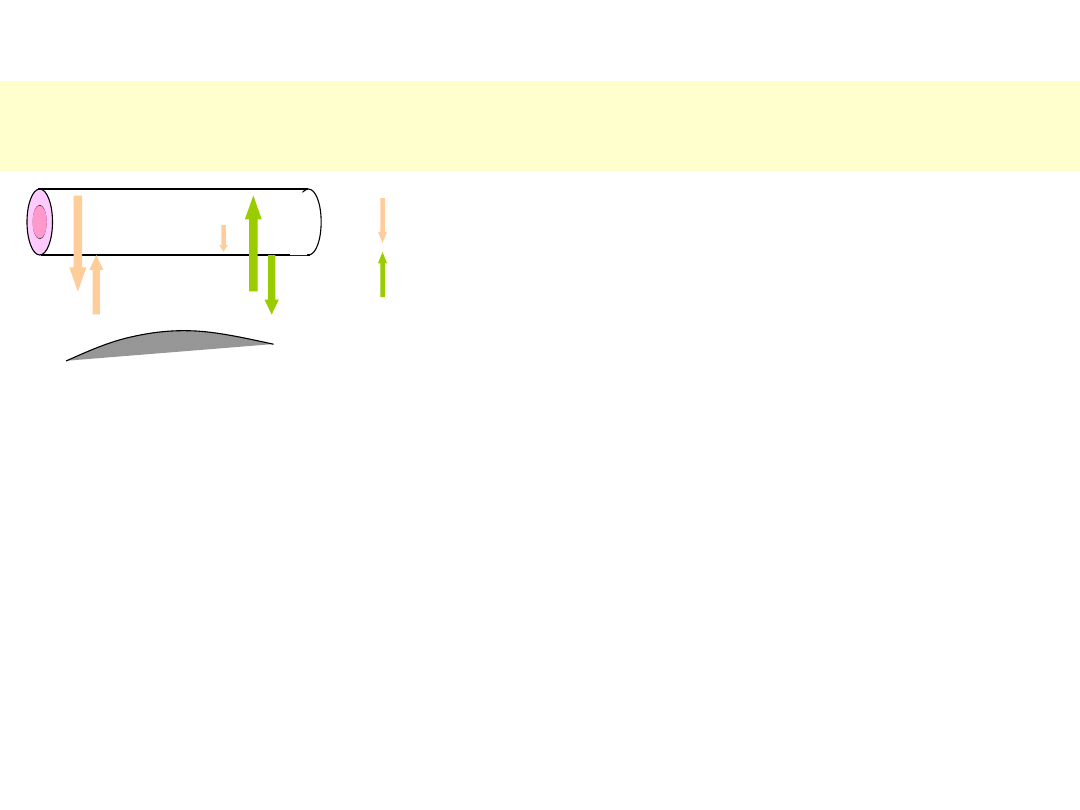
Patofizjologia obrzęków nerczycowych
Albuminy
•
utrzymywanie i regulacja ciśnienia onkotycznego
•
nośnik
Ciśnienia hydrostatyczne
Ciśnienia onkotyczne
Przepuszczalność ściany
STARLING
26

Patofizjologia obrzęków nerczycowych
U osób z niewielkim obniżeniem stężenia albumin (20-30 g/l) powstanie obrzęków
nie jest bezpośrednio związane z obniżeniem ciśnienia onkotycznego osocza lecz
z
PIERWOTNĄ RETENCJĄ SODU I WODY
•zwiększenie aktywności obecnych w nabłonku cewek zbiorczych
kanałów sodowych i Na-K-ATPazy prowadzi do nadmiernego wchłaniania
Cl, Na i wody
•oporność na działanie ANP
•albumina zawarta w moczu stymuluje resorpcję sodu w kanaliku
proksymalnym (aktywacja wymiennika sodowo-wodorowego)
•wzrost objętości krążącego osocza zanim jeszcze dojdzie do obniżenia
stężenia albumin.
przy spadku stężenia albumin w surowicy <20 g/l dochodzi do ucieczki płynu z
łożyska naczyniowego do przestrzeni pozanaczyniowej. Uruchamia to mechanizmy
kompensacyjne.
aktywacja układu RAA
wzrost sekrecji ADH, spadek wytwarzania ANP
Schrier (1988)
model „overfill”
model „underfill”
27

Patofizjologia zaburzeń lipidowych
wątroba próbuje kompensować utratę białek wzrostem ich produkcji –
równolegle rośnie synteza lipoprotein – ten sam szlak
w ZN maleje aktywnośc lipazy lipoproteinowej (LPL) hydrolizującej VLDL – HDL)
najprawdopodobniej przez utratę HDL-2 z moczem (Apo-CII aktywuje LPL)
osłabione usuwanie LDL-i przez receptory w wątrobie
w ZN z moczem tracona jest acylotransferaza lecytynowo-cholesterolowa (LCAT)
uczestnicząca w przemianach lipoprotein o wysokiej gęstości
Cholesterol
TG – VLDL, IDL, LDL
HDL - różnie
28

Patofizjologia zaburzeń krzepnięcia
jawna zakrzepica występuje u 6% chorych z z.nerczycowym, bezobjawowa nawet
u 25%
PRZYCZYNY
utrata
XII, XI, X, IX
alfa-2-antyplazminy
antytrombiny III – SKŁONNOŚC DO ZAKRZEPICY
pozostałe czynniki (zwłaszcza von Willebrandta i fibrynogen) – podwyższone lub
prawidłowe.
obniża się stężenie białka S i plazminogenu
dodatkowo: hiperlipidemia, zmiany w ścianach naczyń, zwiększona aktywność i
liczba płytek
29

Zespół nerczycowy – inne zaburzenia
Zaburzenia gospodarki wapniowej
hipokalcemia, hipokacuria, upośledzone wchłanianie Ca z przewodu pokarmowego
ujemny bilans Ca, zmniejszona odpowiedź kości na PTH
utrata z moczem globuliny wiążącej 25(OH)D
3
wraz ze związaną z nią witaminą
to samo białko wchłaniane zwrotnie w dużych ilościach w cewkach hamuje produkcję
1,25(OH)D
3
z 25(OH)D
3
Zaburzenia wzrastania
- utrata z moczem IGF
Hipotyreoza
Niedokrwistość
niedobór transferyny
niedobór erytropoetyny (zmniejszona synteza w odpowiedzi na hipoksję)
niedobory pierwiastków śladowych (Cu, Zn) z powodu utraty nośników
Upośledzenie odporności
utrata immunoglobulin, utrata składowych dopełniacza, niedożywienie, utrata Zn
+ skutki leczenia immunosupresyjnego
Obrzęk płuc i obrzęk mózgu
Ostra niewydolność nerek
głównie wskutek gwałtownego odwadniania
30

Zespół nefrytyczny
Kliniczny odpowiednik ostrego zapalenia kłębuszków nerkowych
nagły początek zwykle poprzedzony zakażeniem
zmniejszona ilość wydalanego moczu
(w 50-70% przypadków prowadząca do ONN)
nadciśnienie tętnicze
(aż do encefalopatii nadciśnieniowej)
bogatokomórkowy osad moczu
obrzęki
31

Zespół nefrytyczny - przyczyny
- poinfekcyjne kłębuszkowe zapalenia nerek związane
z występowaniem kompleksów immunologicznych
(ostre rozplemowe wewnątrzwłośniczkowe)
po infekcjach o różnej etiologii
(głównie paciorkowce -hemolizujące grupy A)
obecnie 10-15% wszystkich kłębuszkowych zapaleń nerek i zmniejsza się
w krajach rozwijających się nadal 40-70% wszystkich kłębkowych zapaleń nerek
-
błoniasto-rozplemowe kłębuszkowe zapalenie nerek
-
nefropatia IgA
-
rozlane kłębuszkowe zapalenie nerek z półksiężycami
Wtórne glomerulopatie np. toczeń układowy, choroba Schoenleina-Henocha,
32

Ostre popaciorkowcowe zapalenie kłebuszków nerkowych
Po infekcjach paciorkowcem b-hemolizującym grupy A
-
Typy 1,4,12 – zapalenie gardła – OPKZN po 5-21 dniach
-
Typy 49,55,57,60 – zapalenie skóry – OPKZN po 21-28 dniach
-
Chorują głównie dzieci po 3 rż. ch:dz=2:1
W patogenezie kluczową rolę odgrywają kompleksy immunologiczne:
antygeny paciorkowcowe
IgG
komplement – C3
lub kompleksy tworzące się „in situ” z udziałem antygenów kłębuszka
Nacieki neutrofilów i makrofagów
Uszkodzenia kłębuszka o różnym nasileniu
Stymulacja proliferacji
33

Zespół nefrytyczny - patofizjologia
- zamknięcie światła naczyń przez naciekające komórki zapalne i proliferujące
komórki kłębuszka (głównie mezangium i śródbłonka)
- spadek przepływu krwi przez nerki ii zmniejszenie filtracji kłębuszkowej
- wzrost wchłaniania Na w kanalikach nerkowych – retencja wody
-
uszkodzenie naczyń włosowatych
-
w moczu – wałeczki erytrocytarne, krwinki dysmorficzne, krwinkomocz
leukocyty w moczu, białkomocz o różnym stopniu nasilenia
nadciśnienie
34
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
PATOFIZJOLOGIA CHORÓB NEREK, MEDYCYNA, PATOLOGIA, EGZAMIN NOTATKI, PYTANIA, pato chomik testy
PATOFIZJOLOGIA CHORÓB NEREK, Patofizjologia, Ćwiczenia 13-15 (wydalniczy, nerwowy, nowotwory, toksyk
Podział chorób nerek z elementami patofizjologii
Podział chorób nerek z elementami patofizjologii
3 Seminarium Patofizjologia chorób rozrostowych
Dieta w chorobach nerek
III WWL DIAGN LAB CHORÓB NEREK i DRÓG MOCZ
Choroby nerek w ciąży
1 Podstawy diagnostyki w chorobach nerek 2005
ciaza u kobiet z chorobami nerek
Wybrane choroby nerek i uk adu oddechowego
W16 Patofizjologia chorób infekcyjnych
Choroby nerek i PIH
Cukrzycowa choroba nerek
diagnostyka chorob nerek id 134 Nieznany
Przewlekła choroba nerek profilaktyka i hamowanie progresji
Choroby nerek, Pielęgniarstwo, Nefrologia i dialozoterapia
więcej podobnych podstron