
Neuropatia cukrzycowa u
dzieci
Marta Wysocka-Mincewicz

Definicja
Neuropatia cukrzycowa jest opisowym
terminem określającym kliniczne lub
subkliniczne zaburzenia somatycznej lub
autonomicznej części obwodowego układu
nerwowego u chorych na cukrzycę,
rozpoznawane po wykluczeniu innych przyczyn
neuropatii obwodowej. Określenie to obejmuje
wiele różnych zespołów neuropatycznych.
San Antonio, 1988r.

Epidemiologia
7,5% do
100%
• Lowrence i wsp.(1961) - 19% dzieci ma zaburzenia
przewodnictwa w nerwie strzałkowym
• Eeg-Olofsson i wsp.(1966 ) -obniżona szybkość przewodzenia w
nerwie strzałkowym (9%) i łokciowym (2%)
• Gamstorp i wsp.(1966) - wykazał u 10,3 % neuropatię
(definiowaną jako co najmniej dwie
nieprawidłowe wartości w
badaniu przewodnictwa nerwowego i/ lub brak odruchów
ścięgnistych) , a 21,4% zakwalifikowano jako pogranicze normy
• Young i wsp. (1983)- zaburzenia przewodnictwa nerwowego u
72%
• Käär i wsp.(1983) - zaburzenia przewodzenia w nerwie
strzałkowym u 30%, a w nerwie pośrodkowym u 5%.
• Coutinho dos Santos i wsp. (2002)- 28% dzieci z odchyleniami
przynajmniej w dwóch kategoriach (objawy subiektywne,
przedmiotowe, zaburzenia czucia wibracji lub zaburzenia
przewodnictwa w nerwach kończyn dolnych)
• Wysocka-Mincewicz (2005)- 24,7% dzieci ma polineuropatię -
8,2% kliniczną i 16,5% subkliniczną

Klasyfikacja patofizjologiczno-
kliniczna
1. Symetryczna polineuropatia
- Dystalna symetryczna polineuropatia
- Neuropatia cienkich włókien
- Neuropatia grubych włókien
- Cukrzycowa neuropatia autonomiczna
- Cukrzycowa kacheksja neuropatyczna
2.
Asymetryczna neuropatia
- mononeuropatia czaszkowa
- mononeuropatie somatyczne
- poliradikulopatia cukrzycowa
- neuropatia piersiowo-brzuszna (piersiowo-lędźwiowa, lub
tułowiowa)
- radikuloplexopatia lędźwiowo-krzyżowa (asymetryczna
proksymalna
neuropatia ruchowa, amiotrofia cukrzycowa)
3.Ostra bolesna neuropatia (kacheksja cukrzycowa)
4.Przewlekła zapalna polineuropatia demielinizująca

Symetryczna polineuropatia
- Dystalna symetryczna
polineuropatia
- najczęstsza postać,
-
rozwija się zazwyczaj skrycie
-
symetrycznie dalsze odcinki kończyn, częściej stóp
-
dominuje uszkodzenie nerwów czuciowych- ból i
przeczulica, następnie utrata czucia temperatury i
zmniejszenie czucia lekkiego dotyku i ukłucia igłą
-
nocne bolesne parestezje i drętwienie rozpoczynające
się od palców
-
może się pojawiać allodynia (nadwrażliwość dotykowa)
-
późne stadium
- osłabienie mięśni kończyn dolnych
- osłabienie odruchów ścięgnistych
- całkowite znieczulenie poniżej kolan
- zaniki mięśniowe

Symetryczna polineuropatia
-
Neuropatia cienkich włókien
- rzadsza postać
- uszkodzenie przede wszystkim włókien czuciowych o
małym przekroju ( włókna typu C)
- bolesne parestezje o charakterze palenia, kłucia,
zgniatania, bólu lub skurczu, często występuje allodynia
- nasilanie objawów w nocy
- utrata czucia bólu i temperatury (utrata czucia gorąca)
- bez zaburzeń czucia dotyku i wibracji
- nie zaburzone odruchy ścięgniste i czucie
prioprioceptywne
- upośledzenie czynności autonomicznych- zmniejszenie
potliwości, suchość skóry, zaburzenia naczynioruchowe,
zimne stopy
- brak zaburzeń w testach elektrofizjologicznych
- częściej dotyczy chorych z cukrzycą typu 1
- 30% ma podłoże autoagresyjne

Symetryczna polineuropatia
-Neuropatia grubych włókien
- rzadsza postać
- zaburzone czucie wibracji (często pierwszy obiektywny
dowód neuropatii) i czucie ułożenia
- ból z włókien Adelta, głęboko zlokalizowany, rwący,
tępy, w kościach stóp, czasem miażdżący
- uczucie mrowienia lub opasywania wokół kostek i na
stopach
- zanik odruchów ścięgnistych
- zaznaczona ataksja czuciowa (chód kaczy), niestabilny
chód przy zamkniętych oczach
- skrócenie ścięgna Achilles z wytworzeniem stopy
końskiej
- zwiększony przepływ krwi (stopa gorąca)

Asymetryczna neuropatia
Mononeuropatie czaszkowe
- nerwy okulomotoryczne (III, IV, VI)
- twarzowy (VII)
- wzrokowy (przednia niedokrwienna neuropatia wzrokowa)
Mononeuropatie somatyczne
- uwięźnięcie, ucisk lub
niedokrwienie
- nerw pośrodkowy w cieśni nadgarstka,
- nerw łokciowy w łokciu,
- nerw strzałkowy na głowie kości strzałkowej.
- mononeuropatia mnoga
Poliradikulopatia cukrzycowa
- zajęty jeden lub więcej
korzeni rdzeniowych
- neuropatia piersiowo-brzuszna (piersiowo-lędźwiowa lub
tułowiowa)- występuje u osób po 50 roku życia
- radikuloplexopatia lędźwiowo-krzyżowa (asymetryczna proksymalna
neuropatia ruchowa, amiotrofia cukrzycowa) - często występuje u
osób powyżej 50 roku życia, ze źle kontrolowaną cukrzycą

Ostra bólowa neuropatia
(kacheksja cukrzycowa)
- rzadsza forma neuropatii
- utrata masy ciała
- nie ustępujący ból skóry
Przewlekła zapalna
polineuropatia demielinizująca
- rzadka postać,
- częściej u pacjentów z cukrzycą typu 1
- sugeruje się jej związek z chorobami
autoimmunizacyjnymi

Neuropatia autonomiczna
układu sercowo-naczyniowego
:
• częstoskurcz spoczynkowy
• upośledzenie odpowiedzi układu na wysiłek
fizyczny
• hipotensja ortostatyczna
• bezobjawowe zawały mięśnia serca
• nabyta wada serca
• nagła śmierć

Neuropatia autonomiczna
układ pokarmowy
:
• zaburzenia motoryki przełyku
• atonia żołądka i pęcherzyka żółciowego
• biegunki lub zaparcia
• zaburzenia czynności zwieracza odbytu

Neuropatia autonomiczna
układ moczowo-płciowy
:
• zaburzenia czynności pęcherza moczowego
• zaburzenia czucia wypełnienia pęcherza
• nawracające infekcje dróg moczowych
• upośledzone wydzielanie śluzu w pochwie
• zaburzenia erekcji
• wsteczna ejakulacja

Neuropatia autonomiczna
zaburzenia smaku,
zaburzenia wydzielania potu-
upośledzone na kończynach dolnych, a
nadmierne na tułowiu
zaburzenia reakcji źrenic-
zmniejszenie
średnicy
i upośledzona reakcja na światło
obrzęki
nie odczuwanie hipoglikemii

Etiopatogeneza
Hipoteza aktywacji szlaku
poliolowego
hiperglikemia
aktywności reduktazy aldozowej
sorbitolu i fruktozy
wychwytu mioinozytolu
aktywności Na
+
K
+
ATP-azy
wewnątrzkomórkowego Na
osmolarności płynu
wewnątrzkomórkowego
wychwytu mioinozytolu, aminokwasów,
szybkości przemian katalizowanych
przez enzymy zależne od wapnia
i aktywowanych przez kinazę białkową C
napływu wody
obrzęk komórki
dysfunkcja komórek śródbłonka naczyniowego, pericytów, neurytów
i komórek gleju.

Etiopatogeneza
Hipoteza nieenzymatycznej
glikacji białek
- zaburzenia hemodynamiki mikrokrążenia przez
wzrost lepkości osocza i zmniejszenie podatności na
odkształcenia erytrocytów
- aktywacja układu krzepnięcia przez zmniejszenie
aktywności antytrombiny III i białka C
- wzrost przepuszczalności naczyń wazoaktywne
czynniki makrofagalne
- pogrubienie błony podstawnej przez wiązania
krzyżowe

Etiopatogeneza
Hipoteza stresu oksydacyjnego
• hiperglikemia wzrost aktywności przemian
generujących wolne rodniki, spadek ich
unieczynniania – spadek aktywności dysmutazy
nadtlenkowej
• aktywacja szlaku sorbitolowego i zmniejsznie
aktywności dehydrogenaz HMP- spadek
stężenia NADPH niezbędny do redukcji
glutationu
• glikowane białka generują wolne rodniki

Etiopatogeneza
kwasu -linolenowego
czynników wzrostu- NGF, NT3, IGF-I i IGF-II
• niedokrwienie- endoteliopatia włośniczek
śródnerwowych (vasa nervorum)
• mechanizmy immunologiczne- przeciwciała
przeciwneuronalne
• brak prawidłowej ekspresji genu lamininy b2
• genetyczna predyspozycja

Kryteria rozpoznania
1. Zaburzenia przewodnictwa w nerwach ruchowych i
czuciowych
2. Odchylenia w neurologicznym badaniu
przedmiotowym
3. Zaburzenia w ilościowych testach czucia i testach
układu autonomicznego
4. Objawy kliniczne neuropatii
Stadium 0- brak neuropatii (<2 kryteria)
Stadium 1- subkliniczna- co najmniej 2 kryteria z pośród 3
pierwszych
Stadium 2- kliniczna neuropatia- co najmniej 2 kryteria z
pośród 3 pierwszych oraz obecne objawy kliniczne
Stadium 3- kliniczna neuropatia powodująca
niepełnosprawność

Badanie podmiotowe
• Pieczenie
• Drętwienie
• Parestezje
• Kurcze mięśni
• Bóle
• Uczucie osłabienia

Diagnostyka
Badanie przedmiotowe
• Czucia powierzchownego-
monofilament Semmesa-Weinsteina
• Czucia ciepła i zimna - probówki
• Czucia bólu - igła jednorazowa, koło Waardenberga
• Czucia wibracji - widełki stroikowe, neurotensjometr
• Czucie głębokie - próba pięta-kolano
• Czucie położenia - badanie położenia palców rąk i nóg
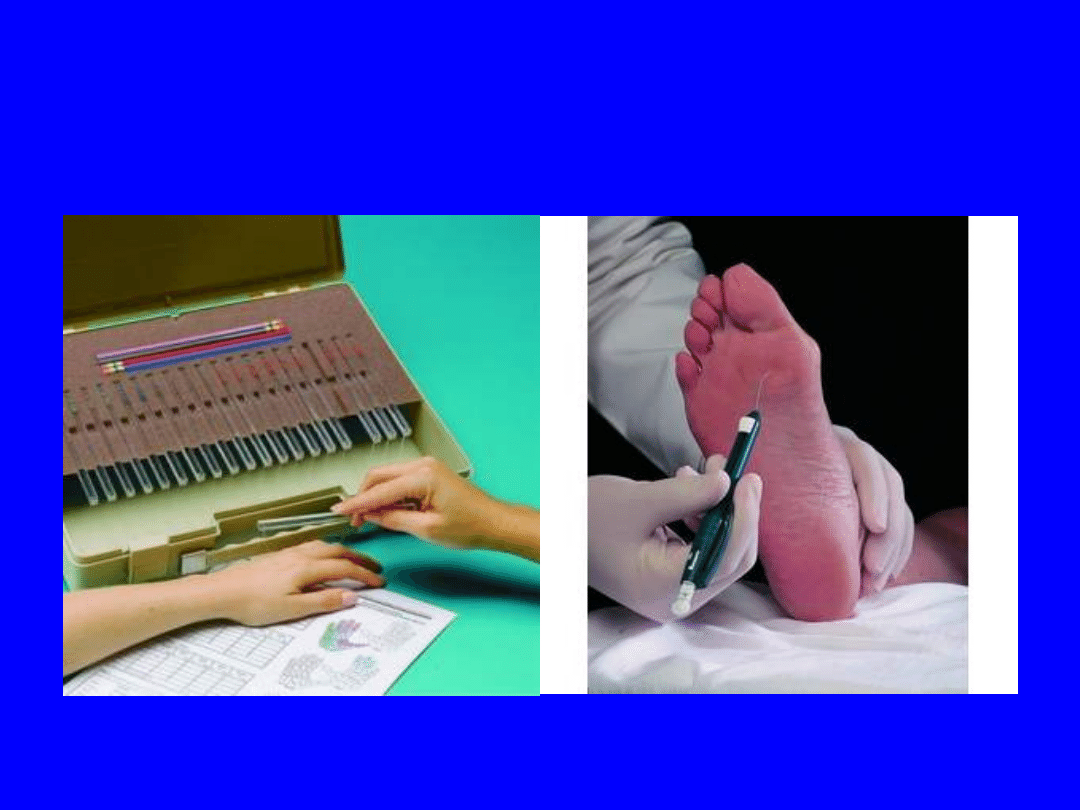
Diagnostyka – czucie
dotyku
Diagnostyka czucia dotyku

Diagnostyka – czucie
wibracji

Badanie siły mięśniowej
•
0/5 - brak ruchu mięśni
•
1/5 - widoczny ruch mięśni, brak ruchu w stawie
•
2/5 - ruch w stawie, brak ruchu przeciwko
grawitacji
•
3/5 - ruch przeciw grawitacji, ale nie przeciw
oporowi
•
4/5 - ruch przeciw oporowi, ale słabszy niż
normalnie
•
5/5 - prawidłowa siła mięśni

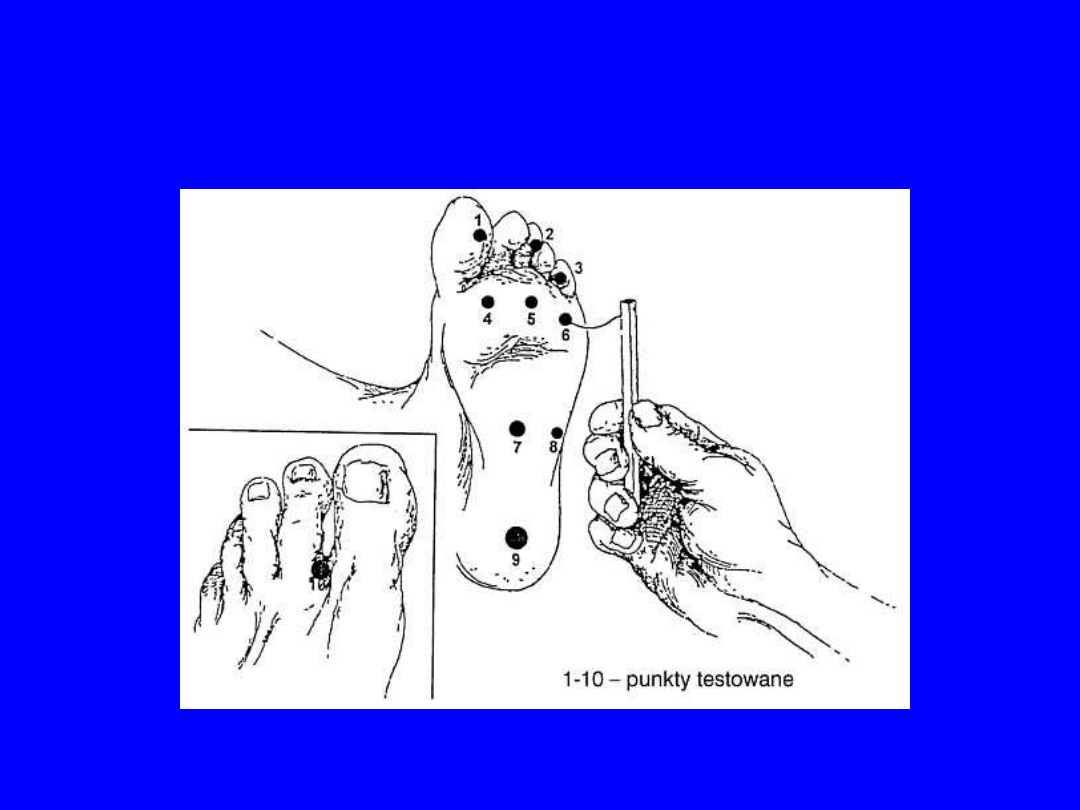
Badanie odruchów
ścięgnistych
• Odruch z mięśnia dwugłowego
(C5)
• Odruch z mięśnia trójgłowego (C7)
• Odruch kolanowy (L3-4)
• Odruch ze ścięgna Achillesa (S1-2)
Badanie neurologiczne
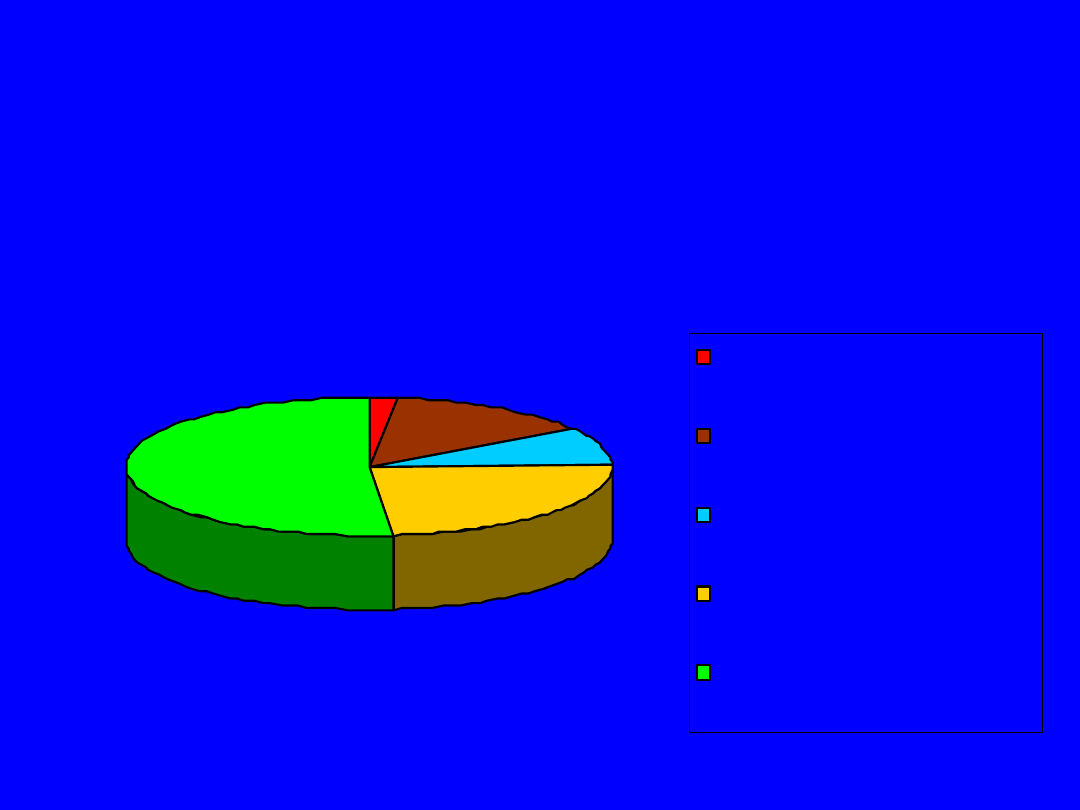
2,1%
13,4%
9,3%
23,7%
51,5%
osłabienie odruchów w
kończynach dolnych i górnych
osłabienie odruchów w
kończynach dolnych
zaburzenia czucia
skargi subiektywne
norma

Badania
elektrofizjologiczne
Nerwy ruchowe
• amplituda
potencjału
• szybkość
przewodzenia
• latencja dystalna
• latencja fali F
Nerwy czuciowe
• amplituda
potencjału
• szybkość
przewodzenia
• czas
przewodzenia
EN
G
EMG
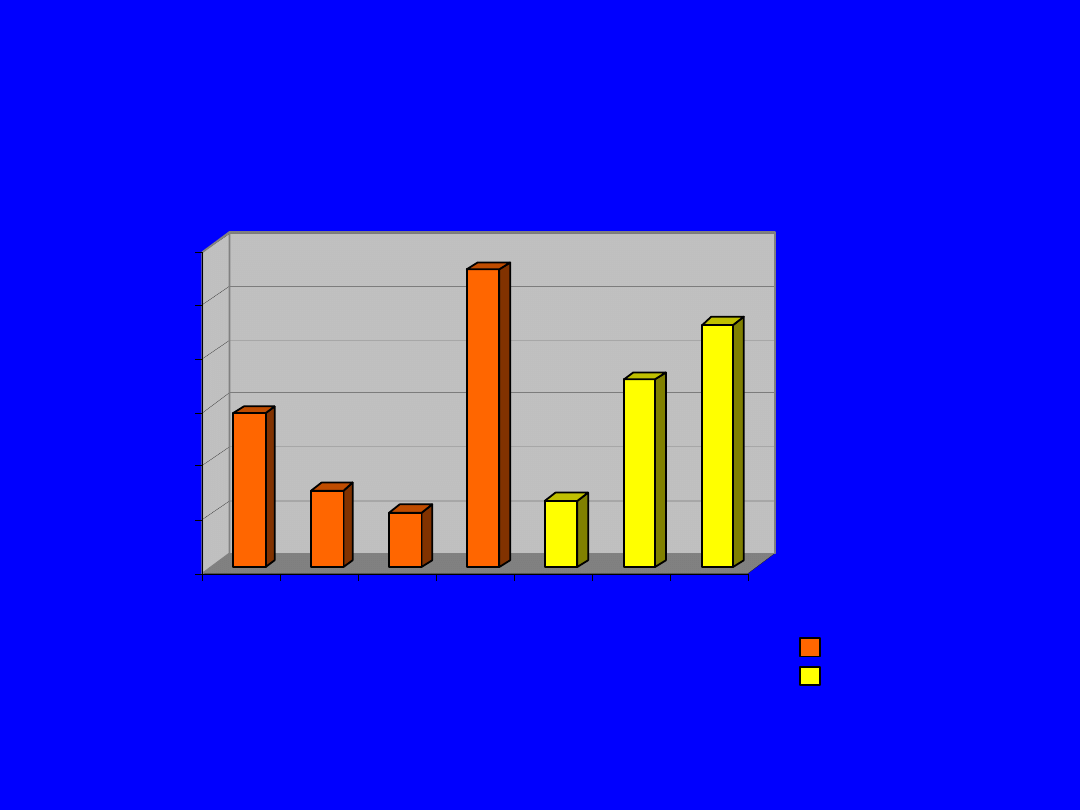
Uszkodzenie nerwów obwodowych
14,4%
7,2%
5,1%
27,8%
6,2%
17,5%
22,7%
0%
5%
10%
15%
20%
25%
30%
po
śr
od
ko
w
y
ło
kc
io
w
y
pi
sz
cz
el
ow
y
st
rz
ał
ko
w
y
po
śr
od
ko
w
y
ło
kc
io
w
y
ły
dk
ow
y
nerwy ruchowe
nerwy czuciowe

Badanie układu
autonomicznego- testy
przyłóżkowe
• stosunek wartości ciśnienia tętniczego i
częstości skurczów po 15 min leżenia i po 5
min stania
• Norma:
- zmiana ciśnienia skurczowego od 0 do 2 kPa
(-15 mmHg),
- zmiana rozkurczowego od –0,7 do 0,7 kPa (-5
do 5 mmHg),
- zmiana częstości skurczów serca od 0-15 /min

Badanie układu autonomicznego
- testy przyłóżkowe
• ciągły zapis EKG- częstość skurczów serca
podczas głębokiego oddychania z częstością
6 oddechów na minutę
• najdłuższy odstęp RR w czasie wydechu i
najkrótszy odstęp RR w czasie wdechu
• Norma: iloraz RR wydechu do RR wdechu
1,2

Badanie układu autonomicznego
- testy przyłóżkowe
Iloraz Valsalvy
• pacjent dmucha do rurki sfingomanometru
zakończonej strzykawką, tak aby słupek rtęci uniósł
się do 40 mmHg (5,3kPa) przez 15 sek- równocześnie
rejestrować EKG, powtórzyć 4 razy
• zmierzyć najdłuższy odstęp RR w czasie wydechu i
najkrótszy czas w okresie bez wydychania powietrza
• Norma- iloraz RR wydechu do RR bez wysiłku 1,21

Badanie układu autonomicznego
- testy przyłóżkowe
Test presyjny na zimno
• zmierzyć podstawowe ciśnienie tętnicze i
częstość akcji serca
• trzymać przez 1 min rękę w wodzie z
lodem i powtórnie zmierzyć ciśnienie
tętnicze i częstość akcji serca
• Norma - zmiana ciśnienia skurczowego o
>2,0 kPa (15 mmHg)

Czynniki ryzyka
• Hiperglikemia
• Czas trwania cukrzycy
• BMI
• Wzrost
• Epizody hipoglikemii
• Cholesterol, trójglicerydy
• Mikroalbuminuria
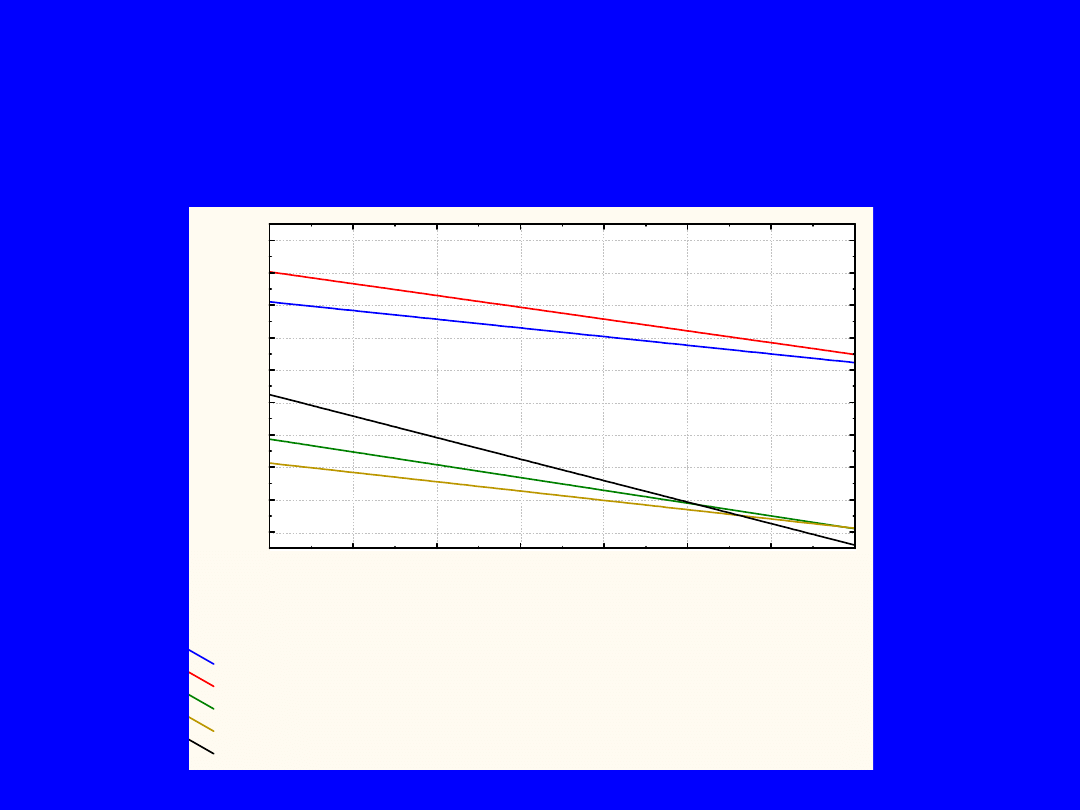
Zależność szybkości przewodzenia w
nerwach obwodowych od czasu trwania
cukrzycy typu 1
nerw pośrodkowy ruchowy: r = -0,22, p = 0,03; y = 60,75 - 0,27*x
nerw łokciowy ruchowy: r = -0,23, p = 0,02; y = 62,79 - 0,36*x
nerw piszczelowy: r = -0,23, p = 0,02; y = 52,52 - 0,39*x
nerw strzałkowy: r = -0,22, p = 0,03; y = 50,83 - 0,29*x
nerw łydkowy: r = -0,35 p = 0,0005; y = 55,81 - 0,66*x
2
4
6
8
10
12
14
16
czas trwania choroby [lata]
46
48
50
52
54
56
58
60
62
64
sz
y
b
ko
ść
p
rz
e
w
o
d
ze
n
ia
[
m
/s
]
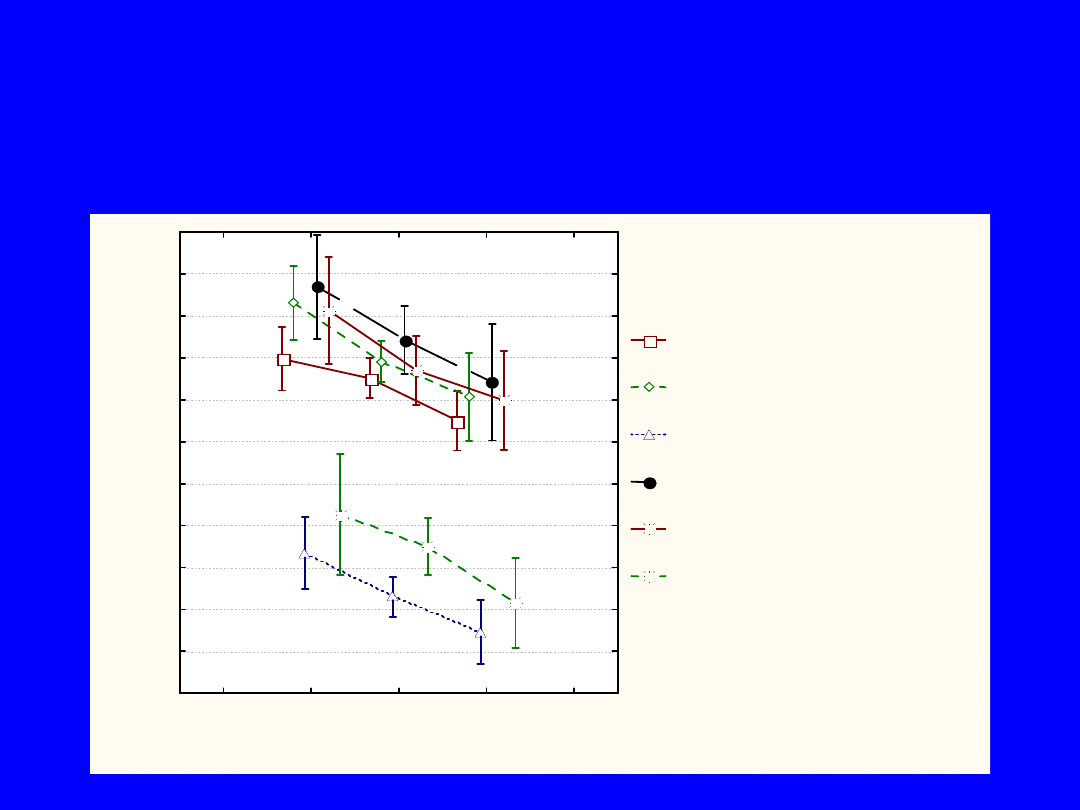
Zależność szybkości przewodzenia w
nerwach obwodowych od wyrównania
metabolicznego
średnia +/- 95% CL dla nerwów:
pośrodkowy ruchowy
F(2,92) = 5,14, p = 0,008
łokciowy ruchowy
F(2,94) = 6,37, p = 0,002
strzałkowy
F(2,93) = 6,44, p = 0,002
pośrodkowy czuciowy
F(2,94) = 3,20, p = 0,046
łokciowy czuciowy
F(2,93) = 3,13, p = 0,049
łydkowy
F(2,94) = 4,15, p = 0,019
HbA
1c
:
0 - HbA
1c
< 7,6%
1 - 7,6% < HbA
1c
< 9%
2 - HbA
1c
> 9%
0
1
2
HbA
1c
44
46
48
50
52
54
56
58
60
62
64
66
sz
y
b
ko
ść
p
rz
e
w
o
d
ze
n
ia
[
m
/s
]
Podsumowanie czynników ryzyka
polineuropatii cukrzycowej
Czas
trwania
choroby
HbA1c
średnie
BMI
średnie
wzrost
Epizody
hipoglike
mii w
wywiadzie
Chi-kwadrat
Walda
7,951
4,951
3,413
4,413
3,999
Poziom p
0,005
0,026
0,065
0,036
0,045
Iloraz szans
(jednostkow
y)
1,364 1,912 0,749 1,06
1
2,111
-95% CL
1,096
1,072
0,549
1,003
1,005
+95% CL
1,697
3,411
1,022
1,123
4,433
Chi2(5)=23,128, p<0,0005

Leczenie
• poprawa wyrównania metabolicznego,
• unikanie hipoglikemii
• wprowadzenie intensywnych metod
insulinoterapii (metoda funkcjonalna,
CPWI)
• leczenie farmakologiczne - badania
- kwas alfa-liponowy
- tiamina
- inhibitory kinazy białkowej C (Ruboxistauryna)
- inhibitory reduktazy aldozowej- ranirestat
- rhNGF
- gangliozydy
- aminoguanidyna
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
Wyszukiwarka
Podobne podstrony:
Przewlekłe powikłania cukrzycy u dzieci i młodzieży – sposoby zapobiegania
Cukrzyca u dzieci
cukrzyca u dzieci, CUKRZYCA U DZIECI
Neuropatia cukrzycowa
neuropatie cukrzycowe, Pielęgniarstwo licencjat cm umk, II rok, Patofizjologia
CUKRZYCA U DZIECI
Szkol Choroby Neuropatia cukrzycowa
Wczesna diagnostyka neuropatii cukrzycowej i prewencja amputacji kończyn dolnych, DIABETOLOGIA
Przewlekłe powikłania cukrzycy u dzieci i młodzieży – sposoby zapobiegania
Cukrzyca u dzieci fragment
Cukrzyca typu 2 u dzieci i młodzieży
Dzieci z cukrzycą a szkoła
Problemy leczenia dzieci z cukrzycą
cukrzyca typu 1 u dzieci, dziecko chore i kalekie
Cukrzyca typu 1 u dzieci sem
więcej podobnych podstron