
1
P.O.Ch.P.
PRZEWLEKŁA OBTURACYJNA CHOROBA PŁUC
C.O.P.D.
(CHRONIC OBSTRUCTIVE PULMONARY DISEASE)
Jacek Sierzputowski
2

3
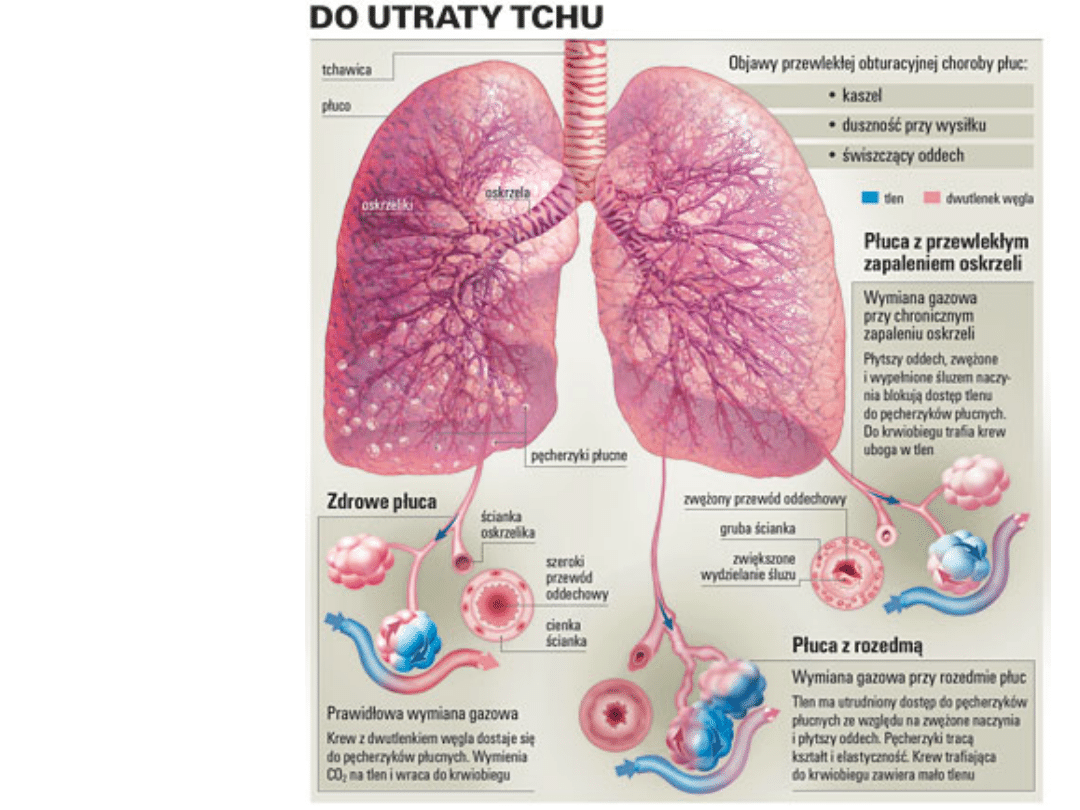
Definicja
Skojarzenie rozedmy płuc i przewlekłego
zapalenia oskrzeli, głównie na tle palenia
tytoniu i predyspozycji osobniczej.
„P.O.Ch.P. jest chorobą charakteryzującą
się niecałkowicie odwracalnym
ograniczeniem przepływu powietrza
przez drogi oddechowe. Ograniczenie to
jest zwykle postępujące i wiąże się z
nieprawidłową odpowiedzią zapalną płuc
na szkodliwe pyły lub gazy.”
WHO
4

5
Etiologia, występowanie
• Ryzyko zachorowania jest wprost
proporcjonalne do liczby
wypalanych papierosów i lat
ekspozycji.
(„Paczkolata”)
• Predyspozycje genetyczne.
(bierne palenie, skażenie
środowiska, częste infekcje.)

6
Przyczyny
• Drażnienie błony śluzowej
oskrzeli.
(dymy, pary, pyły)
• Zapylenie w miejscu pracy.
• Obecność szkodliwych substancji
w powietrzu otaczającym.
• Praca w zimnie i wilgoci.
(częste
przeziębienia)
7
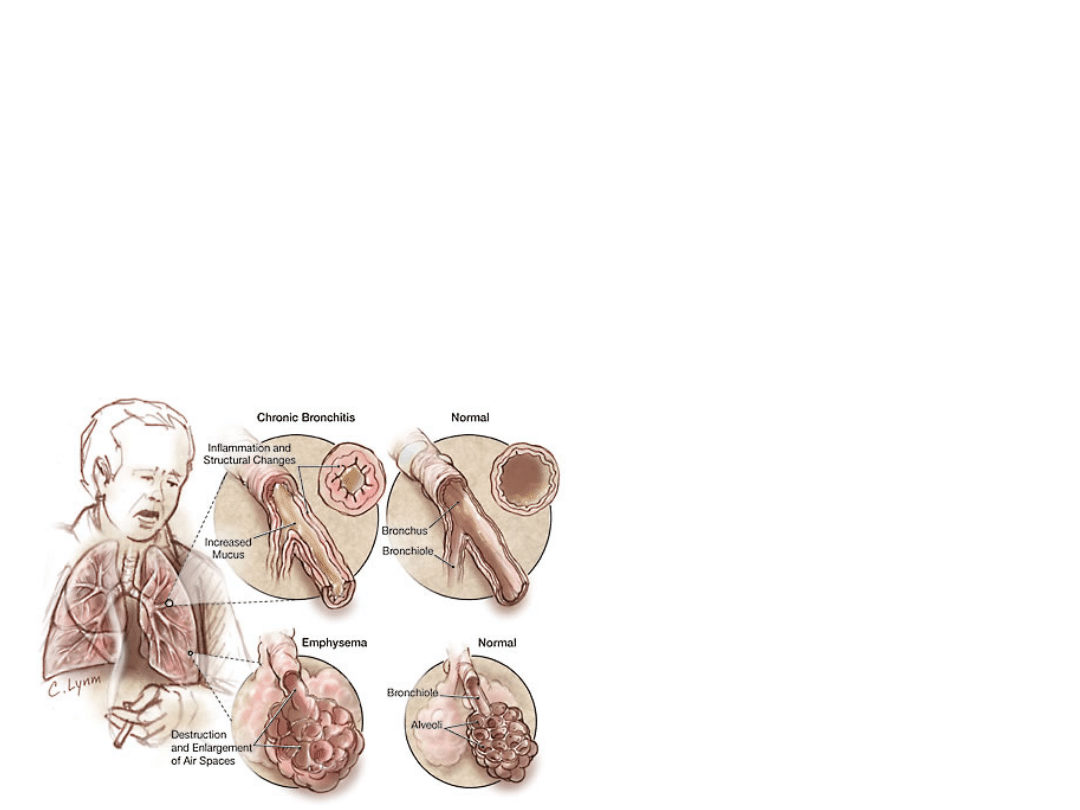
Anatomopatologia
• Przerost gruczołów śluzowych.
• Znaczny ubytek komórek
nabłonkowych i rzęsek.
•Samooczyszczanie oskrzeli
przebiega znacznie gorzej.
•Występują objawy
zaporowe.
•W zalegającym śluzie
zagnieżdżają się
drobnoustroje.
Wnioski.

8
Patogeneza
1.
Nagromadzony śluz w drzewie
oskrzelowym powoduje nierównomierną
wentylację. (zaburzenie wymiany
gazowej, ujawniające się w postaci
niewydolności oddechowej)
2.
Zaburzenia wymiany gazowej w
pewnych obszarach płuc wywołują
spadek prężności tlenu w pęcherzykach
i skurcz naczyń włośniczkowych. (tzw.
Odruch pęcherzykowo-włośniczkowy)
3.
Powoduje to
nadciśnienie płucne
i
wtórne
przeciążenie prawej komory
serca.

9
Patogeneza
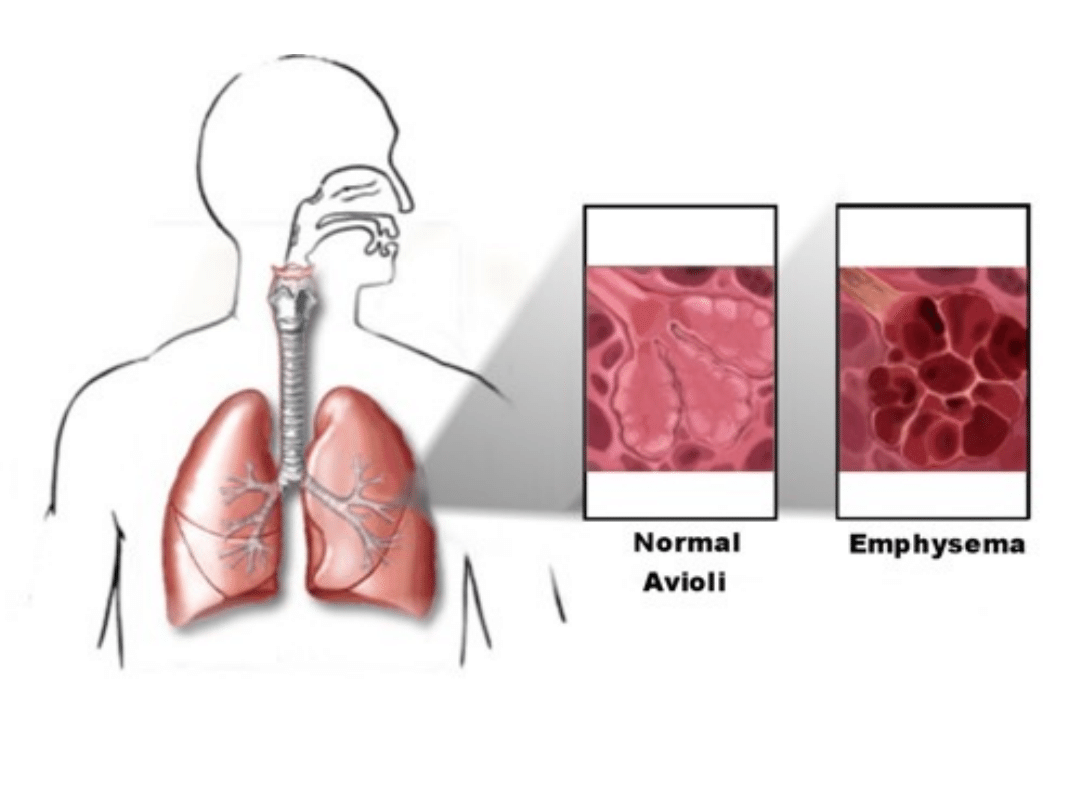
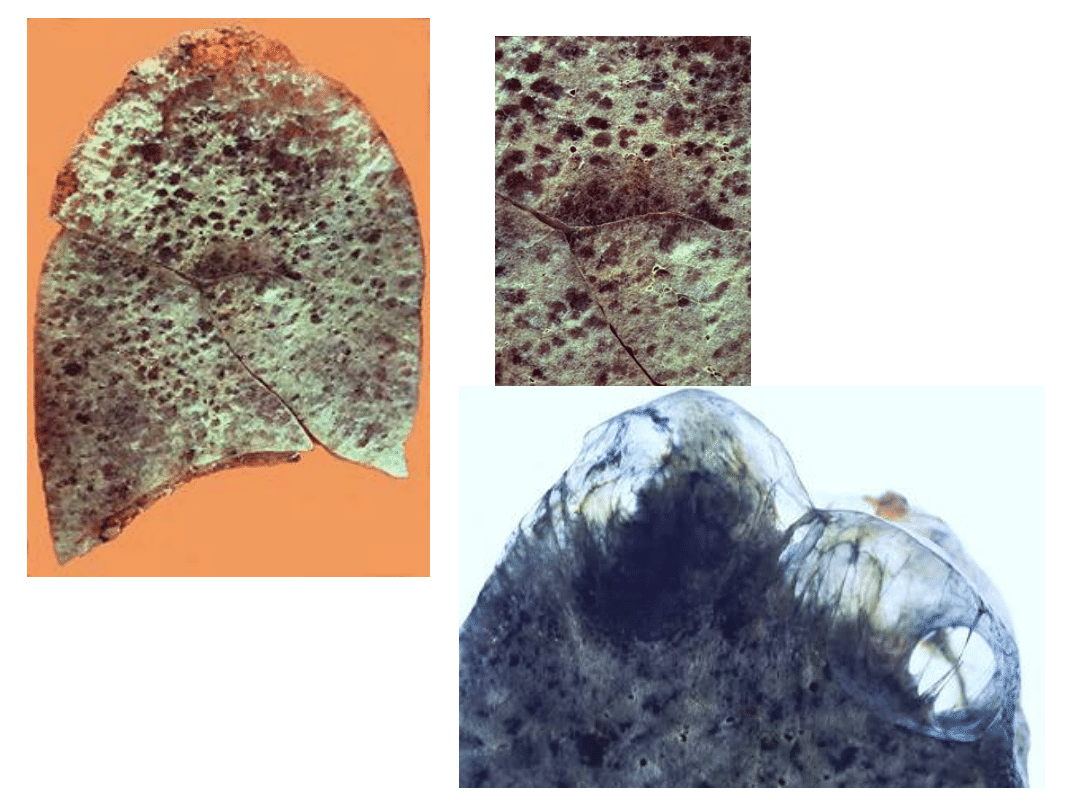
4. Zalegająca wydzielina utrudnia
opróżnianie pęcherzyków z powietrza,
które ulegają zniszczeniu;
powstaje
rozedma płuc.
5. Zalegająca, często ropna, wydzielina w
oskrzelach całkowicie zatyka oskrzela,
niszczy ich ścianę i powoduje ich wiotkość i
zapadanie się w czasie nasilonego
wydechu;
powstają rozstrzenia.
6. Uporczywy kaszel zaburza prawidłowy
napływ do krążenia małego. Wzmaga się w
nim ciśnienie;
obciążenie prawego serca.

10
Patogeneza
7.
Przewlekłe zapalenie oskrzeli powoduje
destrukcję układu oddechowego ;
serce
płucne.
8.
Może dochodzić do zwiększenia liczby
czerwonych krwinek i ich powiększenia
– mechanizm kompensacyjny.
9.
Ubytek tkanki sprężystej skutkuje
ustawianiem się kl piersiowej w pozycji
wdechowej ;
wydech staje się czynny.

11
Patogeneza
10. Ponownie wzrasta ciśnienie
powodujące zapadanie i
zamykanie światła drobnych
oskrzeli ;
dalszy wzrost oporu
oskrzelowego.
11.Ubytek naczyń zwiększa opór w
krążeniu małym i zwiększa
pracę prawego serca.
12
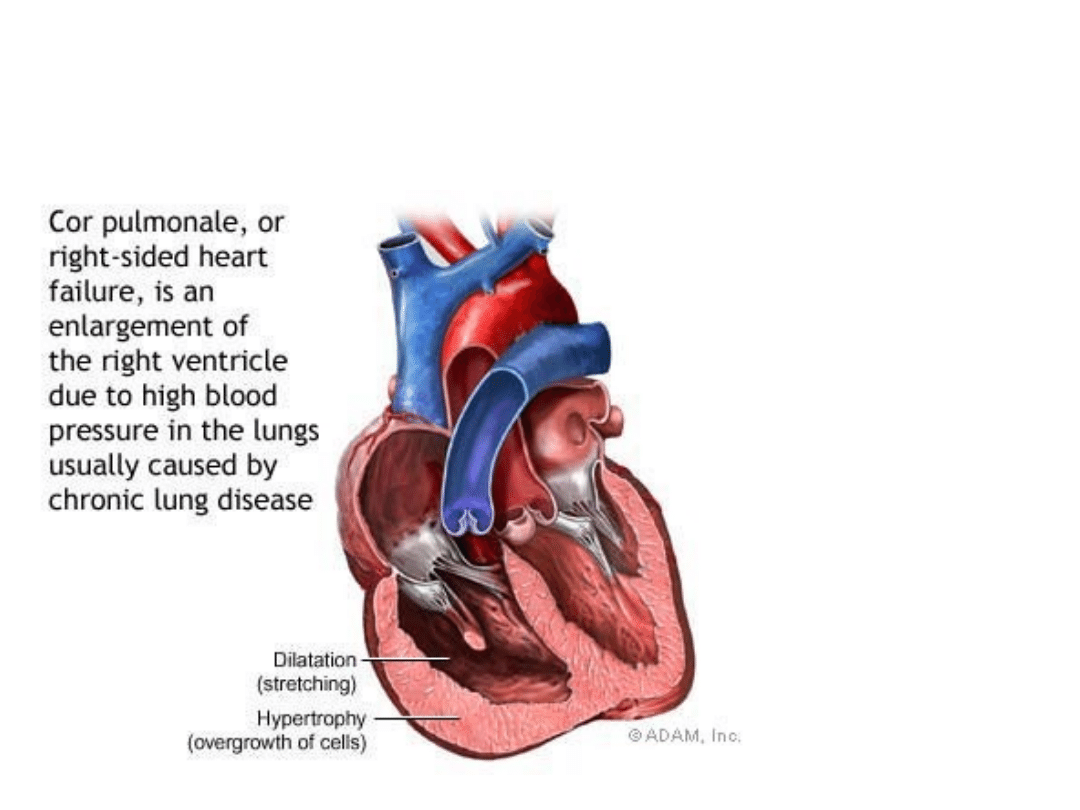
13
Cor pulmonale
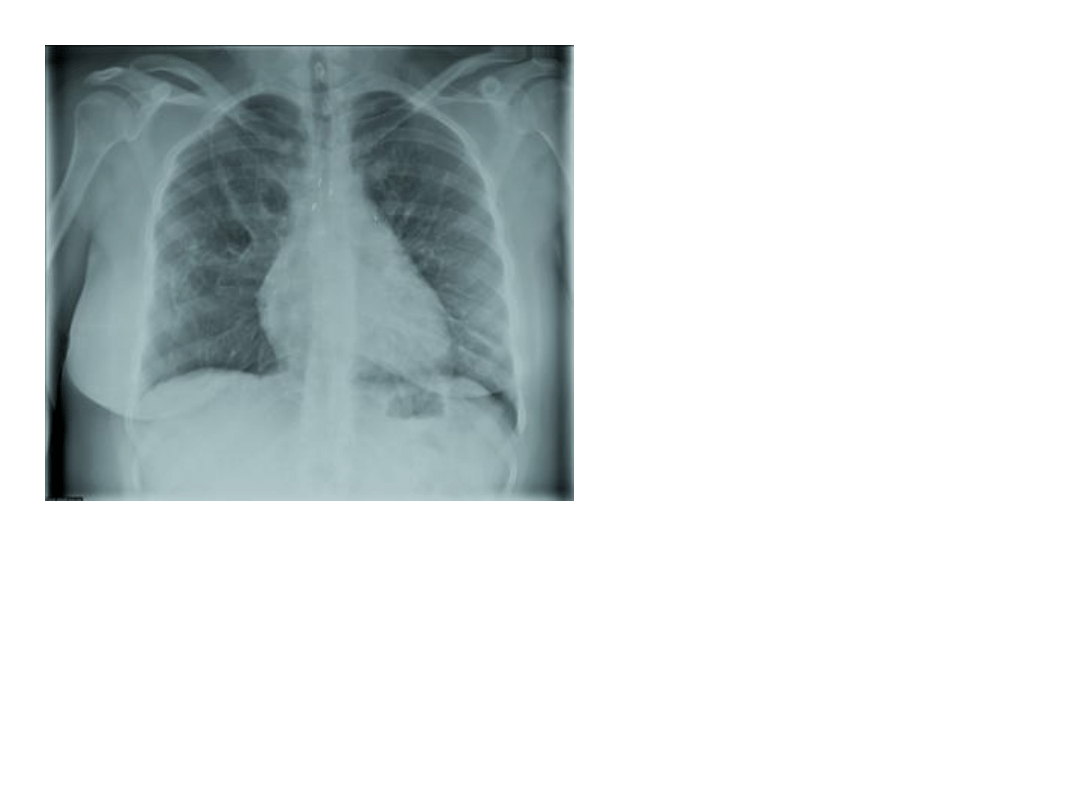
14
Uniesiona, spłaszczona,
prawie nieruchoma
przepona.

15
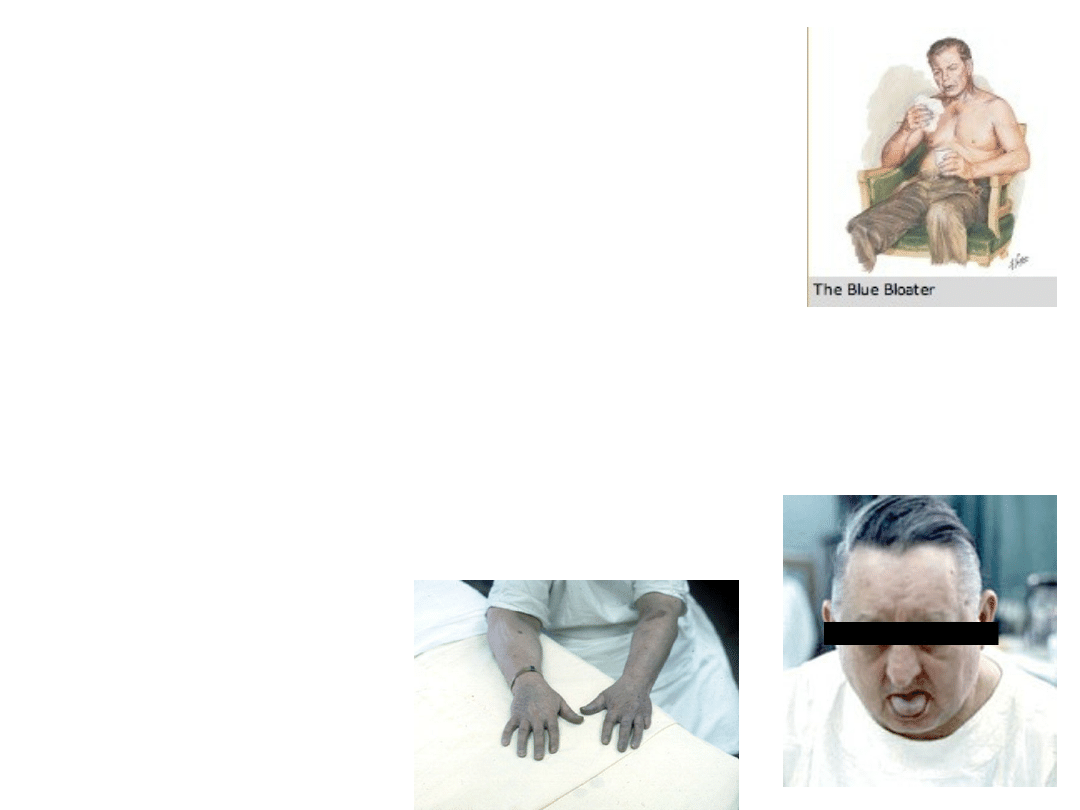
Przebieg kliniczny-fenotypy
choroby
• Od lat 60. XX w. opisane są 2 różne
fenotypy chorych na POChP:
• typ A – różowy sapacz (pink puffer) oraz
• typ B – niebieski dmuchacz (siny i
obrzęknięty) (blue bloater).
Chorzy ci różnią się istotnie od siebie
obrazem klinicznym (masą ciała,
występowaniem duszności i hipoksemii
oraz klinicznych cech serca płucnego),
typem zaburzeń czynności płuc oraz
rokowaniem. Istnieją również mieszane
postacie choroby.
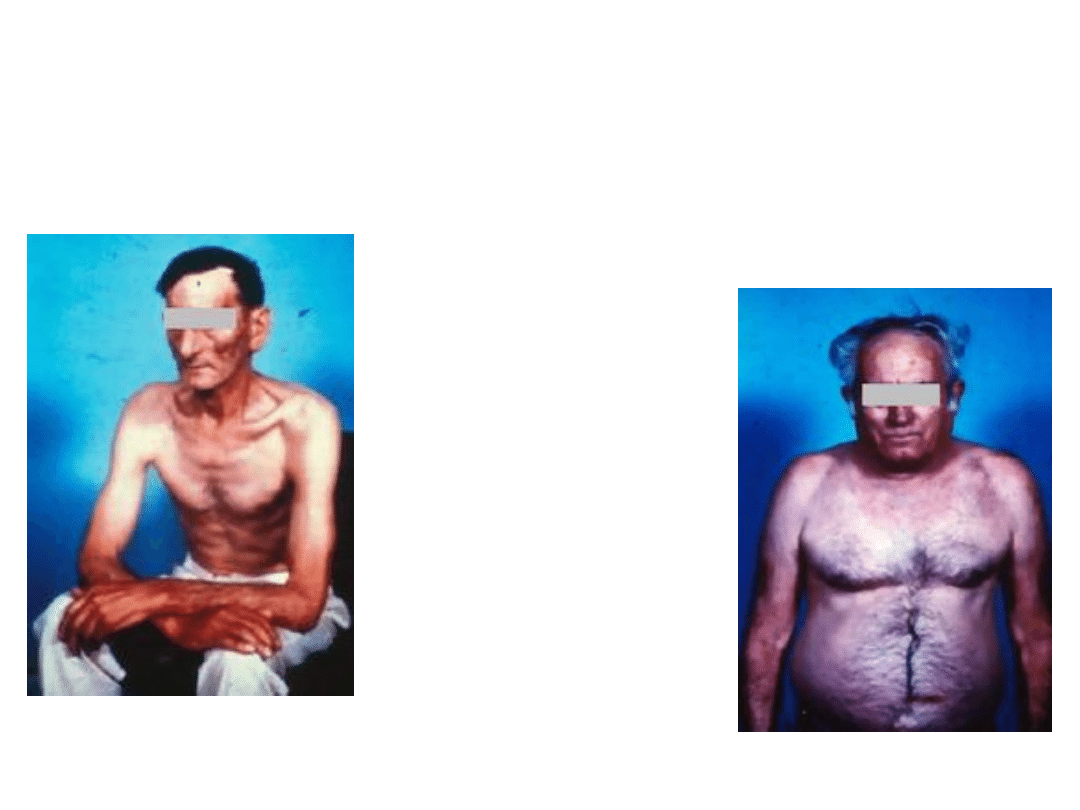
16
Pink puffer-
różowy
dmuchacz
Blue bloater-
siny sapacz
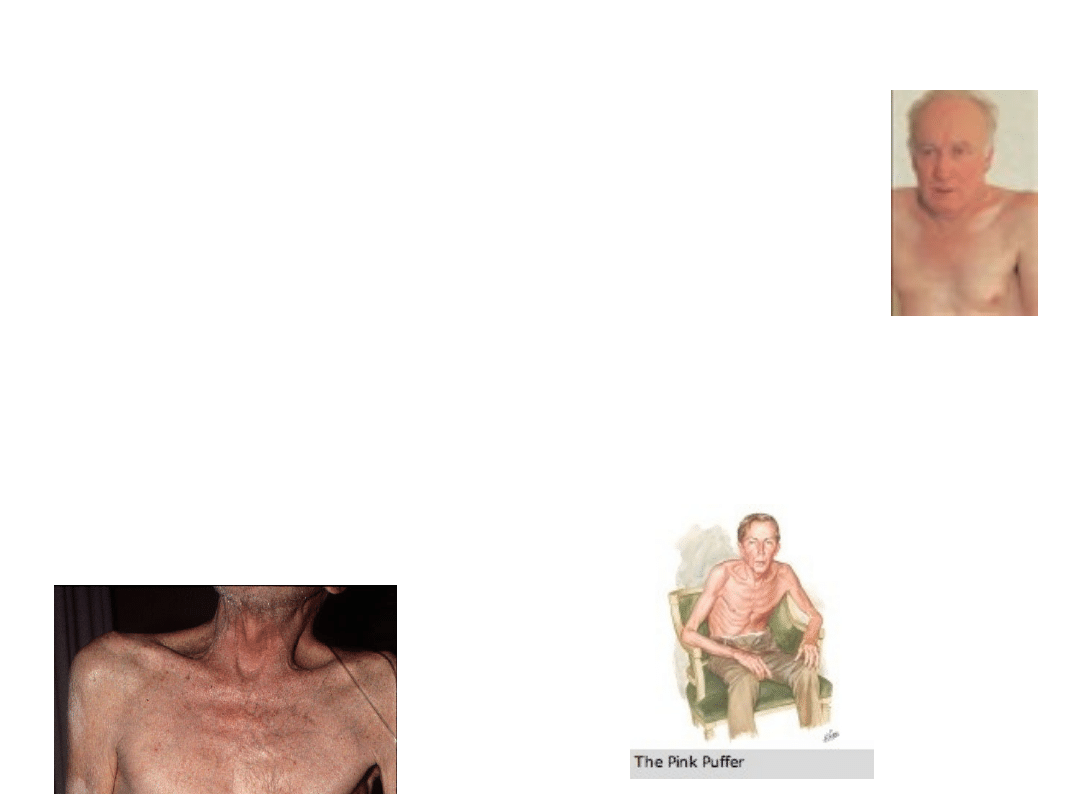
17
„Różowy dmuchacz”
• Chory reaguje dusznością i
hiperwentylacją na umiarkowany
spadek PaO
2
• Częściowa niewydolność
oddechowa, stała duszność,
hiperwentylujący się, często
wyniszczony.
18
„Siny sapacz”
• Chory z osłabionym „napędem
oddechowym” który toleruje
hipoksemię. Dochodzi do
hiperkapni.
• Całkowita niewydolność
oddechowa, niewielka duszność,
nadwaga, cor pulmonale,
obrzęki.

19
Leczenie
WIELOPŁASZCZYZNOWE
• Zwalczanie zakażenia.
• Zwalczanie skurczu oskrzeli.
• Leczenie niewydolności krążenia.
• Tlenoterapia
• Leczenie chirurgiczne.

20
Leczenie -
farmakoterapia
• Leki sympatykomimetyczne (betamimetyki)
• Mechanizmy działania
Leki sympatykomimetyczne stanowią bardzo istotną grupę leków
rozszerzających oskrzela. Ich stosowanie wiąże się z szybkim
rozkurczem oskrzeli i poprawą kliniczną. Do niedawna były
uważane za leki pierwszoplanowe w leczeniu chorych na POChP.
Istnieje kilka mechanizmów działania tej grupy leków.
Doprowadzają one do rozszerzenia oskrzeli przez pobudzenie
receptorów ß2 znajdujących się na powierzchni mięśni gładkich.
Dodatkowym mechanizmem jest oddziaływanie na układ
przywspółczulny. Pobudzenie receptorów beta w zwojach
parasympatycznych doprowadza do zahamowania uwalniania
acetylocholiny i zmniejszenia napięcia drzewa oskrzelowego.
Ponadto leki te hamują uwalnianie mediatorów reakcji alergicznej
i poprawiają oczyszczanie rzęskowe. Działania nie ograniczają się
do płuc, ale dotyczą również układu krążenia. Betamimetyki
zwiększają frakcję wyrzutową serca oraz obniżają naczyniowy opór
płucny.
Salbutamol
Fenoterol

21
Leczenie -
farmakoterapia
•
Leki antycholinergiczne
•
Mechanizmy działania
U chorych na POChP przeważającą rolę w odwracalnej składowej obturacji oskrzeli
odgrywa wzmożone napięcie ich mięśni gładkich, zależne od układu
przywspółczulnego. z tego względu leki blokujące jego działanie (antycholinergiki)
zostały uznane za leki pierwszego wyboru w leczeniu bronchodilatacyjnym u takich
chorych. Dodatkowym działaniem tej grupy leków, zwiększającym drożność oskrzeli,
jest ograniczenie wydzielania śluzu, bez zmiany jego lepkości oraz zapobieganie
nocnemu skurczowi oskrzeli związanemu z przewagą aktywności układu
cholinergicznego w nocy.
Leki antycholinergiczne, będące pochodnymi czwartorzędowymi atropiny, oddziałują
zarówno na duże, jak i obwodowe oskrzela. Są one niewybiórczymi antagonistami,
oddziałując zarówno na receptory M2, jak M1 i M3.
Leki antycholinergiczne są podobnie skuteczne jak sympatykomimetyki
w rozszerzaniu oskrzeli, zarówno w stabilnej, jak i zaostrzonej POChP. Działanie
rozszerzające oskrzela jest proporcjonalne do dawki leku, a ponieważ leki te nie
wchłaniają się przy stosowaniu miejscowym (w inhalacji), dawkę można znacznie
zwiększać bez obawy wystąpienia objawów ubocznych. Działanie leków
antycholinergicznych jest wolniejsze niż sympatykomimetyków (szczyt działania po
30-60 minutach), ale długotrwałe (6-8 godzin). Te właściwości predysponują je do
regularnego stosowania.
Atrovent
Berodual

22
Leczenie -
farmakoterapia
•
Metyloksantyny
•
Mechanizm działania
Teofilina należy do grupy metyloksantyn i chociaż od ponad 70 lat jest używana
w leczeniu chorych na astmę i na POChP, nie ustalono dokładnego, molekularnego
mechanizmu jej działania.
Nowe teorie podnoszą rolę teofiliny w regulacji napływu wapnia do komórki mięśni
gładkich lub jej antagonizmu wobec adenozyny. Inne sugerują, że teofilina stymuluje
uwalnianie endogennych katecholamin oraz hamuje oddziaływanie prostaglandyn na
mięśnie gładkie. Ostatnio coraz większą uwagę zwraca się na przeciwzapalne działanie
teofiliny. Ma ona również działanie oszczędzające steroidy.
Działanie teofiliny, rozkurczające mięśnie gładkie oskrzeli, jest mniejsze niż podczas
stosowania ß2 mimetyków, jednak dodanie jej do innych leków rozszerzających oskrzela
u chorych na POChP wyrażnie wzmaga działanie rozkurczowe. Stosowanie teofiliny
zwiększa wydolność wysiłkową chorych na POChP, pomimo braku poprawy
spirometrycznej. Postulowanym mechanizmem jej działania jest zmniejszenie "pułapki
powietrznej" w obwodowym drzewie oskrzelowym, dzięki czemu pacjenci odczuwają
wyraźną poprawę subiektywną i mniejszą duszność.
Istotnym działaniem teofiliny jest poprawa wentylacji płuc przez pobudzenie ośrodka
oddechowego oraz poprawę kurczliwości mięśni oddechowych.
Istnieje ścisła zależność pomiędzy poziomem teofiliny w surowicy a jej działaniem
klinicznym. Przy stężeniu poniżej 10 mg/l rozszerzenie oskrzeli jest słabe, natomiast przy
stężeniu > 25 mg/l występują objawy uboczne, dlatego uważa się, że stężenie
terapeutyczne powinno wynosić 10-20 mg/l. Dawka teofiliny niezbędna do osiągnięcia
takich stężeń może się znacznie różnić u poszczególnych chorych, z powodu różnic
w metabolizmie wątrobowym teofiliny, zależnym od cytochromu P450/P448.
Teofilina

23
Leczenie chirurgiczne
• Bulektomia
(Operacyjne usunięcie pęcherza rozedmowego
powoduje zmniejszenie przez niego ucisku na miąższ płucny, co prowadzi do
poprawy czynności płuc i zmniejszenia duszności u chorego.
• Chirurgia redukcyjna miąższu
płucnego
(polega na wycięciu brzeżnie położonych, rozedmowo
zmienionych fragmentów płuc. Dzięki temu zmniejsza się ich rozdęcie, co
pozwala na lepszą pracę mięśni oddechowych, zwiększa się ciśnienie skoku
sprężystego oraz poprawia przepływ wydechowy. Korzystny efekt
pooperacyjny utrzymuje się przez około 3 lata, a później dochodzi do
stopniowego pogarszania się wydolności oddechowej.
• Przeszczep płuc
(Przeszczep płuc u odpowiednio
dobranych chorych powoduje poprawę jakości życia i wydolności
czynnościowej układu oddechowego. U chorych z rozedmą w stadium
schyłkowym przeszczep płuc nie przedłuża życia po upływie 2 lat
24
Pap
iero
ska
?
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
Wyszukiwarka
Podobne podstrony:
Postępowanie lecznicze u pacjenta z zaostrzeniem POChP ppt
Leczenie zaostrze─▒ÔÇ× POChP
Leczenie zaostrzenia POChP
Uzależnienie od tytoniu a POChP
astma i pochp
POCHP 2
POChP
POCHP
KRYZYS 1968-1978, KRYZYS 1968-1978 Marzec 68: *zaostrzenie stosunków państwo kościół- lista biskupó
KRYZYS 1968-1978, KRYZYS 1968-1978 Marzec 68: *zaostrzenie stosunków państwo kościół- lista biskupó
POCHP
LECZENIE ZAOSTRZEŃ ASTMY W WARUNKACH AMBULATORYJNYCH
POCHP
POCHP, astma
więcej podobnych podstron