
1
LECZENIE
ENDODONTYCZNE
W leczeniu chorób miazgi dysponujemy
dwoma sposobami postępowania:
• Leczenia zachowawczego , tzw.
leczenia
biologicznego
,
mającego na celu zachowanie żywej miazgi
• Leczenia polegającego na
usunięciu miazgi

2
W wyniku usunięcia bodźców
patogennych i zastosowania preparatów
odontotropowych, pobudzających reakcje
obronne i reparacyjne miazgi, dochodzi
do wytworzenia
zębiny obronnej

3
Wskazania do leczenia biologicznego:
Ogólne:
• Młody wiek
(młoda, dobrze unaczyniona i bogatokomórkowa
miazga , co warunkuje duże zdolności obronne)
• Zdrowy organizm
(zapewnia dobrą odporność ustroju i wpływa
na zdolności obronne)

4
Miejscowe :
• Pulpopatie odwracalne
1. starcie patologiczne i starcze starcie
fizjologiczne
2. ubytki klinowe
3. nadżerki
4. głęboka próchnica
5. przypadkowe obnażenie miazgi
6. przypadkowe zranienie miazgi
7. powikłane złamanie korony zęba
8. próchnicowe obnażenie miazgi
9. obnażenie w wyniku szlifowania zęba w czasie
wykonywania zabiegów protetycznych

5
• Stan jamy ustnej:
1. dobry stan higieny jamy ustnej
2. dobry stan przyzębia brzeżnego
przydatność zęba w planowanym leczeniu
zespołowym ( np. protetycznym )

6
Wszystkie zabiegi w pobliżu miazgi lub w
miazdze odsłoniętej wykonuje się w warunkach
aseptycznych
UWAGA !

7
METODY LECZENIA BIOLOGICZNEGO
METODY LECZENIA BIOLOGICZNEGO
1. PRZYKRYCIE POŚREDNIE
2. PRZYKRYCIE BEZPOŚREDNIE
3. AMPUTACJA W ZNIECZULENIU (PULPOTOMIA )
4. EKSTYRPACJA W ZNIECZULENIU
( PULPEKTOMIA )
8
PRZYKRYCIE POŚREDNIE MIAZGI
Najważniejsze warunki, które należy spełnić
przed zabiegiem przykrycia pośredniego:
• upewnienie się, że miazga jest
zdrowa
i w pełni wydolna
• że nie było wcześniej żadnych
objawów
chorobowych
• co najwyżej objawy wskazujące na
przekrwienie miazgi
Tylko wtedy można liczyć na powodzenie w terapii

9
Przykrycie pośrednie
Przykrycie pośrednie
polega na zaopatrzeniu preparatami
odontotropowymi cienkiej warstwy zdrowej
zębiny znajdującej się na dokomorowej ścianie
głębokiego ubytku próchnicowego lub
niepróchnicowego

10
• Próchnica głęboka
• Starcie patologiczne
• Ubytki klinowe
• Nadżerki
Wskazania:

11
Materiałami z wyboru
Materiałami z wyboru
, stosowanymi najczęściej
są:
• preparaty oparte na tlenku cynku z eugenolem
(przygotowane ex tempore - zarobione do
konsystencji pasty lub gotowy materiał –
Caryosan)
• można także stosować preparaty twardniejące
i nietwardniejące wodorotlenkowo-wapniowe
12
UWAGA !
• Lepsze wyniki uzyskuje się (remineralizacja zębiny)
stosując
pasty tlenkowo–cynkowo-eugenolowe
•
Nie należy
stosować wypełnień kompozytowych
bezpośrednio na podkłady z tlenku cynku
z eugenolem (utrudniają proces wiązania i powodują
przebarwienie materiałów kompozycyjnych )

13
W leczeniu metodą
przykrycia pośredniego
wyróżnia się trzy sposoby postępowania w
zależności od :
1. Dolegliwości
2. Reakcji miazgi
3. Stanu ściany dokomorowej

14
1.
• brak dolegliwości
• reakcja miazgi prawidłowa
• na dnie ubytku cienka warstwa twardej,
nie zarysowującej się zgłębnikiem zębiny

15
Leczenie :
• na ścianę dokomorową zakładamy
preparat
wodorotlenkowo-wapniowy
, dodatkowo można
założyć
preparat na bazie tlenku cynku z eugenolem,
względnie
jeden z powyższych preparatów
• następnie podkład z cementu karboksylowego
i ostateczne wypełnienie z materiału złożonego

16
2.
• brak objawów klinicznych
• czasami nieznaczne bóle ( sprowokowane )
• reakcja miazgi prawidłowa lub nieco przedłużona
• zębina na ścianie dokomorowej punktowo
nieznacznie zdemineralizowana, nie dająca się
usunąć
ekskawatorem
• dalsze opracowywanie dna ubytku mogłoby
spowodować obnażenie lub zranienie miazgi

17
Leczenie:
• stosujemy leczenie jednoetapowe jak w
pierwszym
przypadku
• możemy także wypełnić cały ubytek na 2
tygodnie
tlenkiem cynku z eugenolem
i obserwować
• jeżeli po tym okresie nie wystąpiły
dolegliwości bólowe
i miazga reaguje prawidłowo, pozostawia się
materiał
dokomorowo jako pierwszy podkład ,
następnie zakłada
drugi z cementu karboksylowego i stałe
wypełnienie

18
3.
• brak dolegliwości bólowych lub nieznaczne
krótkotrwałe bóle
• reakcja miazgi prawidłowa lub nieznacznie
przedłużona
• zębina zdemineralizowana na powierzchni większej
niż
1 mm
, nieodłuszczająca się ekskawatorem
• dalsze opracowanie mogłoby spowodować
obnażenie
lub zranienie miazgi

19
Leczenie:
• podczas pierwszej wizyty, po opracowaniu
ubytku na ścianie dokomorowej pozostawia się
niewielką ilość częściowo odwapnionej zębiny
• ubytek wypełnia się na 3 miesiące
tlenkiem cynku
z eugenolem
( w tym czasie powinna nastąpić
remineralizacja pozostawionej zębiny odwapnionej
lub może odłożyć się dokomorowo zębina wtórna )

20
Właściwości tlenku cynku z eugenolem
•
Działa odontotropowo (pobudzając odontoblasty
do
tworzenia zębiny wtórnej )
• Bakteriobójczo
• Znieczulająco
• Przeciwzapalnie
• Higroskopijnie ( usuwa wilgoć z kanalików i
zmniejsza
ciśnienie zapalne miazgi oraz stwarza niekorzystne
warunki do bytowania bakterii )
• Zapewnia dobrą szczelność

21
PRZYKRYCIE BEZPOŚREDNIE MIAZGI
Polega na zaopatrzeniu obnażonej lub zranionej miazgi
stałym opatrunkiem z wodorotlenku wapnia. Aby było
skuteczne, miazga musi być zdrowa – wolna od
zapalenia

22
Wskazania:
• Przypadkowe obnażenie miazgi
• Przypadkowe zranienie miazgi
• Powikłane złamanie korony zęba
• Obnażenie w wyniku szlifowania korony
zębów
w celach protetycznych
•
Próchnicowe obnażenie miazgi (nie w
Próchnicowe obnażenie miazgi (nie w
każdym
każdym
przypadku – istnieją ograniczenia)
przypadku – istnieją ograniczenia)
UWAGA !
Stany wywołane głównie działaniem jatrogennym
23
PREPARATY stosowane w pokryciu bezpośrednim
miazgi :
1. odontotropowe
wodorotlenkowo – wapniowe
twardniejące
( bez salicylanów )- Calcimol,
Calcipulpe, Life, Reocap, Alca-Liner
2. odontotropowe
wodorotlenkowo – wapniowe
nietwardniejące
– Biopulp, Calcicur, Calasept,
Reogan, lub w postaci mleczka ( Calcidor Liquid )
Preparaty twardniejące są łatwiejsze w
stosowaniu, nie wymagają uciskania. Natomiast
nietwardniejące
są skuteczniejsze, działając jako
silne zasady
24
Mechanizm działania
preparatów wodorotlenkowo – wapniowych
nietwardniejących
Pod wpływem preparatu nietwardniejącego
miazga wytwarza zębinę reparacyjną, tzw. bliznę
zębinową
( most zębinowy ), która uzupełnia brakującą
część sklepienia komory

25
•
Położenie opatrunku bezpośrednio na
obnażoną
miazgę
• Powstanie ściśle ograniczonej martwicy
skrzepowej i
rozpływnej w powierzchownej warstwie
miazgi
• Tworzy się wokół martwicy strefa
demarkacyjna
( po paru dniach )
• Powstaje nieregularna warstwa włóknistej
zębiny
bezkanalikowej ( po paru tygodniach )
• Następnie pod nią zębina kanalikowa
Most zębinowy
wytwarza się w ciągu 2 – 3
miesięcy

26
Istnieją dwa odmienne sposoby tworzenia
mostu
zębinowego
(w świetle nowszego piśmiennictwa):
1. Jeżeli zastosujemy materiał o
wysokim pH
,
most
zębinowy tworzy się między warstwą
martwiczą
miazgi a żywą miazgą
Warstwa martwicza z czasem zanika
2. Po zastosowaniu preparatu o
niskim pH
,
warstwa
martwicza też powstaje, ale jest resorbowana
przed utworzeniem mostu zębinowego,
który powstaje bezpośrednio obok materiału

27
UWAGA !
Oba mosty są identyczne histologicznie
• Łatwiejszy do zidentyfikowania w obrazie rtg jest
most
powstały po zastosowaniu preparatu o wysokim pH
• Dostrzega się wyraźną przestrzeń między nim
a warstwą materiału
• Preparaty o niskim pH są
mało skuteczne
,
nie wskazane do pokrycia bezpośredniego

28
Właściwości WODOROTLENKU WAPNIA :
• długotrwałe działanie
bakteriobójcze
• silne działanie
alkalizujące
( pH ok. 12.5 ) -
pobudzają
aktywność fosfataz zasadowych i wpływają na
enzymatyczny przebieg mineralizacji
• działanie
wysuszające
• w zetknięciu z miazgą powodują powierzchowną
martwicę

29
Postępowanie :
• Odsłoniętą miazgę pokrywa się
nietwardniejącym
preparatem wodorotlenku wapnia
np. Biopulpem
• Następnie nanosi się
wodorotlenek wapnia
twardniejący
( Dycal, Kerr-Life )
Istnieje niekiedy konieczność zastosowania
preparatów na bazie tlenku cynku z eugenolem
• Tak zaopatrzoną miazgę pokrywa się najczęściej
cementem karboksylowym lub glasjonomerowym

30
W leczeniu biologicznym nie stosuje się
cementu
fosforanowego
bezpośrednio na zębinę,
ponieważ działa szkodliwie na miazgę,
zakwasza zasadowe środowisko preparatów
odontotropowych

31
Zalety metody przykrycia bezpośredniego
miazgi
•
doszczętne usunięcie próchnicowej zębiny
• odbarczenie miazgi
• możliwość zbadania jej wzrokiem i dotykiem,
co
zmniejsza procent błędu diagnostycznego

32
UWAGA !
Badania kontrolne
po
3, 6 i 12
miesiącach
33
AMPUTACJA
PRZYŻYCIOWA
1. Jest zabiegiem polegającym na odcięciu miazgi
komorowej w znieczuleniu
2. Pozostawioną żywą miazgę kanałową zaopatruje się
preparatem biologicznym
na bazie wodorotlenku
wapnia
3. Sukces zależy od możliwości oceny klinicznej czy
miazga korzeniowa nie jest jeszcze w stanie
zapalnym
4. Powodzenie metody amputacji przyżyciowej jest
największe w przypadku zębów pacjentów
młodocianych

34
W s k a z a n i a :
• niezakończony rozwój wierzchołka korzenia
• przypadkowe obnażenie lub zranienie miazgi
podczas preparowania lub wskutek urazu
• obnażenie lub zranienie miazgi w przebiegu
próchnicy

35
UWAGA !
• W przypadku obnażeń lub zranień,
amputację
wykonujemy wtedy, gdy po przykryciu
bezpośrednim wystąpiły powikłania
• Metodę tą szczególnie wykonuje się u dzieci
i młodzieży

36
L e c z e n i e
• W pierwszej kolejności należy przeprowadzić
analizę
zdjęcia rtg
•
Zabieg wykonuje się w znieczuleniu w warunkach
ściśle jałowych
• Opracowanie ubytku, wymycie i wysuszenie
• Usunięcie sklepienia komory
• Odcięcie miazgi komorowej ostrym wydrążaczem
lub wiertłem różyczkowym na małych obrotach

37
•
Poszerzenie ujść kanałów wiertłem typu Gates lub
wiertłem różyczkowym
• Przemycie komory roztworem NaCl, osuszenie
• Przykrycie kikutów amputowanej miazgi
preparatem
wodorotlenkowo-wapniowym
nietwardniejącym ,
następnie twardniejącym
• Kolejne przykrycie wykonuje się z cementu
karboksylowego lub glassjonomerowego
• Założenie czasowego opatrunku
• Wypełnienie stałe zakłada się na
drugiej wizycie
,
zwykle po kilku tygodniach

38
UWAGA !
•
Badania kontrolne prowadzi się co
kilka
miesięcy
w ciągu 1-2 lat
• Bada się radiologiczną szerokość korzenia
• Ważny jest wywiad dotyczący zachowania
leczonego zęba

39
Zaletą
metody jest:
• możliwość usunięcia zmienionej zapalnie miazgi
• pozostawienie
miazgi korzeniowej
, która ma
pewne
szanse pozostania zdrową

40
Mechanizm
gojenia
się kikutów miazgi kanałowej
przebiega podobnie jak w przypadku przykrycia
bezpośredniego
W praktyce metodą tą nie osiąga się jednak
wysokiej skuteczności. Pozytywne wyniki dotyczą
jedynie
40 %
przypadków

41
LECZENIE
ENDODONTYCZNE
ZĘBÓW Z ŻYWĄ I
MARTWĄ
MIAZGĄ

42
Powodzenie leczenia endodontycznego zależy od :
• mechanicznego opracowania kanału
korzeniowego
• przepłukania
• odkażenia
• szczelnego wypełnienia
Skuteczność
leczenia zębów jest wysoka
i wynosi od 80 do 97 %

43
Wskazania do leczenia
endodontycznego
• uraz (zakończony rozwój korzenia zęba)
• nieodwracalne zapalenia miazgi
2
• próchnica głęboka z obnażeniem większym niż 1
mm
• martwica miazgi
• zgorzel miazgi oraz zapalenie tkanek
okołowierzchołkowych
• inne (ze wskazań protetycznych lub
chirurgicznych)

44
Przeciwskazania do leczenia
endodontycznego
1. głębokie parodontopatie
2. niepowodzenia po wcześniejszym leczeniu
endodontycznym
3. znaczne zniszczenie korony i korzenia zęba
4. niedrożność kanału (po nie udanych kolejnych próbach
udrożnienia)
5. znaczne zakrzywienie (leczymy w zależności od
rozpoznania)
6. resorpcja korzenia mimo przeprowadzonego
leczenia endodontycznego

45
UWAGA !
• W przypadku pacjentów chorujących na
hemofilię,
białaczki
oraz
popromienne martwicze zapalenia
kości
należy za wszelką cenę dążyć do zachowawczego
leczenia zębów
• Leczenia endodontycznego nie przeprowadza
się w przypadku braku motywacji pacjenta
• Zęby bez większego znaczenia dla funkcji narządu
żucia oraz estetyki ( trzecie zęby trzonowe,
uzębienie
resztkowe ), a wymagające leczenia
endodontycznego,
nie powinny być także leczone zachowawczo –
wskazana ekstrakcja

46
• Ograniczenia dotyczą również
kobiet w ciąży
,
szczególnie w pierwszym trymestrze ciąży oraz
w ostatnich 8 tygodniach
• W przypadku pacjentów cierpiących na
schorzenia
odogniskowe
, zwłaszcza w okresie zaostrzenia
(przewlekłe choroby nerek, choroby serca,
choroby
reumatyczne, cukrzyca niewyrównana) – zęby z
martwą miazgą powinny być usuwane pod osłoną
antybiotyków

47
EKSTYRPACJA W ZNIECZULENIU
Jest to metoda polegająca :
• na całkowitym
usunięciu
miazgi po zastosowaniu
znieczulenia
• opracowaniu i niezwłocznym wypełnieniu jamy
zęba
i ubytku podczas jednej wizyty

48
UWAGA
!
• Zwana jest także
metodą przyżyciową
,
ponieważ
zawiera pewne elementy leczenia
biologicznego
• Wykazuje zdecydowaną wyższość nad
ekstyrpacją mortalną
• W przypadku wyłuszczenia miazgi w
znieczuleniu nie dochodzi do chemicznego
uszkodzenia ozębnej w okolicy otworu
wierzchołkowego, głównie
tkanki
mieszanej
,
miazgowo – ozębnowej
znajdującej się
między
otworem fizjologicznym a anatomicznym

49
Ma to bardzo korzystne konsekwencje:
1. Otwór fizjologiczny
(czyli miejsce największego
przewężenia kanału) leży w odległości 1-2 mm
od otworu anatomicznego
• przestrzeń ta wypełniona jest tkanką miazgowo –
ozębnową, która ma duże zdolności
metaplastyczne
• jeżeli jest zachowana, prowadzi do wytworzenia
tkanek cemento- lub zębinopodobnych
oraz zwężenia, a nawet obliteracji otworu
wierzchołkowego

50
2. Podczas dewitalizacji
miazgi brak jest kontroli
penetracji środka dewitalizującego
• w każdym przypadku tworzy się tkanka ziarninowa
w wyniku nacieku leukocytarnego i linii
demarkacyjnej
• dalszy los tkanki ziarninowej może być różny,
często niekorzystny dla leczonego

51
3. W okolicy wierzchołka korzenia
•
kanał główny tworzy bardzo często deltę, której nie
można wypełnić
• pozostawienie w delcie żywej miazgi jest
najlepszym
biologicznym rozwiązaniem

52
Wskazania :
Pulpopatie nieodwracalne z żywą miazgą
Wybór metody ekstyrpacji przyżyciowej zależy:
• od doświadczenia lekarza
• od warunków technicznych i
anatomicznych

53
UWAGA !
• Skuteczność tej metody jest bardzo wysoka,
sięga 90-95 %
• Jedynym ograniczeniem są warunki anatomiczne
• Należy koniecznie wykonać
zdjęcie rtg.

54
Postępowanie:
Zabieg wykonuje się w
warunkach ściśle jałowych
55
ZNIECZULEN
IE
odkażenie powierzchni korony zęba
Usunięcie zębiny próchnicowej ewentualnie
wypełnienia lub trepanacja komory
Poszerzenie ułatwiające
Zmiana narzędzi
Otwarcie komory
Identyfikacja i poszerzenie ujść kanałów
Ekstyrpacja miazgi kanałowej

56
UWAGA !
Wykonując ekstyrpację miazgi należy dobrać
miazgociąg
( ani zbyt gruby, ani zbyt cienki ) tak aby z nim dotrzeć
do otworu fizjologicznego
Długość narzędzia można określić na podstawie
zdjęcia rtg
Po wprowadzeniu miazgociągu do kanału i wyczuciu
oporu należy nieznacznie wycofać narzędzie
( aby nie zostało zaklinowane w otworze
fizjologicznym )
i wykonać około 1 obrotu w prawo, po czym usunąć
narzędzie

57
Wyekstyrpowana miazga (czasami w całości ) jest
blada
i zwykle
niekrwawiąca
Kanał może być wypełniony na tej samej wizycie,
jeśli nie ma krwawienia i jest odpowiednio szeroki
Najczęściej wypełniamy
pastą wodorotlenkowo-wapniową dopchniętą
ćwiekiem

58
Stosowana jest także
metoda kondensacji bocznej
gutaperki z zastosowaniem tej samej jak wyżej pasty
W ciągu 1-2 dni może utrzymywać się niewielka
wrażliwość zęba
Jeżeli kanał nie może być wypełniony na tej samej
wizycie np. z powodu krwawienia, zakładamy do
kanału
nietwardniejący preparat wodorotlenkowo-
wapniowy
pod bardzo szczelny opatrunek
(najlepiej tlenek cynku z eugenolem )
Narzędzia którymi pracujemy w kanale powinny mieć
ogranicznik
Kanał płuczemy
wodą utlenioną
i
roztworem
fizjologicznym NaCl

59
M E T O D Y M O R T A
L N E
Wyłuszczenia miazgi po jej
uśmierceniu

60
Wskazaniem są
pulpopatie nieodwracalne
, jeżeli
istnieją przeciwwskazania do leczenia
biologicznego, a nie ma możliwości wykonania
ekstyrpacji w znieczuleniu
Metoda mortalna jest niedoskonała,
ale pozwala zachować ząb

61
Wyróżnia się 3 metody mortalne:
• Metoda amputacji mortalnej
(wyłuszczenie miazgi komorowej)
• Metoda ekstyrpacji mortalnej
(całkowite wyłuszczenie miazgi)
• Metoda mortalna kombinowana
- amputacyjno – ekstyrpacyjna

62
METODA AMPUTACJI MORTALNEJ
Metoda ta, zwana też
amputacją mumifikacyjną
,
polega na uśmierceniu miazgi, usunięciu jej z
komory
z pozostawieniem miazgi kanałowej
Leczenie przebiega w ciągu 2 lub 3 wizyt

63
W i z y t a I :
• Częściowe opracowanie ubytku
• Obnażenie miazgi
• Założenie środka dewitalizujacego
• Założenie wypełniania czasowego

64
Paraformaldehyd także wytwarza linię
demarkacyjną na granicy ozębnej.
Wadą tego preparatu jest możliwość
występowania
ataków bólu
w czasie jego
działania
Jeżeli do dewitalizacji użyjemy
paraformaldehydu
, który jednocześnie
mumifikuje miazgę, wtedy wizyta druga i
trzecia są połączone. Leczenie ograniczone
jest do dwóch wizyt

65
Usunięcie wypełnienia czasowego
Opracowanie ubytku
Wyjałowienie i osuszenie ubytku
Otwarcie komory
Amputacja miazgi komorowej
Opracowanie komory i ujść kanałów
Wymycie, wyjałowienie (rozcienczony
spirytusowy
roztwór tymolu) i suszenie komory
Wizyta II:
Zaopatrzenie kikutów miazgi kanałowej
pastą mumifikacyjną
Założenie podkładu z cementu
Założenie wypełnienia stałego

66
UWAGA !
Jako środek mumifikujący stosowano
10 % roztwór formaliny
na okres 1 tygodnia
Obecnie formalina jest wycofana jako środek
mumifikacyjny

67
UWAGA !
Metoda amputacji mortalnej
nie jest metodą
pewną ani polecaną
Martwa miazga pozostawiona w kanałach jest często
przyczyną zmian chorobowych w okolicy
przywierzchołkowej
Metodę tę stosuje się jedynie w przypadkach kiedy
nie można wykonać ekstyrpacji. Dotyczy to zapaleń
miazgi w zębach mlecznych ze zresorbowanymi
korzeniami

68
Należy postępować zgodnie z zasadą, że im więcej
martwej miazgi ulegnie usunięciu, tym mniejsze jest
niebezpieczeństwo powstania zmian
okołowierzchołkowych
W zębach wielokorzeniowych ( głównie ósmych )
przy rzeczywistej niedrożności kanałów,
nadmiernym ich zakrzywieniu a także gdy dostęp
do tych zębów jest utrudniony
Postępowanie:
Zabieg wykonuje się w warunkach ściśle jałowych

69
METODA EKSTYRPACJI MORTALNEJ
Metoda ta polega na
całkowitym wyłuszczeniu
miazgi z komory i kanałów po jej dewitalizacji oraz
na wypełnieniu całej komory zęba
Metodę tę stosuje się w przypadku
pulpopatii
nieodwracalnych z żywą miazgą

70
W i z y t a I :
Analiza zdjęcia rtg
Wstępne opracowanie ubytku
Założenie
Parapasty
(preparatu dewitalizującego )
na obnażoną miazgę
• w zębach jednokorzeniowych na okres
jednego
do dwóch tygodni
• w zębach wielokorzeniowych na okres
od dwóch do nawet trzech tygodni

71
UWAGA!
Parapasta
Parapasta
• właściwości
dewitalizujące
• zdolności
mumifikacyjne
( mumifikacja, przyczyniając się do
wysuszenia miazgi,
powoduje odstawanie jej od ścian komory
zęba )
• wyłuszczenie miazgi jest wtedy o wiele
łatwiejsze
• na granicy miazgi i ozębnej powstaje linia
demarkacyjna
oddzielająca obie te tkanki wałem
leukocytarnym

72
Wał leukocytarny
zwiększa odporność ozębnej na zakażenia i urazy
pozwala na łatwiejsze oderwanie miazgi, co
chroni ozębną przed uszkodzeniem
powoduje obliterację naczyń krwionośnych w
okolicy otworu wierzchołkowego
pozwala uniknąć krwawienia w czasie wyłuszczania miazgi

73
UWAGA !
Środek dewitalizujący należy założyć na
obnażoną
miazgę
, unikając ucisku
Przykryć go tamponikiem z waty
Wata chroni przed przesunięciem wkładki poza
miejsce obnażenia, zapobiega wtłoczeniu jej do
komory zęba podczas zakładania opatrunku oraz
umożliwia wchłanianie przez watę wypływającego z
miazgi wysięku
Wkładkę dewitalizacyjną przykrywa się szczelnie
opatrunkiem czasowym

74
Wizyta II :
Usunięcie opatrunku ze środkiem
dewitalizującym
Opracowanie ubytku
Otwarcie komory
Odcięcie miazgi komorowej i opracowanie
ścian
komory oraz ujść
kanałów
Ustalenie długości roboczej zęba
Ekstyrpacja miazgi kanałowej miazgociągiem
Opracowanie mechaniczne
kanału
Przemycie kanału wodą utlenioną,
następnie destylowaną i eterem

75
Wypełnienie
kanału
Kontrola radiologiczna
Odcięcie ćwieka
gutaperkowego
Założenie na dno i ujścia kanałów cementu
fosforanowego lub karboksylowego
( w zależności od materiału jakim będziemy
wypełniać ostatecznie ubytek )

76
UWAGA !
Metoda ekstyrpacji mortalnej nie jest metodą pewną
Dewitalizacja miazgi
nie jest kontrolowana
Nie wiadomo jakie będą po dewitalizacji losy tkanki
mieszanej między otworem fizjologicznym a
anatomicznym
Jeśli obumrze, to wynik leczenia będzie podobnie
niepewny jak po metodzie amputacji mortalnej

77
METODA MORTALNA
AMPUTACYJNO - EKSTYRPACYJNA
Wykonywana w leczeniu zębów wielokorzeniowych
w przypadkach nieprawidłowości anatomicznych:
• Nadmiernie
zakrzywione
korzenie
•
Niedrożno
ść
kanałów
spowodowana ich
obliteracją
lub zębiniakami

78
UWAGA !
Polega na
ekstyrpacji miazgi
z kanałów drożnych, a
zastosowaniu
metody amputacji
( nawet głębokiej )
w kanałach niedrożnych, zakładając, aby jak
najmniej pozostawić miazgi martwej
Najczęściej wykonuje się w:
• Policzkowych kanałach górnych zębów
trzonowych
• Przyśrodkowych kanałach zębów trzonowych
dolnych

79
UWAGA !
Miazgę ekstyrpujemy z kanałów
drożnych
Ogólną zasadą w postępowaniu leczniczym
powinno być zaopatrzenie
pastą mumifikacyjną
i
cementem ujść kanałów niedrożnych, aby ich nie
zakażać podczas pracy w kanałach drożnych
Metoda ta ma wady obu metod z których się składa, ale
jest wyjściem kompromisowym w określonych
sytuacjach klinicznych

80
METODY MORTALNE
leczenia zapaleń miazgi, mimo że nie polecane są,
czasami wyraźnie wskazane :
• W nadwrażliwości lub uczulenia pacjenta na
środki
znieczulające
• U chorych na
hemofilię
• W niektórych sytuacjach życiowych pacjenta

81
LECZENIE INTERWENCYJNE
ZAPALEŃ MIAZGI
Leczenie interwencyjne dotyczy
ostrych i zaostrzonych zapaleń miazgi
Celem tego leczenia jest złagodzenie lub
wyeliminowanie bólu

82
Leczenie :
• Polega przede wszystkim na
usuni
ę
ciu
zębiny
próchnicowej z ubytku
•
Dalsze postępowanie
zależy od tego, czy choroba nie
budzi wątpliwości diagnostycznych oraz czy miazga
nie jest obnażona, czy przykryta jest zębiną
• Jeżeli nie ma
wątpliwości diagnostycznych
, a
miazga
nie jest obnażona, to po przemyciu, osuszeniu
ubytku
należy go zaopatrzyć opatrunkiem, który uśmierzy
ból i
pozwoli na dalszą obserwację postępu choroby

83
Zaleca się w takich sytuacjach założenie czasowego
opatrunku z:
• np. Pulpomyxine + opatrunek czasowy
• Tlenku cynku z eugenolem
Jeżeli miazga po usunięciu zębiny
próchnicowej
lub wypełnienia jest
obnażona
, to najlepszym
leczeniem jest ekstyrpacja w znieczuleniu,
najgorszym wyjściem dewitalizacja miazgi

84
METODY OKREŚLANIA
DŁUGOŚCI ROBOCZEJ
W czasie leczenia endodontycznego konieczny jest
indywidualny pomiar każdego zęba i obliczenie tzw.
długości roboczej
Otwór anatomiczny
rzadko znajduje się na szczycie
korzenia
zwykle jest usytuowany w odległości
0,5 do 1,0
mm
od wierzchołka radiologicznego
aby wyznaczyć długość roboczą , należy od
całkowitej długości zęba odjąć od
0,5 do 1,0 mm

85
UWAGA !
W przypadku
resorpcji okołowierzchołkowej
długość
robocza może ulec dalszemu skróceniu
o
0,5 do1,5 mm
, w zależności od rozmiarów
resorpcji

86
Przed leczeniem endodontycznym należy wykonać
przeglądowe
zdjęcie RTG
Zdjęcie rtg :
•
Pozwoli na określenie liczby korzeni
• Ich kształtu
• Liczby i przebiegu kanałów
• Wstępną ocenę długości zęba
Pomiar dokonuje się w linii prostej, uwzględniając
jednak krzywiznę korzeni

87
Metody radiologiczne
Metody radiologiczne
Najbardziej popularne
Ze względu na sposób wykonania, można je podzielić
na dwie grupy
•
Do pierwszej:
przed wykonaniem zdjęcia rtg do jamy zęba
wprowadza
się narzędzie kanałowe
•
W drugiej:
nie wprowadza się do kanału korzeniowego żadnego
instrumentu.
Zdecydowanie częściej stosuje się metodę pierwszą
( metoda dodawania wg Ingla i Nichollsa
oraz tzw. metoda porównań )

88
Metoda dodawania Ingla i
Nichollsa
• do kanału wprowadza się
narzędzie kanałowe
(najlepiej pilniczek
Kerra , którego średnica powinna być nieco mniejsza
od szerokości
kanału) z ogranicznikiem opartym o brzeg sieczny
• wprowadza się na głębokość wziętą z tablic, albo
ze wstępnego
zdjęcia diagnostycznego
• następnie wykonuje się zdjęcie rtg i sprawdza
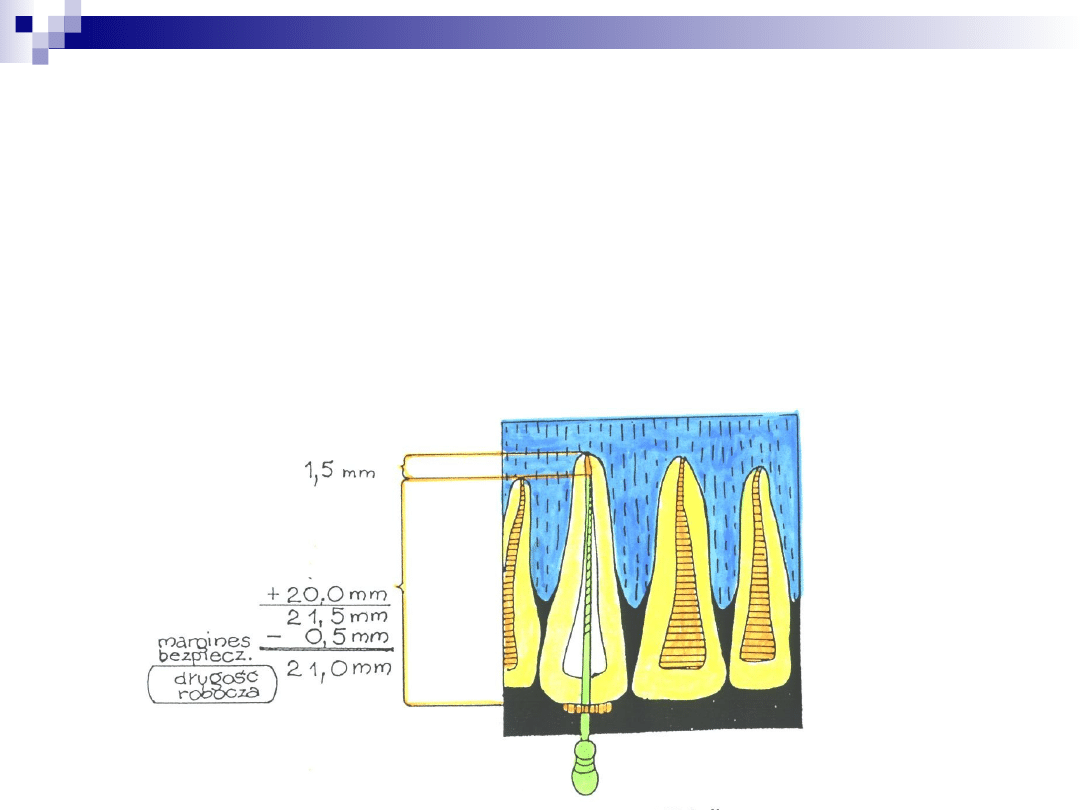
• od wierzchołka instrumentu do wierzchołka zęba
brakuje
np. 1,5 mm
• jeżeli wprowadziliśmy narzędzie długości 20 mm,
to należy dodać te dwie wielkości, otrzymując
długość zęba
który pragniemy leczyć
89
• od otrzymanej wielkości odejmuje się tzw.
margines
bezpieczeństwa
( 0,5 mm dla zębów prostych lub 1
mm
dla zębów zakrzywionych ) i otrzymuje długość
roboczą narzędzia
• wszystkie narzędzia ustawia się na
otrzymaną
długość
– w tym przypadku 21 mm

90
METODA PORÓWNAŃ
Po wykonaniu zdjęcia rtg w jednakowych warunkach oblicza się
długość całkowitą zęba
z następującego wzoru:
RDZ x
RzDĆ
RzDZ =
-------------------------
RDĆ
RzDZ = rzeczywista długość zęba
RDZ = radiologiczna długość zęba
RzDĆ = rzeczywista długość ćwieka
RDĆ = radiologiczna długość ćwieka
Znane są trzy wartości, jedynie nieznana jest
rzeczywista
długość
zęba

91
Do drugiej grupy metod radioligicznych zalicza się:
Metodę Bergera :
• instrument kanałowy znajduje się
na zewnątrz
• przymocowany jest do klamry okalającej szyjkę zęba
• obliczenia wykonuje się w analogiczny sposób
po uprzednim wykonaniu zdjęcia rtg
• polecana jest do obliczania długości roboczej
podczas
wykonywania ekstyrpacji przyżyciowej

92
Metoda radiologiczna Larheima :
• także nie wprowadza się instrumentu do kanału
• do wykonania zdjęcia rtg używa się specjalnej
kliszy
zaopatrzonej w
siatkę pomiarową

93
Radiowizjografia :
• najnowocześniejsza metoda radiologiczna służąca
do wykonywania zdjęć wewnątrzustnych
• znajduje również zastosowanie jako jedna z metod
określania
długości zębów
• ułatwia pracę, daje lepsze jakościowo zdjęcia,
zmniejsza napromieniowanie pacjenta
• nie jest jednak metodą powszechnie stosowaną ze
względu
na wysokie koszty.

94
Endometria
Metoda określania długości kanału
korzeniowego, oparta na
pomiarze oporności
elektrycznej
Punktem wyjścia tej metody jest ustalenie, że opór
elektryczny między błoną śluzową a ozębną ma
określoną stałą wartość w momencie zetknięcia się z
ozębną przyszczytową wprowadzonego do kanału
instrumentu kanałowego
Według tej zasady działają endometry służące do
elektrycznego określenia długości zęba

95
Błędne pomiary otrzymuje się w
przypadku:
• Obecności w kanale
roztworów
( krew, tkanki, roztwory
płuczące )
• Obliteracji kanału
• Niezakończonego rozwoju korzenia
• Przepływu prądu z narzędzia przez
metalową
rekonstrukcję do błony śluzowej jamy
ustnej

96
Zalety metody
endometrycznej:
• Pomiar jest mało czasochłonny
• Możliwość wielokrotnego przeprowadzania
pomiaru
podczas leczenia
• Nie obciąża pacjenta ( ochrona radiologiczna
dzieci i kobiet
ciężarnych )
• Możliwość zastosowania w przypadku podejrzenia
perforacji zęba
( ubytku lub kanału ), również w
przypadku
ćwieków okołomiazgowych i wkładów korzeniowych
97
UWAGA !
Pomimo tych zalet należy dodatkowo wykonać
zdjęcie rentgenowskie
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
Wyszukiwarka
Podobne podstrony:
Leczenie endodontyczne zebow pr Nieznany
Znaczenie środków płuczących w leczeniu endodontycznym
Antybiotykoterapia w leczeniu endodontycznym
metody leczenia endodontycznego
metody opracowywania kanalow w leczeniu endodontycznym
Zęby wielokanałowe u psów Leczenie endodontyczne model postępowania
Leczenie endodontyczne, Asystentka stomatologiczna, Asystentka stomatologiczna - instruktaże, Asyste
Metody opracowywania kanałów w leczeniu endodontycznym
Leczenie endodontyczne zebow pr Nieznany
Leczenie endodontyczne
03 0000 015 02 Leczenie dystonii miesniowych toksyna botulinowa
03 0000 035 02 Leczenie immunosupresyjne sirolimusem
03 0000 034 02 Leczenie immunosupresyjne mykofenolanem mofetylu lub mykofenolanem sodu
03 0000 013 02 Leczenie przedwczesnego dojrzewania plciowego
03 0000 003 02 Leczenie raka piersi trastuzumabem
03 0000 014 02 Leczenie pierwotnych niedoborow odpornosci u dzieci immunoglobulinami
03 0000 039 02 Leczenie choroby Lesniowskiego Crohna u dzieci
03 0000 001 02 Leczenie raka piersi docetakselem
więcej podobnych podstron