
Zasady zapobiegania
zakażeniom HBV, HCV i HIV
Jolanta Białkowska-Warzecha
Oddział Chorób Wątroby
Katedra i Klinika Chorób
Zakaźnych UM w Łodzi

Ryzyko transmisji wirusów po
zakłuciu zakażoną igłą
HBV / WZW B 10 – 30%
HCV / WZW C 4%
HIV / AIDS 0,3%

Zakłucia, jako najczęstsza przyczyna narażenia
zawodowego na zakażenia przenoszone drogą
krwi
Zakłucia igła do iniekcji-
77 (79,3%)
Zakłucia mandrynem od
venflonu- 11 (11,3%)
Zakłucia igłą motylek- 1
(1,1%)
Zakłucia igłą
chirurgiczną- 6 (6,2%)
Zakłucia igłą do punkcji –
2 (2,1)

Czynniki wpływające na ryzyko
zakażenia pracowników ochrony
zdrowia
Głębokość zranienia
Widoczne zabrudzenie przedmiotu krwią
Wprowadzenie bezpośrednio zabrudzonej igły
do żyły lub tętnicy
Typ igły
Wiremia zakażonego
Czas trwania ekspozycji
Status immunologiczny osoby eksponowanej

Jak zredukować ryzyko
zakażenia?
Przestrzegać procedur
Podwójne rękawiczki
Ochrona oczu, gogle
Używać odpowiednich pojemników do
wyrzucania zużytych igieł
Transport próbek krwi w odpowiednio
zabezpieczonych opakowaniach

Postępowanie po ekspozycji na HBV,
HCV i HIV
Usunąć krew lub inny płyn ustrojowy ze skóry
(błon śluzowych)
- umyć skórę lub ranę mydłem i wodą
- spłukać błony śluzowe wodą
Ocenić ryzyko zakażenia
- rodzaj ekspozycji (ukłucie igłą, zabrudzenie
błon śluzowych, ugryzienie)
- Rodzaj potencjalnie zakaźnego materiału
(krew lub inne płyny ustrojowe lub tkanki)

Powiadamianie o ekspozycji
Fakt wystąpienia ekspozycji na zakażenie należy zgłosić
przełożonemu lub lekarzowi dyżurnemu
Wystąpienie zdarzenia należy odnotować w Rejestrze
ekspozycji zawodowych na zakażenie HIV, HBV, HCV
Osoba eksponowana wypełnia Indywidualną kartę
ekspozycji zawodowej na zakażenie HIV, HBV, HCV
Osobę eksponowaną kieruje się do lekarza chorób
zakaźnych, który wdraża postępowanie profilaktyczne i
prowadzi jej obserwację przez 12 miesięcy

WAŻNE
do czasu wykluczenia zakażenia HIV
osoba, która uległa ekspozycji powinna
zachować wstrzemięźliwość seksualną
lub przestrzegać zasad bezpiecznego
seksu, nie zachodzić w ciążę, nie karmić
piersią oraz wstrzymać się od oddawania
krwi plazmy, nasienia i tkanek !

Postępowanie po ekspozycji na HBV, HCV i
HIV
Wykonać badania u pracownika narażonego na
zakażenie.
(Pobierając krew od osoby będącej potencjalnym
źródłem
zakażenia należy pamiętać o uzyskaniu zgody na przeprowadzenie
badań na oznaczenie przeciwciał anty-HIV, anty-HCV i HBsAg).
Ocenić stan uodpornienia na wzw B (stężenie a-HBs)
Zebrać wywiad dotyczący aktualnych chorób,
przyjmowanych leków, ciąży
Jeżeli istnieje ryzyko zakażenia rozpocząć
odpowiednią profilaktykę !

Stężenie wirusa HBV w różnych
płynach ustrojowych
Stężenie wirusa HBV w różnych
płynach ustrojowych
wysokie
wysokie
umiarkowane
umiarkowane
niskie/
niewykrywalny
niskie/
niewykrywalny
krew
nasienie
mocz
surowica
wydzielina
pochwowa
kał
płyny wysiękowe/
przesiękowe
ślina
pot
łzy
mleko kobiece

•
Parenteralna
•
kontakty seksualne
•
z matki na dziecko
(głównie - okołoporodowa)
Drogi przenoszenia
wirusa Hepatitis B
Drogi przenoszenia
wirusa Hepatitis B

Grupy ryzyka zakażenia HBV
Grupy ryzyka zakażenia HBV
•
osoby poddawane hemodializie
•
pracownicy ochrony zdrowia
•
prostytutki
•
homoseksualiści
•
promiskuici
•
pensjonariusze zakładów dla przewlekle
chorych/upośledzonych
•
dzieci matek HBsAg(+) - zwłaszcza HBeAg(+)

Ryzyko zakażenia HBV zależy od
Stopnia ekspozycji na krew
Obecności antygenu HBe (HBeAg)
Ryzyko serokonwersji
37-62% HBeAg dodatni
23-37% HBeAg ujemny
Ryzyko jawnego wzw B
22-31% HBeAg dodatni
1-6% HBeAg ujemny

HBV może przetrwać co najmniej
tydzień
Na przedmiotach, meblach i w
pomieszczeniach
Zabrudzonych krwią lub płynami
ustrojowymi chorych i może
stanowić źródło zakażenia
personelu oraz pacjentów!

Ryzyko zakażenia HBV wśród
pracowników
ochrony zdrowia jest 10 x większe
niż w przeciętnej populacji
Najefektywniejsza metoda
profilakyki to szczepienia
przeciwko HBV!

Rezultaty szczepienia przeciwko
WZW typu B
Miarą uzyskanej odporności jest stężenie anty-HBs
(mj/ml)
SEROKONWERSJA
= pojawienie się anty-HBs
SEROPROTEKCJA
= stężenie anty HBs 10 mj/ml
BRAK ODPOWIEDZI HUMORALNEJ
= anty HBs 0
ochrona przed zakażeniem HBV
seroprotekcja +
ochrona przed zachorowaniem na WZW typu B
serokonwersja seroprotekcja

ENGERIX B - schematy szczepień
Szczepienie pierwotne
Dawka uzupełniająca
0, 1 miesiąc
6 miesiąc
0, 1, 2 miesiąc
12 miesiąc
0, 1, 2 miesiąc
6 miesiąc
0, 7, 21 dzień
12 miesiąc
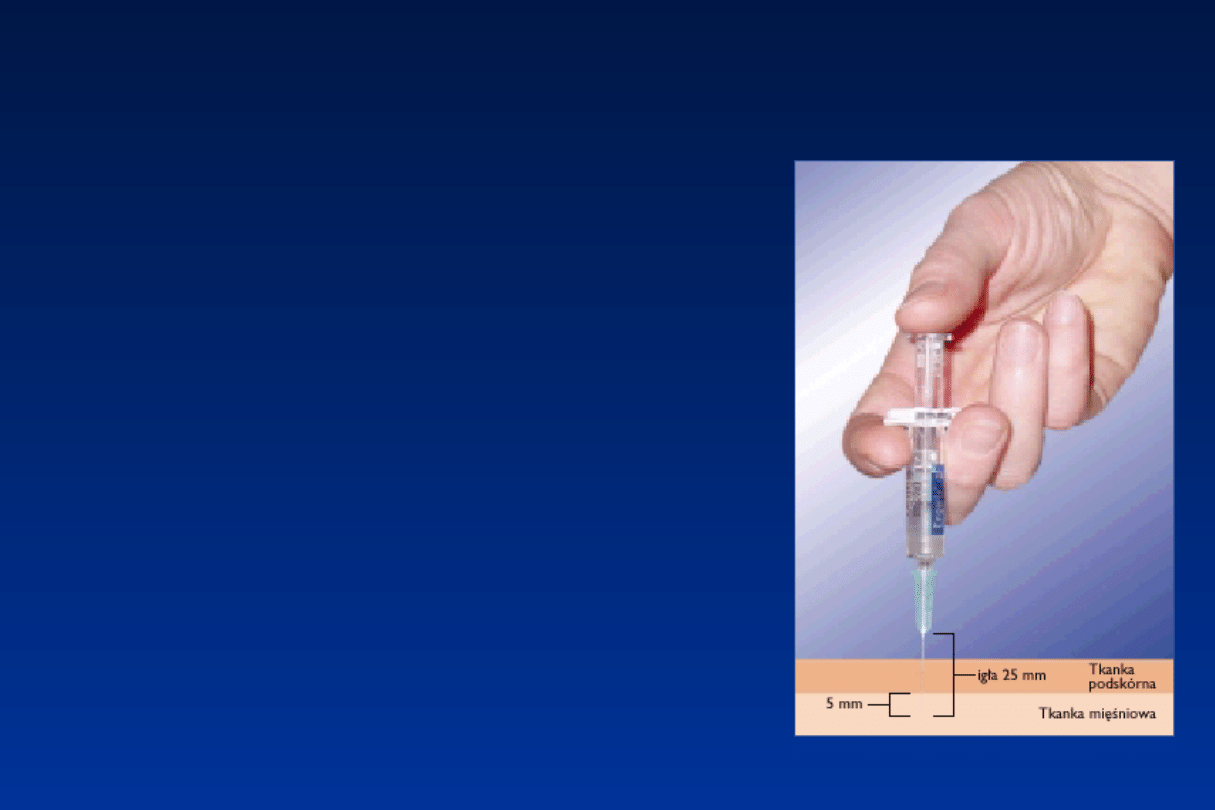
Głębokość iniekcji a odpowiedź
na szczepienie
Zgodnie z zaleceniami ACIP (the
Advisory Committee on Immunization
Practices) długość igły powinna
zapewnić dotarcie szczepionki do masy
mięśniowej i zapobiec jej
przedostawaniu się do warstwy
podskórnej.
Przeprowadzone badanie w Mayo
Medical Center wykazało, że przy
zastosowaniu standardowej igły o
długości 16 mm nie osiągnięto
zalecanej (5 mm) głębokości iniekcji u
17% mężczyzn oraz u ponad 48% kobiet
.

Poziom przeciwciał poszczpiennych
a ochrona przed infekcją
Tradycyjnym wskaźnikiem seroprotekcji przed
zakażeniem WZW typu B jest miano
przeciwciał wynoszące co najmniej
10 mIU/ml.
Ilość przeciwciał zmniejsza się z czasem, lecz
osoby z niewykrywalnym mianem przeciwciał
lub mianem wynoszącym poniżej 10 mIU/ml
mogą nadal wytwarzać wtórną odpowiedź
immunologiczną po kontakcie z wirusem.

Postępowanie po ekspozycji na
HBV
Osoba nieszczepiona
- HBIG (HEPATECT) + cykl szczepień p/HBV
Szczepiona
zadowalająca odpowiedz serologiczna – (a-
HBs > 10 mIU/ml) profilaktyka niepotrzebna
niedostateczna odpowiedź serologiczna – (a-
HBs <10 mIU/ml)
HBIG + cykl szczepień

Zakażenie HCV: podstawowe fakty
Występowanie w skali świata — 3% (170 mln osób)
1
Ryzyko chronicyzacji (zmienne) — 75%–85%
2
Wskaźnik wczesnego włóknienia — Niski
2
Ryzyko marskości — Do 10% w przeciągu 20 lat
i 20% w przeciągu 30 lat
2
Śmiertelność z powodu marskości — 1%–5%/rocznie
3
Występowanie HCC u
—
1%–4%/rocznie
2
pacjentów z marskością
1. WHO. Hepatitis C. Fact sheet no. 164. 2. CDC. MMWR. 1998;47
(RR-19):1-39. 3. CDC. Hepatitis C slide kit. September 25, 2000.

Znane czynniki ryzyka
Przetoczenia krwi przed rokiem
1992
1
Ekspozycja pozajelitowa:
– Dożylne stosowanie
narkotyków
1
– Zakażenia szpitalne
1
– Nieprzestrzeganie ogólnych
zasad ostrożności
Niski status społeczno-
ekonomiczny
1
Ryzyko niskie lub mniej
pewne
Zakażenia odmatczyne
1
Tatuaże, piercing
1
Długoterminowa dializoterapia
1
Narażenia zawodowe
1
(np. pracownicy służby
zdrowia)
Donosowe stosowanie
narkotyków
1
Kontakty seksualne z wieloma
partnerami
2
Zakażenie HCV: czynniki ryzyka*
1. CDC. MMWR. 1998;47(RR-19):1-39. 2. Alter MJ. Hepatology. 1997;26(3 suppl 1):62S-65S.
*W wielu przypadkach nie można zidentyfikować
czynników ryzyka

Ryzyko zawodowe zakażenia HCV
Ryzyko zakażenia po przypadkowym zakłuciu igłą chorego
HCV plus
1.8% (0-7%)
Brak dowodów na możliwość przeniesinia zakażenia po
kontakcie materiału zakaźnego z błonami śluzowymi
Występowanie
1-2%
wśród pracowników ochrony zdrowia
Skażenie pomieszczeń, mebli krwią pacjenta HCV+ nie jest
istotnym czynnikiem ryzyka zagrożenia.

Płyny ustrojowe mogące być
przyczyną przeniesienia zakażenia
Krew
Potencjalnie zakaźne: nasienie,
wydzielina pochwy, płyn mózg-
rdzeniowy, płyn otrzewnowy,
opłucnowy, osierdziowy,
Niezakaźne: ślina, łzy, pot, mocz,
kał

Postępowanie po ekspozycji
na HCV
IG, leki anty wirusowe – nie zalecane
Oznaczyć
anti-HCV
Jeżeli „żródło” zakażenia jest anty-HCV dodatnie
Anty-HCV i ALT na początku i po 4-6
miesiącach
Dla wcześniejszej diagnozy HCV RNA by
PCR po 4-6 tyg
Potwierdzić każdy wynik anty-HCV testem RIBA
Skierować zakazonego pracownika do specjalisty chorób
zakaźnych
Adapted from Hepatitis Slide Kit http://www.cdc.gov/ncidod/diseases/hepatitis/slideset.
Accessed 01/18/03.

Okoliczności zwiększające ryzyko transmisji wirusa
HIV przy zakłuciu
zakłucie głębokie
16,1%
widoczna krew na narzędziu
5,2%
igła prosto z żyły
5,1%
AIDS terminalny
6,4%
Profilaktyczne podanie zidowudiny
(AZT, retrovir) zmniejsza ryzyko
zakażenia o 80%
® EM 2003

Ekspozycja na HIV
Rozpocząć profilaktykę jak najszybciej po ekspozycji
(optymalnie w ciągu kilku godzin). Profilaktyka polega na
przyjmowaniu leków antyretrowirusowych przez 28 dni lub do
momentu rozstrzygnięcia celowości jej stosowania
Wykonać próbę ciążową, jeżeli kobieta nie jest pewna, czy jest
w ciąży
Skonsultować się ze specjalistą
Zalecić profilaktyczne przyjmowanie leków przeciw
retrowirusowych przez 4 tygodnie
Wykonywać badania na obecność anty-HIV co najmniej przez 6
miesięcy (12) – wyjściowo po 1,5, 3 i 6 miesiącach
Wykonać badanie na obecność anty-HIV w razie wystąpienia
objawów ostrej choroby retrowirusowej

PROFILAKTYKA POEKSPOZYCYJNA
W OCHRONIE ZDROWIA
HIV Leki podawane przez 28 dni.
Profilaktyka podstawowa
® EM 2003
Combivir 2x1 tabl
Profilaktyka rozszerzona
Combivir 2x1 tabl
Kaletra 2 x 2 tabl
Uwaga: jeśli w/w leki są niedostępne podajemy retrovir
2x250 mg.

PODSTAWOWE
ZASADY
KAŻDA KREW JEST
POTENCJALNIE ZAKAŹNA!

PRACUJ ZAWSZE W
PRACUJ ZAWSZE W
RĘKAWICZKACH
RĘKAWICZKACH
!
!
Rękawiczki są najlepszym i
Rękawiczki są najlepszym i
najpowszechniejszym zabezpieczeniem
najpowszechniejszym zabezpieczeniem
przed zakażeniem, zmieniane po obsłudze
przed zakażeniem, zmieniane po obsłudze
każdego pacjenta. Dzięki osłonięciu ręki
każdego pacjenta. Dzięki osłonięciu ręki
rękawiczką lateksową, przy zakłuciu igłą ze
rękawiczką lateksową, przy zakłuciu igłą ze
światłem ryzyko
światłem ryzyko
zakażenia zmniejsza się
zakażenia zmniejsza się
o około 50%.
o około 50%.

KONTAKT Z
KONTAKT Z
MATERIAŁEM
MATERIAŁEM
ZAKAŹNYM NIESIE
ZAKAŹNYM NIESIE
RYZYKO ZAKAŻENIA Z
RYZYKO ZAKAŻENIA Z
WIRUSAMI HBV, HCV,
WIRUSAMI HBV, HCV,
HIV!
HIV!

ZASADY PROFILAKTYKI ZAKAŻEŃ
KRWIOPOCHODNYCH
Skuteczność zasad profilaktyki zakażeń krwiopochodnych
opiera się na
wyrobieniu nawyków zachowania się personelu,
a nie na zachowywaniu środków ostrożności przy
niektórych pacjentach.
KAŻDY CHORY MOŻE BYĆ ZAKAŹNY !
NIGDY NIE BĘDZIEMY WIEDZIEĆ,
KTÓRY PACJENT JEST ZAKAŻONY I CZYM.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
Wyszukiwarka
Podobne podstrony:
Profilaktyka poekspozycyjna zakażeń HBV, HCV, HIV
Profilaktyka poekspozycyjna zakażeń HBV, HCV, HIV
hbv, hcv, hiv
HBV, HCV, HIV, AIDS, Tbc
Profilaktyka poekspozycyjna HIV
Diagnostyka i profilaktyka zakae HIV, Mikrobiologia
PROFILAKTYKA I LECZENIE HIV
zaka+enie HBV,HCV,HIV a seks
Metody Zapobiegania Zakażeniom HBV, HCV oraz HIV
profilaktyka HIV[1]
Ekspozycja HIV, HBV,HCV
Szkol Profilaktyka na zakażenie HIV
ćw 4 Profil podłużny cieku
Profilaktyka nowotworowa
profilaktyka przeciwurazowa
Niezawodowa profilaktyka poekspozycyjna
więcej podobnych podstron