
BADANIA DODATKOWE
BADANIA DODATKOWE
W NEUROLOGII
W NEUROLOGII

Badania krwi
Badania krwi

Morfologia krwi
Wiele chorób układowych, które
dotyczą m.in. układu nerwowego
może wpływać na obraz morfologii
krwi (np. choroba nowotworowa,
zakażenie, zapalenie stawów).

Stwierdzenie niedokrwistości może
tłumaczyć występowanie zawrotów
głowy i/lub zasłabnięć.
Wysokie wartości hemoglobiny mogą
wskazywać na rozpoznanie czerwienicy
ze skłonnością do tworzenia zakrzepów.
Podwyższona leukocytoza może
wskazywać na uogólnione zakażenie.
Zmiany w rozmazie krwi mogą
wskazywać na określone schorzenia (np.
niedobór witaminy B
12
, chorobę
nowotworową, akantocytozę).

Odczyn opadania krwinek (OB)
OB jest przydatnym badaniem przesiewowym
w neurologii.
Znacznie podwyższone wartości OB u pacjenta
z bólami głowy wskazują na zapalenie tętnicy
skroniowej i konieczność szybkiego
przeprowadzenia rozpoznania i wdrożenia
właściwego leczenia. Inne neurologiczne
przyczyny podwyższonych wartości OB to
zapalenie naczyń, choroby ziarniniakowe
(np. sarkoidoza), klinicznie utajone choroby
nowotworowe i chłoniaki.

Wskaźnik protrombinowy i układ
krzepnięcia
Dokładne badanie płytek krwi i czynników
krzepnięcia jest niezbędne u młodych
pacjentów z
udarem niedokrwiennym.
Badanie to ma na celu wykluczenie
ewentualnych zaburzeń w układzie
krzepnięcia, powodujących zwiększoną
tendencję do tworzenia zakrzepów.

U pacjentów z
krwotokiem śródmózgowym
o niewyjaśnionej etiologii należy
przeprowadzić rozpoznanie w kierunku
zaburzeń hemostazy. Ocena czasu
protrombinowego jest także czułym
wskaźnikiem funkcji wątroby i może być
szczególnie przydatna u pacjentów ze
schorzeniami wątroby wikłanymi objawami
neurologicznymi
(np. w encefalopatii
wątrobowej).

Niedobór witaminy B
12
i kwasu
foliowego
Niedobór witaminy B
12
może objawiać się
neuropatią obwodową, otępieniem i
zmianami
zwyrodnieniowymi rdzenia
kręgowego
. Mniej sprecyzowane są objawy
neurologiczne w przebiegu niedoboru
kwasu foliowego.

Mocznik i elektrolity
Umiarkowane lub ciężkie zaburzenia
elektrolitowe (np. hipo- i hipernatremia) mogą
być przyczyną
splątania, a nawet śpiączki.
Hipokaliemia i hipokalcemia mogą objawiać
się
osłabieniem mięśni.
Zaburzenia metaboliczne (np. mocznica w
przebiegu niewydolności nerek) mogą
powodować
neuropatię obwodową.
Niektóre leki przeciwpadaczkowe (np.
karbamazepina) mogą być przyczyną
zaburzeń wydzielania hormonu
antydiuretycznego (ADH), a w efekcie
objawowej hiponatremii.

Glukoza
U każdego pacjenta z zaburzeniami
świadomości natychmiast należy
przeprowadzić badanie stężenia glukozy we
krwi.
Hipoglikemia może przypominać
objawy
wielu zaburzeń neurologicznych
, w tym
również udar mózgu z porażeniem
połowiczym. Zastosowanie prostego leczenia
w postaci dożylnego podania glukozy lub
domięśniowego podania glukagonu powoduje
istotną poprawę stanu chorego, a często jest
zabiegiem ratującym życie. Stężenie glukozy
należy również zbadać u pacjentów z
mononeuropatią, polineuropatią,
zaburzeniami świadomości, otępieniem i
chorobami naczyniowymi mózgu.

Cholesterol
Pomiar stężenia cholesterolu i lipidów w
surowicy krwi zaleca się zwłaszcza
pacjentom z
chorobami naczyniowymi
mózgu o charakterze niedokrwiennym i z
niektórymi neuropatiami.

Inne zmiany w badaniach
biochemicznych

Badania serologiczne w przebiegu
kiły
W przebiegu kiły mogą występować
bardzo różne zespoły neurologiczne.
Badania w kierunku kiły powinny być w
związku z tym prowadzone rutynowo w
wielu chorobach, a przede wszystkim w
udarze mózgu, otępieniu, niezborności,
zaburzeniach ocznych, zespołach
rdzeniowych i neuropatiach.

Kinaza kreatynowa
Kinaza kreatynowa (CPK)
jest wskaźnikiem
chorób mięśni i znalazła zastosowanie w
rozpoznawaniu pierwotnych schorzeń
mięśniowych, np. zapaleniu
wielomięśniowym, a także w
monitorowaniu efektów leczenia (np.
doustnego podawania kortykosteroidów).

Badanie funkcji tarczycy
Chorobom tarczycy może towarzyszyć
wiele zespołów neurologicznych, np.
splątanie i
ospałość
mogą występować w
przebiegu niedoczynności tarczycy.
Nadczynność tarczycy może się natomiast
objawiać
zaburzeniami ruchomości gałek
ocznych
(wytrzeszcz w chorobie Gravesa-
Basedowa, zapalenie mięśni oczu).

Badanie funkcji wątroby
Zaburzenia funkcji wątroby mogą objawiać
się
splątaniem, apatią i śpiączką.
Niektóre
leki przeciwpadaczkowe (np. sól sodowa
kwasu walproinowego) powodują w rzadkich
przypadkach przejściowe zaburzenia funkcji
wątroby, które wymagają monitorowania.
Przy podejrzeniu encefalopatii wątrobowej
należy oznaczyć stężenie amoniaku we krwi
tętniczej (zazwyczaj jest podwyższone).

Elektroforeza białek w
surowicy krwi
Zmiany w obrębie białek osocza, w takich
chorobach jak szpiczak, mogą przyczynić
się do powstania ciężkiej
neuropatii
obwodowej.

Badanie immunologiczne

Autoprzeciwciała
Obecność autoprzeciwciał, np. przeciwciał
przeciwjądrowych (ANA) i
przeciwfosfolipidowych, wskazuje na
współistnienie autoimmunologicznej
choroby reumatycznej.

Badanie mikrobiologiczne

Wybór stosownych badań diagnostycznych u
pacjenta z zakażeniem układu nerwowego
wymaga ścisłej współpracy z pracownią
mikrobiologiczną.
Najczęściej niezbędne okazują się
posiewy
krwi,
moczu i plwociny.
Przy podejrzeniu
zakażenia układu nerwowego konieczne jest
również wykonanie punkcji lędźwiowej i
pobranie do badania płynu mózgowo-
rdzeniowego, jeśli wcześniej za pomocą
tomografii komputerowej wykluczono proces
rozrostowy.

Niekiedy niezbędne są swoiste posiewy
płynu mózgowo-rdzeniowego,
umożliwiające wykrycie prątków gruźlicy,
innych bakterii, wirusów lub grzybów.
Wyniki innych prób dają niekiedy szybkie,
wstępne wskazówki co do patogennego
czynnika zakaźnego (np. dwoinki zapalenia
opon czy wirusa opryszczki) i umożliwiają
natychmiastowe wdrożenie
ukierunkowanego leczenia.

PUNKCJA LĘDŹWIOWA
PUNKCJA LĘDŹWIOWA

Wskazania
zapalenie opon mózgowo-rdzeniowych;
krwotok podpajęczynówkowy;
zapalenie mózgu;
zapalenie poprzeczne rdzenia;
stany zapalne mózgu lub istoty białej bądź
zakażenie (np. podejrzenie stwardnienia
rozsianego, przewlekłej infekcji, m.in. kiły układu
nerwowego, boreliozy, zakażenia HIV i AIDS);
przewlekły naciek nowotworowy lub zapalny opon
mózgowo-rdzeniowych (np. rakowatość opon,
zapalenie opon w przebiegu chłoniaka,
sarkoidoza);
neuropatia demielinizacyjna;
zaburzenia krążenia płynu m-rdz. (np. łagodne
nadciśnienie wewnątrzczaszkowe, wodogłowie
normotensyjne)

Przeciwwskazania
Głównym przeciwwskazaniem do punkcji
lędźwiowej jest
wewnątrzczaszkowy proces
rozrostowy
, punkcja lędźwiowa może bowiem
prowadzić do wgłobienia podnamiotowego, a w
następstwie nawet do śmierci. Wielu zmianom o
charakterze ekspansywnym nie towarzyszy obrzęk
tarczy nerwu wzrokowego, dlatego zastosowanie
punkcji lędźwiowej na podstawie badania dna oka
może się okazać ryzykowne
Nie zaleca się wykonywania punkcji lędźwiowej,
jeśli
występują jakiekolwiek objawy ogniskowe
(np. ogniskowe napady padaczkowe, afazja, ubytki
w polu widzenia, niedowład połowiczy, nierówność
źrenic, zaburzenia gałkoruchowe), przyczyną tych
objawów może być bowiem proces rozrostowy

Technika
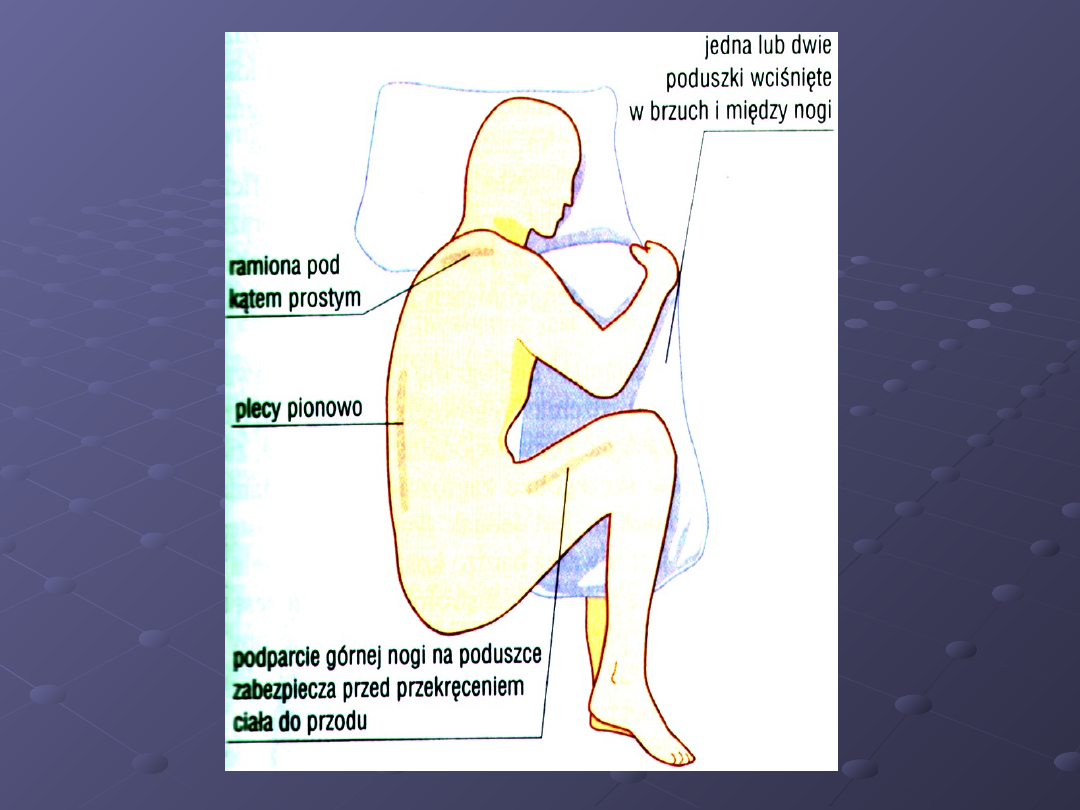
Niezwykle ważne jest właściwe ułożenie
pacjenta.
Jeśli lekarz jest praworęczny,
pacjenta należy ułożyć na lewym boku. Aby
zapewnić prostopadłe do podłoża ułożenie
pleców pacjenta, warto umieścić poduszkę
między nogami pacjenta i podeprzeć jego
ramię.
Takie podparcie oraz ułożenie pacjenta na
brzegu łóżka powinny zapobiec obracaniu się
pacjenta ku przodowi. Kolana pacjenta
powinny być podciągnięte do klatki
piersiowej, a szyja nieco zgięta (przesadne
„zwijanie się w kłębek" jest na ogół zbędne)

Należy zachować wszelkie zasady aseptyki
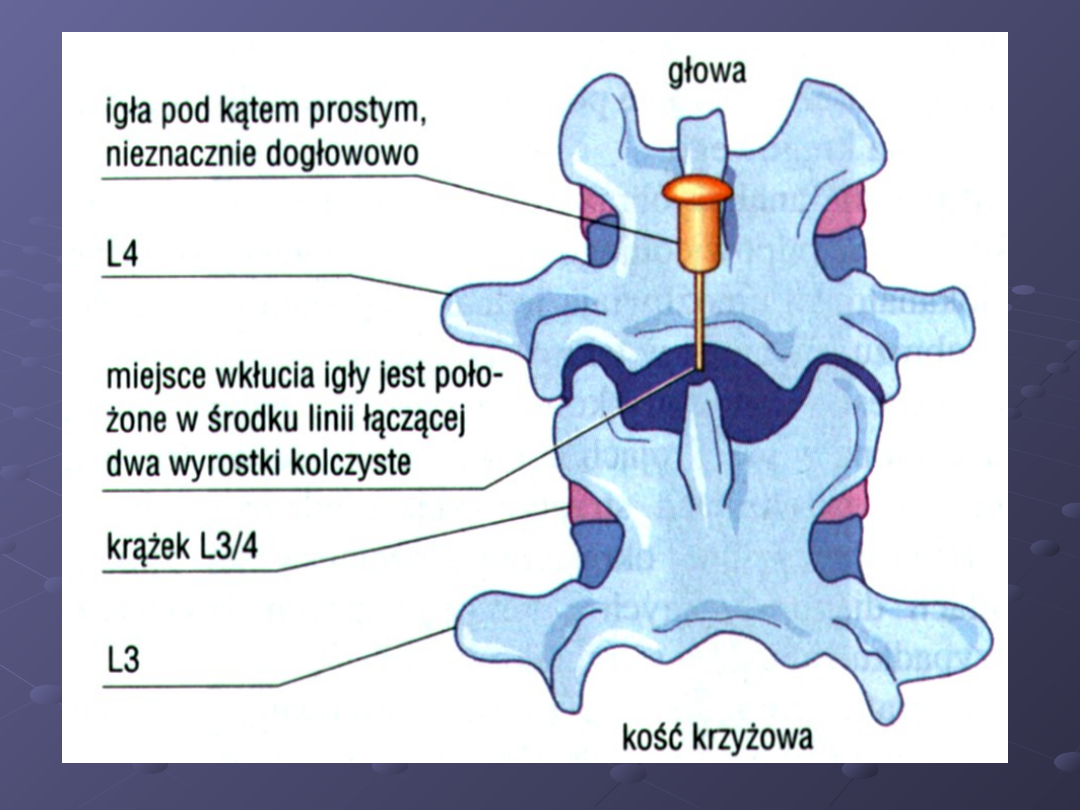
Następnym krokiem jest zlokalizowanie
przestrzeni międzykręgowej L3-L4
(znajduje
się ona doogonowo w stosunku do linii
łączącej grzebienie biodrowe)
Znieczulenie miejscowe.
Po dokładnym
odkażeniu skóry i obłożeniu sterylnymi
serwetami wstrzykuje się niewielką ilość (2-
3 ml) 2% lidokainy.
Wprowadza się igłę punkcyjną.
Gdy
znieczulenie miejscowe już działa,
wprowadza się igłę punkcyjną prostopadle
do skóry. Ostrożnie popycha się igłę
nieznacznie kierując ją w stronę pępka.
Należy się upewnić, że prowadzona jest pod
kątem 90° w stosunku do pleców.

Sprawdza się wypływ płynu m-rdz.
W tym celu należy ostrożnie wyciągać
mandryn igły punkcyjnej.
Mierzy się ciśnienie płynu m-rdz.
Do igły
punkcyjnej należy przyłączyć manometr i
dokonać pomiaru ciśnienia początkowego w
centymetrach płynu m-rdz.
Pobiera się próbki płynu m-rdz.
Do każdej z
trzech sterylnych probówek pobiera się ok. 2-3
ml płynu. W celu oznaczenia stężenia glukozy
pobiera się płyn do jeszcze jednej probówki ze
szczawianem fluorku. Jeśli podczas punkcji
lędźwiowej do płynu przedostała się krew, to
ilość erytrocytów w trzeciej probówce powinna
być wyraźnie mniejsza niż w pierwszej.

Ostrożnie wyciąga się igłę punkcyjną
i
zakłada niewielki opatrunek na miejsce
wkłucia.
Po punkcji
zaleca się pacjentowi leżenie na
wznak przez kilka godzin i spożywanie
dużych ilości płynów. Takie postępowanie
ma zapobiegać popunkcyjnym bólom
głowy w wyniku obniżonego ciśnienia
płynu m-rdz.


Badanie metodą
obrazowania

Przeglądowe zdjęcia
rentgenowskie
Mimo ogromnego postępu w dziedzinie technik
obrazowania, zwykłe zdjęcia przeglądowe wciąż są
bardzo przydatne w diagnostyce układu nerwowego.
U pacjenta po urazie głowy
zdjęcia rentgenowskie
czaszki
niejednokrotnie umożliwiają wykrycie
złamań czaszki.
RTG klatki piersiowej
powinny być wykonywane
rutynowo u pacjentów z podejrzeniem złośliwego
procesu nowotworowego w obrębie układu
nerwowego lub niewyjaśnionej polineuropatii, a
także u większości pacjentów z udarem mózgu i
przejściowymi atakami niedokrwiennymi (TIA).
Badanie to może się także okazać pomocne w wielu
innych przypadkach zespołów neurologicznych o
niejasnej etiologii.

Zdjęcie rtg kręgosłupa
wykonuje się
głównie w przypadkach urazów oraz
zespołach bólowych (rwa ramienna i
kulszowa). W tym ostatnim przypadku
mają one wykluczyć niebezpieczne
przyczyny tych dolegliwości (nowotwory i
zmiany zapalne kręgów).

Tomografia komputerowa
Istota jej polega na użyciu skumulowanej
wiązki promieni rentgenowskich
pochodzących z poruszającej się lampy oraz
komputerowej analizy minimalnych różnic w
pochłanianiu promieni przez różne struktury
wewnątrzczaszkowe.
Pozwala to na uzyskanie w ciągu kilku minut
obrazu mózgu i ujawnieniu różnych zmian
patologicznych. Czułość metody może być
zwiększona poprzez dożylne podanie
odpowiednich środków kontrastowych.

Tomografia komputerowa
Badanie to ma szczególne znaczenie w
wykrywaniu guzów, udarów i innych
uszkodzeń ogniskowych zlokalizowanych w
półkulach mózgu.
Ograniczeniem metody jest częste
występowanie artefaktów kostnych, które
utrudniają wizualizację ognisk chorobowych w
tylnym dole czaszki i przewodzie słuchowym
wewnętrznym oraz w obrębie pogranicza
czaszkowo-kręgowego i rdzenia kręgowego.

Nowoczesne tomografy komputerowe
pozwalają zmianę uwidocznioną w przekrojach
poprzecznych zrekonstruować również w
przekroju strzałkowym, co umożliwia
precyzyjne określenie rozmiarów tej zmiany w
celach diagnostycznych i terapeutycznych.
Tomografia komputerowa rdzenia kręgowego
jest cennym uzupełnieniem mielografii.
Zmiany uwidocznione w mielografii w
przekrojach strzałkowych (np. guzy, wypukliny
jądra miażdżystego) dzięki TK mogą być także
zobrazowane w przekrojach poprzecznych.

Tomografia komputerowa umożliwia:
dokładne obrazowanie guzów
wewnątrzczaszkowych,
ujawnianie krwawień śródczaszkowych,
ujawnianie ognisk niedokrwiennych
(zawałów mózgu),
różnicowanie między krwawieniem i
rozmiękaniem (zawałem),
obrazowanie następstw urazów,
niekiedy umożliwia również identyfikację
innych uszkodzeń (ogniska
demielinizacyjne, zmiany zapalne i
zwyrodnieniowe, tętniaki).

Rezonans magnetyczny
Istota badania jądrowego rezonansu
magnetycznego polega na rejestrowaniu i
komputerowym opracowaniu sygnałów
rezonansowych indukowanych przez
wzbudzone silnym polem magnetycznym
protony, co umożliwia bardzo dokładne
zobrazowanie badanej struktury.
(np. mózgu i rdzenia kręgowego)

Rezonans magnetyczny
Badanie MR zastąpiło mielografię w rozpoznawaniu
większości schorzeń rdzenia kręgowego, a angio-MR
może w przyszłości zastąpić konwencjonalną
angiografię, zwłaszcza u pacjentów szczególnie
zagrożonych powikłaniami.
Jest ono mniej przydatne u pacjentów w ostrej fazie
choroby ze względu na długi czas trwania badania i
utrudniony dostęp do pacjenta (poddawanego
wentylacji mechanicznej).
Badanie MR jest przeciwwskazane u pacjentów z
rozrusznikiem serca, metalowymi protezami
zastawek serca, metalowymi klipsami zamykającymi
tętniaki lub innymi metalowymi protezami, na które
może oddziaływać silne pole magnetyczne.

Główne wskazania:
choroby tylnej jamy czaszki,
choroby rdzenia kręgowego (guzy,
jamistość rdzenia),
wypadnięcie jądra miażdżystego (wybrane
przypadki),
stwardnienie rozsiane,
padaczka - jeżeli konieczne jest wykrycie
ogniska padaczkorodnego, zwłaszcza
napady częściowo złożone,
opryszczkowe zapalenie mózgu,
wybrane przypadki guzów mózgu,
angio-MRI dla uwidocznienia zaburzeń
naczyniowych.

Angiografia naczyń mózgowych
Wskazania do angiografii naczyń mózgowych:
Udar niedokrwienny w obszarze unaczynienia
tętnicy szyjnej przy niedrożności tej tętnicy w
odcinku poza-czaszkowym, wykazanej za pomocą
badania ultrasonograficznego.
Ryzyko powikłań angiografii w postaci udaru
mózgu wynosi 1-2%.
Krwotok podpajęczynówkowy. Badanie ma na celu
ustalenie źródła krwawienia.
Podejrzenie pęknięcia tętniaka lub anomalii
tętniczo-żylnej.
Podejrzenie zakrzepu żył mózgowych.
Niektóre przypadki guzów mózgu w celu oceny
patologicznego unaczynienia guza, niezbędnej
przed zabiegiem chirurgicznym.
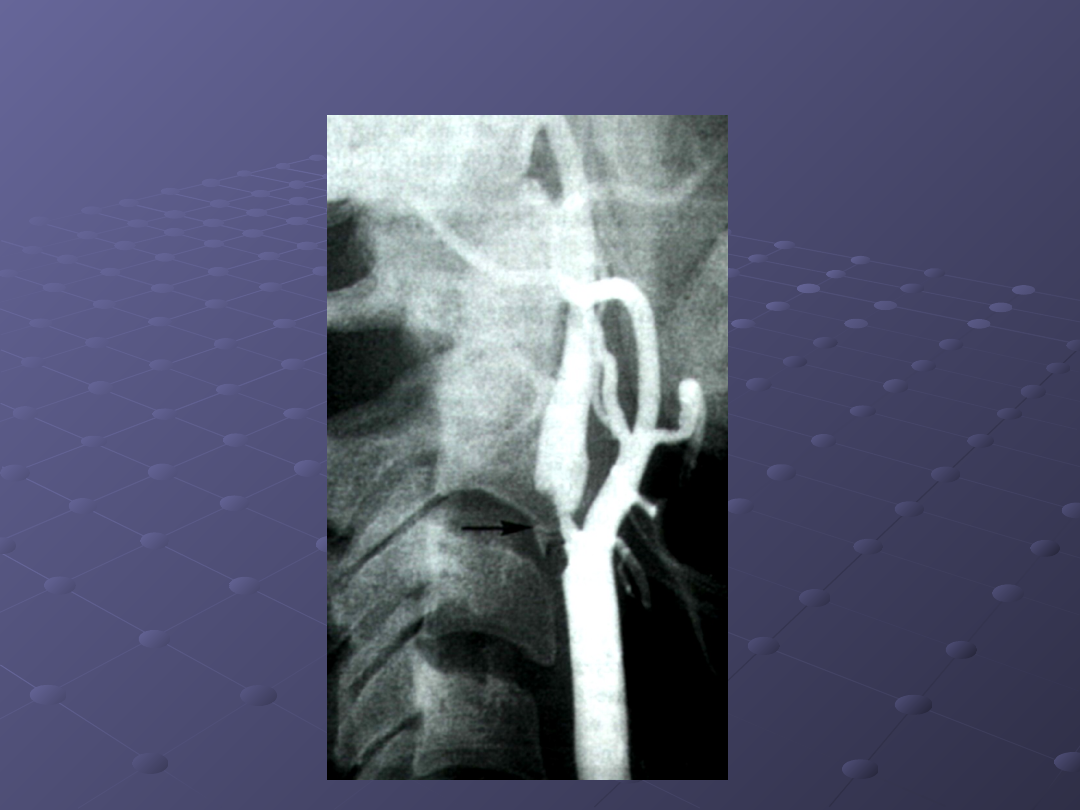
Zwężenie tętnicy szyjnej wewnętrznej
Zwężenie tętnicy szyjnej wewnętrznej

Ultrasonografia dopplerowska
Ultrasonografia dopplerowska
Istota metody opiera się na zasadzie
zmiany częstości fal ultrasonograficznych,
odbitych od obiektu będącego w ruchu
(w tym przypadku od ściany tętniącego
naczynia).
Umożliwia to badanie dynamiki
przepływu krwi w naczyniach przez
nienaruszone powłoki.

Ultrasonograficzne badanie
przepływu w naczyniach
mózgowych
Ultrasonografia jest obecnie najlepszym
badaniem przesiewowym przy
podejrzeniu
zwężenia tętnicy szyjnej
. Informacje uzyskane
tą metodą są równie dokładne jak w dożylnej
angiografii subtrakcyjnej, a badanie to nie
powoduje żadnych powikłań.
U pacjentów, u których już stwierdzono istotne
zwężenie tętnicy szyjnej, przed kwalifikacją do
zabiegu chirurgicznego niezbędne jest jednak
przeprowadzenie klasycznej angiografii.

Mielografia
Mielografia polega na podaniu kontrastu
rozpuszczalnego w wodzie do przestrzeni
podpajęczynówkowej rdzenia kręgowego w
celu uwidocznienia rdzenia i korzeni
rdzeniowych
.
Aktualnie bardziej precyzyjną
ocenę zmian uciskowych w obrębie rdzenia
umożliwia połączenie mielografii z TK, tzn.
wykonanie zdjęć tomograficznych po
wprowadzeniu kontrastu do kanału
kręgowego. Po badaniu często występują
bóle głowy.

Badanie
neurofizjologiczne

Badanie przewodzenia w nerwach
obwodowych
Badanie to umożliwia pomiar szybkości
przewodzenia i ocenę amplitudy czuciowych
i ruchowych potencjałów wywołanych przy
stymulacji nerwów w celu potwierdzenia
klinicznego podejrzenia mono- lub
polineuropatii
.
Znaczne zwolnienie szybkości przewodzenia
wskazuje na neuropatię demielinizacyjną,
obniżenie zaś amplitudy zbiorczego
potencjału mięśniowego albo potencjału
czuciowego (przy prawidłowych wartościach
szybkości przewodzenia) na neuropatię
aksonalną.

Elektromiografia
Elektromiografia (EMG) umożliwia zapis
czynności bioelektrycznej mięśni za pomocą
elektrody igłowej umieszczonej w danym
mięśniu.
EMG może wykazać obecność
potencjałów odnerwienia (wskazujących
schorzenie neurogenne) lub obecność dużej
liczby potencjałów o skróconym czasie
trwania, niskiej amplitudzie i wielofazowym
kształcie (wskazujących na pierwotne
schorzenie mięśniowe). Za pomocą EMG
można również stwierdzić zmiany
charakterystyczne dla miotonii.

Elektromiografia umożliwia:
stwierdzenie, czy dany niedowład wiotki ma
charakter organiczny czy czynnościowy,
wykrycie niewielkich uszkodzeń, które nie
ujawniają się jeszcze klinicznie,
umiejscowienie sprawy chorobowej,
zwłaszcza jeśli chodzi o porażenia mięśni,
nerwów obwodowych i rdzenia; przy
uszkodzeniu nerwu badanie szybkości
przewodnictwa umożliwia dokładne
ustalenie miejsca uszkodzenia,
określenie obszaru uszkodzenia, zwłaszcza
uchwycenie jego rozlanego charakteru, jeśli
klinicznie sprawa wyraża się zajęciem
jednego nerwu lub mięśnia,
śledzenie dynamiki procesu chorobowego.

Elektroencefalografia
Rutynowe badanie elektroencefalograficzne (EEG) (tj.
30--minutowa rejestracja zapisu) jest przydatne:
u pacjenta z ustalonym rozpoznaniem padaczki w
celu określenia typu napadów i lokalizacji ogniska;
u pacjenta splątanego lub w stanie śpiączki po to, by
wykluczyć stan padaczkowy przy złożonych
napadach częściowych lub ujawnić zmiany
odpowiadające zapaleniu mózgu, encefalopatii czy
uszkodzeniu ogniskowemu.
Rutynowe badanie EEG nie znajduje natomiast
zastosowania w sytuacji, gdy próbuje się dopiero
ustalić rozpoznanie padaczki, przeprowadzić
różnicowanie z napadami czynnościowymi lub
określić rokowanie w przypadku pojedynczego
napadu padaczkowego.
U pacjentów z podejrzeniem występowania napadów
czynnościowych lub u których rozważa się możliwość
chirurgicznego leczenia padaczki najlepszym
rozwiązaniem jest siedmiodniowa rejestracja zapisu
EEG z jednoczesnym nagrywaniem obrazu (video).

Elektroencefalogram (EEG) składa się z
różnych elementów graficznych, które
odpowiadają pewnym zjawiskom
bioelektrycznym mózgu. Główną częścią
składową EEG jest fala, tzn. prosta,
krótkotrwała zmiana różnicy potencjałów.
Jeśli dana fala powtarza się wielokrotnie,
mówi się o odpowiednim rytmie.

Wyróżnia się następujące fale i rytmy:
1) fale i rytmy
alfa
o częstotliwości 8-13
cykli na sekundę (8-13 Hz) i amplitudzie
10-100 μV,
2) fale i rytmy
beta
o częstotliwości
14-30 Hz i amplitudzie 5-25 μV,
3) fale
theta
o częstotliwości 4-7 Hz,
4) fale
delta
o częstotliwości 0,5-3 Hz,
5) fale ostre o czasie trwania 80-200 ms,
6) złożone elementy, np. zespoły iglicy z
falą wolną o częstotliwości 3 Hz,
wieloiglice, wieloiglice z falą wolną i in.

Prawidłowy elektroencefalogram dorosłego
człowieka w spokoju i przy zamkniętych
oczach składa się z rytmu alfa (głównie
okolice potyliczne i ciemieniowe) oraz
rytmu beta (okolice przednie). Po otwarciu
oczu rytm alfa znika (tzw. reakcja
zatrzymania) i pojawia się ponownie po ich
zaniknięciu. Ponadto u 15-20% ludzi
zdrowych występują w zapisie pojedyncze
fale theta, a także spłaszczenie zapisu
(mała ilość rytmu alfa i jego niska
amplituda).

Potencjały wywołane
Technika uśredniania umożliwia rejestrację
odpowiedzi elektrycznych znad kory
potylicznej, z pnia mózgu i rdzenia kręgowego
w odpowiedzi na stymulację wzrokową,
słuchową i czuciową.
Potencjały wywołane najczęściej mają
zastosowanie w wykrywaniu subklinicznych
zmian w nerwie wzrokowym, pniu mózgu i
rdzeniu kręgowym u pacjentów z
podejrzeniem stwardnienia rozsianego. Trzeba
jednak zaznaczyć, że stwierdzane w badaniu
nieprawidłowości mają charakter nieswoisty.

Badanie histopatologiczne

Biopsja
Ustalenie ścisłego rozpoznania w zmianach
nowotworowych, ziarniniakowych czy też
naciekowych w przebiegu niektórych
zakażeń jest często możliwe wyłącznie na
podstawie badania biopsyjnego.
Biopsja
mózgu czy opon
umożliwia niejednokrotnie
określenie charakteru zakażenia czy
rozlanego uszkodzenia układu nerwowego
nawet wtedy, gdy w TK nie uwidoczniono
pojedynczego ogniska uszkodzenia.
Biopsja mózgu jest badaniem niezwykle
poważnym. Przed podjęciem decyzji o jej
wykonaniu należy skrupulatnie rozważyć
wszystkie za i przeciw.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
Wyszukiwarka
Podobne podstrony:
BADANIA DODATKOWE CZ II
badania dodatkowe opracowane
Badania dodatkowe układu krążenia, STUDIA, III rok, INTERNA, Koło 1, Układ krążenia
Badania dodatkowe cz II
Badania dodatkowe
Badania dodatkowe 2
Szkol Badania dodatkowe w neurolologii
Badania dodatkowe wyklad
Badania dodatkowe w diagnostyce Nieznany
badania dodatkowe i leczenie udarów od Basi, Studia, Neurologia
badania dodatkowe, Medycyna, Neurologia, 7 badania dodatkowe
Badania dodatkowe cz I
badania dodatkowe, 6 ROK, MEDYCYNA RODZINNA, 6 rok
BADANIA DODATKOWE W CHOROBACH UKŁADU KRĄŻENIA
płyn MR, Medycyna, Neurologia, 7 badania dodatkowe
badania dodatkowe
więcej podobnych podstron