
Rola fizjoterapii
Rola fizjoterapii
w leczeniu i
w leczeniu i
profilaktyce
profilaktyce
osteoporozy
osteoporozy

DEFINICJA OSTEOPOROZY
DEFINICJA OSTEOPOROZY
Osteoporoza
Osteoporoza
jest chorobą, w której
jest chorobą, w której
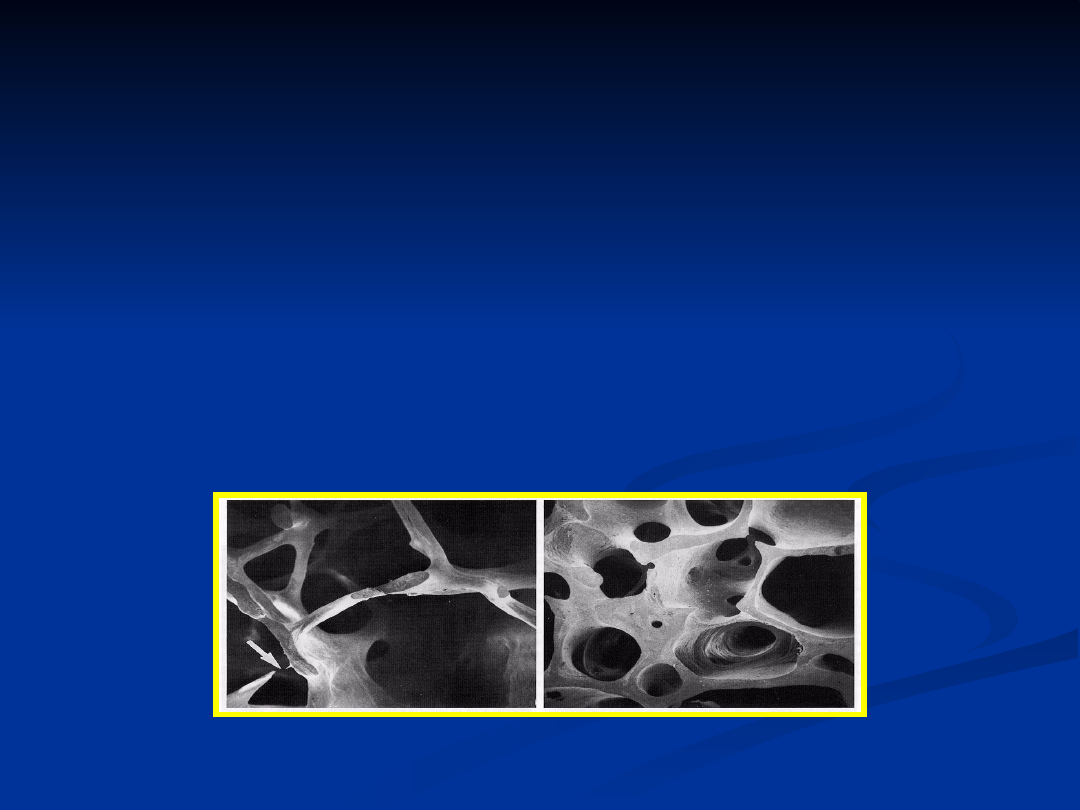
ubytek masy kostnej i uszkodzenie jej
ubytek masy kostnej i uszkodzenie jej
mikroarchitektury prowadzą do
mikroarchitektury prowadzą do
zwiększonego ryzyka złamań kości.
zwiększonego ryzyka złamań kości.
Consensus Development Conference
Consensus Development Conference
Kopenhaga 1990
Kopenhaga 1990
Amsterdam 1996
Amsterdam 1996
DEFINICJA OSTEOPOROZY
DEFINICJA OSTEOPOROZY
Osteoporoza
Osteoporoza
jest chorobą układu
jest chorobą układu
kostnego, charakteryzującą się
kostnego, charakteryzującą się
obniżeniem wytrzymałości kości, co
obniżeniem wytrzymałości kości, co
prowadzi do zwiększonego ryzyka
prowadzi do zwiększonego ryzyka
złamań.
złamań.
Wytrzymałość kości jest pochodną
Wytrzymałość kości jest pochodną
gęstości i jakości tkanki kostnej.
gęstości i jakości tkanki kostnej.
NIH Panel ds.. Ustanowienia Konsensusu w Osteoporozie. JAMA 2001, 285-785

Dlaczego osteoporoza jest istotnym
Dlaczego osteoporoza jest istotnym
problemem medycznym?
problemem medycznym?
Duża częstość
Duża częstość
Śmiertelność
Śmiertelność
Utrata
Utrata
samodzielności
samodzielności
Inwalidztwo
Inwalidztwo
Koszty
Koszty

Epidemiologia osteoporozy
Epidemiologia osteoporozy
75 milion
75 milion
ów
ów
ludzi w
ludzi w
Europ
Europ
i
i
e, Jap
e, Jap
o
o
n
n
ii i
ii i
USA
USA
1
1
1
1
na
na
3
3
kobiety po menopauzie
kobiety po menopauzie
1
1
Śmiertelność z powodu osteoporozy
Śmiertelność z powodu osteoporozy
2
2
jest
jest
większa niż
większa niż
z powodu nowotworów
z powodu nowotworów
Roczne koszty leczenia
Roczne koszty leczenia
2.3 milion
2.3 milion
ów
ów
złamań w
złamań w
Europ
Europ
i
i
e
e
i
i
USA = 27 bilion
USA = 27 bilion
ów
ów
US $
US $
3
3

Wytrzymałość kości
Wytrzymałość kości
Zależy od właściwości materiałowych i od jej
Zależy od właściwości materiałowych i od jej
struktury:
struktury:
BMD
BMD
jakości składnika mineralnego
jakości składnika mineralnego
jakości składnika organicznego kości
jakości składnika organicznego kości
mikroarchitektury kości
mikroarchitektury kości
geometrii
geometrii
Elastyczność kości
Pozwala na pochłonięcie energii spowodowanej dynamicznym
obciążeniem powodując zniekształcenie kości, a następnie
powrót do pierwotnej długości bez uszkodzenia

Wytrzymałość kości
Wytrzymałość kości
Mimo przebudowy kości utrzymywane są jej
Mimo przebudowy kości utrzymywane są jej
właściwości architekturowe i materiałowe.
właściwości architekturowe i materiałowe.
Gdy proces remodelowania toczy się zbyt
Gdy proces remodelowania toczy się zbyt
szybko, zbyt wolno lub brak jest równowagi
szybko, zbyt wolno lub brak jest równowagi
między kościogubieniem i kościotworzeniem
między kościogubieniem i kościotworzeniem
dochodzi do
dochodzi do
zwężenia i utraty beleczek
zwężenia i utraty beleczek
kostnych, większej porowatości kości i
kostnych, większej porowatości kości i
kumulacji mikrozłamań
kumulacji mikrozłamań
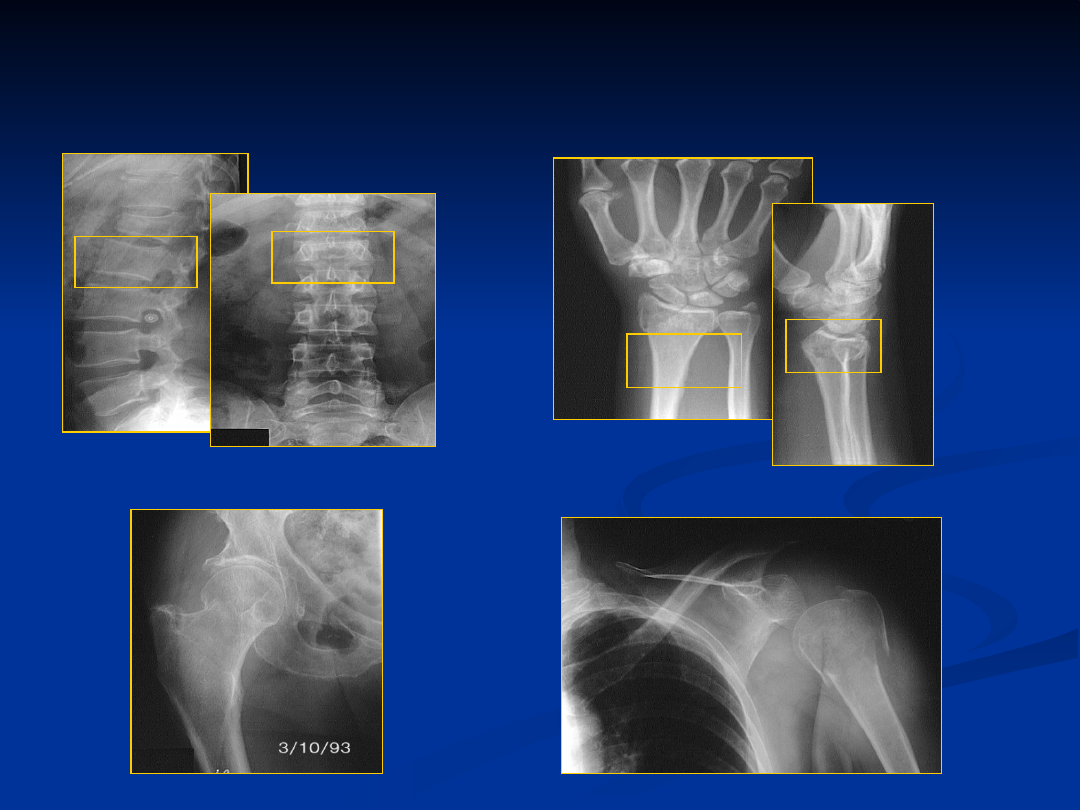
NADGARSTEK
KREGOSŁUP
KOŚC UDOWA / BIODRO
KOŚĆ RAMIENNA / BARK
Złamania w osteoporozie
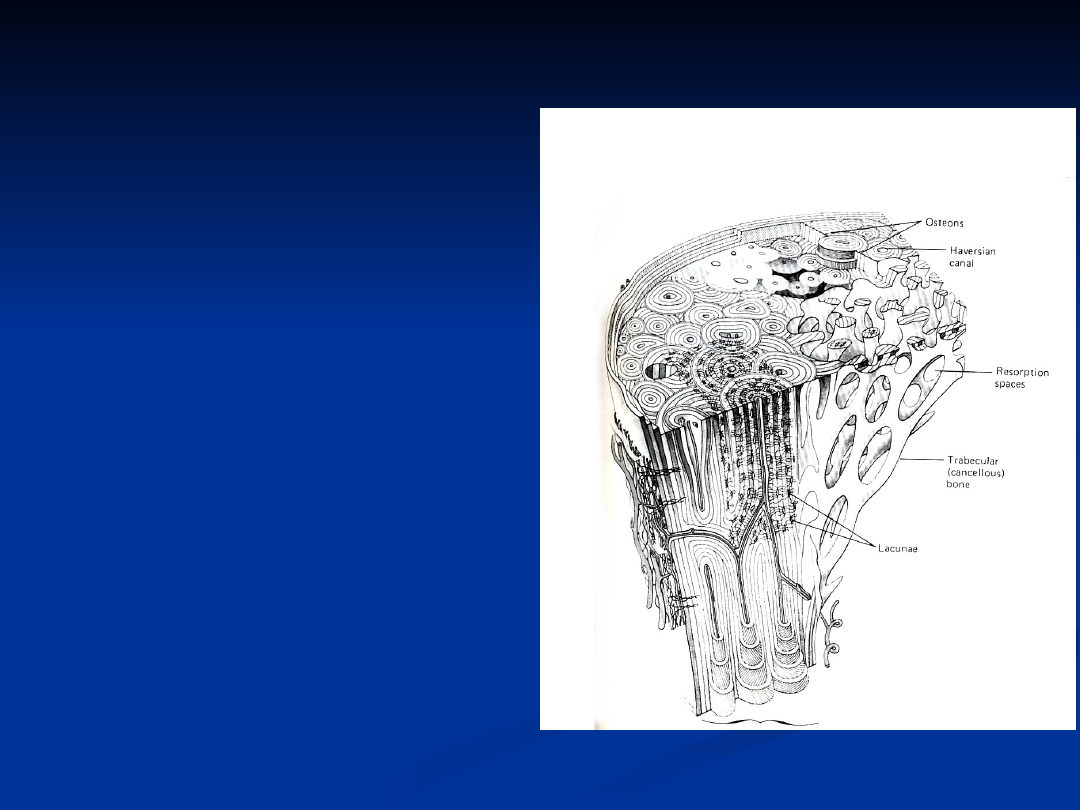
Budowa kości
Budowa kości
Kość nie ma budowy
Kość nie ma budowy
jednolitej.
jednolitej.
Wyróżnia się
Wyróżnia się
istotę
istotę
zbitą (kość
zbitą (kość
korowa)
korowa)
i
i
gąbczastą (kość
gąbczastą (kość
beleczkowa)
beleczkowa)
kości.
kości.
Istota zbita występuje
Istota zbita występuje
zawsze na powierzchni
zawsze na powierzchni
kości natomiast istota
kości natomiast istota
gąbczasta wewnątrz
gąbczasta wewnątrz
kości.
kości.

U chorych na osteoporozę do
U chorych na osteoporozę do
złamania dochodzi w wyniku
złamania dochodzi w wyniku
niewielkiego urazu
niewielkiego urazu
U osób starszych
U osób starszych
często występują
często występują
zawroty głowy, co
zawroty głowy, co
może prowadzić do
może prowadzić do
upadków.
upadków.
Upadki zwiększają
Upadki zwiększają
ryzyko potencjalnych
ryzyko potencjalnych
złamań.
złamań.

PODZIAŁ OSTEOPOROZY
PODZIAŁ OSTEOPOROZY
Osteoporoza pierwotna
Osteoporoza pierwotna
- idiopatyczna (młodzieńcza i dorosłych)
- idiopatyczna (młodzieńcza i dorosłych)
- inwolucyjna
- inwolucyjna
1. Pomenopauzalna typu I (80% leczonych chorych)
1. Pomenopauzalna typu I (80% leczonych chorych)
2. Starcza typu II (10-15% leczonych chorych)
2. Starcza typu II (10-15% leczonych chorych)
Osteoporoza wtórna
Osteoporoza wtórna
-
-
choroby endokrynologiczne
choroby endokrynologiczne
- choroby układu krwiotwórczego i nowotworowe
- choroby układu krwiotwórczego i nowotworowe
- choroby o podłożu genetycznym
- choroby o podłożu genetycznym
- choroby nerek
- choroby nerek
- choroby przewodu pokarmowego
- choroby przewodu pokarmowego
-
-
l e k i n.p. glikokortykosteroidy, hormony tarczycy
l e k i n.p. glikokortykosteroidy, hormony tarczycy

Osteoporoza wtórna
Osteoporoza wtórna
5 - 20% wszystkich osteoporoz
5 - 20% wszystkich osteoporoz
w młodszym wieku jest to postać
w młodszym wieku jest to postać
dominująca
dominująca
w patogenezie może odgrywać rolę
w patogenezie może odgrywać rolę
kilka przyczyn
kilka przyczyn
wpływ na ubytek masy kostnej ma
wpływ na ubytek masy kostnej ma
przede wszystkim schorzenie
przede wszystkim schorzenie
podstawowe
podstawowe
prawidłowe leczenie schorzenia
prawidłowe leczenie schorzenia
podstawowego doprowadzać może do
podstawowego doprowadzać może do
odwracalności osteoporozy
odwracalności osteoporozy
GĘSTOŚĆ MINERALNA KOŚCI (BMD)
GĘSTOŚĆ MINERALNA KOŚCI (BMD)
w chwili
w chwili
obecnej uznawana jest za czynnik najlepiej
obecnej uznawana jest za czynnik najlepiej
korelujący z ryzykiem złamania kości.
korelujący z ryzykiem złamania kości.
Przyjmuje się, że zmniejszenie BMD o 1
Przyjmuje się, że zmniejszenie BMD o 1
SD w stosunku do szczytowej masy kostnej
SD w stosunku do szczytowej masy kostnej
powoduje 1,5 - 2,5 wzrost ryzyka złamania
powoduje 1,5 - 2,5 wzrost ryzyka złamania
kości.
kości.
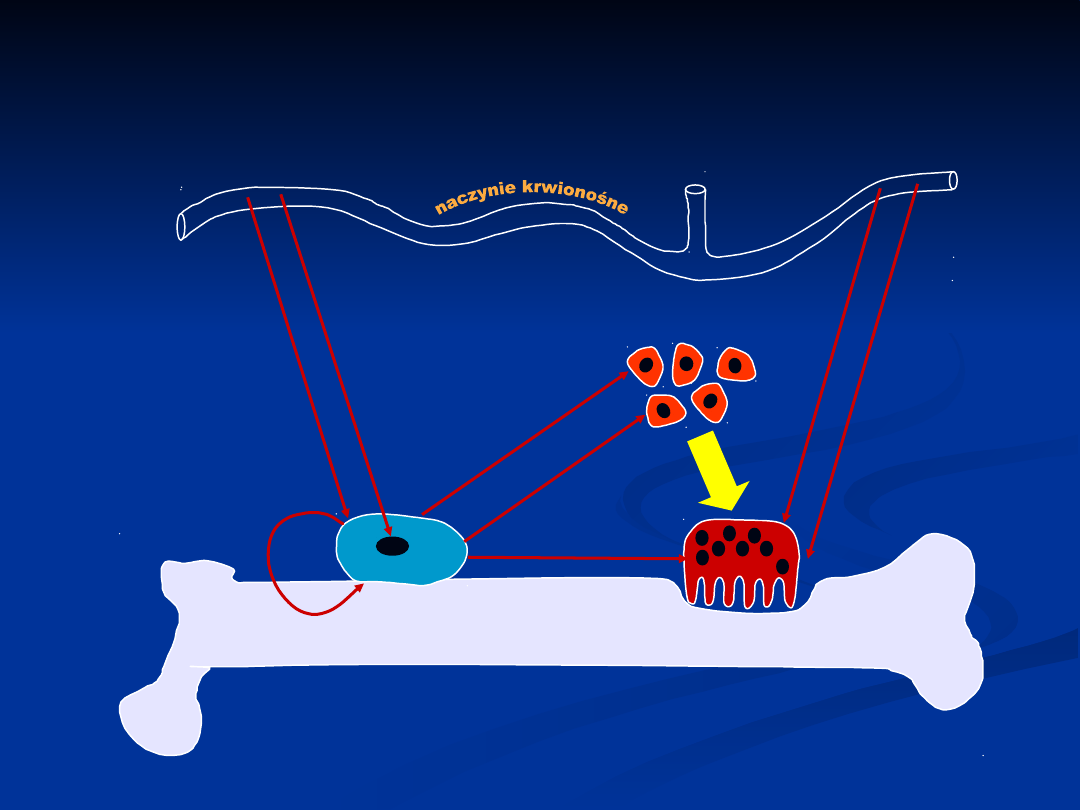
osteoblast
osteoklast kość
IL-1(+)
IL-1(+)
PGEs(+)
PGEs(+)
1
,2
5
(O
H
)
1
,2
5
(O
H
)
2
2
D
D
3
3
(+
)
(+
)
P
T
H
(+
),
IL
-1
1
(+
)
P
T
H
(+
),
IL
-1
1
(+
)
M-
CS
F(
+)
, G
M-
CS
F(
+)
M-
CS
F(
+)
, G
M-
CS
F(
+)
IL-
6(
+)
, ?
IL-
6(
+)
, ?
TG
F-
TG
F-
b
b
(-)
(-)
IL-6(+), M-CSF(+), ?
IL-6(+), M-CSF(+), ?
E
st
ro
g
e
n
y
(-
)
E
st
ro
g
e
n
y
(-
)
K
a
lc
y
to
n
in
a
(-
)
K
a
lc
y
to
n
in
a
(-
)
prekursory
osteoklastów
Schemat obrazujący
Schemat obrazujący
oddziaływanie osteoblastów i
oddziaływanie osteoblastów i
osteoklastów
osteoklastów
Schemat obrazujący
Schemat obrazujący
oddziaływanie osteoblastów i
oddziaływanie osteoblastów i
osteoklastów
osteoklastów
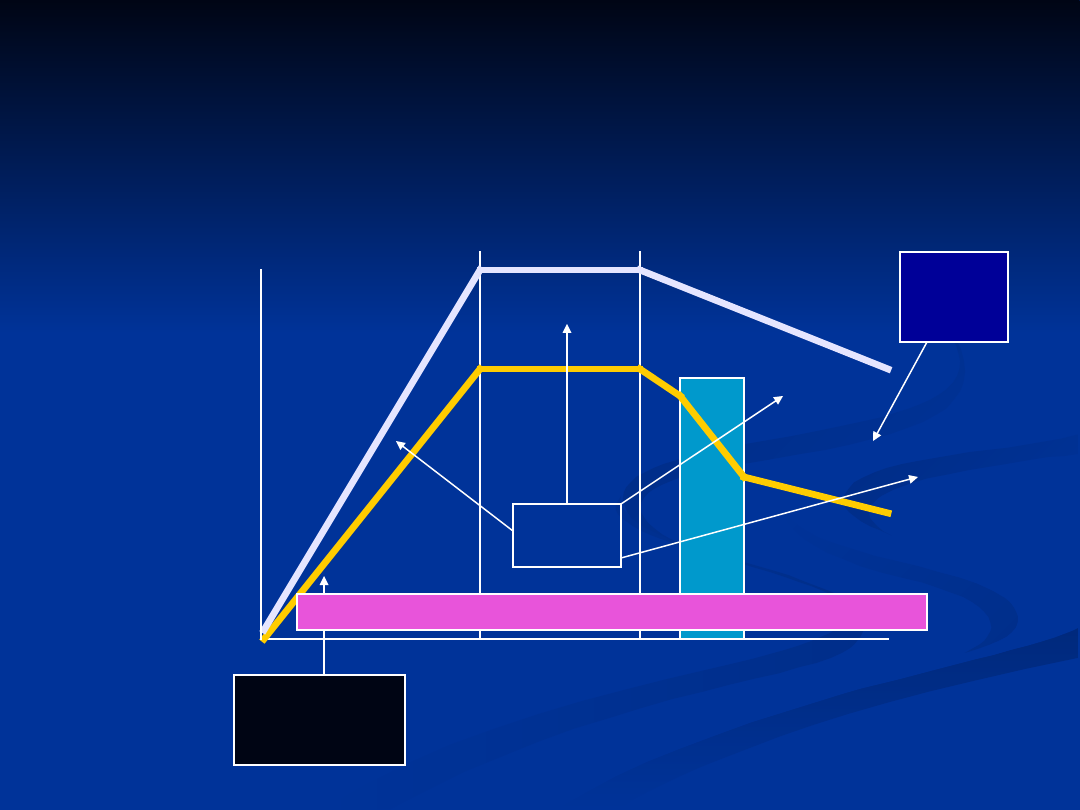
20
40
60
BMD
kobiety
mężczyźni
m
e
n
o
p
a
u
za
Szczytowa
masa
kostna
Ubytek
masy kostnej
z wiekiem
ES
Czynniki
w życiu płodowym
i podczas wzrastania
Czynniki
genetycz
ne
Odżywianie i styl życia
Choroby
wieku
starczego

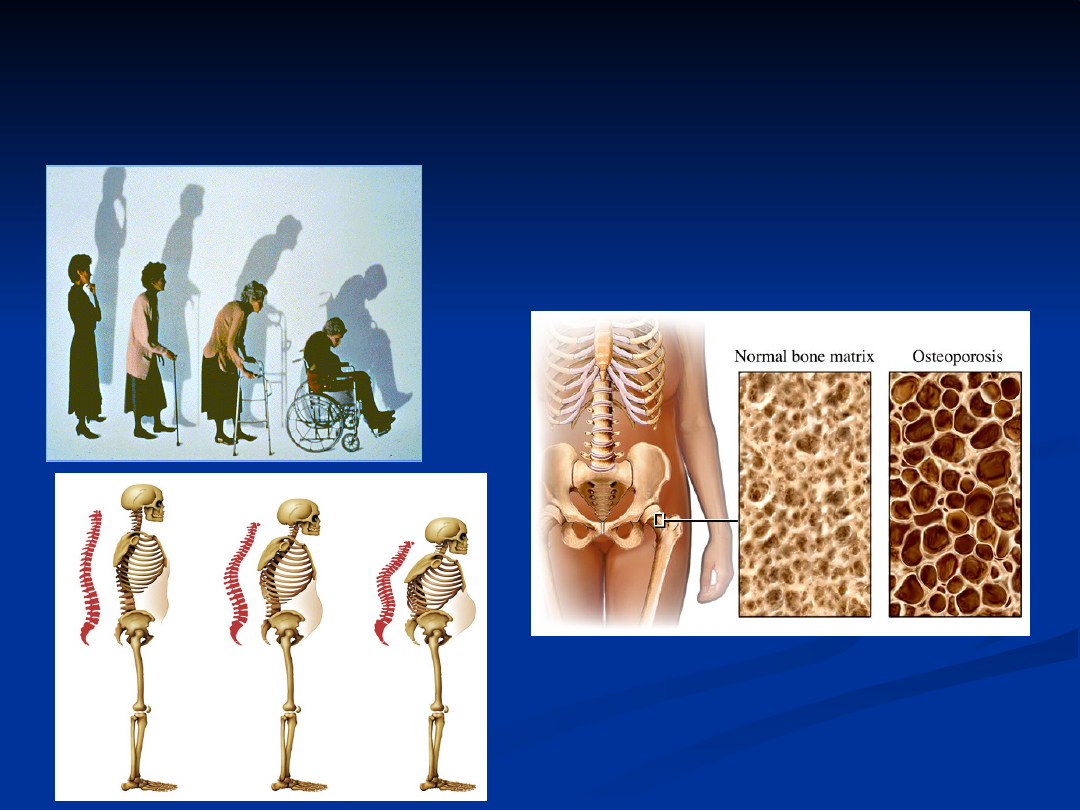
Starzenie się układu
Starzenie się układu
ruchu:
ruchu:
1.
1.
Zmiany inwolucyjne i zwyrodnioniowe układu
Zmiany inwolucyjne i zwyrodnioniowe układu
kostnego.
kostnego.
2.
2.
Zmniejszenie masy mięśniowej i zaniki w obrębie
Zmniejszenie masy mięśniowej i zaniki w obrębie
układu mięśniowego. Brak ochrony mięśniowej.
układu mięśniowego. Brak ochrony mięśniowej.
3.
3.
Zmiany w ośrodkowym i obwodowym układzie
Zmiany w ośrodkowym i obwodowym układzie
nerwowym.
nerwowym.
4.
4.
Odruchowe
zmiany
napięcia
mięśni,
Odruchowe
zmiany
napięcia
mięśni,
przeciążenie, spadek siły mięsniowej.
przeciążenie, spadek siły mięsniowej.
5.
5.
Złamania i ból.
Złamania i ból.
6.
6.
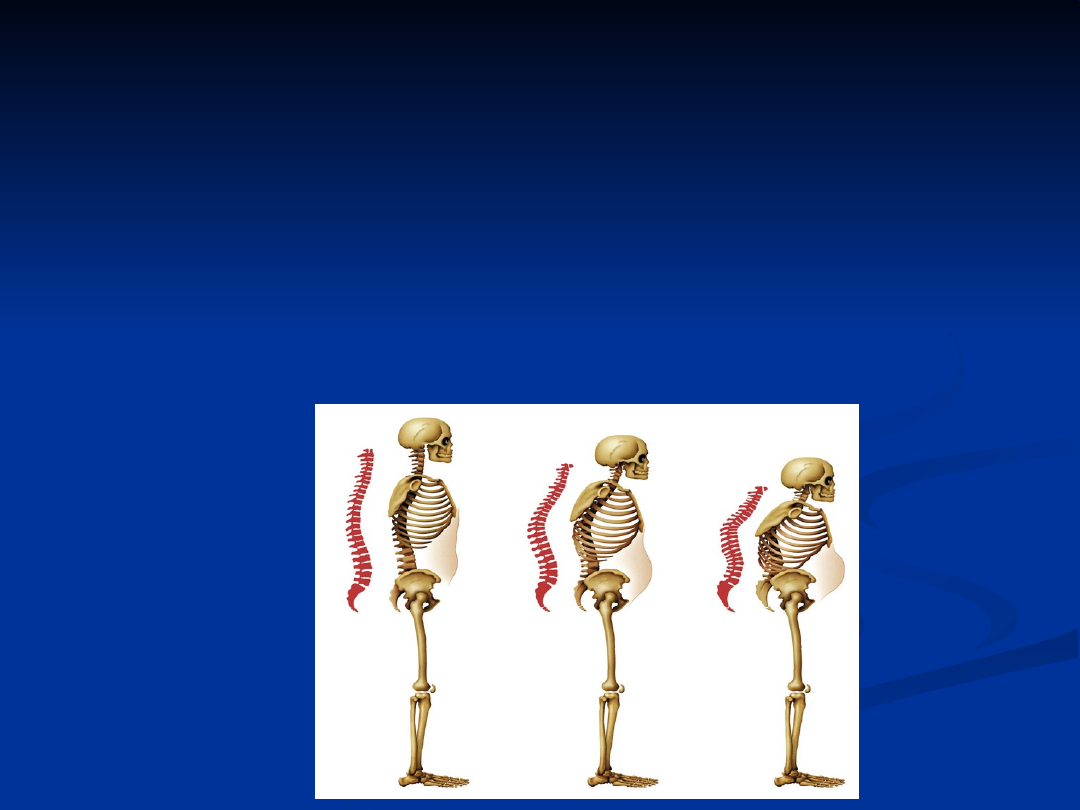
Zmiana postawy ciała- zwiększenie lordozy
Zmiana postawy ciała- zwiększenie lordozy
szyjnej i kifozy piersiowej, zbliżenie łuków
szyjnej i kifozy piersiowej, zbliżenie łuków
żebrowych do talerzy kości biodrowych.
żebrowych do talerzy kości biodrowych.
7.
7.
Obniżenie wzrostu.
Obniżenie wzrostu.
Starzenie się układu
Starzenie się układu
ruchu:
ruchu:
Osteoporoza
Profilaktyka
Leczenie
1. Dieta
(wapnia,
witamina D3).
2. Aktywność
fizyczna.
3. Unikanie
używek
(kawa,
alkohol,
palenie tytoniu).
1.Fizjoterapia.
2.Farmakoterapia.
3.Leczenie
operacyjne.
4.Zaopatrznie
ortopedyczne

Grupy leków stosowane w
Grupy leków stosowane w
osteoporozie
osteoporozie
Leki hamujące
Leki hamujące
resorpcję
resorpcję
Leki pobudzające
Leki pobudzające
tworzenie
tworzenie
1.
1.
bisfosfoniany
bisfosfoniany
2.
2.
SERM
SERM
3.
3.
kalcytonina
kalcytonina
4.
4.
estrogeny/gestage
estrogeny/gestage
ny
ny
5.
5.
wapń
wapń
6.
6.
witamina D
witamina D
3
3
i jej
i jej
aktywne
aktywne
metabolity
metabolity
7.
7.
tiazyd
tiazyd
y
y
1.
1.
parathormon
parathormon
2.
2.
fluorki
fluorki
3.
3.
steroidy
steroidy
anaboliczne?
anaboliczne?

Metody fizjoterapii
Metody fizjoterapii
stosowane w leczeniu
stosowane w leczeniu
osteoporozy:
osteoporozy:
1.
1.
Krioterapia.
Krioterapia.
2.
2.
Magnetoterapia.
Magnetoterapia.
3.
3.
Fototerapia.
Fototerapia.
4.
4.
Kąpiele
Kąpiele
lecznicze.
lecznicze.
5.
5.
Krenoterapia.
Krenoterapia.
6.
6.
Jonofereza.
Jonofereza.
7.
7.
Elektroterapia.
Elektroterapia.
8.
8.
Laseroterapia.
Laseroterapia.
9.
9.
Masaże.
Masaże.
10.
10.
Kinezyterapia.
Kinezyterapia.

Krioterapia - działanie:
Krioterapia - działanie:
1.
1.
Silny efekt przeciwbólowy.
Silny efekt przeciwbólowy.
2.
2.
Zmniejszenie wzmożonego napięcia
Zmniejszenie wzmożonego napięcia
mięśni przykręgosłupowych.
mięśni przykręgosłupowych.
3.
3.
Poprawa sprawności narządu ruchu,
Poprawa sprawności narządu ruchu,
w tym głównie kręgosłupa.
w tym głównie kręgosłupa.
4.
4.
Przyspieszona regeneracja tkanek
Przyspieszona regeneracja tkanek
(torebki maziowe i struktury
(torebki maziowe i struktury
okołostawowe).
okołostawowe).
5.
5.
Poprawa gęstości kości.
Poprawa gęstości kości.

2-3
tygodniowa
kuracja
2-3
tygodniowa
kuracja
,
,
polegająca na
polegająca na
2-4 minutowych
2-4 minutowych
nadmuchach i okładach lodem oraz
nadmuchach i okładach lodem oraz
ćwiczeniach chorej kończyny
ćwiczeniach chorej kończyny
Krioterapia - preferowany
Krioterapia - preferowany
schemat:
schemat:

Magnetoterapia -
Magnetoterapia -
działanie:
działanie:
1.
1.
Przeciwbólowe.
Przeciwbólowe.
2.
2.
Przeciwzapalne.
Przeciwzapalne.
3.
3.
Zwiększające przepływ krwi.
Zwiększające przepływ krwi.
4.
4.
Przyspieszające proces regeneracji
Przyspieszające proces regeneracji
i zrost złamań.
i zrost złamań.
5.
5.
Uspokajające.
Uspokajające.
6.
6.
Przeciwobrzękowe.
Przeciwobrzękowe.

4-6 tygodniowa kuracja
4-6 tygodniowa kuracja
, przez
, przez
10-
10-
12 dni
12 dni
codziennie i
codziennie i
dalej 2-3 razy
dalej 2-3 razy
w tygodniu
w tygodniu
. Zalecane natężenie
. Zalecane natężenie
pola to początkowo
pola to początkowo
4-6 mT
4-6 mT
, później
, później
8-10 mT
8-10 mT
, częstotliwość to
, częstotliwość to
50 Hz
50 Hz
.
.
Czas trwania:
Czas trwania:
15 minut.
15 minut.
Magnetoterapia - preferowany
Magnetoterapia - preferowany
schemat:
schemat:

Fototerapia.
Fototerapia.
Promieniowanie UVB
Promieniowanie UVB
(280-310 nm) -
(280-310 nm) -
synteza witaminy D
synteza witaminy D
3.
3.
Preferowana
Preferowana
naturalna ekspozycja na promienie
naturalna ekspozycja na promienie
słoneczne (talassoterapia). Optymalne
słoneczne (talassoterapia). Optymalne
stężenie witaminy D występuje po ok.
stężenie witaminy D występuje po ok.
25 minutach
25 minutach
nasłonecznienia całego
nasłonecznienia całego
ciała lub 2
ciała lub 2
x w tygodniu
x w tygodniu
przez
przez
30
30
minut
minut
odsłoniętych części ciała.
odsłoniętych części ciała.

Kąpiele lecznicze.
Kąpiele lecznicze.
Zalecane
są
Zalecane
są
wody
siarczkowo-
wody
siarczkowo-
siarkowodorowe
siarkowodorowe
ze względu na działanie
ze względu na działanie
miorelaksacyjne (temperatura około 30
miorelaksacyjne (temperatura około 30
stopni C) oraz regenerujące chrząstkę
stopni C) oraz regenerujące chrząstkę
stawową.
stawową.

Krenoterapia.
Krenoterapia.
Zalecane są
Zalecane są
wody wapniowo-
wody wapniowo-
chlorkowe.
chlorkowe.
Woda spożyta w ciągu
Woda spożyta w ciągu
dnia powinna zawierać 500-1000
dnia powinna zawierać 500-1000
mg wapnia. Zlecając krenoterapię
mg wapnia. Zlecając krenoterapię
należy uwzglednić wynikające z niej
należy uwzglednić wynikające z niej
powikłania
takie
jak
kamica
powikłania
takie
jak
kamica
wapniowa i zaparcia.
wapniowa i zaparcia.

Jonoforeza.
Jonoforeza.
W
osteoporozie
zaleca
się
W
osteoporozie
zaleca
się
jonoforezę
jonoforezę
1-3% chlorku wapnia
1-3% chlorku wapnia
.
.
Uważa
się,
że
podawany
Uważa
się,
że
podawany
przezskórnie
za
pomocą
pola
przezskórnie
za
pomocą
pola
elektrycznego
chlorek
wapnia
elektrycznego
chlorek
wapnia
znajduje zastosowanie w stanach po
znajduje zastosowanie w stanach po
złamaniach kostnych u ludzi z
złamaniach kostnych u ludzi z
osteopenią lub osteoporozą.
osteopenią lub osteoporozą.

Elektroterapia.
Elektroterapia.
Wykorzystuje się
Wykorzystuje się
prąd stały o małej,
prąd stały o małej,
średniej i wielkiej częstotliwości -
średniej i wielkiej częstotliwości -
działanie przeciwbólowe.
działanie przeciwbólowe.
Rodzaje zabiegów:
Rodzaje zabiegów:
- galwanizacja,
- galwanizacja,
- prądy diadynamiczne,
- prądy diadynamiczne,
- przeskórna stymulacja nerwów (TENS)
- przeskórna stymulacja nerwów (TENS)

Laseroterapia.
Laseroterapia.
Liczne hipotetyczne działania światła
Liczne hipotetyczne działania światła
laserowego:
efekt
regeneracyjny
laserowego:
efekt
regeneracyjny
struktur okołostawowych, działanie
struktur okołostawowych, działanie
przeciwzapalne i innne nie zostały
przeciwzapalne i innne nie zostały
jednoznacznie
potwierdzone
w
jednoznacznie
potwierdzone
w
badaniach. Istotny i potwierdzone
badaniach. Istotny i potwierdzone
jest
natomiast
jest
natomiast
działanie
działanie
przeciwbólowe
przeciwbólowe
tej metody terapii.
tej metody terapii.

Masaże.
Masaże.
Preferowane są masaże klasyczne i
Preferowane są masaże klasyczne i
podwodne. Efektem terapii tego
podwodne. Efektem terapii tego
typu jest
typu jest
rozluźnienie mięśni,
rozluźnienie mięśni,
poprawa ukrwienia
poprawa ukrwienia
danej okolicy
danej okolicy
co
wpływa
na
co
wpływa
na
zmniejszenie
zmniejszenie
nasilenia bólu.
nasilenia bólu.

Rola aktywności fizycznej i
Rola aktywności fizycznej i
kinezyterapii w leczeniu i
kinezyterapii w leczeniu i
profilaktyce osteoporozy
profilaktyce osteoporozy
1.
1.
Przyrost masy kostnej (BMD) u osób z
Przyrost masy kostnej (BMD) u osób z
osteopenią/ osteoporozą.
osteopenią/ osteoporozą.
2.
2.
Wzrost szczytowej masy kostnej u osób
Wzrost szczytowej masy kostnej u osób
zagrożonych osteopenią/osteoporozą oraz
zagrożonych osteopenią/osteoporozą oraz
zapobieganie
gwałtownemu
spadkowi
zapobieganie
gwałtownemu
spadkowi
BMD u kobiet tuż po menopauzie.
BMD u kobiet tuż po menopauzie.
3. Zwiększenie siły mięśni.
3. Zwiększenie siły mięśni.
4. Poprawa koordynacji i poczucia
4. Poprawa koordynacji i poczucia
równowagi.
równowagi.

5. Utrzymanie poprawnej postawy ciała.
5. Utrzymanie poprawnej postawy ciała.
6. Poprawa ukrwienia organizmu i
6. Poprawa ukrwienia organizmu i
profilaktyka chorób układu krążenia.
profilaktyka chorób układu krążenia.
7. Poprawa samopoczucia i jakości życia.
7. Poprawa samopoczucia i jakości życia.
8. Poprawa funkcjonowania ośrodkowego
8. Poprawa funkcjonowania ośrodkowego
układu nerwowego.
układu nerwowego.
Rola aktywności fizycznej i
Rola aktywności fizycznej i
kinezyterapii w leczeniu i
kinezyterapii w leczeniu i
profilaktyce osteoporozy cd.
profilaktyce osteoporozy cd.

Z uwagi na odmienności ogólnego stanu chorego i
Z uwagi na odmienności ogólnego stanu chorego i
sprawność układu ruchu konieczne jest stosowanie
sprawność układu ruchu konieczne jest stosowanie
terapii indywidualnej
terapii indywidualnej
dla każdego pacjenta z
dla każdego pacjenta z
osteopenią /osteoporozą.
osteopenią /osteoporozą.
Stosuje się wstępny podział na
Stosuje się wstępny podział na
3 duże grupy
3 duże grupy
(kategorie)
(kategorie)
:
:
1. Osoby
1. Osoby
zagrożone osteopenią/osteoporozą
zagrożone osteopenią/osteoporozą
z
z
prawidłową BMD oraz pacjenci z rozpoznaną
prawidłową BMD oraz pacjenci z rozpoznaną
osteopenią.
osteopenią.
2. Pacjenci z
2. Pacjenci z
osteoporozą bez złamań
osteoporozą bez złamań
.
.
3. Pacjenci z
3. Pacjenci z
osteporozą
osteporozą
z przynajmniej
z przynajmniej
jednym
jednym
rozpoznanym złamaniem
rozpoznanym złamaniem
w przeszłości.
w przeszłości.

W celu indywidualnego doboru ćwiczeń
W celu indywidualnego doboru ćwiczeń
powinniśmy
ocenić
następujące
powinniśmy
ocenić
następujące
parametry pacjenta:
parametry pacjenta:
1.
1.
Waga i wzrost.
Waga i wzrost.
2.
2.
Rozszerzalność klatki piersiowej.
Rozszerzalność klatki piersiowej.
3.
3.
Deformacje odcinka szyjnego i piersiowego
Deformacje odcinka szyjnego i piersiowego
kręgosłupa, obecność garba.
kręgosłupa, obecność garba.
4.
4.
Ruchomość kończyn i kręgosłupa.
Ruchomość kończyn i kręgosłupa.
5.
5.
Siła i wytrzymałość.
Siła i wytrzymałość.
6.
6.
Tolerancja wysiłku.
Tolerancja wysiłku.
7.
7.
Poczucie równowagi.
Poczucie równowagi.
8.
8.
Ból.
Ból.
9.
9.
Ogólna
sprawność
i
zdolność
do
Ogólna
sprawność
i
zdolność
do
samodzielnego funkcjonowania.
samodzielnego funkcjonowania.
10.
10.
Dokładny wywiad chorobowy i konsultacje
Dokładny wywiad chorobowy i konsultacje
specjalistyczne.
specjalistyczne.

Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Grupa 1.
Grupa 1.
1.
1.
Ćwiczenia wytrzymałościowe o dużym
Ćwiczenia wytrzymałościowe o dużym
natężeniu (High Impact) np. biegi i
natężeniu (High Impact) np. biegi i
skakanie. Preferowane u kobiet w wieku
skakanie. Preferowane u kobiet w wieku
przedmenopauzalnym i osób młodych.
przedmenopauzalnym i osób młodych.
2.
2.
Ćwiczenia wytrzymałościowe o małym i
Ćwiczenia wytrzymałościowe o małym i
średnim nasileniu (Medium, Low
średnim nasileniu (Medium, Low
Impact) np. step, aerobic, umiarkowany
Impact) np. step, aerobic, umiarkowany
jogging. Zaleca są dla osób
jogging. Zaleca są dla osób
niewytrenowanych i powyżej 50 roku
niewytrenowanych i powyżej 50 roku
życia.
życia.

Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Grupa 1. cd.
Grupa 1. cd.
3.
3.
Zintegrowane
ćwiczenia
Zintegrowane
ćwiczenia
wytrzymałościowe
oraz
oporowe
wytrzymałościowe
oraz
oporowe
(High/Medium/Low Impact), w postaci
(High/Medium/Low Impact), w postaci
specjalnych programów.
specjalnych programów.
4.
4.
Ćwiczenia oporowe, z obciążeniem -
Ćwiczenia oporowe, z obciążeniem -
dają najlepsze rezultaty - w postaci
dają najlepsze rezultaty - w postaci
przyrotu masy mięśnowej i BMD, ale
przyrotu masy mięśnowej i BMD, ale
są raczej wskazane dla kobiet w wieku
są raczej wskazane dla kobiet w wieku
premenopauzalnym i osób młodych.
premenopauzalnym i osób młodych.

Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Grupa 1. cd2.
Grupa 1. cd2.
Ćwiczenia High Impact są niewskazane gdy:
Ćwiczenia High Impact są niewskazane gdy:
-
pacjenci nie mają pełnej sprawności w
pacjenci nie mają pełnej sprawności w
kończynach lub doznali urazów lub
kończynach lub doznali urazów lub
uszkodzeń,
uszkodzeń,
-
chorzy nie są w stanie wykonać ćwiczeń w
chorzy nie są w stanie wykonać ćwiczeń w
prawidłowy sposób,
prawidłowy sposób,
-
jeśli chorzy mają problem z utrzymaniem
jeśli chorzy mają problem z utrzymaniem
odpowiednio stabilnej postawy,
odpowiednio stabilnej postawy,

Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Grupa 2.
Grupa 2.
1. W tej grupie preferowane są połączenia
1. W tej grupie preferowane są połączenia
ćwiczeń
ćwiczeń
wytrzymałościowych i oporowych (Medium i
wytrzymałościowych i oporowych (Medium i
Low Impact) w postaci specjalnych
Low Impact) w postaci specjalnych
programów.
programów.
2. Ćwiczenia korygujące postawę (wzmacniające
2. Ćwiczenia korygujące postawę (wzmacniające
mięśnie, antykifotyczne , rozluźniające,
mięśnie, antykifotyczne , rozluźniające,
rozciągowe) i oddechowe.
rozciągowe) i oddechowe.

Niewskazane są:
Niewskazane są:
-
ćwiczenia
ćwiczenia
High Impact
High Impact
-
skłony tułowia
skłony tułowia
-
obroty tułowia
obroty tułowia
-
unoszenie ciężarów
unoszenie ciężarów
Wysiłek fizyczny i
Wysiłek fizyczny i
kineztyrapia
kineztyrapia
Grupa 2. cd.
Grupa 2. cd.

1.
1.
Ćwiczenia indywidualne lub zbiorowe.
Ćwiczenia indywidualne lub zbiorowe.
Większość wykonywanych ćwiczeń z
Większość wykonywanych ćwiczeń z
obciążeniem własnego ciała np. Tai Chi.
obciążeniem własnego ciała np. Tai Chi.
2.
2.
Zalecane są ćwiczenia w wodzie, o
Zalecane są ćwiczenia w wodzie, o
odpowiednich parametrach. Ze względu na
odpowiednich parametrach. Ze względu na
jej działanie miorelaksacyjne i odciążające.
jej działanie miorelaksacyjne i odciążające.
3. Ćwiczenia korygujące postawę
3. Ćwiczenia korygujące postawę
(wzmacniające
(wzmacniające
mięśnie, antykifotyczne, rozluźniające,
mięśnie, antykifotyczne, rozluźniające,
rozciągowe) i oddechowe.
rozciągowe) i oddechowe.
4. Przeciwwskazane są ćwiczenia o dużym a
4. Przeciwwskazane są ćwiczenia o dużym a
nawet średnim natężeniu wysiłku.
nawet średnim natężeniu wysiłku.
Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Grupa 3.
Grupa 3.

1.
1.
Podczas kinezyterapii pacjent musi
Podczas kinezyterapii pacjent musi
przyjmować odpowiednie dawki soli
przyjmować odpowiednie dawki soli
wapnia i witaminy D3.
wapnia i witaminy D3.
2.
2.
Zdecydowanie korzystniejszy efekt
Zdecydowanie korzystniejszy efekt
dają ćwiczenia o dużym obciążeniu z
dają ćwiczenia o dużym obciążeniu z
małą liczbą powtórzeń, niż te z
małą liczbą powtórzeń, niż te z
małym obciążeniem i dużą liczbą
małym obciążeniem i dużą liczbą
powtórzeń.
powtórzeń.
3.
3.
Natężenie
ćwiczeń
zwiększamy
Natężenie
ćwiczeń
zwiększamy
stopniowo.
stopniowo.
Wysiłek fizyczny i
Wysiłek fizyczny i
kinezyterapia
kinezyterapia
Zasady ogólne
Zasady ogólne

Edukacja pacjenta:
Edukacja pacjenta:
1.
1.
W jaki sposób zminimalizować
W jaki sposób zminimalizować
ryzyko upadków.
ryzyko upadków.
2.
2.
Prawidłowe sposoby
Prawidłowe sposoby
wykonywania czynności życia
wykonywania czynności życia
codziennego.
codziennego.

Minimalizacja ryzyka
Minimalizacja ryzyka
upadków
upadków
1.
1.
Obuwie
Obuwie
:
płaskie,
wygodne,
na
:
płaskie,
wygodne,
na
gumopodobnej
podeszwie,
dobrze
gumopodobnej
podeszwie,
dobrze
trzymające się stopy.
trzymające się stopy.
2.
2.
Dobre oświetlenie pomieszczeń i
Dobre oświetlenie pomieszczeń i
korytarzy,
korytarzy,
włącznik światła przy łóżku.
włącznik światła przy łóżku.
3.
3.
Uchwyty i maty antypoślizgowe
Uchwyty i maty antypoślizgowe
w
w
łazienkach i toaletach. Natychmiastowe
łazienkach i toaletach. Natychmiastowe
usuwanie z podłóg rozlanych płynów.
usuwanie z podłóg rozlanych płynów.
4.
4.
Zapewnienie stabilnego podparcia:
Zapewnienie stabilnego podparcia:
laski, balkoniki, solidne poręcze.
laski, balkoniki, solidne poręcze.

5.
5.
Usuwanie luźno leżących i ruchomych
Usuwanie luźno leżących i ruchomych
przedmiotów znajdujących się na
przedmiotów znajdujących się na
drodze
drodze
przemieszczania chorego.
przemieszczania chorego.
6.
6.
Funkcjonalność pomieszczeń
Funkcjonalność pomieszczeń
:
:
przedmioty codziennego użytku
przedmioty codziennego użytku
muszą
muszą
znajdować się w zasięgu chorego.
znajdować się w zasięgu chorego.
Minimalizacja ryzyka
Minimalizacja ryzyka
upadków cd.
upadków cd.

Prawidłowe wykonywanie codziennych
Prawidłowe wykonywanie codziennych
czynności
czynności
1.
1.
Ścielenie łóżka
Ścielenie łóżka
: ustawienie bokiem do
: ustawienie bokiem do
łóżka z nogą zewnętrzną wysuniętą do
łóżka z nogą zewnętrzną wysuniętą do
przodu.
przodu.
2.
2.
Zamiatanie podłogi
Zamiatanie podłogi
: ugięcie kończyn
: ugięcie kończyn
dolnych w stawach.
dolnych w stawach.
3.
3.
Odkurzanie
Odkurzanie
: długie rury odkurzacza,
: długie rury odkurzacza,
4.
4.
Wieszanie bielizny
Wieszanie bielizny
: sznurki na wysokości
: sznurki na wysokości
twarzy lub z regulowaną wysokością.
twarzy lub z regulowaną wysokością.
5.
5.
Przygotowywanie posiłków:
Przygotowywanie posiłków:
Wykonywanie
Wykonywanie
czynności w pozycji siedzących przy stole.
czynności w pozycji siedzących przy stole.

Prawidłowe wykonywanie codziennych
Prawidłowe wykonywanie codziennych
czynności cd.
czynności cd.
6.
6.
Pisanie, czytanie, odpoczynek w pozycji
Pisanie, czytanie, odpoczynek w pozycji
siedzącej:
siedzącej:
podparcie przedramion o blat
podparcie przedramion o blat
stołu, odciążenie kręgosłupa.
stołu, odciążenie kręgosłupa.
7.
7.
Pozycja stojąca
Pozycja stojąca
: jeśli konieczna,
: jeśli konieczna,
przenoszenie ciężaru ciała z jednej nogi na
przenoszenie ciężaru ciała z jednej nogi na
drugą.
drugą.
8.
8.
Noszenie ciężarów
Noszenie ciężarów
: Unikać. Rozłożenie
: Unikać. Rozłożenie
ciężaru na obie ręce, noszenie w plecaku,
ciężaru na obie ręce, noszenie w plecaku,
używanie wózków na kółkach.
używanie wózków na kółkach.
9.
9.
Unikanie gwałtownych pochyleń i
Unikanie gwałtownych pochyleń i
skrętów tułowia-
skrętów tułowia-
ryzyko złamań
ryzyko złamań
kompresyjnych.
kompresyjnych.

Zmiana zachowań – zmniejszyć
Zmiana zachowań – zmniejszyć
ryzyko urazów!!!
ryzyko urazów!!!

Podsumowanie:
Podsumowanie:
1. Fizjoterapia jest jedną z głównych metod
1. Fizjoterapia jest jedną z głównych metod
leczenia osteoporozy i powinna przebiegać
leczenia osteoporozy i powinna przebiegać
kompleksowo.
kompleksowo.
2. Liczne opcje terapeutyczne dają możliwość
2. Liczne opcje terapeutyczne dają możliwość
wyboru najskuteczniejszych i najlepiej
wyboru najskuteczniejszych i najlepiej
tolerowanych przez pacjenta.
tolerowanych przez pacjenta.
3. Dla lepszego efektu leczniczego powinno
3. Dla lepszego efektu leczniczego powinno
się kojarzyć fizjoterapię z nowoczesnymi
się kojarzyć fizjoterapię z nowoczesnymi
metodami farmakoterapii. Wymaga to
metodami farmakoterapii. Wymaga to
dobrej współpracy fizjoterapeuty z
dobrej współpracy fizjoterapeuty z
lekarzem.
lekarzem.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
Złamania w osteoporozie, fizjoterapia
Osteoporoza, FIZJOTERAPIA, Egzamin praktyczny
Jak rozpoznac osteoporoze, Fizjoterapia, Osteoporoza
Osteoporoza, Fizjoterapia w ortopedii
Leczenia osteoporozy, Fizjoterapia, Osteoporoza
mikesz Fizjoterapia i balneoterapia w leczeniu rehabilitacyjnym osteoporozy, fizjoterapia, fizyko
Osteoporoza, fizjoterapia
FIZJOTERAPIA w osteoporozie
Fizjoterapia w osteoporozie
fizjoterapia w osteoporozie i u Nieznany
FIZJOTERAPIA w osteoporozie
osteoporoza, studia fizjoterapia
OSTEOPOROZA ćw 10, FIZJOTERAPIA- zaoczne 2007-2010, reumatologia, ćwiczenia dr GregorowiczCieślik
Osteoporoza u dzieci, Fizjoterapia, Osteoporoza
Profilaktyka fizjoterapeutyczna w osteoporozie, Ortopedia
Osteoporoza choroba cywilizacyjna, Fizjoterapia, Osteoporoza
OSTEOPOROZY czII, FIZJOTERAPIA- zaoczne 2007-2010, reumatologia, ćwiczenia dr GregorowiczCieślik
Osteoporoza na zyczenie, Fizjoterapia, Osteoporoza
Złamania kości w ostoeporozie, Fizjoterapia, Osteoporoza
więcej podobnych podstron