
Leki przeciwymiotne
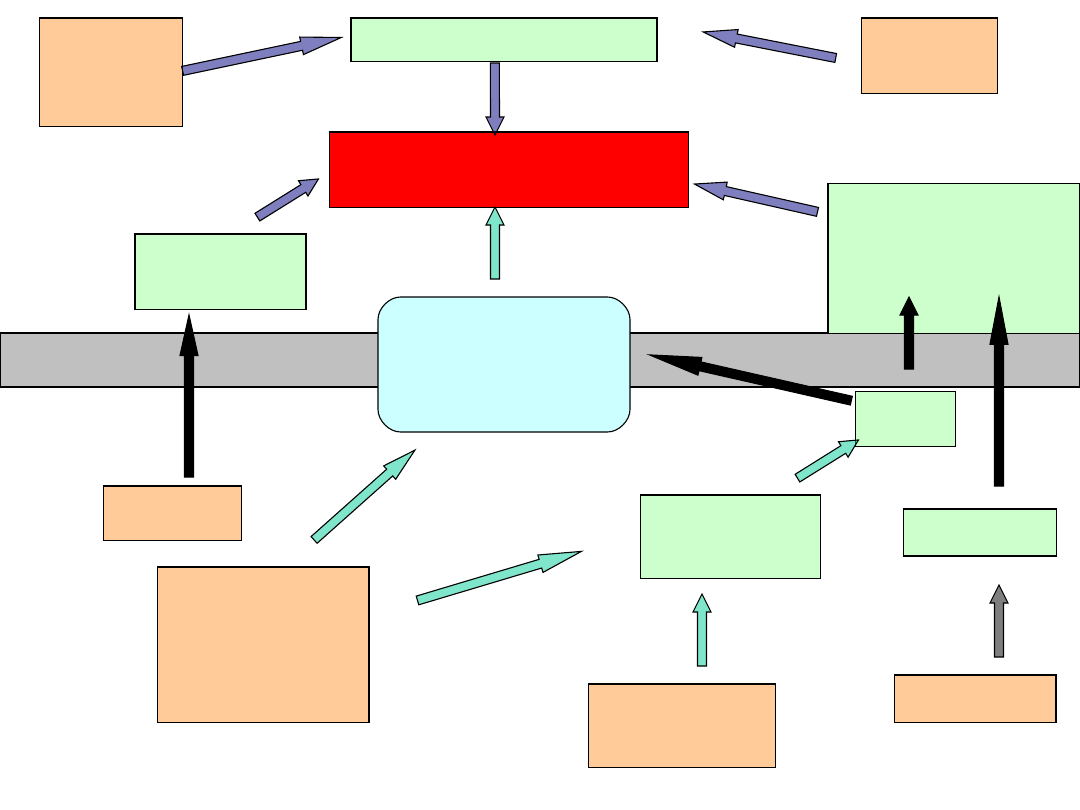
AREA POSTREMA
AREA POSTREMA
5-HT
5-HT
3
3
; D
; D
2
2
; M
; M
1
1
OUN
OBWÓD
WYŻSZE OŚRODKI
RDZEŃ
RDZEŃ
OŚRODEK WYMIOTÓW
OŚRODEK WYMIOTÓW
PAMIĘĆ
LĘK ITP
MÓŻDŻE
MÓŻDŻE
K H1, M
K H1, M
PASMO
PASMO
SAMOTNE
SAMOTNE
5-HT
5-HT
3
3
; D
; D
2
2
; M,
; M,
H
H
1
1
ZAPACH
SMAK
WIDOK
UCHO
OPIOIDY
GLIKOZYDY
L-DOPA
EMETYNA
JELITO
JELITO
ŻOŁĄDEK
ŻOŁĄDEK
BAKTERIE
WIRUSY
n. X
n. X
n. V i IX
n. V i IX
GARDŁO
GARDŁO

Środki prowymiotne
Środki prowymiotne
• Wyciąg z wymiotnicy – emetyna
• Apomorfina – pochodna morfiny

Leki przeciwwymiotne
Leki przeciwwymiotne
• Antagoniści 5 HT
3
• Kanabinoidy
• Antagoniści dopaminowi
• Cholinolityki
• Benzodiazepiny
• Leki antyhistaminowe

Leki antyhistaminowe
Leki antyhistaminowe
• Działają poprzez blokowanie
obwodowej stymulacji ośrodka
wymiotów
• Stosowane w wymiotach
wywołanych schorzeniami ucha:
– Ch. Meniera
– Zapaleniu ucha wewnętrznego
– Chorobie lokomocyjnej

Leki antyhistaminowe
Leki antyhistaminowe
• Najczęściej używane leki:
– Dimenhydrynat (Aviomarin)
– Difenhydramina
– Prometazyna

Cholinolityki
Cholinolityki
• Skopolamina
– Podawana ogólnie przechodzi przez
barierę krew mózg
– Działa głównie na wymioty w chorobie
lokomocyjnej
– Działa depresyjnie na OUN

Antagoniści dopaminowi
Pochodne fenotiazynowe:
posiadają piperazyne w swej budowie
(oprócz działania dopaminolitycznego, blokują
także H1 i M) (hyperemesis gravidarum,
wymioty pochodzenia ośrodkowego)
-triflupromazyna
Pochodne benzamidowe i benzimidazolowe
(nudności wymioty, zapobieganie wymiotom
podczas operacji nagłych przypadków)
-metoklopramid, bromoprid
-domperidon

Benzodiazepiny
Benzodiazepiny
• Stosowane głównie w wymiotach
pochodzenia ośrodkowego
• Głównym działaniem
niepożądanym jest senność,
spowolnienie.
• Najczęściej stosowanym związkiem
jest diazepam.

Kanabinoidy
Kanabinoidy
• Dronabinol
• Mechanizm przeciwwymiotny nie jest
znany (agonista rec CB1 w ośodku
wymiotów)
• Prawdopodobne jest działanie ośrodkowe
• Związki te są skuteczniejsze i wywierają
mniej działań niepożądanych u osób
młodych

Kanabinoidy
Kanabinoidy
• Działania niepożądane:
– Sedacja (35%)
– Ataksja
– Suchość w ustach
– Hipotonia ortostatyczna (35%)
– Różna biodostępność u różnych
pacjentów

Antagoniści 5-HT
Antagoniści 5-HT
3
3
• Ondansetron (Zofran)
• Granisetron (Kytril)
• Tropisetron
• Dolasetron

Antagoniści 5-HT
Antagoniści 5-HT
3
3
• Receptory te są zlokalizowane na
zakończeniach nerwu błędnego a także
ośrodkowo w area postrema
• Leki te są szczególnie skuteczne w leczeniu
wymiotów związanych z chemioterapią
• W wyniki działania cytostatyków np.
cisplatyny dochodzi do uwalniania z
komórek jelita dużych ilości serotoniny co
powoduje nasilone wymioty

Antagoniści 5-HT
Antagoniści 5-HT
3
3
• Głównym działaniem
niepożądanym są
– Uporczywe bóle głowy
– Zaparcia
– Biegunka

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych
z przyjmowaniem sbstancji
psychoaktywnych

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem sbstancji
psychoaktywnych
• Uzależnienie od alkoholu:
detoksykacja alkoholowa:
-leczenie zespołu abstynencyjnego:
niepowikłane
Objawy wegetatywne (wzmożona potliwość, tachykardia,
wzrost ciśnienia krwi, rozszerzenie źrenic, nudności,
wymioty, biegunki)
Objawy psychopatologiczne (lęk, niepokój, drażliwość)
Inne (drżenie rąk i wysuniętego języka, zaburzenia snu)
Powikłane
Dodatkowo mogą wystąpić:
Napady drgawek: 5-10%
Majaczenie alkoholowe: 5%

Leczenie wybranych zaburzeń
psychicznych i zaburżeń związanych
z przyjmowaniem sbstancji
psychoaktywnych
Leczenie alkoholowych zespołów abstynencyjnych:
-leczenie psychofarmakologiczne i leczenie
zaburzeń somatycznych:
Słabo nasilone zespoły nie wymagają
psychofarmakoterapii (uzupełnienie niedoborów
płynów i pokarmów)
Sprawdzić czy pacjent nie jest pod wpływem
alkoholu
: (leki podać tylko w sytuacji nasilonego
majaczenia lub występowania drgawek)

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Nasilone zespoły abstynencyjne:
-benzodiazepiny (najczęściej: diazepam, chlordiazepoksyd,
lorazepam, klorazepat):10-30 mg diazepamu (lub
ekwiwalent innej benzodiazepiny) na dobę (niepowikłane)
-klometiazol (hemineuryna)
-
leki p/drgawkowe: (u osób z licznymi napadami
drgawkowymi w wywiadzie karbamazepina, fenytoina
(raczej nieskuteczna)
-
Neuroleptyki (rzadko- w sytuacji nasilonych objawów
psychotycznych –pamiętać o działaniach niepożądanych !!)
-
Płyny wieloelektrolitowe (suplementacja potasu,
magnezu), vit. B1

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Leczenie odwykowe:
psychoterapia
metody farmakologiczne:
-
wymuszanie abstynecji poprzez hamowanie przez disulfiram
dehydrogenazy aldehydowej (po spożyciu alkoholu występują objawy
zatrucia aldehydem octowym); Anticol (doustnie), Esperal (implantacja
podskórna lub domięśniowa)
-zapobieganie nawrotom picia i zmniejszenie ilości wypijanego alkoholu:
Akamprozat (Campral)- sprzyja wydłużaniu okresów pomiędzy nawrotami
i zmniejszeniu ilości wypijanego alkoholu
Naltrekson- obniża euforyzujące działanie alkoholu- sprzyja zmniejszeniu
ilości wypijanego alkoholu
SSRI- szczególnie u chorych u których powodem picia jest samoleczenie
depresji alkoholem

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Uzależnienie od opiatów:
-cel 1: doprowadzenie do sytuacji w
której pacjent względnie dobrze może
funkcjonować bez przyjmowania
narkotyku
-cel 2: redukcja szkód zdrowotnych
spowodowanych przyjmowaniem
opiatów (głownie i.v.) z zastosowaniem
leczenia substytucyjnego.

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
- łagodzenie objawów abstynencyjnych:
- Podawanie anksjolityków benzodiazepinowych i
neuroleptyków
- Podawanie klonidyny, lefeksydyny (łagodzenie głównie
abstynencyjnych objawów wegetatywnych)
- Stopniowa redukcja leków opioidowych: głównie metadon
- Metoda szybkiej detoksykacji (ultra rapid detoxification):
prowokowanie wystąpienia objawów abstynencyjnych
poprzez podanie antagonistów opioidowych (nalokson,
naltrekson) a następnie wprowadzenie pacjenta w sen
przy pomocy środków anestezjologicznych
- U osób zmotywowanych zastosowanie znajduje naltrekson
(zmniejszenie efektów euforyzujących po opiodach)

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Leczenie substytucyjne:
Zmiana filozofii podejścia do terapii (z powodu trudnośći
osiągnięcia całkowitej abstynencji, stosuje się
substytucję opioidów => zmniejszenie innych
zagrożeń związanych z niekontrolowanym
przyjmowaniem narkotyków głównie drogą dożylną.
-najczęściej metadon
(doustnie, raz dziennie, nie powoduje
zwiększenia tolerancji, słabo euforyzująco, dobrze tolerowany
)
drogą doustną w średniej dobowej dawce około 80 mg
-w niektórych krajach stosuje się także;
-buprenorfinę, kodeinę, heroinę, morfinę, pochodne
metadonu o przedłużonym działaniu LAAM

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Uzależnienie od leków uspokajających i nassenych
-Występuje zwłaszcza po dłuższym niż zalecane okresie
ich przyjmowania (zaburzenia snu > 3 tyg.
zaburzenia lękowe >6 tyg.)
Częściej po benzodiazepincjh o krótkim czasie
działania
Zespół abstynencyjny (obniżenie nastroju, drażliwość,
lęk, zaburzenia snu, koszmarne sny, zaburzenia
koncentracji i uwagi, męczliwość, bóle i zawroty
głowy, nudności, wymioty, zmniejszenie łaknienia,
zaburzenia widzenia, wzrost ciśnienia krwi, wzrost
napięcia mięśniowego, napady drgawkowe,
zaburzenia psychotyczne

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych
z przyjmowaniem substancji
psychoaktywnych
Uzależnienie od leków uspokajających i nassenych
Leczenie:
-uświadomienie pacjenta, ze jest uzależniony
-detoksykacja:
powolne zmniejszanie dawki przyjmowanego leku- nie szybciej
niż 20% dobowej dawki na tydzień
Zamiana na lek podobnie działający o dłuższym okresie
działania.
W przypadku barbituranów należy je stopniowo zastępować
lekami p/drgawkowymi
Zbyt szybkie wycofywanie się z danego leku sprzyja
występowaniu napadów drgawek, dlatego profilaktycznie
należy rozważyć podanie karbamazepiny przez okres
detoksykacji

Leczenie wybranych zaburzeń
psychicznych i zaburzeń związanych z
przyjmowaniem substancji
psychoaktywnych
Uzależnienie od nikotyny:
Zespół abstynencyjny (obniżenie nastroju, niepokój, drażliwość,
gniewliwość, zaburzenia koncentracji,zaburzenia snu, bradykardia,
wzmożony apetyt)
Najlepsze efekty terapeutyczne przynosi terapia kombinowana:
-psychoterapia z
-farmakoterapią
• Nikotynowa terapia zastępcza (NRT): gumy do żucia (2 mg, 4 mg),
plastry transdermalne (na noc i dzień), inhalatory, spraye, tabletki
podjęzykowe
• Bupropion (Zyban)- zaczyna się przyjmowanie na tydzień przed
momentem zaprzestania palenia (3 dni po 150 mg a następnie po 300
mg standardowo przez okres 6 tyg.). Należy pamiętać o
przeciwwskazaniach do stosowania bupropionu (wszelkie stany
związane z obniżonym progiem drgawkowym !!!), zaburzenia
odżywiania

LEKI PRZCIWBÓLOWE

Definicja
BÓL
BÓL
• nieprzyjemne zmysłowe i emocjonalne
odczucie towarzyszące istniejącemu
lub zagrażającemu uszkodzeniu

Złożona reakcja organizmu na
zadziałanie czynnika bólowego:
• reakcje psychiczne
• ruchowe (odruch obronny, skurcz mięśni,
grymas itp.)
• autonomiczne (przyspieszenie tętna,
wzrost ciśnienia tętniczego, przekrwienie,
pot itp.)
• hormonalne (uwalnianie adrenaliny i
innych hormonów)

Percepcja bólu-etapy:
•działanie
czynnika nocyceptywnego
drażnienie (mechaniczne, termiczne,
chemiczne)
• przewodzenie pobudzenia przez nerw
obwodowy do rogu tylnego rdzenia (istota
galaretowata-gł. lamina II)
• przewodzenie dośrodkowe bodźca przez
rdzeń kręgowy i pień mózgu
• kora mózgowa, układ limbiczny - ostateczna
percepcja bólu

Receptor bólu – wolne zakończenie
nerwowe pod postacią rozgałęziających się
włókien (zakończenia pędzelkowate)
• delta - związane z włóknami A, wrażliwe
na bodźce bólowe, mechaniczne i
termiczne
• zakończenia polimodalne - związane z
włóknami C, wrażliwe na bodźce
mechaniczne, termiczne i chemiczne.

Transmisja bólu:
• włókna C - cienkie, wolno przewodzące,
80% bodźca, ból rozlany
• włókna A-delta - szybko przewodzące,
20% bodźca, ból zlokalizowany.
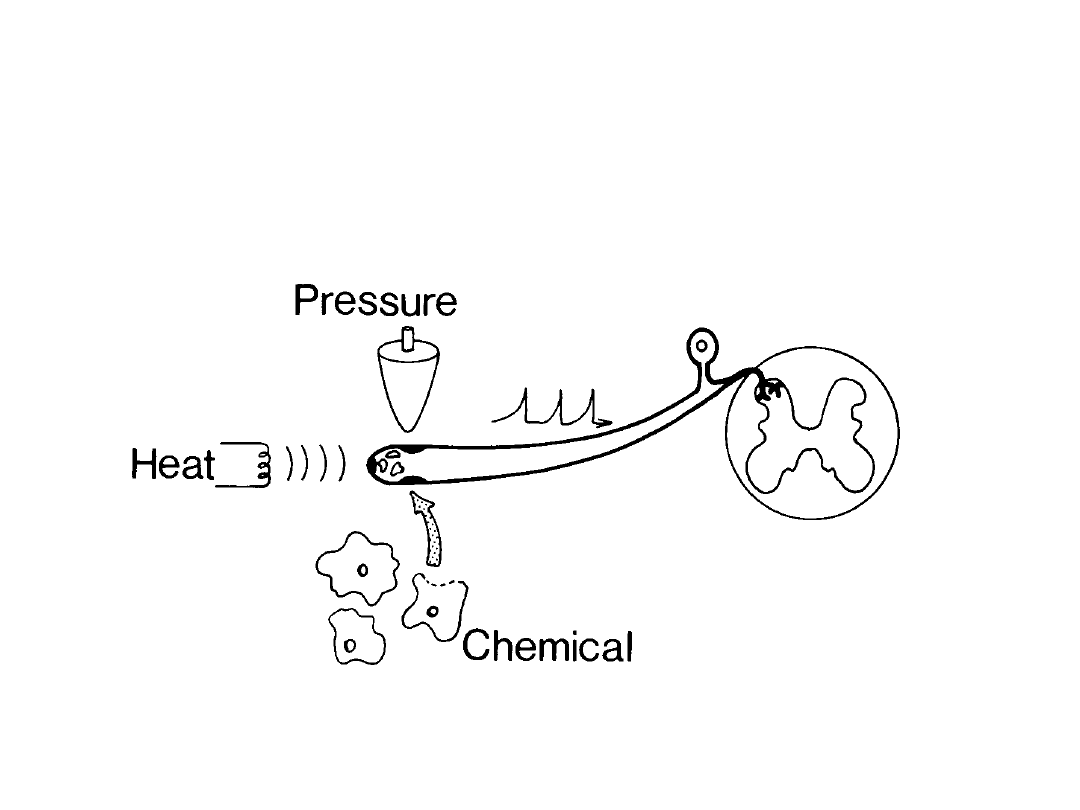
PATOFIZJOLOGIA BÓLU
From: Fields H.L. Pain 1987

Mediatory bólu
• uwalniane z tkanek:
potas, substancja P, bradykinina,
kallidyna, histamina, serotonina,
• uwalniane przez komórki zapalne :
prostaglandyny (zwłaszcza E
1
), leukotrieny, cytokiny,
wolne rodniki tlenowe.
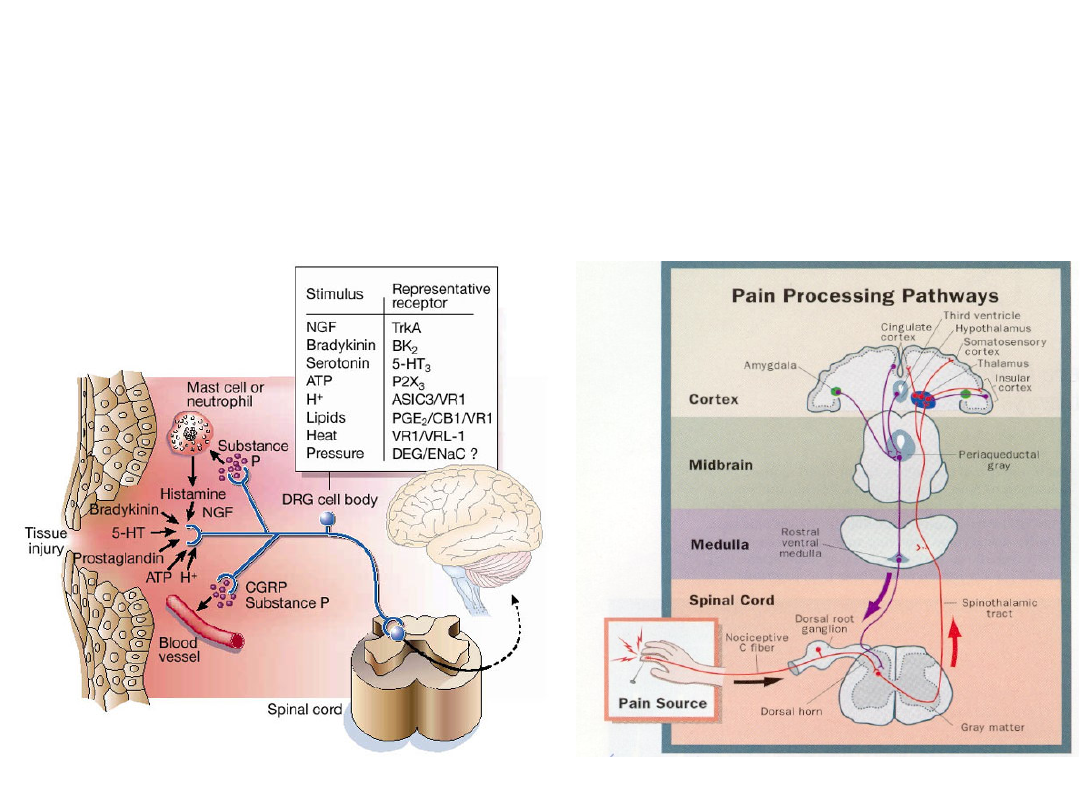
PATOFIZJOLOGIA BÓLU
(Fields, 1997)
J.Dostrovsky,2002

• w rogach tylnych rdzenia - kontrola
neuronów wstawkowych poprzez
ponadrdzeniowy układ serotoninoergiczny
• w pniu mózgu – działanie peptydów
opioidowych - enkefaliny i endorfiny,
serotoniny noradrenaliny, kalcytoniny,
cholecystokininy, somatostatyny.
• kora mózgowa – asocjacja, filtracja,
modyfikacja dopływu bodźców
• układ limbiczny – ostateczna emocjonalna
ocena bólu.
Układ antynocyceptywny

Podział bólu:
• ból fizjologiczny (ostry, szybki) – np. ukłucie.
przewodzony włóknami A-delta i drogą
rdzeniowo-
wzgórzową.
• ból patologiczny (przewlekły, wolny) –
choroba, zranienie
przewodzony włóknami C i przez
wielosynaptyczny układ wstępujący.

Podział bólu patologicznego w
zależności od miejsca
powstania:
• receptorowy (nocyceptywny)
• przewodzeniowy (związany z
uszkodzeniem nerwów obwodowych ,
korzeni i dróg przewodzących ból)
• nienocyceptywny (psychogenny) –
długotrwałe wzmocnienie w rdzeniu
kręgowym, pniu mózgu i korze
mózgowej

BÓL TRZEWNY
•Niewielka ilość neuronów
dośrodkowych
•
(ok. 10% wszystkich neuronów
dośrodkowych)
•Ból rzutowany (konwergencja)
•Powiązany z autonomicznym układem
nerwowym
(zwoje szyjne i piersiowe, splot i nerwy
trzewne,
zwoje lędźwiowe, podbrzuszny górny i
nieparzysty)

Ból neuropatyczny
• Trudny do opisania
• Pierwotnie zlokalizowany
• (jeden lub kilka
dermatomów, nerw, splot)
• Występuje nagle (piekący,
parzący, strzelający)
• Objawy współistniejące
– hyperstezje, mrowienia,
drętwienia, alodynia,
zaburzenia czucia
powierzchownego
Oporny na
Oporny na
działanie
działanie
prostych
prostych
anlgetyków i
anlgetyków i
opioidów
opioidów

Leczenie przeciwbólowe
• Leczyć przyczynę bólu, leczenie
przeciwbólowe jest tylko wspomagające i
nie jest celem samym w sobie.
• Lek dobrać do chorego, rozważyć
przeciwwskazania.
• Stosować skuteczną dawkę, pamiętać o
czasie działania leku.
• Nie ma powodów do łączenia leków o tym
samym mechanizmie działania.

• Sekwencja leczenia
przeciwbólowego
1 - leki przeciwbólowe + wspomagające
(paracetamol, aspiryna, niesteroidowe
przeciwzapalne, zwiotczające mięśnie,
antydepresanty)
2 - j.w. + łagodne opioidy (kodeina, tramadol)
3 - j.w. + silne opioidy

Podział Leków
przeciwbólowych
• NIENARKOTYCZNE LEKI
PRZECIWBÓLOWE
• NARKOTYCZNE LEKI
PRZECIWBÓLOWE

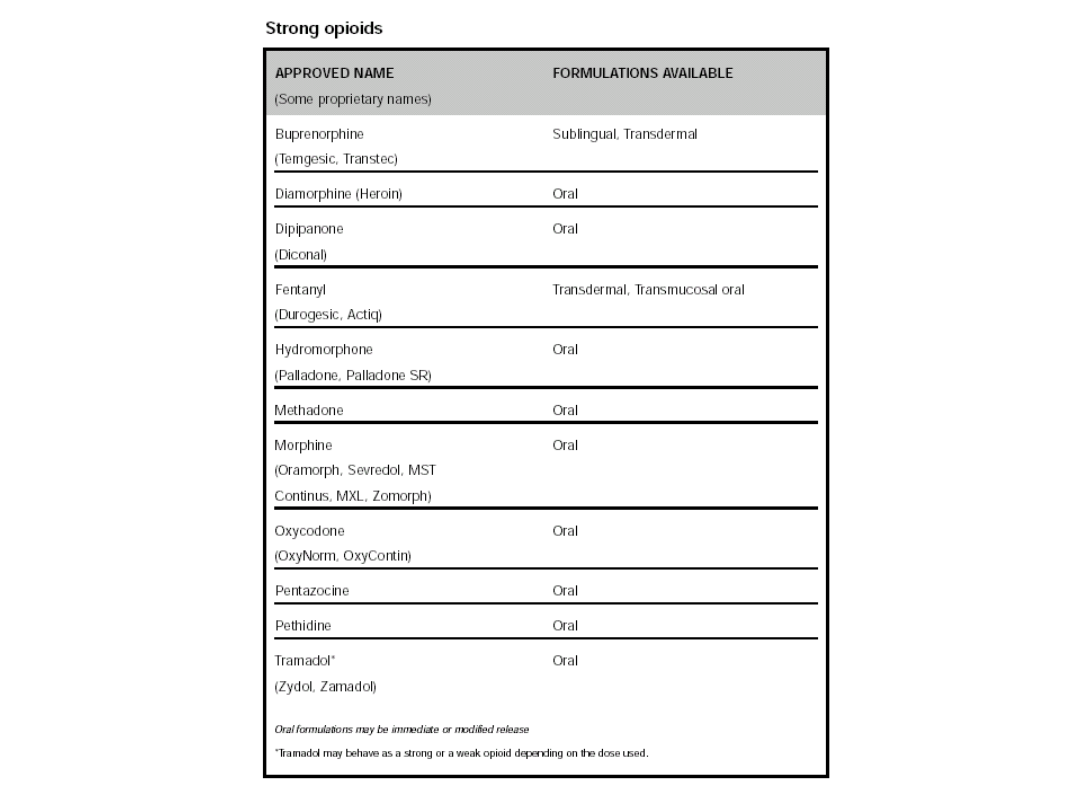
NARKOTYCZNE LEKI
PRZECIWBÓLOWE
• Opium używane już 4000 p.n.e.
• Skuteczne w bólach silnych i przewlekłych
• Stosowane w zwalczaniu bólu związanego z
operacją i w chorobach nowotworowych
• Działają na fazę bólu somatyczną i reaktywną
• Mają zdolność wywoływania uzależnienia
• Mechanizm działania polega na łączeniu się z
receptorami opioidowymi (μ ,κ, δ),
zlokalizowanymi w ośrodkowym i obwodowym
układzie nerwowym
Opioidy- Mechanizm
działania
• Wiążą się ze
swoistymi
receptorami,
• Zlokalizowanymi
ośrodkowo i
obwodowo

NARKOTYCZNE LEKI
PRZECIWBÓLOWE
• Opium-wysuszony sok z niedojrzałych makówek:
zawiera dwie grupy alkaloidów fenantrenowe
(morfina, kodeina, tebaina)-przeciwbólowe
• Izochinolinowe-działające rozkurczjąco
(papaweryna,narkotyna)
• Leki opioidowe działa\w miejscu endogennych
peptydów-endorfin ( np. enkefalina, dynorfina)
• Różnica pomiędzy poszczególnymi typami tych
leków nie wynika z mechanizmu działania który
jest taki sam dla wszystkich ale z kinetyki tych
leków-wchłanianie, eliminacja itd.

Receptory opioidowe
• μ
-
μ
1- działanie p/bólowe,
euforyzujące, wywoływanie
uzależnienia
-
μ
2-bradykardia, depresja
ośrodka oddechowego,
• δ
– działanie p/bólowe, udział w
powstawaniu tolerancji
• κ
– działanie p/bólowe [gł.rdzeń],
zwężenie źrenicy, , sedacja, wpływ
na mięśniówke p. pokarmowego
• Receptory metabotropowe
• Posiadają swoje podtypy
• Szeroko rozpowszechnione
w ośrodkowym układzie
nerwowym [m.in.
wstępujące drogi bólowe,
układ limbiczny, kora,
wzgórze, podwzgórze,
rdzeniowe drogi
zstępujące]
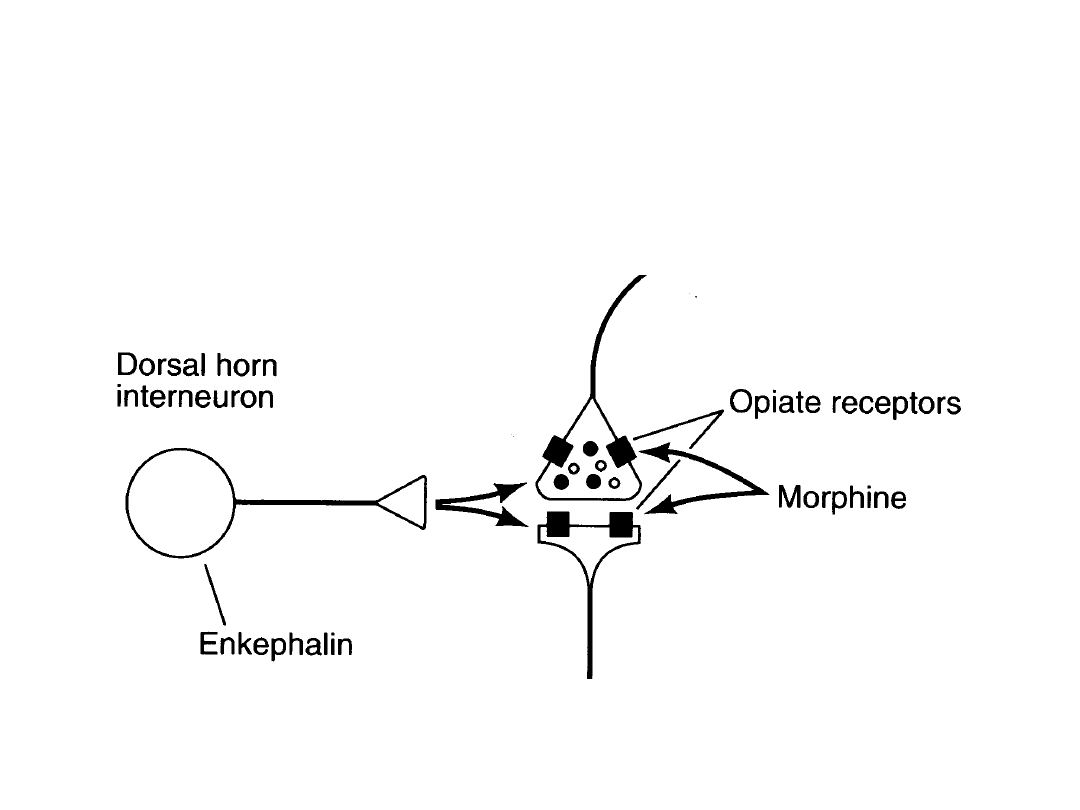
NARKOTYCZNE LEKI
PRZECIWBÓLOWE
Kandel et al. Ed.3, Figure
27-13

Układ opioidowy-efekty
farmakologiczne
• Aktywacja rr. opioidowych powoduje:
• cAMP
• Zmniejsza dokomórkowy napływ Ca2+
• Zwiększa przemieszczanie się K+ do
przestrzeni zewnatrzkomórkowej
• W.w. efekty skutkują spadkiem netto wewnątrz-
komórkowego poziomu Ca2+
• hamowaniem transmisji bólowej w wyniku
obniżenia wyrzutu transmiterów związanych z
przewodnictwem bólowym
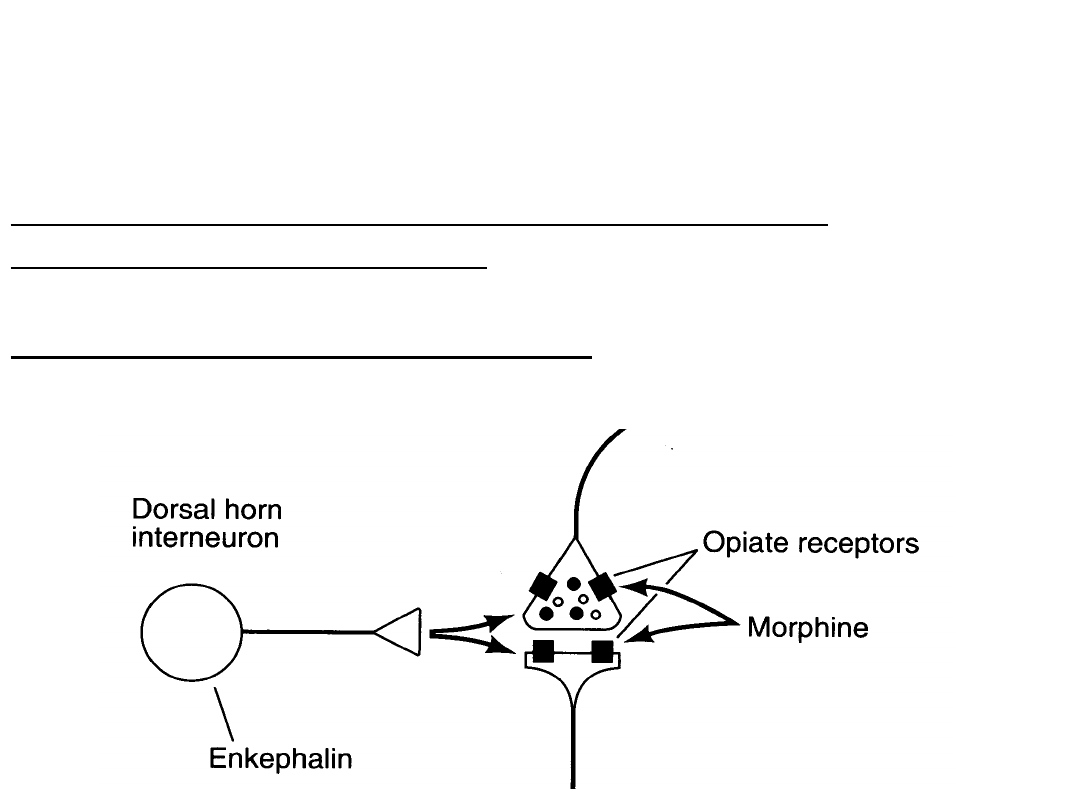
Narkotyczne leki
przeciwbólowe
• Efekt analgetyczny
Narkotyczne leki przeciwbólowe działają
ośrodkowo i obwodowo:
Efekty ośrodkowe morfiny:

Narkotyczne leki
przeciwbólowe
Efekty ośrodkowe morfiny:
• senność i uspokojenie
• hamowanie czynności ośrodka oddechowego (podwójny
mechanizm: zmniejszenie częstości oddechów i
wrażliwości na stężenie CO2- efekt mediowany przez
receptor mi 2, nie podlega tolerancji)
• działanie przeciwkaszlowe (
brak selektywności stereoizmerycznej
)
• obniżenie temperatury ciała
• Tolerancja (
różna szybkość rozwoju tolerancji dla poszczególnych efektów
wywoływanych przez opioidy
)
• euforia i rozwój uzależnienia ( zespół
abstynencyjny)

Narkotyczne leki
przeciwbólowe
Efekty ośrodkowe morfiny:
• zwężenia źrenicy (odhamowanie j. Edingera-Westfala,
nie obserwuje się tolerancji na ten efekt)
• „efekty podwzgórzowe” (zmniejszenie wydzielania Da
w podwzgórzu => wzrost wydzielania prolaktyny;
wiązanie w j. nadwzrokowym wiąże się ze wzrostem
wydzielania hormonu antydiuretycznego
• pobudzenie ośrodka wymiotnego (początkowo, area
postrema)
• obniżenie progu drgawkowego
Narkotyczne leki przeciwbólowe działają ośrodkowo i obwodowo:

Narkotyczne leki
przeciwbólowe
Efekty obwodowe morfiny:
efekty cholinergiczne wywołany wzrostem
aktywności układu przywspółczulnego)
• wzrost napięcia mięśni gładkich i skurcz
zwieraczy: działanie zapierające i zwiększające
ciśnienie w drogach
• żółciowych trudności w oddawaniu moczu
• hamowanie czynności skurczowej macicy
• Efekty immunologiczne (działania
immunosupresyjne:wpływ na Th i Ts, wzrost
wydzielania histaminy)

Narkotyczne leki
przeciwbólowe
• DZIAŁANIA
NIEPOŻĄDANE
• osłabienie
czynności
oddechowej
• nudności i wymioty
• dysforia
• wzrost ciśnienia w
drogach żółciowych
i moczowych
• zaparcia
OBJAWY OSTREGO
ZATRUCIA
•
śpiączka
•
szpileczkowate źrenice
•
upośledzenie czynności
oddechowej
- podanie naloksonu 0.4-
0.8 mg/kg m.c.
TOLERANCJA na działanie:
•
przeciwbólowe
•
euforyzujące
•
przeciwkaszlowe

MORFINA
• Efekty działania są mediowane głównie poprzez receptor
mi
• Stosowana w leczeniu bólu o średnim i dużym nasileniu
• Stosowana w zawale mięśnia sercowego i obrzęku płuc
• Morfinę charakteryzuje stosunkowo wysoki efekt
pierwszego przejścia
• Ze względu na właściwości (hydrofilna budowa) jest
dobrym wyborem w podaniach podtwardówkowych
• Stosowana także jako PCA (patient-controlled analgesia)
• częściowo wchłania się z przewodu pokarmowego –
biodostępność po podaniu doustnym 30 %
• dobrze wchłania się po podaniu podskórnym i
domięśniowym
• metabolizowany w wątrobie i wydalany z moczem

MORFINA
PODAWANIE
doustnie – siarczan morfiny: tabletki o
różnej prędkości działania
podskórnie
domięśniowo
dożylnie
podpajęczynówkowo, zewnątrzoponowo i
dozwojowo Przy podaniu
zewnątrzoponowym depresja oddechowa
może wystąpić dopiero po 2h

MORFINA-PRZECIWSKAZANIA
W dawkach terapeutycznych lek stosunkowo bezpieczny
- Nadwrażliwość na opioidy
- Astma (podawanie morfiny powinno być unikane także w
innych chorobach płuc w których utrudnione odkrztuszanie
jest niekorzystne)
- U chorych z niewydolnością oddechową
- Urazy głowy (wzrost ciśnienia śródczaszkowego, także opioidy
mogą maskować objawy ze strony źrenic)
- W ciąży i okołoporodowo
- W kolkach żółciowych i nerkowych
- W bólach brzuch o nieznanej etiologii
- U chorych przyjmujących inne leki wpływające depresyjnie na
OUN

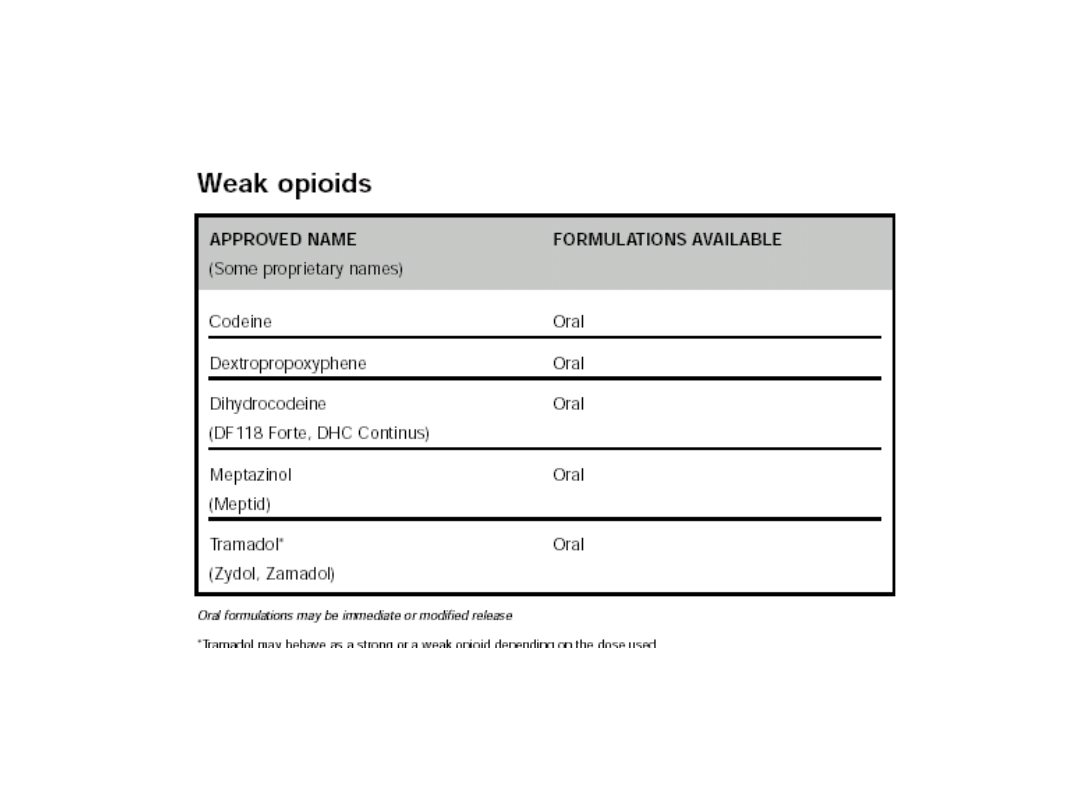
KODEINA
• pochodna morfiny
• wysoka biodostępność
• metabolizowany w wątrobie i wydalana z moczem
• Częściowo metabolizowana do morfiny
• 120 mg kodeiny ma takie samo działanie
przeciwbólowe jak 10 mg morfiny
• stosowana jako lek przeciwkaszlowy
• po podaniach iv powoduje silniej niż morfina:
uwalnianie his, efekt hipotensyjny
• znacznie rzadziej wywołuje zależność
• może dawać powoduje pobudzenie
• działania niepożądane słabiej wyrażone niż w
przypadku morfiny
Stosowana w połaczeniach np.:
PREPARATY
kodeina + paracetamol : Antidol,
Askodan, Dofalgan Codeine,
Efferalgan Codeine, Solpadeine
Syrop przeciwkaszlowy –
Thiocodin

Meperydyna
(demerol)
• Fenylpiperydynowa pochopdna morfiny
• Posiada duży potencjał cholinolityczny
• Charakteryzuje się szybkim początkiem i krótkim
czasem działania ok. 2h)
• Tak jak morfina posiada czynny metabolit
(p/wskazana u pacjentów z niewydolnością nerek
i wątroby)
• Może obniżać próg drgawkowy
• Działa słabiej p/kaszlowo i zapierająco od morfiny
• Łatwo przenika przez łożysko

METADON
Właściwościami
farmakologicznymi jest bardzo
zbliżony do morfiny
Lepiej od morfiny wchłania się po
podaniu doustnym
Stosowany jako lek przeciwbólowy
i w leczeniu zależności heroinowej
(zależność kontrolowana, LAAM-L-
alfa acetylo metadon)

PETYDYNA
Silne działanie przeciwbólowe –
100 mg petydyny=10 mg morfiny
Słabe przeciwkaszlowe
Nie działa zapierająco
Nie hamuje czynności
skurczowej macicy i
słabiej
przechodzi przez łożysko
Wywołuje silną depresję
oddechową
Rozszerza źrenicę
Dobrze się wchłania
Metabolizowany w wątrobie
i wydalany z moczem
PREPARATY
Dolargan
tabl., inj.
Difenoksylat i
Loperamid –
stosowane jako
leki zapierające

FENTANYL
Bardzo silny lek przeciwbólowy – 0.1 mg fentanylu =
10 mg morfiny
Stosowany podczas wprowadzenia do znieczulenia
ogólnego
W neuroleptoanalgezji jako składowa przeciwbólowa
W terapii bólu nowotworowego – plastry
Po podaniu dożylnym ma krótki czas działania – ok.
20 min, wysoce lipofilny
Podanie przezskórne zapewnia stałe stężenia przez 72
godziny
Metabolizowany w wątrobie, wydalanie – żółć i nerki
działania niepożądane wyrażone silniej ale krócej niż
w przypadku morfiny
Patrz także sufentanyl, afentanyl

BUPRENORFINA
działanie agonistyczno-antagonistyczne
Jeden z dłużej działających opioidów
Silnie lipofiilny
Powoli dysocjuje od receptoera mi (deprsyjny wpływ na
ośrodek oddechowy nie jest w pełni odwracany przez
nalokson
Ma działanie uspokajające i powoduje senność
Zwęża źrenice
Mniejsza zdolność wywoływania zależności
Jej działania nie odwraca nalokson
Podawana doustnie, podjęzykowo, w iniekcjach
PREPARATY
Bunondol – inj. i tabletki podjęzykowe

TRAMADOL
100 mg tramadolu = 10-20 mg
morfiny
ma niewielkie właściwości
uzależniające (w niektórych krajach
nie jest zaliczany do środków
odurzających
bardzo często przepisywany lek
przeciwbólowy
Preparaty: Tramal tabl., krople,
czopki, inj.

PENTAZOCYNA
• Działanie agonistyczno-antagonistyczne=>wywołuje objawy
abstynencyjne u osób uzależnionych. Silne działaine na
receptory k (sedacja)
• Silny lek przeciwbólowy – 30 mg pentazocyny = 10 mg
morfiny
• Krótki czas działania
• Odczyny zapalne w miejscu podania
• Depresja ośrodka oddechowego
• Nudności, wymioty, bóle głowy, zaparcia
• P/wskazana u pacjentów z zawałem mięśnia sercowego
• P/wskazana u pacjentów z padaczką i u pacjentów z
psychozą
• Rzadko występuje zależność psycho-fizyczna
• Podawana doustnie, dożylnie i domięśniowo

NALOKSON,
NALTREKSON
• Nalokson:
• Antagonista receptorów opioidowych (kappa> mi)
• Krótki okres działania
• Wykazuje bardzo silny efekt pierwszego przejścia
• Nie wchłania się po podaniu doustnym
• Stosowany w przypadkach przedawkowania opioidów
• Stosowany do odwracania depresji oddechowej u noworodków matek uzależnionych
• Krótki czas działania grozi powrotem objawów zatrucia
• Naltrekson
• Działa silniej i dłużej od naloksonu (w zależności od dawki)
• Wykazuje bardzo silny efekt pierwszego przejścia
• Posiada czynny metabolit 6-beta-naltreksol,
• Stosowany w terapii uzależnienia od opioidów
• W bezdechach nocnych u dzieci
• Nalmefan
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
Wyszukiwarka
Podobne podstrony:
Narkotyczne leki przeciwbolowe Nieznany
Narkotyczne leki przeciwbólowe, Farmacja, III rok farmacji, Chemia leków
Leki przeciwbólowe narkotyczne
32 Narkotyczne leki przeciwbólowe
Narkotyczne leki przeciwbólowe, farmacja, Farmakologia
Farmakologia - Wykład 5 cz.2 - Narkotyczne leki przeciwbólowe, Farmakologia
Narkotyczne i nienarkotyczne leki przeciwbólowe, Ratownictwo medyczne, Farmakologia, Farmakologia
Farmakologia - Wykład 5 cz.2 - Narkotyczne leki przeciwb ólowe, Farmakologia
Narkotyczne leki przeciwbólowe Cz I Charakterystyka ogó
narkotyczne leki przeciwbolowe- cwiczenia uzupelnienie, Narkotyczne leki przeciwbólowe- uzupełnienie
narkotyczne leki przeciwbolowe, farma
Narkotyczne leki przeciwbólowe-tabela
Narkotyczne leki przeciwbólowe
Narkotyczne leki przeciwbólowe, ❒ DOKUMENTY, ▣ TECHNIK FARMACEUTYCZNY, • Farmakologia
Narkotyczne leki przeciwbolowe Nieznany (2)
Opioidy- giełda zebrana, Farmacja, Farmakologia(1), Narkotyczne leki przeciwbólowe
Leki przeciwbĂłlowe, Farmacja, Farmakologia(1), Narkotyczne leki przeciwbólowe
więcej podobnych podstron