
Wybrane
schorzenia stóp
Katarzyna Skiepko
VI lekarski, grupa V
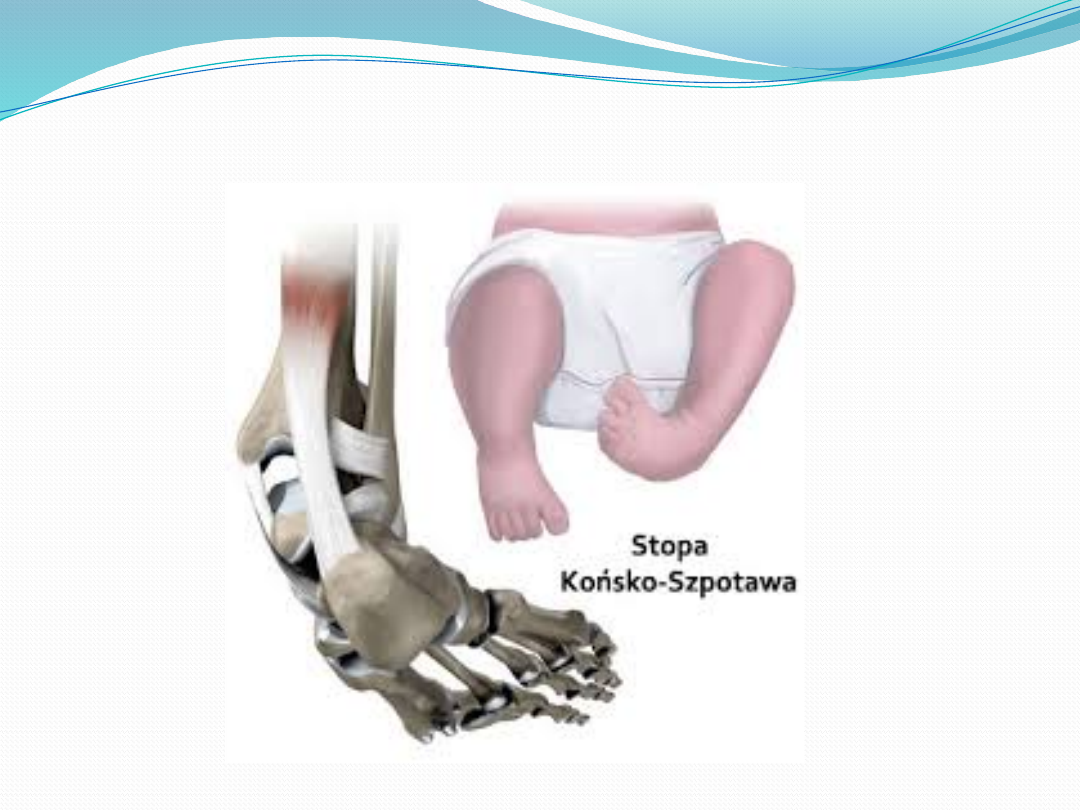
Stopa końsko-szpotawa

Nabyta
Urazy
Zapalenia
Niedowłady wiotkie
Niedowłady spastyczne
Wrodzona, idiopatyczna stopa końsko-
szpotawa jest złożonym zniekształceniem,
niezwiązanym z wadami lub schorzeniami
systemowymi, w którym poszczególne części
stopy, a więc stęp, śródstopie i przodostopie,
uległy zniekształceniu we wszystkich trzech
płaszczyznach

W płaszczyźnie strzałkowej stopa ustawiona jest w
utrwalonym zgięciu podeszwowym, głównie w
stawie skokowo-goleniowym. To zniekształcenie
może być pogłębione przez zagięcie podeszwowe
w obrębie śródstopia i/lub przodostopia (ustawienie
końskie).
W płaszczyźnie czołowej i horyzontalnej utrwalony
obrót do środka kompleksu podskokowego
powoduje powstanie zniekształcenia szpotawego.
Wyraża się to ustawieniem stopy do wewnątrz w
stosunku do stawu kolanowego.
Zniekształcenia te mogą być pogłębione w obrębie
śródstopia i przodostopia. Przodostopie może być
przywiedzione.

Etiologia
Wada spowodowana jest nałożeniem się kilku
czynników uszkadzających rozwój w okresie
płodowym, które powodują zaburzenia bilansu
mięśniowego i zwłóknienia, co z kolei prowadzi
do przemieszczania się kości stopy względem
siebie, zmiany ich kształtu, a w efekcie do
powstania charakterystycznego zniekształcenia.
W niektórych przypadkach możemy powiązać
obecność zniekształcenia z ciasnym ułożeniem
płodu w łonie matki.
Wada występuje w Europie u 1-3/1000 żywo
urodzonych dzieci.
Może również występować rodzinnie.

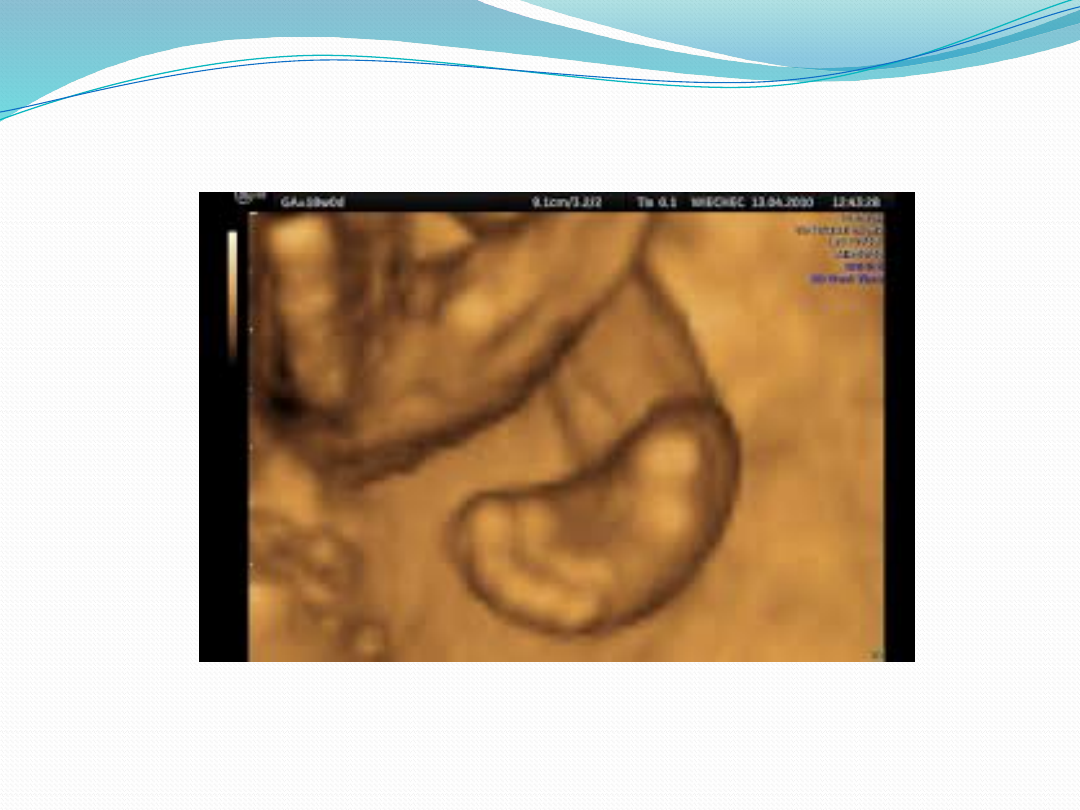
Rozpoznanie i obraz kliniczny
Wadę można rozpoznać w życiu płodowym
(po 12 tyg. ciąży) przez badanie ultrasonograficzne.
Wada ma różne stopnie ciężkości. Im jest
poważniejsza, tym stopa jest drobniejsza (wydaje
się krótsza i szersza).
Ponad piętą i na podeszwie występują
charakterystyczne wciągnięcia skóry. Podczas próby
wyprostowania stopy paluch wygląda na skrócony.
Zniekształcenie może dotyczyć jednej lub obydwu
stóp.
Goleń jest wyszczuplona i ma zmieniony kształt. W
zniekształceniu jednostronnym stopa jest krótsza,
obserwuje się także skrócenie kończyny.

Podział jakościowy:
1.
Postać habitualna (ułożeniowa)
normalna wielkość stopy,
kościec i mięśnie rozwinięte prawidłowo,
łatwo poddaje się korekcji
wynik nieprawidłowego ułożenia w łonie matki
2.
Postać idiopatyczna
stopa mniejsza
brak pełnej korekcji biernej szpotawości i
przywiedzenia
utrwalone ustawienie końskie
3.
Postać teratogenna
stopa krótka, szeroka, sztywna, o zmienionych
obrysach
znaczna szpotawość, ustawienie końskie, także
przodostopia
próba korekcji napotyka bierny opór

Podział ilościowy:
Typy zniekształcenia stopy /Dimeglio/:
Typ I (soft-soft) – stopa ułożeniowa (20%)
Korektywna
Odpowiada stopie typu habitualnego
Typ II (soft-stiff) (33%)
Korektywność w płaszczyźnie strzałkowej i
horyzontalnej <50%
Szpotawość stępu < 20 st.
Typ III (stiff-soft) (35%)
Korektywność w płaszczyźnie strzałkowej i
horyzontalnej <50%
Typ IV (stiff-stiff) (12%)
Teratogenna
Korektywność ustawienia końskiego i
przywiedzenia <20%, przy szpotawości stępu
>45 st.
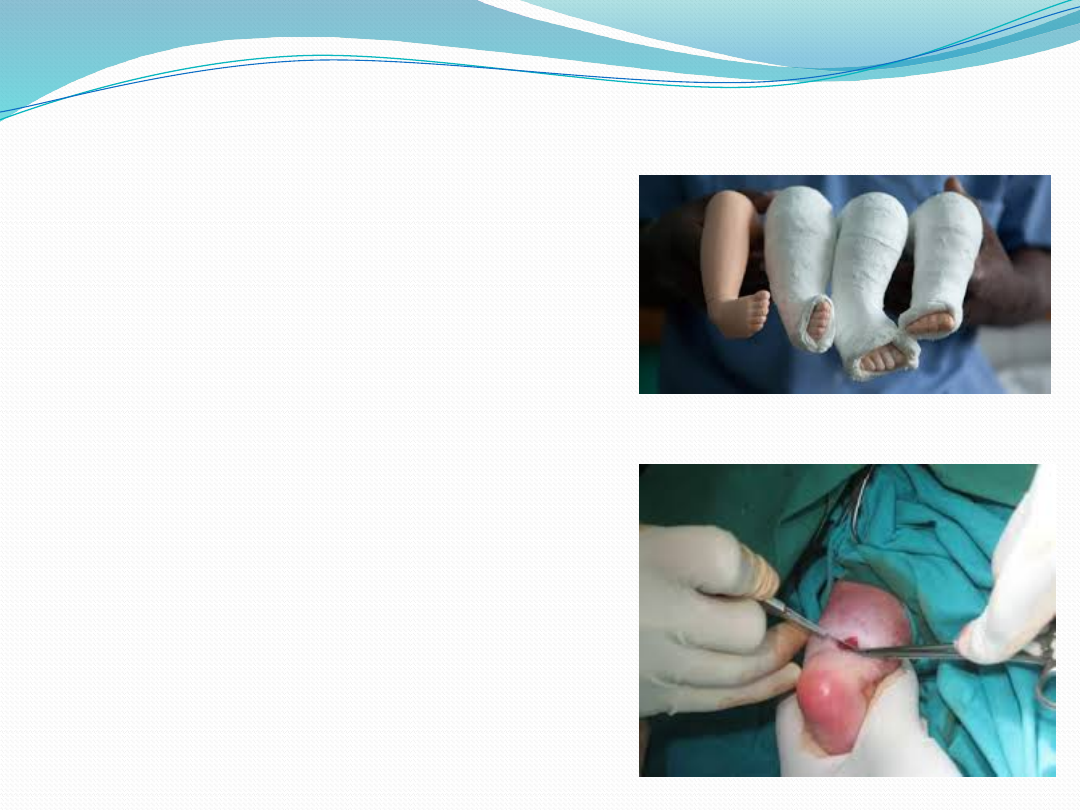
Leczenie
Leczenie powinno się rozpocząć
zaraz po urodzeniu się dziecka.
Standard leczenia
zachowawczego:
metoda Ponsetiego
największe szanse na
wyleczenie wady bez operacji
metoda zaliczana jest do
nieoperacyjnych, pomimo że
w trakcie leczenia przecina się
ścięgno Achillesa
Skuteczność metody oceniana
jest na 80-95%.

Metoda Ponsetiego składa się z kilku etapów.
Korekcja szpotawości:
seria 5-6 opatrunków gipsowych poprzedzonych
krótkimi redresjami, podczas których odwodzi się
stopę początkowo przy przodostopiu ustawionym w
supinacji.
Korekcja końskiego ustawienia stępu:
po korekcji szpotawości i osiągnięciu rotacji
zewnętrznej stopy w stosunku do kolana u większości
dzieci wykonuje się podskórne przecięcie ścięgna
Achillesa. Po przecięciu ścięgna dziecko ma jeszcze
zakładane 2 opatrunki gipsowe razem na 3 tygodnie,
a następnie specjalną szynę odwodzącą (derotacyjną),
wzorowaną na szynie Denisa-Browna, która która
utrzymuje ustawienie stopy w rotacji zewnętrznej.
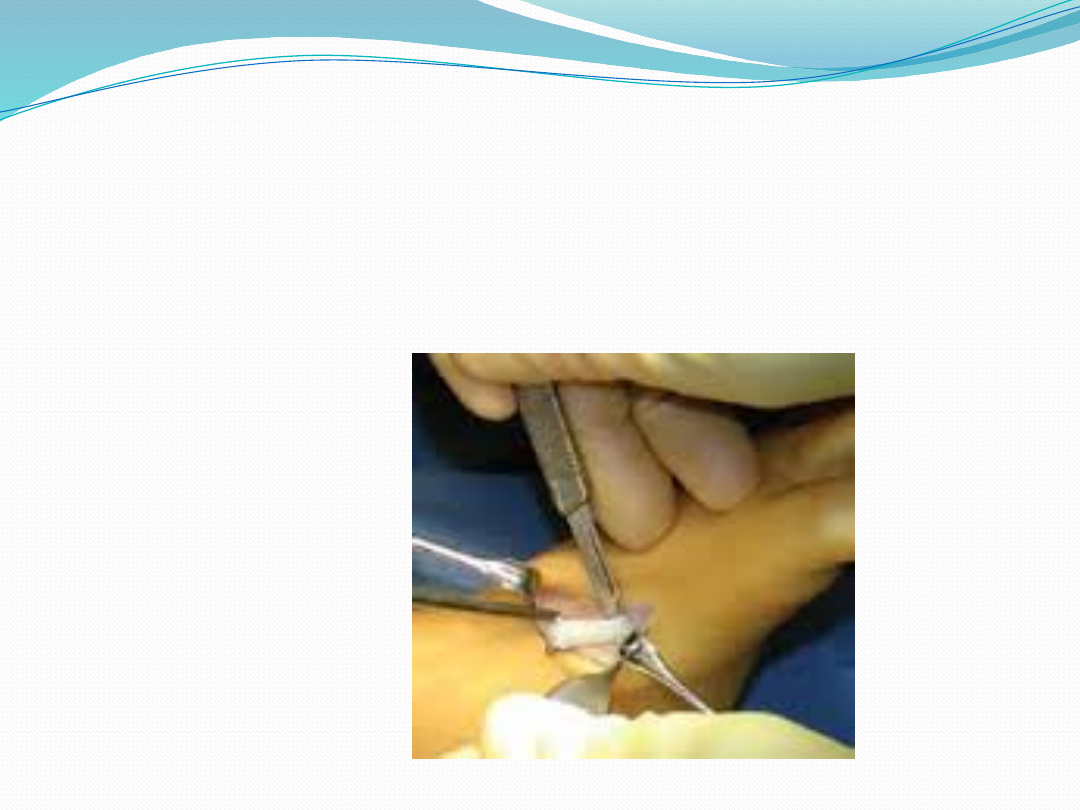
Leczenie operacyjne
preferowane są metody, które nie
naruszają stawów, np. transpozycja
ścięgna mięśnia piszczelowego
przedniego oraz uwolnienie tylne.
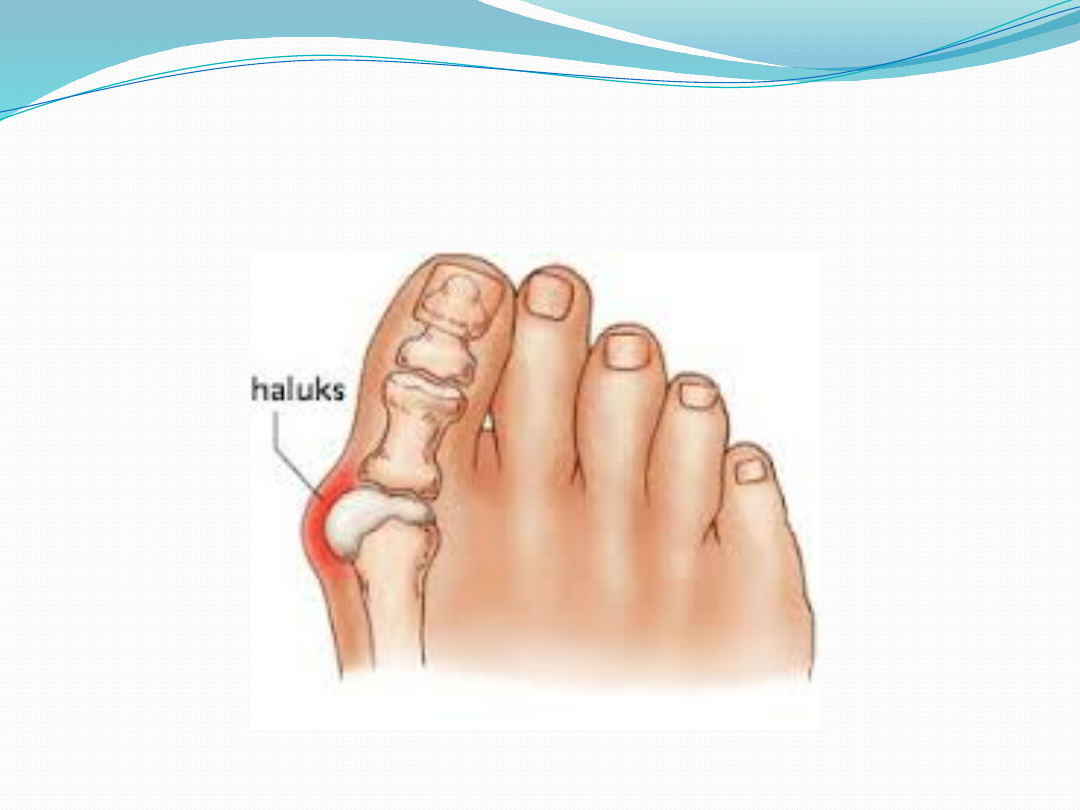
Paluch
koślawy
(hallux valgus)

Odchylenie osi pierwszego palca stopy w
kierunku bocznym od linii środkowej ciała
(zazwyczaj z jednoczesną rotacją
wewnętrzną paliczków palucha w stosunku
do kości stępu)
Szpotawe ustawienie I kości śródstopia w
stosunku do pozostałych
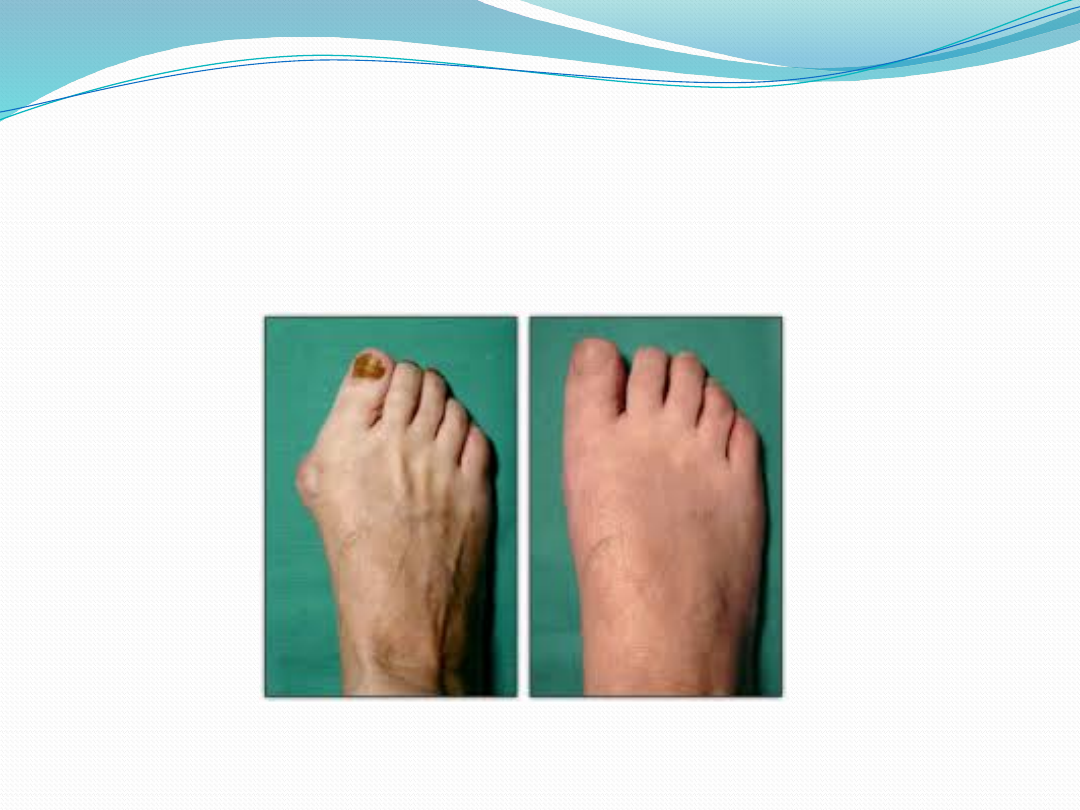
K>M
Rozwija się i utrwala wraz z wiekiem
Występuje rodzinne

Objawy:
Wraz z wiekiem pojawiają się
dolegliwości bólowe oraz zmiany
zwyrodnieniowo-zniekształcające i
zapalne, głównie w obrębie stawu
śródstopno-paliczkowego palucha i głów
kości śródstopia

Diagnostyka:
Wystarczające jest badanie kliniczne,
polegające na ocenie :
osi palucha w stosunku do I promienia stopy
zakresu zgięcia podeszwowego i
grzbietowego palucha oraz palców
stwierdzeniu obecności zmian
zwyrodnieniowo-wytwórczych i zapalnych
stawów, tkanek miękkich i skóry w
wymienionej okolicy
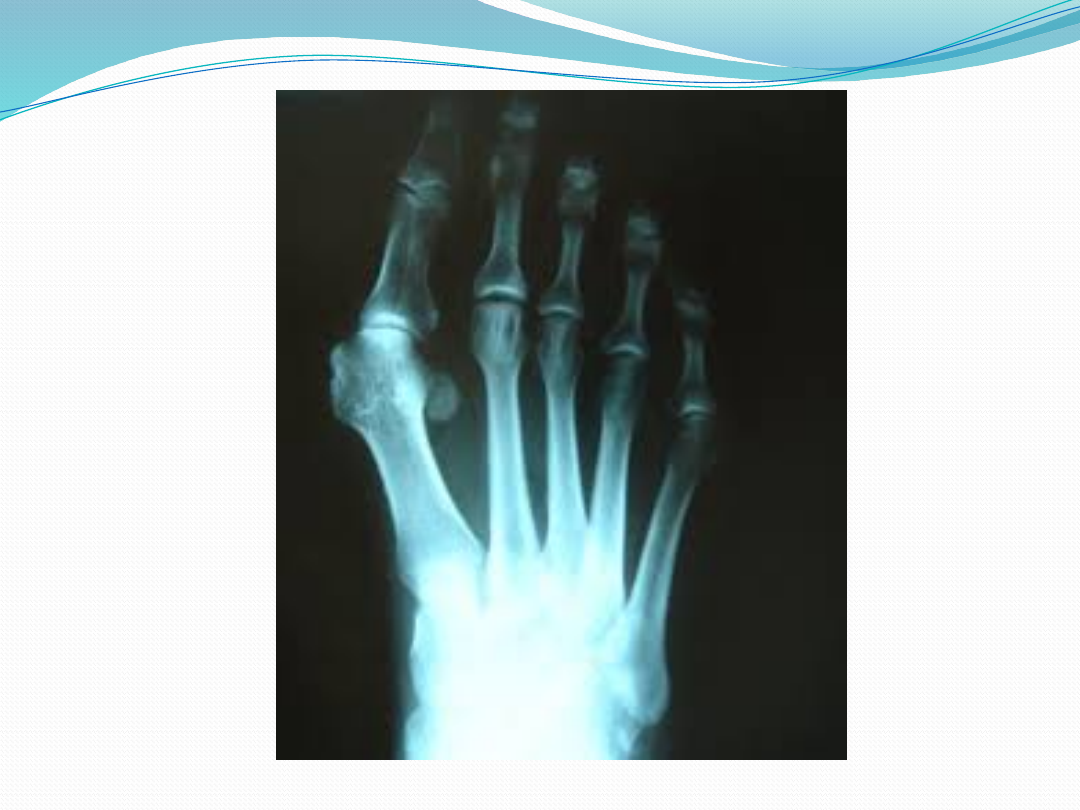
W przypadkach wątpliwych konieczne jest
wykonanie zdjęcia RTG stopy w obciążeniu, w
płaszczyźnie a-p, które obrazuje rzeczywisty
kąt rozwarcia pomiędzy I a II kością śródstopia
Leczenie:
Stosowanie
odpowiedniego obuwia
Wykonywanie ćwiczeń
korygujących
ustawienie palucha
Noszenie wkładek
korygujących
ustawienie palucha
podczas chodzenia oraz
ortez utrzymujących
jego skorygowanie
podczas snu
Leczenie operacyjne

Stopa poprzecznie płaska statyczna
(pes transversoplanus staticus)

Deformacja polegająca na obniżeniu,
zniesieniu lub nawet odwróceniu łuku
poprzecznego stopy.
Na powstawanie zniekształcenia wpływają:
noszenie nieprawidłowego obuwia
(wysokie obcasy)
wiotkość elementów torebkowo-
więzadłowych,
czynniki genetyczne
Występuje często w schorzeniach
układowych, np. cukrzycy, reumatoidalnym
zapaleniu stawów, toczniu układowym.

Objawy
Wystarcza badanie kliniczne polegające na
oglądaniu stopy w pozycji odciążonej od strony
podeszwowej oraz podczas obciążania na
podoskopie.
O występowaniu deformacji świadczą zmiany
skórne w postaci nagniotków w okolicach głów II
i III kości śródstopia.
Różnicowanie
Stopa spłaszczona (szeroka)
Stopa sztywna bolesna
Stopa płaska statyczna
Stopa płasko-koślawa.

Leczenie
Terapia zależy od stopnia nasilenia deformacji,
wieku chorego oraz nasilenia bólu podczas
obciążania. W niewielkich, korektywnych
deformacjach wystarcza:
stosowanie wkładek do butów, które
odciążają głowy kości śródstopia, a także
obuwia o niskim obcasie i grubszej
podeszwie, szerokiego w obrębie
przodostopia.
Leczenie operacyjne stosuje się, gdy występuje
złożona deformacja stopy (zazwyczaj
połączone jest z korekcją palucha koślawego i
zniekształceń młotkowatych palców).

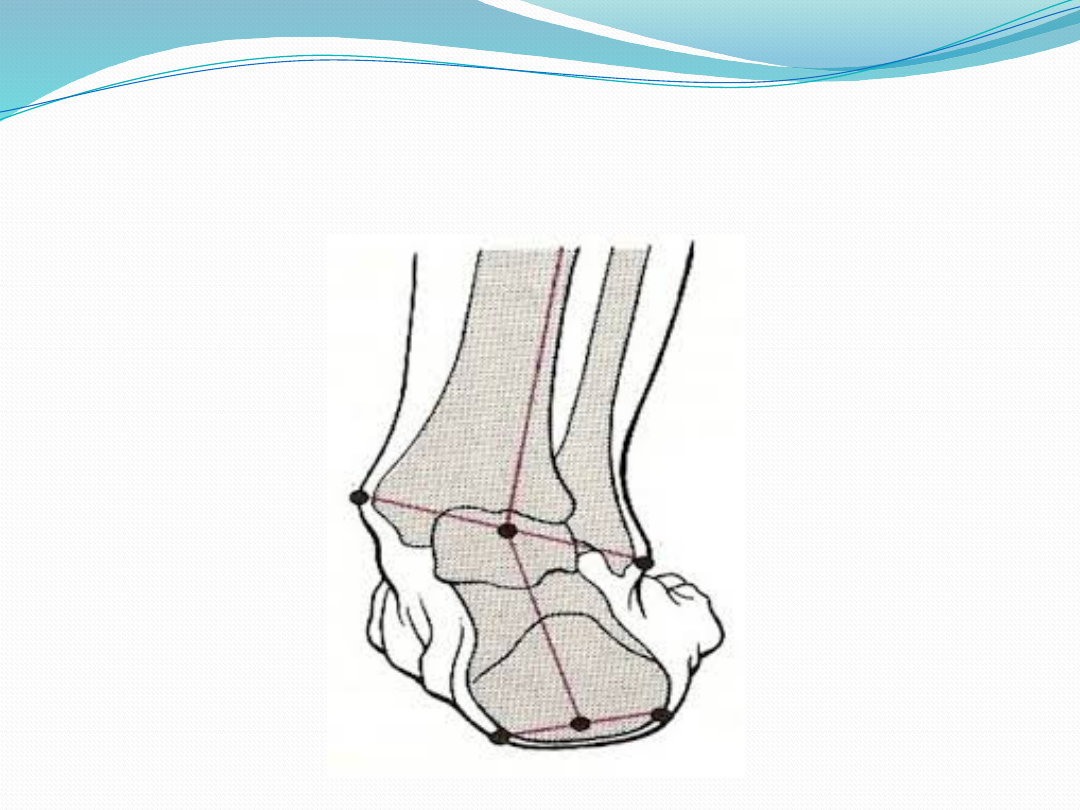
Stopa płasko-koślawa
statyczna
(pes planovalgus staticus)

Deformacja ta powstaje na skutek
obciążania, wówczas gdy u pacjenta w
pozycji stojącej przyśrodkowy łuk podłużny
stopy opiera się o podłoże lub jest niższy
od prawidłowego (u danej płci i w
określonej grupie wiekowej).

Typy:
Dziecięca stopa płaska fizjologiczna:
rozwojowa
występuje zazwyczaj u małych dzieci
(słaby aparat torebkowo-więzadłowy,
mięśnie oraz nadmiar tkanki tłuszczowej
powodują zniesienie podłużnego
sklepienia stopy podczas obciążania)
wiotka
związana jest uogólnioną wiotkością
układu szkieletowego człowieka, która nie
ma jeszcze charakteru patologicznego.

Patologiczna stopa płaska lub płasko-
koślawa:
powstająca na skutek określonych
schorzeń układowych, wrodzonych lub
nabytych
Stopa płaska i płasko-koślawa utrwalona:
występuje skrócenie ścięgna Achillesa i
mięśnia brzuchatego łydki oraz wtórne
zniekształcenie stopy, która jest wiotka i
z czasem ulega zmianom patologicznym
stopę tego rodzaju charakteryzują:
trwałe odkształcenie łuków podłużnych,
koślawe ustawienie pięt (nawet podczas
stania na palcach)
bolesność stawów stopy

Objawy
Wystarcza badanie kliniczne oraz
wnikliwie zebrany wywiad (występowanie
schorzenia w rodzinie, przebyte
schorzenia i urazy), u ludzi starszych
sięgający do okresu dzieciństwa i
młodości.
Jeżeli podejrzewa się zmiany wrodzone,
to konieczne jest wykonanie zdjęcia RTG
(a-p i bocznego) u pacjenta w pozycji
stojącej.
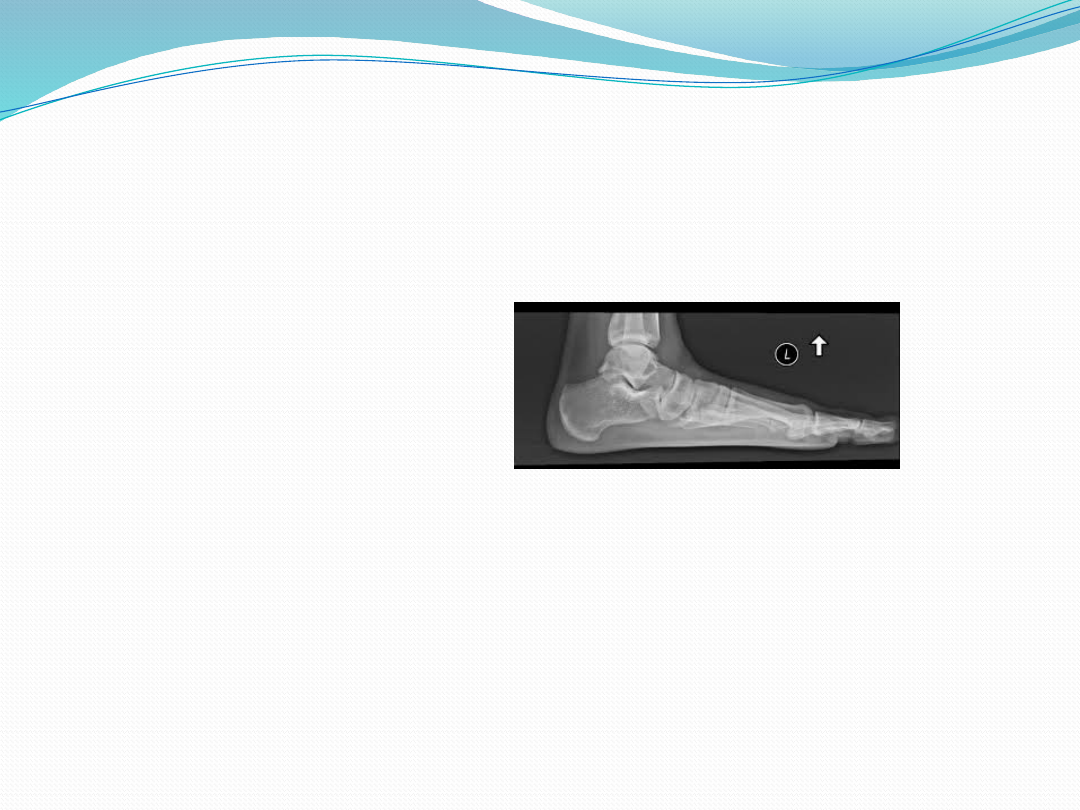
Różnicowanie
Stopa płasko-koślawa wrodzona (charakteryzuje
się pionowym ustawieniem kości skokowej na
zdjęciu bocznym RTG wykonywanym u pacjenta w
pozycji stojącej)
Stopa suszkowata (najczęściej wynik tzw. pozornej
korekcji stopy końsko-szpotawej)
Stopa serpentynowa
Stopa przywiedziona
Stopa piętowa wrodzona

Leczenie
Stopa fizjologiczna rozwojowa i wiotkia:
specjalistyczne leczenie ortopedyczne nie
jest konieczne.
W przypadku stopy płaskiej patologicznej
dość często stosuje się zaopatrzenie
ortopedyczne (wkładki i buty ortopedyczne),
a także leczenie operacyjne (jego rodzaj i
rozległość zależy od przyczyny deformacji).
Stopy płaskie (efekt przykurczu mięśnia
brzuchatego i ścięgna Achillesa) należy
operować u pacjentów przed ukończeniem
okresu dojrzewania.

Bibliografia:
„Ortopedia i traumatologia.
Podręcznik dla studentów medycyny. „
Tadeusz Szymon Gaździk
PZWL 2002
Document Outline
- Slide 1
- Stopa końsko-szpotawa
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Paluch koślawy (hallux valgus)
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Stopa płasko-koślawa statyczna (pes planovalgus staticus)
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
Wyszukiwarka
Podobne podstrony:
stopa końsko-szpotawa, Fizjoterapia
Stopa końsko - szpotawa, FIZJOTERAPIA Licencjat WSM, kinezyterapia
WRODZONA STOPA KONSKO-SZPOTAWA, FIZJOLOGIA, NOTATKI, patologia
stopa końsko szpotawa
stopa końsko szpotawa
STOPA KOŃSKO, pediatria
20..STOPA KONSKO, specjalna- egzamin
Stopa końsko, Fizjoterapia
Stopa szpotawa
Stopa szpotawa
Kolana szpotawe do korekty
Doceniona stopa
12. STOPA, Masaż praktyka, Klasyk
RĘKA i STOPA (Moja tabelka), Anatomia
stopa fund
Konstrukcje?tonowe przebicie, słupy i stopa
Podudzie i stopa by Kwiatek
projekty stopy stopa cukrzycowa projekt
Projekt wieruski Stopa
więcej podobnych podstron