UKŁAD KRĄŻENIA
Romuald Wojnicz
Układ sercowo-naczyniowy powstaje z mezodermy. Między 13 a 15 dniem rozwoju zarodkowego w mezodermie pozazarodkowej ściany pęcherzyka żółtkowego powstają skupienia komórek zwane wyspami krwiotwórczymi, które składają się z komórek zwanych hemangioblastami. Obwodowa część tych wysp zbudowana jest z z angioblastów będących pierwotnymi komórkami śródbłonka naczyń krwionośnych. Wewnętrzna warstwa wysp krwiotwórczych zbudowana jest z komórek zwanych hematogoniami, z których w dalszym rozwoju powstają elementy morfotyczne krwi.
Około 18 dnia rozwoju zarodka angioblasty tworzą pierwotne cewki naczyń krwionośnych które wrastają do mezodermy zarodkowej tworząc pierwotne naczynia krwionośne a proces ten nosi nazwę waskulogenezy. Proces waskulogenezy jest regulowany przez wiele czynników wśród nich naczyniowy czynnik wzrostu (VEGF) czy leptynę, czynnik wydzielany przez komórki tłuszczowe. W odróżnieniu od waskulogenezy, angiogenezą nazywamy tworzenie naczyń po zakończeniu fazy waskulogenezy. Angiogeneza zwana także angioneogenezą obserwowana jest zarówno w stanach fizjologii jak i patologii. Przykładem fizjologicznego tworzenia naczyń może być wzrost liczby naczyń krwionośnych w trenowanym mięśniu sercowym, odnowa błony śluzowej macicy w cykl menstruacyjny czy gojenie się ran natomiast w stanach patologii przykładem może być tworzenie naczyń w przebiegu rozrostu nowotworów litych.
Rozwój serca rozpoczyna się poprzez wytworzenie z komórek mezodermalnych w części głowowej tarczy zarodkowej parzystych sznurów sercotwórczych. Około 20 dnia życia płodowego zarodka sznury te uzyskują światło a a około 22 dnia, teraz już cewy nasierdziowe, łącza się ze sobą tworząc pojedynczą cewę wsierdziową, z której rozwija się serce. Od 22 dnia życia płodowego serce rozpoczyna czynność skurczową.
OGÓLNA BUDOWA I FUNKCJA UKŁADU KRĄŻENIA
W skład układu sercowo-naczyniowego wchodzą:
Układ krwionośny
Serce
Układ limfatyczny (patrz rozdział: Układ chłonny)
W skład układu krwionośnego wchodzą:
Tętnice sprężyste duże (średnica > 1cm)
Tętnice mięśniowe duże i średnie (średnica 2-10mm)
Tętnice mięśniowe małe o średnicy 0.1-2mm
Tętniczki ze średnicą 10-100μm
Naczynia włosowate zwykłe (kapilary) średnicy 4-10μm oraz zatokowe (sinusoidy) o średnicy 30-40 μm
Żyłki (postkapilarne i mięśniowe) o średnicy10-100μm
Małe żyły o średnicy 0.1-1mm
Żyły średnie (średnica 1-10mm) i duże (średnica > 1cm)
Zarówno serce jak i układ krwionośny są zbudowane trzech podstawowych warstw, których grubość zależy od typu (kalibru) naczynia: warstwy wewnętrznej, środkowej oraz zewnętrznej.
Układ krążenia jest szlakiem transportowym doprowadzającym tlen, wodę, składniki mineralne i substancję odżywcze do tkanek natomiast odbierającym od nich dwutlenek węgla i zbędne produktu przemiany materii. Zaangażowany jest także w regulację temperatury ciała oraz transport hormonów a także składników układu immunologicznego. Układ krążenia wykonuje swoje funkcje za pośrednictwem krążenia małego (płucnego), krążenia dużego oraz krążenia wrotnego. Krążenie wrotne jest po części niezależne od funkcji serca.
UKŁAD KRWIONOŚNY
OGÓLNA BUDOWA NACZYŃ
Niezależnie od istniejących różnic w budowie i funkcji, większość naczyń wykazuje wspólne dla nich cechy budowy histologicznej. Ogólnie biorąc, tętnice charakteryzują się grubszą ścianą oraz mniejszym światłem natomiast żyły odwrotnie, posiadają szerokie światło zwykle przy mniejszej grubości ściany. Ponadto, tętnice na przekrojach histologicznych są okrągłe a w świetle naczynia zwykle nie obserwuje się upostaciowionych elementów krwi. Ściana naczyń krwionośnych zbudowana jest z trzech warstw: wewnętrznej zwanej intimą, środkowej oraz zewnętrznej zwanej przydanką.
Warstwa wewnętrzna (tunica intima). Tworzy ona wewnętrzną warstwą naczynia. W jej skład wchodzi:
Śródbłonek naczyniowy (endothelium) spoczywajacy na błonie podstawnej
Warstwa podśródbłonkowa (subendothelium) zbudowana z tkanki łącznej wiotkiej
Blaszka sprężysta wewnętrzna (ang. internal elastic lamina), zbudowana z włókien sprężystych
Tkanka łączna luźna warstwy podśródbłonkowej zawiera pojedyncze komórkami mięśniowe gładkie oraz fibroblasty.
Blaszka sprężysta wewnętrzna jest najlepiej rozwinięta w dużych tętnicach typu mięśniowego. Blaszka ta ma strukturę okienkową umożliwiającą swobodną dyfuzję substancji do głębszych warstw naczynia.
Warstwa środkowa (tunica media). W warstwie tej dominują komórki mięśniowe gładkie ułożone koncentrycznie dookoła światła naczynia. Pomiędzy komórkami mięśniowymi występują włókna elastynowe, włókna kolagenowe III typu oraz substancja amorficzna (proteoglikany). W dużych tętnicach włókna elastynowe formują tzw. błony sprężyste.
Warstwa środkowa jest dominująca w tętnicach natomiast słabo widoczna w żyłach. Wraz ze zmniejszaniem się światła naczynia ulega stopniowemu zanikowi będąc praktycznie nieobecną w małych naczyniach. W związku z brakiem fibroblastów, komórki mięśniowe gładkie przejęły w tej warstwie funkcje syntezy składników tkanki łącznej. Niekiedy do warstwy środkowej docierają zakończenia nerwów układu autonomicznego. W skład warstwy środkowej wchodzi słabo uformowana blaszką sprężystą zewnętrzną oddzielająca ją od przydanki.
Warstwa zewnętrzna (tunica adventitia). Jest zbudowana głównie z sieci włókien kolagenowych typu I, przytwierdzających ścianę naczynia do otaczających tkanek. Warstwa ta jest najlepiej rozwiniętą warstwą ściany żył W jej obrębie lokalizują się naczynia naczyń (vasa vasorum), które zaopatrują w krew głównie warstwę środkową oraz nerwy wazomotoryczne (nervi vasorum) będące elementem układu nerwowego autonomicznego zarówno sympatycznego jak i parasympatycznego. Bezmielinowe nerwy sympatyczne uwalniają norepinefrynę powodującą skurcz naczynia, natomiast włókna parasympatyczne uwalniają acetylocholinę powodującą ich rozkurcz.
ELEMENTY KOMÓRKOWE ŚCIANY NACZYNIA
Komórki śródbłonka. Komórki te stanowią wewnętrzną warstwę naczyń krwionośnych i limfatycznych. Ich charakterystyczną cechą jest ścisłe wzajemne przyleganie oraz spłaszczony kształt z wydłużonym, cygarowatym jądrem skierowanym długą osią do światła naczynia. Komórki te spoczywają na błonie podstawnej, której składniki same syntetyzują. Odmienną budowę od przedstawionej powyżej wykazuje śródbłonek w zatokach śledzony, żyłkach węzła limfatycznego, migdałkach oraz kępkach Peyera gdzie przyjmuje on kształt sześcienny.
Śródbłonek posiada składniki układu kurczliwego - aktynę, miozynę, tropomiozynę oraz α-aktyninę. Ich funkcją jest tworzenie cytoszkieletonu, regulowowanie przepływu krwi oraz przepuszczalności błon komórkowych dla substancji bezpostaciowych oraz komórek (głównie fagocytów).
Obok podstawowej funkcji utrzymania prawidłowego przepływu krwi, komórki śródbłonka syntetyzują i uwalniają substancje istoty międzykomórkowej (kolagen II, IV i V typu, laminina, fibronektyna), substancje biologicznie czynne (czynniki krzepnięcia, tlenek azotu, prostacyklina, cytokiny), a także zaangażowane są w procesy immunologiczne stanowiąc składnik układu siateczkowo-śródbłonkowego.
Komórki śródbłonka naczyniowego można wykazać w skrawkach tkankowych za pośrednictwem przeciwciał monoklonalnych i reakcji immunohistochemicznej. Wykorzystuje się do tego szereg antygenów białkowych obecnych w tych komórkach. Jednym z nich jest kompleks VIII czynnika krzepnięcia i czynnika von Willebranda obecny zarówno w ciałkach Weibela-Palade'a będących ziarnistościami cytoplazmatycznymi komórek śródbłonka jak i w warstwie podsródbłonkowej (Ryc. 1). Innym wskaźnikiem pozwalającym na wykazanie obecność komórek śródbłonkowych jest obecność na ich powierzchni antygenów CD31 (ang.:platelet endothelial cell adhesion molecule-1, PECAM-1) oraz CD34.
Do podstawowych funkcji śródbłonka związanych także z wydzielanymi przez nie substancjami należy (Tabela 1):
Udział w transporcie gazów (O2, CO2) oraz transporcie cząstek niezależnie od stężenia (transcytoza)
Utrzymanie przepływu krwi (skurcz i rozkurcz naczyń) za pośrednictwem substancji naczyniorozszerzających (tlenek azotu) jak i naczyniokurczących (endotelina)
Regulacja przepuszczalności naczyń
Regulacja przylegania i interakcji z leukocytami i płytkami krwi
Udział w angiogenezie
Jak obliczono, powierzchnia zajmowana u dorosłego człowieka przez komórki śródbłonka przekracza powierzchnię 6 kortów tenisowych.
Komórki mięśniowe gładkie. Stanowią podstawowy element kurczliwy naczyń krwionośnych. Komórki te pełnią główną rolę w utrzymaniu prawidłowego napięcia ściany w szczególności w tętniczkach zwanych naczyniami oporowymi (ang.:resistance vessels), decydując tym samym o rozdziale krwi do tkanek. Ich aktywność (skurcz-rozkurcz) zależy od jonów wapniowych dostarczanych do komórek z przestrzeni zewnątrzkomórkowej. Komórki mięśniowe gładkie naczyń różnią się od innych komórek kurczliwych typem białek kurczliwych i włókien pośrednich. Zawierają one, bowiem α-aktynę oraz vimentynę. Ta cecha pozwala je uwidocznić metodami immunohistochemicznymi przy wykorzystaniu między innymi przeciwciała monoklonalnego anty- α-aktynę (SMA-1).
Pericyty. Komórki towarzyszące komórkom śródbłonka naczyń kapilarnych oraz małych żyłek. Są one połączone z komórkami śródbłonka za pośrednictwem niewielkiej liczby połączeń szczelinowych (ang.:gap junctions). Ich cechą charakterystyczną jest posiadanie własnej błony podstawnej oraz wydłużonych wypustek cytoplazmatycznych ułożonych wzdłuż długiej osi naczynia. Komórki te mają zdolność kurczenia się oraz fagocytozy. Ponadto, w stanach patologii mogą się one różnicować do komórek mięśniowych gładkich oraz komórek śródbłonkowych, pełniąc tym samym funkcje regeneracyjne.
Fibroblasty. Najliczniejsze komórki tkanki łącznej właściwej. Wytwarzają włókna kolagenowe oraz składniki substancji bezpostaciowej (proteoglikany).
PODZIAŁ HISTOLOGICZNY NACZYŃ KRWIONOŚNYCH
TĘTNICE SPRĘŻYSTE
Do tętnic sprężystych zaliczamy aortę oraz tętnice bezpośrednio od niej odchodzące tj. tętnice szyjne wspólne, podobojczykowe, tętnicę biodrową współną a także duże tętnice płucne. Cechą charakterystyczną tętnic sprężystych jest obecność grubej warstwy środkowej o budowie warstwowej, w której włókna sprężyste o średnicy 0.2-1μm występują naprzemiennie z komórkami mięśniowymi gładkimi oraz pęczkami włókien kolagenowych (w tym kolagen III typu). Włókna te wybarwiają się orceiną lub rezorcyną a także solami srebra, co pozwala na ich uwidocznienie w preparacie histologicznym. Przydanka w tętnicach sprężystych jest relatywnie wąska i zwykle stanowi połowę grubości warstwy środkowej. Ciśnienie krwi w tętnicach sprężystych w stanie prawidłowym wynosi 120/80mmHg.
TĘTNICE MIĘŚNIOWE
Nie ma ścisłej granicy oddzielającej morfologię tętnicy sprężystej od dużej tętnicy mięśniowej. Generalnie, w tętnicach mięśniowych zmniejsza się ilość włókien sprężystych, które tracą swoja okrężną symetrię oraz wzrasta ilość komórek mięśniowych gładkich w warstwie środkowej naczynia. Główną cechą pozwalającą na odróżnienie morfologii mięśniowej tętnicy dużej jest obecność blaszek sprężystych, szczególnie wewnętrznej, która jest w tych naczyniach najlepiej rozwinięta. Podobnie jak w przypadku tętnicy sprężystej, warstwa środkowa tętnicy mięśniowej nie zawiera fibroblastów, a ich funkcję pełnią komórki mięśniowe gładkie. Przydanka w tętnicach mięśniowych jest grubsza niż w tętnicach sprężystych i zbliżona wymiarami do warstwy środkowej naczynia.
MAŁE TĘTNICE I TĘTNICZKI
Główna cechą różnicującą tętnice małego kalibru od tętniczek jest ilość komórek mięśniowych gładkich ściany naczynia. Te pierwsze mogą mieć do 8 warstw komórek mięśniowych gładkich w warstwie środkowej, natomiast tętniczki mają zwykle od jednej do trzech takich warstw. Drugą cechą wyróżniającą małe tętnice mięśniowej od tętniczek jest obecność zachowanej blaszki sprężystej wewnętrznej w małych tętnicach, zwykle już nieobecnej w tętniczkach.
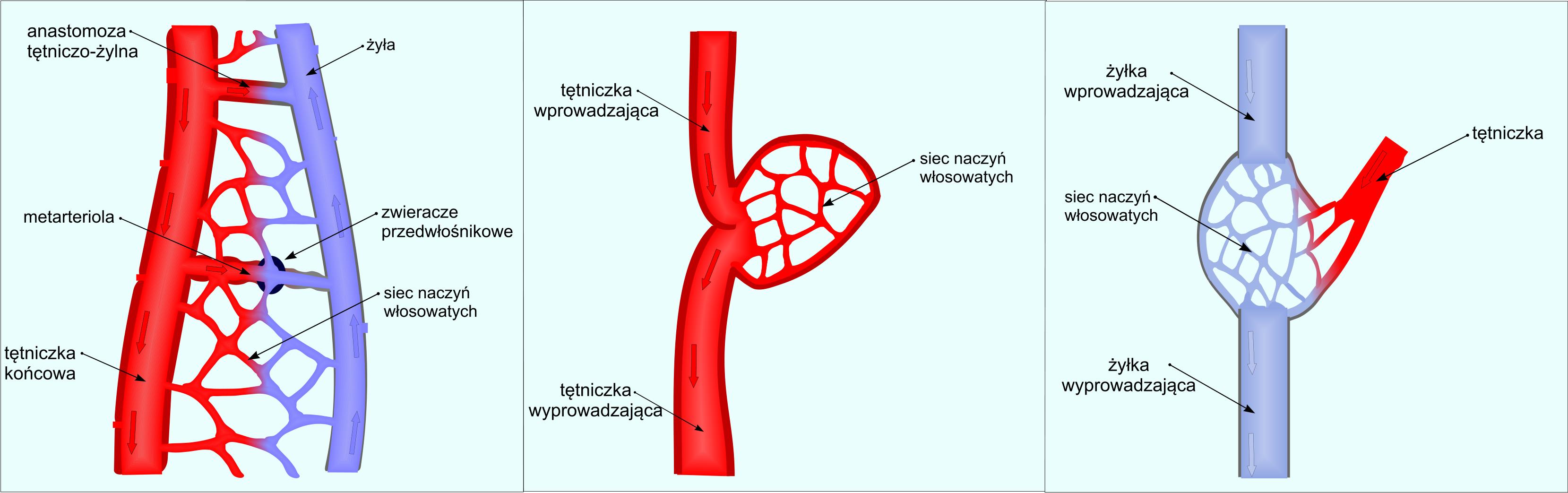
Średnia światła tętniczek nie przekracza 100μm. Mają one bardzo cienką przydankę o bardzo silnym unerwieniu przez włókna sympatyczne. Na wyróżnienie zasługują tętniczki, które doprowadzają krew bezpośrednio na naczyń włosowatych. Noszą one nazwę tętniczek pośrednich (ang.:metaarterioles). Dysponują one zwykle pojedynczą warstwą komórek mięśniowych gładkich, które zwykle nie są ze sobą połączone. Ich skurcz powoduje przemieszczanie się krwi do łożyska kapilar. Należy jednak pamiętać, iż znaczna część tkanek nie posiada zarówno tętniczek pośrednich jak i zwieraczy przedwłośniczkowych.
NACZYNIA WŁOSOWATE
Naczynia włosowate stanowią sieć małych naczyń uformowanych z od jednej do trzech, ułożonych jednowarstwowo komórek śródbłonka oraz leżących na zewnątrz naczynia komórek przydanki zwanych pericytami. Cienka ściana komórek śródbłonka pozwala na swobodną dyfuzję gazów i substancji cząsteczkowych. Najlepiej rozbudowaną sieć naczyń włosowatych posiadają tkanki aktywne metabolicznie takie jak mięśnie szkieletowe, serce czy gruczoły. Wyróżnia się trzy typy naczyń włosowatych (Ryc. 2).
Naczynia włosowate ciągłe (ang.:continuous capillaries) mające ciągłą błonę podstawną i ściśle przylegające do siebie komórki śródbłonka (mięsień sercowy, mięśnie szkieletowe, mózg, grasica)
Naczynia włosowate okienkowe (ang.:fenestrated capillaries) posiadające ciągłą błonę podstawną natomiast obwodowe części komórek śródbłonka tworzą liczne otworki (okienka). Pomiędzy okienkami rozpięta jest ultracienka błonka (przepona poru) a włókna ją tworzące formułują kanały błonowe (trzustka, śluzówka przewodu pokarmowego, gruczoły dokrewne). Pewnym wyjątkiem są kłębki nerkowe, których okienkowe kapilary nie zawierają ww. błon
Naczynia włosowate zatokowe (ang.:sinusoidal capillaries), u których zarówno błona podstawna naczynia jak i obwodowe części komórki śródbłonkowej mają budowę nieciągłą (okienkową) (wątroba, śledziona, szpik kostny). Okienka w naczyniach zatokowych nie zawierają struktur błoniastych.
Naczynia włosowate odchodzą bezpośrednio od tętniczek końcowych oraz od tętniczek pośrednich. Miejsce odejścia naczyń włosowatych cechuje się obecnością tzw. zwieraczy przedwłośniczkowych (ang.:precapillary sphincter) (Ryc. 3). W odróżnieniu od tętniczek, które posiadają od dwóch do trzech warstw komórek mięśniowych gładkich, zwieracze posiadają tylko jedną warstwę tych komórek. Ponadto, w odróżnieniu od pozostałych naczyń, komórki śródbłonka zwieraczy przedwłośniczkowych są krótkie, zawierają duże jądra skierowane do światła naczynia oraz posiadają ścisły kontakt z otaczającymi je komórkami mięśniowymi gładkimi. Dzięki swojej budowie, zwieracze przedwłośniczkowe kontrolują ilość krwi przepływającej przez łożysko naczyń włosowatych.
Tętniczki, sieć naczyń włosowatych oraz żyłki tworzą układ mikrokrążenia obwodowego oraz mikrokrążenia płucnego, natomiast pozostałe naczynia stanowią składnik makrokrążenia systemowego oraz płucnego.
ŻYŁKI i ŻYŁY
Naczynia żylne pod względem histologicznym wykazują cechy różniące je od naczyń tętniczych. Należą do nich słabiej rozwinięta warstwa środkowa zawierająca większą ilość tkanki łącznej włóknistej oraz obecność słabo rozwiniętych blaszek sprężystych powodująca zatarcie granic poszczególnych warstw naczynia a także powoduje obecność niższego ciśnienia w naczyniach żylnych w porównaniu z analogicznymi naczyniami tętniczymi. W oparciu o średnicę i grubość ściany, żyłki i żyły można podzielić na:
Postkapilarne (pozawłosowate) żyłki (ang.:postcapillary venules). Odbierają one krew z sieci naczyń włosowatych. W większości nie różnią się one histologicznie od naczyń kapilarnych. Postkapilarne żyłki są obszarem oddziaływania wielu wazoaktywnych czynników takich jak histamina, bradykinina czy serotonina. W rezultacie dochodzi do wzrostu przepuszczalności naczyń dla osocza i elementów morfotycznych krwi. Naczynia te stanowią istotny element reakcji zapalnej w tkankach. Poprzez te naczynia migruje większość leukocytów do otaczających tkanek.
Żyłki mięśniowe (ang.:muscular venules). W odróżnieniu od postkapilarnych żyłek posiadają one wszystkie trzy warstwy naczynia. Warstwa środkowa składa się z jednej lub dwóch warstw komórek mięśniowych gładkich.
Żyły małego, średniego i dużego kalibru. Żyły średniego i dużego kalibru zwykle przebiegają obok analogicznych tętnic. Obok wcześniej wymienionych cech, wiele żył średniego i dużego kalibru w dolnej części ciała cechuje obecność dwupłatkowych zastawek żylnych. Pod względem budowy są one uwypukleniami warstwy wewnętrznej, natomiast ich rolą jest zapobieganie cofaniu się krwi. Żyły w niektórych tkankach i narządach takich jak: opona twarda, siatkówce, łożysku czy śledzionie wykazują atypowa budowę ściany naczyniowej.
TĘTNICE I ŻYŁY KRĄŻENIA PŁUCNEGO
Ogólna budowa histologiczna naczyń krążenia małego (płucnego) nie odbiega od budowy naczyń krążenia dużego. Jednakże niższe ciśnienia w krążeniu płucnym warunkuje obecność szeregu różnic w budowie histologicznej. Światło dużych tętnic płucnych jest większe w stosunku do grubości ściany. Warstwa wewnętrzna tych tętnic jest wyraźniej ograniczona w porównaniu do tętnic krążenia dużego. Wynika to z lepiej rozwiniętych blaszek sprężystych w tych naczynia. Ponadto, tętnice płucne nawet małych rozmiarów (0.1-1mm średnicy) nadal wykazują budowę charakterystyczną dla naczyń typu sprężystego.
Ściana naczyń żylnych płucnych jest słabiej usystematyzowana w porównaniu do analogicznych naczyń żylnych krążenia dużego. Ponadto, w obrębie żył płucnych nie obserwuje się zastawek żylnych.
HISTOFIZJOLOGIA MIKROKRĄŻNIA
Przepływ krwi przez łożysko mikrokrążenia ma charakter nieciągły (cykliczny) i jest regulowany przez szereg struktur anatomicznych i związanych z nimi mechanizmów (Ryc. 4). Napływ krwi do sieci naczyń włosowatych z układu tętniczego jest w głównej mierze uzależniony od tętniczek końcowych i metarterioli za pośrednictwem związanych z tymi naczyniami zwieraczy przedwłośniczkowych. Drugim istotnym elementem regulującym przepływu krwi przez łożysko mikrokrążenia są anastomozy tętniczo-żylne. Ich cechą histologiczną jest brak bezpośredniego połączenia z układem włośniczkowym. Tętniczka doprowadzająca anastomozy posiada zgrubienie, które tworzą komórki mięśniowe gładkie. Ich skurcz powoduje, iż krew przemieszcza się w całości przez układ włośniczkowy. W przypadku ich rozkurczu krew bezpośrednio dopływa do żył omijając łożysko włośniczkowe. Największe nagromadzenie anastomoz występuje w opuszce palca, wargach, uchu, nosie (funkcja termoregulacyjna). Innym rodzajem anastomoz tętniczo-żylnych są tzw. połączenia jamiste w tkankach erekcyjnych (prąciu i łechtaczce) oraz błonie śluzowej nosa i w mózgu. Ich zamknięcie i tym samym skierowanie krwi do układu włośniczkowego umożliwia efektywne oddawanie ciepła przez krew. W obrębie łożyska paznokciowego znajdują się wyspecjalizowane anastomozy tętniczo-żylne.
Na poziomie mikrokrążenia odbywa się wymiana gazów (tlen, dwutlenek węgla), wody, substancji organicznych i nieorganicznych oraz elementów morfotycznych z krwi do tkanek i w stronę odwrotną. Transport wody i makrocząstek odbywa się za pośrednictwem tzw. transportu paracellularnego. Szereg białek substancji organicznych oraz jony transportowane są przy udziale transportu transcellularnego. Dla komórek śródbłonka charakterystyczna jest obecność wgłębień na powierzchni komórek (ang.:caveoli). Umożliwiają one wychwyt składników odżywczych (między innymi cholesterolu, wolnych kwasów tłuszczowych) z krwi i ich transport do otaczających tkanek.
Ciśnienie w mikrokrążeniu systemowym na poziomie tętniczek końcowych wynosi 35mmHg. Średnie ciśnienie w kapilarach systemowych wynosi 17mmHg natomiast w kapilarach płucnych zaledwie 7mmHg.
Cykliczny przepływu krwi zależy od tzw. mechanizmu miogennego (ang.:myogenic mechanism), polegającego na skurczu komórek mięśniowych gładkich tętniczek oporowych pod wpływem wzrostu ciśnienia śródściennego. Jego spadek powoduje natomiast rozkurcz komórek mięśniowych.
CYTOFIZJOLOGIA AKTYWACJI ŚRÓBŁONKA
Pojęciem aktywacji śródbłonka określamy zmiany czynnościowo-morfologiczne komórek śródbłonka naczyniowego powstałe w wyniku między innymi czynników infekcyjnych oraz zapalnych, stresu oksydacyjnego, spadku poziomu lipoprotein o dużej gęstości (HDL), wzrostu lipoprotein o niskiej i bardzo niskiej gęstości (LDL, VLDL), a także wielu innych substancji. Skutkiem pobudzenia śródbłonka są:
Wzrost przylegania leukocytów i płytek krwi do powierzchni śródbłonka
Wzrost przepuszczalności komórek śródbłonkowych dla substancji i elementów morfotycznych krwi
Zachwianie właściwości homeostatycznych śródbłonka w kierunku zmian zakrzepowych
Zaburzenia wazomotoryczne w następstwie wzrostu wytwarzania związków kurczących naczynia
Wzrost syntezy czynników wzrostu przez komórki śródbłonkowe.
Aktywacja śródbłonka w fazie początkowej ma charakter zmian czynnościowych. Jej obecność w tej fazie można wykazać stosując między innymi metody immunohistochemiczne. Takim wskaźnikiem aktywacji jest synteza de novo w komórkach śródbłonka E-selektyny (cząstki adhezyjne ELAM-1) obecnej na błonie komórkowej jedynie w stanach pobudzenia (Ryc. 5). Z czasem dochodzi do przebudowy śródbłonka, który zwykle w mikroskopii elektronowej wykazuje zmiany charakterystyczne dla przerostu komórkowego (Ryc. 6).
TYPY POŁĄCZEŃ NACZYNIOWYCH
Zarówno kłębki (sieć dziwna; rete mirabile) jak i krążenie wrotne stanowią wyspecjalizowane struktury organizacyjne układu naczyń włosowatych. W nerkach tętniczka doprowadzająca przechodzi w sieć naczyń włosowatych, które z kolei przechodzą w tętniczkę odprowadzającą kłębka. Sieć naczyń włosowatych odchodząca od tętniczki odprowadzającej łączy się natomiast z inną siecią naczyń włosowatych zwaną siecią okołokanalikową (ang.:peritubular capillary network) oraz siecią naczyń prostych (vasa recta). Ten układ powiązań naczyniowych nosi nazwę tętniczego układu wrotnego (ang.:arterial portal system).
W układzie wrotnym wątroby krew z naczyń włosowatych jelit i śledziony przechodzi do żyły wrotnej, która z kolei w wątrobie doprowadza ją do sieci naczyń włosowatych typu zatokowego. Krew z naczyń zatokowych spływa następnie do żył centralnych a w kolejności do żył podzrazikowych. Podobnie system drenażu włośniczkowego obserwujemy u układzie naczyniowym przysadki. Oba typu krążenia w wątrobie i przysadce polegające na połączeniu się z sobą dwóch sieci naczyń włosowatych za pośrednictwem żyły noszą nazwę żylnego układu wrotnego (ang.:venous portal system).
STRUKTURY SENSORYCZNE UKŁADU KRĄŻENIA
W skład tych struktur, które są wyspecjalizowanymi skupiskami komórek odbierających bodźce zarówno chemiczne jak i mechaniczne wchodzą komórki kłębkowe i ściśle do nich przylegające komórki glejowe Schwanna (lemocyty). Oba typy komórek występują w kłębkach szyjnym, aortalnym, płucnym oraz ogonowym. Kłębek szyjny leżący na rozwidleniu tętnicy szyjnej wspólnej ma ścisłą łączność z zatoką tętnicy szyjnej (sinus carotis) z którą połączony jest licznymi splotami nerwowymi oraz pęczkami włókien nerwowych przywspółczulnych. Zatoka tętnicy stanowi pogrubiałą przydankę tętnicy szyjnej wspólnej w miejscu jej rozwidlenia, zawierającej liczne zakończenia nerwowe nerwu błędnego (czaszkowego IX). Zakończenia te pełnią funkcje baroreceptorów, reagujących na rozciągnięcie ściany naczynia spowodowane zmianą ciśnienia tętniczego krwi.
ASPEKTY KLINICZNE Nadciśnienie tętnicze (ang.:hypertension). Jest ono rozpoznawane, jeśli ciśnienie skurczowe > 140mmHg lub ciśnienie rozkurczowe > 90mmHg. W pierwszym okresie nadciśnienie tętnicze przebiega skrycie mając charakter nadciśnienia chwiejnego. Nadciśnienie tętnicze w większości przypadków (95%) ma charakter idiopatyczny. Schorzenie to stanowi podłoże wielu patologii. Wśród nich wyróżnić można chorobę niedokrwienną serca, udar niedokrwienny mózgu, tętniaka aorty, niewydolność serca czy niewydolność nerek. Jako przyczynę nadciśnienia wymienia się spadek wydalania sodu przez nerki zwiększający objętość krwi krążącej, czynniki genetyczne, oraz wpływ czynników środowiskowych w tym używek. U podłoża patologii naczyniowej w nadciśnieniu tętniczym leży szkliwienie (ang.:hyaline arteriolosclerosis) oraz hiperplasia tętniczek (ang.:hyperplastic arteriolosclerosi) (Ryc. 7). Pierwsza zmiana jest spowodowana zarówno wzrostem przepuszczalności śródbłonka dla białek osocza jak i nadmierną produkcją bezpostaciowej macierzy zewnątrzkomórkowej przez komórki mięśniowe gładkie. Powoduje to zwężenie światła naczynia. Druga zmiana, cechująca cięższe postacie nadciśnienia jest spowodowana koncentrycznym pogrubieniem ściany naczynia w następstwie proliferacji komórek mięśniowych gładkich i pogrubieniem błony podstawnej intimy. Zmiany naczyniowe powodują dalszą, patologiczną przebudowę tkanek i narządów. |
SERCE
Serce leży w śródpiersiu w worku osierdziowym (pericardium) i zawieszone jest na dużych naczyniach krwionośnych. Narząd ten stanowi worek mięśniowo-łącznotkankowym składającym się z dwóch przedziałów noszących nazwę serca prawego w skład którego wchodzi prawy przedsionek oraz prawa komora oraz serca lewego, obejmującego lewy przedsionek i lewą komorę. Oba przedziały są przedzielone przegrodami międzyprzedsionkową i międzykomorową. W stanie prawidłowym nie mają one bezpośredniej komunikacji wykazując jednocześnie różnice w budowie histologicznej i funkcji. Jak obliczono u dorosłego człowieka o wadze 70kg serce przepompowuje w ciągu doby powyżej 6000 l krwi.
Łącznotkankowy zrąb serca zbudowany jest z tkanki łącznej włóknistej zbitej tworzącej jego szkielet w skład którego wchodzą:
Błoniasta przegroda międzykomorowa (septum membranaceum), stanowi element przegrody międzykomorowej, zlokalizowanej w górnej części przegrody, poniżej zastawki aortalnej
Włókniste pierścienie zastawkowe (anuli fibrosi), w ilości czterech, oddzielające przedsionki od komór oraz stanowiące rusztowanie łącznotkankowe dla aparatu zastawkowego serca
Trójkąty włókniste w ilości dwóch, łączące pierścienie włókniste
Serce jest otoczone workiem osierdziowym składającym się z dwóch błon surowiczych (blaszek): trzewnej (osierdzie surowicze; pericardium serosum) oraz ściennej (osierdzie włókniste; pericardium fibrosum). Obie blaszki zbudowane są z nabłonka płaskiego surowiczego, który spoczywa na tkance łącznej włóknistej luźnej. Warstwa trzewna nosi nazwę nasierdzia. Pomiędzy obiema blaszkami osierdzia znajduje się szczelina zwana jamą osierdziową wypełniona niewielką ilością surowiczego płynu. W warunkach prawidłowych jego ilość nie przekracza 50ml.
Analogicznie do naczyń krwionośnych ściany serca zbudowane są z trzech warstw noszących nazwę (kierując się od jam serca) kolejno: wsierdzia, śródsierdzia oraz nasierdzia.
Wsierdzie (endocardium) (Ryc. 8) jest odpowiednikiem warstwy wewnętrznej naczynia krwionośnego. Jest ono zbudowane z ciągłego śródbłonka wsierdzia (ang.:endocardium endothelium) spoczywającego na błonie podstawnej oraz głębiej leżącej tzw. warstwie podnabłonkowej (ang.:subendothelial layer). Warstwa ta składa się z włókien kolagenowo-elastynowych oraz pojedynczych fibroblastów, komórek mięśniowych gładkich oraz komórek tkanki tłuszczowej żółtej. Jeszcze głębiej znajduje się warstwa zwana warstwą podwsierdziową (ang.:subendocardial layer) zawierająca głównie włókna elastynowe, naczynia włosowate, zakończenia nerwowe oraz komórki bodźcoprzewodzące Purkinjego. Te ostatnie opisał po raz pierwszy Jan Ewangelista Purkinji w Krakowie w 1839.
Należy pamiętać, iż wsierdzie jest najgrubsze w przedsionkach natomiast najcieńsze w komorach. Wewnętrzna powierzchnia jam serca jest nieregularna i przypomina strukturę gąbczastą. Cecha ta dotyczy w największym stopniu jamy prawej komory serca.
Śródsierdzie (myocardium) stanowi odpowiednik warstwy środkowej naczynia i składa się przede wszystkim z tkanki mięśniowej mięśnia serca. Ponadto, śródsierdzie zawiera w swoim składzie endokrynne komórki mięśniowe, śródścienną sieć włókien Purkinjego, oraz komórki węzłowe serca. Uwypukleniami śródsierdzia do światła komór są tzw. mięśnie brodawkowate. Wraz ze strunami ścięgnistymi stanowią one składnik układu zastawkowego serca.
Kardiomiocyty (contractile cardiocytes). Komórki mięśniowe serca o średniej długości 80μm i średnicy 12 μm mają kształt cylindryczny z centralnie zlokalizowanym jądrem (patrz rozdział: Tkanka mięśniowa)
Mięśniowe komórki endokrynowe (ang.:myoendocrine cardiocytes). Cechuje ich obecność ziarnistości cytoplazmatycznych zawierających hormony natriuretyczne. Ziarnistości zawierają przedsionkowy i mózgowy czynnik natriuretyczny (ANP i BNP).
Komórki Purkinjego (ang.:Purkinje cells or fibers) (Ryc. 9). Są one zmodyfikowanymi komórkami mięśniowymi wyspecjalizowanymi w przewodzeniu potencjału czynnościowego. Wykazują one cechy różniące je od pozostałych komórek mięśniowych zawierając mało ułożonych obwodowo miofibryli, dużo ziaren glikogenu oraz mitochondriów a także wykazując brak wstawek. Cechy te powodują, iż komórki Purkinjego barwią się słabiej w większości barwień histochemicznych. Ponadto wykazują dodatnią reakcję na acetylcholinesterazę, hydrolityczny enzym rozkładający acetylocholinę. Komórki te tworzą w obrębie śródsierdzia śródścienną sieć tych komórek skupionych w pęczki zawierające zwykle kilka komórek Purkinjego.
Komórki węzłowe (ang.:nodal cardiocytes) (zatokowo-przedsionkowe oraz przedsionkowo-komorowe). Są to małe komórki tworzące luźną sieć w tkance łącznej zrębu. Są one ze sobą połączone za pośrednictwem desmosomów oraz połączeń szczelinowych. Podobnie jak komórki Purkinjego, nie posiadają one wstawek.
Nasierdzie (epicardium), stanowi odpowiednik naczyniowej przydanki tworzącej torebkę serca. Nasierdzie zbudowane jest jednej warstwy płaskich, surowiczych komórek nabłonkowych (mezotelium) spoczywającej na warstwie tkanki łącznej luźnej. Głębiej znajdują się: tkanka tłuszczowa otaczająca większe naczynia krwionośne (naczynia wieńcowe), naczynia limfatyczne, zakończenia nerwowe oraz zwoje nerwowe. Komórki nabłonkowe nasierdzia wytwarzają substancję białkowo-fosfolipidową zbliżoną do płucnego surfaktantu, zmniejszającą tarcie między dwoma blaszkami osierdzia.
UKŁAD BODŹCO-PRZEWODZĄCY SERCA
Serce może wykonywać rytmiczną czynność skurczową bez udziału zewnętrznego czynnika stymulującego. Za autonomiczną funkcję skurczową jest odpowiedzialna grupa wyspecjalizowanych komórek mięśniowych tworzących skupisko zwane węzłem zatokowo-przedsionkowych. Jest on zlokalizowany w miejscu połączenia żyły głównej górnej z prawym przedsionkiem około 1mm poniżej powierzchni nasierdziowej. Wrzecionowate komórki węzłowe mają przebieg nieregularny względem siebie. Towarzyszy im ponadto skupisko tkanki łącznej luźnej. U co najmniej połowy populacji ludzkiej w obrębie węzła zatokowo-przedsionkowego występuje tętnica węzła zatokowego (ang.: sinoatrial nodal artery), która jest gałązką prawej tętnicy wieńcowej. Skurcz przedsionków jest regulowany przez węzeł zatokowo-przedsionkowy, który inicjuje depolaryzację i skurcz kardiomiocytów przedsionkowych.
Drugim skupiskiem komórek bodźcotwórczych jest węzeł przedsionkowo-komorowy odbierający impulsy z węzła zatokowo-przedsionkowego. Leży on w warstwie podwsierdziowej przegrody międzyprzedsionkowej od strony prawego przedsionka w okolicy zatoki wieńcowej oraz powyżej pierścienia zastawki trójdzielnej. Komórki węzłowe ze słabo kwasochłonną cytoplazmą (ang.: pale cells) w odróżnieniu od komórek węzła zatokowego przyjmują lokalizację równoległą w stosunku do siebie. Od węzła przedsionkowo-komorowego odchodzi pęczek przedsionkowo-komorowy zwany pęczkiem Hisa (prawy i lewy), który przebiegając wzdłuż przegrody w kierunku koniuszka serca rozgałęzia się na drobne pęczki składające się z kilku komórek Purkinjego. Pęczki i włókna Purkinjego przewodzą impuls elektryczny od węzła przedsionkowego do poszczególnych kardiomiocytów powodujący skurcz serca.
ZASTAWKI SERCA
Zastawki serca są fałdami wsierdzia pokrytymi śródbłonkiem wsierdzia. Przyczepione są one do łącznotkankowego szkieletu serca zbudowanego z tkanki łącznej włóknistej zbitej nieregularnej. Zastawki serca w warunkach prawidłowych są nieunaczynione, a naczynia obserwuje się jedynie u podstawy zastawki. Tlen jak i składniki odżywcze dyfundują zatem do zastawek z krwi jam serca. Każda zastawka składa się z trzech warstw:
Warstwy włóknistej tworzącej część środkową. Stanowi ona przedłużenie tkanki łącznej zbitej nieregularnej pierścienia zastawki.
Warstwy gąbczastej utworzonej z tkanki łącznej luźnej i umiejscowionej na powierzchniowej części zastawek od strony przedsionków. Warstwa ta składa się z luźno rozmieszczonych włókien kolagenowych i elastynowych oraz dużej ilości proteoglikanów. Funkcją tej części zastawki jest amortyzacja wstrząsów powodowanych przepływającą krwią.
Warstwy komorowej zbudowanej z tkanki łącznej zbitej poprzeplatanej warstwami włókien elastynowych. W obrębie zastawek przedsionkowo-komorowych przedłużeniem tej warstwy są struny ścięgniste pokryte podobnie jak zastawka śródbłonkiem wsierdzia. Struny ścięgniste przyczepione są do mięśni brodawkowatych, stanowiących uwypuklenia śródsierdzia komór.
UNACZYNIENIE SERCA
Serce jest zaopatrywane w krew przez układ tętnic wieńcowych składający się pod względem histologicznym z tętnic mięśniowych średniego kalibru. W jego skład wchodzi prawa i lewa tętnica wieńcowa oraz ich odgałęzienia. Obie tętnice wieńcowy odchodzą bezpośrednio od aorty tuż powyżej pierścienia zastawki aortalnej. Tętnice wieńcowe wypełniają się krwią podczas rozkurczu wykazując w tej fazie największy przepływ krwi. Jest on natomiast minimalny w fazie skurczu serca. Przebiegając w nasierdziu oddają odgałęzienia do poszczególnych warstw serca. Najmniej tych odgałęzień dociera do wsierdzia, przez co jest ono najsłabiej perfundowane. Naczynia żylne przebiegają wzdłuż tętnic, uchodząc do zatoki wieńcowej biegnącej w bruździe wieńcowej na tylnej powierzchni serca. Zatoka wieńcowa uchodzi do prawego przedsionka.
UNERWIENIE SERCA
Nerwy unerwiające serce pochodzą z układu autonomicznego zarówno współczulnego jak i przywspółczulnego. Włókna układu autonomicznego tworzą dwa sploty: powierzchniowy i głęboki serca. Nie inicjują one czynności skurczowej serca natomiast wpływają na nią poprzez zwolnienie lub przyspieszenie akcji serca (efekt chronotropowy dodatni lub ujemy). W warunkach prawidłowych układ przywspółczulny (cholinergiczny) dominuje, oddziaływując na węzeł zatokowo-przedsionkowy i przedsionkowo-komorowy. Wywiera on efekt chrono- i inotropowy ujemny. Stymulacja sympatyczna głównie za pośrednictwem receptorów β1-adrenergicznych powoduje dodatni efekt chrono-, i inotropowy.
ASPEKTY KLINICZNE
Biopsja endomiokardialna i perikardialna Wsierdzie, warstwa podwsierdziowa oraz warstwa mięśniowa podwsierdziowa są dostępne procedurze biopsyjne. Uzyskane za pomocą endokawitarnych bioptomów wycinki (bioptaty) zarówno z przegrody od strony prawej komory jak i wolnej ściany lewej komory pozwalają na przyżyciową diagnostykę morfologiczną serca. Biopsja endomiokardialna, będąc procedurą bezpieczną jest wykorzystywana przede wszystkim w celu stwierdzenia obecności zapalenia mięśnia sercowego, określenia stopnia przebudowy mięśnia sercowego a także monitorowania potransplantacyjnego serca. W tym ostatnim przypadku biopsja endomiokardialna pozwala na wykazanie i leczenie ostrego odrzucania po transplantacji serca. Podobnie jak wsierdzie, nasierdzie jest także dostępne technice biopsyjnej. Dojście cienkim fibroskopem zaopatrzonym w możliwość pobrania tkanek umożliwia pozyskanie do badań zarówno płynu z worka osierdziowego, uzyskania wycinka blaszek osierdzia a także komórek warstwy mięśniowej nasierdziowej. Głównym wskazaniem do wykonania biopsji perikardialnej jest obecność płynu w worku osierdziowym szczególnie o charakterze nawrotowym a także procesów chorobowych obejmujących worek osierdziowy.
Sercowe peptydy natriuretyczne Peptydy natriuretyczne do których zaliczamy przedsionkowy peptyd natiuretyczny (atrial natriuretic peptide, ANP) oraz mózgowy czynnik natriuretyczny (brain natriuretic peptide, BNP). ANP jest syntetyzowany głównie w przedsionkach natomiast BNP przede wszystkim w komorach serca przez endokrynne komórki mięśniowe. Oba peptydy przejawiają działanie diuretyczne, natriuretyczne, rozszerzające naczynia krwionośne oraz antymitotyczne. Ich synteza i wydzielanie występuje w odpowiedzi na rozciąganie mięśnia sercowego i tym samym wzrost ciśnienia rozkurczowego komór w przebiegu niewydolności serca czy zawału mięśnia sercowego. Peptydy te rozszerzają naczynia włosowate poprzez przeciwdziałanie czynnikom zwężającym naczynia takim jak angiotensyna II czy wazopresyna. BNP jest ważnym wskaźnikiem laboratoryjnym wykorzystywanym w monitorowaniu leczenia i ocenie ryzyka zgonu w niewydolności serca.
Choroba niedokrwienna serca. Jest to stan, w którym dochodzi do zmniejszenia dopływu utlenionej krwi do komórek mięśnia sercowego. Najczęstszą przyczyną choroby niedokrwiennej jest miażdżyca naczyń wieńcowych. U jej podłoża leży wytworzenie się płytki miażdżycowej. W jej powstaniu decydujące znaczenie ma lokalne uszkodzenie komórek śródbłonka naczyń wieńcowych. W wyniku ich lokalnego pobudzenia dochodzi do wzrostu adhezji a następnie migracji monocytów do warstwy wewnętrznej naczynia. Ponadto komórki śródbłonka wydzielając czynniki wzrostu takie jak płytkowy czynnik wzrostu, powodują uruchomienie migracji komórek mięśniowych gładkich z warstwy środkowej naczynia wieńcowego do intimy. Tutaj komórki mięśniowe produkują duże ilości składników macierzy zewnątrzkomórkowej (kolagen, proteoglikany) powodujące pogrubienie warstwy wewnętrznej (intimy). Monocyty (makrofagi) fagocytują nadmiar utlenionego przez wolne rodniki cholesterolu LDL stając się komórkami piankowatymi. W obrębie wytworzonej płytki miażdżycowej gromadzą się limfocyty, złogi cholesterolu, złogi wapniowe. Niebezpieczeństwo zamknięcia się światła naczynia i wystąpienia ostrego zespołu wieńcowego wynika zwykle z pęknięcia blaszki i pojawienia się w tym miejscu zmian zakrzepu doprowadzającego do zamknięcia się światła tętnicy.
Przewlekła niewydolność serca. Niewydolność serca jest zespołem objawów klinicznych powstałych w wyniku nieprawidłowej czynności serca. Do najczęstszych przyczyn rozwoju niewydolności serca należy pozawałowe uszkodzenie serca, nadciśnienie tętnicze, wady zastawkowe oraz pierwotne schorzenia mięśnia serca (kardiomiopatie). W niewydolności serca dochodzi do postępującej, patologicznej przebudowy mięśnia sercowego. Jej elementami jest przerost komórek mięśniowych i komórek śródbłonka naczyniowego, pobudzenie fibroblastów z następowym włóknieniem śródmiąższowym. Doprowadza to do nasilenia niedokrwienia mięśnia sercowego i progresji schorzenia. |
Tabela 1.
Właściwości |
Funkcja/e |
Substancje wydzielane związane z funkcją |
Utrzymanie prawidłowego przepływu krwi |
Synteza substancji zwężających światło naczynia Synteza substancji rozszerzających naczynie |
Endotelina-1, enzym konwertujący angiotensynę (ACE).
Tlenek azotu (NO), prostacyklina. |
Utrzymanie selektywnej bariery: krew-tkanki |
Dyfuzja prosta Transport aktywny Pinocytoza Transport receptorowy |
O2, CO2 Glukoza, aminokwasy Woda, białka rozpuszczalne. Cholesterol, transferyna, czynniki wzrostu, przeciwciała |
Utrzymanie prawidłowej homeostazy |
Synteza czynników przeciwkrzepliwych
Synteza czynników stymulujących krzepnięcie |
Trombomodulina, prostacyklina, tkankowy aktywator plazminogenu, antytrombina III. Czynnik tkankowy, czynnik von Willebranda, inhibitor aktywatora plasminogenu. |
Regulacja wzrostu komórek |
Synteza czynników stymulujących wzrost
Synteza czynników hamujących wzrost komórek |
Płytkowy czynnik wzrostu, hemopoetyczny czynnik stymulujący. Heparyna, transformujący czynnik wzrostu (TGF-β) |
Regulacja odpowiedzi immunologicznej |
Regulacja migracji leukocytów
Regulacja funkcji immunologicznych |
Selektyny, integryny, molekuły CD
Interleukiny (IL-1, IL-6, IL-8), antygeny układu MHC |
Utrzymanie macierzy zewnątrzkomórkowej |
Synteza składników błony podstawnej Synteza składników glikokaliksu |
Kolagen IV typu, laminina
Proteoglikany |
Udział w metabolizmie lipoprotein |
Produkcja wolnych rodników |
LDL i VLDL cholesterol |
Rycina 1. Czynnik vWF (czerwony kolor) w naczyniach włosowatych skóry właściwej. Badanie immunohistologiczne z zastosowaniem przeciwciała monoklonalnego anty-vWF.
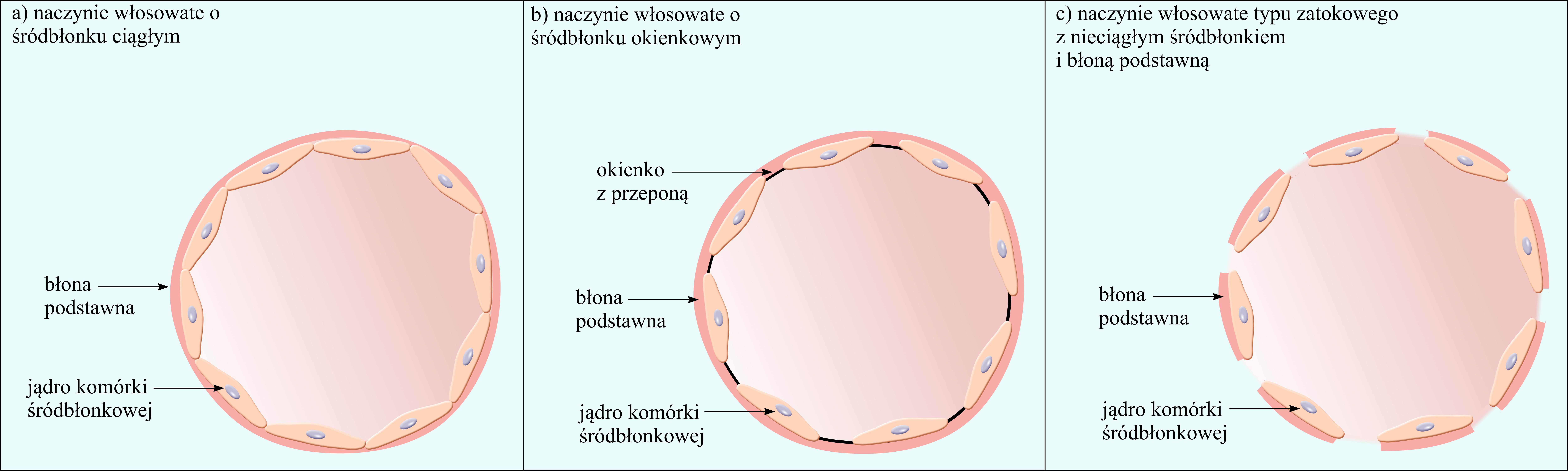
Rycina 2. Typy naczyń włosowatych. a) Naczynie włosowate o śródbłonku ciągłym. b) Naczynie włosowate o śródbłonku okienkowym. C) Naczynie włosowate zatokowe z nieciągłym śródbłonkiem i błoną podstawną.
A B
Rycina 3. Zwieracze przedwłośniczkowe w badaniu elektronomikroskopowym. A: zwieracz w fazie relaksacji. B: zwieracz w fazie skurczu.
A B C
Rycina 4. Schemat mikrokrążenia. A: Przepływ krwi z tętniczek końcowych oraz metarterioli do naczyń. Anastomoza tętniczo-żylna transportująca krew do układu żylnego z pominięciem układu włośniczkowego. B: Kłębek naczyniowy. C: Krążenie wrotne.
Rycina 5. E-selektywna (ELAM-1) w pobudzonym śródbłonku naczyń włosowatych mięśnia sercowego. Badanie immunohistologiczne z zastosowaniem przeciwciała monoklonalnego anty-ELAM-1
Rycina 6. Aktywacja śródbłonka naczyń w badaniu elektronomikroskopowym. A: naczynie niepobudzone. B: naczynie pobudzone z obecnością mikropęcherzyków będących fragmentami błony komórkowej śródbłonka (strzałki długie). Jądra o owalnym kształcie skierowane do światła naczynia (krótkie strzałki)
Rycina 7. Pogrubiała tętniczka w wycinku mięśnia sercowego chorego z nadciśnieniową niewydolnością serca. Badanie histochemiczne z zastosowanie metody trójbarwnej Massona (kolagen - kolor zielony).
Ryc. 8. Wsierdzie (linia) w badanie immunohistologicznym wycinków mięśnia sercowego na obecność antygenów układu HLA klasy I.. Widoczne jądro śródbłonka wsierdzia (strzałka).
Ryc. 9. Komórka Purkinjego (strzałka duża) w badaniu elektronomikroskopowym. Zwraca obecność zakończeń nerwowych układu adrenergicznego (małe strzałki) oraz naczyń włosowatych.
Konspekt: Układ krążenia
Układ krążenia jest szlakiem transportowym doprowadzającym tlen, wodę, składniki mineralne oraz substancję odżywcze do tkanek natomiast odbierającym od nich dwutlenek węgla i zbędne produktu przemiany materii. Ponadto, ważną funkcja układu krążenia stanowi regulacja temperatury ciała oraz transport hormonów i czynników układu immunologicznego. Układ krążenia wykonuje swoje funkcje za pośrednictwem krążenia małego (płucnego), krążenia dużego oraz krążenia wrotnego. To ostatnie jest w znacznej części niezależne od funkcji serca.
W skład układu krążenia wchodzą:
układ krwionośny
serce
układ naczyń limfatyczny
W skład układu krwionośnego wchodzą:
tętnice (sprężyste duże, mięśniowe duże i średnie)
tętnice mięśniowe małe oraz tętniczki
naczynia włosowate (4 - 10μm srednicy)
żyłki (postkapilarne i mięśniowe)
żyły (średnie i duże)
Układ krążenia ma budowę warstwą i składa się z:
warstwy wewnętrznej (tunica interna)
warstwy środkowej (tunica media)
warstwy zewnętrznej (tunica adventitia)
Grubość całej ściany naczynia jak i poszczególnych warstw zależy od typu (kalibru) naczynia.
Serce składa się z dwóch przedziałów noszących nazwę serca prawego obejmującego prawy przedsionek oraz prawa komora oraz serca lewego, obejmującego lewy przedsionek i lewą komorę. Oba przedziały w stanie prawidłowym nie mają ze sobą bezpośredniej komunikacji.
Tętniczki, sieć naczyń włosowatych, żyłki oraz włosowate naczynia limfatyczne tworzą układ mikrokrążenia tkankowego, natomiast pozostałe naczynia stanowią składnik makrokrążenia systemowego.
Wyszukiwarka
Podobne podstrony:
Układ Krążenia Tętnice
układ krążenia
UKŁAD KRĄŻENIA farmakologia
Ptaszynski slajdy Fizjologia uklad krazenia studenci
Anatomia czlowieka Uklad krazenia id 62632
Układ krążenia1, Szkoła, Biologia
układ krążenia
FIZJOLOGIA - układ krążenia, Wykłady, FIZJOLOGIA
Układ krążenia człowieka (1), anatomia i fizjologia- IB UŚ
Układ krążenia
Biofizyka cwiczenie 6 uklad krazenia
06 Układ krążenia
uklad krazenia, Dietetyka CM UMK, Fizjologia
Badania dodatkowe układu krążenia, STUDIA, III rok, INTERNA, Koło 1, Układ krążenia
Beta2-mimetyki, farmacja, układ krążenia
więcej podobnych podstron