
Choroby przewodu
pokarmowego, wątroby i
trzustki

Czynności układu
pokarmowego
• Trawienie i wchłanianie
, w wyniku czego
dostarczane są składniki pokarmowe dla
wytwarzania energii, rozwoju , aktywności itd.
• Obrona przed wnikaniem
przez barierę jelitową i
wątrobową antygenów pokarmowych i toksyn
• Wydalanie
niestrawionych resztek pokarmowych
• Czynność endokrynna
regulująca pracę układu
pokarmowego oraz pośrednio wpływająca na
metabolizm ogolnoustrojowy

Objawy zaburzeń funkcji
przewodu pokarmowego
• Wymioty
• Biegunka
• Zaparcia
• Bóle brzucha
• Żółtaczka
• Encefalopatia (śpiączka)
• Krew w stolcu i wymiotach
• Wodobrzusze
• Objawy ogólne: apatia, jadłowstręt, stany
podgorączkowe, chudnięcie

Ostra biegunka
Definicja:
Jest to stan utrzymujący się nie dłużej
niż 10 dni, w którym niemowlę karmione
sztucznie oddaje 3 lub więcej
stolców/24h lub jeden tzw. stolec
patologiczny, czyli zawierający śluz,
krew lub ropę
Niemowlę karmione piersią – stolce są
częstsze i luźniejsze

Przyczyny biegunek ostrych
• Zakażenia wirusowe (40-50% -rotawirusy)
• Zakażenia bakteryjne (Salmonella, Shigella,
Campylobacter jejuni, Escherichia coli,
Yersinia enterocolitica, Clostridium deficile,
Staphylococcus aureus)
• Zakażenia pasożytnicze (Gardia lamblia)
• Zatrucia pokarmowe, błędy dietetyczne
• Leki (antybiotyki, środki przeczyszczające)

Biegunki rotawirusowe
Patogeneza:
• Wirus uszkadza dojrzałe enterocyty
obniżone działanie disacharydaz (laktazy)
upośledzenie wchłaniania glukozy i Na
• Toksyna wirusowa wywołuje sekrecję
elektrolitów i wody do światła jelita
Objawy:
• Przebieg biegunki łagodny, stolce wodniste,
współwystępuje infekcja górnych dróg
oddechowych (20-40%) i wymioty (90%)

Zasady postępowania
• Wywiad –czas trwania, obecność
krwi, otoczenie
• Ocena stopnia odwodnienia !!!
• Decyzja co do leczenia w warunkach
domowych (odwodnienie lekkie i
umiarkowane) lub szpitalnych
(odwodnienie ciężkie)
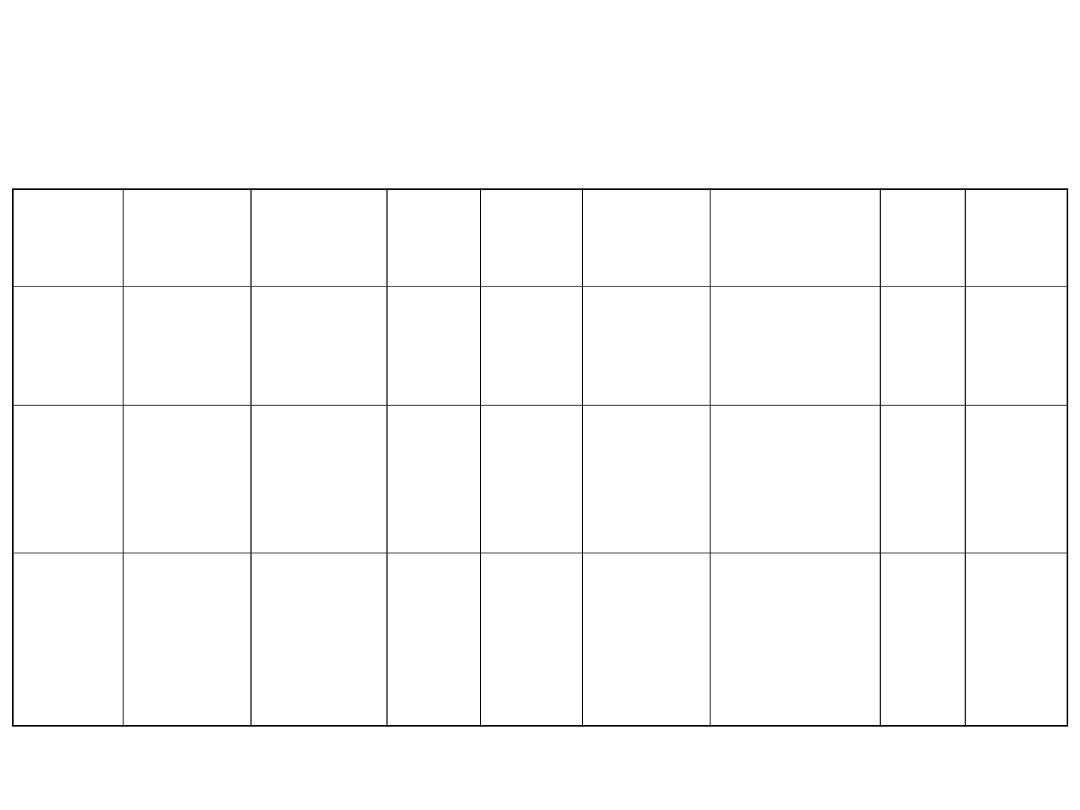
Ocena stopnia odwodnienia
Stopień
odwo-
dnienia
Stan
ogólny
Gałki
oczne
łzy
Jama
ustna i
język
Pragnieni
e
skóra
Ubytek
masy
ciala
(%)
Niedobó
r płynów
(ml/kg)
I
lekkie
Spokojne
,
przytom
ne
Prawidło-
wo
napięte
są
Wilgo-
tne
Pije
normalni
e
Fałd skórny
rozprostowuj
e się
normalnie
<5
<50
II
umiar
kowan
e
Pobudzo-
ne
Zapadnięt
e
brak
Suche
Pije
łapczywi
e,
spragnio-
ne
Fałd
rozprostowuj
e się powoli
5-10
50-
100
III
ciężki
e
Podsypia
-jące,
nie-
przytom
newiotki
e
Zapadnięt
epodsych
a-jące
Brak
Bardzo
suche
Pije
słabo lub
niezdoln
e do
picia
Fałd
rozprostowuj
e się bardzo
powoli
>10
>100

Postępowanie
• W odwodnieniu lekkim i umiarkowanym –
nawadnianie
płynami doustnymi, nie ma znaczenia,
czy odwodnienie jest hipo- izo- czy hiperosmotyczne
– nawodnienie doustne jest skuteczne niezależnie od
stężenia Na w surowicy
• U niemowląt karmionych piersią – kontynuowanie
karmienia naturalnego niezależnie od rodzaju
nawodnienia
• U karmionych sztucznie – odstawienie pokarmu na 4
h i nawadnianie doustne, realimentację należy
rozpocząć po 4 h, mieszanką, którą podawano przed
biegunką
• U niemowląt niedożywionych, u których biegunka nie
ustępuje w ciągu kilku dni – stosowanie mieszanek
hipoalergicznych lub bezlaktozowych (alergia na
białka mleka krowiego, nietolerancja laktozy)

Nawadnianie doustne
• Mechanizm sprzężonego aktywnego
transportu Na i glukozy w jelicie wraz z
biernym wchłanianiem wody
• Płyny nawadniające muszą ściśle
określone stężenie Na i glukozy:
Na – 60 mmol/l, glukoza -20-30 g/l
• Zbyt wysokie stężenie Na powoduje
hipernatremię, a glukozy biegunkę
osmotyczną, zbyt niskie – brak
dostatecznego wchłaniania Na i wody
Nawadnianie doustne
• Gastrolit, Floridal (z probiotykiem)
–
podstawowy doustny płyn nawadniający
stosowany w profilaktyce i leczeniu odwodnienia
• W pierwszych 4 h - 50-100 ml/kg m.c.
odwodnienie II stopnia (umiarkowane), 30-50
ml/kg m.c. odwodnienie I stopnia (lekkie)
• W następnych godzinach ok. 100 ml/kg m.c./24 h
• Leczenie podtrzymujące – po każdym oddanym
stolcu – 10-20 ml/kg m.c.
• Należy oceniać diurezę (ilość oddanego moczu) –
prawidłowe wydalanie moczu – 2 ml/kg m.c./
godz.
„

Nawadnianie doustne
„Domowy” płyn nawadniający – NaCl - 0,9 g,
sacharoza (cukier) – 4g do 200 ml wody,
płyn nie może być bardziej słony niż łzy
Dawniej stosowano marchwiankę
(niestandartyzowana, wahania
elektrolitów, duża zawartość azotynów i
azotanów)
Uzupełnienie nawadniania doustnego:
Ryż na wodzie

Wskazania do nawadniania dożylnego
• Biegunka o ciężkim przebiegu
• Ciężkie odwodnienie
• Uporczywe wymioty
• Niemożność lub odmowa picia
• Złe wchłanianie glukozy
• Niewłaściwe podawanie i/lub
przygotowanie płynów

Wskazania do chemioterapii i
antybiotykoterapii
Bardzo ograniczone, dotyczą
następujących stanów:
•
Biegunka w okresie noworodkowy
•
Zakażenie uogólnione lub
współistniejące zakażenie z innych
układów (płuca, układ
moczowy)
•
Stolec z krwią

Stosowane leczenie
• Biseptol 5-8 mg/kg m.c./dobę
Metronidazol 20-30 mg.kg m.c./dobę
Colistin 100 000- 150 000 j/kg/dobę
• Wykonanie posiewu stolca przed podaniem
leczenia, modyfikacja leczenia zgodnie z
antybiotykogramem
• Leczenie uzupełniające: probiotyki – Lakcid,
Dicoflor, Smecta (glinokrzemian)

Żywienie w czasie biegunki ostrej
• Wczesny bezpośrednio po 4-godzinnym
wyłącznym nawadnianiu doustnym
powrót do diety stosowanej przed
biegunką
• Lekkie odwodnienie: podajemy zupy,
kleiki z ryżu, napoje mleczne na bazie
niesłodzonego jogurtu
• Nie stosować potraw z glutenem
• Soki np. jabłkowe mogą nasilać biegunkę
Obecnie wiadomo, że wczesna
realimentacja i ograniczenie
stosowania antybiotyków
• przyśpieszają okres zdrowienia,
• prześpieszają regenerację nabłonka
jelitowego (enterocytów),
• obniżają liczbę biegunek przewlekłych

Biegunka przewlekła
Stan chorobowy trwający powyżej 14
dni, charakteryzujący się częstymi
stolcami (powyżej 5/dobę) lub
pojedynczymi z krwią i śluzem.

Przyczyny biegunek
przewlekłych
• Pierwotne:
– Wrodzone defekty genetyczne i enzymatyczne
(zanik mikrokosmków, wrodzony niebodór
laktazy),
alergie pokarmowe, nietolerancje
pokarmowe, celiakia
• Wtórne:
– Uszkodzenia śluzówki jelita powirusowe,
pobakteryjne, po antybiotykach obniżona
aktywność enzymów (gł. laktazy) i alergia na
pokarmy

Leczenie
• Wyrównanie zaburzeń wodno-
elektrolitowych
• Dieta eliminacyjna

Alergie pokarmowe
• Nieprawidłowa reakcja
immunologiczna organizmu na
składniki pożywienia (głównie białka)
• Rozwój choroby zależy od
– predyspozycji genetycznych (atopia)
– diety –karmienie niemowlęcia mlekiem
krowim od urodzenia
– uszkodzeniea bariery jelitowej – wirusy,
bakterie, antybiotyki

Na co jesteśmy uczuleni ?
• Najczęstszy alergen to białka mleka
krowiego (beta-laktoglobulina) do 8%
niemowląt
• Jaja
• Ryby
• Soja
• Orzechy arachidowe
• Owoce cytrusowe, truskawki, pomidory

Objawy alergii pokarmowej
1.
Skóra
atopowe zapalenie skóry, pokrzywka,
obrzęk
2.
Przewód pokarmowy
biegunki przewlekłe, eozynofilowe
zapalenie jelit
3.
Układ oddechowy
przewlekły nieżyt nosa, zapalenia
oskrzeli, astma

Rozpoznanie
• Wywiad rodzinny
• Badanie przedmiotowe (objawy
alergii)
• Testy skórne (u niemowląt mogą być
ujemne)
• Testy RIST i RAST –poziom swoistych
przeciwciał w klasie IgE
• Test prowokacji test potwierdzenia
Leczenie
Eliminacja z diety pokarmu lub
składnika, który odpowiada za alergię
U niemowląt – dieta bezmleczna
Zamiast mleka stosuje się preparaty
mlekozastępcze = hydrolizaty

Preparaty mlekozastępcze
• Hydrolizaty kazeiny
– Nutramigen
– Pregestimil
• Hydrolizaty białek serwatkowych
– Bebilon-Pepti
• Preparaty sojowe – powyżej 1 roku
– Prosobee
– Bebilon Soya
• Częściowe hydrolizaty (dieta hipoantygenowa,
hypoalergiczna)
– Nan
– Aptamil
– Enfamil

Zapobieganie alergii
• Higieniczna teoria powstania alergii
• Karmienie piersią
Rodziny atopowe (alergiczne)
• Wyłączne karmienie piersią przez 6 m-cy
• Dokarmianie dziecka preparatami
hypoalergicznymi
• Matka karmiąca eliminuje z diety alergeny
• Niemowlę nie je mleka krowiego do 12
m.ż., jaj, ryb, orzechów, czekolady do 24
m.ż.
• Stosowanie probiotyków

CELIAKIA=CHOROBA TRZEWNA
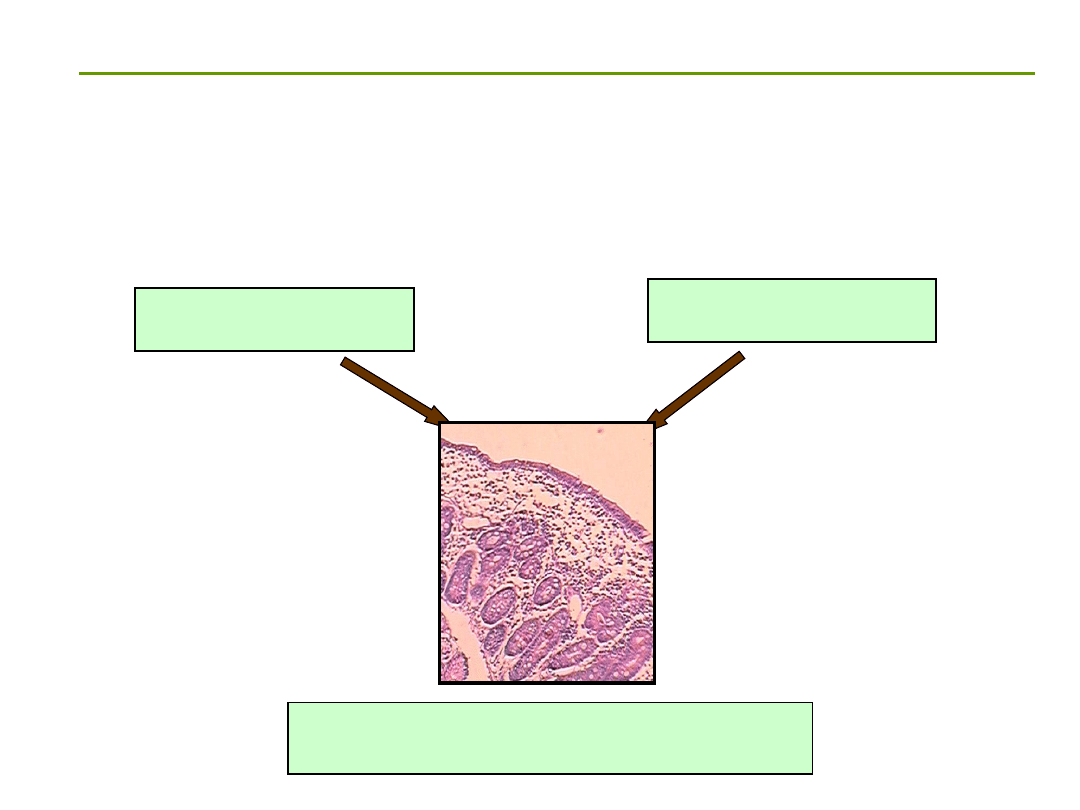
Definicja celiakii
Trwała nietolerancja glutenu
wywołująca enteropatię jelita cienkiego o podłożu immunologicznym
u osób z predyspozycją genetyczną
Gluten
Genetyka
Uszkodzenie, zanik
kosmków

Celiakia - skala problemu
częstość występowania 1:100 !!! (1:80 - 1:300 )
w Polsce do 380 tys. chorych na celiakię ? !
częściej postaci atypowe i skąpoobjawowe
wykrywalna w późniejszym wieku,
dorośli - ok. 60% nowych rozpoznań
Genetyka
HLA-DQ2 u ok. 90-95% chorych na celiakię
HLA-DQ8 u ok. 5-10% chorych na celiakię
HLA DQ2/DQ8 u 25-30% ogólnej populacji
Inne nie-HLA geny: związane z chromosomem 6 i 19
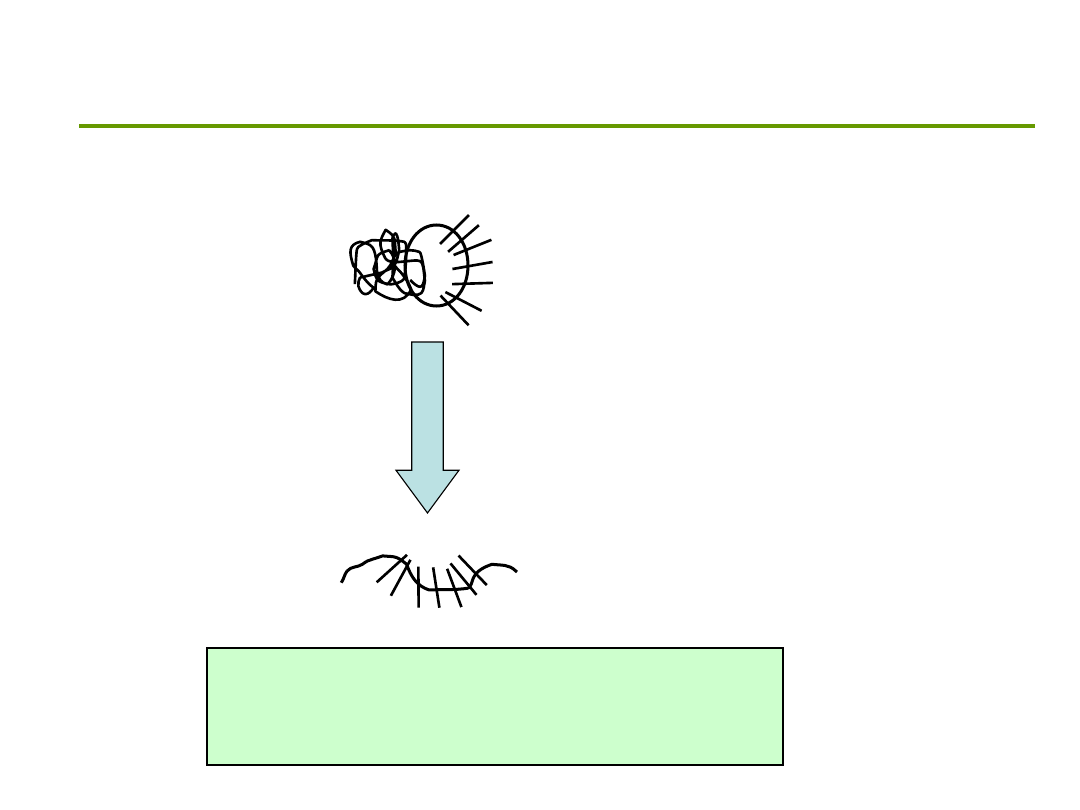
Toksyczne peptydy a peptydazy
Y
PL
Q
Q
P
P
P
P
P
Y
L
Q Q
Peptydazy
żołądkowe i
trzustkowe
Spożywany gluten
33-aminokwasowy polipeptyd (33-
mer) zawierający toksyczne
peptydy

Toksyczność białek zbóż
wysoka zawartość glutaminy (Q) > 30% i proliny (P) >15%
Rodzaj zboża Rodzaj prolaminy Skład
Toksyczność
żyto
-gliadyna
36% Q, 17-23% P
+++
pszenica
hordeina
36% Q, 17-23% P
++
jęczmień
sekalina 36% Q, 17-23% P
++
owies avenina wysoki% Q, niski P
?
kukurydza
zeina
niski % Q, wysoki A, L -
proso ?
niski % Q, wysoki A, L -
ryż
?
niski % Q, wysoki A, L -
7
1
POSTACI CELIAKII
objawowa
GASTRO
NIEMA
UTAJONA
POTENCJALNA
GINEKOLOGI
A
HEMATOLOGIA
NEUROLOGIA
PSYCHIATRIA
ENDOKRYNOLOGI
A
G
E
N
E
T
Y
K
A
Klasyczna postać celiakii

Typowy wiek 6-24 m. ż.
Dominują objawy ze strony przewodu pokarmowego-
biegunka przewlekła, tłuszczowate
Nieprawidłowy rozwój fizyczny (masa ciała i wzrost
poniżej 3 centyla
Opóżniony rozwój psychoruchowy (encefalopatia
glutenowa)
SPADEK CZĘSTOŚCI KLASYCZNEJ CELIAKII
Klasyczna postać celiakii – zespół złego
wchłaniania

Zmiana przebiegu celiakii
spadek częstości klasycznej postaci celiakii w woj.
kujawsko-pomorskim od 1990 r.
przewaga postaci skąpoobjawowych:
niebodór masy ciała,
niskorosłość,
bóle brzucha,
niedokrwistość niedobarwliwa
Szaflarska-Szczepanik, 2003, Pediatria Polska, LXXXVIII:45-
51

Zmiana przebiegu celiakii
Ludwigsson i wsp. JPGN, 2004, 38:181-186
zmiana przebiegu celiakii u dzieci < 2 r.ż.
dominujące objawy:
niedobór masy ciała,
niskorosłość,
bóle i wzdęcia brzucha,
niedokrwistość niedobarwliwa,
nadpobudliwość,
męczliwość

Przyczyny zmiany przebiegu celiakii
późniejsze wprowadzenie glutenu do diety - w Polsce
> 9 m. życia
propagowanie częstszego i dłuższego karmienia
piersią

zespół wrażliwego jelita grubego (IBS)
postać biegunkowa IBS - 3,4% celiakia
(Spiegel i wsp., Gastroenterology 2004,
126:1721-32)
nawracające bóle brzucha
organiczne bóle brzucha - 3,6% celiakia
(El-Matary i wsp., Scan J Gastroenterol 2004, 163:584-
588)
przewlekła biegunka – 6.5% celiakia
(Imanzadeh, JPGN 2005, 40:309-311)
Atypowe postaci celiakii - objawy jelitowe

• Zapalenie kącików ust
• Zapalenie języka
• Stłuszczenie wątroby
• Nudności, wymioty
• Wzdęcia
• Hypertransaminezemia
Atypowa celiakia – objawy ze strony
przewodu pokarmowego (Farrel, 2001)

opryszczkowate zapalenie skóry (dermatitis herpetiformis)
niskorosłość
osteopenia/osteoporoza
opóźnione dojrzewanie
niedokrwistość z niedoboru żelaza
zaburzenia neurologiczne: padaczka, ataksja, bóle głowy
zaburzenia psychiatryczne: depresja, ADHD,
zapalenia stawów
hipoplazja szkliwa
nawracające afty
Atypowe postaci celiakii - objawy
pozajelitowe
J Pediatr Gastroenerol Nutr, 2005,
40:1-19

cukrzyca typu I
5-8%
autoimmunologiczne zapalenie wątroby
5%
autoimmunologiczne zapalenie tarczycy
2-
3%
zapalenia stawów
1.5-7.5%
zespół Downa
5-12%
zespół Turnera
4-8%
zespół Williamsa
8%
niebobór IgA
2-8%
Współwystępowanie celiakii z innymi
chorobami
J Pediatr Gastroenerol Nutr, 2005, 40:1-19

objawy kliniczne (lub podejrzenie celiakii w grupach
ryzyka)
obecność markerów serologicznych
badanie histo-patologiczne (biopsja jelita cienkiego)
poprawa kliniczna po diecie bezglutenowej
Kryteria rozpoznania celiakii

przeciwciała przeciwgliadynowe (AGA)
przeciwciała przeciwendomyzjalne (EMA) lub przeciwretikulinowe
(ARA)
przeciwciała przeciwko transglutaminazie tkankowej (tTG)
I generacja - antygen tTG świnki morskiej
II generacja - antygen ludzka rekombinowana tTG
Markery serologiczne celiakii

Leczenie
Dieta bezglutenowa przez całe życie
- poprawa stanu klinicznego
- spadek miana przeciwciał w surowicy
- norma w badaniu histologicznym

Dieta bezglutenowa
Produkty dozwolone
Produkty
zabronione
Ryż
Pszenica
Kukurydza
Żyto
Gryka
Jęczmień
Proso
Owies – prawdopodobnie bezpieczny
Rola karmienia piersią w zapobieganiu
celiakii
karmienie piersią wpływało na zmniejszenie
występowania celiakii u dzieci < 2 r. życia,
podawanie niewielkich dawek glutenu w trakcie
karmienia piersią zwiększało efekt ochronny pokarmu
naturalnego
niewielkie dawki
glutenu
pokarm naturalny
rozwój tolerancji
na gluten
Ivarsson i wsp. Am J Clin Nutr 2002, 75:14-21
+

Choroba wrzodowa żołądka i
XII-cy
• Owrzodzenie polega na ubytku błony
śluzowej, błony podśluzowej i
warstwy mięśniowej
• Objawy: bóle z możliwością
krwawienia i przedziurawienia
(perforacji)
• U dzieci owrzodzenia występują
niemal wyłącznie w XII-cy

Rozpoznanie
• Badanie endoskopowe
Przyczyna
• Zakażenie bakterią Helicobacter
pylori
• Kwas solny

Leczenie
• Leczenie zakażenia Helicobacter
pylori (amoksycylina)
• Zmniejszenie wydzielania kwasu
solnego
(ranitydyna, omeprazol),
wspomagająco neutralizujące kwas
(sole glinu)

Ostre zapalenie trzustki
• Przyczyny u dzieci:
urazy
zapalenie wirusowe przyusznic
(świnka)
wady dróg żółciowych
u 40%-brak przyczyny
• Przewaga postaci lekkich
• Częstość występowania 1:10 000

Objawy OZT
• Choroba zaczyna się nagle – nagły,
silny ból w nadbrzuszu
• Towarzyszące uporczywe wymioty
• Wstrząs w odróżnieniu od dorosłych –
rzadko
• Najczęściej rozpoznawane przez
chirurga

Leczenie
• Głodówka, odsysanie żołądka
• Żywienie pozajelitowe =parenteralne
• Antybiotyk –u 9% zakażenie
okolotrzustkowe

MUKOWISCYDOZA = torbielowate
zwłóknienie trzustki, ang. cystic
fibrosis
• Schorzenie wielonarządowe, które
przebiega z zaburzeniem gruczołów
wydzielania zewnętrznego
• Schorzenie genetyczne – dziedziczenie
autosomalne recesywne
• Dziedziczenie zmutowanego genu, który
odpowiada za sekwencję białka CFTR (ang.
cystic fibrosis transmembrane regulator)
znajduje się na chromosomie 7
• Białko CFTR – odgrywa rolę w budowie
kanału chlorowego

Mukowiscydoza
• Częstość występowania 1:2300
• Patogeneza –zwększona lepkość
śluzu i zaburzenie transportu chloru
przez błony

Objawy kliniczne
• Choroba wielonarządowa
• Objawy kliniczne występują od okresu
noworodkowego do wieku dorosłego:
– zmiany zapalne płuc,
– torbiele w płucach,
– zmiany torbielowate trzustki,
– upośledzenie wydzielania enzymów trawiennych,
– upośledzenie wchłaniania,
– zespół zagęszczenia żółci,
– zwłóknienie wątroby
• Wyróżnia się postać
– Płucną – dominacja objawów ze strony układu
oddechowego
– Brzuszną – dominacja objawów brzusznych
– Mieszaną

Rozpoznanie
• Podstawa rozpoznania –test potowy –
oznaczający ilość chlorków w pocie
Chloru – mukowiscydoza
Badanie genetyczne – mutacja genu
CFTR

Leczenie
• Objawowe:
– Antybiotykoterapia
– Fizykoterapia
– Uzupełnianie enzymów trawiennych
– Podaż płynów
• Leki wpływające na transport sodu w
komórkach, zwiększające płynność
śluzu –amiloryd – prowadzone badania

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
Wyszukiwarka
Podobne podstrony:
NOWOTWORY ŚLINIANEK, NOWOTWORY ŚLINIANEK, PRZEWODU POKARMOWEGO, WĄTROBY, TRZUSTKI, NERKI
Choroby przewodu pokarmowego
Choroby przewodu pokarmowego 4
CHOROBY PRZEWODU POKARMOWEGO
Leki stosowane w chorobach przewodu pokarmowego, Farmakologia
Choroby przewodu pokarmowego, Kliniczny zarys chorób
Dieta w chorobach przewodu pokarmowego(1)
Wykład III przewód pokarmowy
Choroby przewodu pokarmowego Ć TŁwi Ć TŁ
Diagnostyka laboratoryjna chorób przewodu pokarmowego analityka
Choroby przewodu pokarmowego 2
Choroby przewodu pokarmowego
Choroby Przewodu Pokarmowego
Choroby przewodu pokarmowego 2012 eduwet
Symptomatologia w chorobach przewodu pokarmowego
więcej podobnych podstron