
Józef Kładny
Józef Kładny
Klinika Chirurgii Ogólnej i
Klinika Chirurgii Ogólnej i
Onkologicznej PAM
Onkologicznej PAM
w Szczecinie
w Szczecinie
Rak Trzustki- aktualne standardy leczenia
Rak Trzustki (RT)
Zachorowalność (1999)
3250
Polska
~80% umiera w
ciągu 12 m-cy od
rozpoznania
Zmiany resekcyjne
10-20%
33550
UE
29000
USA
5-letnie przeżycie
po resekcjach z
założenia
leczniczych 0-37%

Epidemiologia
Epidemiologia
3246 nowych zachorowa
3246 nowych zachorowa
ń
ń
w Polsce
w Polsce
1731 przypadków
1731 przypadków
u
u
m
m
ęż
ęż
czyzn
czyzn
- 9
- 9
miejsc
miejsc
e
e
w
w
kolejno
kolejno
ś
ś
ci zachorowalno
ci zachorowalno
ś
ś
ci
ci
1515 przypadków u kobiet
1515 przypadków u kobiet
–
–
1
1
0
0
miejsc
miejsc
e
e
współczynnik zachorowalno
współczynnik zachorowalno
ści 8,4 (dla
ści 8,4 (dla
mężczyzn 9,2, dla kobiet 7,6)
mężczyzn 9,2, dla kobiet 7,6)
3451 zgonów
3451 zgonów
1803 mężczyzn - czwarta przyczyna zgonów
1803 mężczyzn - czwarta przyczyna zgonów
1515 kobiet - ósma przyczyna zgonów
1515 kobiet - ósma przyczyna zgonów
Zatoński W. Nowotwory złośliwe w Polsce;1999

Zachorowalność na najczęstsze nowotwory
Zachorowalność na najczęstsze nowotwory
złośliwe w Polsce (1999r)
złośliwe w Polsce (1999r)
1,7
886
Wątroba
13
1,5
926
wątroba
1
3
2,1
1062
Pęch
żółciowy
12
1,8
977
Przełyk
1
2
2,8
1403
Trzustka
10
2,8
1565
Trzustka
1
0
3,0
1512
Odbytnica
9
3,4
1886
Odbytnica
9
4,0
2026
Żołądek
8
3,7
2064
Nerka
8
5,0
2561
Inne now
skóry
7
4,0
2239
Krtań
7
5,9
3030
Jajnik
6
4,3
2309
Inne now
skóry
6
6,0
3066
Okrężnica
5
5,5
3057
Okrężnica
5
6,1
3109
Trzon macicy
4
6,1
3404
Pęch.
moczowy
4
6,9
3499
Szyjka
macicy
3
6,5
3588
Żołądek
3
7,6
3880
Płuco
2
7,1
3937
Prostata
2
19,7
10031
Pierś
1
27,6
15350
Płuco
1
Odsete
k
L
bezwzg
Umiejscowie
nie
Lp
Odsetek
L
bezwzg
Umiejscowie
nie
L
p
Kobiety
Mężczyżni

Skuteczność leczenia zaawansowanych
Skuteczność leczenia zaawansowanych
nowotworów górnego odcinka przewodu
nowotworów górnego odcinka przewodu
pokarmowego w Polsce
pokarmowego w Polsce
Mnogi 0-
20%
Wtórny
Pierwotny
Pojedyncz
y 30-40%
Pojedyncz
e
przypadki
5-7%
25%
<5%
Przeżycie
5-letnie
10-20%
10-20%
10-20%
50-70%
20%
Resekcyjność
/operacyjnoś
ć
Rak wątroby
Rak
trzustki
Rak
żołądka
Rak
przełyku

zgony na nowotwory złośliwe
zgony na nowotwory złośliwe
trzustki
trzustki
0
400
800
1200
1600
2000
1963
1973
1983
1993
1996
mężczyźni kobiety

Rokowanie
Rokowanie
Średnie przeżycie chorych nie
Średnie przeżycie chorych nie
operowanych –głowa - < 3 miesięcy,
operowanych –głowa - < 3 miesięcy,
trzon i ogon do 6 m-cy
trzon i ogon do 6 m-cy
Średnie przeżycie chorych po
Średnie przeżycie chorych po
operacjach paliatywnych - 6 do 12 m-cy
operacjach paliatywnych - 6 do 12 m-cy
Przeżycie 5-letnie od 2-4% w latach
Przeżycie 5-letnie od 2-4% w latach
1962-70 do 5-36% w latach 1990-1998
1962-70 do 5-36% w latach 1990-1998
śmiertelność okołooperacyjna - < 5%
śmiertelność okołooperacyjna - < 5%
Rak Trzustki- fakty
Rak Trzustki- fakty
USA - rocznie
USA - rocznie
> 29.000 zachorowań
> 29.000 zachorowań
10-20% - guzy resekcyjne
10-20% - guzy resekcyjne
83% - umiera w ciagu 12-m-cy od rozpoznania
83% - umiera w ciagu 12-m-cy od rozpoznania
5-cio letnie przeżycia tylko po chirurgii- 0% chociaż są
5-cio letnie przeżycia tylko po chirurgii- 0% chociaż są
pojedyńcze doniesienia o - 5%
pojedyńcze doniesienia o - 5%
czyli realne szanse na przeżycie 5 lat ma 280 z 29.000
czyli realne szanse na przeżycie 5 lat ma 280 z 29.000
chorych
chorych
U 10% chorych z RT zmiana ograniczona jest do
U 10% chorych z RT zmiana ograniczona jest do
trzustki
trzustki
40% ma lokalny rozsiew
40% ma lokalny rozsiew
50% ma odległe przerzuty
50% ma odległe przerzuty
Cooperman AM.J.; Clin
Gastroenterol. 2000
Molinari M. ;Surg. Clin. N.Am 2001
W chwili
Dgn
10%
65
%
25
%
Umiejscowienie raków
trzustki

Rak Trzustki - objawy
Rak Trzustki - objawy
Wczesne
Wczesne
- żadnych!
- żadnych!
Najczęstsze
Najczęstsze
-
-
żółtaczka
żółtaczka
,
,
utrata
utrata
masy ciała, bóle w nadbrzuszu
masy ciała, bóle w nadbrzuszu
z
z
promieniowaniem do pleców
promieniowaniem do pleców
(ta triada objawów występuje u 70-95%
(ta triada objawów występuje u 70-95%
chorych z RT )
chorych z RT )

RT - diagnostyka
RT - diagnostyka
RT zwykle diagnozowany jest w st.
RT zwykle diagnozowany jest w st.
zaawansowanym - T2-3, N1, M0
zaawansowanym - T2-3, N1, M0
niezwykle rzadko - wczesnym T1,
niezwykle rzadko - wczesnym T1,
N0, M0
N0, M0
Żadnego skutecznego badania
Żadnego skutecznego badania
przesiewowego
przesiewowego
Żadnego pojedyńczego badania
Żadnego pojedyńczego badania
specyficznego dla RT
specyficznego dla RT

RT -Diagnostyka
RT -Diagnostyka
USG
USG
jamy brzusznej
jamy brzusznej
KT jamy brzusznej
KT jamy brzusznej
PET
PET
(Position Emission Tomography)
(Position Emission Tomography)
ultrasonografia endoskopowa (EUS)
ultrasonografia endoskopowa (EUS)
ultrasonografia laparoskopowa
ultrasonografia laparoskopowa
endoskopowa wsteczna
endoskopowa wsteczna
cholangiopankreatografia (ECPW)
cholangiopankreatografia (ECPW)
badania cytologiczne:
badania cytologiczne:
- soku trzustkowego - pobranego podczas ECPW
- soku trzustkowego - pobranego podczas ECPW
- BAC pod kontrol
- BAC pod kontrol
ą
ą
USG lub KT
USG lub KT
badanie radiologiczne klatki piersiowej
badanie radiologiczne klatki piersiowej
badanie radiologiczne
badanie radiologiczne
ż
ż
oł
oł
ą
ą
dka i dwunastnicy
dka i dwunastnicy
gastroduodenoskopia
gastroduodenoskopia
Ca 19,9 (75%);
Ca 19,9 (75%);
CEA (40%)
CEA (40%)

Suspected pancreatic
carcinoma
Sonongraphy
Contrast enhanced spiral CT
or
3-D CT
Unresectable based
on CT
Resectable based on CT
Dilated CBD
Non-dilated CBD
Asymptomat
ic
Severely
symptomatic
e.g.fever,pruritus
Consider
EUS if
questiona
ble
resectabil
ity
Surger
y
ERCP or PTC
+/- biliary stent
Unresectable
Asymptomat
ic
Consider
EUS
if
questionable
resectability
Surgery
Unresecta
ble
Fine needle biopsy
Cooperman
AM;J.Clin.Gastroent.2000
Consid
er

Rak Trzustki - wydolność badań diagnostycznych
Rak Trzustki - wydolność badań diagnostycznych
EUS (%)
US (%)
CT (%)
ERCP (%)
FNA (%)
Sensitivity
< 94
64-78
65-80
<90
<90
Specificity
< 97
< 91
< 94
<90
<90
+PV
84
70
74
-
-
-PV
98
94
91
-
-
EUS Endoscopic ultrasonography; US- ultrasonography; CT- computed tomography;ERCP-
endoscopic retrograde cholangiopancreatography; FNA- computed tomography-quaided fine-needle
aspiration; +PV – positive predictive value; -PV- negative predictive value
Henkie P.Tan J Am Coll Surg 1996

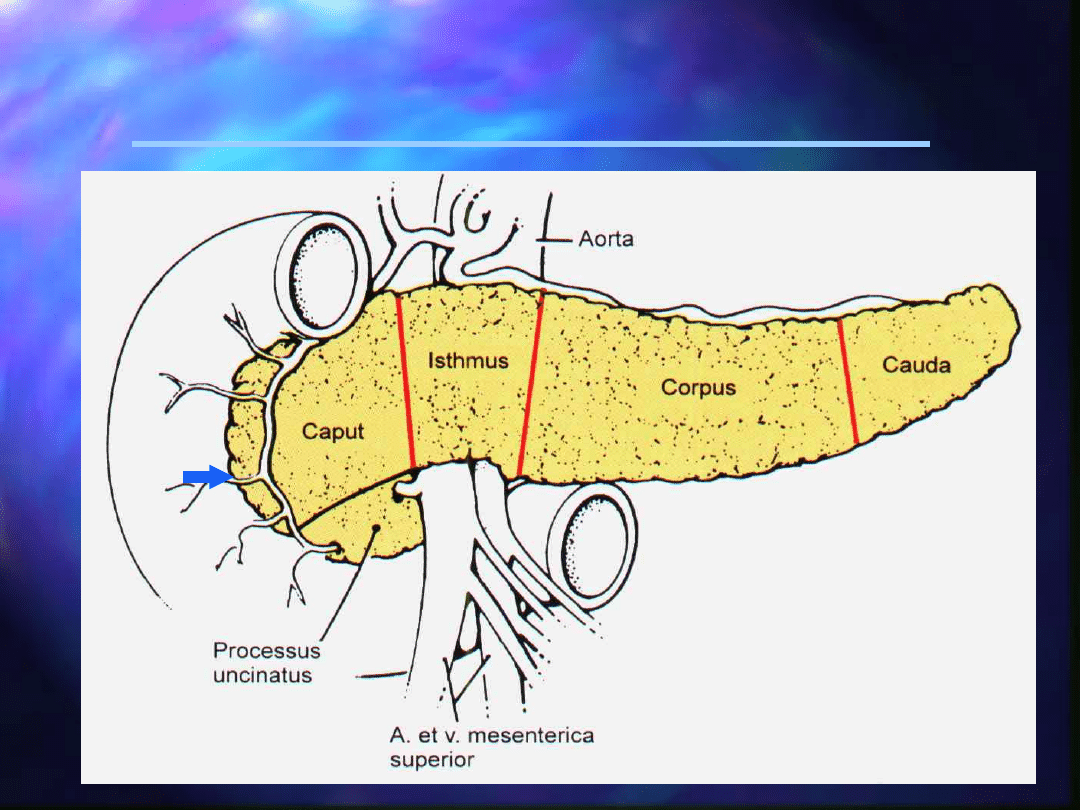
Trzustka- rodzaje
Trzustka- rodzaje
nowotworów złośliwych
nowotworów złośliwych
95% - adenocarcinoma
95% - adenocarcinoma
5% - nowotwory neuroendokrynne:
5% - nowotwory neuroendokrynne:
insulinoma, glukagonoma,VIP-oma,
insulinoma, glukagonoma,VIP-oma,
gastrinoma i przypadki
gastrinoma i przypadki
kazuistyczne np.. mięsaki
kazuistyczne np.. mięsaki

Klasyfikacja kliniczna TNM
Klasyfikacja kliniczna TNM
T3
- guz nacieka żołądek,
śledzionę, jelito grube lub
sąsiadujące pnie naczyniowe
M1
- stwierdza
się przerzuty w
narządach
odległych
N1
- przerzuty
nowotworowe w
okolicznych
węzłach chłonnych
T2
- guz nacieka dwunastnicę,
przewód żółciowy wspólny
albo tkankę okołotrzustkową
M0
– brak
przerzutów
odległych
No
- brak
przerzutów w
okolicznych
węzłach chłonnych
T1
– guz ograniczony do
trzustki
T1a<2cm
T1b>2cm
M
N
T
pTNM na podstawie badania histopatologicznego

RT -Stopnie zaawansowania
RT -Stopnie zaawansowania
klinicznego
klinicznego
M1
N0-1
T1-3
Stopień IV
M0
N1
T1-3
Stopień III
M0
N0
T3
Stopień II
M0
M0
N0
N0
T1
T2
Stopień I

Węzły chłonne
okołotrzustkowe
górne
- powyżej głowy i trzonu trzustki
dolne
- poniżej głowy i trzonu trzustki
przednie
- trzustkowo-dwunastnicze
przednie, odżwiernikowe (tylko guzy głowy
trzustki) i krezkowe bliższe
tylne
- trzustkowe-dwunastnicze tylne,
przewodu żółciowego wspólnego i krezkowe
bliższe
śledzionowe
- wnęki śledziony i ogona
trzustki
pnia trzewnego
- dla guzów głowy trzustki
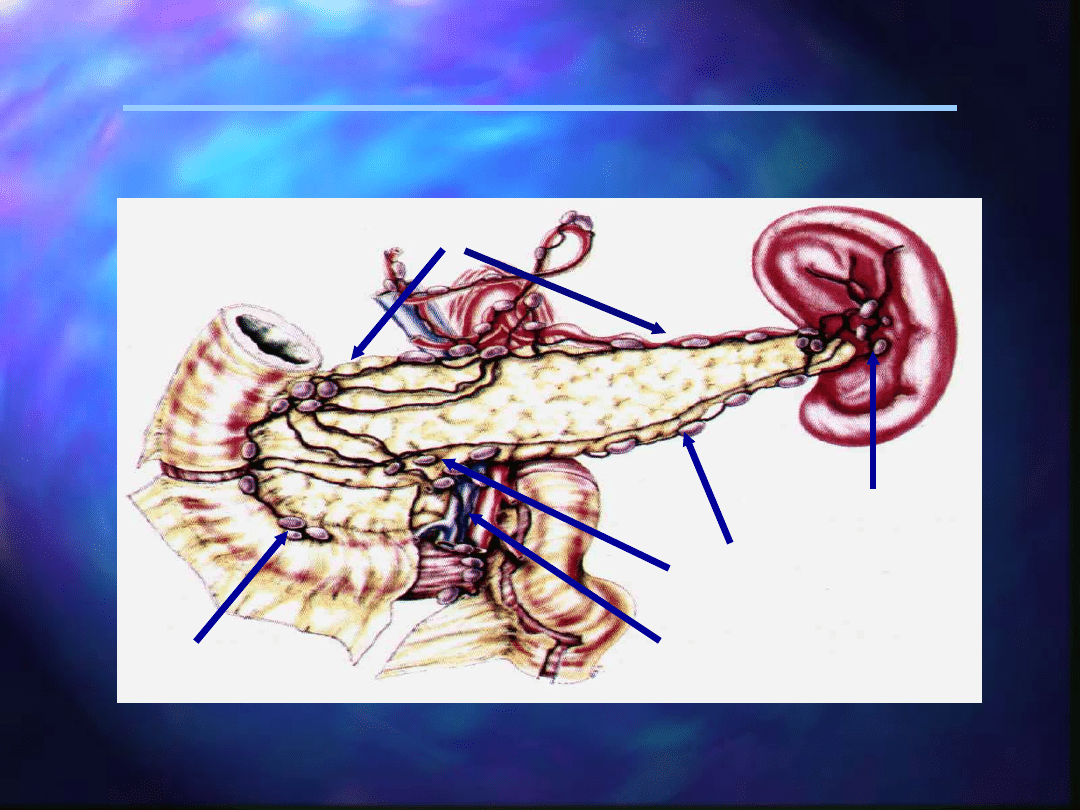
Węzły chłonne okołotrzustkowe
górne
dolne
przednie
śledzionow
e
pnia
trzewnego

Rak Trzustki - możliwości leczenia
Rak Trzustki - możliwości leczenia
CHIRURGIA
CHIRURGIA
RADIOTERAPIA
RADIOTERAPIA
CHEMIOTERAPIA
CHEMIOTERAPIA
Leczenie skojarzone
Stopień I
T1-2,N0,M0
CHIRURGIA
OBSERWACJ
A
Stopień II
T3,N0,M0
CHIRURGIA
Radioterapia
śródoperacyjna(IORT
)
Brachyterapia HDR +
Teleradioterapia +
Chemioterapia-
Gemcytabina)
OBSERWACJ
A
Aktualne standardy
leczenia raka trzustki

Stopień III
T1-3,N1,M0
CHIRURGIA
Radioterapia
śródoperacyjna(IORT
)
Brachyterapia HDR
Teleradioterapia
Chemioterapia
-Gemcytabina)
OBSERWACJ
A
Stopień IV
T1-3, N0-1, M1
Protezowanie dróg
żółciowych
Chirurgia paliatywna
Leczenie
przeciwbólowe
Chemioterapia
OPIEKA
TERMINALNA

Historia chirurgii trzustki
Historia chirurgii trzustki
1882 - Gussenbauer wykonał marsupializację torbieli trzustki
1882 - Gussenbauer wykonał marsupializację torbieli trzustki
1898 - Codvilla; Halstedt wykonali pierwsze resekcje
1898 - Codvilla; Halstedt wykonali pierwsze resekcje
miejscowe guzów bańki trzustkowo-XIIczej
miejscowe guzów bańki trzustkowo-XIIczej
1909 - Kausch wykonał pierwszą zakończoną sukcesem
1909 - Kausch wykonał pierwszą zakończoną sukcesem
resekcję głowy trzustki i 12-cy(pancreaticoduodenectomy)
resekcję głowy trzustki i 12-cy(pancreaticoduodenectomy)
1935 - Whipple opisał technikę resekcji głowy trzustki, 12-cy i
1935 - Whipple opisał technikę resekcji głowy trzustki, 12-cy i
dalszej części żołądka „en bloc”
dalszej części żołądka „en bloc”
1978 - Traverso zmodyfikował operację Whipple’a zachowując
1978 - Traverso zmodyfikował operację Whipple’a zachowując
żołądek i odźwiernik
żołądek i odźwiernik
1984 - Fortner zaproponował rozszerzoną resekcję w
1984 - Fortner zaproponował rozszerzoną resekcję w
przypadku nacieczenia tętnicy krezkowej i żyły wrotnej
przypadku nacieczenia tętnicy krezkowej i żyły wrotnej

Metody resekcji trzustki
Metody resekcji trzustki
Pankreatoduodenektomia sposobem
Pankreatoduodenektomia sposobem
Whippl’a
Whippl’a
Pylorus preserving p-d
Pylorus preserving p-d
Całkowita pankreatoduodenektomia
Całkowita pankreatoduodenektomia
Pankreatektomia regionalna (Fortner)
Pankreatektomia regionalna (Fortner)
Resekcja lewostronna trzustki(
Resekcja lewostronna trzustki(
sporadycznie
sporadycznie
)
)
„
„
Resekcja zachowawcza” bańki XII-cy
Resekcja zachowawcza” bańki XII-cy
(papiloduodenektomia przezdwunastnicza)
(papiloduodenektomia przezdwunastnicza)

Leczenie radykalne
Leczenie radykalne
leczenie chirurgiczne
leczenie chirurgiczne
możliwe u
możliwe u
10 – 15
10 – 15
% zgłaszaj
% zgłaszaj
ą
ą
cych si
cych si
ę
ę
do leczeni
do leczeni
a,
a,
stopie
stopie
ń
ń
I, II, III
I, II, III
metod
metod
ą
ą
alternatywn
alternatywn
ą
ą
szczególnie w
szczególnie w
przypadkach nieresekcyjnych (T3),
przypadkach nieresekcyjnych (T3),
lokalnie zaawansowanych mo
lokalnie zaawansowanych mo
ż
ż
e by
e by
ć
ć
brachyterapia wysok
brachyterapia wysok
ą
ą
moc
moc
ą
ą
dawki (HDR)
dawki (HDR)
z chemioterapi
z chemioterapi
ą
ą
i napromienianiem z pól
i napromienianiem z pól
zewn
zewn
ę
ę
trznych (teleradioterapia).
trznych (teleradioterapia).

Lord Smith
Lord Smith
„
„
Although the average long-term
Although the average long-term
results of
results of
pancreaticoduodenectomy (PDR)
pancreaticoduodenectomy (PDR)
for cancer are poor, no man is an
for cancer are poor, no man is an
average and resection does
average and resection does
provide the only chance for cure”
provide the only chance for cure”
Lord Smith, Royal College
of Surgeons
adress,London,
1978
Cooperman AM. J.Clin.Gastroent.
2000
Wciąż aktualne

RT - elementy operacji
RT - elementy operacji
1. Cięcie-pośrodkowe lub poprzeczne
1. Cięcie-pośrodkowe lub poprzeczne
2. Po otwarciu eksploracja: wątroby, żołądka, wiezadła wątrob-XII-czego, duzych naczyń
2. Po otwarciu eksploracja: wątroby, żołądka, wiezadła wątrob-XII-czego, duzych naczyń
brzusznych i pnia trzewnego(węzły chłonne). Ewentualnie badanie śródoperacyjne dla
brzusznych i pnia trzewnego(węzły chłonne). Ewentualnie badanie śródoperacyjne dla
wykluczenia rozsiewu węzłowego
wykluczenia rozsiewu węzłowego
3. Otwarcie torby sieciowej poprzez odcięcie sieci większej
3. Otwarcie torby sieciowej poprzez odcięcie sieci większej
4. Palpacja trzustki, ewent. Usg śródoperacyjne
4. Palpacja trzustki, ewent. Usg śródoperacyjne
5. Mobilizacja XII-cy (manewr Kochera)
5. Mobilizacja XII-cy (manewr Kochera)
6. Identyfikacja żyły krezkowej górnej
6. Identyfikacja żyły krezkowej górnej
7. Założenie taśmy, cewnika w m-cu cieśni
7. Założenie taśmy, cewnika w m-cu cieśni
8. Przecięcie żołądka(z- lub bez- zachowania odźwiernika)
8. Przecięcie żołądka(z- lub bez- zachowania odźwiernika)
9. Przeciecie trzustki w jej cieśni(przed żyłą krezkową górną
9. Przeciecie trzustki w jej cieśni(przed żyłą krezkową górną
10. Uwolnienie więzadła Treiza i przecięcie XII-cy
10. Uwolnienie więzadła Treiza i przecięcie XII-cy
11. Rozpreparowanie elementów więzadła wątrob-XII-czego
11. Rozpreparowanie elementów więzadła wątrob-XII-czego
12. Przeciecie PŻW
12. Przeciecie PŻW
13. Przecięcie wyrostka haczykowatego trzustki(uwaga na n. krezkowe górne)
13. Przecięcie wyrostka haczykowatego trzustki(uwaga na n. krezkowe górne)
14. Odtworzenie p. pokarmowego
14. Odtworzenie p. pokarmowego
–
a. Jelito+kikut trzustki koniec do końca. Kikut trzustki+żołądek
a. Jelito+kikut trzustki koniec do końca. Kikut trzustki+żołądek
–
b. PŻW+jelito (
b. PŻW+jelito (
Ok.. 10 cm powyżej zespol. Trzustk-jelitowego, jeśli jest stan zapalny to 60 cm)
Ok.. 10 cm powyżej zespol. Trzustk-jelitowego, jeśli jest stan zapalny to 60 cm)
–
(zasada:jelito+trzustka poniżej zespolenia żółciowo-jelitowego, a powyżej zesp. Żołądkowo
(zasada:jelito+trzustka poniżej zespolenia żółciowo-jelitowego, a powyżej zesp. Żołądkowo
jelitowego)
jelitowego)
–
c. Żołądek+ jelito przedokrężniczo ok.. 60 cm od zesp. Żółciowo-jelitowego
c. Żołądek+ jelito przedokrężniczo ok.. 60 cm od zesp. Żółciowo-jelitowego
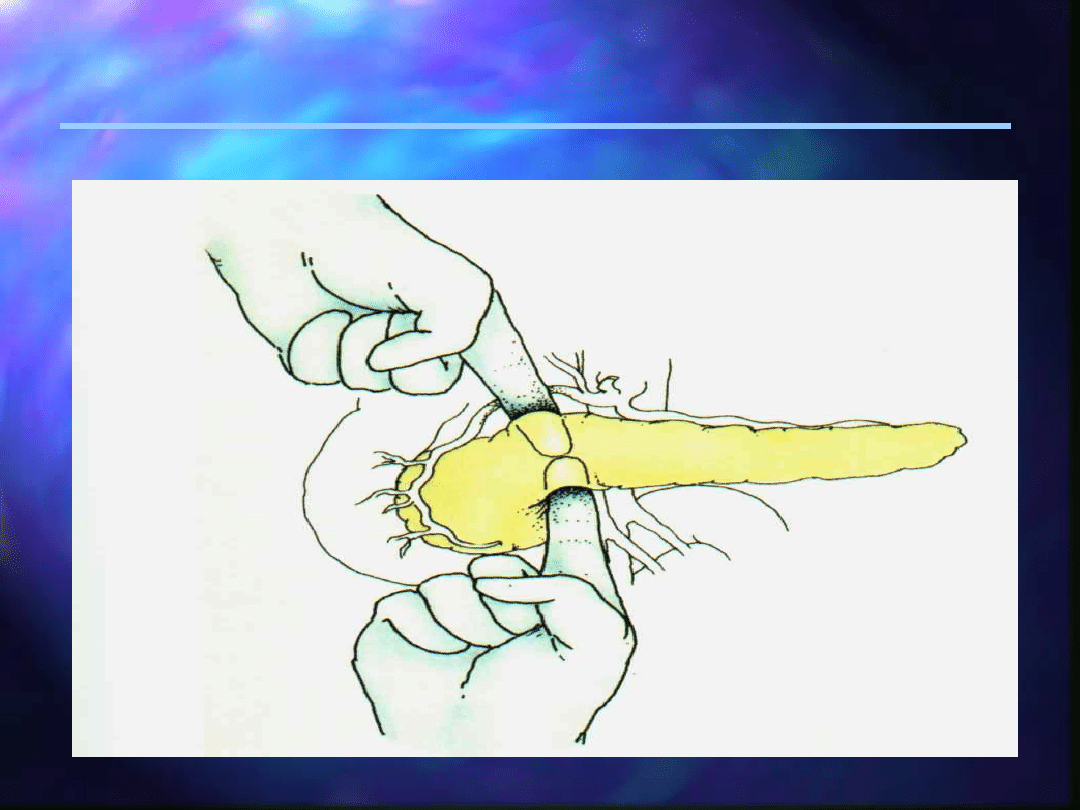
Schemat tunelizacji cieśni
trzustki
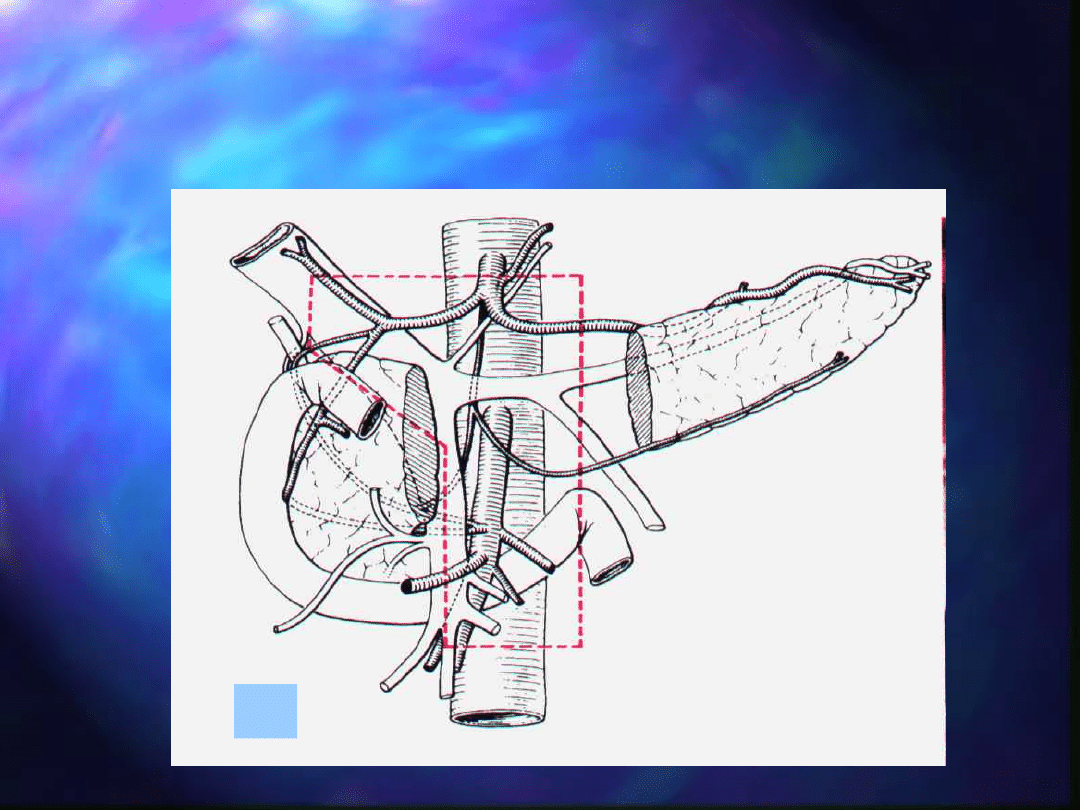
a
Zakres wycięcia tkanki łącznej
zaotrzewnowej i węzłów
chłonnych w RT
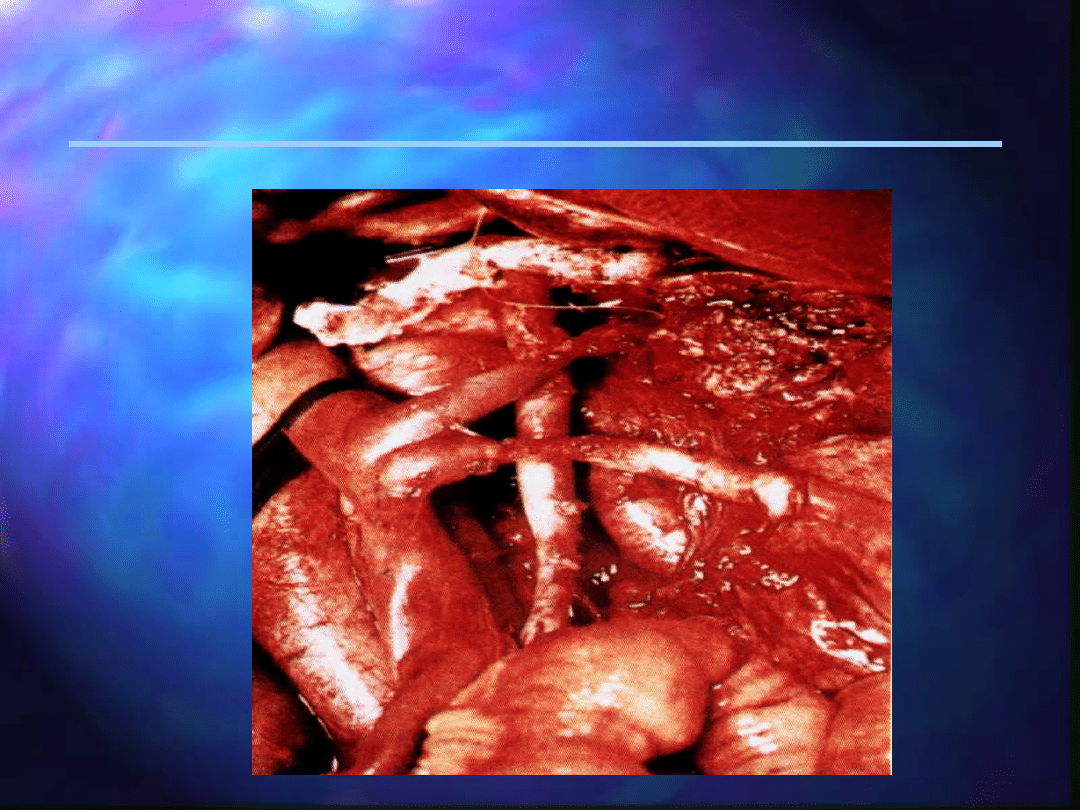
Stan po wycięciu węzłów
chłonnych

Rodzaje zespoleń po
Rodzaje zespoleń po
duodenopankreatektomii
duodenopankreatektomii
1. Whipple 1946; 2. Hunt 1941; 3. Child 1943; 4. Panet
1946;Bergert 1946; 5. Whipple 1943; 6. Denis i Varco 1946;
7. Whipple 1946
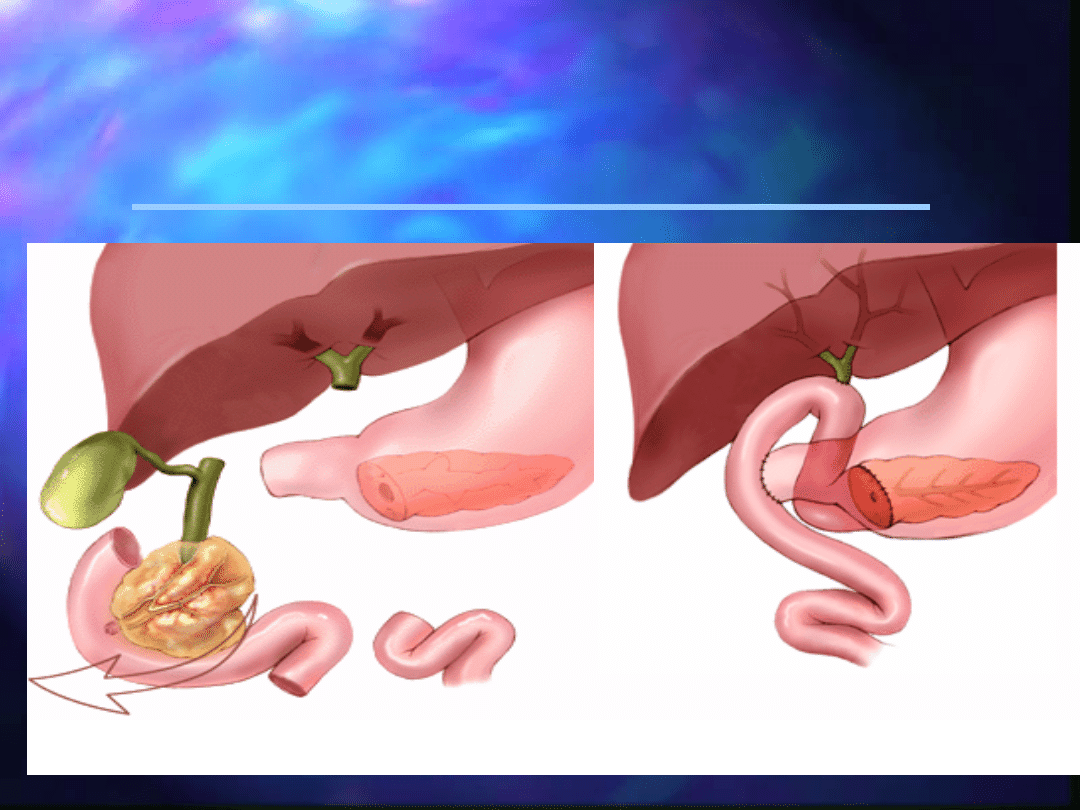
we
Pancreatoduodenetecto
mia sposobem
Whipple’a

650 consecutive pancreaticoduodenectomies:
650 consecutive pancreaticoduodenectomies:
demographics and intraoperative findings
demographics and intraoperative findings
(in the
(in the
1990s)
1990s)
(
(
1990-1996)
1990-1996)
(John Hopkins Medical Institutions, Baltimore,
(John Hopkins Medical Institutions, Baltimore,
Maryland)
Maryland)
Number
%
Demografics
Age (yr)
-
Mean
63,0 ±12,8
Median
65
Range
18-89
Gender
Male
350
54
Female
300
46
Race
White
589
91
Black
42
6
Other
19
3
Intraoperative
factors
Blood loss (ml)
Mean
982±1590
Median
625
Transfusion (red
units cells)
Mean
1,0±2,7
Median
Yeo CH.J. Ann.Surg 1997
I

650 consecutive pancreaticoduodenectomies:
650 consecutive pancreaticoduodenectomies:
demographics and intraoperative findings
demographics and intraoperative findings
(in the
(in the
1990s)
1990s)
(
(
1990-1996)
1990-1996)
(John Hopkins Medical Institutions, Baltimore,
(John Hopkins Medical Institutions, Baltimore,
Maryland)
Maryland)
Number
%
Operative time (hr:min)
Mean
7:07±1:41
Median
7:00
Type of resection
Pylorus preserving
532
82
Classic
118
18
Anastomosis
Pancreaticojejunostomy
434
67
Pancreaticogastrostomy
181
28
None
30
5
Extent of
pancreatectomy
Partial
620
95
Total
30
5
Yeo CH.J. Ann.Surg 1997
II

Rate of resection of periampullary tumors
Rate of resection of periampullary tumors
Site
Total Pts
Razem(1818)
Resected (%)
P vs Ampulla
Ampulla
123
101(82,1)
-
Duodenum
85
39(45,9)
<0,01
Bile duct
130
53(40.8)
<0,01
Pancreas
1480
318(21,5)
<0,01
JR.Howe;Ann.Surg.1998;228;1;87-94
Memorial Sloan-Kettering Cancer
Center -NY)

Rak Trzustki- Postępowanie
Rak Trzustki- Postępowanie
pooperacyjne
pooperacyjne
1. Żywienie pozajelitowe
1. Żywienie pozajelitowe
(All in
(All in
one) 1600-2000 kcal/dobę
one) 1600-2000 kcal/dobę
2. Czas - w zależnosci od sytuacji
2. Czas - w zależnosci od sytuacji
klinicznej (7-10 dni)
klinicznej (7-10 dni)
3. Antybiotykoterapia- zwykle 6-8
3. Antybiotykoterapia- zwykle 6-8
dni
dni
RT-przeżycia 5-letnie (Mayo Clinic)
RT-przeżycia 5-letnie (Mayo Clinic)
174 z RT(wszyscy chorzy) 6,8%
174 z RT(wszyscy chorzy) 6,8%
po odjęciu tych z resekcją nieradykalną 12%
po odjęciu tych z resekcją nieradykalną 12%
grupa bez przerzutów w węzłach 14%
grupa bez przerzutów w węzłach 14%
Nitecki SS. Ann Surg 1995
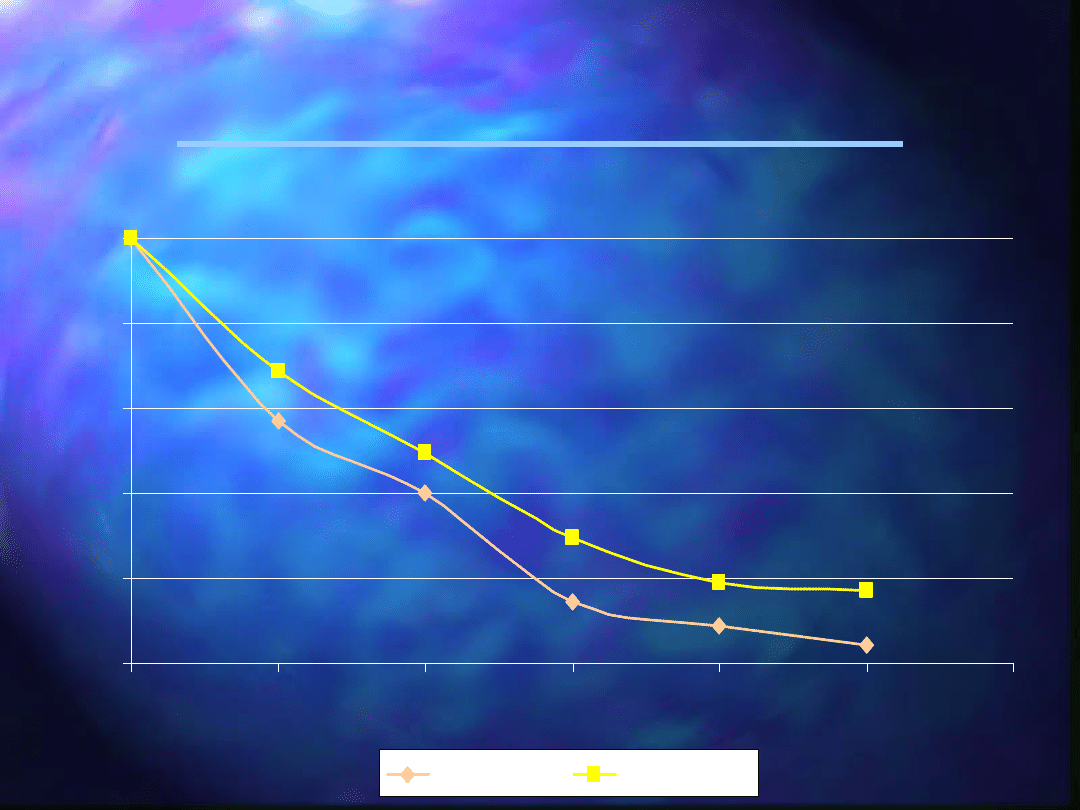
Przeżycie po zabiegach
Przeżycie po zabiegach
resekcjnych raka trzustki
resekcjnych raka trzustki
100
40
14,2
8,5
4,2
100
68,5
49,5
29,5
19
17,1
57,1
0
20
40
60
80
100
0
1
2
3
4
5
6
1981-1990
1991-1998
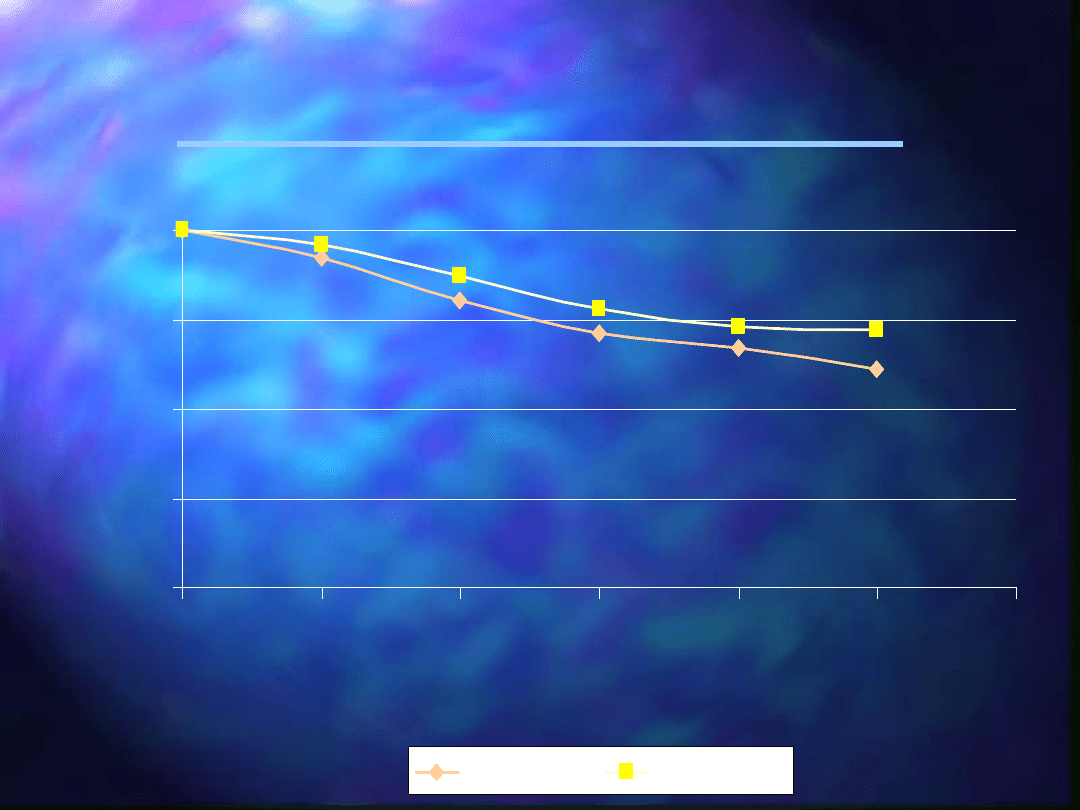
Przeżycie po resekcjach raka
Przeżycie po resekcjach raka
okołobańkowego
okołobańkowego
100
100
61,2
67,1
71,2
80,1
92,3
71,8
73,1
78,2
87,1
96,1
0
25
50
75
100
0
1
2
3
4
5
6
miesiące
%
1981-1990
1991-1998

Leczenie uzupełniające
Leczenie uzupełniające
Chemioterapia
Chemioterapia
: 5-fluorouracyl + kw
: 5-fluorouracyl + kw
folinowy, Gemcytabina
folinowy, Gemcytabina
Radiochemioterapia
Radiochemioterapia
Śródoperacyjna radioterapia
Śródoperacyjna radioterapia
(IORT)
(IORT)
Immunoterapia
Immunoterapia
: zastosowanie p/ciał
: zastosowanie p/ciał
monoklonalnych wywołuje reakcję
monoklonalnych wywołuje reakcję
cytotoksyczną zmniejszającą rozmiary
cytotoksyczną zmniejszającą rozmiary
nowotworu
nowotworu

Leczenie paliatywne
Leczenie paliatywne
W IV stopniu zaawansowania klinicznego
W IV stopniu zaawansowania klinicznego
Endoskopowe protezowanie dróg
Endoskopowe protezowanie dróg
żół
żół
ciowych lub
ciowych lub
drena
drena
ż
ż
zewn
zewn
ę
ę
trzny (przezskórny i przezw
trzny (przezskórny i przezw
ą
ą
trobowy)
trobowy)
Paliatywna chirurgia (operacje odbarczające drogi
Paliatywna chirurgia (operacje odbarczające drogi
żół
żół
ciowe i przewód pokarmowy -
ciowe i przewód pokarmowy -
gastrojejunostomia et
gastrojejunostomia et
choledochojejunostomia/ Roux-en-Y
choledochojejunostomia/ Roux-en-Y
choledochojejunostomia)
choledochojejunostomia)
Leczenie przeciwbólowe (zakres: leki doustne –
Leczenie przeciwbólowe (zakres: leki doustne –
neuroliza splotu trzewnego)
neuroliza splotu trzewnego)
Chemioterapia
Chemioterapia
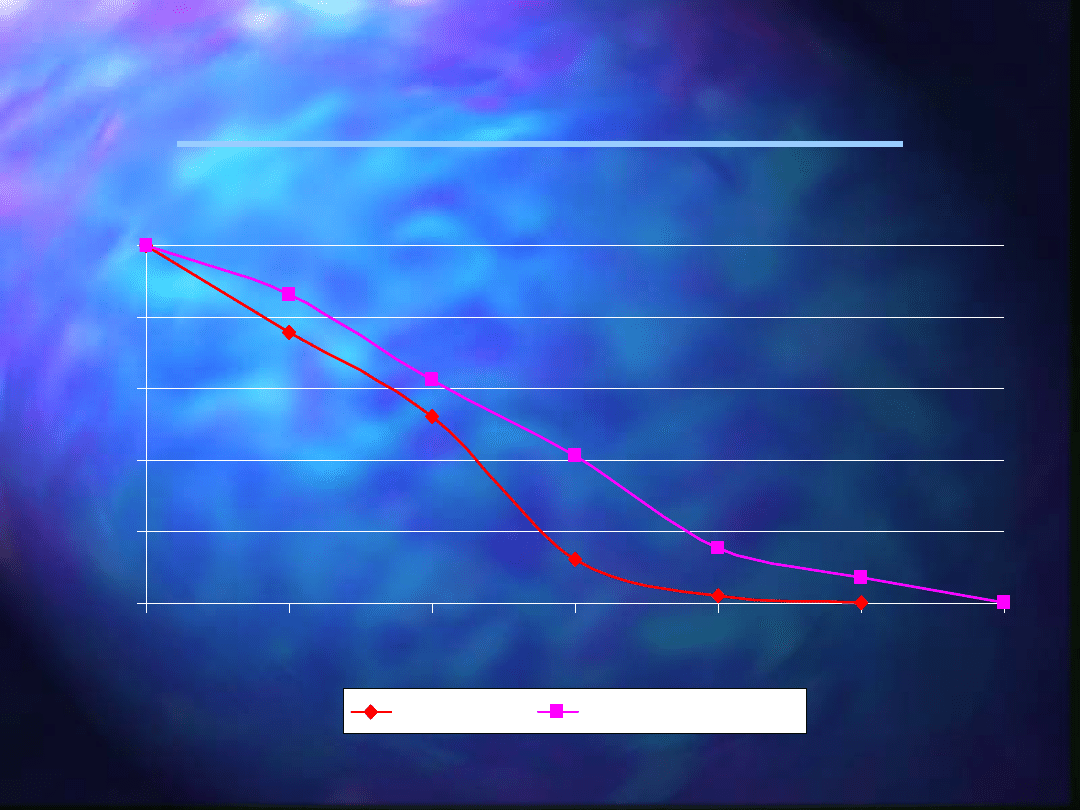
Przeżycie po zabiegach
Przeżycie po zabiegach
paliatywnych
paliatywnych
100
75,6
52,3
12
100
86,2
62,2
41,3
15,1
7,2
2,1
0
20
40
60
80
100
0
3
6
9
12
15
18
rak trzustki
rak okołobańkowy

Rak Trzustki - badania kontrolne
Rak Trzustki - badania kontrolne
USG
USG
TK
TK
RTG kl. Piersiowej
RTG kl. Piersiowej
CEA ( norma< 4ng/ml); Ca 19,9 (norma < 24U/ml)
CEA ( norma< 4ng/ml); Ca 19,9 (norma < 24U/ml)
Indywidulnie w zależności od czynników prognostycznych ale
Indywidulnie w zależności od czynników prognostycznych ale
zwykle:
zwykle:
po 1 m-cu -markery
po 1 m-cu -markery
po 3-mcach- i co 3 m-ce do 2 lat: USG+markery, a
po 3-mcach- i co 3 m-ce do 2 lat: USG+markery, a
następnie:2-5 rok - co 6 m-cy.
następnie:2-5 rok - co 6 m-cy.
Rtg Kl. Piersiowej - co 6 m-cy do 5 lat
Rtg Kl. Piersiowej - co 6 m-cy do 5 lat
TK tylko w razie potrzeby( wzrost markerów, zmiany w USG)
TK tylko w razie potrzeby( wzrost markerów, zmiany w USG)

Rak trzustki
Rak trzustki
wciąż aktualne pytania
wciąż aktualne pytania
rodzaj resekcji
rodzaj resekcji
- Pankreatoduodenoktomia
- Pankreatoduodenoktomia
- totalna pankreatektomia
- totalna pankreatektomia
czy w przypadku lokalnego zajęcia resekować naczynia (Fortner)
czy w przypadku lokalnego zajęcia resekować naczynia (Fortner)
jak
jak
zrekonstruować przewód pokarmowy
zrekonstruować przewód pokarmowy
-klasyczny sposób Wipple’a
-klasyczny sposób Wipple’a
-sposób Traverso-Longmeire’a
-sposób Traverso-Longmeire’a
zespolenie kikuta trzustki
zespolenie kikuta trzustki
- z jelitem
- z jelitem
-z żołądkiem
-z żołądkiem
-na głucho (zeszyć, zakleić)
-na głucho (zeszyć, zakleić)

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
Wyszukiwarka
Podobne podstrony:
Rak trzustki 9
rak trzustki 10
rak trzustki
interna zapalenie rak trzustki
Rak trzustki
Trzustka, rak trzustki
RAK TRZUSTKI
Rak, trzustki, rak j grubego, przewlekła biegunka
Rak trzustki
RAK TRZUSTKI1
Rak trzustki 9
Rak trzustki
Leki na nadciśnienie a rak trzustki 2
(A10) Rak Trzustki i Rak Pecherzyka Zolciowego
epidemiologia, czynniki ryzyka rola pielegniarki rak piersi szkola, nauczyciel
więcej podobnych podstron