
LEKI MOCZOPĘDNE
LEKI MOCZOPĘDNE
LECZENIE KAMICY
LECZENIE KAMICY
Paulina Kacyna
Anna Jaskóła

Leki moczopędne (diuretyki) są to środki powodujące
zwiększenie wydalania moczu. Jeżeli zwiększonemu
wydalaniu wody towarzyszy zwiększone wydalanie
soli, mówi się o saluretykach albo o natriuretykach
(diuretykach w ścisłym znaczeniu).
Pomimo nerkowego miejsca działania, diuretyki nie są
„lekami nerkowymi”, tzn. nie leczą bezpośrednio
chorób nerek ani w niewydolności nerek nie opóźniają
rozpoczęcia dializy. Liczne diuretyki, tiazydy, diuretyki
oszczędzające potas oraz diuretyki pętlowe prowadzą
– krótkotrwale – do osłabienia przesączania
kłębuszkowego i do zmniejszenia wydzielania
substancji niezbędnych do wytwarzania moczu i
dlatego mogą przemijająco pogorszyć niewydolność
nerek. Korzyści terapeutyczne zastosowania
diuretyków wynikają zatem z możliwości zmiany
przemieszczania elektrolitów i wody w organizmie.

W porównaniu z diuretykami prawie żadna inna
grupa leków nie wykazuje tak znacznej zależności
pomiędzy działaniem farmakologicznym i
farmakokinetycznym.
Obecnie stosuje się następujące grupy diuretyków:
•
benzotiazydy (tiazydy) i pochodne
•
diuretyki pętlowe
•
diuretyki oszczędzające potas

Saluretyki zwiększają wydzielanie niektórych jonów, a
zwłaszcza jonów sodu i chloru, a jednocześnie zwiększają
wydalanie wody. Optymalny lek diuretyczny powinien
zapewnić stosunek stężeń elektrolitów równy stosunkowi
stężeń płynu śródmiąższowego. Nie ma jednak takiego
leku, przynajmniej w leczeniu jednoskładnikowym.
Tiazydy i diuretyki pętlowe powodują utratę jonów potasu
i magnezu. Diuretyki oszczędzające potas prowadzą do
retencji potasu, a wtórnie do retencji magnezu. Dlatego
badane są preparaty wieloskładnikowe zawierające tiazyd
z diuretykiem pętlowym oraz substancją czynną
oszczędzają potas, która zwiększa wydzielanie NaCl bez
naruszenia neuronalnego bilansu potasu i magnezu. Jest
to jednak warunkowo możliwe.
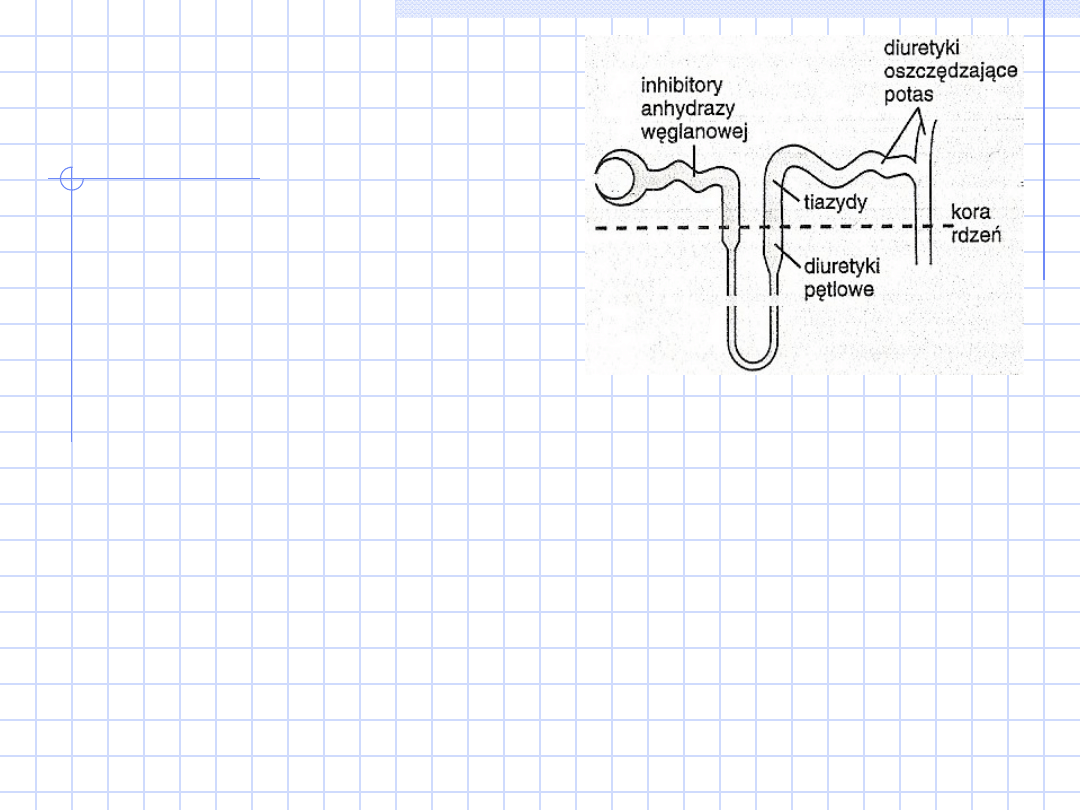
Miejscem działania inhibitorów
anhydrazy węglanowej jest
przede wszystkim kanalik
bliższy, diuretyki pętlowe
działają w obrębie części
grubościennej ramienia
wstępującego pętli Henlego,
tiazydy w części początkowej
kanalika dalszego, diuretyki
oszczędzające potas w
końcowym odcinku kanalika dalszego i w kanaliku
zbiorczym. Miejsce działania określa skuteczności i
efekty niepożądane diuretyków. Diuretyki o
wysokiej efektywności charakteryzuje zbliżona do
liniowej zależność między dawką a działaniem.
Zwiększanie dawek tych leków nasila diurezę. Do
tej grupy należą diuretyki pętlowe. Diuretyki o
umiarkowanej efektywności charakteryzuje szybkie
spłaszczenie krzywej zależności pomiędzy dawką i
działaniem, a ponadto od określonego punktu
krzywej powiększenie dawki nie zwiększa działania.
Do tej grupy należą tiazydy oraz diuretyki
oszczędzające potas.

Należy jednak zwrócić uwagę, że siła działania i
maksymalny efekt diuryczny zależą nie tylko od substancji
czynnej. Lecz również od czynności nerek i stanu
chorobowego pacjenta. W chorobach ze zmniejszoną
efektywną objętością krwi krążącej, np. w niewydolności
krążenia z obrzękami albo w marskości wątroby z
wodobrzuszem resorpcja sodu i wody w kanalikach
bliższych zwiększa się o 70 – 80%, przede wszystkim
przez pobudzenie układu renina – angiotensyna –
aldosteron. Wskutek tego podaż sodu i wody w końcowym
odcinku kanalika dalszego ulega redukcji i jednocześnie
jest zmniejszona skuteczność wszystkich diuretyków o
tym punkcie uchwytu. W ciężkich przypadkach działanie
diuretyczne zanika całkowicie (tzw. oporność diuretyków).

Podstawowe wskazania do stosowania diuretyków to:
•
ostry obrzęk (np. obrzęk płuc)
•
przewlekły obrzęk
•
choroba nadciśnieniowa
•
ostra oraz przewlekła niewydolność serca
Wskazania dodatkowe to:
•
wymuszona diureza przy zatruciach
•
moczówka prosta
•
jaskra oraz zapobieganie chorobie wysokościowej (stosuje się
inhibitor anhydrozy węglanowej)
Nie każdy obrzęk należy leczyć diuretykami. Obrzęki ciężarnych
nie są wskazaniem do zastosowania diuretyków, ponieważ
podawanie diuretyków może zwiększyć lepkość krwi i wskutek
tego może pogorszyć zaopatrzenie płodu w tlen.

Wszystkie diuretyki mogą spowodować zaburzenia
składu elektrolitów i wody. Znaczącym działaniem
niepożądanym jest utrata jonów potasowych,
ponadto zwiększone jest wydzielanie magnezu.
Zaburzenia te nasilają wymianę jonów sodowych na
potasowe w końcowym odcinku kanalika dalszego –
wskutek zmniejszenia resorpcji powrotnej jonów
sodowych w tym odcinku kanalika wzrasta podaż
jonów sodowych – ponadto utrata NaCl aktywuje
układ renina – angiotensyna – aldosteron.

Diuretyki pętlowe i tiazydy pogarszają tolerancję glukozy,
wskutek tego może się pojawić utajona cukrzyca albo przy
rozpoznanej cukrzycy pacjent otrzymujący ustabilizowaną
dawkę doustnego leku przeciwcukrzycowego musi
otrzymywać insulinę.
Obydwie grupy diuretyków zmieniają metabolizm lipidów.
U pacjentów szczególnie podatnych na zwiększenie
stężenia kwasu moczowego we krwi narasta
niebezpieczeństwo wystąpienia dny.
Najważniejszym działaniem niepożądanym diuretyków
oszczędzających potas jest retencja potasu zagrażająca
hiperkaliemią.

Diuretyków pętlowych i tiazydów nie stosuje się
niewydolności nerek z bezmoczem, ponadto ze
względu na ich właściwości eliminowania potasu
szczególną uwagę należy zwrócić na możliwość
pojawienia się stanu przedśpiączkowego i śpiączki
wątrobowej oraz ciężkiej hipokaliemii, natomiast
podając diuretyki oszczędzające potas należy
rozważyć możliwość wystąpienia hiperkaliemii lub
zaburzeń czynności nerek.

Połączenie diuretyków pętlowych z antybiotykami
aminoglikozydowymi i pochodnymi platyny zwiększa ich
neurotoksyczność, zwłaszcza przy niewystarczającej objętości
podawanych płynów. Jednoczesne podawanie dużych dawek
diuretyków pętlowych a antybiotykami amino glikozydowymi
zwiększa ryzyko ortotoksyczności. Niesteroidowe leki
przeciwzapalne, zwłaszcza leki przeciwreumatyczne, które
hamują syntezę prostaglandyn osłabiają działanie większości
diuretyków. Wskutek zwiększonego wydzielania potasu diuretyki
pętlowe i tiazydy nasilają działanie glikozydów nasercowych i
leków zwiotczających mięśnie o działaniu stabilizującym.
Glikokortykoidy i leki przeczyszczające stosowane razem z
diuretynami pętlowymi i tiazydami zwiększają niebezpieczeństwo
hipokaliemii.

TIAZYDY
Tiazydy (dwutlenki dihydrobenzotiadiazyny), których
prototypem jest hydrochlorotiazyd, należą do grupy
dwupierścieniowych pochodnych sulfonamidów, w których
jedna z dwóch grup sulfanidowych w cząsteczce ma układ
pierścieniowy. Tiazydy słabo hamują anhydrazę węglanową,
jednak ich działanie saluretyczne jest silniej zaznaczone niż
innych inhibitorów anhydrazy węglanowej. Oprócz
pochodnych dihydrobenzotiadiazyny wprowadzono do
lecznictwa wiele dalszych pochodnych sulfonamidów o bardzo
zbliżonym działaniu leczniczym i niepożądanym. Różnice
pomiędzy tymi różnymi związkami dotyczą przede wszystkim
kinetyki eliminacji. Chlortalidon jest związkiem o istotnie
dłuższym półokresie trwania niż hydrochlorotiazyd.

TIAZYDY
Tiazydy zwiększają wydzielanie jonów sodowych i jonów
chlorowych, wzmożone jest również wydzielanie jonów
potasowych i magnezowych. Jednakże wydzielanie jonów
wapniowych i fosforanowych jest obniżone, w tym zakresie
tiazydy różnią się jakościowo od wszystkich innych
diuretyków. W odróżnieniu od inhibitorów anhydrazy
węglanowej tiazydy działają skutecznie w kwaśnej
metabolicznej i w długotrwałej terapii, jednakże
przedłużone podawanie osłabia działanie wskutek
wyzwalania przeciwregulacji organizmu (zwiększone
wydzielanie reniny, wzrost wytwarzania angiotensyny II oraz
zwiększone wydzielania aldosteronu) i zjawiska ucieczki.

TIAZYDY
Stwierdzono, że mechanizm działania tiazydów polega na
zmniejszeniu przyswajania NaCl ze światła początkowego
odcinka kanalika dalszego do komórek nabłonkowych
kanalika wskutek zahamowania kotransportu Na
+
/Cl
-
.
Tiazydy są szybko i na ogół w znacznym odsetku
wchłaniane z jelita i wskutek filtracji kłębuszkowej a
zwłaszcza czynnego procesu, są wydzielane w kanaliku.
Hydrochlorotiazyd właściwie nie ulega przemianie
metabolicznej, natomiast bumetiazyd głównie w postaci
metabolitów.

DIURETYKI
TIAZYDOPODOBNE
CHLORTALIDON
Mechanizm działania polega na hamowaniu wchłaniania
zwrotnego jonów sodowych i chlorkowych w kanalikach
bliższych.
Jest stosowany w leczeniu obrzęków pochodzenia sercowego,
wątrobowego i nerkowego oraz w nadciśnieniu tętniczym.
Może powodować zaburzenia żołądkowo – jelitowe, zawroty
i bóle głowy, reakcje uczuleniowe, a w rzadkich przypadkach
zaburzenia układu krwiotwórczego.
Chlortalidonu nie wolno stosować w ostrej niewydolności
nerek z bezmoczem, w przypadku uczulenia na lek i
sulfonamidy oraz w ciąży i okresie laktacji.

DIURETYKI
TIAZYDOPODOBNE
INDAPAMID
Indapamid jest pochodną 2-metyloindoliny. Mechanizm działania polega
na hamowaniu zwrotnego wchłaniania Na
+
w kanalikach bliższych oraz
w korowej części kanalików dalszych. Hamuje transport Ca
2+
w komórce
mięśniowej. Działa bezpośrednio rozkurczająco na naczynia, obniżając
całkowity opór obwodowy oraz opór tętniczek. W małej dawce ma silne
działanie hipotensyjne, przy subklinicznym działaniu moczopędnym.
Jest stosowany w leczeniu nadciśnienia samoistnego, również
współistniejącego z cukrzycą. Odwraca nadciśnieniowy przerost lewej
komory.
Może wywoływać hipokaliemię, uczucie osłabienia, hipotonię
ortostatyczną oraz reakcje uczuleniowe. Ograniczeniu ryzyka
hipokaliemii sprzyja stosowanie indapamidu w zredukowanej dawce –
1,5 mg, w formie o przedłużonym uwalnianiu (SR).

DIURETYKI PĘTLOWE
Do tej grupy należą diuretyki typu furosemidu i dawniejsze
diuretyki pętlowe. Do związków typu furosemidu należą:
•
azosemid
•
bunetinid
•
furosemid
•
piretanid
•
torasemid
Do dawniej stosowanych diuretyków pętlowych należy jedynie
kwas etakrynowy. Ze względu na miejsce działania w
grubościennym ramieniu wstępującym pętli Henlego
(diuretyki o szerokim zakresie) wszystkie diuretyki pętlowe
charakteryzuje silne działania moczopędne.

DIURETYKI PĘTLOWE
TYPU FUROSEMIDU
W porównaniu z tiazydami związki te charakteryzują się
działaniem krótszym, ale bardziej nasilonym. Bezpośrednio po
podaniu pozajelitowym wydzielanie sodu, chloru i wody jest
większe niż innych dotychczas wymienionych diuretyków. Jak
wspomniano, zwiększenie dawek nasila efekt diuretyczny,
teoretycznie przy odpowiednim dawkowaniu można by uzyskać
wydzielanie 30% przesączanych jonów sodowych. Ze względu na
krótkotrwałe zaniechanie kolejnego podania diuretyku może
spowodować zmniejszenie wydzielania poniżej wartości
kontrolnych (zjawisko odbicia). Diuretyki pętlowe podobnie jak
tiazydy zwiększają również wydzielanie jonów potasu i magnezu.
W przeciwieństwie do tiazydów, diuretyki pętlowe nasilają
wydzielani jonów wapnia. Właściwość ta może być wykorzystana
w hiperkalcemii.

DIURETYKI PĘTLOWE
TYPU FUROSEMIDU
Diuretyki pętlowe typu furosemidu blokują nośniki
Na
+
/K
+
/2Cl
-
szybko i odwracalnie od strony światła
części grubościennej ramienia wstępującego pętli i
w ten sposób hamują resorpcję jonów sodu, potasu
i chloru. Poprzez wpływ na komórki plamki gęstej
osłabiają kanalikowo – kłębuszkowe sprzężenie
zwrotne. Mechanizm ten powoduje, że ta grupa
diuretyków w przeciwieństwie do tiazydów nie
obniża współczynnika przesączania kłębuszkowego.

DIURETYKI PĘTLOWE
TYPU FUROSEMIDU
Diuretyki te muszą się przemieścić z krwiobiegu do płynu
kanalikowego, aby zadziałać od strony światła kanalika. Transport
odbywa się z pominięciem przesączania kłębuszkowego poprzez
czynne wydzielanie z kanalików bliższych.
Ten najczęściej stosowany diuretyk po podaniu doustnym wchłania się
niecałkowicie i w zależności od indywidualnych właściwości pacjenta.
Dostępność biologiczna furosemidu wynosi ok. 60%. Wiązanie z
białkami – ok. 93%. Okres półtrwania w osoczu wynosi ok. 1 godz.
Jedynym znaczącym metabolitem jest ester kwasu glukuronowego.
Bumetanid, piretanid i torasemid wchłaniają się w 80 – 90%, ale
resorpcja azosemidu jest znacząco niższa niż furosemidu. Dzięki
utlenieniu grupy fenylowej toresemidu możliwe jest utworzenie
aktywnego metabolitu o okresie półtrwania w osoczu o 2,5 godz.
dłuższym od furosemidu.

DIURETYKI PĘTLOWE
TYPU FUROSEMIDU
Diuretyki pętlowe są szczególnie przydatne wówczas,
gdy niezbędne jest szybkie i intensywne działanie, np. w
obrzęku płuc. Leki te są stosowane w profilaktyce i
leczeniu zaburzeń czynności nerek. Nie zwiększają
wydzielania substancji niezbędnych do wytwarzania
moczu. Jednak umożliwiają (również u pacjentów
dializowanych) mniej obciążający dowóz wody i soli,
dzięki czemu poprawiają jakość życia pacjentów.
Ponadto są podawane w leczeniu zatruć razem z dużą
ilością płynów. Względnie długi okres półtrwania w
osoczu umożliwia stosowanie torasemidu w leczeniu
nadciśnienia i niewydolności serca.

DIURETYKI PĘTLOWE
TYPU FUROSEMIDU
TORASEMID
Pochodna sulfonylomocznika o 4 – krotnie silniejszym
działaniu moczopędnym od furosemidu, przy
mniejszym działaniu kaliuretycznym. Zwiększa
aktywność reninową osocza oraz wydzielanie
aldosteronu i prostaglandyn. Działa hipotensyjnie w
dawkach, które nie wpływają na wydzielanie sodu.
Stosowany jest w nadciśnieniu tętniczym, stanach
retencji sodu i wody w przebiegu niewydolności
zastoinowej serca, niewydolności nerek i wątroby.

DIURETYKI PĘTLOWE
KWAS ETAKRYNOWY
Kwas etakrynowy jest jednym z najsilniej działających
leków moczopędnych. Działa szybko. Lecz znacznie krócej
niż furosemid.
Mechanizm jego działania jest złożony – głownie powoduje
zahamowanie wchłaniania zwrotnego sodu w pętli nefronu i
w cewkach nerkowych, powodując znaczną natriurezę i
diurezę przy mniejszym niż po furosemidzie wydalaniu
potasu i jonów wodorowych.
Kwas etakrynowy jest dość toksyczny. Podany dożylnie
drażni ścianę naczyń. Wywołuje reakcje alergiczne,
uszkodzenie słuchu, a zwłaszcza zaburzenia elektrolitowe.

DIURETYKI
OSZCZĘDZAJĄCE
POTAS
Wspólną cechą omówionych diuretyków jest zwiększone
wydzielanie sodu, chloru i potasu, mimo że nasilenie tych
działań i proporcje są różne.
Istnieją związki, które oprócz słabo zaznaczonego
wydzielania sodu zmniejszają wydzielanie potasu. Związki te
nazywa się diuretykami oszczędzającymi potas. Rozróżnia
się:
•
antagonistów aldosteronu
•
cykliczne pochodne amidyny
Z wyjątkiem antagonistów aldosteronu diuretyki
oszczędzające potas są stosowane w połączeniu z tiazydami
i diuretykami pętlowymi.

ANTAGONIŚCI
ALDOSTERONU
W grupie steroidów 17 – spironolaktonu wykryto
wiele aktywnych antagonistów aldosteronu, wśród
których wprowadzono do lecznictwa spironolakton,
jak również jego metabolit kanrenon (lub kanrenoat
potasu).
Ich działanie rozpoczyna się późno (niekiedy
drugiego dnia) i trwa długo. Przy długotrwałym
podawaniu należy nadzorować gospodarkę
elektrolitów u pacjenta.

ANTAGONIŚCI
ALDOSTERONU
Spironolakton lub kanrenon blokują kompetencyjnie
wiązanie aldosteronu z receptorem cytoplazmatycznym
umiejscowionym w końcowym odcinku kanalika dalszego
i w cewce zbiorczej. Wskutek tego aldosteron razem ze
swoim receptorem nie może się przemieścić do jądra
komórki, co ogranicza syntezę tzw. białek indukujących
aldosteron w kanałach potasowych przy współudziale
Na
+
/K
-
ATP-azy. Mechanizm ten zmniejsza resorpcję sodu
i jednocześnie obniża wydzielanie potasu. Działanie to
wyjaśnia dlaczego spironolakton i kanrenon przejawiają
aktywność dopiero po kilku godzinach.

ANTAGONIŚCI
ALDOSTERONU
Spironolakton wchłania się szybko i dobrze (współczynnik
resorpcji wynosi 75%). Pierścień laktonowy kanrenonu może
się otworzyć bez utraty aktywności i w obecności powstałego
hydroksykwasu wytworzyć rozpuszczalną sól potasową –
kanrenoat potasu. Związek ten w przeciwieństwie do trudno
rozpuszczalnego spironolaktonu może być podawany
dożylnie. Kanrenon w przeciwieństwie do spironolkatonu, z
powodu brakujących wiązań podwójnych generuje
rakotwórcze nadtlenki. Okres półtrwania w osoczu
spironolaktonu wynosi ok. 1,5 godziny, pochodnych
timetylowych – 14, kanrenonu – 17. antagoniści aldosteronu i
ich metabolity są wydalane przede wszystkim drogą
nerkową.

ANTAGONIŚCI
ALDOSTERONU
Spironolakton i kanreonat potasu stosuje się w obrzękach
w przebiegu aldosteronemii (np. u pacjentów z marskością
wątroby i wodobrzuszem). Ponadto spironolakton jest
stosowany pomocniczo w przewlekłej niewydolności serca.
Początkowo stosuje się 100 – 200/400 mg/dzień, w leczeniu
przewlekłym 50 – 100/200 mg/dzień.
Oprócz hiperkaliemii mogą wystąpić objawy nietolerancji
ze strony przewodu pokarmowego, wysypka, u mężczyzn
(wskutek działania androgennego) ginekomastia i niemoc
płciowa, a u kobiet zaburzenia miesiączkowania,
nadmierne owłosienie, uczucie napięcia piersi, a także
pogrubienie głosu zarówno u mężczyzn, jak i u kobiet.

POCHODNE
CYKLOAMIDYNY
Do diuretyków o budowie cykloamidyn należą triamteron i
amilorid. W przeciwieństwie do spironolaktonu ich
działanie nie polega na antagonizmie z aldosteronem, ale na
blokowaniu kanałów sodowych końcowym odcinku kanalika
dalszego i w kanaliku zbiorczym. Ponadto należy wyróżnić
dodatkowe miejsca uchwytu, a mianowicie zahamowanie
działania nośników wymiany jonów sodowych i protonów
(antyport jonów sodowych i protonów).
Po podaniu doustnym triamteren i amilorid wchłaniają się w
wysokim odsetku z przewodu żołądkowo – jelitowego.
Działanie diuretyczne rozpoczyna się po godzinie i osiąga
wartość maksymalną po 3 – 4 godzinach.

POCHODNE
CYKLOAMIDYNY
Triamteren wskutek szybkiej biotransformacji przechodzi do
bardziej skutecznego metabolitu II fazy hydroksytriamterenu, który
następnie łączy się z (pół)estrem kwasu siarkowego. Amilorid jest
metabolizowany w znacznie mniejszym stopniu. Okres półtrwania
triamterenu w osoczu wynosi 4 –6 godzin, amiloridu 18 – 20 godzin.
Obydwa związki wydalana są przez nerki i wątrobę.
Dawka dobowa triamterenu wynosi 25 – 50/-100/mg, amiloridu 2,5
– 5/-10/mg.
Oprócz hiperkaliemii występują zaburzenia żołądkowo – jelitowe i
zawroty głowy. U pacjentów predysponowanych (np. z ciężką
marskością wątroby) triamteren może spowodować niedokrwistość
megaloblastyczną wskutek osłabienia antagonistycznego działania
w stosunku do kwasu foliowego.

INHIBITORY ANHYDRAZY
WĘGLANOWEJ
Inhibitory anhydrazy węglanowej są stosowane rzadko jako leki
moczopędne, natomiast znalazły zastosowanie w leczeniu jaskry,
choroby wysokościowej oraz choroby Méniére’a.
Niektóre heterocykliczne sulfonamidy mają właściwości
hamowania anhydrozy węglanowej. Hamują one m. in. wchłanianie
zwrotne sodu w cewkach krętych nerek, uzależnione od aktywności
tego enzymu. Z moczem wydalane są wówczas duże ilości
wodorowęglanów i fosforanów sodowych wraz z obfitą ilością wody.
Wskutek strat wodorowęglanów i fosforanów zmniejsza się rezerwa
alkaliczna krwi – dochodzi do kwasic, która hamuje dalsze działanie
moczopędne sulfonamidów. Stężenie chlorków nie zmniejsza się, co
stanowi wsadnicą różnicę w stosunku do działania związków rtęci.
Działanie moczopędne inhibitorów anhydrozy węglanowej
występuje względnie szybko i jest długotrwale.

INHIBITORY ANHYDRAZY
WĘGLANOWEJ
Sulfonamidy heterocykliczne, hamując anhydrozę
węglanową zmniejszają również wydzielanie płynu
śródocznego i obniżają ciśnienie śródgałkowe.
Obniżają też ciśnienie płynu mózgowo – rdzeniowego.
Hamując anhydrozę w tkance mózgowej, powodują
większe gromadzenie się dwutlenku węgla. Wywołuje
to senność, otępienie a niekiedy nawet psychozy.
Hamują również wydzielanie soku trzustkowego, śliny,
potu i łez, a zwłaszcza kwasu solnego w żołądku.
Przedstawicielem inhibitorów anhydrozy węglanowej
jest acetazolamid.

POCHODNE KSANTYNY
Pochodne ksanatyny, kofeina, teofilina i teobromina
charakteryzuje słabe działanie diuretyczne. Wskutek
blokady receptora adenozynowego związki te zwiększają
przepływ nerkowy, zwłaszcza w części rdzeniowej nerki.
DIURETYKI OSMOTYCZNE
Do diuretyków osmotycznych należą alkohole
sześciowodorotlenowe – mannitol oraz bardzo
rzadko stosowany sorbitol. Diuretyki osmotyczne
podtrzymują przepływ moczu w zagrażającej
niewydolności nerek, stosowane są w celu
wywołania diurezy oraz w obrzęku mózgu w postaci
płynów hipertonicznych. Wśród soli mineralnych
działanie moczpędne wywierają zwłaszcza sole
potasu. Z innych krystaloidów jako lek moczopędny
stosuje się również mocznik.
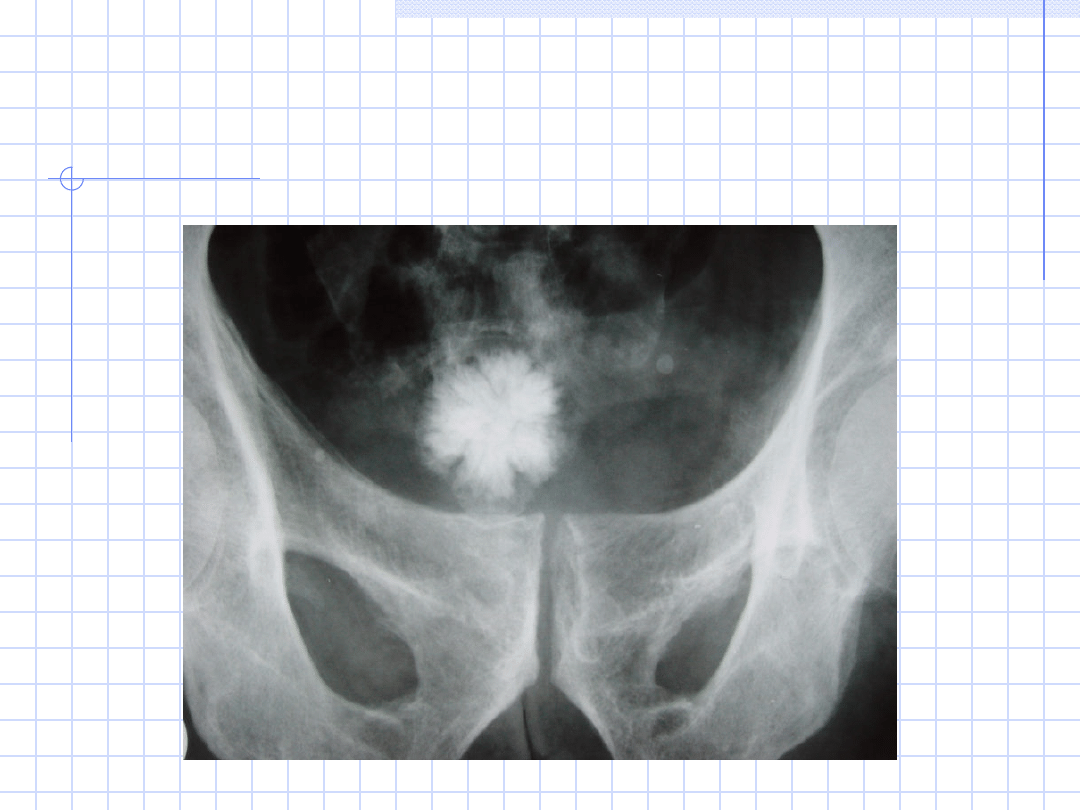
KAMICA NERKOWA
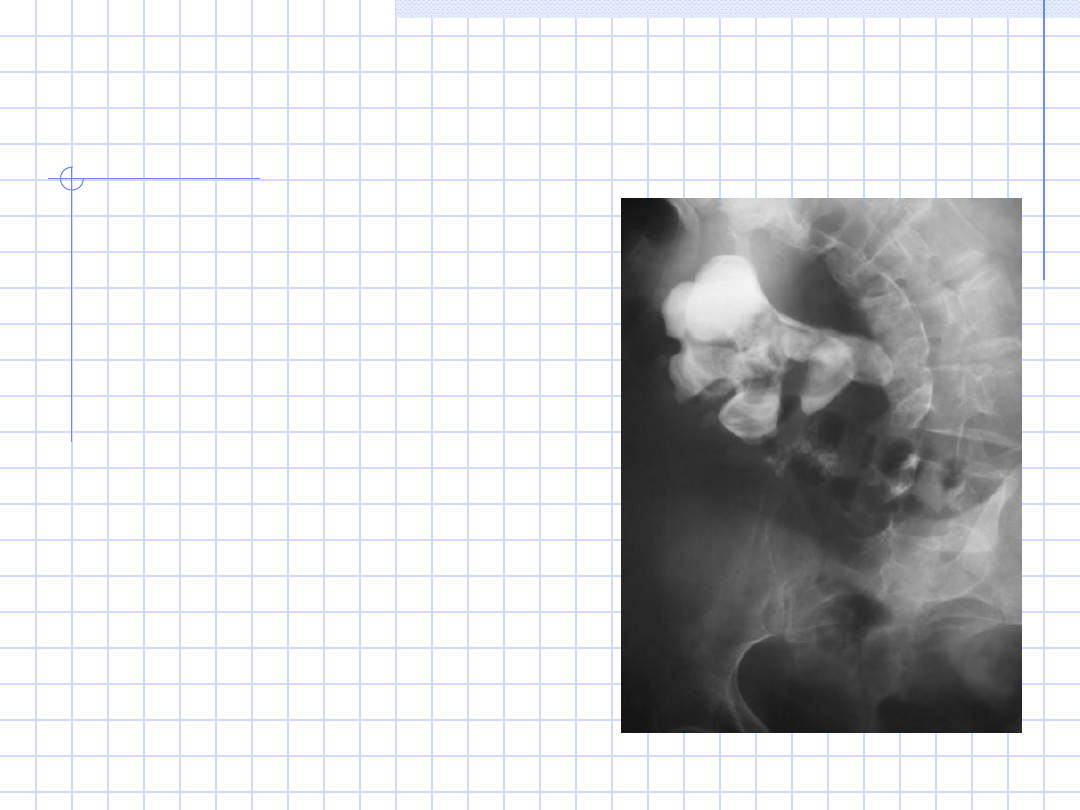
KAMICA NERKOWA
Kamica nerkowa (moczowa,
łac. nephrolithiasis,
urolithiasis) - choroba
polegająca na powstawaniu
złogów (tzw. "kamieni") w
drogach moczowych.

RODZAJE KAMIENI
NERKOWYCH
•
fosforanowo-wapniowe
•
szczawianowo-wapniowe
•
moczanowe - tzw. kamienie
bezcieniowe, niewidoczne w badaniu
RTG
•
cystynowe
•
struwitowe - powstające w
przebiegu przewlekłych zakażeń
układu moczowego bakteriami
wytwarzającymi ureazę (czyli
rozkładającymi mocznik) takimi jak
Proteus, Pseudomonas, Serratia.

OBJAWY KAMICY
Choroba rozwija się bezobjawowo, dopiero w momencie
gdy zebrany piasek lub kamień zaczyna przesuwać się z
nerki do jej ujścia i moczowodu, wywołuje to napad kolki
nerkowej - czyli bardzo silny ból w okolicy lędźwiowej
(promieniuje on również często w okolicach dolnej części
brzucha i krocza).
Innymi objawami są:
•
parcie na pęcherz,
•
mocz zabarwiony krwią,
•
wymioty
•
gorączka, gdy dojdzie do zapalenia dróg moczowych

ROZPOZNANIE
•
przeglądowe RTG jamy brzusznej
•
urografia
•
USG jamy brzusznej
•
TK jamy brzusznej bez podania środka kontrastowego
Tworzeniu się kamieni sprzyja zastój moczu oraz
obecność w nim, np. złuszczonych nabłonków, wokół
których wykrystalizowują się sole. Wytrącaniu się soli
sprzyja również zagęszczony mocz powstający w wyniku
przyjmowania zbyt małej ilości płynów.

LECZENIE
Podstawowe znaczenie ma
zwalczanie napadu kolki
nerkowej.
Należy stosować leki rozkurczowe
i przeciwbólowe, ponieważ ból nie
jest spowodowany wzmożoną
perystaltyką, lecz rozdęciem
moczowod, np. NO-SPA.
Substancją aktywną jest w tym
przypadku drotaweryna -
związek o szybkim działaniu
spazmolitycznym, należy do
alkaloidów izochinolowych.
Działanie polega na hamowaniu
fosfodiesterazy.

LECZENIE
Nie należy stosować opiatów, aby
uniknąć zatarcia obrazu klinicznego.
Można podać dożylnie Buscopan
(bromek N-buliloskopolaminy) w dawce
20 mg wraz z kwasem
acetylosalicylowym w dawce 0,5 - 1,0 g.
W łagodzeniu objawów pomaga też:
•
nawadnianie
•
stymulacja diurezy
•
postępowanie ogólne mające na celu
uspokojenie chorego (np. ciepła kąpiel).

ROZPUSZCZENIE
KAMIENIA (LITOLIZA)
Możliwe tylko u chorych z kamieniami złożonymi z
moczanów.
Leczenie:
•
uralit U – sprowadzanie pH moczu do 6,5-7,0
•
dieta ubogopurynowa
•
ewentualnie allopurynal

LITOTRYPSJA
Litotrypsja, kruszenie kamieni w pęcherzu moczowym, moczowodzie
lub nerce, przyrządem (litotryptor) wprowadzonym przez cewkę.
Można wykonać litotrypsję ślepą lub optyczną, działając falą
elektrohydrauralityczną lub falą ultradźwiękową. Pokruszone odłamki
ewakuuje się ewakuatorem (gruszka Bigelowa lub Ellika).
Obecnie najczęściej stosuje się litotrypsję w nerce dwoma sposobami:
przezskórnie - za pomocą ultradźwięków, lub nieinwazyjnie za
pomocą fal uderzeniowych wytwarzanych w lipotrypterach (ESWL).

ZABIEGI ESWL
(EXTRACORPOREAL
SHOCK WAVE
LITHOTRIPSY)
Przeprowadza się na urządzeniach zwanych litotryptorami,
w których generatory (źródła), odmienne w zależności od
typu maszyny, wytwarzają fale uderzeniowe. Po
odpowiednim ułożeniu chorego w stosunku do litotryptora,
zapewniający prawidłowy przebieg fali przez ciało,
namierza się kamień (RTG lub USG) w ognisku jej
skupienia. W zależności od użytej energii, wielkości,
twardości, położenia kamienia oraz wielu innych
czynników, uzyskuje się na ogół jego dezintegrację po
zastosowaniu od kilkuset do kilku tysięcy impulsów.
Kamienie rozbite podczas litotrypsji na fragmenty zostaną
wydalone samoistnie przez chorego w okresie od kilku
godzin do kilku miesięcy po zabiegu.

Źródła emitujące falę
uderzeniową:
•
elektrohydrauliczne
•
elektromagnetyczne
•
piezoceramiczne
ZABIEGI ESWL
(EXTRACORPOREAL
SHOCK WAVE
LITHOTRIPSY)

PROFILAKTYKA
Choroba ma nawrotowy charakter, więc dużą rolę odgrywa
odpowiednia profilaktyka.
W razie niestosowania profilaktyki częstość nawrotów wynosi 50-70%,
a przy stosowaniu poniżej 5%.
Najczęstszym powikłaniem jest zakażenie w postaci ostrego, bądź
przewlekłego odmiedniczkowego zakażenia nerek.
Ostre postacie zawsze wymagają zastosowania antybiotyków,
natomiast częściej występujące postacie przewlekłe słabo reagują na
leki przeciwbakteryjne i powinny być leczone w sposób naturalny.
Kolonie bakteryjne mogą również namnażać się na istniejących
kamieniach moczowych, gdzie penetracja antybiotyków jest bardzo
ograniczona.

PROFILAKTYKA
Wśród arsenału dostępnych leków naturalnych
wykorzystujemy zarówno leki roślinne, jak i
homeopatyczne. Ich działanie wzajemnie się uzupełnia i
pozwala skutecznie zapobiegać nie tylko nawrotom zakażeń
dróg moczowych, ale także krystalizacji kamieni.
Kompozycja skutecznej mieszanki leków roślinnych powinna
zawierać:
•
zioła hamujące krystalizację moczu, takie jak rdest ptasi i
skrzyp
•
zioła leczące i zapobiegające zakażeniom moczu.
Do tej grupy należy nawłoć i coraz częściej obecnie
stosowana żurawina.

PROFILAKTYKA
Innymi działaniami profilaktycznymi są:
•
podawanie dużej ilości płynów, tak by gęstość
względna moczu nie przekracza wartości 1,010
g/ml. Gęstość kontrolujemy za pomocą urometru
lub pasków wskaźnikowych
•
umiarkowane spożycie białka

PROFILAKTYKA -
PRODUKTY NIEWSKAZANE
W DIECIE
KAMICA MOCZANOWA
•
czekolada
•
kakao
•
mocna herbata
•
kawa
•
wieprzowina
•
baranina
•
sardynki
•
śledzie
•
kawior
•
orzechy
KAMICA
SZCZAWIANOWA
•
czekolada
•
kakao
•
szczaw
•
szpinak
•
rabarbar
•
agrest
•
suszone śliwki
•
rzepa
•
mocna herbata
•
pieprz prawdziwy

PROFILAKTYKA -
PRODUKTY NIEWSKAZANE
W DIECIE
KAMICA
FOSFORANOWA
•
mleko
•
jaja
•
sery
•
rośliny strączkowe
•
alkaliczne wody
mineralne
KAMICA WAPNIOWA
•
szpinak
•
rabarbar
•
agrest
•
rodzynki
•
śliwki
•
goździki
•
borówki
•
winogrona
•
rośliny strączkowe
•
kakao
•
szczaw
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
LEKI MOCZOPĘDNE
LEKI MOCZOPĘDNE 2
WYKŁAD 15 - FARMAKOLOGIA leki moczopędne, farmacja, farmakologia
LEKI MOCZOPĘDNE, Szkola, farmakologia
LEKI MOCZOPĘDNE
Leki moczopedne
FARMAKOLOGIA, DIURETYKI1, Leki moczopędne
LEKI MOCZOPĘDNE
farmakologia 2- leki moczopędne, KOSMETOLOGIA, Farmakologia
Leki moczopędne i gospodarka wodno elektrolitowa
F-moczopędne, Leki moczop˙dne
LEKI MOCZOPĘDNE farm
farmakologia leki moczopędne
Leki moczopędne cz 2
51 Leki moczopędne
więcej podobnych podstron