
Leki moczopędne
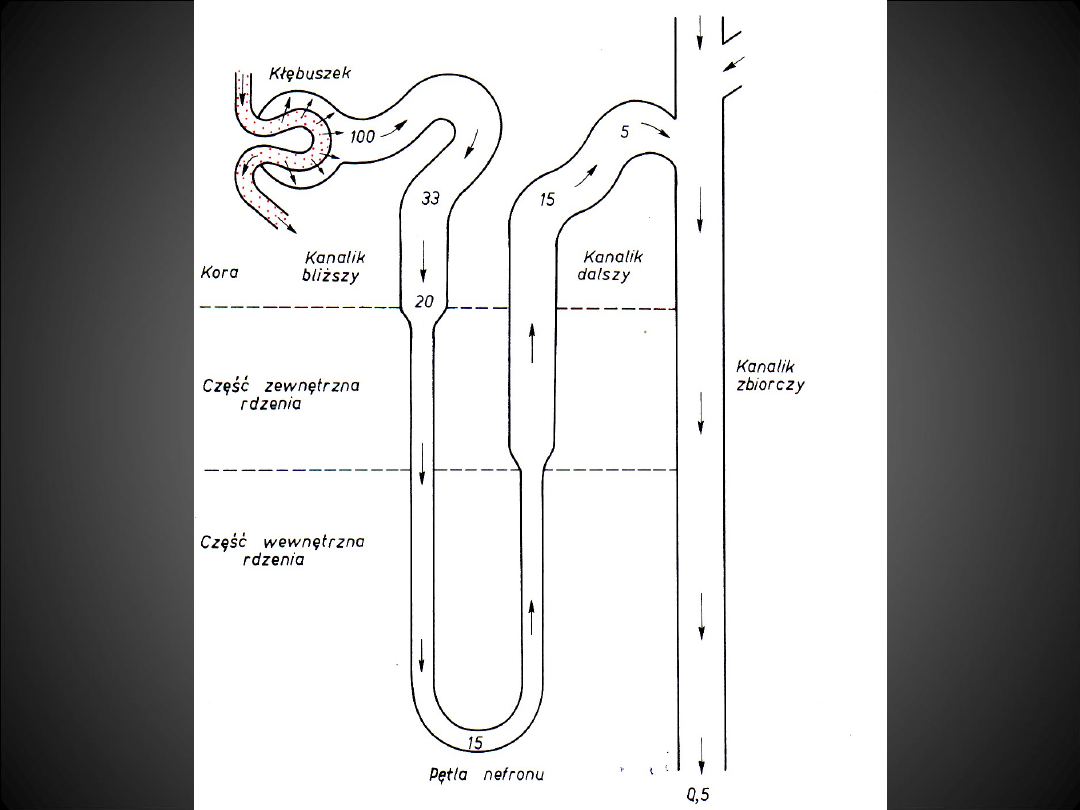
Resorpcja cewkowa sodu
67%
25%
5%
1%
2%
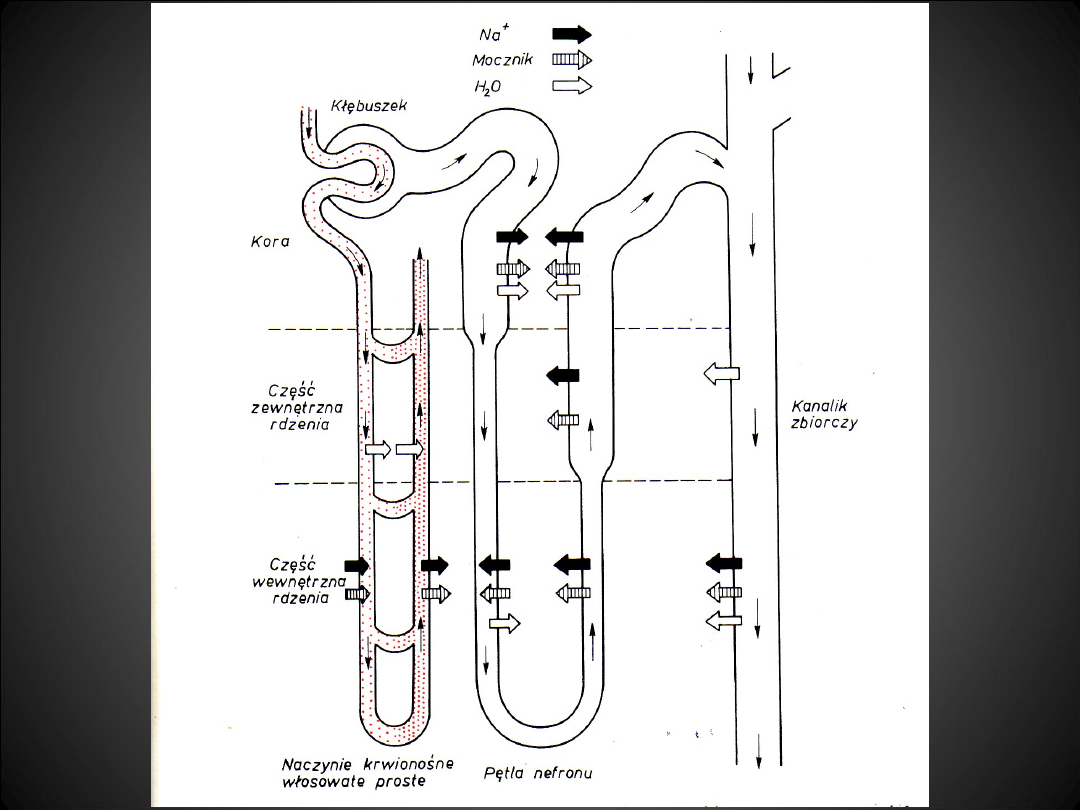

• Z kanalika bliższego do przestrzeni
okołokanalikowej wchłaniany jest
czynnie Na
+
.
• Wytworzona różnica potencjałów
(otoczenie dodatnie w stosunku do
światła kanalika) powoduje bierne
przemieszczanie Cl
-
na zewnątrz
kanalika.

• Przetransportowane do przestrzeni
okołokanalikowej Na+ i Cl-
zwiększają panujące tam ciśnienie
osmotyczne, co ułatwia przenikanie
wody i powrót Na, Cl i wody do
łożyska naczyniowego.

• Dodatkowym mechanizmem
wpływającym na transport Na w tym
odcinku jest zakwaszenie moczu
(powstający w wyniku spalania CO
2
przy
udziale anhydrazy węglanowej wiąże się
z wodą i powstaje H
2
CO
3
, który dysocjuje
na H
+
i HCO
3-
; H
+
wchodzi do kanalika i
wymieniany jest na Na
+
, który wchłania
się wraz z HCO
3-
do krwiobiegu).

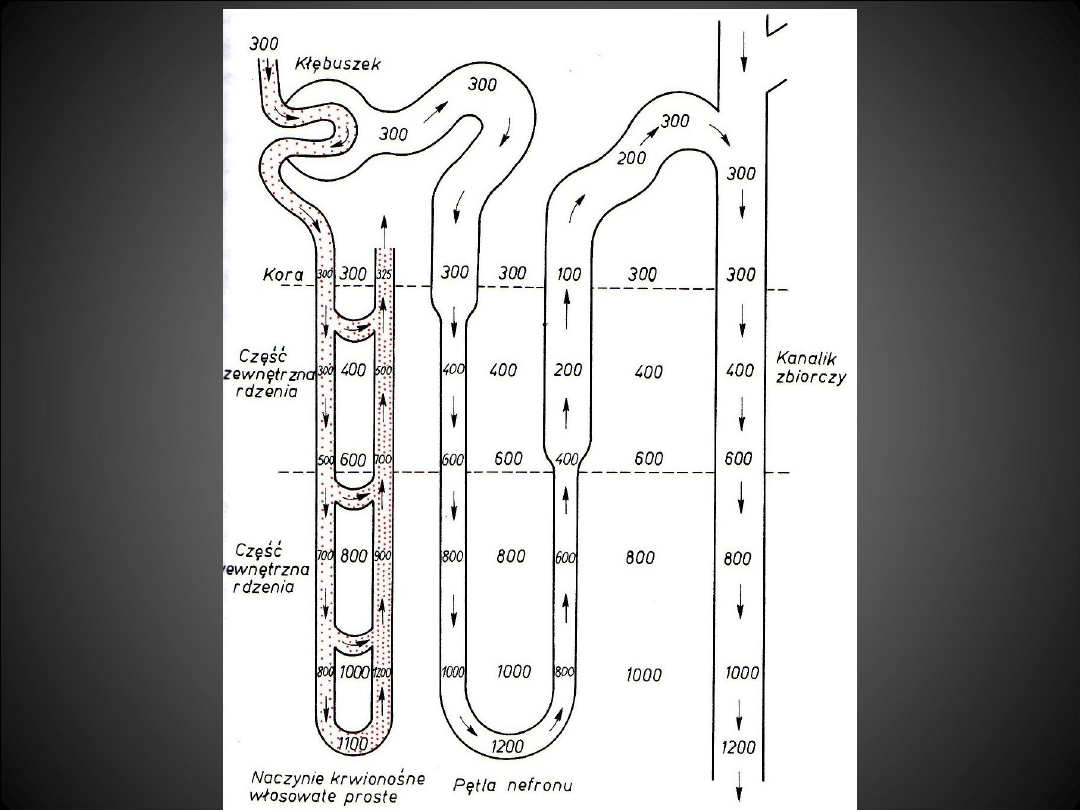
• Z kanalika bliższego przesącz dociera
do części cienkościennej pętli
nefronu, przepuszczalnej dla wody,
ale nie dla jonów (silnie hipertoniczne
otoczenie - część rdzeniowa -
pociąga wodę).

• Płyn docierający do części
grubościennej pętli nefronu ma
wysokie ciśnienie osmotyczne i
zawiera duże ilości Na
+
i Cl
-
.
• W tym odcinku nefronu ściana nie
przepuszcza wody, jest natomiast
wyposażona w mechanizm transportu
czynnego Cl
-
do przestrzeni
okołokanalikowej.

• Staje się ona skutkiem tego
elektroujemna w stosunku do światła
kanalika, co powoduje bierne
przemieszczenie Na
+
(ok. 25% NaCl
ulega wchłonięciu zwrotnemu w tej
części nefronu, woda pozostaje w
świetle kanalika). Do kanalika
dalszego dociera płyn hipotoniczny.

• Tu dalej wchłaniany jest czynnie Na
+
, a za
nim wtórnie, biernie, Cl
-
. Natomiast
wchłanianie wody zależy od aktywności
hormonu antydiuretycznego (ADH) -
wazopresyny.
• W tej części nefronu może ulec wchłonięciu
zwrotnemu do 10% przesączonego NaCl.
• W końcowej części kanalika dalszego i
początkowej kanalika zbiorczego Na
+
wymieniane są na K
+
i H
+
, które
przechodzą do światła kanalika.

• W tym odcinku nefronu zwrotnie
wchłania się zaledwie kilka procent
Na
+
.
• Aldosteron zwiększa tę wymianę.
• W kanaliku zbiorczym dochodzi do
dalszego zagęszczania przesączu, przy
udziale ADH oraz
hiperosmotycznego (rdzeniowego)
otoczenia kanalika zbiorczego.

Kilka uwag dotyczących
mechanizmu oraz
efektywności działania leków
moczopędnych:
• Woda jest wchłaniana zawsze biernie,
wtórnie do reabsorpcji Na+. Jedynym
wyjątkiem jest mechanizm związany z ADH.
• Zahamowanie wchłaniania zwrotnego Na+
prowadzi do zatrzymania w kanaliku wody –
jest to główny mechanizm diuretycznego
działania leków moczopędnych. Nasilenie
filtracji kłębuszkowej w celu zwiększenia
diurezy ma niewielkie praktyczne znaczenie.
• Leki moczopędne działają najczęściej
hamując transport czynny Na lub Cl w
kanaliku.

• Działanie leków moczopędnych nie
ogranicza się jedynie do wpływu na
wydalanie Na i wody; różne działania
dodatkowe są zwykle konsekwencją
mechanizmu efektu podstawowego i
mają najczęściej charakter działań
niepożądanych.

• Wielkość efektu moczopędnego zależy
od ilościowego udziału w procesach
reabsorpcji Na i wody odcinka
nefronu, w którym dany lek działa.
• Najsilniejsze działanie moczopędne
wykazują leki o punkcie uchwytu w
grubościennej części wstępującej pętli
nefronu, gdzie wchłania się do 25-30%
przesączanego jonu Na.

• Wszystkie leki moczopędne
działające na transport Na są
skuteczne pod warunkiem, że do
punktu uchwytu ich działania dociera
dostateczna ilość przesączu. U
chorych z ciężką niewydolnością
nerek, nawet najsilniej działające leki
moczopędne, nie zwiększą znacząco
diurezy.

• Zwiększanie dawek leków moczopędnych
dla uzyskania większej diurezy jest
uzasadnione tylko w ograniczonym
zakresie.
• Jeśli określony mechanizm reabsorpcji
został maksymalnie zahamowany, to
zwiększanie dawki jest bezcelowe, nasila
tylko ryzyko wystąpienia działań
niepożądanych.
• Nie zaleca się również rutynowego
stosowania leczenia skojarzonego.

Podział leków
moczopędnych
I. Leki modyfikujące transport
kanalikowy
II. Diuretyki osmotyczne –
mannitol, glukoza (roztwory 20-
40 %)
III. Ksantynowe leki moczopędne –
teofilina, teobromina

Podział leków
moczopędnych ze względu
na siłę działania
• silnie działające (powodują utratę >
15% filtrowanego sodu; działają
głównie na pętlę Henlego)
– kwas etakrynowy
– grupa furosemidu (furosemid, piretanid,
bumetanid)
– tiazolidony (etazolamid)
– aminopirazolinony (muzolimina)
– Aminometylofenole

Podział leków
moczopędnych ze względu
na siłę działania
• średnio aktywne (powodują utratę
5-10% (max 15%) filtrowanego sodu)
– tiazydy
– chlortalidon (Hygroton)
– chinazolinony (metolazon)
– chlorobenzamidy (indapamid, klopamid)
– mefruzyd
– kwasy fenoksyoctowe – diuretyki
urykozuryczne, kwas tienylenowy,
indakrynon

Podział leków
moczopędnych ze względu
na siłę działania
• słabe (uzupełniające, o różnych
mechanizmach działania)
– antagoniści aldosteronu (Verospiron) i inne
oszczędzające potas (amilorid, triamteren)
– acetazolamid (Diuramid) → w jaskrze,
obniża ciśnienie śródgałkowe
– ksantyny (kofeina, eufilina)
– mannitol (leczenie obrzęku mózgu; podany
doustnie ma działanie przeczyszczające),
izosorbid, inne
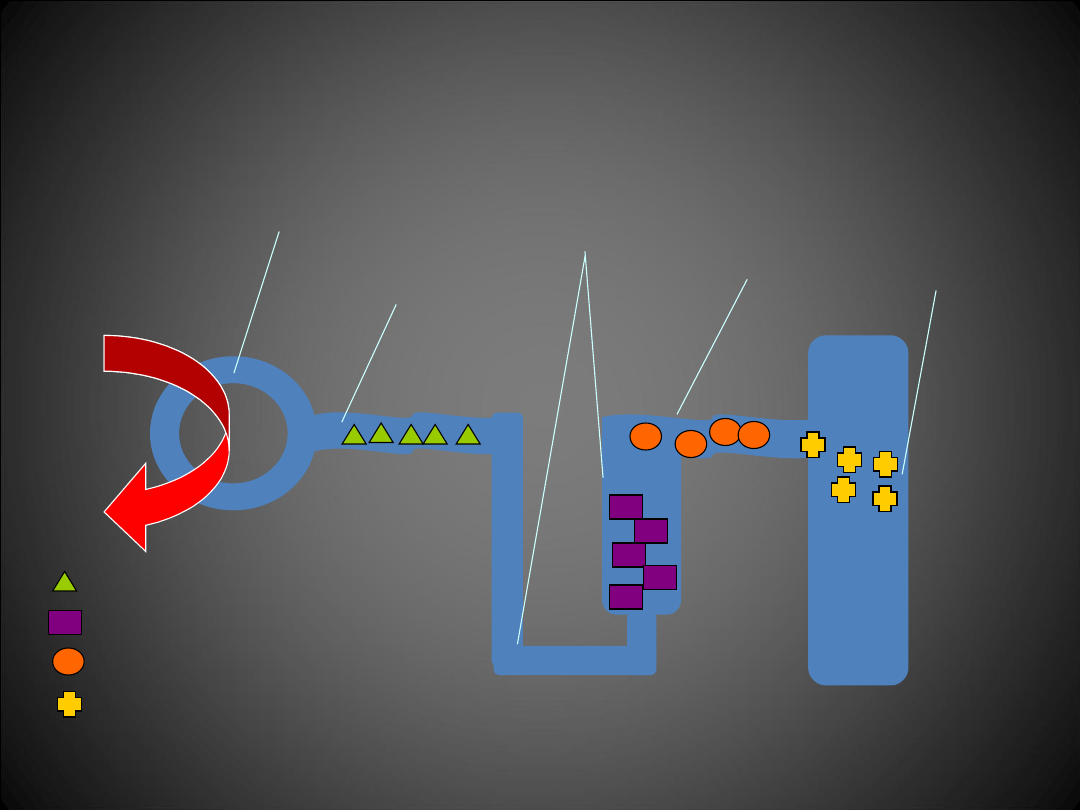
INHIBITORY ANHYDRAZY
PĘTLOWE
TIAZYDOWE
OSZCZĘDAJĄCE POTAS
Miejsce działania leków moczopędnych
kłębusz
ek
Cewka
kręta
bliższa
Cewka
kręta
dalsza
Cewka
zbiorcz
a
Pętla
Henlego
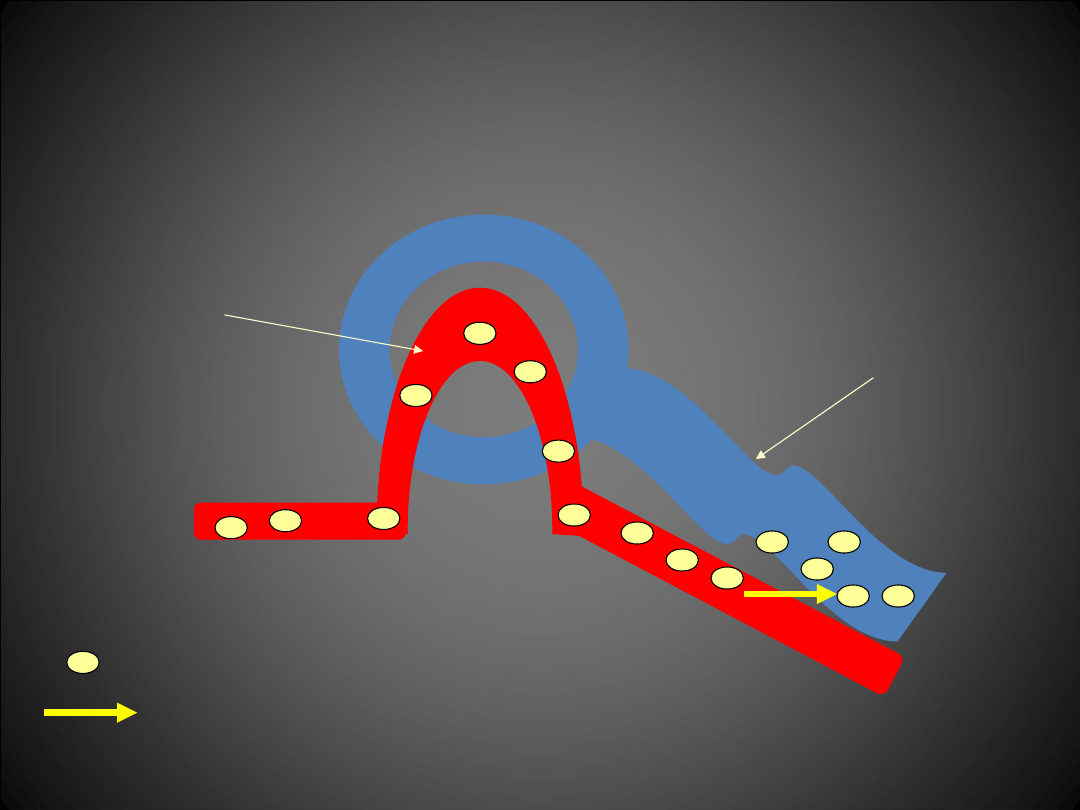
Mechanizm działanie diuretyków
Cewka
bliższa
Kłębuszek
nerkowy
Diuretyk - furosemid
Sekrecja do światła cewki

Diuretyki pętlowe
O wysokiej efektywności – zwane
inaczej diuretykami pętlowymi
(miejsce działania – pętla
nefronu)
• pochodne sulfonamidowe:
– furosemid (Furosemidum, Diurapid)
– torasemid (Trifas, Torem, Unat)
– bumetamid (Burinex)
– piretanid (Eurelix)

• Leki tej grupy mają jednakowy
mechanizm działania, zbliżoną
efektywność i podobne działania
niepożądane, związane z gwałtowną
diurezą. Przedstawicielem tej grupy
jest furosemid.

Furosemid
• Mechanizm działania – podobnie jak inne
diuretyki petlowe hamuje resorpcje zwrotną
jonu chlorkowego we wstępującym odcinku
pętli nefronu i wtórnie wchłanianie jonu
sodowego.
• Zahamowanie wchłaniania zwrotnego sodu
prowadzi do zatrzymania w kanaliku wody i
w efekcie jej zwiększone wydalenie.
• Ponadto przejście dużych ilości sodu do
kanalika dalszego nasila wydalanie potasu.

Furosemid - Zastosowanie
kliniczne
• Furosemid jest lekiem pierwszego
wyboru w leczeniu nagłych stanów, w
których niezbędne jest szybkie i
znaczne zmniejszenie objętości
płynów krążących.
• Gwałtowne działanie moczopędne
oraz krótki czas działania
przemawiają przeciw stosowaniu tego
leku w leczeniu przewlekłym.

• Właściwości farmakokinetyczne
sprawiają, że w leczeniu przewlekłym
bywa stosowany wtedy, gdy inne leki
moczopędne są nieskuteczne bądź
przeciwwskazane. Furosemid stosuje się
w:
» ostrej niewydolności lewokomorowej
» obrzęku płuc
» ciężkiej niewydolności nerek z obrzękami
» leczeniu nadciśnienia opornego na tiazydy
Furosemid - Zastosowanie
kliniczne

• Cd:
» ciężkich postaciach przewlekłej
niewydolności serca, wymagających
szybkiego odwodnienia chorego
» leczeniu zatruć, wtedy łącznie z dużymi
ilościami płynów (tzw. diureza
forsowana)
» ostrej niewydolności nerek z oligurią
(skąpomoczem czyli ze zmniejszoną
produkcją moczu)
» obrzęku mózgu
» marskości wątroby z wodobrzuszem

Furosemid -
Przeciwwskazania
• niedrożność dróg moczowych z
bezmoczem !!! (np. wyniku zatkania
cewki moczowej kamieniem, piaskiem)
• ciąża i okres karmienia piersią
• hipokaliemia
• przedawkowanie glikozydów
naparstnicy
• dna moczanowa

Furosemid - Działania
niepożądane:
• Obniżenie stężenia jonów
potasowych (hipokaliemia) i
magnezowych (hipomagnezemia) w
surowicy krwi i w tkankach jest
najpoważniejszym działaniem
niepożądanym gdyż może prowadzić
do groźnych dla życia zaburzeń
rytmu serca czyli arytmii.

• Mogą wystąpić objawy ze strony
przewodu pokarmowego: zmniejszenie
łaknienia, nudności, wymioty, zaparcia
lub biegunki.
• Ponadto zdarzają się alergiczne reakcje
skórne, nadwrażliwość na światło oraz
zaburzenia widzenia.
• Furosemid może powodować odwracalne
zaburzenia słuchu, chociaż opisywano
również trwałą głuchotę (ototoksyczność)
oraz uszkodzenie szpiku.
Furosemid - Działania
niepożądane:

• Ponadto mogą wystąpić:
hiperglikemia, hiperurykemia
(podwyższenie poziomu kwasu
moczowego we krwi – dlatego
przeciwwskazane u pacjentów z dną
moczanową), hiperlipidemia,
hipokalcemia.
Furosemid - Działania
niepożądane:

Furosemid - Interakcje:
• furosemid stosowany łącznie z glikozydami
naparstnicy nasila ich działanie arytmogenne –
objawy zatrucia glikozydami nawet z
zatrzymaniem krążenia włącznie, przy
rutynowych dawkach tych leków. Wynika to z
tego, że potas działa antagonizująco względem
glikozydów naparstnicy tak więc przy hipokaliemii
dochodzi do nasilenia działania tych leków
• furosemid może nasilać ototoksyczne działanie
antybiotyków aminoglikozydowych i zwiększać
nefrotoksyczność tych antybiotyków oraz
cefalosporyn

pochodne kwasu fenoksyoctowego:
• kwas etakrynowy (Hydromedin,
Uregyt)
• Lek ten ma właściwości typowe dla
diuretyków pętlowych ale jest lekiem
bardziej toksycznym od furosemidu;
uszkodzenie słuchu bywa często
nieodwracalne ponadto częściej
występują zaburzenia żołądkowo-
jelitowe i uszkodzenie szpiku.

kwas etakrynowy
• Nie ma istotnych zalet w porównaniu
z furosemidem. Kwas etakrynowy nie
jest pochodna sulfonamidową i
stosowany jest właściwie wyłącznie w
zastępstwie furosemidu u chorych, u
których rozpoznano nadwrażliwość
na sulfonamidy.

2. O umiarkowanej
efektywności, zwane też
diuretykami korowego
odcinak pętli nefronu:
• pochodne benzotiazadyny, czyli
tiazydy moczopędne:
– hydrochlorotiazyd (Hydrochlorothiazidum,
Enap, Tialorid, Retiazid [+ rezerpina])
• związki tiazydopodobne:
– chlortalidon (Hygroton, Urandil)
– indapamid (Indapen, tertensif, Natrilix,
Fludex)
– klopamid (Brinaldix, Clopamid,
Normatens, Brinerdin)

Tiazydy - Mechanizm
działania:
• Tiazydy działają w końcowym, korowym
odcinku części wstępującej pętli nefronu
oraz w początkowej części kanalika
dalszego.
• Hamują one wchłanianie zwrotne jonu
chlorkowego; prowadzi to do zatrzymania
w kanaliku sodu i wody (w wyniku
zahamowania ich wchłaniania zwrotnego z
kanalika) czego efektem jest zwiększenie
objętości wydalonego moczu .

• Ujemnemu bilansowi sodowemu i
obniżeniu objętości płynów
zewnątrzkomórkowych towarzyszy
znaczące hamowanie wydalania
wapnia oraz nasilenie wydalania
potasu i magnezu.
Tiazydy - Mechanizm
działania:

Tizaydy - Zastosowanie
kliniczne:
• łagodne i umiarkowane postacie
niewydolności serca - gdyż jedną z
podstawowych przyczyn
prowadzących do wystąpienia
jawnych cech niewydolności serca, w
postaci uczucia duszności w okresie
wczesnym lub obrzęków w okresie
późnym, jest zatrzymywanie
(retencja) wody i sodu przez nerki.

Tizaydy - Zastosowanie
kliniczne:
• Diuretyki pętlowe należy stosować w
tych przypadkach w drugiej
kolejności, gdy tiazydy są
nieskuteczne.
• Zwalczanie obrzęków pochodzenia
nerkowego i wątrobowego

Tizaydy - Zastosowanie
kliniczne:
• choroba nadciśnieniowa – leki z tej
grupy obniżają ciśnienie krwi silniej niż
wynikałoby to ze zmniejszenia objętości
płynów krążących, dzięki dodatkowo
bezpośredniemu działaniu rozkurczowemu
na mięśniówkę gładką naczyń.
• Efekt hipotensyjny (obniżenia ciśnienia
krwi) ujawnia się stosunkowo późno tj. po
kilku tygodniach stosowania

Tiazydy - Działania
niepożądane:
• hipokaliemia – jest stosunkowo
częstym powikłaniem a następstwem
tego (podobnie jak przy diuretykach
pętlowych) mogą być groźne dla
życia zaburzenia rytmu serca
• hipomagnezemia

Tiazydy - Działania
niepożądane:
• hiperlipidemia – stosowanie tiazydów
może powodować wzrost stężenia
triglicerydów i cholesterolu. Zaleca
się w miarę możliwości unikanie
leczenia tiazydami u chorych z
zaburzeniami lipidowymi
• hiperglikemia. U chorych na cukrzycę
tiazydy zwiększają ryzyko powikłań
naczyniowych (mikroangiopatie)

Tiazydy - Działania
niepożądane:
• hiperurykemia – tiazydy są przeciwwskazane
do stosowania u chorych na dnę moczanową
• impotencja
Działania rzadziej występujące:
• zaburzenia żołądkowo-jelitowe, zapalenie
wątroby, zapalenie trzustki
• hematotoksyczność – anemia, leukopenia,
trombocytopenia
• OUN – bóle i zawroty głowy, dreszcze,
zaburzenia widzenia,
• śródmiąższowe zapalenie płuc

Tiazydy - Interakcje:
• w wyniku wywoływania hipokaliemii
nasilają działanie glikozydów
nasercowych aż do objawów zatrucia
• NLPZ i glikokortykosteroidy
zmniejszają moczopędne (w tym
hipotensyjne) działanie tiazydów

Tiazydy - Interakcje:
• jednoczesne stosowanie
glikokortykosteroidów i beta-
adrenomimetyków sprzyja utracie
potasu
• u pacjentów z cukrzycą przyjmujących
tiazydy istnieje niekiedy konieczność
zwiększenia dawki leków
przeciwcukrzycowych

Tiazydy - Interakcje:
• tiazydy mogą osłabiać działanie
doustnych leków przeciwzakrzepowych
pochodnych kumaryny
• łączne stosowanie tiazydów i leków
moczopędnych oszczędzających potas
może być przyczyną zaburzeń
czynności nerek
• łączne stosowanie z antybiotykami
aminoglikozydowymi nasila ich
działanie nefrotoksyczne

Problem hipokaliemi
• Profilaktyczne podawanie związków potasu
ma racjonalne uzasadnienie wyłącznie
podczas stosowania dużych dawek
tiazydów u osób z czynnikami ryzyka.
• Rutynowe stosowanie uzupełniania
(suplementacji) potasu zaleca się u
pacjentów z niewydolnością serca,
zwłaszcza jeśli chory otrzymuje
równocześnie glikozydy nasercowe, w
marskości wątroby z obrzękami, podczas
stosowania glikokortykosteroidów.

Problem hipokaliemi
• Małe dawki tiazydów stosowane w
leczeniu nadciśnienia rzadko prowadzą
do znaczących niedoborów potasu.
• Należy monitorować stężenie potasu,
zwłaszcza w pierwszym okresie
stosowania leku moczopędnego, a
potas uzupełniać dopiero po
stwierdzeniu jego niskiego stężenia w
surowicy.

Problem hipokaliemi
• Dodatkowym argumentem
popierającym takie postępowanie
jest fakt, ze zagrożenie hipokaliemią
po tiazydach występuje znacznie
rzadziej niż hiperkaliemią w wyniku
suplementacji potasu lub stosowania
diuretyków oszczędzających potas.

• Leki o miernej lub śladowej
efektywności
• leki moczopędne oszczędzające potas
– spironolakton (Spiridon, Spirinol,
Verospiron)
– triamteren (Tiamterene)
– amilorid (Midamor)

Spironolakton
• Mechanizm działania
• Budowa spironolaktonu jest bardzo
zbliżona do budowy aldosteronu co
dobrze tłumaczy mechanizm działania
tego leku, polegający na blokowaniu
receptorów komórkowych
aldosteronu, w wyniku czego ulega
zmniejszeniu aktywność biologiczna
tego hormonu.

Spironolakton - Mechanizm
działania
• Spironolakton blokując receptory dla
aldosteronu w kanaliku dalszym,
zwiększa wydalanie sodu i wody
prowadząc do umiarkowanego
zwiększenia ilości wydalanego
moczu, wyraźnie zmniejsza
wydalanie potasu.

Spironolakton -
Zastosowanie kliniczne:
• podstawowym wskazaniem do
stosowania spironolaktonu jest
hiperaldosteronizm pierwotny i wtórny
(chorobie tej towarzyszą znaczne obrzęki)
• może być stosowany jako lek
moczopędny (m.in. w terapii
nadciśnienia, niewydolności krążenia),
jeśli inne postępowania bądź leki są
nieskuteczne

Spironolakton - działania
niepożądane:
• w badaniach na zwierzętach spironolakton
wykazywał działanie rakotwórcze, nie
można wykluczyć takiego działania u
człowieka.
• Dlatego stosowanie leku należy ograniczyć
do sytuacji niezbędnych, w których nie
istnieje inny wybór i nie stosować
spironolaktonu bez szczególnego
uzasadnienia.
• Stosować tak krótko jak to możliwe.

Spironolakton - działania
niepożądane:
• spironolakton wykazuje działanie
antyandrogenne stąd może
powodować u mężczyzn
ginekomastię (mlekotok), obniżenie
popędu płciowego a nawet
impotencję, zmianę barwy głosu a u
kobiet zaburzenia miesiączkowania,
przerost i bolesność gruczołu
sutkowego

Spironolakton - działania
niepożądane:
• oun – senność, bóle głowy,
niezborność
• zaburzenia żołądkowo-jelitowe w tym
krwawienia z przewodu
pokarmowego

Spironolakton -
Przeciwwskazania
• hiperkaliemia
• ciąża i okres karmienia piersią
• niewydolność nerek

Triamteren i amilorid
• Działają w tym samym odcinku nefronu co
spironolakton ale ich mechanizm działania
jest odmienny.
• Leki te zmniejszają w kanaliku dalszym i
końcowym przepuszczalność błony
komórkowej dla sodu, co uniemożliwia jego
wymianę na potas – dochodzi więc do
zwiększonego wydalania sodu i wtórnie za
tym, wody.
• Moczopędnie działają słabo, nie powodują
jednak strat potasu.

Triamteren i amilorid
• Leki te są najczęściej kojarzone z innymi
lekami moczopędnymi, zwłaszcza
tiazydami, w celu zapobiegania
niedoborom potasu.
• Należy unikać ich stosowania w
sytuacjach, kiedy można spodziewać się
zwiększonego stężenia potasu w
organizmie, zwłaszcza w przypadkach
niewydolności nerek, u chorych
otrzymujących leki zawierające dużo
potasu lub go zatrzymujące np. kaptopril.

Inhibitory anhydrazy
węglanowej
• Acetazolamid (Diuramid)
Mechanizm działania
• Zahamowanie przez acetazolamid anhydrazy
węglanowej w kanaliku bliższym prowadzi do
niedoboru jonów wodorowych i
wodorowęglanowych, co uniemożliwia wymianę
sód-wodór.
• W ten sposób sód wraz z wodą jest wydalany w
zwiększonej ilości.
• Razem z jonem sodowym wydalają się
wodorowęglany, co prowadzi do rozwoju
kwasicy metabolicznej.
• Ponadto lek ten może powodować stratę potasu.

Acetazolamid -
Zastosowanie kliniczne
• Acetazolamid rzadko stosuje się w
celu działania moczopędnego.
• Jest stosowany w leczeniu jaskry -
hamowanie anhydrazy węglanowej
zmniejsza bowiem produkcję cieczy
wodnistej i obniża ciśnienie
wewnątrzgałkowe.

Acetazolamid -
Zastosowanie kliniczne
• Ze względu na to, że lek ten
powoduje zmniejszenie ilości
wodorowęglanów bywa stosowany
jako lek uzupełniający w terapii
chorób i stanów którym towarzyszy
zasadowica metaboliczna i
oddechowa

Acetazolamid - Działania
niepożądane
• Najbardziej prawdopodobny jest rozwój
kwasicy metabolicznej, jest ona jednak
zaburzeniem samoograniczającym się,
najczęściej bez konsekwencji klinicznych.
• Znaczna utrata potasu następuje głównie
wówczas gdy acetazolamid kojarzy się z
innymi lekami moczopędnymi.
• Rzadko obserwuje się wysypki skórne,
zahamowanie czynności szpiku i
śródmiąższowe zapalenie nerek.

II. Diuretyki osmotyczne –
mannitol, glukoza
(roztwory 20-40 %)
• Diuretykami osmotycznymi są
rozpuszczalne w wodzie nieelektrolity,
nieaktywne farmakologicznie, swobodnie
przesączane i nie wchłaniane zwrotnie w
nerce.
• Leki te powodują wzrost stężenia
osmotycznego w świetle kanalika, co
utrudnia wtórne wchłanianie wody (czyli
reabsorpcję), zwiększając diurezę
proporcjonalnie do ilości przesączonego
leku.

Diuretyki osmotyczne –
mannitol, glukoza
(roztwory 20-40 %)
• Mechanizm działania powoduje, że
nawet przy dużym spadku
przepływów nerkowych o
ograniczonej filtracji nerkowej (np. w
hipowolemii) jako jedyne leki
moczopędne mogą utrzymać diurezę.

Mannitol
• Jest polisacharydem nie metabolizowanym
w organizmie.
• Zastosowany dożylnie utrzymuje się
początkowo w układzie naczyniowym,
powodując wzrost ciśnienia osmotycznego
krwi co powoduje przechodzenie płynu z
obwodu do krążenia i w konsekwencji
wzrost objętości osocza.
• W następnej fazie stopniowo ulega
przesączaniu.

Mannitol - Zastosowanie
kliniczne
• Stany z obniżeniem ciśnienia
tętniczego i ostrym zmniejszeniem
przesączania kłębuszkowego,
spowodowane różnymi czynnikami są
podstawowym wskazaniem do
stosowania mannitolu.

Mannitol - Zastosowanie
kliniczne
• Mannitol uruchamiając bądź
utrzymując diurezę zapobiega ostrej
niewydolności nerek (zahamowanie
przesączania nerkowego (diurezy) =
ostra niewydolność nerek powoduje
uniemożliwienie wydalania produktów
rozpadu białek, przede wszystkim
mocznika nagromadzenie mocznika
we krwi mocznica (Uremia))

Mannitol - Zastosowanie
kliniczne
• Nawet przy bardzo ograniczonym
przesączaniu stopniowo gromadzi się
w kanaliku i podtrzymuje wytwarzanie
moczu wówczas, gdy inne leki
moczopędne są nieskuteczne wobec
braku przesączu.
• Dodatkowym korzystnym czynnikiem
jest zwiększenie przepływu nerkowego
wskutek zwiększania przez mannitol
objętości płynów krążących.

Mannitol - Zastosowanie
kliniczne
• Faza krążeniowa mannitolu jest
wykorzystywana w zapobieganiu
obrzękowi mózgu podczas zabiegów
neurochirurgicznych oraz w
przypadkach ciężkich urazów głowy i
udarów mózgu.

Mannitol - Działania
niepożądane
• Wskutek zwiększania objętości płynów
krążących diuretyki osmotyczne u
chorych z niewydolnością serca mogą
spowodować wystąpienie obrzęku płuc.
• Przy podaniu mannitolu mogą wystąpić
bóle i zawroty głowy, wymioty oraz
zaburzenia świadomości.

III. Ksantynowe leki
moczopędne – teofilina,
teobromina
• Działanie moczopędne
metyloksantyn przebiega na drodze
zwiększenia filtracji kłębuszkowej.
• Działanie diuretyczne tej grupy leków
jest słabe i obecnie rzadko
wykorzystywane w celach
terapeutycznych.

• IV. Środki pochodzenia
roślinnego – kłącza perzu, korzeń
lubczyka, liść pokrzywy, owoc
pietruszki, świeże liście brzozy,
ziele skrzypu

Grupa
Przykłady leków
Miejsce działania
Siła działania
(% ładunku
Na
+
)
Inhibitory
anhydrazy
węglanowej
acetazolamid
Cewka kreta bliższa
3
Osmotyczne
mannitol
Cewka kręta bliższa
20
Pętlowe
furosemid
torasemid
Ramię wstępujące pętli
Henlego
25
Tiazydowe i
tiazydopodobne
hydrochlorotiazyd
chlortalidon
indapamid
Cewka kręta dalsza
5
Oszczędzające
potas
spironolakton
amilorid
triamteren
Cewka kręta dalsza i
cewka zbiorcza
2
Podsumowanie:
Leki moczopędne -
podział
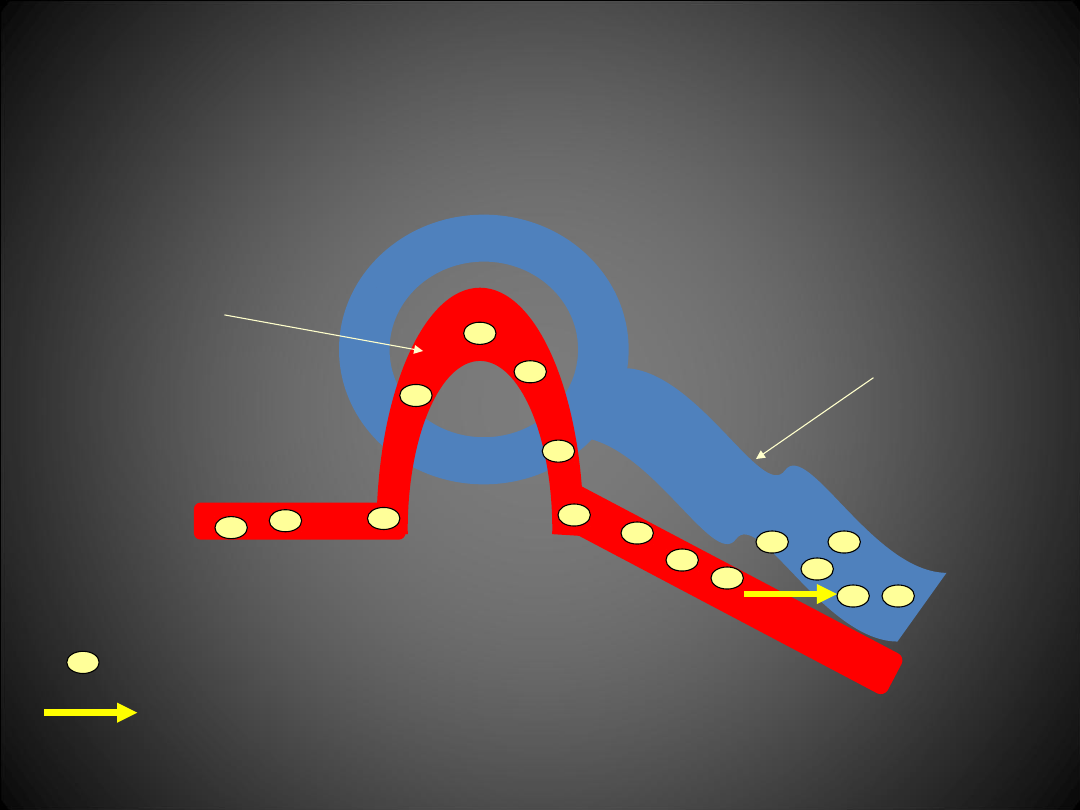
Mechanizm działanie diuretyków
Cewka
bliższa
Kłębuszek
nerkowy
Diuretyk - furosemid
Sekrecja do światła cewki
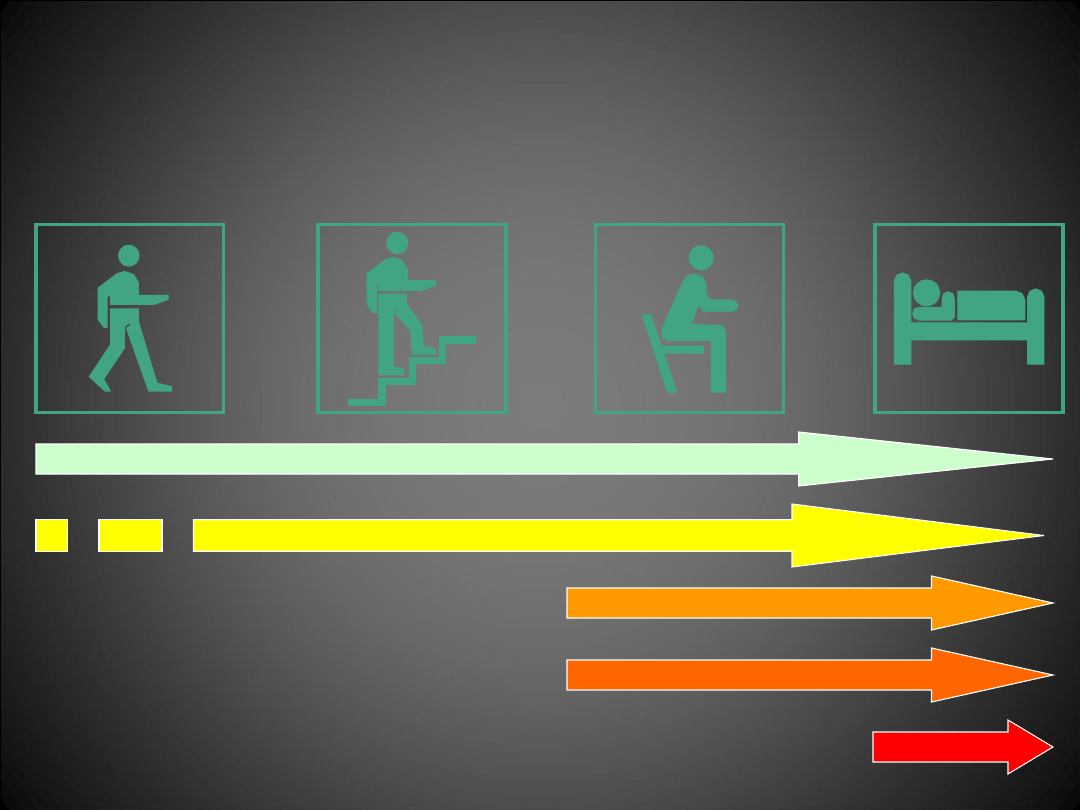
Leki moczopędne
w przewlekłej niewydolności serca
NYHA I
NYHA II
NYHA III
NYHA IV
ACEI
-blokery
Diuretyki
Naparstnic
a
Ino (+)

Diuretyki
pętlowe
Tiazydy i leki
tiazydopodobn
e
Diuretyki
oszczędzające
potas
Na
↓↓↓↓
↓↓
↓
K
↓↓
↓
↑ lub ↔
Mg
↓
↓
↔ lub ↑
Ca
↓↓
↑
↑ lub ↔
Wpływ niektórych leków moczopędnych
na bilans elektrolitów:
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
Wyszukiwarka
Podobne podstrony:
LEKI MOCZOPĘDNE
LEKI MOCZOPĘDNE 2
WYKŁAD 15 - FARMAKOLOGIA leki moczopędne, farmacja, farmakologia
LEKI MOCZOPĘDNE, Szkola, farmakologia
LEKI MOCZOPĘDNE
Leki moczopedne
FARMAKOLOGIA, DIURETYKI1, Leki moczopędne
LEKI MOCZOPĘDNE
farmakologia 2- leki moczopędne, KOSMETOLOGIA, Farmakologia
Leki moczopędne i gospodarka wodno elektrolitowa
F-moczopędne, Leki moczop˙dne
LEKI MOCZOPĘDNE farm
farmakologia leki moczopędne
(51) Leki przeciwbiegunkowe
LEKI MOCZOPĘDNE kamica
więcej podobnych podstron