
Zapalenie płuc
Michał Przybyszewski

Epidemiologia
Zapadalność: 5-11
przypadków/1000 osób/rok
Po 60 r.ż. 20/1000 a po 75 r.ż. 30/1000
Śmiertelność ok..1%,
wśród hospitalizowanych 5-10%, a po 75
r.ż. >30%
Umieralność 0.01%
(10/100 000 ludności/rok)
Zapadalność na wewnątrzszpitalne
zapalenie płuc: 5/1000 hospitalizowanych
i około 15/1000 hospitalizowanych po 60
r.ż.

Klasyfikacja
POZASZPITALNE
WEWNĄTRZSZPITALNE
ASPIRACYJNE
(wewnątrz- i zewnątrzszpitalne)
U CHORYCH Z USZKODZENIEM
ODPORNOŚCI (immunosupresja)

Patofizjologia - 1
Błona śluzowa nosa,
jamy ustnej i gardła
osób zdrowych jest
skolonizowana przez
tlenowe bakterie
Gram+:
Streptococcus
pneumoniae
Haemophilus influenzae
Mycoplasma pneumoniae
Moraxella catarrhalis

Patofizjologia - 2
Drogi dostania się bakterii do płuc:
Powietrze (do płuc w ciągu dnia dostaje się
kilkanaście tysięcy litrów powietrza)
Mikroaspiracja - drobne aspiracje treści
zawierającej bakterie górnych dróg
oddechowych występują u ponad połowy
osób zdrowych

Patofizjologia - 3
Mechanizmy obronne:
kichanie
kaszel
transport śluzowo-
rzęskowy
odporność komórkowa
(makrofagi płucne)
czynniki odporności
humoralnej
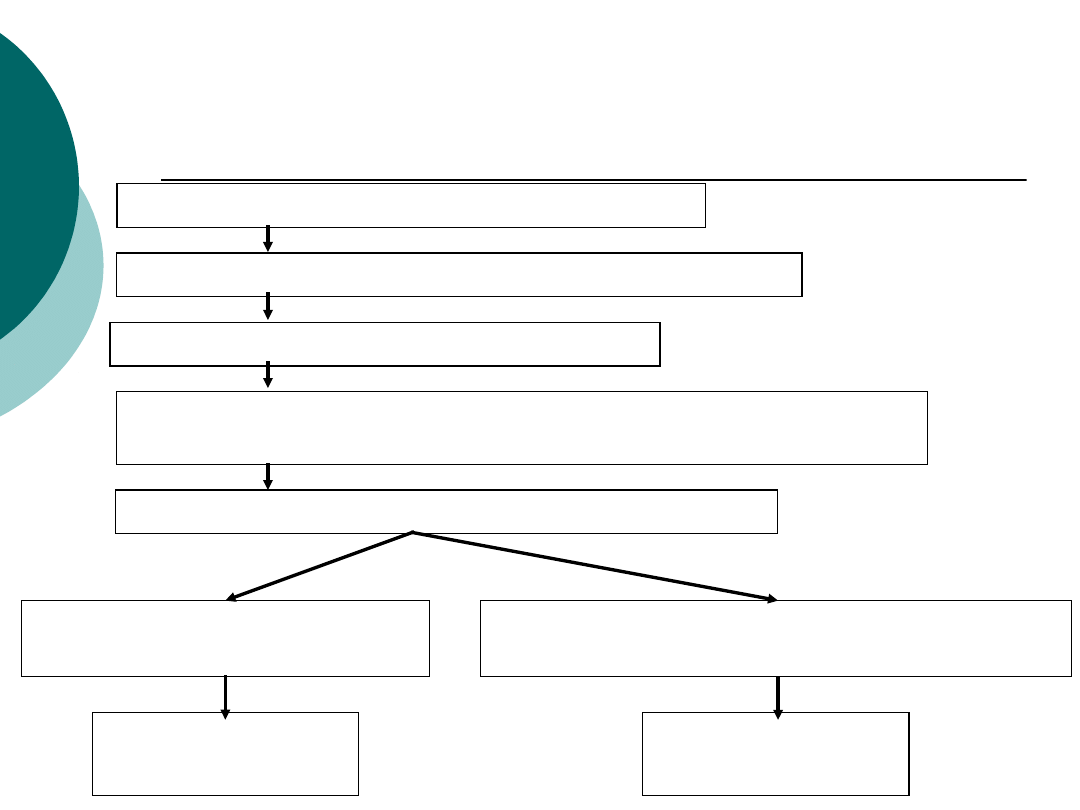
Patofizjologia - 4
Przyleganie bakterii do komórek nabłonka
↑wydzielania cytokin prozapalnych
(IL-8, TNF-alfa)
↑przepuszczalności śródbłonka naczyń
gromadzenie się w świetle pęcherzyków płucnych wysięku
(granulocyty obojętnochłonne)
obraz wypełnienia pęcherzyków płucnych w rtg
nacieczenie pęcherzyków w
sąsiedztwie oskrzeli
odoskrzelowe
zapalenie płuc
nacieczenie pęcherzyków całego płata
lub zlewanie się ognisk odoskrzelowych
płatowe
zapalenie płuc

Pozaszpitalne zapalenie płuc -
objawy
Ostra wysoka gorączka
Bóle w klatce piersiowej o charakterze
opłucnowym
Kaszel
Ropna plwocina

Pozaszpitalne zapalenie płuc -
objawy
Badaniem fizykalnym:
Stłumienie odgłosu opukowego
Rzężenia drobnobańkowe

Pozaszpitalne zapalenie płuc -
objawy
Morfologia:
Leukocytoza
Rtg kl. piersiowej:
Zacienienie
odpowiadające
naciekowi zapalnemu
Gazometria krwi
tętniczej:
pH, pCO
2
,
pO
2
Enzymy wątrobowe
Stężenie kreatyniny i
mocznika we krwi

Pozaszpitalne zapalenie płuc -
etiologia
Pomimo stosowania wielu metod
jednocześnie:
Posiew plwociny
BAL
Szczotka chroniona
Nakłucie tchawicy
Posiew krwi
Wykrywanie antygenu i/lub przeciwciał
Czynnik etiologiczny można ustalić u 40 -
50% chorych
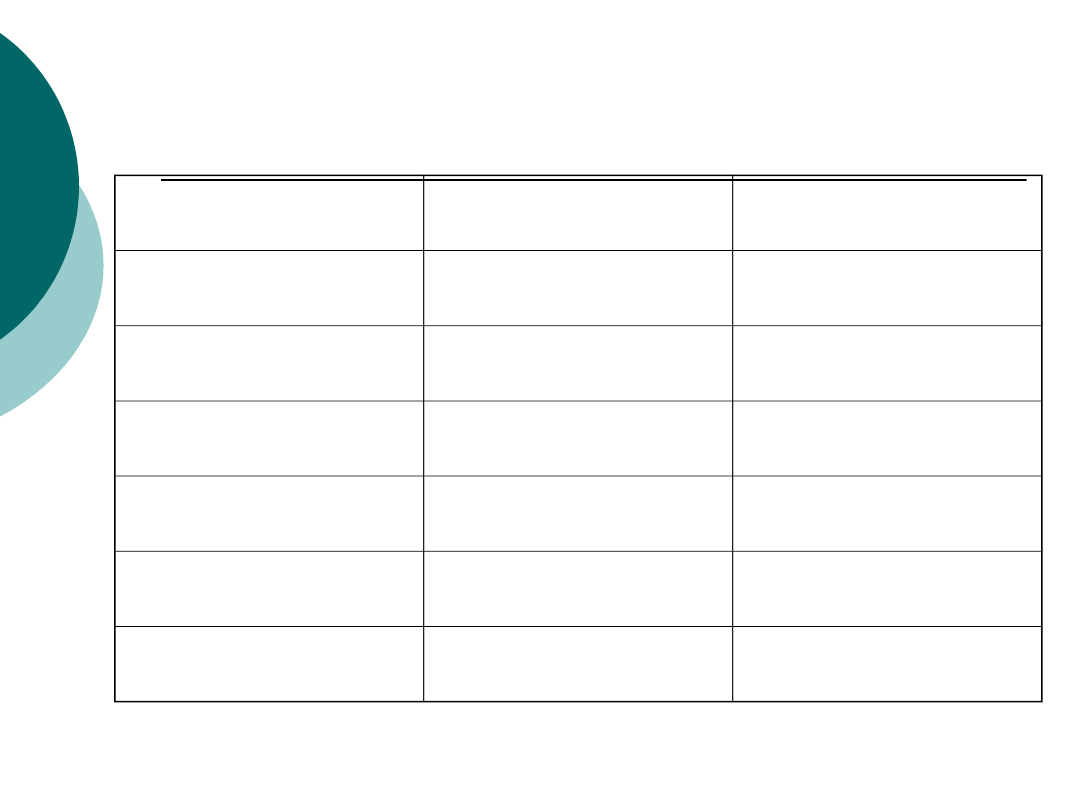
Pozaszpitalne zapalenie płuc -
etiologia
Huchon G., Woodhead H., Eur.Respir,Rev.1998,8,392
21 prac, wiele ośrodków, 4982 chorych
Bakteria
[%] od - do
[%] średnio
S.pneumoniae
7-76
30
H.influenzae
1-16
5
Mycoplasma
0-24
8
Legionella sp
0-15
5
Bakterie G(-)
0-28
3
S.aureus
0-4
1.5

Pozaszpitalne zapalenie płuc -
leczenie
Ambulatoryjne
Chorzy poniżej 65 roku życia
W dobrym stanie ogólnym
Bez chorób współistniejących
Szpitalne
Wiek powyżej 65 lat
Wysięk w opłucnej
Naciek obejmuje więcej niż 1 płat płuca
Cechy rozpadu w obrębie nacieku
ERS Guidelines 1998, ERJ,1998,11,986

Pozaszpitalne zapalenie płuc -
leczenie
Szpitalne
Tachykardia >125/min
Temperatura ciała >40°C lub < 35°C
Tachypnöe >30/min
Sinica
Ciśnienie tętnicze < 90/60mmHg
Nieskuteczność wstępnego leczenia amb.
Zaburzenia psychiczne
Ubóstwo
Podeszły wiek
Leukopenia < 4000/mm
Leukocytoza > 20000/mm
Niedokrwistość, Hb < 9 g%
PaO
2
< 60mmHg lub PaCO
2
> 50mmHg
Kwasica (pH<7,3)

Pozaszpitalne zapalenie płuc -
leczenie
Z wyboru:
Aminopenicylina np.. Amoksycylina
lub jeden z niżej wymienionych:
Cefalosporyna doustnie np. Cefuroksym
Tetracyklina
Chinolon III generacji
Makrolid
ERS Guidelines 1998, ERJ,1998,11,986

Pozaszpitalne zapalenie płuc -
leczenie
Z wyboru:
Amoksycylina doustnie 0.5-1.0g 3xdz.
Erytromycyna doustnie 0.5 4xdz.
Klarytromycyna doustnie 0.5 2xdz.
BTS THORAX 2001,56, 35-64

Pozaszpitalne zapalenie płuc -
leczenie
Osoby młode, okres epidemii
Mycoplasma pneum.: Makrolid
Chorzy na POChP lub niepowodzenie po
amoksycylinie: Amoksycylina z
inhibitorem beta-laktamazy
ERS Guidelines 1998, ERJ,1998,11,986

KRYTERIA CIĘŻKIEGO ZAPALENIA
PŁUC
Dwa lub więcej główne czynniki
rokowniczo niekorzystne:
splątanie,
mocznik ↑↑,
tachypnöe,
hipotonia
Lub
Jeden główny czynnik niekorzystny i inne
dodatkowe (wiek, ch. współistniejące,
rozległość zmian, PaO
2
)

Nieciężkie pozaszpitalne zapalenie płuc
Leczenie w szpitalu
Amoksycylina 0.5-1g 3xdz i.v. +
Erytromycyna 500mg 4xdz. p.o. lub
Klarytromycyna 500mg 2xdz. p.o.
Lub jeżeli i.v. to
Penicylina benzylowa 1.2 mln.j/ 4xdz.
z Erytromycyną 500mg 2xdz. i.v. lub
Klarytromycyną 500mg 2xdz. i.v.
lub
Ampicylina 500mg 4xdz. i.v. zawsze z
Erytromycyną lub Klarytromycyną
dożylnie

Nieciężkie pozaszpitalne zapalenie
płuc
Leczenie w szpitalu- alternatywne
Fluorochinolon o zwiększonej
aktywności wobec S. pneumoniae:
LEWOFLOKSACYNA 500mg 1xdz doust.
lub 500mg 1x dz. dożylnie

Pozaszpitalne zapalenie płuc
Leczenie w szpitalu
Amoksycylina z kw. klawulonowym
1,2g/8h i.v. lub
Cefuroksym 1,5g/8h lub
Cefotaksym 1g/8h lub
Ceftriakson 1g/8h lub
Penicylina benzylowa 4mln.j/2-4h doż.

Ciężkie pozaszpitalne zapalenie
płuc
Leczenie w szpitalu
Cefuroksym 1500mg/8h lub
Cefotaksym 1g/8h lub Ceftriakson 2g/24h
lub
Amoksycylina z klawulanianem 1.2g/8h
+ Erytromycyna i.v. lub Klarytromycyna i.v.

Ciężkie pozaszpitalne zapalenie
płuc
Leczenie w szpitalu- alternatywne
Fluorochinolon o zwiększonej aktywności
wobec S.pneumoniae
LEWOFLOKSACYNA 500mg 2xdz i.v.
+
Penicylina benzylowa 1.2g 4x dz. i.v.

Pozaszpitalne zapalenie płuc
Wskazania do leczenia w OIOM
Objawy niewydolności oddychania
Potrzeba mechanicznej wentylacji
Progresja nacieku o 50%/48h
Niestabilność hemodynamiczna
Zaburzenia metaboliczne

POZASZPITALNE ZAPALENIE PŁUC
Kiedy zmienić leczenie na doustne?
Ustąpienie gorączki
Zmniejszenie kaszlu
Zmniejszenie leukocytozy
Prawidłowe wchłanianie jelitowe
Antybiotyk doustny może być inny niż
poprzednio stosowany dożylnie

Pozaszpitalne zapalenie płuc
Ustępowanie zmian w obrazie rtg
Całkowite ustąpienie zmian
- po 2 tyg. - 51%
- po 4 tyg. - 64%
- po 6 tyg. - 73%
Zwykle okres cofania się zmian
radiologicznych wynosi 3-12 tygodni

Pozaszpitalne zapalenie płuc
Ustępowanie objawów pod wpływem leczenia
Gorączka 2-4 dni
Kaszel 4-9 dni
Trzeszczenia 3-6 dni
Leukocytoza 3-4 dni
Białko C-reaktywne 1-3 dni

Pozaszpitalne zapalenie płuc
Czas leczenia
Klasyczne bakteryjne - 7-10 dni
Atypowe (M.pn., Ch.pn.) - 10-14 dni
Legionelowe lub gronkowcowe 21 dni
Aspiracyjne 2-3 tygodnie

Wewnątrzszpitalne zapalenie płuc
Do 4 doby hospitalizacji: S.pneumoniae,
M.catarrhalis, H.influenzae i S.aureus
U hospitalizowanych dłużej: często bakterie
Gram (-): P.aeruginosa, Enterobacteriaceae,
K.pneumoniae, E.coli, Acinetobacter sp. i
Serratia marcescens (50-70%)
S.aureus (15-30%), często MRSA
Bakterie beztlenowe jamy ustnej

Wewnątrzszpitalne zapalenie
płuc – leczenie empiryczne
Chorzy hospitalizowani < 5 dni
antybiotyk beta-laktamowy z inhibitorem
lub cefalosporyna III generacji
Chorzy hospitalizowani > 5 dni
Cefalosporyna III gen.działająca na
P.aerugonosa + aminoglikozyd
ew. dołączyć wankomycynę

GRONKOWCOWE ZAPALENIE PŁUC
Poniżej 5% pozaszpitalnych zp
15-30% wewnątrzszpitalnych zp.
Źródło zakażenia: inne ognisko
np.rana, oparzenia, lub aspiracja,
cewniki, inj.dożylne narkotyków

GRONKOWCOWE ZAPALENIE PŁUC –
OBRAZ RADIOLOGICZNY
Liczne zacienienia odpowiadające
wieloogniskowym naciekom
Duża skłonność do rozpadu i
tworzenia ropni
Często wysięk ropny w opłucnej i
odma opłucnowa

GRONKOWCOWE ZAPALENIE PŁUC -
LECZENIE
Szczep wrażliwy na meticilinę:
antybiotyki beta-laktamowe oporne
na beta-laktamazę: nafcilina lub
oksacilina 8-12g/dobę,
cefalosporyny I lub II generacji
Szczep meticilinioporny ( MRSA)
Wankomycyna 1g co 12godz.(lub
teikoplanina), izolacja chorego

Zapalenie płuc
Okoliczności wskazujące na etiologię
zachłystową
Upojenie alkoholowe
Napad padaczki
Uraz głowy
Udar mózgu
Zatrucie lekami
Wady przełyku
Upośledzenie odruchów (SM, miażdzyca)

Aspiracyjne zapalenie płuc -
etiologia
Flora mieszana: bakterie tlenowe
i beztlenowe
Peptostreptococcus
Fusobacterium (beta-laktamaza +)
Prevotella (betlaktamaza +)

ZACHŁYSTOWE ZAPALENIE PŁUC
Przebieg ostry lub wybitnie przewlekły
Często, lecz nie zawsze cuchnąca
plwocina
W postaci przewlekłej wyniszczenie
Rozmaz plwociny bogaty w bakterie
(ziarniaki i pałeczki) ale ujemny posiew w
warunkach tlenowych.

ZACHŁYSTOWE ZAPALENIE PŁUC -
LECZENIE
Amoksycylina z klawulanianem
dożylnie 2g/6h lub Penicylina G doż. 4-
5 mln. j. co 6 godz + Metronidazol i.v.
500mg/8h
jeżeli jest uczulenie na beta-laktamy
klindamycyna 600mg co 8h

ETIOLOGIA ZAPALEŃ PŁUC U CHORYCH
W IMMUNOSUPRESJI
Wszystkie drobnoustroje wywołujące
pozaszpitalne zapalenie płuc oraz M.tb.
U chorych z leukopenią: często Candida i
Aspergillus
Uszkodzenie limf.T : Pneumocystis carinii,
grzyby i mikobakterie. CMV
Niedobór przeciwciał – te same bakterie,
które wywołują zapalenie płuc u chorych
bez zaburzeń odporności

LECZENIE EMPIRYCZNE ZAPALEŃ PŁUC
U CHORYCH W IMMUNOSUPRESJI
Po wykluczeniu gruźlicy i pneumocystosozy
podać leczenie obejmujące bakt.G+ i G(-), w
tym P.aeruginosa
Cefalosporyna III gen. lub imipenem-cilastatin
+ aminoglikozyd
Ew. dodać wankomycynę
Ew.dodać makrolid dożylnie lub chinolon
Rozważyc podanie leku przeciwgrzybiczego

PNEUMOCYSTOZA
Czynnik przyczynowy:
Pneumocystis carinii
Grupy ryzyka:
Zakażenie wirusem HIV
Procesy rozrostowe leczone chemicznie
Przewlekła steroidoterapia

PNEUMOCYSTOZA - OBJAWY
Duszność, suchy kaszel, sinica,
tachypnoe
Hipoksemia i ew. alkaloza
oddechowa
Obniżenie pojemności dyfuzyjnej
TLCO
Desaturacja krwi O
2
Symetryczne rozsiane zmiany w obu
płucach z przewagą dolnych pól

PNEUMOCYSTOZA - ROZPOZNANIE
Identyfikacja trofozoitów lub cyst w:
plwocinie, BAL, wycinku płuca
Identyfikacja materiału
genetycznego - PCR

PNEUMOCYSTOZA - LECZENIE
Ko-trimoksazol 120mg/kg
mc./dobę
przez 14-21 dni
Lub
Pentamidyna 4mg/kg mc./dobę
lub
Klindamycyna z primachiną
U chorych z niskim PaO
2
ew. prednizon
20-80mg w ciągu pierwszych kilku dni

PNEUMOCYSTOZA - PROFILAKTYKA
Ko-trimoksazol 960mg/dobę
lub
Pentamidyna w nebulizacji 300mg
raz na 4 tygodnie
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
Zapalenie płuc w ciąży
Pielegnowanie dziecka z zapaleniem pluc
POZASZPITALNE ZAPALENIA PŁUC U
pielegnacja pacjenta z zapaleniem płuc, Procesy Pielęgnacyjne
Zapalenia płuc i nerek
zapalenie płuc, uczelnia awf, pierwsza pomoc
noworodki.zaburzenia pokwitania.zapalenie płuc, pediatria i p-stwo pediatryczne
MYKOPLAZMOWE ZAPALENIE PŁUC
leczenie zapalenia płuc
choroby uk┼éadu oddechowego (2) , Zapalenie płuc
Pediatria - zapalenie pluc, Proces pielęgnowania
Zapalenia pluc
standard opieki nad pacjentem z zapaleniem pluc t
Mykoplazmowe zapalenie płuc
Zapalenie płuc w pediatrii
2012 zapalenia płuc
wykład 5 gruźlica; zapalenie płuc; opłucna
więcej podobnych podstron