
Skazy krwotoczne
Skazy krwotoczne
Hemostaza to zespół czynników obronnych
organizmu pozwalających utrzymać integralność
układu krążenia po przerwaniu łożyska
naczyniowego.
-
pierwotna ( ściana naczynia, płytki krwi)
-
wtórna (czynniki osoczowe)
Skaza krwotoczna to zaburzenia ilościowe i/lub
jakościowe czynników składających się na
hemostazę pierwotną i/lub wtórna.

Skazy naczyniowe
Skazy naczyniowe
wrodzone :
-
ch Rendu, Oslera i Webera
-
Zespół Ehlersa i Danlosa
-
Zespół Marfana
-
Wrodzona plamica prosta
Nabyte :
-
niedobór wit C
-
Plamica starcza
-
Zespół Henocha i Schónleina
-
Zespół Churga i Straussa
-
Ziarniniak Wegenera
-
Mięsak Kaposiego

Choroba Rendu Oslera i Webera
Choroba Rendu Oslera i Webera
Dziedziczenie AD
Punkcikowate rozszerzenia naczyniowe
( sinofioletowe guzki) w miejscu połączenia
arterioli i małych żył – wargi, język, śluzówki nosa,
p.pokarmowego, dróg oddechowych, niekiedy
naczyniaki wątroby
Niekiedy przetoki tętniczo-żylne w wątrobie i
płucach
Zmiany (sinofioletowe guzki) są od dzieciństwa i
nasilają się z wiekiem
OBJAWY : krwawienie miejscowe
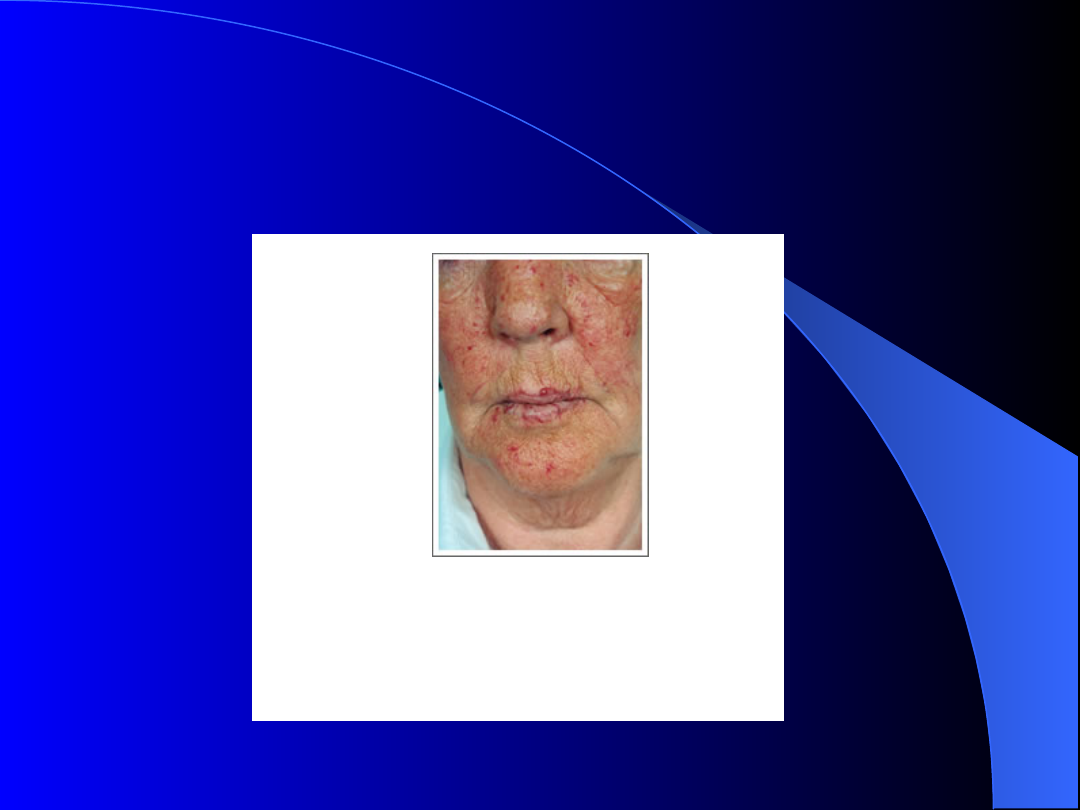
Dzięki uprzejmości St Antonius Ziekenhuis
Dzięki uprzejmości St Antonius Ziekenhuis
Choroba Rendu Oslera i Webera
Choroba Rendu Oslera i Webera
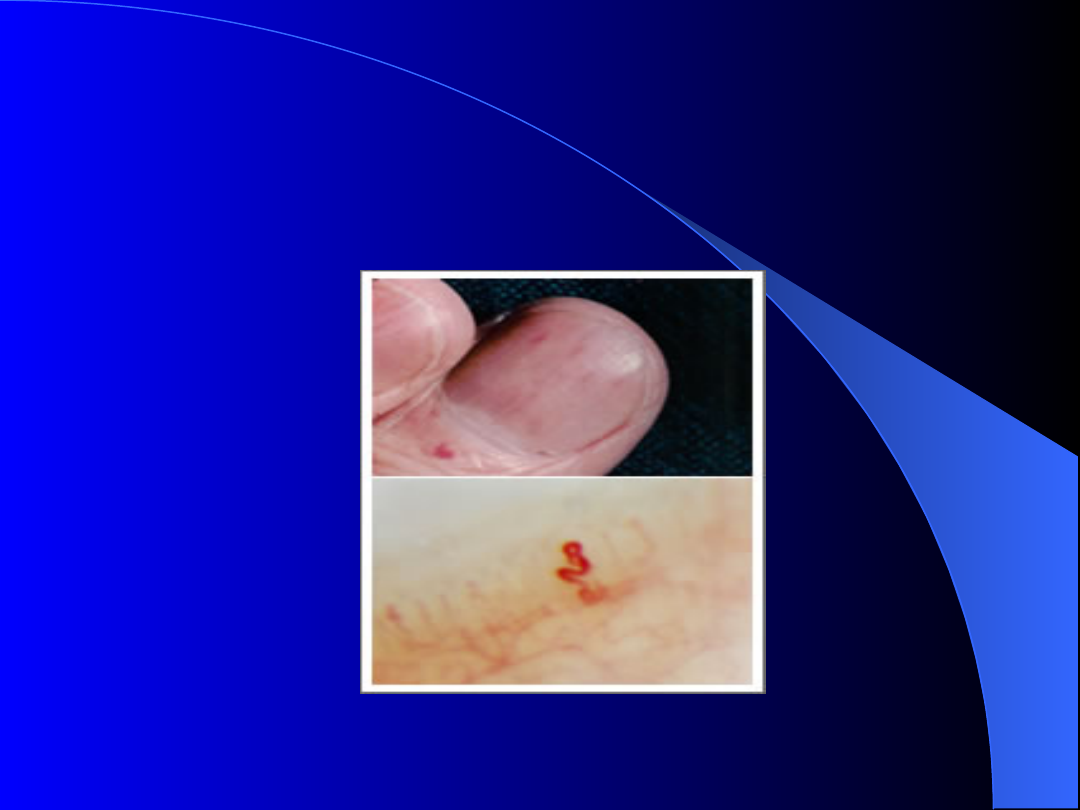
Dzięki uprzejmości St Antonius Ziekenhuis
Dzięki uprzejmości St Antonius Ziekenhuis
Choroba Rendu Oslera i Webera
Choroba Rendu Oslera i Webera
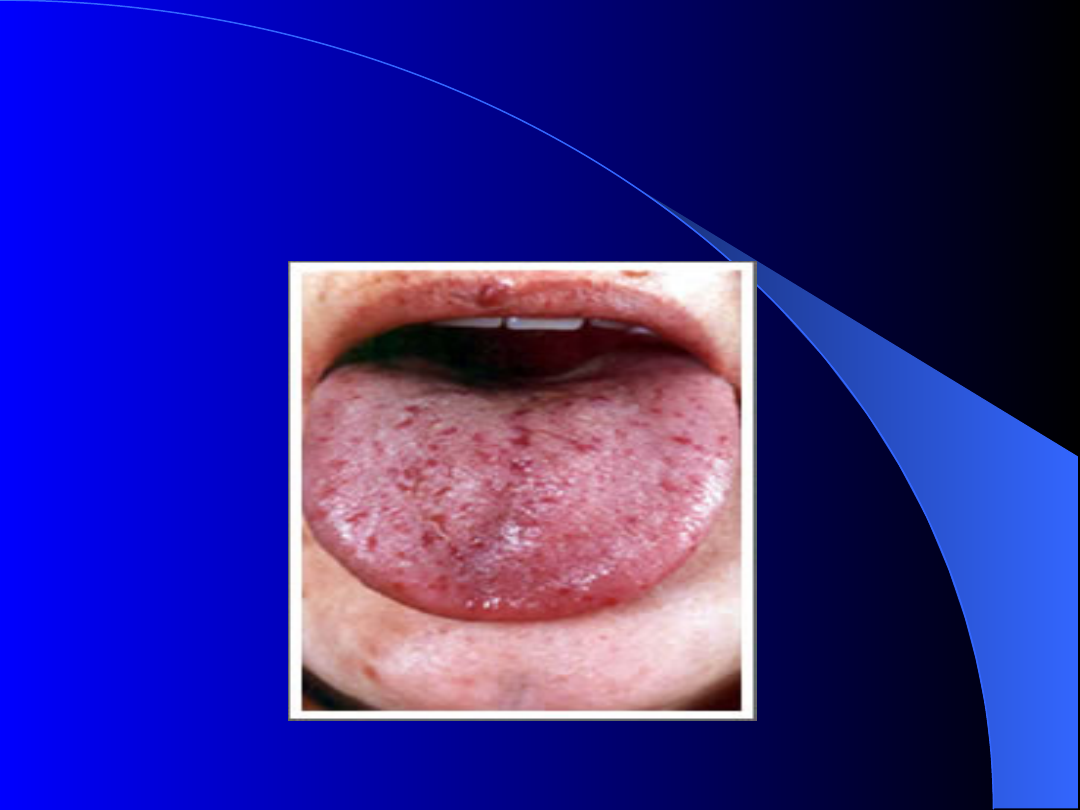
Dzięki uprzejmości St Antonius Ziekenhuis
Dzięki uprzejmości St Antonius Ziekenhuis
Choroba Rendu Oslera i Webera
Choroba Rendu Oslera i Webera

Choroba Rendu,Oslera i Webera cd
Choroba Rendu,Oslera i Webera cd
Postępowanie przy krwawieniu:
-leki uszczelniające naczynia
Trombina, spongostan - miejscowo
Krwawienia z nosa – przyżeganie
Operacyjne usunięcie przetok
Często współistnieje anemia – konieczne
leczenie preparatami żelaza

Zespół Schonleina i Henocha (alergiczno-toksyczne
Zespół Schonleina i Henocha (alergiczno-toksyczne
zapalenie naczyń)
zapalenie naczyń)
Zapalenie naczyń związane z inf górnych dróg
oddechowych (najczęściej paciorkowce b-
hemolizujące)
Patogeneza – reakcja immunologiczna t.III
Odkładanie się kompleksów immunologicznych
pod śródbłonkiem i aktywacja układu
komplementu

Zespół Schonleina i Henocha (alergiczno-toksyczne
Zespół Schonleina i Henocha (alergiczno-toksyczne
zapalenie naczyń) cd2
zapalenie naczyń) cd2
Objawy
-
symetryczna wybroczyny na skórze kończyn
(powierzchnia wyprostne) i pośladków
-
Wysypka może mieć charakter nawrotowy
Plamica alergiczna (anafilaktyczna)
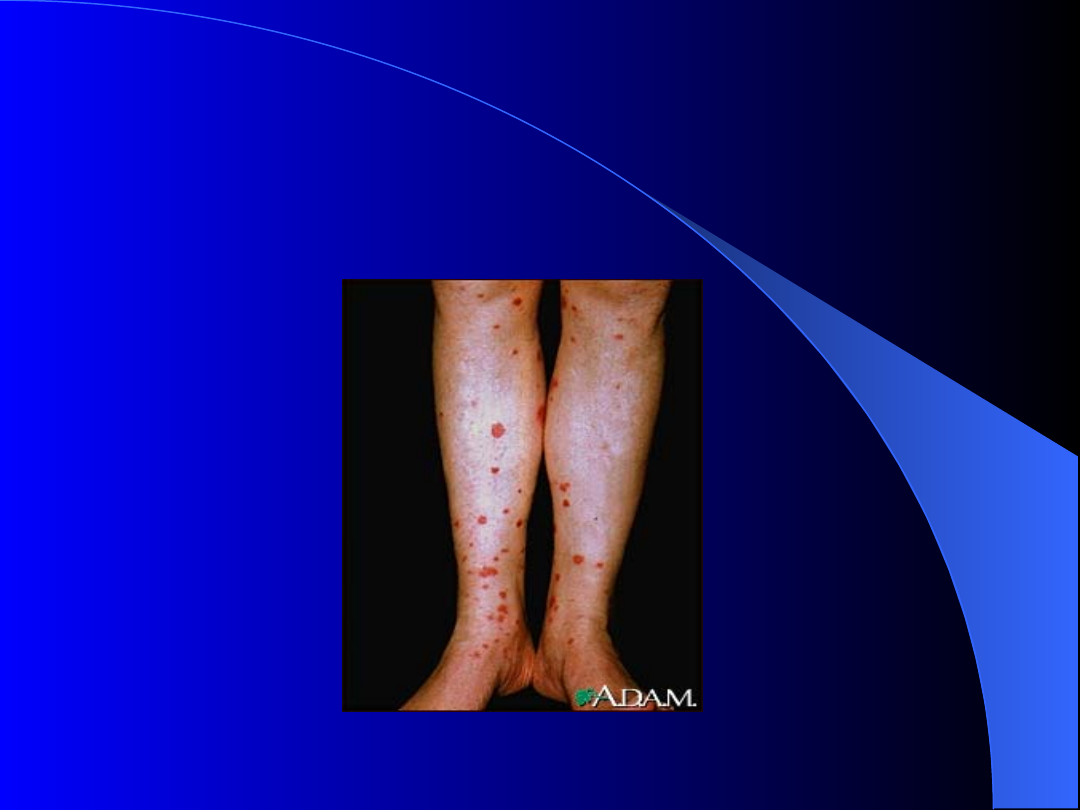
Zespół Schonleina i Henocha
Zespół Schonleina i Henocha
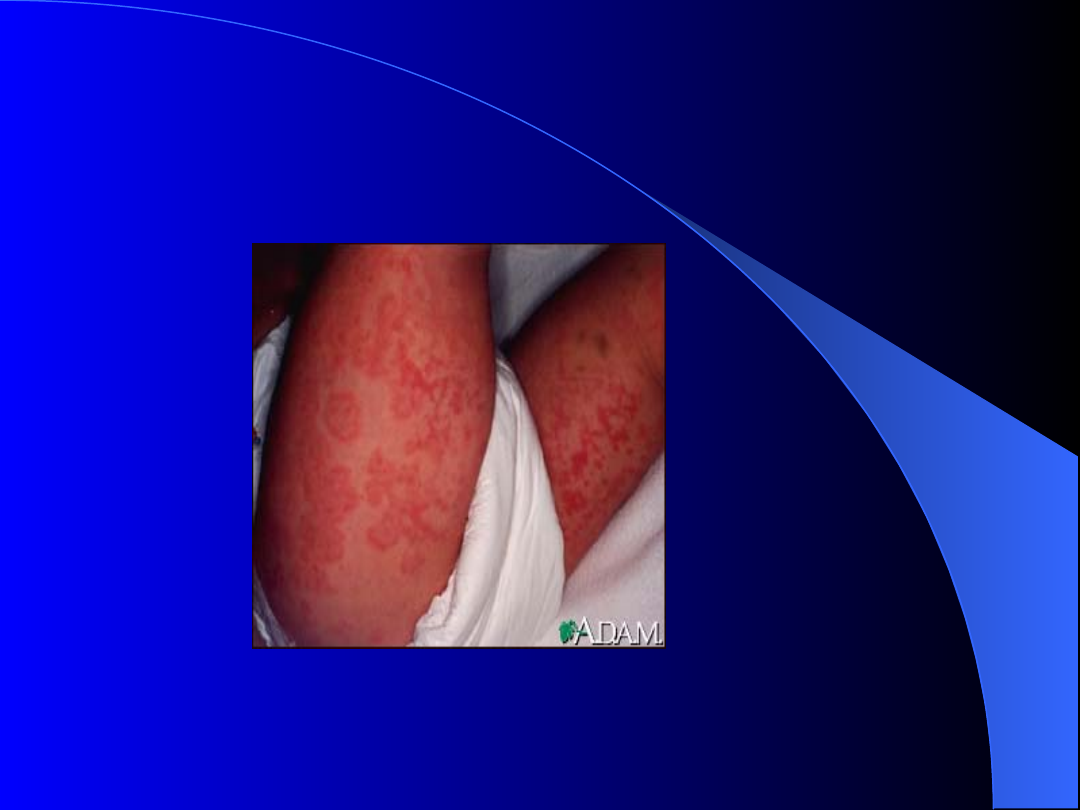
Zespół Schonleina i Henocha
Zespół Schonleina i Henocha
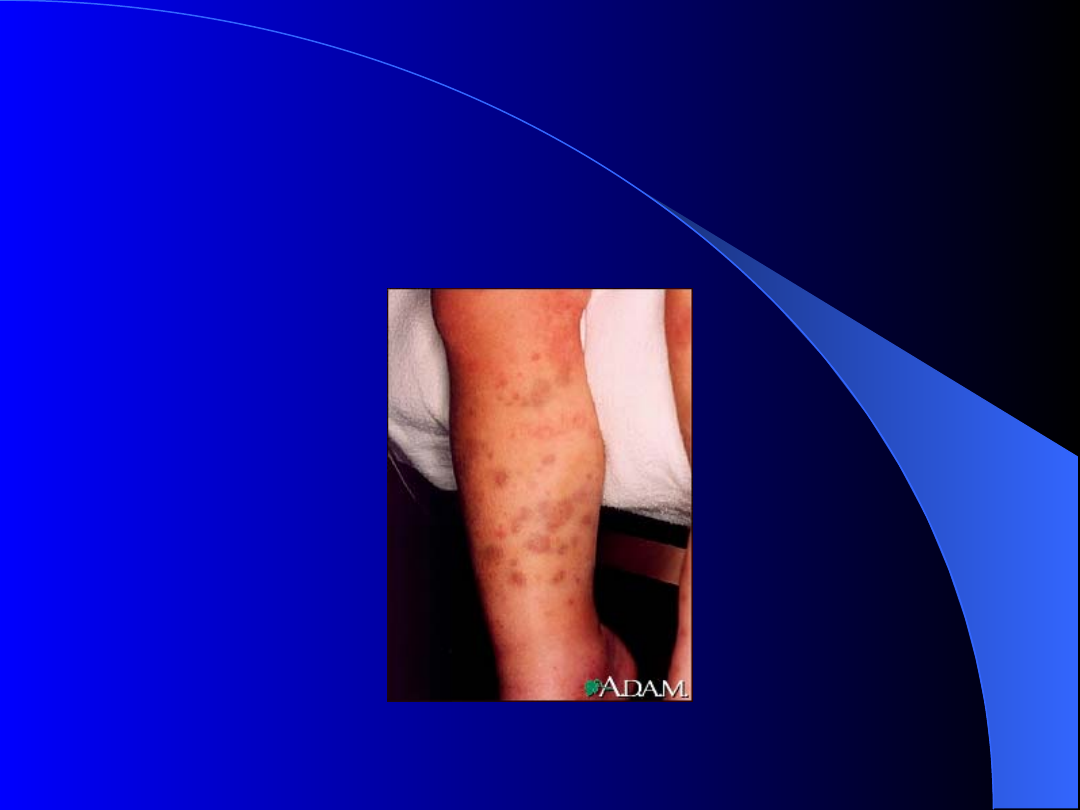
Zespół Schonleina i Henocha
Zespół Schonleina i Henocha
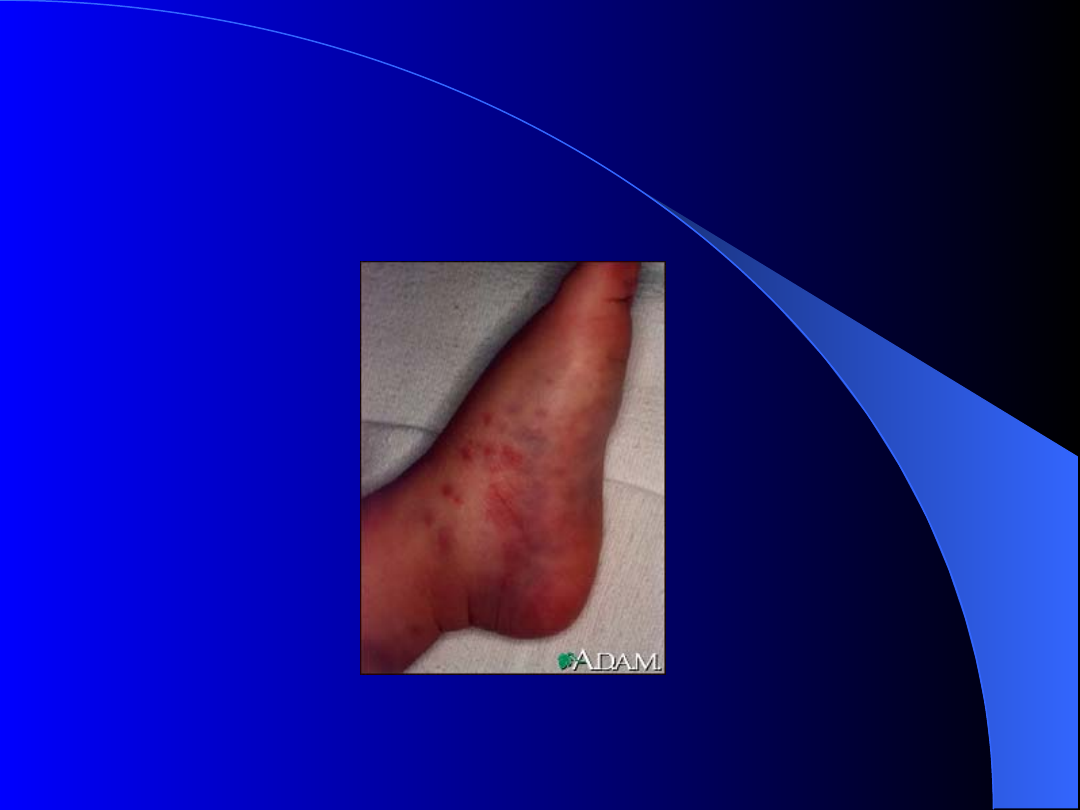
Zespół Schonleina i Henocha
Zespół Schonleina i Henocha

Zespół Schonleina i Henocha cd 3
Zespół Schonleina i Henocha cd 3
Inne objawy
-
stawy
głównie obrzęk stawów skokowych
-
przewód pokarmowy
wymioty, kolkowe bóle
brzucha, smoliste stolce
-
nerki
mikro i makrohematuria możliwość pNN
-
Rzadko : -
OUN (zaburzenia zachowania, bóle głowy)
- układ oddechowy

Zespół Schonleina i Henocha cd 4
Zespół Schonleina i Henocha cd 4
Diagnostyka
-
dodatni objaw opaskowy
- prawidłowy poziom PLT i prawidłowy układ
krzepnięcia
(czas krwawienia może być wydłużony)
-
Wykładniki stanu zapalnego ( m.in.
leukocytoza z eozynofilią)
-
Podwyższony poziom C3 i C4 komplementu

Zespół Schonleina i Henocha cd 5
Zespół Schonleina i Henocha cd 5
Leczenie
:
1. Tylko plamica alergiczna - leczenie
objawowe
2. Objawy brzuszne i/lub nasilone stawowe
– GKS np. Encorton 0,5 mg/kg m.c.
3. Objawy nerkowe leki immunosupresyjne
– np endoksan, immuran. Także encorton

Zespół Schonleina i Henocha cd 6
Zespół Schonleina i Henocha cd 6
Rokowanie dobre
Hospitalizacja
gdy objawy brzuszne ryzyko powikłań:
perforacja, wgłobienie, zawał krezki jelita
cienkiego
gdy objawy nerkowe
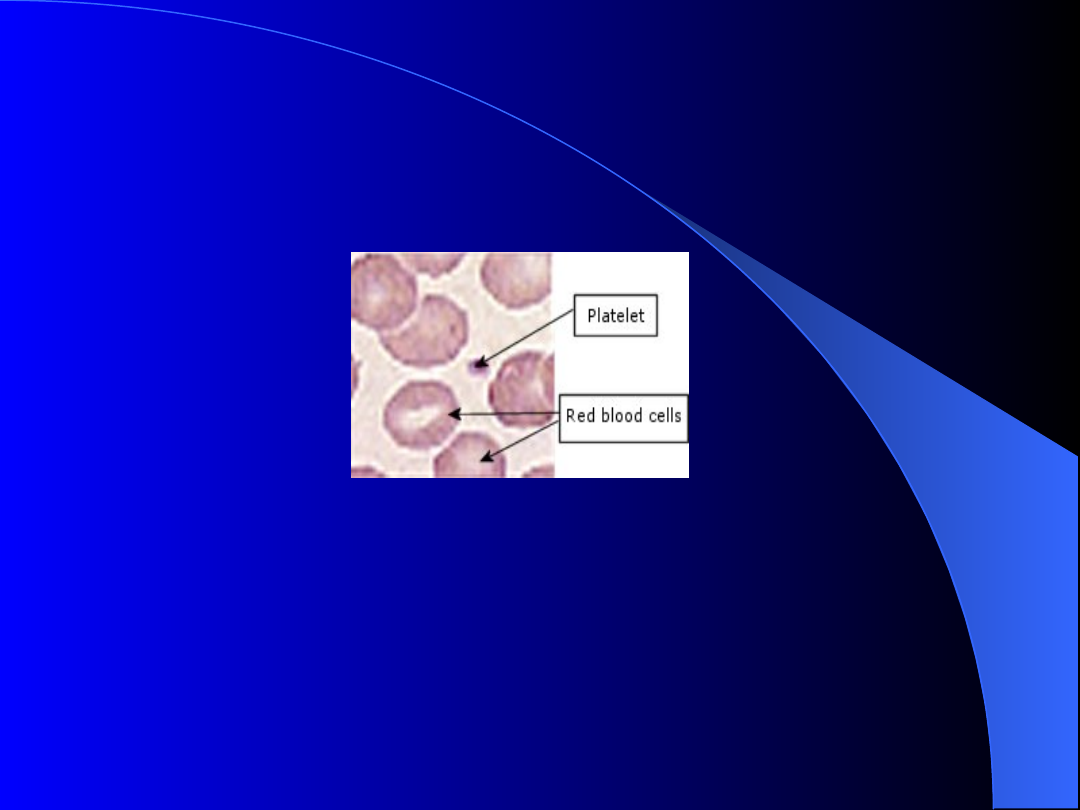
Skazy płytkowe
Skazy płytkowe

Skazy płytkowe
Skazy płytkowe
zaburzenia funkcji płytek
trombastenia
Trombocytopatia
wrodzona
Trombocytopatia
nabyta

Trombocytopatie nabyte
Trombocytopatie nabyte
Przyczyny
1. Choroby innych narządów:
mocznica,
choroby wątroby, wady serca, hipotermia, choroby
autoimunizacyjne,przebyte krążenie
pozaustrojowe
2.Choroby krwi :
MDS,MPS, anemia A-B,
niedokrwistości mikroangiopatyczne,
Nnhemoglobinuria,szpiczak, makroglobulinemia
Waldenstróme
3. Leki:
kwas acetylosalicylowy, Nlp/zapalne,
dextran,ticlopidyna, antybiotyki itd

trombocytopatie
trombocytopatie
Pacjent przyjmuje aspiryne, a konieczne jest
wykonanie operacji

trombocytopatie
trombocytopatie
Aspiryna – odstawić na co najmniej 5-ć dni
NLP/zap – ryzyko krwawień jest mniejsze niż przy
aspirynie – około kilku godzin gdyż zahamowanie
cyklooksygenazy płytkowej utrzymuje się tylko
wówczas gdy lek jest obecny w surowicy (t 1/2) wyjątek
to piroksykam z t ½ ok. 2-ch dni
Ticlopidyna – utrzymuje się przez wiele dni
trombocytopatie
trombocytopatie
Zabieg z przyczyn nagłych u chorego
przyjmującego aspirynę i ticlopidynę
Operować?
Nie operować?
uciec

W wypadku krwawienia wymagającego korekty
układu krzepnięcia należy podać MP lub/i DDAVP
Jedynie u pacjentów z planowanymi zabiegami
neurochirurgicznymi, okulistycznymi i
plastycznymi należy odroczyć operacje
Operacja ze wskazań życiowych lub pilnych jest
możliwa. Konieczne zabezpieczenie MP (RCKiK) i
dokładna hemostaza w trakcje zabiegu

małopłytkowość
małopłytkowość
Podział kliniczny
a)
Sucha – wybroczyny występują na skórze
b)
Mokra – wybroczyny występują na
śluzówkach – zwiększone ryzyko krwawień
do OUN !

Małopłytkowość
Małopłytkowość
Małopłytkowość to spadek liczby PLT poniżej 140
G/L
Poziom PLT 140-80 G/L (jako jedyne odchylenie bez
innych objawów) nie wymaga hospitalizacji ani
leczenia. Nie stanowi bezpośredniego zagrożenie
życia. Uwaga WBC!
Poziom 80-50 (30) G/L wymaga diagnostyki w trybie
planowym w oddziale rejonowym. Zabezpiecza
hemostazę pod warunkiem prawidłowego układu
krzepnięcia i braku trombopatii

Małopłytkowość
Małopłytkowość
Poziom PLT poniżej 30 G/L jest stanem
zagrożenia życia. Wymaga obserwacji w
warunkach szpitalnych, diagnsotyki w trybie
pilnym i wdrożenia leczenia.
Objawowa skaza małopłytkowa jest wskazaniem do
przetoczenia MP
Poziom PLT poniżej 10 G/L bez objawów jest
wskazaniem do przetoczenia MP
Mokra skaza małopłytkowo to szczególne zagrożenie

Skazy małopłytkowe - przyczyny
Skazy małopłytkowe - przyczyny
Obniżona produkcja płytek krwi
Niewłaściwe rozmieszczenie PLT
Zwiększone niszczenie PLT

Małopłytkowości – Zmniejszona produkcja PLT
Małopłytkowości – Zmniejszona produkcja PLT
Aplazja szpiku
Naciek szpiku : białaczki, chłoniaki, neo,
osteomielofibroza
Uszkodzenie szpiku : leki-cytostatyki, immunosupresyjne,
związki chemiczne, promieniowanie , infekcje,alc
Zaburzenia dojrzewania megakariocytów : MDS, niedobór
wit B12 i kwasu foliowego, rzadko niedobór Fe, NNH
Działanie p/c na poziomie szpiku

Małopłytkowość – zwiększone niszczenie PLT na obwodzie
Małopłytkowość – zwiększone niszczenie PLT na obwodzie
Immunologiczne (p/c p/PLT) :
- o poinfekcyjna ITP, p ITP,
- choroby autoimunizacyjne np. SLE, zespół
antyfosfolipidowy, colitis ulcerosa, ch L-Crohna
- choroby neo
- infekcje np. HIV, wzw, mononukleoza, toksoplazmoza,
herpes, różyczka, odra,świnka,choroba kociego pazura,
kiła, tbc, brucelloza, dur brzuszny itp
- polekowe
- potransfuzyjna
Inne
W przebiegu mikroangiopatycznych niedokrwistości
hemolitycznych
Ciąża
DIC

Małopłytkowośc nieprawidłowe rozmieszczenie PLT
Małopłytkowośc nieprawidłowe rozmieszczenie PLT
Hypersplenizm
Duże naczyniaki
Duże mięśniaki
Krążenie pozaustrojowe, sztuczne zastawki

Małopłytkowość- diagnostyka
Małopłytkowość- diagnostyka
Test opaskowy
Oznaczenie poziomu PLT
Układ krzepnięcia
Diagnostyka w celu wykluczenia przyczyn
wtórnych
małopłytkowość
małopłytkowość
Test opaskowy
ujemny
dodatni
Skaza naczyniowa
Skaza płytkowa

małopłytkowość
małopłytkowość
Wykluczyć małopłytkowość
rzekoma
Wykluczyć przyczyny
wtórne
Ocenić pilność
hospitalizacji

Małopłytkowość po heparynowa
Małopłytkowość po heparynowa
Nieimunologiczna
- między 1-2 dniem leczenia
- PLT nie niższe niż 100 G/L
- spowodowana aktywacją PLT przez UFH
(wzrost agregacji)
- bez znaczenia klinicznego
Imunologiczna
- między 4-20 dniem leczenia
- PLT poniżej 60 –40 G/L
- spowodowana p/c których powstanie indukuje
heparyna

Poheparynowa immunologiczna małopłytkowośc cd 2
Poheparynowa immunologiczna małopłytkowośc cd 2
Dochodzi do aktywacji i agregacji PLT
Do uwolnienia TXA2
Aktywacja układu osoczowego i PLT
Powikłania zakrzepowo- zatorowe (biały
zakrzep) śmiertelność ok. 30%

Poheparynowa immunologiczna małopłytkowośc cd 3
Poheparynowa immunologiczna małopłytkowośc cd 3
Postępowanie:
Wykluczyć inne przyczyny DIC, posocznicę
Odstawić heparynę
Dalsze leczenie antykoagulacyjne jeżeli jest
konieczne to:
-doustny antykoagulant
-
ew Heparynoid
-
ew Hirudyna
-
Zamiany zakrzepowe: leczenie trombolityczne i
interwencja chirurgiczna
-
Zakaz heparyny i heparyn
drobnocząsteczkowych do końca życia

Mikroangiopatyczne niedokrwistości hemolityczne
Mikroangiopatyczne niedokrwistości hemolityczne
Zakrzepowa plamica małopłytkowa (TTP)
Zespół hemolityczno-mocznicowy
Triada objawów
1.mikroangiopatyczna niedokrwistość
hemolityczna
2. Trombocytopenia na tle zwiekszonego
zużycia
3. Śródnaczyniowe zakrzepy płytkowe

TTP- objawy
TTP- objawy
Małopłytkowość
Niedokrwistość hemolityczna
Objawy neurologiczne (
bóle głowy, niedowłady,
zaburzenia mowy widzenia, drgawki zaburzenia
świadomości)
Gorączka
Rzadziej
-
zaburzenia czynności nerek
-
Krwawienia z przewodu pokarmowego
Postępowanie
Wyklucz ostre stany neurologiczne i przyczyny
metaboliczne
Podejrzenie TTP – stan zagrożenia życia Konieczne
leczenie specjalistyczne!!!!

TTP postępowanie cd
TTP postępowanie cd
FFP + plazmafereza codziennie brak efektów po 2-3
dniach rozważ alternatywne postępowanie. Pacjent
powinien bezwzględnie znależć się w ośrodku
specjalistycznym
Duże dawki immunoglobuliny, VCR
Aspiryna
MP – niebezpieczna !!!

Małopłytkowość leczenie
Małopłytkowość leczenie
Przyczynowe
Sterydoterapia np. Encorton 1mg/kg m.c,
Solu-medrol 1,0g i.v. przez 3 dni następnie
0,5 g (max łącznie przez 5 dni), dexametazon
40 mg przez 4-y dni
Leki immunosupresyjne (imuran, danazol)
Cytostatyki ( endixan, VCR, VBL)
Inne metody
Splenectomia – warunek szczepienia, oraz PLT
umożliwiający zabieg

Skazy osoczowe
Skazy osoczowe
Wrodzone
- dotyczą jednego z czynników krzepnięcia
Nabyte
- dotyczą kilku czynników krzepnięcia

Skazy osoczowe wrodzone
Skazy osoczowe wrodzone
Hemofilia A – niedobór czynnika VIII
Hemofilia B – niedobór czynnika IX
Hemofilia C- niedobór czynnika XI
Choroba von Willebranda
Uwaga nabyta hemofilia – związana jest z obecnoscią
inhibitora p/c czynnikowi VIII
DIC również przebiega z obniżeniem poziomu czynnika
VIII

Skazy osoczowe - hemofilia
Skazy osoczowe - hemofilia
Dziedziczenie sprzężone z płcia recesywne
(2/3przypadków)
Spontaniczna mutacja odpowiada za 1/3
Kobiety głównie są nosicielkami, możliwe jest
jednak zachorowanie
Objawy – krwawienia późne (małopłytkowość
wczesne!), samoistne krwawienia dostawowe,
domięśniowe (iliospoas), zaotrzewnowe,
krwawienia z p.pok, łatwe siniaczenie się
Skazy osoczowe- postacie
Skazy osoczowe- postacie
postać
%
aktywn
ości
czynnik
a
Czas
krzepni
ęcia
APTT
objawy
Ciężka
0-1%
Przedłu
żony
Przedłu
żony
Dostawów i
mieśni
Umiark
owana
1-5%
Przedłu
zony/N
Przedłu
żony
Krwotoki po
urazowe
lekka
5-25%
Przedłu
zony/N
przedłu
żony
Nadmierne
krwotoki
pooperacjach

Skazy osoczowe
Skazy osoczowe
Czynnik VIII okres t1/2 wynosi 8-12 godzin ,
czynnika IX wynosi 20-24 godzin
Wymagany wzrost czynnika VIII/IV o 30% gdy
-
wylewy dostawowe
-
Krwawienia z nosa
-
Z dziąseł, po ekstrakcji zębów
-
Wymagany wzrost do 50% :
-
Krwawienia w obrębie szyi, języka, krtani
-
Poważne urazy
-
Krwawienie z p/pok

Skazy osoczowe
Skazy osoczowe
Krwawienia zagrażające życiu wymagany
wzrost do 80-100%
-
krwawienia śródczaszkowe lub urazy czaszki
-
Zabiegi chirurgiczne
-
Urazy wielonarządowe
-
Krwawienia zaotrzewnowe

Skazy osoczowe
Skazy osoczowe
Długość substytucji
-
Dostawowe, domięśniowe i hematuria 1 doba
-
Zaotrzewnowe i do przewodu pok – 5-7 dni
-
W obrębie szyi 7-10 dni
-
Śródczaszkowe 10- 14 dni
-
Krwawienia w obrębie jamy ustnej, szyi i
wymagające wzrostu czynnika pow 50%
wymagają hospitalizacji

Skazy osoczowe
Skazy osoczowe
Czynnik VIII 1 jedn/kg daje wzrost o
2%, czyli 0,02 j/ml
Stosujemy co 12 godzin, druga i
kolejne dawki ½ dawki wyjściowej
Orientacyjnie wzór na dawkę
Wymagany wzrost poziomu
czynnika VIII x masa ciała x 0,5

Skazy osoczowe
Skazy osoczowe
Czynnik IX 1 jedn/kg daje wzrost o
21%, czyli 0,01 j/ml
Stosujemy co 24 godzin, druga i
kolejne dawki ½ dawki wyjściowej
Orientacyjnie wzór na dawkę
Wymagany wzrost poziomu
czynnika IX x masa ciała

Skazy osoczowe
Skazy osoczowe
Postępowanie:
-
podaj brakujący czynnik
-
Analgetyk wrp
-
Unieruchomić część ciała objętą krwawieniem
-
Miejscowo lód
-
Unikać aspiracji krwi ze stawu
-
Zabieg chirurgiczny tylko gdy ucisk krwiaka
na nerw
-
Rozważ konieczność hospitalizacji (pow 50%)
-
P/skazany kwas acetylosalicylowy

Skazy osoczowe
Skazy osoczowe
Krwawienia wymagające wzrostu
poziomu czynnika powyżej 50% są
stanami zagrożenia życia.
Konieczne natychmiastowe podanie
czynnika w warunkach każdego oddziału
Przy masywnych krwawieniach (80-
100%) konieczna krzyżówka dla ME
jeszcze przed uzyskaniem wyniku
morfologii

Skazy osoczowe
Skazy osoczowe
Choroba von Willebranda
Najczęstsza skaza osoczowa
Głównie chorują kobiety
T I i II krwawienia z dróg rodnych,
krwawienia z dziąseł, opóźnione krwawienia
pooperacyjne
Typ III objawy jak w hemofili (zupełny brak
czynnika v W)
Leczenie krioprecypitat 1 jedn/10kg, FFP 10-
15 ml/kg, czynnik VIII 40 jedn/kg co 12-24
godz

Skazy osoczowe nabyte
Skazy osoczowe nabyte
DIC – rozsiana aktywacja
wewnątrznaczyniowa układu krzepnięcia.
Czynnik (przyczyna)
Zakrzepica w mikrokrążeniu
Zużycie czynników krzepnięcia
Skaza krwotoczna
Niewydolność wielonarządowa

Skazy osoczowe- DIC
Skazy osoczowe- DIC
Przyczyny:
-
przyczyny ginekologiczne/połoznicze
-
Hemoliza
-
Bakteriemia
-
Oparzenia
-
Urazy wielonarządowe
-
Neo : prostata, trzustka, piersi, AML M3, M4
-
Choroby wątroby
-
Przetoczenie krwi niezgodnej grupowo
-
Zabieg operacyjny

Skazy DIC
Skazy DIC
Czynniki zwiekszające ryzyko wystąpienia
DIC:
-
Ciąża
-
Stan po splenectomi
-
Uraz wielonarządowy
-
Neo
-
GKS
-
Kwasica
-
Podwyższony poziom katecholamin

Skazy osoczowe DIC
Skazy osoczowe DIC
Najczęściej zakrzepy powstają w nerkach lub
płucach stąd objawy z tych narządów
Wtórna fibrynoliza
Skaza krwotoczna : w miejscu wkłuć,
cewników naczyniowych, bąble krwotoczne,
krwawienie z rany pooperacyjnej/miejsca
uraz, krwiaki podskórne
Niespecyficzne objawy: wstrząs, kwasica,
gorączka, anemia, hipoksja, proteinuria

Skazy osoczowe DIC diagnostyka
Skazy osoczowe DIC diagnostyka
badania
-
Dynamiczny spadek PLT
-
Spadek aktywności AT III
-
Spadek Fibrynogenu
-
Wydłużenie APTT
-
Obecność d-Dimeru, FDP, schistocytów
-
Spadek protrombiny
-
Obecność krwawienia z 3 miejsc

Skazy osoczowe leczenie DIC
Skazy osoczowe leczenie DIC
Najważniejsze to leczenie przyczynowe
Opróżnienie jamy macicy
Antybiotyki
Opanowanie wstrząsu
Płyny
Leczenie p/neo
Gdy brak efektu pomimo leczenia
przyczynowego (powyżej 4 godzin)
Terapia p/zakrzepowa

Skazy osoczowe- DIC leczenie
Skazy osoczowe- DIC leczenie
Heparyna – p/skazane w uszkodzeniu OUN,
zaawansowana ch wątroby, większość przypadków
ginekologicznych, ciężka małopłytkowość
Bezpieczne są MP, ME, FFP, fibrynogen,
koncentrat AT III 1 jedn/kg m.c powoduje wzrost o
ok. 1,5% celem terapii jest osiągnięcie 80% normy
NADAL krwawienie
EACA bolus 5-10 g i.v potem 2-4g/godz przez 24
godz Uwaga lek powoduje zab rytmu komorowe,
hipotensję i hipokaliemie
Kwas traneksamowy

Skazy osoczowe DIC
Skazy osoczowe DIC
Heparyna w DIC-u
Powolny wlew 80 jed/kgm.c
Zator wodami płodowymi : Bolus 10000jedn
następnie wlew 1000jedn/godz
APTT 1,5x wyjściowy
Ew drobnocząsteczkowe
Białko C zmniejszyło śm o ok. 5%
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
Wyszukiwarka
Podobne podstrony:
SKAZY PŁYTKOWE I NACZYNIOW
Seminarium 4 - skazy krwotoczne, Medycyna, Pediatria, hematologia i onkologia dziecięca, skazy krwot
dermatologia w dwa dni, Seminarium 13 - Choroby naczyn
Skazy osoczowe
Skazy krwotoczne osoczowe
regulacja szerokosci naczyn, Fizjologia, Pomoce, Seminarka, I, fizjo, fizjo c.d, fizjo c.d
Pediatria Skazy osoczowe
Naczyniowe skazy krwotoczne, MEDYCYNA i RATOWNICTWO, Pediatria
27. Skazy osoczowe, MEDYCYNA VI rok, Pediatria, PEDIATRIA CAŁOŚĆ, Ustny PEDIATRIA Balwierz
MG kurs Skazy krwotoczne płytkowe
2 Płytkowe skazy krwotoczne
Skazy osoczowe
Małołytkowość i skazy naczyniowe
Wykład 19 Nabyte skazy osoczowe
więcej podobnych podstron