
GOSPODARKA
WĘGLOWODANOWA
Mgr Marcin Dziedzic
Katedra i Zakład Diagnostyki Laboratoryjnej Uniwersytet Medyczny Lublin
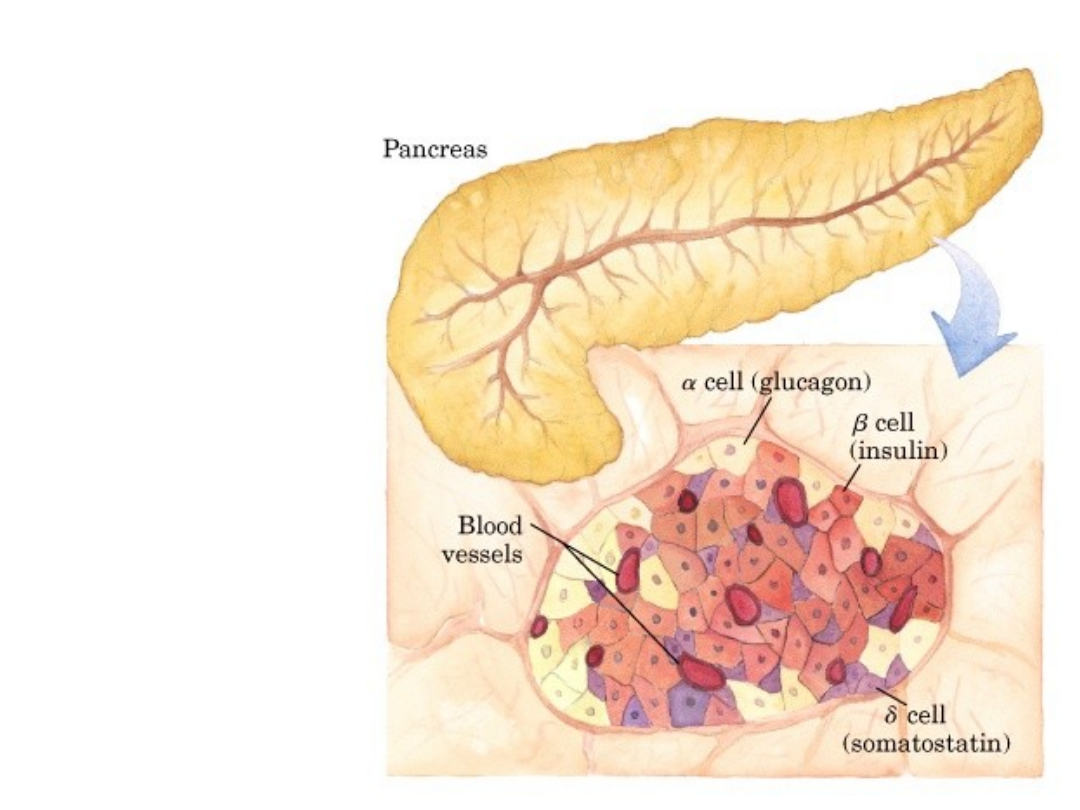
Fig. 23-25
Glukagon i
Insulina są
hormonami
peptydowymi
produkowanymi
w trzustce
Wysokie stęż. glukozy
Uwalnianie insuliny
Niskie stężenie
glukozy Uwalnianie
glukagonu
Somatostatyna
hamuje wydzielanie
insuliny i glukagonu
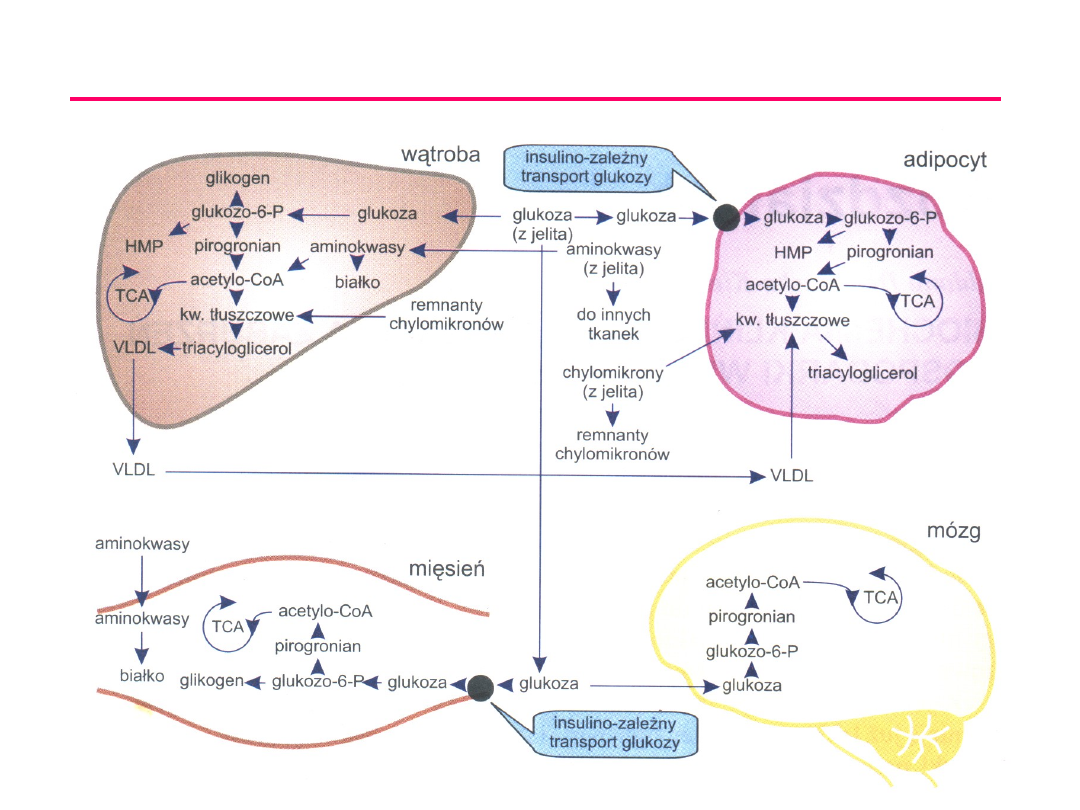
TRANSPORT GLUKOZY

Regulacja hormonalna
stężeń glukozy
Regulacja hormonalna
stężeń glukozy
Substancje anty - hiperglikemiczne.
Insulina
Substancje anty - hypoglikemiczne.
Glukagon
Kortyzol
Hormon wzrostu
Adrenalina
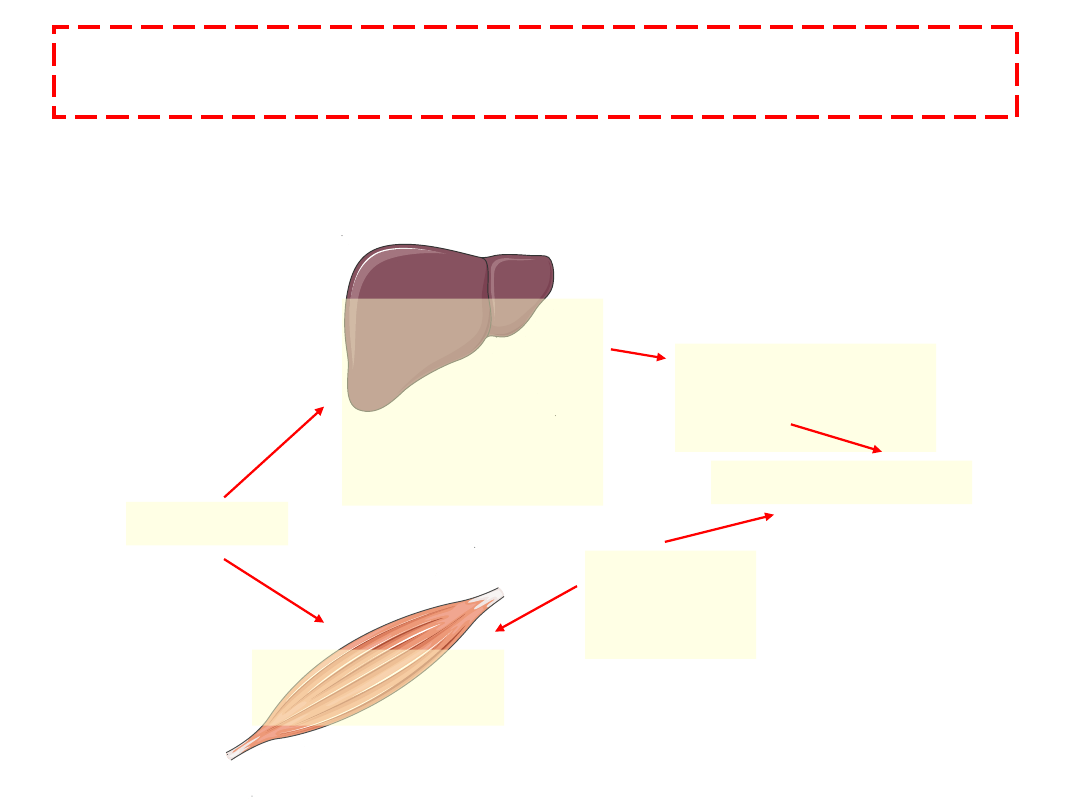
Metabolizm glukozy
glikogenogenezy
glikogenolizy
glukoneogenezy
glikogenogenezy
wątrobowego
wydzielania
glukozy
wychwytu
glukozy
glukozy we krwi
Insulina
Główne metaboliczne efekty działania insuliny
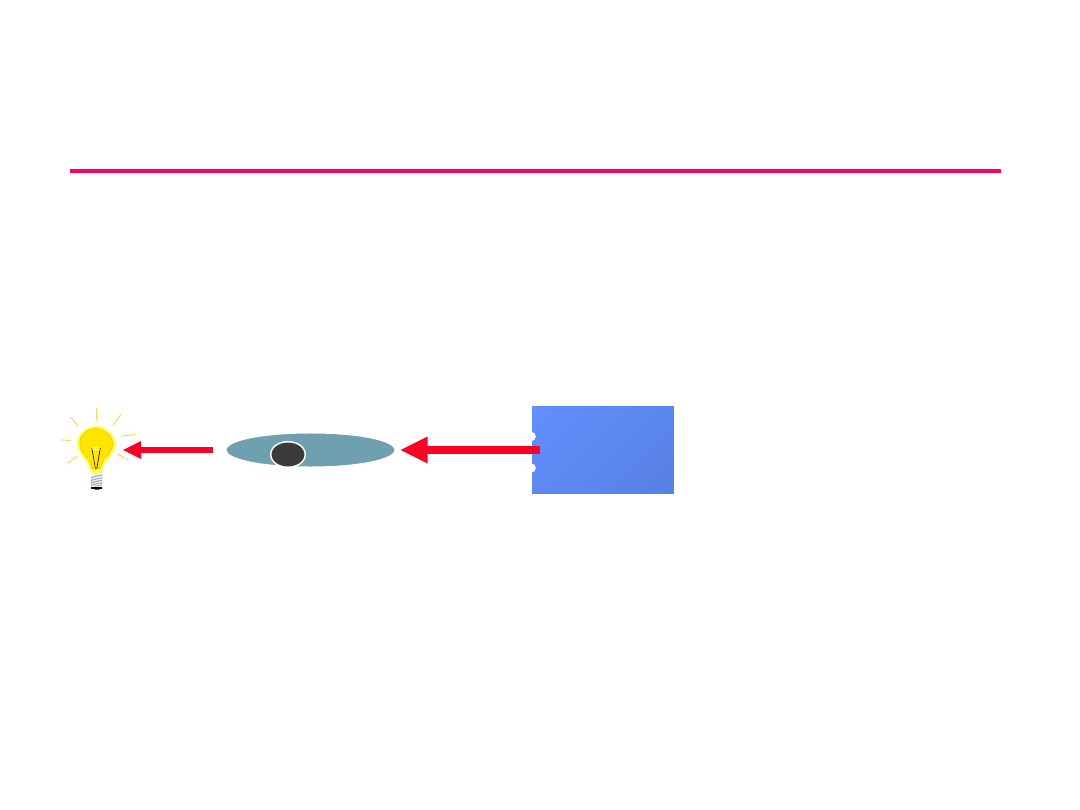
METABOLIZM
GLUKOZY
METABOLIZM
GLUKOZY
Gluko
za
osocza
Glikogeneza
Glikogen
Glikogenoliza
Triglicerydy
Glukoneogeneza
-aminokwasy np. ala.
-kw. Mlekowy
-glicerol
Glikoliza
Stymulowane przez insulinę

Definicja WHO (1/2009)
Cukrzyca (diabetes mellitus)
jest grupą chorób
metabolicznych których cechą
charakterystyczną jest
hiperglikemia wynikająca z
defektu wydzielania i/ lub
działania insuliny.
Zaburzenia metabolizmu
glukozy
Objawy hiperglikemii:
- wzmożone pragnienie
- wielomocz
- osłabienie
- zaburzenia widzenia (niewyraźne, zamazane
widzenie)
- trudne do wyleczenia infekcje
Objawy hipoglikemii:
- zimny pot
- "wilczy apetyt„
- drżenie rąk
- niepokój
- trudności w koncentracji
- zaburzenia widzenia
3.5 – 6.0
mmol/l
(60 – 100
mg/dl)
HIPERGLIKEMIA
HIPOGLIKEMIA

PODZIAŁ HIPOGLIKEMII
Hipoglikemia występująca na czczo:
-Nadmierne zużycie glukozy
-Zaburzenie magazynowania glukozy
-Upośledzenie glikogenolizy
Hipoglikemia występująca w parę godzin po posiłku:
-Hipersekrecja insuliny
-Upośledzony katabolizm insuliny
-Alkohol

PODZIAŁ HIPOGLIKEMII
Hipoglikemia w pediatrii
Poziom glukozy u noworodków wynosi ok.. 30
mg/dl i utrzymuje się bezobjawowo przez
kilkanaście godzin.
Tolerancja hipoglikemii jest tym gorsza im
ciąża była bardziej powikłana
Hipoglikemia u dorosłych
- Insulinoma
- Upośledzony katabolizm insuliny
- Alkoholizm
- Polekowa

Klasyfikacja etiologiczna
zaburzeń glikemii
Typ 1 (destrukcja
komórek beta, zazwyczaj
prowadząca do
całkowitego niedoboru
insuliny) : Autoimmuno-
logiczna: Idiopatyczna
Typ 2 (z dominującą
opornością na insulinę i
względnym niedoborem
insuliny lub dominującym
defektem funkcji
wydzielniczej trzustki z lub
bez oporności na insulinę)
Cukrzyca ciężarnych
Inne typy specyficzne
Defekt genetyczny funkcji
komórek beta
Defekty genetyczne
działania insuliny
Endokrynopatie
Indukowane przez leki lub
środki chemiczne
Infekcje
Rzadkie formy cukrzycy
immunopochodnej
Inne zespoły genetyczne
związane z cukrzycą

Przewlekłe powikłania cukrzycy
Oczne:
-Retinopatia cukrzycowa
-Zaćma
Nerkowe:
-Infekcje dróg moczowych
Układ nerwowy:
-Neuropatie obwodowe: zaburzenia czucia
-Neuropatie motoryczne
Neuropatie autonomiczne:
-Tachykardia
-Niedociśnienie ortostatyczne
-Zaburzenia pocenia
- Impotencja
-Neuropatie żołądkowo-jelitowe
Skórne:
- Dermatopatia cukrzycowa
- Grzybice
Owrzodzenia stóp

Przewlekłe powikłania cukrzycy
Układ sercowo-naczyniowy:
-Choroba niedokrwienna serca
-Kardiomiopatia cukrzycowa
-Choroba naczyń obwodowych
Osłabienie odporności

Mikroangiopatie
Retinopatia – uszkodzenie komórek na drodze osmotycznej
(nagromadzenie się sorbotolu w komórkach).
Nefropatia – pogrubienie błony podstawnej, proliferacja
mezangium, zwłóknienie kłębuszków. Wyrazem
uszkodzenia kłębuszków jest mikroalbuminuria – wczesny
wskaźnik nefropatii cukrzycowej. (30-300mg albuminy w
moczu/dobę) nie wykrywana rutynowymi metodami, mimo
braku białkomoczu.
Neuropatia - stan chorobowy dotyczący nerwów - struktur
przekazujących impulsy do różnych części organizmu poza
mózgiem
i
rdzeniem kręgowym
- określany bywa mianem
neuropatii obwodowej lub zapalenia nerwów obwodowych.

Makroangiopatię
Rozwój blaszek miażdżycowych –
hiperglikemia, hiperinsulinemia zwiększony
poziom i modyfikacja lipoprotein jest
istotnym czynnikiem rozwoju upośledzenia
śródbłonka.
(Zwiększona jego przepuszczalność
prowadzi do akumulacji zmodyfikowanych
lipoprotein w ścianie naczyń i ich fagocytozt
głównie przez makrofagi – tworzenie
komórek piankowatych.)

Ostre powikłania
Nieketonowa śpiączka hiperosmolarna - charakteryzuje
się znaczną hiperglikemią (1000 mg/dl) oraz dużym
stopniem odwodnienia tkanek, występuje zwykle u
chorych starszych z cukrzycą typu 2. Terapia polega na
podawaniu insuliny i uzupełnianiu niedoborów wodno –
elektrolitowych (jony potasu!)
Kwasica mleczanowa typ B - Kwasica mleczanowa
wynika z nadmiernej produkcji kwasu mlekowego i
braku możliwości jego transformacji do glukozy, w
wyniku upośledzenia glukoneogenezy. Terapia leczenia
polega na podawaniu insuliny z glukozą, wyrównaniu
równowagi wodno – elektrolitowej (jon potasu!) oraz
kwasowo – zasadowej. W niektórych przypadkach
występuje konieczność dializy pozaustrojowej.

Stopa cukrzycowa
Definicja. Według WHO stopa cukrzycowa to
występowanie infekcji, owrzodzenia i/lub destrukcji
tkanek głębokich stopy w połączeniu z obecnością
zaburzeń neurologicznych i choroby naczyń obwodowych w
kończynach dolnych o różnym stopniu zaawansowania.
Ze względu na dominującą patologię wyróżnia się stopę
cukrzycową neuropatyczną, niedokrwienną i mieszaną.
Diagnostyka zespołu stopy cukrzycowej obejmuje ocenę
występowania polineuropatii obwodowej, zaburzeń
ukrwienia kończyn dolnych oraz czynników ryzyka
uszkodzenia stopy. Wskazane jest oglądanie stóp chorego
przez lekarza w trakcie każdej wizyty.

Prewencja:
— systematyczne badanie stóp;
— regularne usuwanie modzeli i hiperkeratozy,
— stosowanie zalecanego obuwia, wkładek,
— systematyczna edukacja w zakresie higieny stopy
— edukacja dotycząca czynników ryzyka: palenie tytoniu,
nadwaga, nadciśnienie tętnicze, zaburzenia lipidowe,
wyrównanie metaboliczne cukrzycy
— diagnostyka niedokrwienia kończyn.

Insulino-
oporność
Nadciśnienie
Cukrzyca typ II
Fibrynoliza
Dyslipidemia
TG, LDL
HDL
Uszkodzenie
śródbłonka
Procesy
zapalne
Miażdżyca
Otyłość
Consensus Development Conference of the American Diabetes Association.
Diabetes Care. 1998;21(2):310-314.
Haffner SM, et al. Diabetes Care. 1999;22(4):562-568.
Pradhan AD, et al. JAMA. 2001;286(3):327-334.
Ok. 90% przypadków cukrzycy II jest
insulinoopornych

Testy lab. w diagnozowaniu i
monitorowaniu cukrzycy
Co ma zrobić magister farmacji?
Zapytać:
-
Kiedy ostatnio kontrolował pan/pani glikemię czczą.
-
Kiedy był pan/pani ostatni raz u okulisty ?
-
Czy ma pan/pani ciśnienie tętnicze pod kontrolą?
-
Kiedy ostatnio oznaczono u pana/ pani stężenie glikowanej
hemoglobiny? (Proszę pamiętać, że obniżenie stężenia GHb
o 1 % zmniejsza szanse zawału o 14 %, a zwiększenie
stężenia tego wskaźnika o 1 % zwiększa śmiertelność o 25
%) GHb oznaczamy raz do roku, ale nie częściej niż raz na
½ roku.
-
Kiedy badano u pana/ pani wydalanie mikroalbumin?
-
Kiedy oznaczył pan/pani stężenie białka C reaktywnego
(CRP)-dobrego wskaźnika nasilenia procesów zapalnych do
których należy miażdżyca. Góra normy 5 jednostek.

Co ma zrobić lekarz?
Lekarz zleca podstawowe badania
laboratoryjne:
1. Glikemię czczą,
2. Ogólne badanie moczu,
3. OB.
4. Morfologię.

Co ma zrobić magister analityki ?
1.
Umówić się z chorym na kilka oznaczeń glikemii czczej
specyficzną metodą enzymatyczną (nie glukometrem!).
2.
Zapowiedzieć, że niekorzystny wynik glikemii wymusi wykonanie
z tej próbki krwi inne badania: HbA1c,fruktozaminy, wskaźników
gospodarki lipidowej: cholesterolu całkowitego, frakcji HDL i LDL
cholesterolu oraz triglicerydów, C-peptydu w surowicy krwi lub/i w
moczu.
3.
Kilka próbek porannego moczu ze środkowego strumienia będzie
szczególnie starannie zbadanych w kierunku obecności:
- glikozurii,
- ketonurii,
- wałeczków,
- białka, a gdy wynik jest ujemny wykonać oznaczenie
mikroalbuminurii

Magister farmacji powinien „przepytać”
swojego pacjenta w jakim stopniu
przedstawione powyżej kroki zostały
wypełnione.

Wskazania do oznaczenia stężenia glukozy we
krwi
-
Objawy hiperglikemii (wzmożone pragnienie,
wielomocz, utrata masy ciała),
-
Jako badanie przesiewowe w grupach
zwiększonego ryzyka wystąpienia cukrzycy typu
2,
-
W celu oceny metabolizmu węglowodanów w
przewlekłych chorobach wątroby, ostrym
zapaleniu wątroby, ostrym zapaleniu trzustki,
akromegalii, nadczynności kory nadnerczy, w
trakcie sterydoterapiii

Wskazania do oznaczenia stężenia glukozy we
krwi
-
z nadwagą (BMI> 25),
-
mało aktywnych fizycznie,
-
z chorobą układu sercowo- naczyniowego,
-
z nadciśnieniem tętniczym (> 140/90 mmHg),
-
z hiperlipidemią (stężenie chol HDL <40mg/dl (<1
mmol/l)
i/lub triglicerydów > 250 mg/dl (2,85 mmol/l).


Czynniki przedanalityczne
Materiał do oznaczeń
Dla celów diagnostycznych cukrzycy
zaleca się oznaczanie glukozy w
osoczu krwi żylnej. Dopuszcza się
również stosowanie oznaczeń w
surowicy.
Różnice w stęż. glukozy między
surowicą a osoczem wynoszą ok. 5 %.
Oznaczenia we krwi pełnej powinny
być stosowane głównie w celu
monitorowania leczenia, szczególnie u
pacjentów leczonych insuliną.

Czynniki przedanalityczne
Przygotowanie pacjenta
Przynajmniej 8 godzin bez posiłku.
W ciągu 2 godzin przed pobraniem
nie wykonywać ciężkiej pracy
fizycznej.
Pobranie materiału powinno być
poprzedzone co najmniej 15
minutowym odpoczynkiem w
pozycji siedzącej.

Czynniki przedanalityczne
Pobranie materiału
Zaleca się pobieranie krwi żylnej,
rano w godzinach 6.30 – 9.00.
Materiał pobieramy do
heparynizowanej probówki, z
dodatkiem substancji hamującej
glikolizę (np.. NaF).

Czynniki przedanalityczne
Przechowywanie i transport krwi
- Stężenie glukozy we krwi pełnej zmniejsza się
wraz z upływem czasu (5-7 %/godz.).
- Osocze powinno zostać oddzielone od
elementów morfotycznych w ciągu
pierwszych 60 minut od momentu pobrania.
- Dokładnie oddzielone osocze przechowywane
w temp. 4-22oC zachowuje stabilne stęż.
Glukozy nawet przez 48 godzin.
- Osocze może być zamrażane.

Zalecenia WHO (75 g
DTTG)
1.
3 dni przed wykonaniem testu normalna dieta
bez ograniczeń, bogata w węglowodany
(przynajmniej 150 g dziennie).
2.
3 dni przed testem odstawić w miarę możliwości
leki zaburzające gospodarkę węglowodanową
(diuretyki, doustne środki antykoncepcyjne,
sterydy).
3.
Około 12 h (8-14 h) przed testem bez posiłków.
W celu uzyskania najbardziej wiarygodnych
wyników wskazane jest powstrzymanie się od
palenia papierosów przez min. 8 h przed
badaniem, 2 h przed testem nie wykonywanie
ciężkiej pracy.

Zalecenia WHO (75 g
DTTG)
4. Test rozpocząć w godzinach porannych
(6.30-9.00) od pobrania krwi (w celu
oznaczenia glikemii na czczo) przed
podaniem glukozy.
5. Roztwór glukozy – sporządzony dla
dorosłych poprzez rozpuszczenie 75 g
glukozy bezwodnej w 250 – 300 ml wody
– powinien zostać wypity przez pacjenta
w ciągu maks. 5 min. Dla dzieci
zalecana dawka glukozy to 1,75 g/kg
m.c. (do 75 g)
6. W czasie trwania testu pacjent powinien
zachować normalną aktywność fizyczną
(bez wykonywania pracy, ale nie leżąc).

Zalecenia WHO (75 g
DTTG)
7. Po 120 min. od podania roztworu
glukozy pobrać krew w celu
oznaczenia glikemii
8. Wszystkich oznaczeń należy
dokonywać w osoczu krwi żylnej

Interpretacja 75 g
DTTG
Wynik może być fałszywie
dodatni gdy test przeprowadzany
jest w warunkach zmniejszonego
wydatku energetycznego – u
pacjenta leżącego w łóżku.
Fałszywie ujemny wynik możemy
uzyskać w przypadku istnienia u
pacjenta zaburzeń wchłaniania,
stosowania przed testem diety
redukcyjnej oraz znacznego
wysiłku fizycznego.
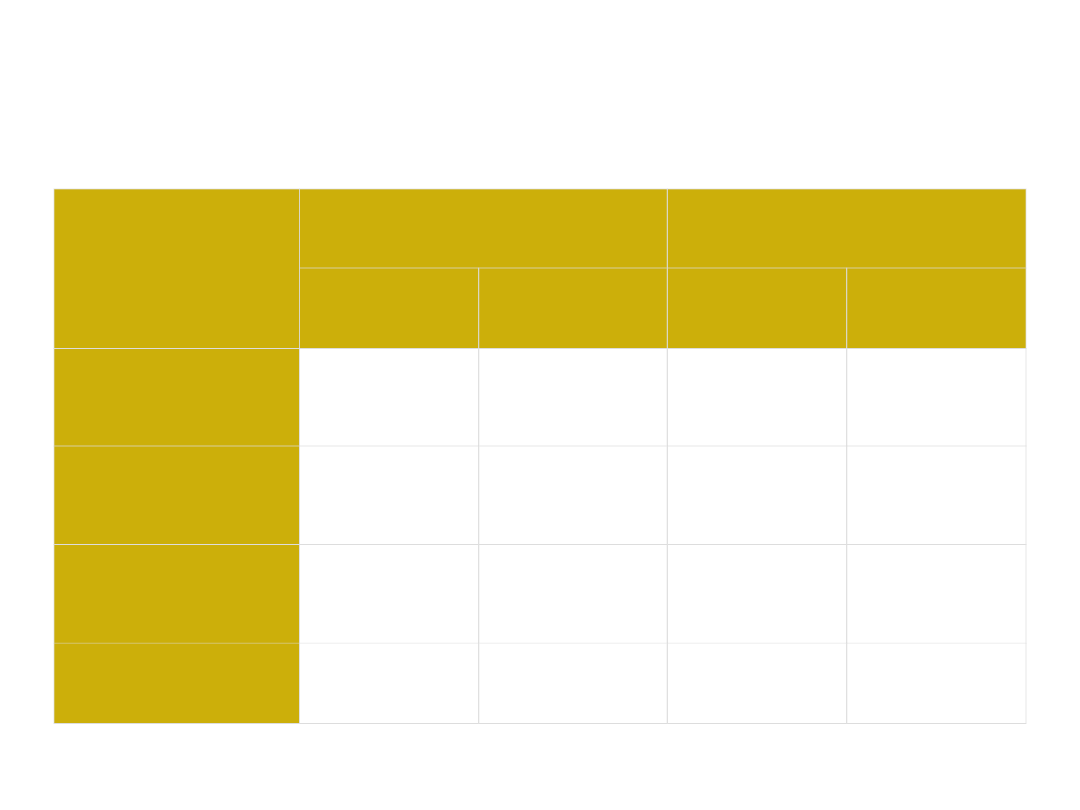
Kryteria WHO do 2 godzinnego
75 g DTTG
Na czczo
Po 2 godz.
mg/dl
mmol/l
mg/dl
mmol/l
Prawidłow
y
< 110
< 6,1
< 140
< 7,8
IFG
nieprawidłowa
glikemia na
czczona
110
< 126
6,1
< 7,0
< 140
< 7,8
IGT
upośledzona
tolerancja glukozy
< 126
< 7,0
140
< 200
7,8
< 11,1
Cukrzyca
126
7,0
200
11,1

Monitorowanie
cukrzycy
1. Codziennie
Samokontrola poziomu glukozy
2. Co 2 tygodnie
Fruktozamina
3. Co 2-3 miesiące
Całkowita hemoglobina glikowana
HbA1c

Dobowy profil glikemii
Dobowy profil glikemii pozwala ocenić okresy
występowania hiper- czy hipoglikemii w ciągu
dnia w codziennych dla pacjenta warunkach
życia i z uwzględnieniem nawyków pacjenta.
Profil dobowy wykonuje się obligatoryjnie u
pacjentów z cukrzycą typu 1 (zwykle
chwiejną). W cukrzycy typu 2 poziom glukozy
zwykle bardziej stabilny.
Krew pobiera się przed i w 2 godz. po posiłku,
przed snem i co 3 godziny w nocy. W nocy
poziom glikemii znajduje się pod kontrolą
hormonu wzrostu.

Dobowy profil glikemii
Najczęściej dobowy profil glikemii obejmuje
oznaczenia:
- rano, na czczo;
- przed każdym głównym posiłkiem;
- 120 min. Po każdym głównym
posiłku;
- przed snem;
- o godz. 24.00;
- o godz. 3.30.

Fruktozamina
Fruktozamina – glikowane białko osocza –
albuminy, okres półtrwania wynosi 14 – 20
dni,
Oznaczanie fruktozaminy winno się wykonać:
-
W przypadku trudności oznaczania HbA1c (np.
żółtaczka hemolityczna),
-
U kobiet ciężarnych chorych na cukrzycę,
-
U pacjentów z niestabilnym przebiegiem
choroby,
-
Po wprowadzeniu istotnych zmian
dotyczących leczenia.

Oznaczanie Hemoglobiny
Glikowanej
Hemoglobina glikowana jest produktem
nieenzymatycznego przyłączania cząsteczki glukozy
do wolnych grup aminowych globiny.
Hemoglobina glikowna jest wskaźnikiem glikemii
oraz czynnikiem ryzyka rozwoju przewlekłych
powikłań cukrzycy.
Oznaczanie HbA1c u chorych na cukrzycę powinno
się wykonywać rutynowo co 3 m-c. U pacjętów ze
stabilnym przebiegiem choroby co 0,5 roku.

Oznaczanie Hemoglobiny
Glikowanej
Matriałem do oznaczania HbA1c jest krwe
żylna pobrana na EDTA lub heparynę albo
krew włośniczkowa pobierana do specjalnych
heparynizowanych kapilar i probówek,
zawierających zwykle odczynnik hemolizujący.
Pacjent nie wymaga żadnego przygotowania
przed pobraniem materiału, nie musi być na
czczo, chociaż w próbkach lipemicznych
wyniki oznaczeń niektórymi metodami mogą
być zawyżone.
Podstawą metody oznaczania HbA1c są
rozdziały frakcji hemoglobiny (chromatografia,
elektroforeza) oraz jeje odrębność
antygenowa (metody immunologiczne)

Oznaczanie Hemoglobiny
Glikowanej
Czynniki zakłucające oznaczanie
HbA1c
-
Skrócony okres życia
erytrocytów,
-
Hemoglobinopatie,
-
Hipertriglicerydemia,
hiperbilirubinemia.


Oznaczanie ciał ketonowych
Oznaczanie ciał ketonowych odgrywa istotną rolę w
monitorowaniu leczenia cukrzycy typu 1, w ciąży w
przebiegu cukrzycy i cukrzycy ciążowej.
U chorych na cukrzycę typu 1 ciała ketonowe powinny być
oznaczane przy utrzymującej się hiperglikemii >300 mg/dl
(16, 7 mmol/l) oraz przy wystąpieniu nudności, wymiotów,
bóli brzucha.
Ciała ketonowe w moczu oznacza się przy użyciu suchych
testów paskowych metodą opartą na reakcji acetonu i
kwasu acetylooctowego z nitroprusydkiem sodu i glicyną w
środowisku alkalicznym, w wyniku której powstaje barwne
kompleksowe połączenia.

Uwaga!
Paski mogą służyć do monitorowania,
nie do diagnostyki cukrzycy,
Testy paskowe wykrywają ciała
ketonowe, czyli nie wykrywają kwasy
beta hydroksymasłowgo (zaniżony
wynik ketonemii czy ketonurii),
Wykonany pomiar na cito przy łóżku
chorego w stanach nagłych wymaga
potwierdzenia w badaniach lab.

Inne badania
Oznaczanie insuliny i peptydu C –
ocena wydolności
wewnątrzwydzielniczej wysp
trzustki.
Oznaczanie mikroalbuminurii –
wczesny marker nefropatii
cukrzycowej.
Lipidogram – zagrożenie rozwojem
angiopatii i miażdżycy

Definicja
“Cukrzyca ciężarnych (GDM) jest
definiowana jako nietolerancja
glukozy każdego stopnia,
rozpoczynająca się, lub po raz
pierwszy rozpoznana w czasie ciąży”
American Diabetes Association. (2002). Gestational diabetes mellitus.
(Position statement). Diabetes Care, 25: S94-96.

CUKRZYCA CIĄŻOWA -jest spowodowana
zaburzeniami gospodarki hormonalnej
organizmu w czasie ciąży.
Po porodzie zazwyczaj ustępuje, ale może
pojawić się w przyszłości lub zwiększyć
ryzyko zachorowania na cukrzyce typu 2.

Grupa niskiego ryzyka
Nie wymagająca badania
Wiek poniżej 25 lat
Brak nadwagi przed ciążą
Przynależność do grupy etnicznej z niską
skłonnością do GDM (cukrzyca ciężarnych)
Brak rozpoznanej cukrzycy u krewnych 1-go
stopnia
Brak w wywiadzie zaburzeń gospodarki
węglowodanowej i niepowodzeń położniczych

Grupa średniego
ryzyka
Badanie między 24 a 28 tygodniem
ciąży
Kryteria pośrednie między grupami
niskiego i wysokiego ryzyka

Grupa wysokiego
ryzyka
Natychmiastowe badanie
Pacjentka musi spełniać
przynajmniej jedno z kryteriów:
Znaczna otyłość
Dodatni test na obecność glukozy
w moczu
Dodatni wywiad w kierunku
cukrzycy u krewnych



Przy nieprawidłowym wyniku
testu przesiewowego, a
prawidłowym rezultacie testu
diagnostycznego należy w 32
tygodniu ciąży powtórzyć test
diagnostyczny 75 g DTTG

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 57
- Slide 58
- Slide 59
- Slide 60
Wyszukiwarka
Podobne podstrony:
W08 Patofizjologia zaburzeń gospodarki węglowodanowej
Zaburzenia gospodarki węglowodanowej u kobiet w ciąży
9 ZABURZENIA GOSPODARKI WĘGLOWODANOWEJ
01 Wybrane zaburzenia gospodarki węglowodanowejid 2675 ppt
Kryteria wyrownania gospodarki weglowodanowej, VI rok, VI rok, medycyna rodzinna, medycyna rodzinna,
Patofizjologia zaburzeń gospodarki węglowodanowej
GOSPODARKA WĘGLOWODANOWA 11
WYBRANE ZABURZENIA GOSPODARKI WĘGLOWODANOWEJ
Zaburzenia gospodarki węglowodanowej
W08 Patofizjologia zaburzeń gospodarki węglowodanowej
Zaburzenia gospodarki węglowodanowej u kobiet w ciąży
Dlaczego w Polsce dominuje gospodarka węglowa (multimedialny)(1)
Wykład 999 Gospodarka węglowodanowa
Gospodarka weglowodanowa i tluszczowa w organizmie czlowieka
Oznaczenia oceniające gospodarkę węglowodanową 2
Ćwiczenie 4 Gospodarka białkowa i węglowodanowa 30 10
9 Ch organiczna WĘGLOWODANY
gospodarka sodowo potasowa
więcej podobnych podstron