
NOWOTWORY TKANEK
MIĘKKICH- DIAGNOSTYKA
I LECZENIE
Kamila Żur- Wyrozumska

Tkanki miękkie
Tkanki pochodzenia
mezenchymalnego- włóknistą tkankę
łączną, tkankę tłuszczową, naczyniową,
maziówkę, tkankę mięśniową gładką i
poprzecznie prążkowaną.
Stanowią 50% masy ciała.
W 1999 roku w Polsce 604 nowe
zachorowania (293 M + 302 K) i 154
zgony z powodu MTM (79 M i 75 K).

Mięsaki tkanek miękkich
Szczyt zapadalności ok. 50 r.ż.
1% wszystkich nowotworów tkanek miękkich u
dorosłych i 10% u dzieci
Najczęściej spotyka się je na kończynach
(50%), na tułowiu, w przestrzeni wewnętrz− i
zaotrzewnowej (40%) oraz na głowie i szyi
(10%). Rzadko powstają w przewodzie
pokarmowym lub podścielisku przewodu
pokarmowego.
Obecnie najczęściej rozpoznawanym typem
histologicznym (40%) jest histiocytoma
malignum fibrosum, a następnie liposarcoma
(25%),
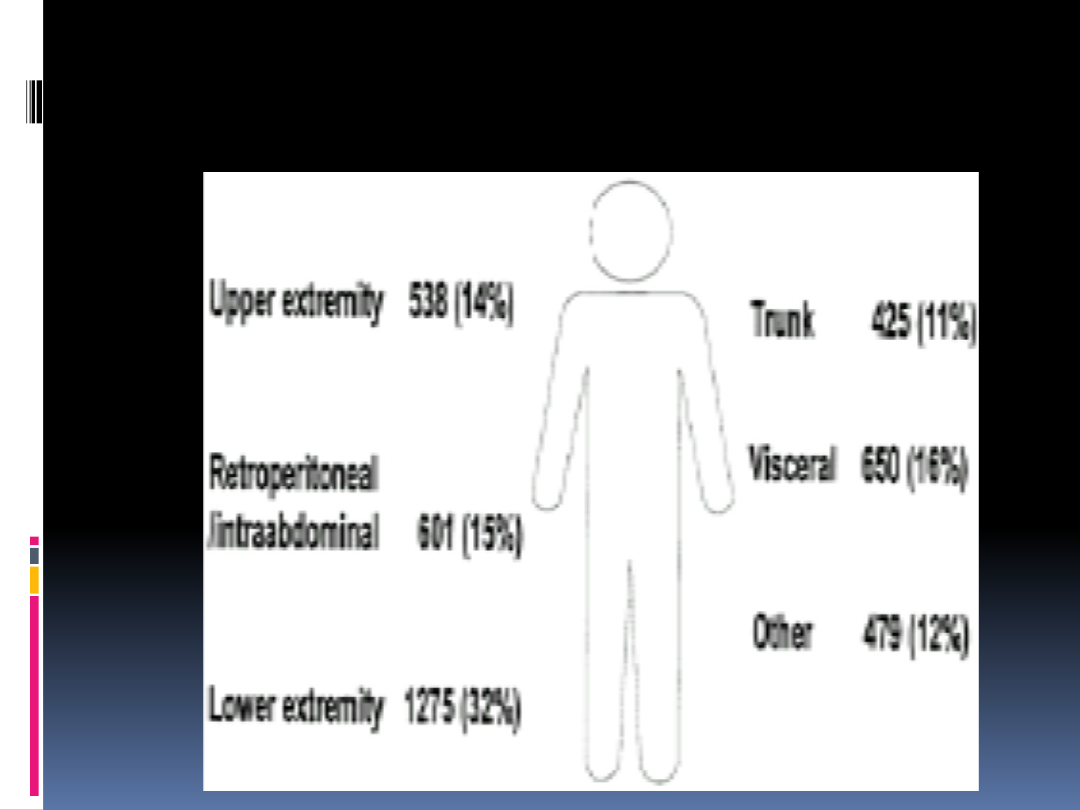
Distribution by site of soft tissue sarcomas in3968 patients aged16or
older admitted to Memorial Sloan-Kettering Cancer Centerbetween
July1982and July1999.

Mięsaki tkanek miękkich
mięsak pęcherzykowaty (alveolar soft−part sarcoma);
mięsak naczyń krwionośnych (angiosarcoma);
włókniakomięsak skóry guzowaty (dermatofibrosarcoma protuberans);
mięsak nabłonkowy (sarcoma epithelioides);
chrzęstniakomięsak pozaszkieletowy (chondrosarcoma pars mollium);
mięsak kościopochodny pozaszkieletowy (osteosarcoma pars mollium);
włókniakomięsak (fibrosarcoma);
guzy podścieliska przewodu pokarmowego (gastrointestinal stromal tumor);
mięsak gładkokomórkowy (leiomyosarcoma);
tłuszczakomięsak (liposarcoma);
włókniakomięsak złośliwy (histiocytoma malignum fibrosum);
mięsak naczyń krwionośnych z pericytów (hemangiopericytoma malignum);
złośliwy mięsak mezenchymalny (mesenchymoma malignum);
nerwiakomięsak (schwannoma malignum);
złośliwy nerwiak osłonowy (neurilemmoma malignum);
obwodowe guzy neuroektodermalne (PNET, peripheral neuroectodermal
tumor);
mięsak prążkowanokomórkowy (rhabdomyosarcoma);
mięsak maziówkowy (synovioma);
mięsak bliżej nieokreślony (NOS, not otherwise specified).

Etiologia nieznana
Czynniki predysponujące:
przewlekły obrzęk chłonny (np. po operacji Pateya
i radioterapii w raku piersi) -lymphangiosarcoma
w tkankach uprzednio napromienianych (dawka
↑40 Gy) -angiosarcoma, fibrosarcoma,
lymphangiosarcoma
ciało obce (dakronowe protezy naczyniowe, metal
stabilizujący złamanie kości) -MFH, fibrosarcoma
Thorotrast (kontrast dawniej stos. w radiologii)

Objawy kliniczne
Niebolesny guz, czasami rozlane
zgrubienie o nieostrych granicach
Szybki wzrost lub przyspieszenie wzrostu
guza uprzednio obserwowanego przez
wiele miesięcy
Położenie z reguły podpowięziowe
Wielkość powyżej 5 cm
Pojawienie się bólu/ parestezji (objaw
późny)

Niekorzystne czynniki
rokownicze
przerzuty odległe i do węzłów
chłonnych
wysoki stopień złośliwości
histologicznej
wielkość guza nowotworowego
powyżej 5 cm
naciek i/lub owrzodzenie skóry
radykalność zabiegu chirurgicznego
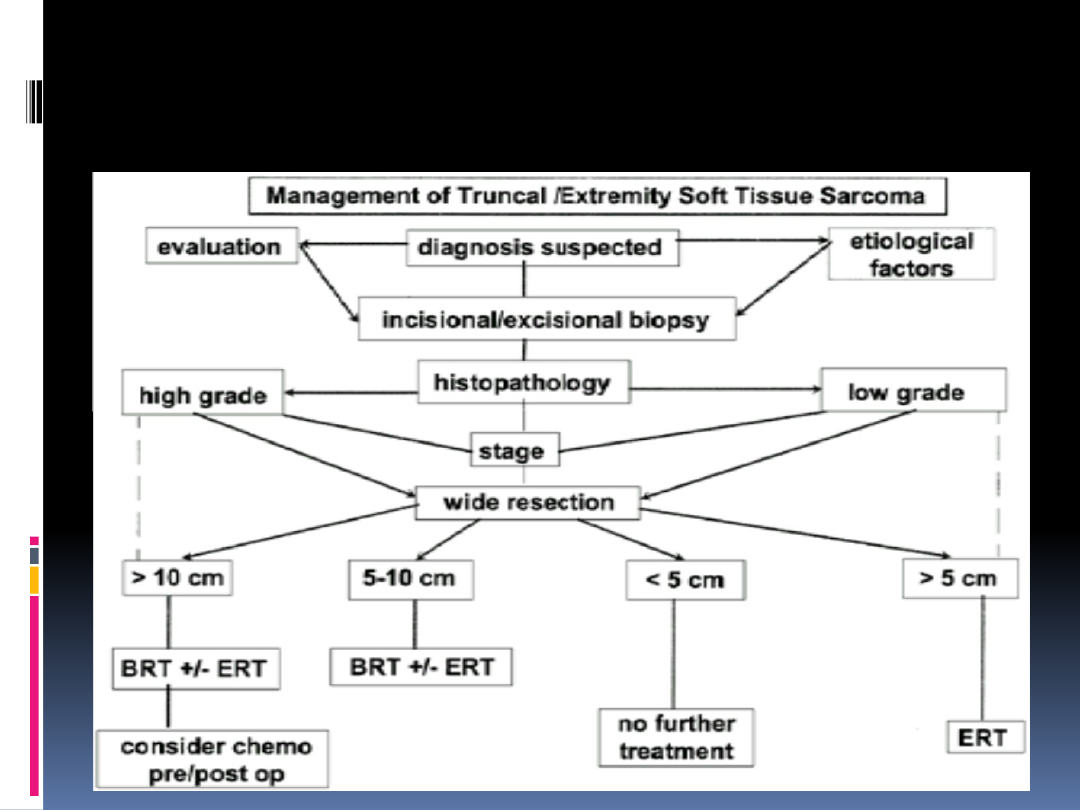
Management algorithm for extremity and superficial truncal soft
tissue sarcoma. BRT, brachytherapy; ERT, external-beam
radiation therapy.

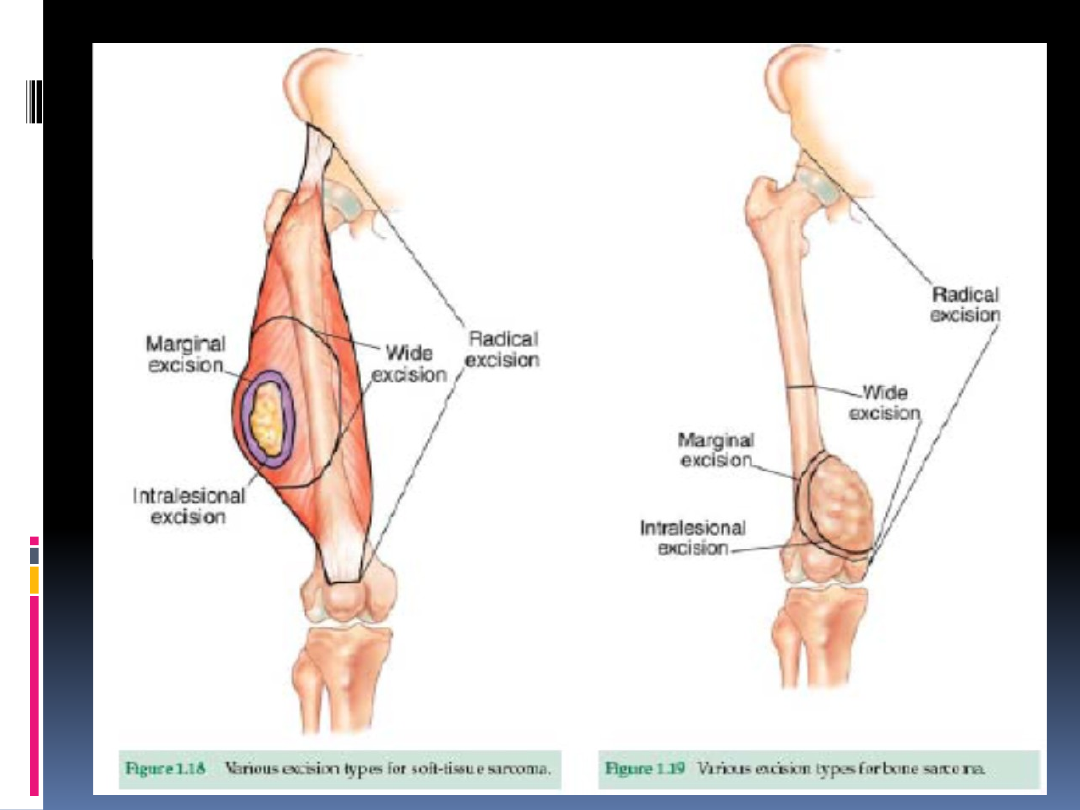
Leczenie chirurgiczne
najskuteczniejsze
operacja radykalna -wycięcie w jednym bloku z
guzem całego przedziału mięśniowego wraz z
pęczkami naczyniowo-nerwowymi
operacja z szerokim marginesem -celem jest
uzyskanie min. 2 cm zdrowej tkanki we
wszystkich kierunkach (coraz częściej
stosowana)
amputacja kończyny -obecnie tylko u 5%
pacjentów (u ok. 95% możliwe operacje
oszczędzające kończynę)
Guzy poniżej 5 cm -całkowite wycięcie
chirurgiczne jest wystarczające, leczenie
uzupełniające w przypadku wznowy

Wskazanie do amputacji
Naciek MTM na kość, główne naczynia
krwionośne i pnie nerwowe
MTM pierwotnie pozaprzedziałowy lub
przekraczający granicę jednego
przedziału mięśniowego
Wznowa MTM po uprzednim
radykalnym(np. przedziałowym)
wycięciu i radykalnej radioterapii
Amputacja paliatywna -wykonana w
stanach zagrożenia życia

Uzupełniająca teleradioterapia
pooperacyjna
Zmniejsza ryzyko nawrotu miejscowego
Nie wpływa na całkowite przeżycie
Odbywa się techniką zmniejszających się pól
Pole obejmuje lożę po guzie, bliznę i spływ +
5-7 cm margines.
Dawka 60-70 Gy zależnie od stopnia
złośliwości histologicznej, wielkości guza
stanu marginesów i lokalizacji
Należy ochronić część obwodu kończyny, aby
uniknąć obrzęku

Uzupełniająca brachyterapia
Krótszy czas leczenia
Znaczniejsze oszczędzenie tkanek
zdrowych (szybki spadek dawki z
odległością)
Dokładniejsze wyznaczenie obszaru
do napromieniań w czasie zabiegu
Możliwość reirradiacji pozwalająca
uniknąć amputacji przy wznowie

Teleterapia przedoperacyjna
ograniczenie śródoperacyjnego
rozsiewu komórek nowotworowych
mniejszy obszar napromieniany w
porównaniu z XRT pooperacyjną
zmniejszenie się guza ułatwia
późniejszy zabieg

Chemioterapia uzupełniająca –
znaczenie niejasne wyniki badań
niejednoznaczne
Leczenie choroby zaawansowanej
-chemioterapia (doksorubicyna,
ifosfamid, dakarbazyna)
Document Outline
- Slide 1
- Tkanki miękkie
- Mięsaki tkanek miękkich
- Slide 4
- Mięsaki tkanek miękkich
- Etiologia nieznana
- Objawy kliniczne
- Niekorzystne czynniki rokownicze
- Slide 9
- Slide 10
- Leczenie chirurgiczne najskuteczniejsze
- Slide 12
- Wskazanie do amputacji
- Uzupełniająca teleradioterapia pooperacyjna
- Uzupełniająca brachyterapia
- Teleterapia przedoperacyjna
- Slide 17
Wyszukiwarka
Podobne podstrony:
NOWOTWORY TKANEK MIĘKKICH
Nowotwory tkanek miękkich i kości
Nowotwory tkanek miękkich
Nowotwory tkanek miękkich i kości ppt
Nowotwory tkanek miękkich ver1
FIZJOTERAPIA PACJENTÓW LECZONYCH Z POWODU NOWOTWORÓW TKANEK MIĘKKICH
Rozpoznawanie i leczenie zakażeń skóry i tkanek miękkich
NOWOTWORY ZŁOŚLIWE TRZONU MACICY EPIDEMIOLOGIA, DIAGNOSTYKA I LECZENIE
Nowotwory złośliwe trzonu macicy – epidemiologia, diagnostyka i leczenie
Diagnostyka i leczenie radioizotopowe chorób nowotworowych
Podstawy diagnostyki i leczenia nowotworów cz1, biologia, Wykłady
Podstawy diagnostyki i leczenia nowotworów
Podstawy diagnostyki i leczenia chorób nowotworowych krwi
Nowotwory krtani diagnostyka i leczenie (PPTminimizer)
Rozpoznawanie i leczenie zakażeń skóry i tkanek miękkich
więcej podobnych podstron