
Żółtaczka
Żółtaczka
patologiczna
patologiczna
Prezentację przygotowała
Prezentację przygotowała
Alicja Zybała
Alicja Zybała
II rok położnictwa
II rok położnictwa

Czym jest żółtaczka?
Czym jest żółtaczka?
Żółtaczka jest to stan zażółcenia
Żółtaczka jest to stan zażółcenia
powłok skórnych spowodowany
powłok skórnych spowodowany
nadmierną ilością bilirubiny w
nadmierną ilością bilirubiny w
organizmie.
organizmie.
U noworodków żółtaczka jest
U noworodków żółtaczka jest
widoczna gdy stężenie
widoczna gdy stężenie
bilirubiny we krwi obwodowej
bilirubiny we krwi obwodowej
wyniesie 5-7 mg/dl.
wyniesie 5-7 mg/dl.
Wyróżniamy żółtaczkę
Wyróżniamy żółtaczkę
fizjologiczną i patologiczną.
fizjologiczną i patologiczną.

Bilirubina:
Bilirubina:
Jest to produkt katabolizmu hemu (barwnika
Jest to produkt katabolizmu hemu (barwnika
erytrocytów),
erytrocytów),
Występuje bilirubina:
Występuje bilirubina:
Pośrednia, tzw. wolna- nierozpuszczalna w owdzie,
Pośrednia, tzw. wolna- nierozpuszczalna w owdzie,
transportowana do wątroby w połączeniu z
transportowana do wątroby w połączeniu z
albuminami,
albuminami,
Bezpośrednia- związana z kwasem glukuronowym,
Bezpośrednia- związana z kwasem glukuronowym,
rozpuszczalna w wodzie, wydalana przez hepatocyty
rozpuszczalna w wodzie, wydalana przez hepatocyty
do dróg żółciowych,
do dróg żółciowych,
W warunkach fizjologicznych stosunek bilirubiny
W warunkach fizjologicznych stosunek bilirubiny
pośredniej do bezpośredniej wynosi 2:1,
pośredniej do bezpośredniej wynosi 2:1,
Stosunek ten może się zmienić, gdy dochodzi m.in. do
Stosunek ten może się zmienić, gdy dochodzi m.in. do
hemolizy, zaburzeń procesów estryfikacji, wirusowego
hemolizy, zaburzeń procesów estryfikacji, wirusowego
uszkodzenia wątroby, cholestazy i innych.
uszkodzenia wątroby, cholestazy i innych.

Rozpoznanie żółtaczki
Rozpoznanie żółtaczki
patologicznej:
patologicznej:
poziom bilirubiny w pierwszej dobie życia
poziom bilirubiny w pierwszej dobie życia
powyżej 7 mg/dl,
powyżej 7 mg/dl,
stężenie bilirubiny całkowitej w surowicy
stężenie bilirubiny całkowitej w surowicy
przekraczające normy dla żółtaczki
przekraczające normy dla żółtaczki
fizjologicznej (do 12 mg/dl w 4 dobie życia
fizjologicznej (do 12 mg/dl w 4 dobie życia
u noworodków donoszonych i 15 mg/dl w
u noworodków donoszonych i 15 mg/dl w
7 dobie życia u wcześniaków),
7 dobie życia u wcześniaków),
stężenie bilirubiny bezpośredniej w
stężenie bilirubiny bezpośredniej w
surowicy przekraczające 2 mg/dl,
surowicy przekraczające 2 mg/dl,
wzrost bilirubiny powyżej 0,3 mg/dl/h i
wzrost bilirubiny powyżej 0,3 mg/dl/h i
powyżej 5 mg/dl/dobę,
powyżej 5 mg/dl/dobę,

Rozpoznanie żółtaczki
Rozpoznanie żółtaczki
patologicznej c.d.:
patologicznej c.d.:
stężenie bilirubiny powyżej 12 mg/dl
stężenie bilirubiny powyżej 12 mg/dl
u noworodków karmionych sztucznie
u noworodków karmionych sztucznie
i powyżej 17 mg/dl u noworodków
i powyżej 17 mg/dl u noworodków
karmionych piersią,
karmionych piersią,
żółtaczka trwająca powyżej 7 dni u
żółtaczka trwająca powyżej 7 dni u
noworodków donoszonych i powyżej 14 dni u
noworodków donoszonych i powyżej 14 dni u
wcześniaków,
wcześniaków,
odchylenia w badaniu przedmiotowym,
odchylenia w badaniu przedmiotowym,
odchylenia w badaniach laboratoryjnych.
odchylenia w badaniach laboratoryjnych.
Żółtaczki
patologiczne
okresu
noworodkowego
pośredniej
bezpośredniej
żółtaczki
hemolityczne
żółtaczki
niehemolityczne
cholestaza
wewnątrzwątrobowa
cholestaza
zewnątrzwątrobowa

Hiperbilirubinemia
bezpośrednia
(związana)

Przyczyny:
Przyczyny:

Zaburzenia odpływu
Zaburzenia odpływu
żółci:
żółci:
1.
1.
Cholestaza wewnątrzwątrobowa::
Cholestaza wewnątrzwątrobowa::
infekcje wrodzone (szczególnie
infekcje wrodzone (szczególnie
wirusowe),
wirusowe),
wrodzone choroby metaboliczne,
wrodzone choroby metaboliczne,
torbielowatość wątroby,
torbielowatość wątroby,
długotrwałe żywienie pozajelitowe,
długotrwałe żywienie pozajelitowe,
polekowa,
polekowa,
o nieznanej etiologii.
o nieznanej etiologii.

Zaburzenia odpływu żółci
Zaburzenia odpływu żółci
c.d.:
c.d.:
2.
2.
cholestaza zewnątrzwątrobowa:
cholestaza zewnątrzwątrobowa:
związana z trisomią 18 lub 13 pary chromosomów,
związana z trisomią 18 lub 13 pary chromosomów,
krwiak podtorebkowy wątroby,
krwiak podtorebkowy wątroby,
zespół zagęszczonej żółci,
zespół zagęszczonej żółci,
kamica pęcherzykowa i przewodów żółciowych,
kamica pęcherzykowa i przewodów żółciowych,
torbiele przewodów żółciowych,
torbiele przewodów żółciowych,
mukowiscydoza,
mukowiscydoza,
niedrożność lub zwężenie dróg żółciowych,
niedrożność lub zwężenie dróg żółciowych,
ucisk zewnętrzny:
ucisk zewnętrzny:
guzy,
guzy,
powiększone węzły chłonne,
powiększone węzły chłonne,
torbiele.
torbiele.

Uszkodzenie komórki
Uszkodzenie komórki
wątrobowej:
wątrobowej:
1.
1.
stany zapalne wątroby:
stany zapalne wątroby:
zakażenie wewnątrzmaciczne z grupy
zakażenie wewnątrzmaciczne z grupy
TORCH,
TORCH,
posocznica,
posocznica,
samoistne zapalenie wątroby
samoistne zapalenie wątroby
noworodków,
noworodków,
WZW typu A, B lub C,
WZW typu A, B lub C,
zakażenia bakteryjne:
zakażenia bakteryjne:
kiła,
kiła,
listerioza,
listerioza,
gruźlica.
gruźlica.

Uszkodzenie komórki
Uszkodzenie komórki
wątrobowej cd.:
wątrobowej cd.:
2.
2.
Uszkodzenie toksyczne wątroby:
Uszkodzenie toksyczne wątroby:
leki,
leki,
żywienie pozajelitowe,
żywienie pozajelitowe,
martwica wywołana niedokrwieniem.
martwica wywołana niedokrwieniem.
3.
3.
upośledzenie wydzielania bilirubiny:
upośledzenie wydzielania bilirubiny:
zespół Rotora,
zespół Rotora,
zespół Dubin- Johnsona.
zespół Dubin- Johnsona.
4.
4.
Aberracje chromosomowe:
Aberracje chromosomowe:
trisomia 21,
trisomia 21,
trisomia 17-18.
trisomia 17-18.

Uszkodzenie komórki
Uszkodzenie komórki
wątrobowej cd.:
wątrobowej cd.:
5.
5.
zaburzenia przemiany materii:
zaburzenia przemiany materii:
galaktozemia,
galaktozemia,
fruktozemia,
fruktozemia,
tyrozynemia,
tyrozynemia,
niedobór
niedobór
antytrypsyny,
antytrypsyny,
glikogenoza typu IV,
glikogenoza typu IV,
lipidozy,
lipidozy,
mukowiscydoza,
mukowiscydoza,
choroba Bylera,
choroba Bylera,
hemochromatoza,
hemochromatoza,
choroba Zellwegera (zespół mózgowo-
choroba Zellwegera (zespół mózgowo-
wątrobowo-nerkowy).
wątrobowo-nerkowy).

Hiperbilirubinemia
Hiperbilirubinemia
nie związana
nie związana
(pośrednia):
(pośrednia):

Związana ze wzrostem
Związana ze wzrostem
bilirubiny pośredniej w
bilirubiny pośredniej w
surowicy krwi noworodka.
surowicy krwi noworodka.

PRZYCZYNY:
PRZYCZYNY:
niedobory enzymów krwinkowych:
niedobory enzymów krwinkowych:
dehydrogenazy glukozo-6-fosforanowej,
dehydrogenazy glukozo-6-fosforanowej,
kinazy pirogronianowej,
kinazy pirogronianowej,
2. choroba hemolityczna płodu i noworodka w układach:
2. choroba hemolityczna płodu i noworodka w układach:
Rh,
Rh,
ABO
ABO
lub innych układach grupowych,
lub innych układach grupowych,
3. hemoglobinoterapie,
3. hemoglobinoterapie,
4. wrodzone defekty błony komórkowej erytrocytów:
4. wrodzone defekty błony komórkowej erytrocytów:
sferocytoza (zmiana kształtu erytrocytów na przybliżony
sferocytoza (zmiana kształtu erytrocytów na przybliżony
do kulistego),
do kulistego),
poikilocytoza (występowanie erytrocytów o różnych
poikilocytoza (występowanie erytrocytów o różnych
nieprawidłowych kształtach),
nieprawidłowych kształtach),
owalocytoza (eliptocytoza),
owalocytoza (eliptocytoza),
akantocytoza
akantocytoza

PRZYCZYNY cd.
PRZYCZYNY cd.
leki takie jak:
leki takie jak:
witamina K,
witamina K,
nitrofurantoina,
nitrofurantoina,
sulfonamidy,
sulfonamidy,
penicylina,
penicylina,
oksytocyna,
oksytocyna,
6. gromadzenie się krwi poza łożyskiem naczyniowym:
6. gromadzenie się krwi poza łożyskiem naczyniowym:
wybroczyny,
wybroczyny,
krwiaki,
krwiaki,
naczyniaki,
naczyniaki,
sinica zastoinowa,
sinica zastoinowa,
7. policytemia (nadkrwistość):
7. policytemia (nadkrwistość):
matka chora na cukrzycę,
matka chora na cukrzycę,
przewlekła hipoksja,
przewlekła hipoksja,
transfuzja matczyno-płodowa lbu bliźniak- bliźniak.
transfuzja matczyno-płodowa lbu bliźniak- bliźniak.

spowodowana
spowodowana
wzrostem bilirubiny
wzrostem bilirubiny
pośredniej związanym
pośredniej związanym
z upośledzonym
z upośledzonym
metabolizmem
metabolizmem
wątrobowym.
wątrobowym.

PRZYCZYNY:
PRZYCZYNY:
1. zmniejszona absorpcja wątrobowa,
1. zmniejszona absorpcja wątrobowa,
2.
2.
upośledzona reakcja wiązania bilirubiny z
upośledzona reakcja wiązania bilirubiny z
kwasem glukuronowym:
kwasem glukuronowym:
obniżenie aktywności transferazy
obniżenie aktywności transferazy
glukuronowej w: zespole Criglera-Najjara,
glukuronowej w: zespole Criglera-Najjara,
zespole Gilberta, niedoczynności tarczycy,
zespole Gilberta, niedoczynności tarczycy,
niedoczynności przysadki, wcześniactwie,
niedoczynności przysadki, wcześniactwie,
inhibitory enzymatyczne: leki i hormony
inhibitory enzymatyczne: leki i hormony
(nowobiocyna, pregnandiol), galaktozemia.
(nowobiocyna, pregnandiol), galaktozemia.

spowodowana
spowodowana
wzrostem bilirubiny
wzrostem bilirubiny
pośredniej związany z
pośredniej związany z
nasilonym krążeniem
nasilonym krążeniem
jelitowo-wątrobowym.
jelitowo-wątrobowym.

PRZYCZYNY:
PRZYCZYNY:
zmniejszona perystaltyka:
zmniejszona perystaltyka:
zbyt mała podaż pokarmu,
zbyt mała podaż pokarmu,
zwężenie odźwiernika,
zwężenie odźwiernika,
2.
2.
niedrożność mechaniczna:
niedrożność mechaniczna:
zarośnięcie i zwężenie,
zarośnięcie i zwężenie,
niedrożność smółkowa,
niedrożność smółkowa,
choroba Hirschprunga,
choroba Hirschprunga,
3. choroba hemolityczna noworodka w zakresie
3. choroba hemolityczna noworodka w zakresie
układu grupowego Rh.
układu grupowego Rh.

Choroba hemolityczna
Choroba hemolityczna
noworodków:
noworodków:
inaczej zwana erytroblastozą,
inaczej zwana erytroblastozą,
spowodowana immunizacją w
spowodowana immunizacją w
układzie grupowym Rh,
układzie grupowym Rh,
w klinicznym znaczeniu
w klinicznym znaczeniu
najistotniejszy jest antygen RhD,
najistotniejszy jest antygen RhD,
rzadziej spowodowana
rzadziej spowodowana
przeciwciałami anty-C lub anty-D.
przeciwciałami anty-C lub anty-D.
Układ Rh
RhD
RhCcEe

Diagnostyka choroby
Diagnostyka choroby
hemolitycznej:
hemolitycznej:
Do zdiagnozowania choroby hemolitycznej
Do zdiagnozowania choroby hemolitycznej
wykorzystuje się test Coombsa:
wykorzystuje się test Coombsa:
u matki wykonuje się test Coombsa pośredni,
u matki wykonuje się test Coombsa pośredni,
w surowicy matki określa się obecność
w surowicy matki określa się obecność
wolnych przeciwciał anty-D,
wolnych przeciwciał anty-D,
u ciężarnych z krwią Rh (-) u których
u ciężarnych z krwią Rh (-) u których
badania wykazały obecnośc przeciwciał anty
badania wykazały obecnośc przeciwciał anty
D badania powtarzamy co 2-4 tygodnie,
D badania powtarzamy co 2-4 tygodnie,
jeżeli w 20-22 tygodniu ciąży miano
jeżeli w 20-22 tygodniu ciąży miano
przeciwciał u matki jest zbyt wysokie (1:8-
przeciwciał u matki jest zbyt wysokie (1:8-
1:16) należy wykonać następujące badania:
1:16) należy wykonać następujące badania:
USG płodu
USG płodu
ocenia się nasilenie hemolizy na
ocenia się nasilenie hemolizy na
podstawie następujących objawów:
podstawie następujących objawów:
hepatosplenomegalia (powiększenie
hepatosplenomegalia (powiększenie
wątroby i śledziony),
wątroby i śledziony),
wodobrzusze,
wodobrzusze,
pogrubienie łożyska.
pogrubienie łożyska.
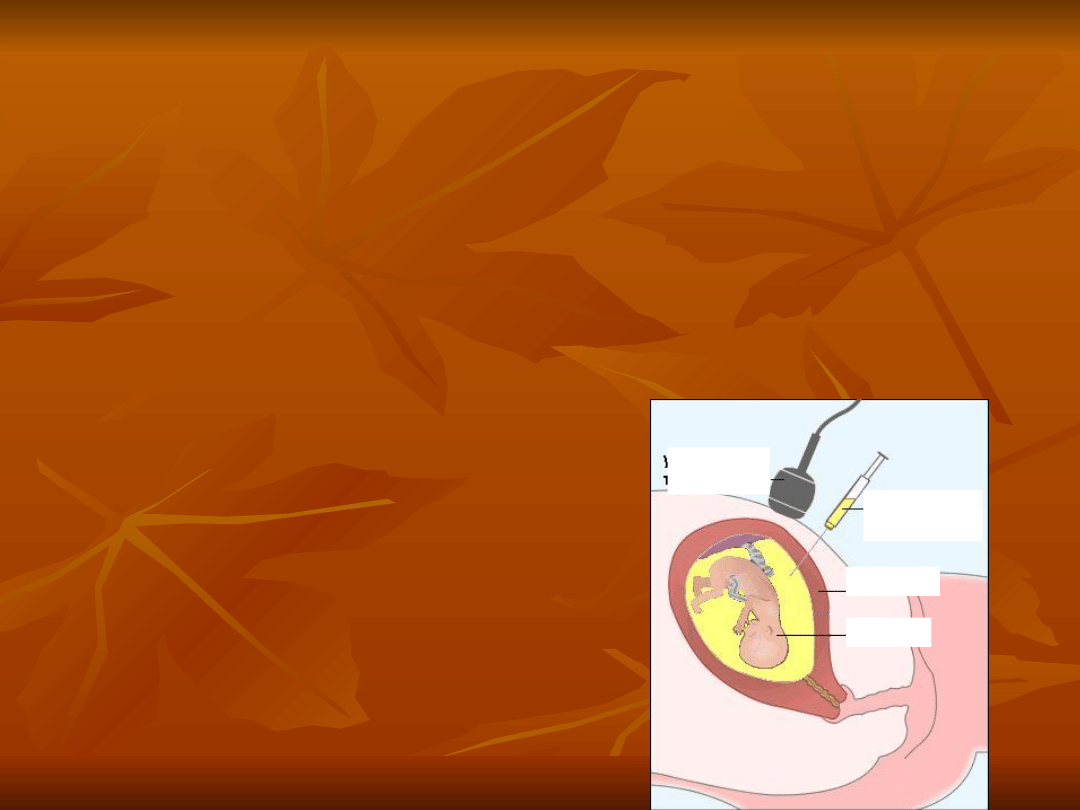
Amniocenteza
Amniocenteza
polega na pobraniu płynu
polega na pobraniu płynu
owodniowego poprzez nakłucie
owodniowego poprzez nakłucie
powłok brzusznych ciężarnej,
powłok brzusznych ciężarnej,
ocenia się w nim obecność
ocenia się w nim obecność
barwników
barwników
bilirubinopodobnych.
bilirubinopodobnych.
głowica
USG
MACICA
PŁÓD
strzykawka
z igłą

Kordocenteza
Kordocenteza
polega na nakłuciu żyły
polega na nakłuciu żyły
pępowinowej,
pępowinowej,
celem jest określenie:
celem jest określenie:
grupy krwi dziecka,
grupy krwi dziecka,
morfologii
morfologii
hematokrytu bezpośredniego.
hematokrytu bezpośredniego.

Postępowanie
Postępowanie
terapeutyczne przy
terapeutyczne przy
nasilonej hemolizie:
nasilonej hemolizie:
w zależności od stopnia
w zależności od stopnia
zaawansowania ciąży są dwa
zaawansowania ciąży są dwa
warianty terapii:
warianty terapii:
wcześniejsze ukończenie ciąży
wcześniejsze ukończenie ciąży
uzupełniająca transfuzja dopłodowa.
uzupełniająca transfuzja dopłodowa.

Transfuzja dopłodowa
Transfuzja dopłodowa
wykonuje się ją pod kontrolą USG,
wykonuje się ją pod kontrolą USG,
podaje się masę erytrocytarną grupy
podaje się masę erytrocytarną grupy
„0” Rh (-) przy poziomach
„0” Rh (-) przy poziomach
hemoglobiny płodowej poniżej 10
hemoglobiny płodowej poniżej 10
g/dl.
g/dl.

W zależności od objawów
W zależności od objawów
wyróżnia się:
wyróżnia się:
żółtaczkę ciężką (90%),
żółtaczkę ciężką (90%),
obrzęk płodu uogólniony (5-10%),
obrzęk płodu uogólniony (5-10%),
niedokrwistość ciężką (poniżej 1%).
niedokrwistość ciężką (poniżej 1%).
postaci choroby
postaci choroby
hemolitycznej
hemolitycznej
Choroba
hemolityczna
łagodna
umiarkowana
ciężka

Łagodna choroba
Łagodna choroba
hemolityczna
hemolityczna
1.
1.
poziom bilirubiny <4 mg/dl,
poziom bilirubiny <4 mg/dl,
2.
2.
nie stwierdza się anemizacji (poz.
nie stwierdza się anemizacji (poz.
hemoglobiny we krwi pępowinowej
hemoglobiny we krwi pępowinowej
powyżej 14 g/dl),
powyżej 14 g/dl),
3.
3.
stosowane leczenie- fototerapia,
stosowane leczenie- fototerapia,
4.
4.
gdy wystąpi anemizacja (w wieku 3-
gdy wystąpi anemizacja (w wieku 3-
6 tyg.) stosuje się transfuzję
6 tyg.) stosuje się transfuzję
uzupełniającą.
uzupełniającą.

Umiarkowana choroba
Umiarkowana choroba
hemolityczna
hemolityczna
1.
1.
niedokrwistość średniego stopnia:
niedokrwistość średniego stopnia:
we krwi pępowinowej poz. hemoglobiny poniżej
we krwi pępowinowej poz. hemoglobiny poniżej
14 g/dl,
14 g/dl,
poz. bilirubiny powyżej 4 mg/dl,
poz. bilirubiny powyżej 4 mg/dl,
2.
2.
badania dodatkowe wykazują:
badania dodatkowe wykazują:
liczne erytroblasty w rozmazie,
liczne erytroblasty w rozmazie,
retikulocytozę,
retikulocytozę,
erytroblastozę,
erytroblastozę,
trombocytopenię,
trombocytopenię,
leukocytozę,
leukocytozę,
u niektórych hepatosplenomegalia,
u niektórych hepatosplenomegalia,
3.
3.
leczenie- transfuzja wymienna krwi,
leczenie- transfuzja wymienna krwi,
4.
4.
uzupełnienie leczenia- fototerapia i kroplówki
uzupełnienie leczenia- fototerapia i kroplówki
nawadniające.
nawadniające.

Ciężka choroba
Ciężka choroba
hemolityczna
hemolityczna
1.
1.
Może spowodować obumarcie lub uogólniony
Może spowodować obumarcie lub uogólniony
obrzęk płodu.
obrzęk płodu.
2.
2.
Po porodzie z krwi pępowinowej oznaczamy:
Po porodzie z krwi pępowinowej oznaczamy:
morfologię z rozmazem i retikulocytozą,
morfologię z rozmazem i retikulocytozą,
grupę krwi,
grupę krwi,
stężenie bilirubiny całkowitej i pośredniej,
stężenie bilirubiny całkowitej i pośredniej,
bezpośredni test Coombsa.
bezpośredni test Coombsa.
3.
3.
objawy kliniczne: hepatosplenomegalia i żółtaczka.
objawy kliniczne: hepatosplenomegalia i żółtaczka.
4.
4.
W badaniach laboratoryjnych można wykryć:
W badaniach laboratoryjnych można wykryć:
niedokrwistość, hiperbilirubinemię pośrednią,
niedokrwistość, hiperbilirubinemię pośrednią,
retikulocytozę, erytroblastozę, trombocytopenię i
retikulocytozę, erytroblastozę, trombocytopenię i
leukocytozę.
leukocytozę.
5.
5.
Może wystąpić nasilona niedokrwistość u
Może wystąpić nasilona niedokrwistość u
niemowląt w trzecim miesiącu życia.
niemowląt w trzecim miesiącu życia.

Jak powstaje uogólniony
Jak powstaje uogólniony
obrzęk płodu?
obrzęk płodu?
Niedotlenie
nie
Zwiększona
przepuszczalnoś
ć śródbłonków
Zaburzenia
funkcji
wątroby
Hipoalbumine
mia
Uogólniony obrzęk
płodu

Wskazania do transfuzji
Wskazania do transfuzji
wymiennej
wymiennej
Stężenie bilirubiny we krwi
Stężenie bilirubiny we krwi
pępowinowej powyżej 4,5 mg/dl,
pępowinowej powyżej 4,5 mg/dl,
zwiększenie poziomu bilirubiny
zwiększenie poziomu bilirubiny
o 0,3 mg/dl/h,
o 0,3 mg/dl/h,
uogólniony obrzęk płodu,
uogólniony obrzęk płodu,
niewydolność krążenia u
niewydolność krążenia u
noworodków z chorobą hemolityczną,
noworodków z chorobą hemolityczną,
nieskuteczna fototerapia.
nieskuteczna fototerapia.

Profilaktyka choroby
Profilaktyka choroby
hemolitycznej
hemolitycznej
Immunizacji matki z krwią Rh (-) przez
Immunizacji matki z krwią Rh (-) przez
dziecko z dodatnim Rh zapobiegamy poprzez
dziecko z dodatnim Rh zapobiegamy poprzez
podanie przeciwciał anty-D w ciągu 72h.
podanie przeciwciał anty-D w ciągu 72h.
Podajemy je po:
Podajemy je po:
urodzeniu dziecka Rh dodatniego,
urodzeniu dziecka Rh dodatniego,
poronieniu,
poronieniu,
przebyciu ciąży ektopowej,
przebyciu ciąży ektopowej,
zabiegach w okresie ciąży,
zabiegach w okresie ciąży,
omyłkowym przetoczeniu krwi Rh (+).
omyłkowym przetoczeniu krwi Rh (+).

Choroba hemolityczna
Choroba hemolityczna
ABO
ABO
jest wywołana przeciwciałami matki anty-
jest wywołana przeciwciałami matki anty-
A, lub anty-B,
A, lub anty-B,
występuje częściej, a jej przebieg jest
występuje częściej, a jej przebieg jest
łagodniejszy od choroby hemolitycznej
łagodniejszy od choroby hemolitycznej
wywołanej czynnikiem Rh,
wywołanej czynnikiem Rh,
rozwija się w ostatnich tygodniach ciąży,
rozwija się w ostatnich tygodniach ciąży,
ma słabe objawy kliniczne,
ma słabe objawy kliniczne,
występuje u noworodków z grupą krwi A
występuje u noworodków z grupą krwi A
lub B, których matki mają grupę krwi 0,
lub B, których matki mają grupę krwi 0,

Choroba hemolityczna
Choroba hemolityczna
ABO cd.
ABO cd.
przeciwciała anty-A i anty-B należą do
przeciwciała anty-A i anty-B należą do
klasy IgG i przechodzą przez łożysko,
klasy IgG i przechodzą przez łożysko,
żółtaczka pojawia się ok. 2 doby życia,
żółtaczka pojawia się ok. 2 doby życia,
jej objawem laboratoryjnym jest
jej objawem laboratoryjnym jest
obecność mikrosferocytów w rozmazie
obecność mikrosferocytów w rozmazie
krwi obwodowej,
krwi obwodowej,
leczenie- fototerapia i nawadnianie,
leczenie- fototerapia i nawadnianie,
rzadko transfuzja wymienna.
rzadko transfuzja wymienna.

Wskazania do fototerapii w
Wskazania do fototerapii w
chorobie hemolitycznej w
chorobie hemolitycznej w
układzie ABO:
układzie ABO:
Fototerapię rozpoczynamy, gdy poziom
Fototerapię rozpoczynamy, gdy poziom
bilirubiny całkowitej przekroczy:
bilirubiny całkowitej przekroczy:
10 mg/dl w pierwszych 12 h życia,
10 mg/dl w pierwszych 12 h życia,
12 mg/dl po 18 h życia,
12 mg/dl po 18 h życia,
14 mg/dl po pierwszej dobie życia,
14 mg/dl po pierwszej dobie życia,
15 mg/dl.
15 mg/dl.
20 mg/dl jest wskazaniem do
20 mg/dl jest wskazaniem do
transfuzji wymiennej.
transfuzji wymiennej.

Leczenie
Leczenie
LECZENIE

podstawową metodą leczenia żółtaczki
podstawową metodą leczenia żółtaczki
patologicznej jest fototerapia,
patologicznej jest fototerapia,
stosowanie fenobarbitalu budzi
stosowanie fenobarbitalu budzi
kontrowersje, a jego działanie jest
kontrowersje, a jego działanie jest
opóźnione,
opóźnione,
najnowszą metodą jest stosowanie
najnowszą metodą jest stosowanie
tin-mezoporfiryny (lek hamujący
tin-mezoporfiryny (lek hamujący
wytwarzanie hemu), jednakże nie jest ona
wytwarzanie hemu), jednakże nie jest ona
zarejestrowana w Polsce ani USA,
zarejestrowana w Polsce ani USA,
próbuje się także leczyć żółtaczkę
próbuje się także leczyć żółtaczkę
związaną z karmieniem naturalnym
związaną z karmieniem naturalnym
inhibitorów betaglukuronidazy.
inhibitorów betaglukuronidazy.

Fototerapia
Fototerapia
światło o długości fal 400-500 nm,
światło o długości fal 400-500 nm,
powoduje ono przemianę bilirubiny do bezbarwnych,
powoduje ono przemianę bilirubiny do bezbarwnych,
rozpuszczalnych w wodzie, łatwo wydalanych,
rozpuszczalnych w wodzie, łatwo wydalanych,
nieszkodliwych dla organizmu produktów,
nieszkodliwych dla organizmu produktów,
stosuje się lampy ze światłem białym lub niebieskim,
stosuje się lampy ze światłem białym lub niebieskim,
przeprowadzamy ją w sposób ciągły, przerywana tylko na
przeprowadzamy ją w sposób ciągły, przerywana tylko na
czas karmienie, zabiegów pielęgnacyjnych i pobierania krwi,
czas karmienie, zabiegów pielęgnacyjnych i pobierania krwi,
lub przerywany- 1h naświetlania i 3 h przerwy,
lub przerywany- 1h naświetlania i 3 h przerwy,
w czasie fototerapii należy nawadniać dziecko oraz
w czasie fototerapii należy nawadniać dziecko oraz
kontrolować jego temperaturę,
kontrolować jego temperaturę,
jest ona skuteczna, gdy poziom bilirubiny spada o 1-2
jest ona skuteczna, gdy poziom bilirubiny spada o 1-2
mg/dl/4-6h,
mg/dl/4-6h,
przerwanie może powodować nieznaczne zwiększenie
przerwanie może powodować nieznaczne zwiększenie
poziomu bilirubiny tzw. hiperbilirubinemia z odbicia,
poziomu bilirubiny tzw. hiperbilirubinemia z odbicia,
niepowodzenie fototerapii może wskazywać na żółtaczkę
niepowodzenie fototerapii może wskazywać na żółtaczkę
spowodowaną hemolizą,
spowodowaną hemolizą,
ważne jest, aby jak największa powierzchnia ciała była
ważne jest, aby jak największa powierzchnia ciała była
wystawiona na światło (oprócz narządów płciowych i oczu)
wystawiona na światło (oprócz narządów płciowych i oczu)

Działanie uboczne
Działanie uboczne
fototerapii:
fototerapii:
zwiększone straty wody 20-40% u
zwiększone straty wody 20-40% u
noworodków donoszonych i nawet do 100% u
noworodków donoszonych i nawet do 100% u
niedonoszonych,
niedonoszonych,
u noworodków niedonoszonych hipokalcemia,
u noworodków niedonoszonych hipokalcemia,
uszkodzenie siatkówki (stosuje się osłonę na
uszkodzenie siatkówki (stosuje się osłonę na
oczy),
oczy),
mutacje chromosomalne (należy osłaniać
mutacje chromosomalne (należy osłaniać
narządy rodnych),
narządy rodnych),
trombocytopenia spowodowana skróconym
trombocytopenia spowodowana skróconym
czasem przeżywania krwinek płytkowych,
czasem przeżywania krwinek płytkowych,
przy zwiększonym stężeniu bilirubiny
przy zwiększonym stężeniu bilirubiny
bezpośredniej- zespół brązowego dziecka,
bezpośredniej- zespół brązowego dziecka,
wysypki skórne,
wysypki skórne,
luźniejsze stolce, biegunka,
luźniejsze stolce, biegunka,
utrudniony kontakt matka-dziecko.
utrudniony kontakt matka-dziecko.

Wskazanie do fototerapii w zależności od
Wskazanie do fototerapii w zależności od
stosunku masy urodzeniowej do stężenia
stosunku masy urodzeniowej do stężenia
bilirubiny całkowitej
bilirubiny całkowitej
5-7
5-7
7-9
7-9
10-12
10-12
13-15
13-15
15-18
15-18
10-12
10-12
12-15
12-15
15-18
15-18
18-20
18-20
20-25
20-25
Poniżej 1000g
Poniżej 1000g
1001-1500g
1001-1500g
1501-2000g
1501-2000g
2001-2500g
2001-2500g
Powyżej 2500g
Powyżej 2500g
STĘŻENIE
BILIRUBINY
CAŁKOWITEJ
(MG/DL)
FOTOTERAPIA
TRANSFUZJA
WYMIENNA
MASA
URODZENIOWA

Przeciwwskazania:
Przeciwwskazania:
wrodzona porfiria,
wrodzona porfiria,
względnie hiperbilirubinemia
względnie hiperbilirubinemia
cholestatyczna z wysokim
cholestatyczna z wysokim
podwyższeniem bilirubiny związanej
podwyższeniem bilirubiny związanej
(powyżej 2 mg/dl) ponieważ
(powyżej 2 mg/dl) ponieważ
zwiększa to ryzyko wystąpienia
zwiększa to ryzyko wystąpienia
zespołu brązowego dziecka.
zespołu brązowego dziecka.

Bibliografia:
Bibliografia:
Tamara Czajkowska, Adam Thrun:
Tamara Czajkowska, Adam Thrun:
Neonatologia.
Neonatologia.
Skrypt dla studentów
Skrypt dla studentów
, wyd. Akademia Medyczna w
, wyd. Akademia Medyczna w
Gdańsku,
Gdańsku,
Janusz Gadzinowski, Marta Szymankiewicz:
Janusz Gadzinowski, Marta Szymankiewicz:
Podstawy neonatologii. Podręcznik dla studentów,
Podstawy neonatologii. Podręcznik dla studentów,
wyd. Oddział Wielkopolski Polskiego Towarzystwa
wyd. Oddział Wielkopolski Polskiego Towarzystwa
Medycyny Preinatalnej, Poznań 2006.
Medycyny Preinatalnej, Poznań 2006.
http://linemed.pl/nhealth_guide/encyclopedia_details/i
http://linemed.pl/nhealth_guide/encyclopedia_details/i
d,1693,
d,1693,
Bręborowicz Grzegorz:
Bręborowicz Grzegorz:
Położnictwo: podręcznik dla
Położnictwo: podręcznik dla
położnych i pielęgniarek,
położnych i pielęgniarek,
Wydawnictwo Lekarskie
Wydawnictwo Lekarskie
PZWL, Warszawa
PZWL, Warszawa
2005,
2005,
www.wikipedia.org,
www.wikipedia.org,
Czyżewska Małgorzata:
Czyżewska Małgorzata:
Neonatologia: podręcznik dla
Neonatologia: podręcznik dla
studentów wydziału zdrowia publicznego,
studentów wydziału zdrowia publicznego,
Akademia
Akademia
Medyczna im. Piastów Śląskich, Wrocław
Medyczna im. Piastów Śląskich, Wrocław
2007.
2007.

Zdjęcia pobrano ze stron:
Zdjęcia pobrano ze stron:
http://www.polki.pl/work/privateimages/formats/NEWS_
http://www.polki.pl/work/privateimages/formats/NEWS_
MAIN/17705.jpg;
MAIN/17705.jpg;
http://upload.wikimedia.org/wikipedia/commons/thumb/d
http://upload.wikimedia.org/wikipedia/commons/thumb/d
/d9/Jaundice_phototherapy.jpg/280px-
/d9/Jaundice_phototherapy.jpg/280px-
Jaundice_phototherapy.jpg;
Jaundice_phototherapy.jpg;
http://babyonline.pl/work/privateimages/formats/A/4439.
http://babyonline.pl/work/privateimages/formats/A/4439.
jpg;
jpg;
http://pol-medplus.freehost.pl/lampaBLUE-400.jpg;
http://pol-medplus.freehost.pl/lampaBLUE-400.jpg;
http://www.kobieta.pl/uploads/pics/16_Piewszy_tydzien_
http://www.kobieta.pl/uploads/pics/16_Piewszy_tydzien_
Normalny.jpg;
Normalny.jpg;
http://www.we-
http://www.we-
dwoje.pl/files/Image/art_67/we_dwoje_6948.jpg;
dwoje.pl/files/Image/art_67/we_dwoje_6948.jpg;
http://www.dziennik.pl/files/archive/00075/FR_161049_4
http://www.dziennik.pl/files/archive/00075/FR_161049_4
259_kopia_75367l.jpg;
259_kopia_75367l.jpg;
http://www.maichindom-
http://www.maichindom-
varna.com/images/articles/Image/blog/amnio1.JPG;
varna.com/images/articles/Image/blog/amnio1.JPG;
http://server.activeweb.pl/images/usg_fotka.jpg.
http://server.activeweb.pl/images/usg_fotka.jpg.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
Wyszukiwarka
Podobne podstrony:
zoltaczki, przedmioty, neonatologia
ŻÓŁTACZKA PATOLOGICZNA
Żółtaczka, patologie wątroby
analiza złożonych aktów ruchowych w sytuacjach patologicznych
PATOLOGIA GLOWY I SZYI
norma i patologia
01 Pomoc i wsparcie rodziny patologicznej polski system pomocy ofiarom przemocy w rodzinieid 2637 p
Cw 3 patologie wybrane aspekty
Patologia przewodu pokarmowego CM UMK 2009
Patologie w administracji
Fizjologiczne i patologiczne uwarunkowania hematopoezy
11 Pomoc i wsparcie rodziny patologicznej powiatowy urza pracyid 12237 ppt
zakresy ruchów w stawach w warunkach normy i patologii
neonatol2u Kopia
patologia choroby nadnerczy
Patologia układu krwiotwórczego
Patologia obrzęki
więcej podobnych podstron