
LEKI STOSOWANE W
LECZENIU
HIPERLIPIDEMII

Klasy lipoprotein i drogi transportu
•
a. Drogi egzogenne
Chylomikrony
Powstają z trójglicerydów i z cholesterolu dostarczonego
w diecie.
W tkance tłuszczowej i w mięśniach enzym lipaza
lipoproteinowa usuwa trój-glicerydy, pozostawiając
chylomikrony zawierające estry cholesterolu.
Gdy chylomikrony cholesterolu dostaną się do wątroby,
są wychwytywane przez hepatocyty i rozszczepiane z
uwolnieniem wolnego cholesterolu.

Cholesterol może być:
magazynowany w hepatocytach w
postaci estrów,
uwalniany do żółci jako cholesterol lub
jako kwasy żółciowe,
użyty do budowy błon lub endogennych
lipoprotein.

•
b. Drogi endogenne
VLDL
Lipoproteiny o bardzo niskiej gęstości (VLDL)
powstają w wątrobie z trójglicerydów i z cholesterolu,
których głównym źródłem jest dieta wysokokaloryczna.
VLDL są uwalniane do osocza, w którym z udziałem
lipazy lipoproteinowej odszczepiają trójglicerydy.

Hydroliza VLDL prowadzi do powstania lipoprotein o
pośredniej gęstości (IDL).
Metaboliczna droga IDL może być dwojaka:
•
Niektóre IDL są wychwytywane przez wątrobę drogą
endocytozy i tam są rozszczepiane
z
uwolnieniem
wolnego cholesterolu. Proces ten odbywa się za
pośrednictwem receptorów lipoprotein o niskiej
gęstości (LDL).
•
Niektóre cząsteczki IDL pozostają we krwi, gdzie są
usuwane trójglicerydy; w ten sposób IDL mogą być
metabolizowane do LDL.
IDL

LDL
•
LDL biorą udział w transporcie endogennych
estrów cholesterolu do wątroby lub do tkanek
pozawątrobowych. LDL stanowią 60-70%
cholesterolu osocza. Metaboliczne zapotrzebowanie
na cholesterol (do produkcji kwasów żółciowych,
steroidów lub błon komórkowych) jest zaspokajane
przez wzrost syntezy receptorów LDL, które
ułatwiają endocytozę i uwalnianie wolnego
cholesterolu.

HDL
•
Lipoproteiny o wysokiej gęstości (HDL) biorą
udział w transporcie cholesterolu z komórek
obwodowych do wątroby. HDL wiążą wolny
cholesterol uwalniany w czasie metabolizmu
komórkowego. Ten cholesterol ulega estryfikacji z
udziałem enzymu acylotransferazy lecytynowo-
cholesterolowej (LCAT) i w postaci estrów jest
przenoszony do cząsteczek VLDL lub IDL.

•
c. Drogi nieswoiste
Gdy stężenie lipoprotein w osoczu jest wysokie,
makrofagi i inne wymiatacze komórkowe biorą
udział w degradacji lipoprotein.
Prowadzi to do powstawania złogów cholesterolu
w makrofagach lub w ścianach tętnic (blaszka
miażdżycowa), w ścięgnach i w skórze (żółtaki).

•
2. Hiperlipoproteinemie
•
a. Przyczyny
•
Hiperlipoproteinemie pierwotne mogą być
następstwem wrodzonego defektu genetycznego,
zależnego od jednego lub wielu genów.
•
Hiperlipoproteinemie wtórna może wystąpić w
cukrzycy, niedoczynności tarczycy, alkoholizmie,
marskości żółciowej, w chorobach nerek lub u
kobiet
przyjmujących
doustne
środki
antykoncepcyjne.
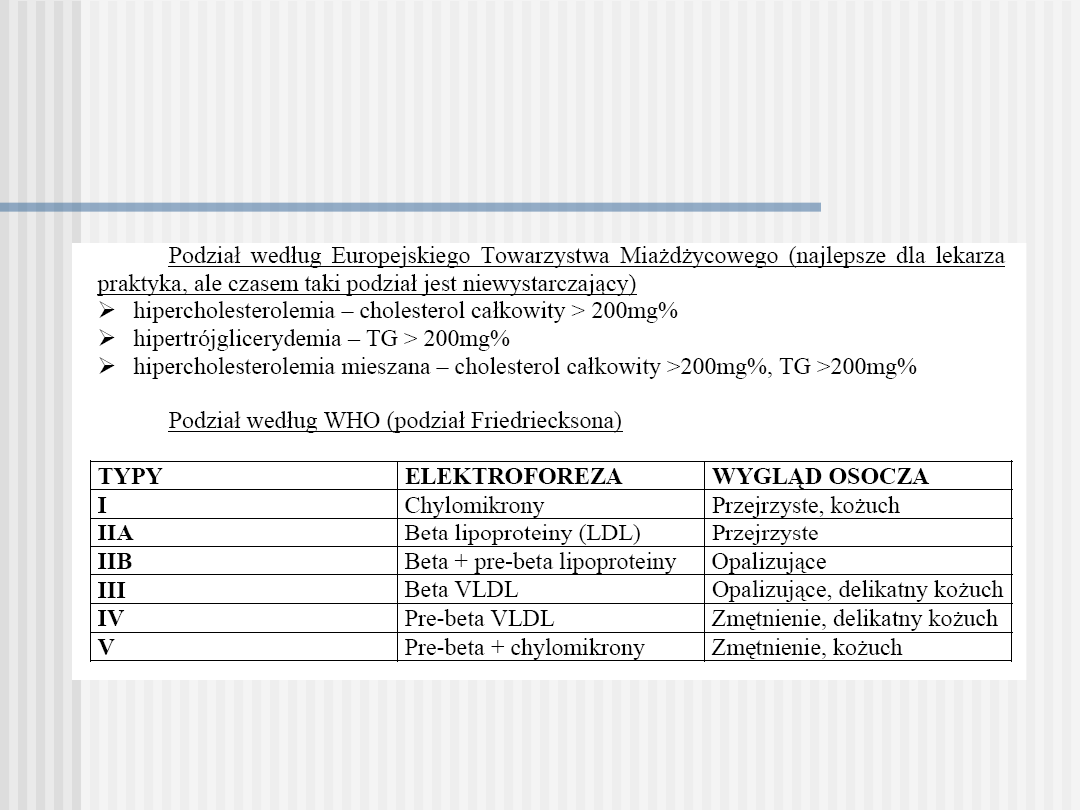
Hiperlipoproteinemie

•
b. Farmakoterapia
•
U osób z hiperlipoproteinemią obniżenie stężenia lipidów w surowicy
zmniejsza zagrożenie miażdżycą i jej następstwami. Zwłaszcza obniżenie
stężenia LDL w osoczu zmniejsza zagrożenie chorobą niedokrwienną serca.
•
Pewne typy hipertrójglicerydemii mogą wywołać groźne dla życia zapalenia
trzustki. Wykazano, że korzystne działanie w tym przypadku ma obniżenie
stężenia lipidów w surowicy.
•
Farmakoterapia jest zwykle inicjowana wtedy, gdy inne metody, np.
ograniczenie tłuszczów w diecie, redukcja czynników zagrożenia miażdżycą,
program umiarkowanych ćwiczeń fizycznych, nie spowodowały pożądanego
obniżenia stężenia lipidów w surowicy.
•
Substancje wiążące kwasy żółciowe, niacyna, inhibitory reduktazy -
hydroksy- -metylo-glutarylo-koenzymu A (HMG CoA) i pochodne kwasu
fibrynowego zmniejszają ryzyko choroby wieńcowej, lecz tylko w razie
stosowania niacyny wykazano zmniejszenie umieralności

B. Środki antylipemiczne
•
1. Kolestyramina, kolestypol: substancje
wiążące sole żółciowe
•
a. Mechanizm działania i efekt farmakologiczny
•
Kolestyramina
i
kolestypol
są
żywicowymi
wymiennikami anionowymi wiążącymi sole kwasów
żółciowych
w
jelicie
cienkim;
powstają
nierozpuszczalne kompleksy, które następnie są
wydalane z kałem.
•
Utrata kwasów żółciowych prowadzi do wzmożonej
przemiany cholesterolu w kwasy żółciowe.
•
Jednocześnie następuje kompensacyjne zwiększenie
liczby receptorów LDL w wątrobie.
•
Ostatecznym efektem jest obniżenie w surowicy
poziomu LDL i cholesterolu.

•
b. Zastosowanie terapeutyczne
•
Pierwotnym zastosowaniem związków wiążących sole kwasów
żółciowych było przeciwdziałanie świądowi u chorych z
podwyższonym poziomem kwasów żółciowych w osoczu.
•
Obecnie związki te są również stosowane w celu obniżenia
podwyższonego poziomu. LDL.
•
Chorzy z heterozygotyczną hipercholesterolemią rodzinną lub
hipercholesterolemią poligeniczną mogą korzystnie reagować
na te leki.
•
Związki te nie są skuteczne u chorych z podwyższonym
stężeniem chylomikronów, VLDL lub IDL; ponadto
podwyższają stężenie trójglicerydów.

c. Objawy niepożądane
•
Ponieważ związki wiążące sole kwasów żółciowych nie są
wchłaniane z przewodu pokarmowego, przeto nie wywierają
niepożądanego działania ogólnego, systemowego.
•
Najczęściej występującymi objawami niepożądanymi są
uczucie dyskomfortu w przewodzie pokarmowymi zaparcia.
•
Żywice te mogą wywoływać lub nasilać biegunki, a także
zakłócać wchłanianie witamin rozpuszczalnych w tłuszczach.
•
Mogą również wiązać i uniemożliwiać wchłanianie innych
leków (np. antykoagulantów, glikozydów nasercowych).
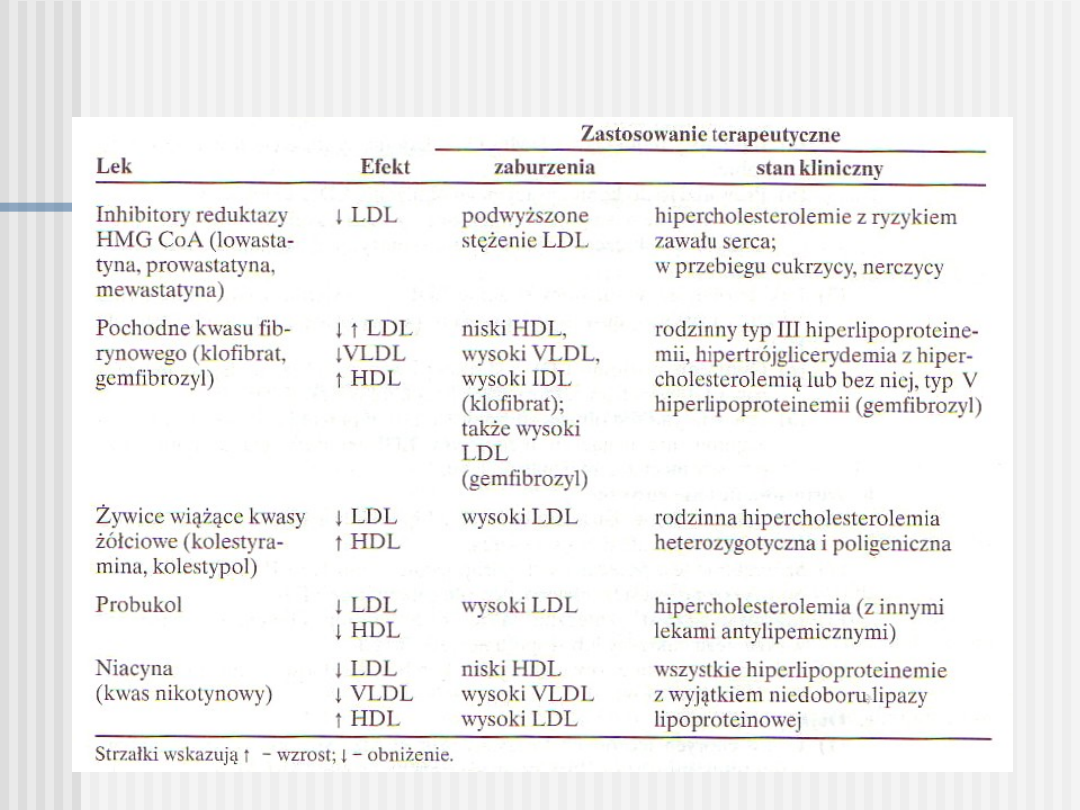
Tabela. Leki antylipemiczne.

2. Lowastatyna [Mevacor], prowastatyna i
mewastatyna: inhibitory reduktazy HMG
CoA
a. Mechanizm dzialania i efekt
farmakologiczny
•
Reduktaza 3-HMG CoA jest enzymem regulującym
szybkość biosyntezy cholesterolu.
•
Leki hamujące tę reduktazę są skuteczne
w
obniżaniu
stężenia cholesterolu LDL w surowicy krwi.
•
Inhibitory reduktazy 3-HMG CoA hamują syntezę
cholesterolu w wąt
robie.
•
Prowadzi to do kompensacyjnego obniżenia LDL w surowicy.
•
Jednocześnie następuje kompensacyjny
wzrost
syntezy
reduktazy HMG
•
CoA, wskutek czego zahamowanie syntezy cholesterolu
nie
jest całkowite.

cd.
•
Leki te obniżają
w
surowicy stężenie LDL, cholesterolu
LDL, cholesterolu VLDL i
trójglicerydów,
a
jednocześnie
podwyższają stężenie
cholesterolu HDL.
•
Obniżenie poziomu LDL jest następstwem zwiększenia
liczby
receptorów LDL w wątrobie, które
wzmagają
klirens LDL
i
IDL.
•
Lowastatyna nie obniża
stężenia
LDL w
hipercholesterolemii u homozygotów nie mających
receptorów LDL. Obserwacja ta potwierdza przyjęty
mechanizm działania leku.

•
b. Zastosowanie terapeutyczne
•
Lowastatyna jest wskazana u chorych z hipercholesterolemią i
ze znacznym zagrożeniem zawałem mięśnia serca.
•
Szczególnie jest polecana w hiperlipoproteinemii typu IIa i IIb,
w których podwyższone jest stężenie cholesterolu całkowitego i
IDL.
•
Lowastatyna jest skuteczna także w hiperlipoproteinemiach
wtórnych w przebiegu cukrzycy lub zespołu nerczycowego.
•
Lek może być skuteczny u chorych z kombinacją
podwyższonego cholesterolu i trójglicerydów.

•
c. Objawy niepożądane
•
Objawy
ze
strony przewodu pokarmowego to
wzdęcia i
biegunki.
•
Zaleca
się
okresowe badania w lampie
szczelinowej
przed
leczeniem i w
cza
sie niego, ponieważ u psów stwierdzono
zmętnienia w obrębie gałek ocznych.
•
Leczenie lowastatyną skojarzone z innymi lekami
hipolipemicznymi lub
z
cyklosporyną może spowodować
miopatię, postępującą czasem do rozpadu mięśni
prążkowanych
i
niewydolności nerek.
•
Działanie teratogenne stwierdzono u zwierząt.

3. Niacyna (kwas nikotynowy)
•
a. Mechanizm działania i efekt
farmakologiczny
•
W dużych dawkach niacyna obniża
stężenie
trójglicerydów
w surowicy
przez
obniżenie VLDL, zwykle w ciągu 1-4 dni.
•
Obniżenie
stężenia
VLDL prowadzi do redukcji LDL i IDL.
•
Niacyna powoduje umiarkowany wzrost HDL.
•
Działanie
niacyny obniżające
VLDL
jest
niezależne od
jej
aktywności jako witaminy. Mechanizm może
polegać
na:
•
zahamowaniu lipolizy
w
adypocytach,
•
zahamowaniu estryfikacji
trójglicerydów w
wątrobie,
•
wzroście aktywności
lipazy
lipoproteinowej.
•
Niacyna nie wpływa istotnie ani na produkcję, ani na
żółciowe
wydalanie
cholesterolu.

•
b. Zastosowanie terapeutyczne
•
Niacyna jest pomocna w leczeniu różnego rodzaju hiperlipidemii.
•
Szczególnie skuteczna jest w hiperlipoproteinemii typu V,
charakteryzującej
się
znaczną hipertrójglicerydemią i
podwyższonym poziomem chylomikronów.
•
Nie jest skuteczna w występującym rodzinnie niedoborze lipazy
lipoproteinowej.
•
e. Objawy niepożądane.
•
Niacyna, za pośrednictwem prostaglandyn, wywołuje gwałtowne
zaczerwienienie twarzy i świąd.
•
Częste są zaburzenia żołądkowe-jelitowe, a nawet wrzód
trawienny.
•
W wyniku stosowania dużych dawek mogą wystąpić zaburzenia
funkcji wątroby
.

4. Klofibrat, gemfibrozyl: pochodne kwasu
fibrynowego
•
a. Mechanizm działania i efekty farmakologiczne
•
(1) Wpływ na lipidy surowicy
•
Pochodne kwasu fibrynowego obniżają stężenie VLDL w
surowicy, zmniejszając w ten sposób stężenie trójglicerydów.
•
Klofibrat nie ma istotnego wpływu na stężenie cholesterolu
w surowicy u większości chorych, jednak w rodzinnej
hiperlipoproteinemii typu III lek ten istotnie obniża stężenie
cholesterolu w surowicy.
•
Klofibrat nie ma wpływu na poziom chylomikronów i HDL.
•
Gemfibrozyl [Elmogan] obniża stężenie cholesterolu VLDL,
w mniejszym stopniu - cholesterolu LDL; podwyższa zaś
stężenie cholesterolu HDL.

•
(2) Mechanizm działania.
•
Pochodne kwasu fibrynowego wzmagają aktywność lipazy
lipoproteinowej - enzymu rozkładającego chylomikrony i
VLDL.
Inne proponowane mechanizmy działania to:
zmniejszona wątrobowa synteza i zmniejszone uwalnianie
VLDL,
zmniejszona wymiana VLDL-HDL, prowadząca do wzrostu
stężenia cholesterolu HDL,
zwiększony wątrobowy klirens VLDL i IDL, co w konsekwencji
obniża stężenie cholesterolu LDL.

•
b. Zastosowanieterapeutyczne
•
Pochodne kwasu fibrynowego są wskazane u chorych z rodzinną
hiperlipoproteinemią typu III, u których podwyższone jest stężenie
VLDL i IDL.
•
Gemfibrozyl jest lekiem pierwszego wyboru u chorych z
hipertrójglicerydemią, której towarzyszy lub nie
hipercholesterolemia.
•
Gemfibrozyl jest polecany również w hiperlipoproteinemii typu V, w
której podwyższone są stężenia zarówno chylomikronów, jak i
trójglicerydów.
•
Ani
klofibrat,
ani
gemfibrozyl
nie
są
skuteczne
w
hiperlipoproteinemii typu I, w której podwyższone jest stężenie
chylomikronów lub trójglicerydów przy prawidłowym stężeniu VLDL.

•
c. Objawy niepożądane
•
Leki te są na ogół dobrze tolerowane. Najczęściej
spotykane objawy niekorzystne to umiarkowanego
stopnia zaburzenia żołądkowo-jelitowe.
•
U niektórych pacjentów może nastąpić paradoksalny
wzrost stężenia cholesterolu LDL.
•
Pochodne kwasu fibrynowego usposabiają do
powstawania kamicy dróg żółciowych i zapalenia
pęcherzyka żółciowego.
•
Opisywano zaburzenia rytmu serca związane ze
stosowaniem klofibratu.

5. Probukol: antyoksydant lipofilny
a. Mechanizm działania i właściwości
farmakologiczne
•
(1) Wpływ na lipidy surowicy
Probukol obniża stężenie cholesterolu całkowitego w
surowicy; obniża stężenie cholesterolu HDL w stopniu
większym niż LDL.
Wywiera niewielki wpływ lub nie ma wpływu na VLDL
lub trójglicerydy.
Mechanizm działania nie jest jasny, ale zdaje się polegać
na:
•
syntezie cholesterolu ubogiego w HDL,
•
zahamowaniu syntezy cholesterolu we wczesnej fazie,
•
przyspieszeniu rozkładu LDL.

•
(2) Wpływ na złogi cholesterolu
Wykazano, że probukol powoduje znaczną regresję żółtaków, a
u królików znaczne zmniejszenie złogów miażdżycowych.
Uważa się, że mechanizm polega na antyoksydacyjnym
wpływie probukolu. Zahamowanie utleniania LDL zapobiega
ich wychwytowi przez makrofagi.
Brak dostatecznych danych uniemożliwia wykorzystanie
kliniczne tych obserwacji.

•
b. Zastosowanie terapeutyczne. Probukol jest zwykle
kojarzony z innymi lekami antylipemicznymi
w
leczeniu
hipercholesterolemii.
•
c. Objawy niepożądane
•
Objawami najczęściej występującymi
są
zaburzenia
ze
strony przewodu pokarmowego.
•
Probukol
jest
magazynowany
w
tkankach ustroju do 6
miesięcy.
•
Ponieważ nie ustalono,
czy
stosowanie tego leku
w
ciąży
jest
bezpieczne, kobiety powinny przerwać leczenie
i
stosować środki antykoncepcyjne co najmniej

Pytanie
Który z wymienionych środków antylipemicznych obniża stężenie
krążącego cholesterolu przez wiązanie go w przewodzie
pokarmowym?
(A)Kolestyramina
(B)Klofibrat
(C)Gemfibrozyl
(D)
Lowastatyna
(E)Kwas nikotynowy

Odpowiedź A.
Kolestyramina jest żywicą, która wiąże sole kwasów żółciowych w jelitach,
co uniemożliwia ich reabsorpcję. Obniżony w ten sposób zasób kwasów
żółciowych powoduje wzrost aktywności 7-A-hydroksylazy, wzmagającej
przemianę cholesterolu w kwasy żółciowe. Kwas nikotynowy i klofibrat
zmieniają metabolizm cholesterolu, a nie wpływają na jego transport.
Kwas nikotynowy hamuje syntezę VLDL, przez co pośrednio obniża
stężenie LDL. Klofibrat i gemfibrozyl obniżają stężenie VLDL, ale mogą
podwyższyć stężenie LDL. Lowastatyna jest inhibitorem reduktazy
koenzymu A, hamującym konkurencyjnie we wczesnym etapie biosyntezę
cholesterolu.

Pytanie
Który z podanych mechanizmów działania leków obniżających
stężenie lipidów jest nieprawidłowo dobrany?
(A)Kolestyramina – wiąże sole kwasów żółciowych
(B)Probukol – wzmaga klirens LDL w wyniku mechanizmu
niereceptorowego
(C)Klofibrat – inhibitor reduktazy CoA
(D)
Gemfibrozyl – wzmaga aktywność lipazy
lipoproteinowej
(E)Lowastatyna – hamuje wczesne stadia cholesterolu

Odpowiedź C
Klofibrat, podobnie jak gemfibrozyl, są pochodnymi kwasu fibrynowego,
prawdopodobnie wzmagającymi aktywność lipazy lipoproteinowej –
enzymu, który rozkłada chylomikrony i VLDL. Lowastatyna i prowastatyna
są inhibitorami reduktazy 3-hydroksy-3-metyloglutarylo-koenzymu A. Leki
te konkurencyjnie blokują wczesne stadia cholesterolu. Kolestyramina jest
żywicą, która wiąże kwasy żółciowe w jelitach, wydalane następnie z
kałem. Probukol obniża stężenie cholesterolu całkowitego w surowicy
przez przyspieszenie rozkładu LDL i zahamowanie wczesnych stadiów
biosyntezy cholesterolu.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
Wyszukiwarka
Podobne podstrony:
miażdżyca1b
PROCES MIAŻDZYCOWY A(1)
STRES A MIAŻDŻYCA
Miażdżyca 5
Zapalenie w miażdżycy
miażdżyca
AMPUTACJA Siła miażdżąca wywołująca poważne zranienia może spowodować, Technik masażysta-przydatne p
miażdżyca tętnic, FIZYKOTERAPIA
cukrzyca miazdzyca pdf id 12087 Nieznany
Ocena motywacji chorych z miażdżycą do zaprzestania palenia tytoniu
Pacjent latf z zaawansowaną miażdżycą tętnic szyjnych
MIAŻDŻYCA
Miażdżyca, cukrzyca, interakcje 10
Farmakoterapia miażdżycy, Farmakologia(15)
Ćwiczenie 3 hiperlipidemie,miażdżyca
wykad leki p miazdz
więcej podobnych podstron