
DIETA
•DIETA (definicja) oznacza (z gr.) „styl życia” – dieta jest
to racjonalny sposób odżywiania. Pojęcie diety używane
jest szczególnie w relacji do diet odchudzających.

KLASYFIKACJA DIET
•Dieta podstawowa
•Dieta łatwo strawna
•Dieta łatwo strawna z ograniczeniem
•Dieta łatwo strawna z ograniczeniem substancji pobudzających wydzielanie soku
żołądkowego
•Dieta łatwo strawna z modyfikacjami konsystencji (papkowata, płynna, płynna
wzmocniona, do żywienia przez zgłębnik lub przetokę)
•Dieta łatwo strawna z modyfikacjami konsystencji
•Dieta z ograniczeniem łatwo przyswajalnych węglowodanów
•Dieta łatwo strawna niskobiałkowa
•Dieta bogatoresztkowa (bogatobłonnikowa)
•Dieta ubogoenergetyczna (niskokaloryczna)
•Dieta o kontrolowanej zawartości kwasów tłuszczowych
•Diety specjalne stosowane w celiakii (bezglutenowa) galaktozemii lub fenyloketonurii

Obróbki termiczne dozwolone w
dietach
•Gotowanie
•Gotowanie na parze
•Pieczenie w folii lub pergaminie
•Duszenie bez obsmażania
•SMAŻENIE JEST ZABRONIONE !!!!!

Wskaźnik masy ciała
•Wskaźnik masy ciała
(ang. Body Mass Index (BMI);
również: wskaźnik Queteleta II) – współczynnik powstały
przez podzielenie masy ciała podanej w kilogramach
przez kwadrat wysokości podanej w metrach
[2]
.
Klasyfikacja (zakres wartości) wskaźnika BMI została
opracowana wyłącznie dla dorosłych i nie może być
stosowana u dzieci. Dla oceny prawidłowego rozwoju
dziecka wykorzystuje się siatki centylowe, które
powinny być dostosowane dla danej populacji.

•Oznaczanie wskaźnika masy ciała ma znaczenie w
ocenie zagrożenia chorobami związanymi z nadwagą i
otyłością, np. cukrzycą, chorobą niedokrwienną serca,
miażdżycą. Podwyższona wartość BMI związana jest ze
zwiększonym ryzykiem wystąpienia takich chorób.
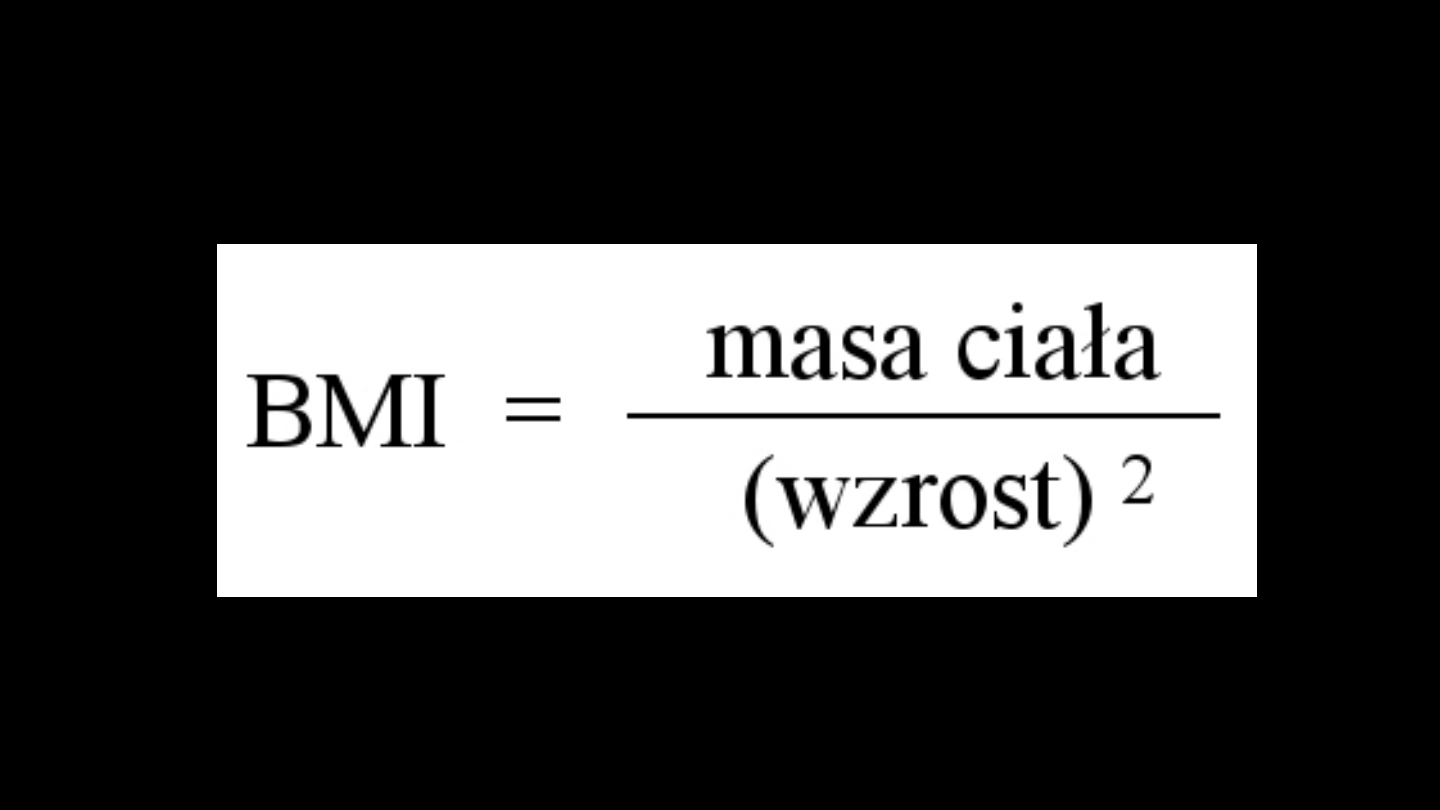
Wzór matematyczny
Masa musi być podana w kilogramach, a wzrost w metrach (nie w
centymetrach)

Zakresy wartości BMI
•Dla osób dorosłych wartość BMI wskazuje na:
•a) wg podstawowej klasyfikacji:
•< 18,5 – niedowagę
•18,5–24,99 – wartość prawidłową
•≥ 25,0 – nadwagę
•b) wg poszerzonej klasyfikacji:
•< 16,0 – wygłodzenie
•16,0–16,99 – wychudzenie (spowodowane często przez ciężką chorobę lub
anoreksję)
•17,0–18,49 – niedowagę
•18,5–24,99 – wartość prawidłową
•25,0–29,99 – nadwagę
•30,0–34,99 – I stopień otyłości
•35,0–39,99 – II stopień otyłości (otyłość kliniczna)
•≥ 40,0 – III stopień otyłości (otyłość skrajna)

DIETA
PODSTAWOWA

•Dieta podstawowa - Żywienie ludzi zdrowych w
różnym wieku.

•Dieta podstawowa stosowana jest u osób nie
wymagających żywienia dietetycznego.
•Dieta ta powinna spełniać wymagania racjonalnego
żywienia ludzi zdrowych, tzn: ma spełniać
zapotrzebowanie pacjenta na energię oraz wszystkie
niezbędne składniki odżywcze potrzebne do
prawidłowego funkcjonowania organizmu, utrzymania
należnej masy ciała i zachowania zdrowia.

CHARAKTERYSTYKA DIETY
•W diecie podstawowej dozwolone są wszystkie produkty
i potrawy oraz wszystkie techniki sporządzania posiłków.
•Ze względu na małą aktywność fizyczną pacjentów,
leżących w szpitalu, wskazane jest ograniczenie w
diecie produktów ciężko strawnych i wzdymających.
•Wskazane jest spożywanie przez pacjentów 4 – 5
posiłków o mniejszej objętości w celu wyeliminowania
objawów pełności i wzdęć.

•Białko powinno dostarczać około 14 – 16 % energii,
•Tłuszcze około 30 % energii,
•Węglowodany uzupełniają dobowe zapotrzebowanie i
pokrywają około 54 % energii.

•Dieta ta powinna być urozmaicona, pełnowartościowa,
smacznie przyrządzona, atrakcyjnie zestawiona
kolorystycznie. Posiłki należy podawać chorym
regularnie, codziennie o tych samych godzinach.

Przykładowe jadłospisy diety
podstawowej
•zestaw I:
•I śniadanie :
•kawa zbożowa z mlekiem,
•pieczywo mieszane z masłem lub margaryną miękką,
•ser twarogowy z cebulką,
•jabłko.

•II śniadanie :
•chleb z pasztetem drobiowym,
•sałatka jarzynowa,
•herbata zielona,

•Obiad:
•zupa selerowa z grzankami,
•ryba smażona,
•ziemniaki puree,
•sałatka z czerwonej kapusty,
•kompot owocowy,

•Kolacja:
•klopsik w sosie pomidorowym z makaronem,
•buraczki z chrzanem,
•drożdżówka,
•herbata z mlekiem.
•Zestaw II
•I Śniadanie :
•kawa zbożowa z mlekiem,
•pieczywo mieszane z masłem lub margaryną miękką,
•polędwica z indyka, dżem,owoc sezonowy,

•II śniadanie:
•kanapka z pieczywa razowego z pastą twarogowo-
jajeczną ze szczypiorkiem,
•herbata z cytryną,

•Obiad :
•zupa szpinakowa z lanym ciastem,
•indyk pieczony,
•ziemniaki,
•marchewka z wody,
•mizeria,
•kompot.

•Kolacja:
•kasza gryczana na sypko,
•sałata zielona z sosem Winegret,
•kefir lub jogurt

DIETA ŁATWO
STRAWNA

Dieta lekkostrawna, zwana także łatwostrawną, polega
na nieobciążaniu układu pokarmowego. Pokrywa ona
zapotrzebowanie kaloryczne dorosłej osoby oraz
zapotrzebowanie na wartości odżywcze. Będąc na diecie
łatwostrawnej, należy spożywać w regularnych odstępach
czasu od 4 do 5 posiłków w ciągu dnia. Ostatni posiłek
powinno się zjeść nie później niż na dwie godziny przed
snem.

Podstawą diety ławo strawnej jest ograniczenie lub
nawet wyeliminowanie produktów i potraw tłustych,
smażonych, długo zalegających w żołądku,
wzdymających oraz ostro przyprawionych. Ponadto w
diecie łatwostrawnej ogranicza się spożycie pokarmów
zawierających duże ilości

•W diecie łatwostrawnej unika się używania zasmażek, a
do zagęszczania potraw można stosować zawiesinę z
mąki i wody lub jogurt naturalny. Warzywa i owoce
powinny być spożywane gotowane lub pieczone, a także
w formie przecierów lub soków.

•Dieta łatwo strawna - Żywienie w stanach
gorączkowych, w okresie rekonwalescencji, choroba
wrzodowa żołądka i dwunastnicy, czynnościowe choroby
i stany zapalne przewodu pokarmowego, nowotwory
jelita grubego, ostre i przewlekłe (rozedma) choroby
układu oddechowego, w zaburzeniach krążenia
płucnego, wyrównanie choroby nerek i dróg moczowych,
wyrównane niedobory składników odżywczych, poleca
się również w żywieniu małych dzieci, osób starszych i
chorych wymagających dłuższego leczenia.

W diecie lekkostrawnej niektóre produkty są zalecane,
inne zabronione. Dieta optymalna łatwostrawna to:
•pieczywo: zalecane są bułki pszenne, biszkopt, chleb pszenny, niezalecane - chleb
żytni, razowy,
pieczywo chrupkie i z otrębami,
•jako dodatek do pieczywa zalecane są chude wędliny (drobiowe, polędwica sopocka) i
chudy twaróg,
•nie zaleca się tłustych wędlin (wieprzowych), serów żółtych, smalcu, pasztetów,
•z tłuszczów możesz używać oliwę z oliwek, oleje słonecznikowe, rzepakowe, sojowe,
masło, a unikać należy twardych margaryn, smalcu,

•warzywa powinny być gotowane, rozdrabniane lub przetarte - pomidor bez skórki,
marchewka, buraki, pietruszka, dynia, unikaj warzyw marynowanych
(konserwowanych),
wzdymających (cebula, por, kapusta biała, czerwona, kalafior, ogórki), nasion roślin
strączkowych
(fasola, groch, soja), grubo tartych, z majonezem i sosem,
•z
zalecane są banany, morele, jabłka pieczone lub gotowane, owoce
jagodowe
(maliny, truskawki), unikaj gruszek, czereśni, daktyli, śliwek,

•ziemniaki jedz gotowane najlepiej w piure, wyklucz smażone i frytki,
•możesz jeść zupy z dozwolonych warzyw, unikaj tych na wywarach mięsnych,
grzybowych, zasmażanych, kapustnych, strączkowych,
•jako dodatek do zup polecany jest biały ryż, drobne makarony (nitki, fale,
gwiazdki, muszelki),
lane kluski, grzanki, natomiast niepolecane są grube makarony (świderki, lazanie,
kokardki),
•z
dozwolone są: manna, kuskus oraz drobna kasza jęczmienna, natomiast po
spożyciu
kaszy gryczanej oraz grubej jęczmiennej mogą wystąpić dolegliwości,
•z mięs możesz jeść te chude, gotowane (mięso drobiowe, schab, ryby), pulpety i
potrawki,
unikaj tłustych, smażonych, marynowanych i wędzonych,
•możesz zjeść risotto i pierogi, natomiast smażone krokiety, bigos czy kotlety są
niewskazane,

•Będąc na diecie łatwostrawnej, nie wolno pić alkoholu,
mocnej kawy, napojów gazowanych, a także coca-coli.
Wskazane są herbatki owocowe, napary ziołowe, jogurty
naturalne, mleko oraz kawa zbożowa. Na deser można
spożyć budyń, kisiel, galaretkę, mus owocowy, suflet,
bezy, soki owocowe.

•Nie wolno konsumować ciast z kremami, tortów,
batonów, czekolad,
oraz chałwy. Podawane
dania powinny mieć łagodny smak, aby nie pobudzać
wydzielania soków trawiennych, dlatego dozwolone jest
stosowanie jako przypraw: majeranku, rzeżuchy, kopru,
pietruszki, cukru, kwasku i soku z cytryny. Po spożyciu
potraw z dodatkiem chili, papryki, pieprzu, musztardy,
octu, ziela angielskiego czy gorczycy, mogą wystąpić
dolegliwości bólowe.

Przykładowe menu
•Śniadanie: pieczywo pszenne z masłem, chudą
, słaba herbata.
•II śniadanie: kajzerka z twarogiem i powidłami, napój
owocowy.
•Obiad: krupnik, klopsiki z mięsa drobiowego w sosie
koperkowym, ryż, gotowana marchewka, kompot
truskawkowy.
•Podwieczorek: galaretka z jabłkiem, herbatniki.
•Kolacja: zapiekanka z warzyw i makaronu, herbata
owocowa.

ŁATWO STRAWNA
Z
OGRANICZENIEM
TŁUSZCZU

•Dieta łatwo strawna z ograniczeniem - Przewlekłe
zapalenie i kamica pęcherzyka żółciowego i dróg
żółciowych, choroby miąższu wątroby (przewlekłe
zapalenia, niewydolność i marskość), przewlekłe
zapalenie trzustki, w okresach zaostrzeń wrzodziejącego
zapalenia jelita grubego.

Dieta łatwo strawna z ograniczeniem tłuszczu jest
modyfikacją diety łatwo strawnej . Modyfikacja ta polega
na zmniejszeniu produktów będących źródłem tłuszczu
zwierzęcego oraz obfitujących w cholesterol. Zawartość
tłuszczu w diecie zarówno pochodzenia roślinnego jak i
zwierzęcego powinna wynosić 30 – 50 g na dobę. Jest to
tłuszcz znajdujący się w mięsie, wędlinach, mleku, jajach
oraz tłuszcz dodawany do pieczywa i potraw. Należy
pamiętać, że produkty białkowe dostarczają ponad
połowę dziennej racji tłuszczu.

•W chorobach , w których stosowana jest omawiana
dieta, ograniczenie tłuszczu jest konieczne ze względu
na upośledzone jego trawienie i wchłanianie. Produkty
tłuszczowe, które będą miały zastosowanie w ilości 20 –
30 g / dobę to : olej słonecznikowy, sojowy,
kukurydziany, rzepakowy –, z pestek winogron,
zarodków pszennych, oliwa z oliwek i w ograniczonych
ilościach margaryny miękkie
•( pakowane w kubkach).

Całkowicie wyklucza się smalec, słoninę, boczek, łój.
Żywienie w wymienionych chorobach często napotyka
trudności związane z różnymi objawami oraz przewlekłym
i postępującym ich charakterem. Należą do nich : brak
łaknienia, uczucie pełności i wzdęcia, pragnienie,
okresowe zaburzenia trawienia. Z diety należy wykluczyć
produkty ciężko strawne, długo zalegające w żołądku,
wzdymające, ostro przyprawione, Ogranicza się również
ilość błonnika – produkty zbożowe gruboziarniste są
wykluczone. Białko zalecane jest w normie fizjologicznej.
Ważne jest, żeby było ono rozłożone równomiernie na
podstawowe posiłki.

W jadłospisie należy uwzględnić produkty bogate w
witaminę C, która wpływa na układ immunologiczny,
pobudzając go do wytwarzania przeciwciał zwalczających
stan zapalny. Posiłki podaje się w małych objętościach, o
umiarkowanej temperaturze 5 razy w ciągu dnia.

PRZYKŁADOWY JADŁOSPIS
•PONIEDZIAŁEK
I śniadanie: pieczywo, mięso z drobiu, kawa zbożowa z
mlekiem
II śniadanie: galaretka mleczna, kanapka z miodem,
herbata
Obiad: zupa jarzynowa z makaronem, cielęcina
gotowana, ziemniaki, gotowane buraki, kompot z jabłek
Podwieczorek: kisiel, biszkopty
Kolacja: ryż z jabłkami, herbata z mlekiem lub napar z
melisy

•WTOREK
I śniadanie: lane kluski na mleku, kanapka z dżemem
II śniadanie: bułka z gotowaną cielęciną, sok z
marchwi
Obiad: zupa pomidorowa zabielana z ryżem, kurczak
pieczony w pergaminie, ziemniaki, pieczone jabłko
Podwieczorek: galaretka owocowa lub napój owocowy,
herbatniki
Kolacja: pierożki z mięsem, napar z dziurawca

•ŚRODA
I śniadanie: kanapka z polędwicą, bawarka
II śniadanie: twarożek z koperkiem, chleb lecytynowy,
herbata
Obiad: zupa szczawiowa z białkiem, pulpz cieleciny,
ryż, marchewka, kompot
Podwieczorek: mus z kaszy manny, sok owocowy
Kolacja: bułka półsłodka z miodem, herbata ziołowa

•CZWARTEK
I śniadanie: makaron na mleku, kanapka z dżemem
II śniadanie: bułka z szynką, herbata
Obiad: barszcz ukraiński, zrazy wołowe w sosie
jarzynowym, ziemniaki, kompot
Podwieczorek: kisiel wiśniowy, biszkopty
Kolacja: risotto, herbata z mlekiem lub napar z melisy

•PIĄTEK
I śniadanie: bułka z dżemem lub miodem, kawa
zbożowa z mlekiem
II śniadanie: jajecznica na pomidorach, herbata z
mlekiem
Obiad: zupa selerowa, filety z ryby, ziemniaki puree,
sałata, galaretka owocowa
Podwieczorek: moszcz z malin, sucharek
Kolacja: kluski kładzione z białego sera, herbata
ziołowa

•SOBOTA
I śniadanie: kasza manna na mleku, chleb pszenny lub
rogalik
II śniadanie: bułka z białym serem, herbata
Obiad: zupa jabłkowa z makaronem, klopsy wołowe,
ziemniaki, buraki, kisiel cytrynowy
Podwieczorek: koktajl z jogurtu i syropu owocowego,
herbatniki
Kolacja: budyń z wołowiny i warzyw, herbata ziołowa

•NIEDZIELA
I śniadanie: kanapka z serem lub miodem, sok
owocowy
II śniadanie: wołowina w galarecie, chleb pszenny,
herbata
Obiad: rosół z kury, kura gotowana w sosie
koperkowym, ryż, zielona sałata, kompot
Podwieczorek: biszkopt (na białkach) z dżemem
Kolacja: gotowane ziemniaki, mleko lub kefir

DIETA ŁATWO
STRAWNA Z
OGRANICZENIEM
SUBSTANCJI
POBUDZAJĄCYCH
WYDZIELANIE SOKU
ŻOŁĄDKOWEGO

Zastosowanie i cel diety.
Dieta łatwo strawna z ograniczeniem substancji
pobudzających wydzielanie soku żołądkowego ma
zastosowanie :
•w chorobie wrzodowej, żołądka i dwunastnicy,
•w przewlekłym nadkwaśnym nieżycie żołądka,
•w refluksie żołądkowo – przełykowym ( w wyniku
zwiększonego wydzielania kwasu solnego do przełyku,
nasilając objawy refluksu),

•Zadaniem diety jest :
•dostarczenie pacjentowi wszystkich niezbędnych
składników odżywczych,
•ograniczenie produktów i potraw pobudzających
wydzielanie kwasu solnego,
•neutralizowanie soku żołądkowego,
•niedrażnienie chemiczne, mechaniczne, termiczne błony
śluzowej żołądka.

•Charakterystyka diety.
•Jest to dieta łatwo strawna z ograniczoną ilością produktów i potraw
działających pobudzająco na czynność wydzielniczą żołądka. Zaliczamy do
nich :
•mocne rosoły
•buliony,
•esencjonalne wywary warzywne,
•grzybowe,
•galarety,
•wody gazowane,
•kwaśne napoje,

•nierozcieńczone soki z owoców i warzyw,
•napoje alkoholowe ( piwo, wino ),
•kawa naturalna,
•mocna herbata,
•produkty marynowane,
•wędzone,
•potrawy pikantne,
•słone,
•smażone,
•pieczone,
•ostre przyprawy.

•Ilość białka w diecie należy nieco zwiększyć .
Pełnowartościowe białko z mleka, twarogu, jaj, drobiu,
ryb, mięsa wiąże nadmiar kwasu solnego. Niewskazane
jest mleko w większych ilościach niż 0,7 – 1 litra na
dobę. Mleko początkowo osłania błonę śluzową żołądka,
łagodzi ból, a po wchłonięciu zawarty w mleku wapń
wpływa na zwiększenie wydzielania gastryny, która
działa pobudzająco na czynność wydzielniczą żołądka.
•Tłuszcze podaje się łatwo strawne : roślinne
zmniejszające stężenie cholesterolu oraz w
ograniczonych ilościach masło i śmietankę.

•Ograniczeniu podlega błonnik pokarmowy, z diety
należy wykluczyć pieczywo razowe, grube kasze,
surowe warzywa i owoce, które dają objawy
dyspeptyczne – gniecenie, wzdęcia w sposób
mechaniczny podrażniając błonę śluzową żołądka.
•Z diety tej wyklucza się produkty trudno strawne,
wzdymające, ostro przyprawione.
•Aby ograniczyć żucie, wzmagające wydzielanie
żołądkowe, potrawy powinny mieć konsystencję
papkowatą .

•Posiłki należy spożywać regularnie o jednakowych
porach dnia w niewielkich objętościach, 3 do 5 razy
dziennie. Ważna jest temperatura potraw – nie powinny
być one zbyt gorące i zbyt zimne. Umiarkowana
temperatura posiłków chroni przed przekrwieniem błony
śluzowej żołądka. Dieta powinna być dostosowana
indywidualnie dla każdego chorego. Należy uwzględnić
obserwacje pacjenta i wykluczyć te pokarmy, które
wywołują lub nasilają dolegliwości.

•Potrawy przyrządza się metodą gotowania w wodzie, na
parze, w kombiwarach lub duszenia bez obsmażania na
tłuszczu. Tłuszcz dodaje się do gotowych potraw. Zupy i
sosy podprawia się zawiesiną z mąki i mleka lub mąki i
śmietanki. Zastosowanie w tej diecie mają zupy
przecierane. Warzywa i owoce należy podawać
gotowane w postaci rozdrobnionej. Soki owocowe i
warzywne powinny być rozcieńczane, najlepiej mlekiem.
Niewskazane są ciasta zarabiane na stolnicy ( oprócz
makaronu nitki ) oraz potrawy smażone i pieczone w
tradycyjny sposób. Nie podaje się potraw smażonych,
pieczonych i wędzonych.

Przykładowy jadłospis
•I Śniadanie:
•kawa zbożowa z mlekiem,
•czerstwa bułka z masłem,
•gotowane mięso z drobiu,
•rozcieńczony sok owocowo- warzywny ( np. marchwi i
jabłka, lub buraka i jabłka ),

•II Śniadanie:
•kasza manna na wywarze jarzynowym z mlekiem.

•Obiad:
•zupa jarzynowa przetarta z grzankami,
•pulpet rybny gotowany z sosem pomidorowym,
•ziemniaki puree,
•cukinia puree ,
•napój owocowy,

•Podwieczorek:
•jogurt z owocami,

•Kolacja:
•makaron nitki z twarożkiem i jabłkiem pieczonym
•herbata z mlekiem.

DIETA ŁATWO
STRAWNA Z
MODYFIKACJAMI
KONSYSTENCJI

•Dieta łatwo strawna z modyfikacjami konsystencji
- Ostre nieżyty żołądkowo- jelitowe, w okresach
rekonwalescencji po niektórych zabiegach
operacyjnych, zwłaszcza na przewodzie pokarmowym,
różne schorzenia jamy ustnej i przełyku, brak uzębienia,
trudności w połykaniu, niektórych chorobach zakaźnych,
po krwawieniu z przewodu pokarmowego, przy utracie
przytomności.

•Dieta łatwo strawna z modyfikacjami konsystencji
- Wszystkie stany zwiększonego zapotrzebowania na
białko czyli, wyrównana marskość wątroby,
rekonwalescencja po zawale mięśnia sercowego, stany
pooperacyjne po częściowym wycięciu trzustki czy jelita
grubego, stany po urazach czaszki, oparzeniach,
wypadkach (wstrząs), wyniszczenie, niedożywienie
białkowe (np. choroba nowotworowa, przetokach
pooperacyjnych, jadłowstręcie psychicznym itp.),
nadczynność tarczycy.

Dieta ma zastosowanie:
•w chorobie jamy ustnej i przełyku ( zapalenie jamy
ustnej, zapalenie przełyku, rak przełyku, zwężenie
przełyku, żylaki przełyku ),
•w przypadku utrudnionego gryzienia i połykania,
•w niektórych chorobach przebiegających z gorączką,
•po niektórych zabiegach chirurgicznych według wskazań
lekarza.

Celem diety jest
zapewnienie choremu
wszystkich niezbędnych
składników pokarmowych.

Charakterystyka diety:
•Wartość energetyczna i dobór produktów zbliżone są do
diety łatwo strawnej.
•Różnica polega na konsystencji potraw, które są w
formie papkowatej.
•Potrawy muszą być sporządzone tak , aby nie drażniły
miejsc chorobowo zmienionych mechanicznie i
termicznie.

Uwagi technologiczne.
•Potrawy sporządzane są metodą gotowania. W diecie
papkowatej zastosowanie mają zupy przecierane, zupy
kremy. Potrawy podprawia się zawiesiną z mąki i mleka,
śmietanki, zagęszczane żółtkiem, masłem. Mimo
mniejszej wartości odżywczej, można podawać również
zupy czyste. Warzywa i owoce zaleca się podawać w
postaci surowych soków oraz gotowanej – rozdrobnionej.
Mięsa podaje się gotowane mielone lub sporządzane z
masy mielonej. Wskazane podawanie mięs z sosem.

Przykład jadłospisu dla diety
papkowatej
•I Śniadanie:
•zupa mleczna z kaszą manną
•pieczywo pszenne rozmoczone w mleku
•pasta z szynki i masła – zmiksowana,
•napój owocowy

•II Śniadanie:
•herbata z mlekiem
•bułka rozmoczona i jajo na miękko

•Obiad:
•zupa koperkowa z lanym ciastem
•budyń z mięsa
•sos pomidorowy,
•papka z ziemniaków puree,
•szpinak,
•kompot,

•Kolacja:
•kawa zbożowa z mlekiem,
•papka z kaszy jęczmiennej twarogu i jabłka.

DIETA Z
OGRANICZENIE
M ŁATWO
PRZYSWAJALNY
CH
WĘGLOWODAN
ÓW

•Zastosowanie i cel diety:
•dieta ma na celu zmniejszenie stężenia glukozy we krwi
i poprawę metabolizmu.
•Dieta ta ma zastosowania w cukrzycy w przypadku
upośledzonej tolerancji glukozy.

Charakterystyka diety
•Żywienie polega na ograniczeniu lub wykluczeniu z
żywienia glukozy, fruktozy, sacharozy ( tj: słodyczy ), a
zwiększeniu podawania węglowodanów złożonych
( błonnika pokarmowego i skrobi).
•Dietę opracowuje się indywidualnie dla każdego
pacjenta. Planując dietę należy brać pod uwagę :
płeć,wiek, wzrost, masę ciała rzeczywistą, masę ciała
należną, aktywność fizyczną, ( rodzaj wykonywanej
pracy ), oraz stan fizjologiczny ( np. ciąża lub karmienie)
oraz choroby współistniejące.

Podział cukrzycy:
•1 . Cukrzyca typu I - insulinozależna wystepuje u 10 -
15 % osób chorujacych na cukrzycę . Zwykle ujawnia się
przed 40 rokiem życia. Ten typ cukrzycy jest powiązany
z całkowitym lub prawie całkowitym brakiem
wydzielania insuliny przez komórki trzustki.
•

•2 . Cukrzyca typu II – nie insulinozależna. W tym typie
cukrzycy może występować zarówno zmniejszenie ilości
uwalnianej insuliny, jak i / lub zmniejszona wrażliwość
lub reaktywność receptorów insulinowych powiązana z
zakłóceniami poza receptorowymi przemian
węglowodanów. Cukrzyca typu II występuje u około 80
% chorych, zwykle ujawnia się u dorosłych. Około 80 %
populacji chorych na cukrzycę typu II to osoby otyłe.

•3 . Cukrzyca wtórna - może być spowodowana
schorzeniami trzustki zaburzeniami hormonalnymi,
działaniem różnego typu środków chemicznych lub
leków. Ta forma schorzenia może być następstwem
zaburzeń genetycznych lub nieprawidłowości w
funkcjonowaniu receptorów insulinowych.

•4 . Cukrzyca ciężarnych - schorzenie rozpoznawane
jest u około 2 % ciężarnych. Ciąża u kobiet z
ograniczoną zdolnością wytwarzania insuliny lub
cechami insulinooporności może być czynnikiem
wywołującym zaburzenia metabolizmu węglowodanów.
Nie rozpoznana lub nie leczona stanowi istotny czynnik
zagrożenia płodu. Po porodzie cukrzyca ciężarnych
może ustępować lub przechodzić w formę cukrzycy
jawnej klinicznie.

•Upośledzona tolerancja glukozy - Zjawisko to
charakteryzuje się występowaniem prawidłowych lub
nieznacznie podwyższonych wartości stężeń glukozy
oznaczonych na czczo oraz nieprawidłowymi
wartościami glikemii po posiłku lub w warunkach
doustnego testu obciążenia glukozą.

INDEKS GLIKEMICZNY
•INDEKS GLIKEMICZNY ( IG ) klasyfikuje produkty żywnościowe na
podstawie wpływu na stężenie glukozy we krwi i czas pojawienia się
zmian. Wszystkie produkty węglowodanowe są porównywalne z
produktem referencyjnym, którym jest czysta glukoza.
•Produkty żywnościowe są podzielone w zależności od indeksu
glikemicznego na:
•1 . produkty o niskim indeksie glikemicznym – poniżej 55,
•2 . produkty o średnim indeksie glikemicznym od 55 do 70,
•3 . produkty o wysokim indeksie glikemicznym powyżej 70.
•Indeks glikemiczny ma duże znaczenie podczas planowania posiłków
na cukrzycę. Należy stosować produkty o niskim indeksie
glikemicznym, ponieważ w małym stopniu wpływają na zwiększenie
stężenia glukozy we krwi oraz nie wywołują wahań.
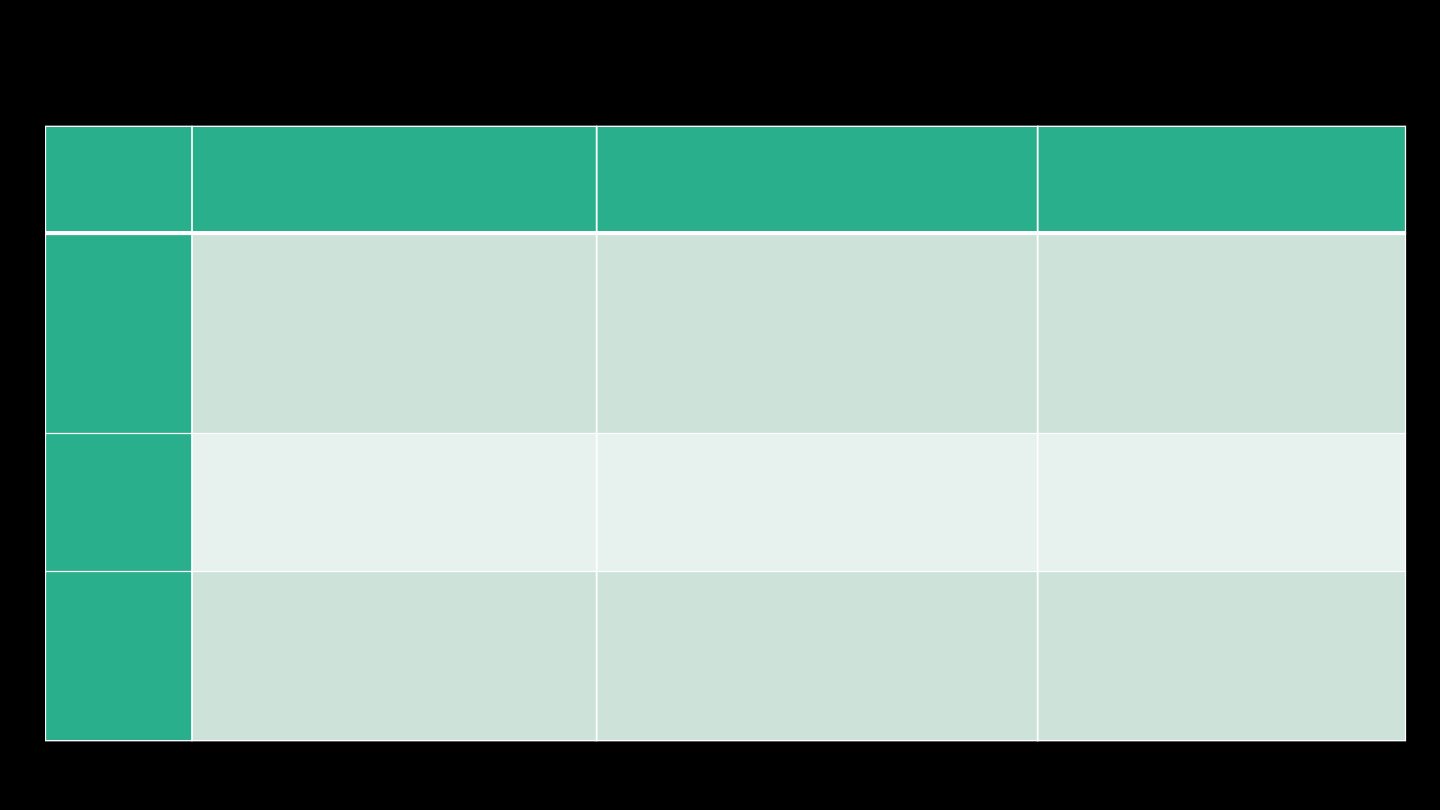
Produkty
i
potrawy
Zalecane
Zalecane
w umiarkowanych
ilościach
Przeciwwskazane
NAPOJE
Woda przegotowana, wody mineralne niegazowane,
herbata bez cukru, kawa zbożowa, zioła
„ Diabetosan”, soki z warzyw
ubogowęglowodanowych, napoje z warzyw bez
dodatku cukru, napoje z kwaśnego mleka i warzyw
bez cukru, napoje z warzyw i maślanki bez cukru.
Mleko 2 % tłuszczu, słaba kawa naturalna z mlekiem bez
cukru, koktajl mleczno – owocowy bez cukru, napoje z
owoców, soki z owoców bez cukru, napoje i soki z
warzyw rozcieńczone.
Wszystkie napoje słodzone cukrem, kakao
naturalne, mocna kawa, napój z owoców i
śmietanki, tłuste mleko, napoje alkoholowe,
soki owocowe z cukrem, lemoniada, coca-cola,
pepsi, wody mineralne gazowane.
PIECZYWO
Chleb razowy, graham, pełnoziarnisty, chrupki.
Chleb pszenny, pszenno – żytni, bułki, pumpernikiel.
Wypieki z dodatkiem cukru, chleb na miodzie,
pieczywo delikatesowe z dodatkiem
karmelu,bułki maślane, biszkopt z cukrem,
babki drożdżowe, ciasta kruche, ucierane.
DODATKI
DO
PIECZYWA
Chude wędliny: szynka , polędwica, drobiowe, pasty
mięsno – warzywne, ryby morskie chude i
średniotłuste, gotowane, wędzone, jaja
faszerowane, bez żółtek, ser twarogowy, chudy
serek homogenizowany, margaryny niskotłuszczowe
w kubkach ( miękkie ).
Jaja na miękko lub jajecznica (2 – 3 w tygodniu), ser
twarogowy półtłusty, sery podpuszczkowe
niepełnotłuste, masło, margaryna, pasztet z drobiu,
cielęciny, dżemy bezcukrowe, śledzie.
Tłuste wędliny, kaszanka, tłuste parówki,
konserwy mięsne, pasztetowa, salceson, miód,
dżemy, marmolady, konfitury, tłuste sery
podpuszczkowe, ser twarogowy tłusty, sery
topione.
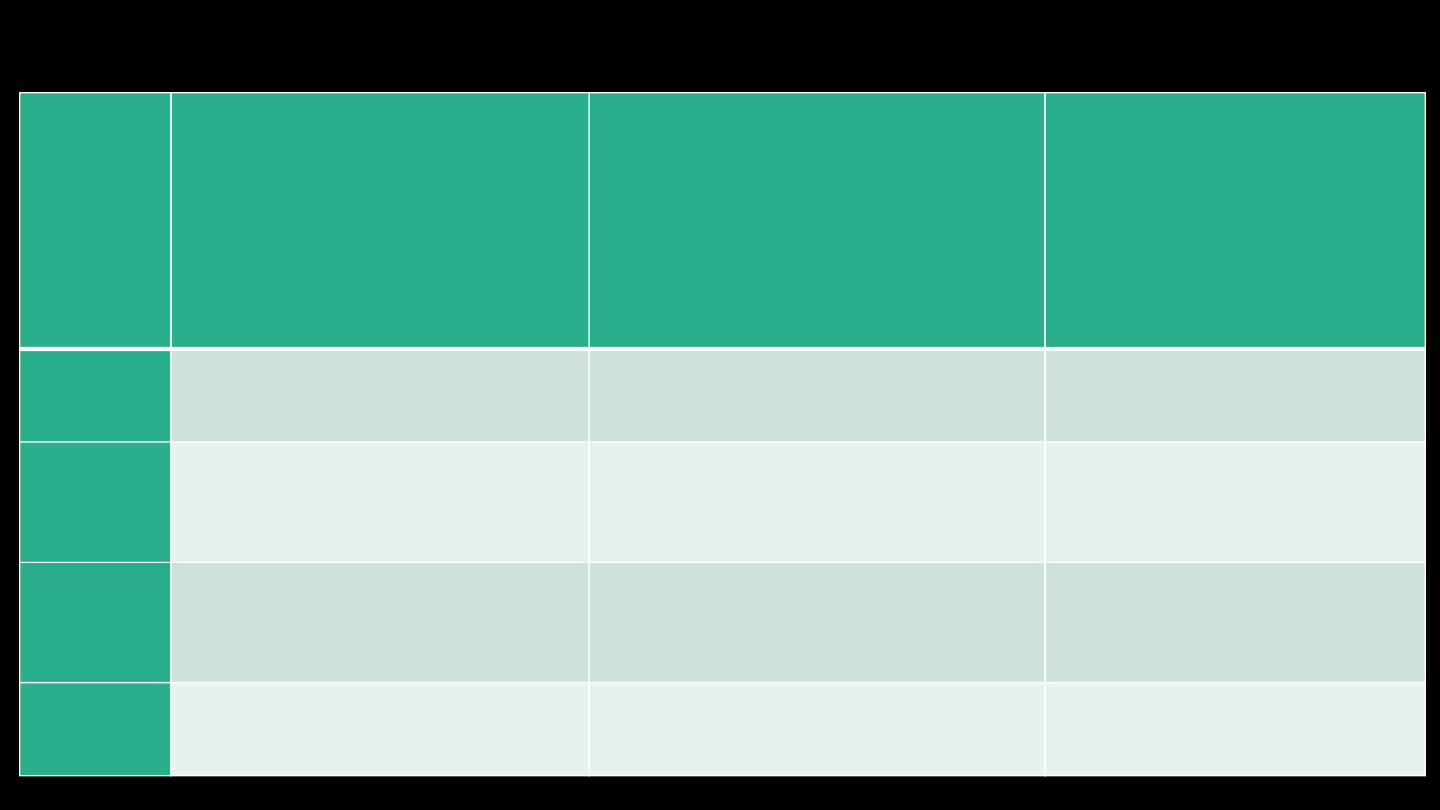
ZUPY
I
SOSY
GORĄCE
Jarzynowa z warzyw ubogowęglowodanowych,
czyste: pomidorowa, pieczarkowa, czerwony
barszcz, koperkowa, kalafiorowa, zupa z
maślanką , serwatką, cytrynowa, barszcz
czerwony zabielany, żurek, kapuśniak, ryżowa,
krupnik, rosół jarski, zupy podprawiane
jogurtem, kefirem.
Sosy na wywarach z warzyw np: pietruszkowy,
koperkowy, pomidorowy, potrawkowy,
pieczarkowy, cytrynowy, chrzanowy, mleczny.
Zupy podprawiane zawiesinami: jarzynowa,
ziemniaczana, owocowa bez cukru, chudy rosół.
Zupy: esencjonalne np.: na tłustych
wywarach mięsnych, zagęszczone
zasmażkami, ze śmietana, owocowe z
cukrem.
Sosy zawiesiste, tłuste, esencjonalne,
słodkie
DODATKI
DO
ZUP
Ryż pełnoziarnisty, grzanki, kasze, makaron nitki, lane
ciasto na białku.
Lane ciasto, makaron, ryz biały, ziemniaki, fasola -
zgodnie z wyliczoną ilością wymienników
węglowodanowych.
Duże ilości pieczywa, makaronów, kasz, grochu,
fasoli, groszek ptysiowy, kluski francuskie,
biszkoptowe na jajach.
MIĘSO,
DRÓB,
RYBY
Mięso chude : cielęcina, młoda wołowina, jagnię,
królik, kurczak, indyk, chude ryby, potrawy gotowane,
pieczone w foli, pergaminie, duszone bez tłuszczu.
Mięsa krwiste: wołowina, konina, polędwica wieprzowa,
kury: potrawy duszone tradycyjnie.
Tłuste gatunki mięsa : wieprzowina, baranina,
podroby, gęsi, kaczki, tłuste ryby: węgorz, łosoś.
Potrawy nasiąknięte tłuszczem, smażone,
pieczone w tradycyjny sposób.
POTRAWY
PÓŁMIĘSNE
i
BEZMIĘSNE
Budynie z mięsa i warzyw, z sera, warzywa
faszerowane mięsem.
Budynie z kasz, makaronów, zapiekanki, risotto, pierogi z
mięsem.
Potrawy z dodatkiem cukru np: knedle, naleśniki,
pierogi z cukrem, potrawy smażone.
TŁUSZCZE
Oleje: rzepakowy niskoerukowy, słonecznikowy, sojowy,
oliwa z oliwek, masło, śmietanka, margaryny miękkie z ww
olejów.
Smalec, słonina, boczek, łój, margaryny twarde
w kostkach.
WARZYWA
O zawartości węglowodanów od 0 – 5 %
:rzodkiewka, sałata, endywia, cykoria, ogórki,
rabarbar, szczypiorek, szparagi, szpinak,
pieczarki, boćwina, brokuły, cebula, kabaczek,
kalafior, pomidory, szczaw, papryka. Warzywa
w postaci gotowanej „ z wody „, sałatek,
surówek z dodatkiem oleju lub majonezu na
białkach.
O zawartości węglowodanów od 5 do 45 % :
brukiew, buraki, brukselka, dynia, fasola, groszek,
jarmuż, kapusta biała, czerwona, włoska, marchew,
pietruszka – korzeń, pory,seler, bób,chrzan,
ziemniaki.
Warzywa te należy spożywać w ilości obliczonej w
dziennej racji pokarmowej.
Stare- zdrewniałe, warzywa gotowane i
surówki z dodatkiem dużej ilości
majonezu, śmietany, żółtek, cukru.
ZIEMNIAKI
Gotowane, pieczone w całości.
Puree, smażone, z tłuszczem, frytki
OWOCE
Grejpfruty – gatunek zielony ( wpływają na
zmniejszenie stężenia glukozy we krwi)
Owoce w syropach, kompoty z cukrem,
galaretki z cukrem, śmietana, daktyle, rodzynki.
DESERY
bez cukru lub
słodzone
słodzikiem
Kompoty, kisiele, galaretki, leguminy z serka
homogenizowanego, owoce z serkiem, jabłka
pieczone, sernik na zimno.
Owoce- surówki owocowe, desery mleczne.
Wszystkie desery z cukrem, miodem,np:
galaretki, kremy, kompoty, leguminy,
marmolady. Wszystkie produkty z dużą
zawartością tłuszczu i cukru: ciasta, torty,
pączki,faworki, orzechy, chałwa , czekolada.
PRZYPRAWY
Łagodne: sok z cytryny, kwasek cytrynowy, koperek,
zielona pietruszka, czosnek, cebula czerwona,
jarzynka, vegeta, kminek, majeranek, tymianek,
bazylia.
Gałka muszkatołowa, liść laurowy, ziele angielskie, sól do
5 g dziennie, papryka słodka, pieprz ziołowy, ocet
jabłkowy, curry, słodziki.
Ostre : pieprz, papryka ostra, musztarda, ocet,
chili.

Przyrządzanie potraw-:
•ograniczenie tłuszczu,
•gotowanie – nie rozgotowywać produktów zbożowych i
jarzyn,
•pieczenie,
•duszenie,

Przykład jadłospisu :
•I śniadanie :
•herbata z mlekiem,
•pieczywo mieszane,
•masło,
•ser twarogowy ze szczypiorkiem,
•surówka z porów, jabłka i papryki czerwonej,

•II śniadanie:
•kalafior i brokuł tylko obgotowany,
•pieczywo chrupkie,

•Obiad :
•zupa pieczarkowa z makaronem,
•ryba duszona w jarzynach,
•ziemniaki,
•sałata zielona z sosem vinegret,
•grejpfrut,

•Podwieczorek:
•maliny lub truskawki,

•Kolacja:
•risotto z kurczakiem i włoszczyzną,
•sałatka z pomidorów,
•kefir.

•Jedną z najważniejszych czynności w życiu z pacjenta z
cukrzycą jest codzienne dokonywanie pomiarów cukrów
we krwi. By to wykonać potrzebne jest odpowiednie
oprzyrządowanie, czyli glukometr i nakuwacz. Zabieg
polega na nakłuciu bocznej części opuszka palców,
wyciśnięciu z nich kropli krwi i nałożeniu jej na pasek
bądź sensor, w zależności od rodzaju posiadanego
glukometru .
•Przed pomiarem należy dokładnie umyć ręce pod
bieżącą wodą i dokładnie osuszyć. Po nałożeniu kropli
na pasek bądź sensor zatamować płynącą krew
wacikiem i ponownie umyć ręce - na palcach pozostaje
krew.

•Prawidłowe poziomy cukru:
•na czczo oznaczona w próbce krwi pobranej 8 - 14
godzin od ostatniego posiłku:80-100mg%
•dwie godziny po posiłku:do140mg%.Stężenie cukru we
krwi można podać w dwóch jednostkach: mg%

•Należy posiadać wiedzę , że może zdarzyć się sytuacja,
kiedy przez dłuższy czas choremu na cukrzycę mogą
towarzyszyć bardzo wysokie stężenia cukrów we krwi.
Wówczas objawi się to odczuciem : wzmożonego
pragnienia; częstszego oddawania moczu; , suchości
ust, drętwego języka, chudnięcia; uczucia głodu;
dokuczliwych skurczy mięśni łydek, stóp; bólu brzucha,
nudności, wymiotów . Takie przypadki raczej należą do
rzadkości, bo większość przecukrzeń da się szybko
wyeliminować, są to HIPERGLIKEMIE rzędu 240mg%,
300mg% lub 350%, lecz absolutnie nie należy ich
lekceważyć.

•Dlaczego doszło do hiperglikemii? Możliwości jest kilka:
zbyt mała ilość insuliny; zbyt obfity w WW posiłek; stres;
choroby (np. na grypę, anginę); wynik kontrregulacji
(tzw. efekt jo-jo) - zbyt duży posiłek na niedocukrzenie
lub przed wysiłkiem fizycznym, uszkodzony pen,
zjedzony posiłek natychmiast po podaniu insuliny .
•Zdarza się także, że glukometr pokaże choremu cukier
"55" jest to tzw. HIPOGLIKEMIA. Kiedy nieodocukrzenia
pojawiają się zbyt często, organizm się na nie uodporni i
nie będzie dawał znaków, ze coś nie jest tak, jak być
powinno. Wówczas nietrudno jest przegapić
hipoglikemię i doprowadzić do utraty przytomności.

•Rozróżnia się dwa rodzaje hipoglikemii : lekką i ciężką.
•Objawy lekkiego niedocukrzenia to: znaczne osłabienie, uczucie
niepokoju; drżenie rąk, uczucie braku sił; bladość skóry i jej
nadmierne pocenie ; kołatanie serca; uczucie głodu; zaburzenia
widzenia: mroczki przed oczami, rozmazywanie się liter; trudności w
wykonywaniu precyzyjnych ćwiczeń; zaburzenia pamięci; bóle i
zawroty głowy; zmiana nastroju: nadmierna agresja, złość, histeria,
płaczliwość, rozdrażnienie.
•Gdy poziom cukru zniża się do niebezpiecznej dla chorego granicy lub
gdy niedocukrzenia trwają przez długi okres czasu, mózg pacjenta
wysyła odpowiednie znaki, na przykład: silne bóle głowy; zburzenia
widzenia: przestrzennego, kolorów, kształtów; zburzenia koordynacji
ruchowej; trudności w wysłowieniu się; krótkotrwałe zaniki pamięci;
trudności w zebraniu myśli; zmiany w nastroju: nadmierna agresja lub
płaczliwość; zaburzenia świadomości; utrata przytomności; drgawki.

•Należy mieć na uwadze, że kiedy chory odczuje np.
drżenie rąk, powinieneś zmierzyć cukier, ponieważ nie
zawsze w/w objawy muszą świadczyć o hipoglikemii.
Czasami drżenie rąk jest spowodowane silnym i
gwałtownym stresem. W przypadku poziomu cukru we
krwi poniżej 55mg% wskazane byłoby spożycie soku lub
coli na ok. 2 WW oraz kromki chleba czy bułki.
•W razie utraty przytomności, konieczne jest podanie
glukagonu domięśniowo przez osoby drugie. Następnie,
po wykonaniu zastrzyku należy wezwać pogotowie lub
zawieść chorego do szpitala.

DIETA ŁATWO
STRAWNA
NISKOBIAŁKOWA

•Dieta łatwo strawna niskobiałkowa - ostra
niewydolność nerek w okresie skąpomoczu lub
bezmoczu, przewlekła niewydolność nerek w fazie
niewyrównanej, mocznica, niewydolność wątroby.

Zastosowanie i cel diety
•Dieta łatwo strawna niskobiałkowa jest stosowana w
chorobach nerek i wątroby przebiegających
•z niewydolnością tych narządów.

Zadaniem diety jest :
•1. zapobieganie nadmiernemu wytwarzaniu toksycznych
dla organizmu produktów przemiany białkowej,
•2. ochrona zmienionych chorobowo narządów –
wątroby, nerek,
•3. utrzymanie możliwie dobrego stanu odżywienia
pacjenta przez dostarczenie potrzebnej ilości energii i
składników pokarmowych.

Charakterystyka diety.
•Dieta ustalana jest indywidualnie dla każdego pacjenta.
Zapotrzebowanie energetyczne wynosi około 35 kcal / kg masy
ciała. Waha się w granicach 2000 – 2500 kcal na dobę.
Zaplanowana dieta powinna zapewnić realizację potrzeb
energetycznych chorego i nie dopuszczać do ich niedoborów.
•W diecie stosowanej w niewydolności wątroby głównym
źródłem energii dla organizmu są węglowodany, tłuszcze w tej
jednostce chorobowej obciążają chory narząd – w stanach
ostrych produkty tłuszczowe zaleca się z diety całkowicie
wykluczyć. W niewydolności nerek kalorie niebiałkowe
pokrywają produkty bogatoenergetyczne – węglowodanowe i
tłuszczowe.

•Charakterystyczna cecha diety jest zmniejszona ilość
białka do granic tolerancji tego składnika przez chorego.
•Dieta niskobiałkowa dostarcza 40 – 50 g białka / dobę czyli
około 0,6 – 0,7 g na / kg należnej masy ciała . W
przypadku zaawansowanej niewydolności nerek lub
wątroby ograniczenia tego składnika są dużo większe,
wówczas zaleca się poniżej 0,6 g / kg należnej masy ciała,
jest to poniżej 40 g / dobę.
•Tłuszcze w chorobach nerek nie wymagają ograniczeniu ,
ale z uwagi na zwiększone stężenie lipidów powinno
uwzględnić się tłuszcze roślinne i pochodzące z ryb
morskich.
•Źródłem węglowodanów są produkty zbożowe.

•Ilość węglowodanów w diecie ulega zwiększeniu w
chorobach wątroby, związanych z niewydolnością tego
narządu, i w nietolerancji tłuszczu. W tym przypadku
dużemu ograniczeniu podlegają nie tylko białka, lecz i
tłuszcze, dieta więc jest typowo węglowodanowa.
•Diety niskobiałkowe nie zapewniają realizacji
zapotrzebowania na wapń, żelazo i witaminy
rozpuszczalne w wodzie. Wskazana jest suplementacja
tych pierwiastków .

Uwagi technologiczne.
•
Potrawy przyrządza się metodą gotowania, duszenia i pieczenia
bez dodatku tłuszczu. Podprawia się zawiesiną z mąki i
śmietany lub mleka, kefiru, jogurtu. Tłuszcz ( masło , olej )
należy dodać do gotowych potraw.
•
W celu polepszenia smaku potraw można je zakwasić, np.:
sokiem z cytryny , kwaskiem cytrynowym, kwaśnym mlekiem,
kiszonym żurkiem, serwatką, galaretką lub kisielem owocowym.
•
Smak potraw podnoszą przyprawy ziołowe zarówno świeże jak i
suszone : zielona pietruszka, koperek, seler naciowy, kminek,
bazylia, melisa, mięta, estragon, kolendra, tymianek,
majeranek, słodka papryka, cynamon i wanilia.

•Z uwagi na zmniejszenie płynów, często ogranicza się
zupy - można je z diety wykluczyć.
•Ilość warzyw i owoców zmniejsza się z uwagi na
zawartość w nich sporej ilości potasu i wody .
•Należy ściśle przestrzegać ilości białka w diecie. Białko
zwierzęce ( mimo niewielkiej ilości ) powinno być
rozłożone na trzy główne posiłki.
•W chorobach wątroby przebiegających z zaawansowaną
niewydolnością wykluczyć należy produkty tłuszczowe i
zwiększyć podaż warzyw i owoców o około 200g.

Dzienna racja powinna zawierać:
•białko ogółem - 8 % sumy dobowego zapotrzebowania
energetycznego.
•Tłuszcz - 30 % sumy dobowego zapotrzebowania
energetycznego.
•Węglowodany - 62 % sumy dobowego zapotrzebowania
energetycznego.

Przykładowy jadłospis
•I Śniadanie :
•herbata z cytryną ( 250 ml )
•pieczywo niskobiałkowe, niskosodowe ( 100 g )
•masło ( 15 g )
•ser twarogowy ( 50 g )
•przecier owocowy ( brzoskwinie 100 g)
•miód ( 40 g)

•II Śniadanie:
•bułka niskobiałkowa , niskosodowa ( 50 g)
•margaryna miękka ( 10 g )
•pomidor ( 100 g – bez skórki),

•Obiad:
•żurek z ziemniakami ( 250 ml, ziemniaki 100 g )
•makaron nitki niskobiałkowy ( 70 g )
•z mięsem ( 50 g ) i włoszczyzną ( 100g bez kapusty)

•Podwieczorek:
• mus owocowy ( 100g ) z bita śmietaną ( 40 g )

•Kolacja:
•ryż ( 70 g ) z jabłkami ( 100g)
•bawarka ( 250 ml )

DIETA
BOGATORESZTKOW
A
(BOGATOBŁONNIKOWA)

•Dieta bogatoresztkowa (bogatobłonnikowa) -
zaparcia nawykowe, nadmierna pobudliwość jelita
grubego, dietoprofilaktyka uchyłkowatości i nowotworów
jelita grubego, zapalenia wyrostka robaczkowego,
kamicy żółciowej, otyłości, zaburzeń przemiany
lipidowej i węglowodanowej.

Preparaty przeczyszczające
a zaparcia
•Wiele osób cierpiących na zaparcia sięga po preparaty
farmaceutyczne. Wydają się bezpieczne, można je kupić
bez recepty, bazują na naturalnych składnikach –
ziołach. Na początku wydają się skuteczne. Stosowane
sporadycznie nie stanowią zagrożenia, choć z punktu
widzenia dietetyki nie jest to dobry wybór. Dużo gorzej
jest, jeżeli ktoś stosuje środki farmaceutyczne często –
kilka razy w miesiącu, tygodniu, a nawet takie osoby,
które stosowały środki przeczyszczające codziennie.

•odwodnieniu organizmu,
•obniżeniu wchłaniania składników mineralnych i witamin
– prowadzące do niedoborów pokarmowych i wszystkich
tych stanów chorobowych, które są nimi wywołane.
•Przede wszystkim, jest to już „uzależnienie” organizmu –
jelita działają tylko wtedy, jeżeli stale dostarczamy im
środki farmakologiczne. W takich przypadkach, dobrze
jest odwiedzić dietetyka, który pomoże poradzić sobie
z zaparciami i uzależnieniem jelit od ziół.

Czym jest błonnik?
•Pod ogólną nazwą błonnik pokarmowy (czy też włókno
pokarmowe) kryje się wiele substancji chemicznych.
Kiedyś myślano, że błonnik — niezawierający witamin
czy składników mineralnych, jest niepotrzebny. Okazało
się jednak, że ma bardzo korzystny wpływ na organizm
ludzki:
•zaczyna działać już w jamie ustnej – pobudza funkcje
żucia, zwiększa wydzielanie śliny, przez co ochrania
zęby,
•wiąże wodę,
•wiąże nadmiar kwasu solnego w żołądku,

•wpływa na wydzielanie gastryny (hormonu odpowiedzialnego m.in. za obkurczanie
zwieracza przełyku
i pośrednio za wysłanie sygnału, że żołądek jest pełen, przyspieszenie pracy przewodu
pokarmowego
oraz pobudzenie wydzielania soku żołądkowego),
•zwiększa ilości treści pokarmowej w jelitach,
•pobudza ukrwienie jelit (lepsze wchłanianie),
•wiąże cholesterol i trójglicerydy z produktów spożywczych, przez co zmniejsza ilość
tych składników we krwi,
•spowalniając rozkład węglowodanów powoduje obniżenie stężenia glukozy i insuliny
we krwi,
•przyspiesza ruchy jelit, zwiększa masę stolca – a co za tym idzie zapobiega zaparciom,
•wpływa korzystnie na rozwój bakterii jelitowych (produkty spożywcze bogate w błonnik
zwiększają ilość
• pozytywnej flory bakteryjnej jelit bardziej niż jakikolwiek, reklamowany jogurt
wzbogacany w te bakterie),
zmniejsza uczucie głodu,
•pomaga w usuwaniu substancji szkodliwych z organizmu.

Nadmiar zawsze szkodzi
•Nie ma takiego składnika odżywczego, którego zbyt
duża ilość nie byłaby szkodliwa dla organizmu. Podobnie
jest z błonnikiem. Jego nadmiar prowadzi do:
•upośledzenia wchłaniania witamin,
•upośledzenia wchłaniania składników mineralnych
(wapń, żelazo, cynk),
•wzdęć (fermentacja w jelicie grubym),
•biegunki,
•podrażnień jelit.

Żywność przeciw zaparciom
Istnieje kilka produktów spożywczych, których skuteczność
w przeciwdziałaniu zaparciom jest znana:
•suszone śliwki – najlepiej działają namoczone w wodzie
i spożywane przed śniadaniem,
•woda z cytryną – gorąca lub zimna – polecana również
przed śniadaniem,
•otręby pszenne – ze względu na zawarte w nich substancje
włókniste, są niezwykle skuteczne.
•produkty spożywcze bogate w błonnik: pieczywo razowe,
grube kasze, warzywa i owoce (w tym suszone).

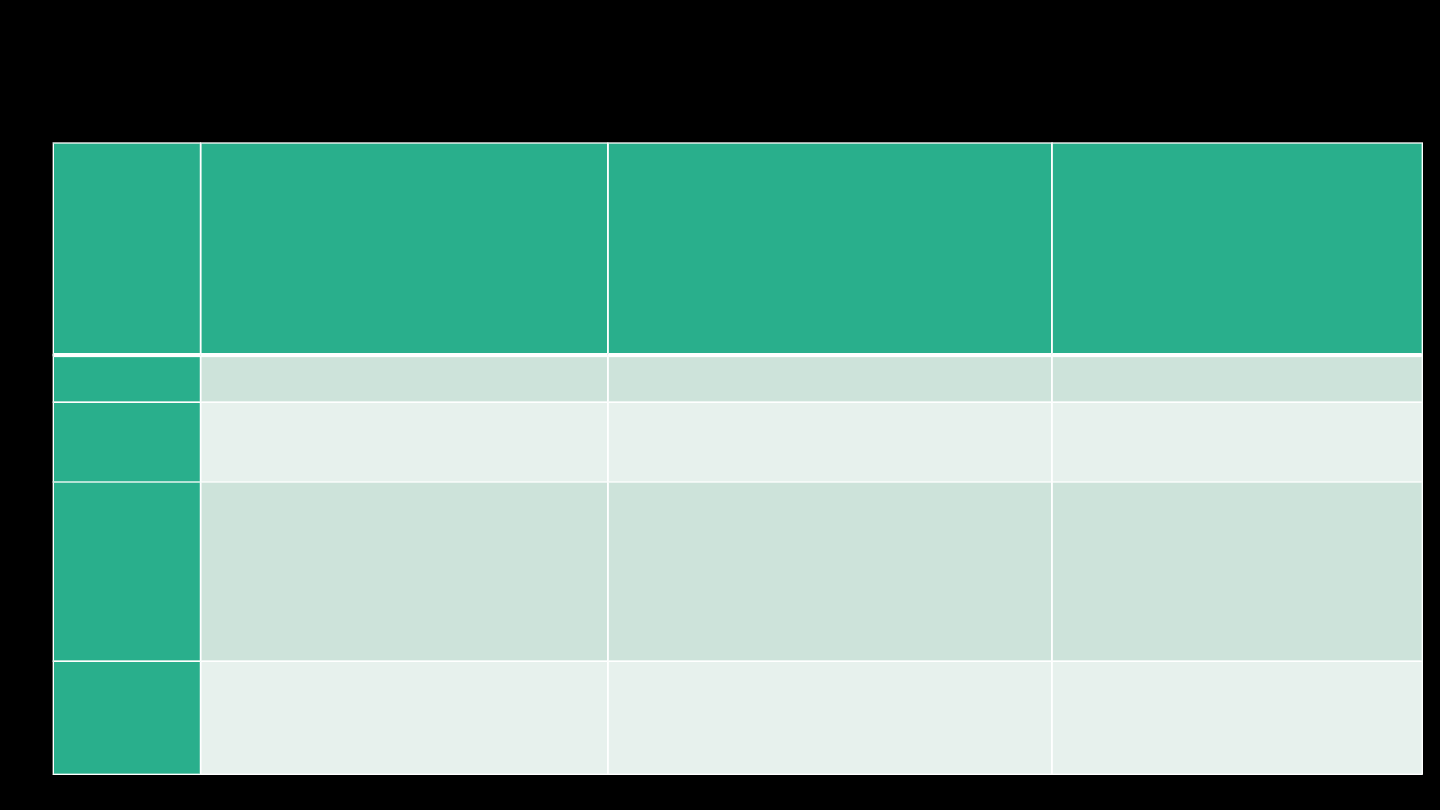
Nazwa produktu
włókno surowe
Błonnik pokarmowy
otręby pszenne
12,0
48,0
fasola biała
4,0
25,3
groch
5,4
17,0
śliwki suszone
1,4
14,1
groch łuskany
1,2
12,2
chleb żytni razowiec
1,0
8,2
porzeczki czarne
3,8
7,7
porzeczki czerwone
4,2
7,5
chleb żytni sitkowy
0,9
7,3
płatki owsiane
1,9
6,9
natka pietruszki
1,8
6,9
maliny
5,9
6,7
chleb żytni razowy „Litewski”

kasza gryczana
0,8
6,2
kasza jęczmienna perłowa
0,8
6,2
porzeczki białe
6,1
6,2
mąka pszenna wrocławska
0,3
5,3
makaron
0,5
5,2
mąka pszenna krupczatka
0,2
5,1
chleb żytni razowy „na miodzie”
0,9
4,9
chleb „Graham”
1,5
4,7
agrest
2,7
4,6
bułki (pieczywo pszenne
wyborowe)
0,3
4,3
brukselka
0,9
4,1
bułki: delikatesowe wrocławskie
0,2
4,0
chleb żytni pytlowy
0,4
3,8
kalarepa
0,5
3,0
brukiew
0,9
2,9

kapusta włoska
0,9
2,7
fasola strączki
1,4
2,6
groszek zielony
1,0
2,6
kasza manna
0,3
2,5
kapusta biała
0,7
2,5
ryż
0,4
2,4
buraki
0,8
2,3
śliwki
0,4
2,2
banany
0,4
2,1
marchew
0,9
1,9
morele
0,7
1,9
truskawki, poziomki
1,2
1,7
dynia
0,7
1,7
szpinak
0,7
1,7
sałata
0,4
1,6
gruszki
1,6
1,6
pomidory
0,4
1,5
cebula
0,7
1,5

ziemniaki
0,4
1,4
pomarańcze
0,6
1,4
kalafior
0,5
1,3
brzoskwinie
1,0
1,3
jabłka
0,8
1,3
czereśnie
0,5
1,1
winogrona
0,3
0,6
kabaczek
0,7
0,5
rzodkiewki
0,5
0,5
ogórek
0,4
0,4

Płyny
•W diecie bogatobłonnikowej bardzo ważną rolę pełnią płyny, których należy dostarczyć
organizmowi od 2,5 do 3 litrów na dzień. Warto również przyjrzeć się rodzajom
przyjmowanych płynów:
•woda – najlepszy sposób zaspokojenia pragnienia, niegazowana wodęa mineralna
(gazowana jest przeciwwskazana w zaburzeniach pracy jelit),
•napoje mleczne – mleko 2%, jogurt, kefir, maślanka, zsiadłe mleko – wszystkie te
napoje są zalecane osobom z zaparciami,
•soki owocowe i warzywne – nie są przeciwwskazane, (są słodkie – czy to poprzez
dodatek sacharozy czy też naturalnie występujących w nich cukrów – sprzyjają więc
zaparciom), jeżeli jednak mamy na nie ochotę to warto wybierać soki przecierowe,
•alkohol – jednym ze skutków ubocznych spożywania napojów alkoholowych jest
odwodnienie, a stan ten sam z siebie może być przyczyną powstawania zaparć, na
diecie bogatobłonnikowej powinien być wykluczony,
•kawa naturalna i mocna herbata – są przeciwwskazane w diecie bogatoresztkowej,
podobnie jak alkohol. Kofeina (w herbacie zwana teiną) działa odwadniająco.

Jakich produktów spożywczych
unikać?
•Z posiłków wyklucza się produkty spożywcze spowalniające pracę jelit:
•kluski z białej mąki,
•białe pieczywo,
•ryż,
•kasza manna,
•mąka ziemniaczana,
•ciastka z kremem,
•banany,
•czekolada,
•napar z czarnych suszonych jagód,
•produkty spożywcze zawierające duże ilości soli – konserwy, chipsy, frytki.

Przeciwwskazania dla diety
bogatobłonnikowej
•Dieta bogatobłonnikowa jest niewskazana :
•w chorobach układu pokarmowego – żołądka, trzustki,
jelit,
•niedokrwistości,
•chorobach układu kostnego,
•dla małych dzieci i osób starszych,
•w rekonwalescencji.

DIETA
UBOGOENERGETYCZ
NA
(NISKOKALORYCZNA)

•Dieta ubogoenergetyczna (niskokaloryczna) -
redukcja masy ciała u osób z nadwagą i otyłością.

•Dieta powinna być ubogoenergetyczna, a jednocześnie
zróżnicowana pod względem zawartości składników
odżywczych. Dla osób otyłych źródłem energii, obok
pożywienia, powinna być nagromadzona w organizmie
tkanka tłuszczowa. 1g tkanki tłuszczowej daje 7 kcal, a
1 kg daje 7000 kcal. Aby zredukować 1 kg masy ciała w
ciągu tygodnia , należy zmniejszyć podaż kalorii o 1000
dziennie. Jeśli planujemy stracić 0,5 kg tygodniowo ,
powinno się osiągnąć deficyt dzienny około 500 kcal.

•Zapotrzebowanie energetyczne oblicza się
indywidualnie dla każdego pacjenta, biorąc pod uwagę
jego aktywność fizyczną ( tj rodzaj wykonywanej pracy ,
tryb życia ), wiek, płeć, wydatek energetyczny
potrzebny do podstawowych procesów życiowych, czyli
podstawowej przemiany materii (PPM ) . Osoby dorosłe
na procesy życiowe ( w spoczynku ) potrzebują:
•1 . kobiety – 0. 95 kcal / kg masy ciała / godzinę,
•2 . mężczyźni – 1 kcal / kg masy ciała / godzinę.

Wartość diety
ubogoenergetycznej waha
się w granicach 1000 – 1500
kcal jednak nie powinna być
mniejsza od 1000 kcal .

•W ramach dozwolonej ilości zaleca się oleje roślinne
oraz margaryny miękkie wzbogacone w witaminy.
•Tłuszcze zwierzęce znajdujące się w mleku, jajach,
mięsie i drobiu, wędlinach oraz masło
•i śmietanka powinny dostarczać nie więcej niż 10 %
energii dobowego zapotrzebowania.
•Tłuszcze zwierzęce ( oprócz masła i śmietany, które są
dobrym źródłem witaminy A ) są tylko nośnikiem kalorii,
ich nadmiar w diecie prowadzi do otyłości , zwiększa
stężenie cholesterolu we krwi.

•Dieta nie powinna zawierać mniej niż 100g węglowodanów , ta ilość
chroni przed zużywaniem białka ustrojowego. Węglowodany w
postaci skrobi , podobnie jak w diecie podstawowej , są głównym
składnikiem energetycznym pożywienia. Wskazane jest pieczywo
razowe ( bez dodatku karmelu , miodu ) chrupkie, kasza gryczana,
otręby.
•W ograniczonych ilościach a nawet wyklucza się podawanie
pieczywa jasnego, makaronów białych, pozostałych kasz oraz
ziemniaków. Produkty zbożowe z grubego przemiału zawierają mniej
kalorii niż pieczywo jasne. Są też cennym źródłem błonnika
pokarmowego, witamin z grupy B i soli mineralnych. Błonnik
pokarmowy odgrywa znaczącą rolę w redukcji masy ciała – zwiększa
objętość pożywienia, daje uczucie sytości.

•Wykluczyć należy z jadłospisu cukier, miód, dżem,
słodycze, ciastka , desery. Nadmierna ilość cukru
odkładaja się w postaci tkanki tłuszczowej oraz w
ścianach naczyń krwionośnych , przyczyniając się do
rozwoju miażdżycy. Produkty te mają wysoki indeks
glikemiczny – odpowiadają za zwiększenie się stężenia
insuliny wpływającej na odkładanie tłuszczu w
organizmie.

•Białko zwierzęce o wysokiej wartości biologicznej
powinno znajdować się w 3 głównych posiłkach.
Źródłem tego składnika są: chude mleko, mięso, ryby,
drób, sery twarogowe, w ograniczonych ilościach jaja ,
wędliny drobiowe.
•Mięso czerwone krwiste należy spożywać tylko kilka
razy w miesiącu, ze względu na działanie
miażdżycorodne.
•W diecie tej powinno znajdować się więcej sałatek,
surówek warzyw gotowanych.

•Gdy otyłości towarzyszy nadciśnienie tętnicze i obrzęki
konieczne jest ograniczenie płynów do 1 litra / dobę ,
•Wyklucza się z diety zupy i sosy zawiesiste, zasmażane,
wysokokaloryczne, . W zamian za zupę można podać
soki lub napoje z warzyw i owoców. Zaleca się 4 – 5
małych posiłków spożywanych regularnie. „Jedzenie na
sucho „ daje uczucie sytości – pić należy dopiero po
posiłku. Nie wolno podjadać między posiłkami.

DIETA O
KONTROLOWAN
EJ ZAWARTOŚCI
KWASÓW
TŁUSZCZOWYCH

•Zastosowanie i cel diety.
•Dieta o kontrolowanej zawartości kwasów tłuszczowych
stosowana jest :
•w miażdżycy,
•w profilaktyce niedokrwiennej choroby serca,
•Celem diety jest zmniejszenie stężenia lipidów w
surowicy krwi.

Charakterystyka diety
•Dieta w profilaktyce i leczeniu ww chorób ma na celu
zmniejszenie żywieniozależnych czynników ryzyka, w
szczególności nadwagi, nadciśnienia tętniczego, i
zaburzeń gospodarki węglowodanowej. Redukcja
nadwagi skutkuje między innymi obniżeniem stężenia
lipidów w surowicy, poprawia tolerancję glukozy i
obniżeniem podwyższonego ciśnienia tętniczego.

•Najważniejszą charakterystyczną cechą diety jest ograniczenie
spożycia nasyconych kwasów tłuszczowych ( NKT ) i częściowe ich
zastąpienie wielo i jednonienasyconymi kwasami tłuszczowymi.
Dieta ma zapewnić wszystkie niezbędne składniki odżywcze,
zgodnie z wytycznymi racjonalnego żywienia. W diecie ważny jest
dobór tłuszczów i właściwe proporcje różnych kwasów
tłuszczowych. Udowodniono, że spożywanie tłuszczów zwierzęcych
powoduje wzrost stężenia cholesterolu w surowicy, a zamiana
tłuszczów zwierzęcych na oleje roślinne powoduje spadek jego
stężenia . Oleje są najzdrowszymi tłuszczami , zawierają bowiem
mało kwasów nasyconych, a dużo więcej nienasyconych. Najmniej
niekorzystnych dla zdrowia kwasów nasyconych ma olej
rzepakowy.

•Zawarty w oliwie z oliwek i oleju rzepakowym w
największych ilościach kwas oleinowy zmniejsza
stężenie miażdżycorodnego cholesterolu LDL, nie
zmniejsza natomiast stężenia HDL ( tzw. cholesterolu
dobrego ). Na zmniejszenie cholesterolu mają także
wpływ niezbędne nienasycone kwasy tłuszczowe
występujące w oleju słonecznikowym, sojowym,
kukurydzianym, z zarodków pszennych i sojowym.
Źródłem nienasyconych kwasów tłuszczowych są też
margaryny zawierające 40 – 80% tłuszczu , tzw.
margaryny miękkie , kubkowe, których konsystencję
stałą uzyskuje się w procesie wymiany reszt kwasów
tłuszczowych ( tzw. procesie przeestryfikowania olejów).

•Upowszechnia się pogląd, że dieta śródziemnomorska najlepiej
odpowiada wymaganiom profilaktyki choroby niedokrwiennej.
•Cechy charakterystyczne tradycyjnej diety śródziemnomorskiej
to potrawy bogate w :
•oliwę z oliwek,
•warzywa i owoce,
•produktu zbożowe
•nasiona roślin strączkowych,
•umiarkowane do dużego spożycie ryb, umiarkowane spożycie
mleka, serów i jogurtów, umiarkowane spożycie czerwonego
wina do posiłków, mało mięsa.

•Wartość energetyczna diety można modyfikować przez
zwiększenie lub zmniejszenie energii. Dla pacjentów z
nadwagą lub otyłych ilość kalorii należy zredukować
indywidualnie dla każdej osoby, biorąc pod uwagę
stopień nadwagi i aktywność fizyczną. Pacjentom
wymagającym wzmożonego żywienia
•( wyniszczonym i niedowagą ) wartość energetyczną
diety należy zwiększyć.

•Dieta powinna zawierać co najmniej 700 g warzyw i
owoców , gdyż są one bardzo dobrym źródłem
antyoksydantów tj : witaminy C, ß – karotenu, witaminy
E. Witaminy te unieszkodliwiają wolne rodniki tlenowe,
które uszkadzają naczynia krwionośne, błony
komórkowe, substancje genetyczną , przyczyniając się
w ten sposób do rozwoju miażdżycy i jej powikłań
( choroby niedokrwiennej serca, zawału, i udaru mózgu )
oraz choroby nowotworowej.
•W diecie tej należy ograniczyć sól kuchenną do 5 g /
dobę oraz przyprawy i sosy z dodatkiem glutaminianu
sodu. Nadmiar tego składnika w tkankach zatrzymuje
wodę i zwiększa ciśnienie krwi.

•W omawianej diecie powinny znaleźć się warzywa i
owoce : borówka ( czarna jagoda ), czarne porzeczki,
grejpfruty, marchew, dynia, cukinia, melon, kawon,
sałata, szpinak, jarmuż, cebula, czosnek, buraki, suche
nasiona roślin strączkowych, jabłka, morele, pigwa,
karczochy, winogrona czerwone, brukselka, kalafior,
brokuł, zielona herbata, słaba czarna herbata, olej
rzepakowy i oliwa z oliwek, kiełki pszenicy, owsa, soi.

Uwagi technologiczne
•Najwłaściwszą techniką przygotowania posiłków jest gotowanie w
wodzie i na parze, pod ciśnieniem, w specjalnych naczyniach do
gotowania bez wody. Oprócz gotowania zastosowanie ma technika
duszenia potraw, polegająca na beztłuszczowym obsmażaniu
półproduktów na patelniach teflonowych ( nieuszkodzonych ).
Obsmażone potrawy należy podlewać niewielką ilością wody i
dusić potrawę do miękkości pod przykryciem.
•Tłuszczu nie należy stosować, ponieważ przenika on do wnętrza
potrawy, pogarszając jej strawność i zwiększając kaloryczność.
Dozwolone jest pieczenie w rękawie foliowym, w pergaminie na
ruszcie, rożnie. Mięso , ryby, warzywa można także piec w
naczyniach ceramicznych, lub przygotowywać je w kombiwarach.

•Niedozwolone są potrawy smażone, pieczone, duszone z
dodatkiem tłuszczu.
•Potrawy , których podstawą są jaja, należy wykonywać
na białku np: lane kluski, biszkopt, budynie z bitą pianą.
Żółtko nie jest wskazane ze względu na dużą zawartość
cholesterolu.
•Nie zaleca się stosowania zasmażek do podprawiania
potraw. Zupy i sosy należy zagęszczać zawiesiną z mąki
i mleka. Warzywa najkorzystniej jest podawać w postaci
surówek, z dodatkiem oleju, lub majonezu
sporządzonego na białku jaja lub mleku w proszku,
zaleca się też je w formie soków lub gotowane z wody.

Przykład jadłospisu
•I Śniadanie:
•owsianka na mleku odtłuszczonym,
•pieczywo razowe,
•pasta z twarogu i zielonego koperku z dodatkiem
kiełków pszennych,
•pomidory z cebulą żółtą lub czerwoną

•II Śniadanie:
•sałatka z pełnoziarnistego ryżu z papryką, kukurydza,
ananasem, i czosnkiem z majonezem na białku,
•herbata zielona

•Obiad:
•kapuśniak ze słodkiej kapusty,
•rolada z ryby z warzywami,
•ziemniaki puree,
•sałatka z buraczków,
•sałata z sosem winegret,
•kompot z jabłek,

•Podwieczorek:
•grejpfrut czerwony,

•Kolacja:
•zapiekanka z makaronu, mięsa i warzyw,
•kefir.

DIETA
BEZGLUTENOWA

•Dieta bezglutenowa to dieta, której podstawową i
jedyną zasadą jest wykluczenie z jadłospisu glutenu -
szczególnego rodzaju białka. Źródłem glutenu są
pszenica, żyto, pszenżyto, orkisz i jęczmień. Może nim
być także owies, ze względu na wysokie ryzyko
zanieczyszczenia jego upraw zbożami glutenowymi.
•Dieta bezglutenowa jest przeznaczona głównie dla osób z
alergią na gluten lub celiakią. Należy zaznaczyć, że są to dwa
odrębne schorzenia mieszczące się w pojęciu nietolerancji
pokarmowych i nie należy ich ze sobą mylić. Celiakia nie
, do alergii pokarmowych - to
choroba o podłożu autoimmunologicznym. Co prawda w obu
przypadkach podstawową metodą leczenia jest eliminacja
glutenu, jednak po stwierdzeniu celiakii, dieta eliminacyjna
musi być przestrzegana do końca życia, natomiast
może z czasem zmniejszyć swoje
nasilenie, a nawet ustąpić całkowicie.

•W diecie bezglutenowej bezpieczne są produkty z mąki
kukurydzianej, ryżowej, sojowej, gryczanej, prosa,
amarantusa, komosy ryżowej, ponieważ te rośliny
naturalnie nie zawierają glutenu. Bez przeszkód mona
przetworzone zboża
glutenowe. W jadłospisie mogą znaleźć się również
kasza jaglana, orzechy, soczewica, ciecierzyca, sezam,
siemię lniane i ziarna słonecznika, a także bezglutenowy
owies.

Dieta bezglutenowa - jadłospis
•W przykładowym jadłospisie, poza jajami, rybami, mięsami,
owocami, warzywami i produktami mlecznymi, a także
chlebem i makaronem bezglutenowym, mogą znaleźć się
ciastka ryżowe i chipsy kukurydziane, a także popcorn, które
są alternatywą dla tradycyjnych chipsów, krakersów i innych
przekąsek. Z kolei alternatywą dla słodyczy są cukier, dżem,
miód, landrynki, ciasta i ciastka upieczone z dozwolonych
produktów, kisiele i budynie domowe z mąki ziemniaczanej, a
także ciasta i ciastka oznakowane znakiem przekreślonego
kłosa.

•Należy pamiętać, że dieta bezglutenowa nie jest dietą
odchudzającą. Kaloryczność wysoko przetworzonych
produktów bezglutenowych jest zbliżona do
tradycyjnych. Na przykład kromka chleba
bezglutenowego to 242 kcal, a zwykłego ok. 254 kcal. Z
kolei tradycyjny rogalik francuski ma 392 kcal, a jego
bezglutenowy odpowiednik 388 kcal.

W jakich produktach może być ukryty
gluten?
•Osoby na diecie bezglutenowej muszą uważnie czytać
etykiety, ponieważ gluten może być ukryty w wielu
produktach. Ten składnik nadaje żywności odpowiednią
konsystencję, dlatego dodaje się go m.in. do wędlin, ryb
w puszkach, dań gotowych, zup w proszku, wyrobów
garmażeryjnych czy sosów. Mogą zawierać go także
jogurty, lody, napoje, jak również owoce i warzywa -
mrożone i te z puszki. Gluten mogą zawierać także
owoce suszone (niekiedy są posypywane mąką, żeby
zapobiec sklejaniu), jak również wsady owocowe.

•Gluten występuje także w postaci słodu jęczmiennego,
dlatego można go znaleźć w płatkach śniadaniowych, i
hydrolizowanego białka roślinnego.
•Gluten może znajdować się także w niektórych
preparatach do odchudzania, lekach i preparatach
wielowitaminowych, jak również wybranych aromatach i
cukrze waniliowym.

•Należy także uważać na glutaminian sodu - ten
pochodzący z pszenicy również może zawierać gluten.
Jeśli w składzie jest podany glutaminian, a nie ma
informacji, że produkt może zawierać gluten, to wydaje
się, że taki produkt jest bezpieczny. To samo dotyczy
skrobi modyfikowanej (z pszenicy) i syropu glukozowo-
fruktozowego (z pszenicy).

Dieta bezglutenowa a alkohole
•Czyste alkohole są bezpieczne dla osób na diecie
bezglutenowej. Powinny one uważać na wódki
"kolorowe". W nich gluten może ukrywać się pod
postacią aromatów, barwników i wszelkich innych
dodatków. Ślady glutenu mogą pojawić się w gorzkiej
żołądkowej i żubrówce, ale jego zawartość jest
dopuszczalna w diecie bezglutenowej. Z diety należy
wyeliminować piwo, w składzie którego znajduje się słód
jęczmienny.

Dzień tygodnia
Śniadanie
Obiad (I danie)
Obiad (II danie)
Podwieczorek
Poniedziałek
Płatki bezglutenowe z
mlekiem, pieczywo
bezglutenowe, masło,
powidła
Zupa kalafiorowa
(bezpieczna)
Kawałki indyka w sosie
ziołowym (bezpieczny),
ryż, gotowana
marchewka z
groszkiem
Pieczywo
bezglutenowe z
masłem, owoc
Wtorek
Herbata, pieczywo
bezglutenowe, masło,
wędlina bezglutenowa,
serek poznański,
ogórek zielony
Zupa pomidorowa z
ryżem (bezpieczna)
Sznycel wieprzowo-
drobiowy (bezpieczny),
ziemniaki puree
(bezpieczne), surówka
z kapusty pekińskiej
Jogurt naturalny, owoc
Środa
Herbata, pieczywo
bezglutenowe, masło,
szynka bezglutenowa,
twarożek ze
szczypiorkiem,
rzodkiewka
Krem ziemniaczany
(bezpieczny)
Ryż z sosem
owocowym
(bezpieczny)
Chrupki kukurydziane,
owoc
Czwartek
Herbata owocowa,
pieczywo
bezglutenowe, masło,
wędlina bezglutenowa,
pomidor
Zupa ogórkowa
(bezpieczna)
Pieczone podudzia z
kurcząt, kasza
gryczana, sałata
lodowa z sosem
winegret
Sonko, owoc
Piątek
Herbata z cytryną,
pieczywo
bezglutenowe z
masłem, ser żółty,
jajko gotowane (1/2),
sałata masłowa
Rosół z makaronem
bezglutenowym
Paluszki rybne
(bezpieczne),
ziemniaki, surówka z
kapusty kwaszonej z
marchewką
Ciasteczko
bezglutenowe, owoc
Document Outline
- Slide 1
- DIETA
- KLASYFIKACJA DIET
- Obróbki termiczne dozwolone w dietach
- Wskaźnik masy ciała
- Slide 6
- Wzór matematyczny
- Zakresy wartości BMI
- Slide 9
- Slide 10
- Slide 11
- CHARAKTERYSTYKA DIETY
- Slide 13
- Slide 14
- Przykładowe jadłospisy diety podstawowej
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Przykładowe menu
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- PRZYKŁADOWY JADŁOSPIS
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Przykładowy jadłospis
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Dieta ma zastosowanie:
- Slide 65
- Charakterystyka diety:
- Uwagi technologiczne.
- Przykład jadłospisu dla diety papkowatej
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Charakterystyka diety
- Podział cukrzycy:
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- INDEKS GLIKEMICZNY
- Slide 81
- Slide 82
- Slide 83
- Przyrządzanie potraw-:
- Przykład jadłospisu :
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Zastosowanie i cel diety
- Zadaniem diety jest :
- Charakterystyka diety.
- Slide 101
- Slide 102
- Uwagi technologiczne.
- Slide 104
- Dzienna racja powinna zawierać:
- Przykładowy jadłospis
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Preparaty przeczyszczające a zaparcia
- Slide 114
- Czym jest błonnik?
- Slide 116
- Nadmiar zawsze szkodzi
- Żywność przeciw zaparciom
- Slide 119
- Slide 120
- Slide 121
- Slide 122
- Płyny
- Jakich produktów spożywczych unikać?
- Przeciwwskazania dla diety bogatobłonnikowej
- Slide 126
- Slide 127
- Slide 128
- Slide 129
- Slide 130
- Slide 131
- Slide 132
- Slide 133
- Slide 134
- Slide 135
- Slide 136
- Slide 137
- Charakterystyka diety
- Slide 139
- Slide 140
- Slide 141
- Slide 142
- Slide 143
- Slide 144
- Uwagi technologiczne
- Slide 146
- Przykład jadłospisu
- Slide 148
- Slide 149
- Slide 150
- Slide 151
- Slide 152
- Slide 153
- Slide 154
- Slide 155
- Dieta bezglutenowa - jadłospis
- Slide 157
- W jakich produktach może być ukryty gluten?
- Slide 159
- Slide 160
- Dieta bezglutenowa a alkohole
- Slide 162
Wyszukiwarka
Podobne podstrony:
Dietetyka cwiczenia 1 definicje
Dietetyka ćwiczenia, weterynaria, 5 rok semestr 1, dietetyka
Przepisy Dietetyczne, Cwiczenia
cwiczenie1.dieta, dietetyka, MGR, 4 rok, materialy immunologia
ćwiczenie 6-bogatoresztkowa, DIETETYKA, Podstawy dietetyki
Cwiczenia M.O.C.Z, Dietetyka CM UMK, Fizjologia
ćwiczenie 3-otyłość, DIETETYKA, Podstawy dietetyki
Cwiczenie 2 instrukcja białka, dietetyka, MGR, 5 rok, 5 rok diet
Ćwiczenie 1, DIETETYKA, Podstawy dietetyki
Ćwiczenie 1 instrukcja tłuszcze, dietetyka, MGR, 5 rok, 5 rok diet
Mikrobiologia - ćwiczenie 3, Dietetyka CM UMK, Mikrobiologia
Ćwiczenie 4, Studia - materiały, semestr 7, Podstawy żywienia, Dietetyka, Laborki
Fizjologia - Cwiczenie 2, Dietetyka, Anatomia i fizjologia człowieka, Fizjologia wykłady
ćwiczenie 5-miażdżyca, DIETETYKA, Podstawy dietetyki
Ćwiczenie 4-sport, DIETETYKA, Podstawy dietetyki
Układanie diet-ĆWICZENIA DIETETYKA, Dietetyka
Ćwiczenie 8-dieta eliminacyjna, DIETETYKA, Podstawy dietetyki
Ćwiczenie 7-cukrzyca, DIETETYKA, Podstawy dietetyki
więcej podobnych podstron
