WYŻSZA SZKOŁA MAZOWIECKA
w WARSZAWIE
Wydział Nauk Medycznych
kierunek: FIZJOTERAPIA
Rola fizjoterapii w chorobie zwyrodnieniowej stawów kolanowych
Aleksandra Federowicz
Nr albumu 1158
Praca licencjacka
napisana pod kierunkiem
WARSZAWA 2009
Oświadczenie autora pracy dyplomowej
Świadomy (a) odpowiedzialności prawnej oświadczam, że niniejsza praca
dyplomowa została napisana przeze mnie samodzielnie i nie zawiera treści ukazanych
w sposób niezgodny z obowiązującymi przepisami.
Oświadczam, że przedstawiona praca nie była wcześniej przedmiotem procedur
związanych z uzyskaniem tytułu zawodowego w wyższej uczelni.
Oświadczam ponadto, że niniejsza wersja pracy jest identyczna z załączoną
wersją elektroniczną.
................................................. .................................................................
/data/ /podpis autora pracy/
Oświadczenie promotora pracy
Oświadczam, że niniejsza praca została przygotowana pod moim kierunkiem i stwierdzam, że spełnia warunki do przedstawienia jej w postępowaniu o nadanie
tytułu zawodowego.
.................................................. .................................................................
/data/ /podpis autora pracy/
SPIS TREŚCI
WSTĘP …………………………………………………………………………......….
1. ANATOMIA STAWU KOLENOWGO………………………..………..………
2. BIOMECHANIKA STAWU KOLENOWEGO …………………………..………
3. CHARAKTERYSTYKA CHOROBY ZWYRODNIENIOWEJ STAWU KOLANOWEGO…………………………………………………………….………
Ryzyko i przyczyny wystąpienia choroby zwyrodnieniowej……..……
Objawy choroby zwyrodnieniowej stawów kolanowych ……………….
Profilaktyka choroby stawów kolanowych……… ………………...
4. DIAGNOSTYKA ………………………………………………………….…..
Badanie przedmiotowe i podmiotowe……………………………………
Badania obrazowe …………………………..…………………………...
5. POSTĘPOWANIE TERAPEUTYCZNE………………………………….............
5.1. Leczenie zachowawcze……………………………………………………
5.2. Leczenie chirurgiczne………………………………………………..
Zaopatrzenie ortopedyczne………………………………………………..
ZAKOŃCZENIE…………………………………………………………………….
BIBLIOGRAFIA ………………………………………………………………..…
SPIS RYSUNKÓW……………………………………………………………….……
WSTĘP
Rola fizjoterapii w chorobie zwyrodnieniowej to przede wszystkim uświadomienie chorego o tym jak ważnym przedsięwzięciem jest leczenie w już zaistniałej chorobie jak również profilaktyka czyli zapobieganie, stosowanie ćwiczeń, zabiegów fizykalnych i czynnego uprawiania sportu, oraz w razie potrzeby leków przeciwbólowych. Wczesne wykrycie i rozpoczęcie leczenia zachowawczego choroby zwyrodnieniowej stawów kolanowych może uchronić staw kolanowy przed bólem ewentualnymi dużymi zmianami w stawie oraz przed interwencja chirurgiczną.
Na wstępie opisana jest anatomia stawów kolanowych, jak zbudowany jest staw kolanowy, jaka pełni funkcje, struktury stawu, czym różnią się tkanki w stawach zdrowych a jak w stawach zaatakowanych chorobą zwyrodnieniową.
W rozdziale o biomechanice opisana jest zależność stabilności ruchów oraz poruszania się stawu i jakie elementy są w każdym ruchu używane. Synchronizacja oraz fizjologiczny zakres ruchów elementów stawu kolanowego.
W rozdziale o charakterystyce choroby opisana jest choroba zwyrodnieniowa stawów kolanowych jak również ryzyko, przyczyny dolegliwości, objawy i profilaktyka w zwyrodnieniach stawów kolanowych.
Ważnym elementem jest diagnostyka która omawia badania podmiotowe, przedmiotowe oraz badania obrazujące przebieg i etap zwyrodnień w stawach kolanowych. Dzięki którym możliwe jest szybsze i dokładniejsze rozpoznanie choroby a co za tym idzie szybsze rozpoczęcie leczenia choroby zwyrodnieniowej.
Rozdział w którym opisane jest leczenie zachowawcze , chirurgiczne oraz zaopatrzenie ortopedyczne omawia jak ważny w życiu pacjenta z chorobą zwyrodnieniową jest ruch, zabiegi fizykoterapeutyczne, zabiegi chirurgiczne których całkowita wymiana stawu zarezerwowana jest zwykle dla pacjentów z bardzo nasilonymi zmianami zwyrodnieniowymi w obrębie stawu. Oraz zaopatrzenie ortopedyczne dla pacjentów którym zaopatrzenie ortopedyczne pomaga w życiu codziennym.
ANATOMIA STAWU KOLANOWEGO
Staw kolanowy jest największym stawem ustroju ludzkiego, łączy kość piszczelową z kością udową najdłuższymi ramionami dźwigni. Prawidłowa czynność tego stawu decyduje o statyce i dynamice kończyn dolnych i całego narządu ruchu.
Staw kolanowy tworzą dwa kłykcie kości udowych, dwie kości goleni oraz rzepka. Jak każdy staw posiada powierzchnie stawowe pokryte chrząstką stawową, torebkę stawową oraz jamę stawową wraz z wypełniającym ją płynem stawowym.
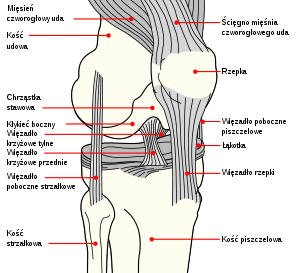
Najważniejszymi strukturami anatomicznymi stawu kolanowego są struktury kostne, powierzchnie stawowe czyli chrząstka stawowa, łąkotki, więzadła, mięśnie, staw rzepkowo - udowy (między kością udową, a rzepką) i torebka stawowa. Struktury kostne tworzą, wypukłe kłykcie kości udowej stanowią główkę stawową, która porusza się po na wklęsłych powierzchniach kłykci kości piszczelowej stanowiących panewkę stawową. Rzepka jest spłaszczoną kością włączoną w aparat wyprostny kolana. Na rysunku 1 przedstawiono budowę stawu kolanowego.
Łąkotkami nazywamy twory chrzęstno-włókniste które spełniają szczególną rolę w stawie kolanowym. Posiadają one sierpowaty kształt, a w przekroju czołowym mają postać klina podstawą zwróconą do torebki stawowej, zaś wierzchołkiem do wnętrza stawu. W prawidłowym stawie kolanowym występują dwie łąkotki: boczna i przyśrodkowa.
Funkcje łąkotek to przede wszystkim poprawienie zwartości stawu, przenoszenie obciążeń i osłanianie chrzęstnych powierzchni stawowych, oraz ograniczanie maksymalnego zgięcia i wyprostu stawu, rola w odruchach nerwowych.
W stawie kolanowym najważniejszą rolę odgrywają więzadła poboczne i krzyżowe, więzadło poboczne piszczelowe (MCL) którego główną funkcją więzadła jest ograniczenie nadmiernej koślawości oraz rotacji zewnętrznej piszczeli. Więzadło poboczne strzałkowe (LCL) którego rolą jest ograniczanie szpotawości kolana. Więzadło krzyżowe przednie (ACL) a najważniejsza rola tego więzadła polega na ograniczaniu przedniego przemieszczania piszczeli względem kości udowej, ograniczaniu nadmiernego zgięcia i wyprostu oraz forsownego koślawienia i szpotawienia w wyproście i zgięciu. Więzadło krzyżowe tylne (PCL), więzadło to składa się z dwóch oddzielnych części zróżnicowanych anatomicznie i funkcjonalnie. Taka budowa więzadła gwarantuje jego podstawową funkcję, jaką jest zabezpieczenie tylnego przemieszczania piszczeli oraz ograniczanie maksymalnego wyprostu i zgięcia. Jak również więzadło podkolanowe skośne, więzadło torebkowe przyśrodkowe oraz więzadło tylne skośne. Mięśnie działające na staw kolanowy zaliczane są do grupy tzw. stabilizatorów czynnych. Najważniejszą rolę wśród nich odgrywa najsilniejszy prostownik stawu - mięsień czworogłowy. Jest on dynamicznym partnerem PCL w stabilizowaniu kolana w płaszczyźnie strzałkowej oraz decyduje o wyproście kolana. Pozostałe stabilizatory czynne to mięśnie: krawiecki, smukły, półścięgnisty, półbłoniasty, podkolanowy, dwugłowy uda oraz brzuchaty łydki.

2. BIOMECHANIKA STAWU KOLANOWEGO
Staw kolanowy jest silnie i stale obciążony w pozycji stającej. Podczas stania powinien on być ustalony przez prostownik i zginacze, jednak z różną siłą, zależnie od postawy. Jeżeli stoimy w ten sposób, że rzut pionowy środka ciężkości ciała przechodzi przez staw kolanowy, to w tej postawie mięśnie jedynie utrzymują położenie równowagi. Kość udowa i piszczelowa ustawiają się w jednej linii, a więc pod kątem 180 stopni. Jednak w przypadku nadmiernego wyprostowania tułowia rzut ten może przebiegać do tyłu od osi poprzecznej stawu. W takiej pozycji staw kolanowy znajduje się pod wpływem sił zginających kolano, które wobec tego musi być czynnie wyprostowane. Inne siły występują w postawie „na baczność”. Środek ciężkości ciała jest nieco przesunięty ku przodowi i jego rzut przebiega do przodu od osi poprzecznej stawów. Prostowanie stawu kolanowego jest ograniczone głównie przez więzadła poboczne piszczelowe i strzałkowe, łączące punkty kości udowej i kości goleni. W stawie kolanowym odbywają się ruchy zgięcia i prostowania oraz obroty do wewnątrz i na zewnątrz. Te ruchy są ściśle związane z postawą ciała.
W czasie zginania i prostowania stawu kolanowego pracują powierzchnie stawowe kości udowej, piszczelowej i rzepki. Kłykcie kości udowej są ukształtowane w ten sposób, że początkowo ich powierzchnie stawowe toczą się po kłykciach kości piszczelowej bez ślizgania się względem siebie. Staw kolanowy jest podzielony łąkotkami stawowymi na dwa piętra. Ruchy zgięcia i prostowania odbywają się głównie w piętrze górnym. Rola łąkotek polega na pogłębianiu panewki stawu i przystosowaniu powierzchni stawowych kości piszczelowej do kłykci kości udowej. Z tego też względu maja one znaczną ruchomość. Staw kolanowy pełni jednocześnie rolę podporowa i lokomocyjną. Podstawową informacje o kształcie kończyny dolnej uzyskuje się dokonując oceny jej osi mechanicznej pod postacią linii Mikulicza, która przebiega przez środek głowy kości udowej i środek powierzchni stawowej bloczka kości skokowej. Na radiogramach linia Mikulicza powinna przechodzić przez środek stawu kolanowego. Oś mechaniczna nie pokrywa się z osią anatomiczną trzonu kości udowej i jest od niej odchylona o około 6 stopni. Z linią stawu kolanowego, czyli linią równoległą do powierzchni stawu, oś anatomiczna tworzy kąt 81 stopni otwarty na zewnątrz, natomiast oś mechaniczna kończyny tworzy kąt około 87 stopni.
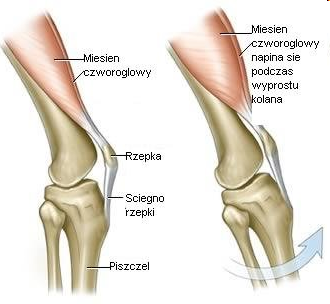
Podstawowymi ruchami stawu kolanowego (między kością udową i piszczelową) są ruchy toczenia i ślizgania, na które nakłada się również ruch rotacji wewnętrznej lub zewnętrznej. Ruchy obrotowe są możliwe tylko przy zgiętym kolanie. Jeśli pominiemy ruchy obrotowe to zginanie i prostowanie jest stosunkowo łatwo wykazać. Na początku zginania i w końcowej fazie wyprostu głównym ruchem jest toczenie. Wraz ze wzrostem kąta zgięcia zwiększa się składowa poślizgowa. Zakres ruchu w stawie udowo-piszczelowym jest największy w płaszczyźnie strzałkowej i wynosi od 0 do 140 stopni. W wyprostowanym kolanie nie jest możliwe odwodzenie i przywodzenie goleni. Badania kinematyczne wykazały, że do wykonywania zajęć dnia codziennego jest potrzebny zakres zgięcia kolana do co najmniej 90 stopni. Większa sprawność w wykonywaniu tych czynności wymaga zwiększenia kąta zgięcia do co najmniej 117 stopni. Prostowanie stawu kolanowego jest ograniczone głównie przez więzadła poboczne piszczelowe i strzałkowe oraz tylną ścianę torebki stawowej. W tej postawie prostowniki stawu kolanowego kontrolują jedynie ułożenie kości. Inaczej bowiem układają się siły utrzymujące wyprostowanie kolana podczas unoszenia kończyny, a więc zginania lub prostowania stawu biodrowego. Rzepka spełnia ważne biomechaniczne funkcja w kolanie. Poza wydłużaniem ramienia dźwigni mięśnia czworogłowego uda, zapewnia rozłożenie kompresyjnych obciążeń działających na kość udową, zwiększając obszar kontaktu między więzadłem rzepki a kością udową. Dodatkową funkcją jest ochrona stawu przed urazami mechanicznymi.
Staw kolanowy jest określony przez 6 stopni swobody: 3 stopnie przesunięcia i 3 stopnie ruchów obrotowych na przyklad przesunięcie o kierunku przednio - tylnym, o kierunku, przyśrodkowo - bocznym, kompresja - dystrakcja. Jak również ruchy obrotowe, prostowanie - zginanie, przywodzenie - odwodzenie, rotacja wewnętrzna - zewnętrzna Prawidłowa czynność stawu kolanowego zależy od osi mechanicznej stawu, kształtu powierzchni stawowych oraz działania stabilizatorów czynnych i biernych; stabilizatory bierne: więzadła, struktury torebkowe - łączą udo, piszczel i rzepkę, stabilizatory czynne: mięśnie - działają pod wpływem systemu nerwowego ( koordynacja nerwowo-mięśniowa jest podstawą stabilności kolana ), geometria i ukształtowanie powierzchni stawowych wraz z uzupełniającymi ich łąkotkami
. Stabilizacja bierna stawu kolanowego, o której decyduje układ więzadłowy oraz ukształtowanie powierzchni stawowych wraz z łąkotkami, jest wzmacniany przez stabilizatory czynne. stabilizatorem czynnym jest mięsień czworogłowy, który wspomaga działanie więzadeł pobocznych i krzyżowych. Mięśnie - półścięgnisty, półbłoniasty, smukły, krawiecki - wzmacniają działanie układu torebkowo-więzadłowego po stronie przyśrodkowej oraz tylnego rogu łąkotki przyśrodkowej. Mięsień brzuchaty łydki wzmacnia działanie wiązadła krzyżowego tylnego i tylnych rogów obu łąkotek, natomiast mięśnie - dwugłowy uda i napinacz powięzi szerokiej - wspomagają działanie LCL i tylno - bocznej części łąkotki bocznej. Biomechanika stawu i jego stabilność uwarunkowana jest natomiast synchroniczną czynnością wymienionych elementów. Współzależność pomiędzy nimi jest kontrolowana łukami nerwowymi w układzie proprioceptywnym i poddawana analizie w centralnym układzie nerwowym. Cechą charakterystyczną stawu jest jego duża stabilność w wyproście i stopniowo wzrastająca ruchomość rotacyjna w trakcie zginania. Podstawowym ruchem zachodzącym pomiędzy kością udową a piszczelową jest połączenie toczenia ze ślizganiem. Na ten ruch nakłada się ruch rotacyjny. W początkowej fazie zginania ( 10-15 stopni po stronie przyśrodkowej, 10-20 stopni po stronie bocznej ) kłykcie wykonują ruch toczenia bez poślizgu, następnie do tego ruchu toczącego dołącza się poślizg, a w końcowej fazie kłykcie wykonują jedynie ruch poślizgowy bez toczenia. W czasie zginania rozluźniają się więzadła poboczne, zmniejsza się stabilność kolana w płaszczyźnie czołowej i możliwe stają się ruchy rotacyjne w stawie. W końcowej fazie wyprostu dochodzi do ruchu rotacji zewnętrznej piszczeli i do tzw. zaryglowania stawu w wyproście. Ruch zginania w stawie kolanowym może dochodzić do 150 stopni bierny i 130 stopni czynny, natomiast fizjologiczny przeprost - do 10 - 20 stopni.
Fizjologiczny zakres ruchów w stawie kolanowym wyprost-zgięcie (20)10 - 0 - 145 (150) rotacja w zgięciu: wewnętrzna 15-35 zewnętrzna. Zakres ruchomości kolana konieczny w czynnościach życia codziennego według Kettelkampa chód to - 0-67 stopni, chodzenie po schodach 0-90 stopni, a siadanie - 0-93 stopni.

3. CHARAKTERYSTYKA CHOROBY ZWYRODNIENIOWEJ STAWU KOLANOWEGO
Zmiany zwyrodnieniowe w stawach kolanowych stanowią drugą, po stawach biodrowych lokalizację pod względem nasilenia dolegliwości. W ¾ przypadków choroba dotyczy kobiet. Rozpoczyna się w wieku 40-60 lat i występuje częściej u osób otyłych. Obok samych zmian stwierdza się nierzadko żylaki, obrzęki podudzi, przebarwienia i zmiany troficzne skóry. Dolegliwości te często występują u osób, które narażone były na kontuzje kończyn dolnych oraz prowadziły stojący tryb życia. Czynnikiem usposabiającym są inne zmiany w postaci płaskostopia, koślawości lub szponowatości kolan, koślawości lub szponowatości stóp, zmiany w stawach biodrowych czy ich zesztywnienie.
Zmiany początkowe często umiejscawiają się na tylnej powierzchni rzepki zwłaszcza na jej części przyśrodkowej. Później obserwuje się osteofity górnej i dolnej krawędzi rzepki, zwężenie szpary pomiędzy rzepką, a kością udową oraz uszkodzenia struktury rzepki. W późnym okresie pojawiają się zmiany na powierzchni kości udowej. Chorzy skarżą się na ból w kolanie, szczególnie przy chodzeniu po schodach. Rzadszą postacią, spotykaną szczególnie u sportowców, są zwyrodnienia wywołane uszkodzeniem łąkotek na nasadzie kości piszczelowej. Zmiany manifestują się bólem przy staniu i chodzeniu oraz pojawieniem się okresowo w jamie stawowej lepkiego płynu.
Rysunek 2 Zdrowa chrząstka stawowa
Rysunek Chrząstka stawowa z nieznacznymi zmianami zwyrodnieniowymi
3.1. Ryzyko i przyczyny wystąpienia choroby zwyrodnieniowej
Ryzyko rozwoju zmian zwyrodnieniowych w starszym wieku zwiększa szereg wzajemnie splatających się czynników.
Czynniki wrodzone w wielu rodzinach są dziedziczone defekty genów odpowiedzialnych za produkcję prawidłowej chrząstki stawowej. Przede wszystkim dotyczą one nieprawidłowej syntezy kolagenu, jednego z głównych składników budulcowych chrząstki, co w efekcie powoduje większą podatność chrząstki na zmiany zwyrodnieniowe. W tej grupie osób zmiany zwyrodnieniowe nie ujawniają się już w młodości, ale postępują w różnym tempie z wiekiem; większe ryzyko rozwoju zmian zwyrodnieniowych występuje u ludzi z wrodzonymi zaburzeniami prawidłowej budowy i geometrii stawów, na przykład koślawe lub szpotawe kolana czy wrodzona dysplazja stawów biodrowych. Urazy i przeciążenia a w niektórych stawach uszkodzenia mechaniczne, na przykład uszkodzenia stawu kolanowego powstałe w wyniku urazu lub przeciążenia niektórych stawów związane z pracą zawodową na przykład uszkodzenie stawu kolanowego u pracowników wykonujących często pracę w przysiadzie i aktywnością sportową zwłaszcza u sportowców zawodowych, powodują nieodwracalne zmiany chrząstki stawowej. W badaniach naukowych wykazano, że nadmierna masa ciała przyczynia się do wystąpienia choroby zwyrodnieniowej stawów kolanowych. Zmiany zwyrodnieniowe postępują i ujawniają się szybciej u osób starszych, po 50. roku życia. Choroby wywołujące wtórnie zmiany zwyrodnieniowe, wiele chorób przyspiesza rozwój zmian zwyrodnieniowych stawów, na przykład reumatoidalne zapalenie stawów, dna stawowa, cukrzyca, niedoczynność tarczycy. Chcąc przybliżyć i uporządkować przyczyny rozwoju zmian zwyrodnieniowych stawów kolanowych można je podzielić w następujący sposób:
I. Przyczyny pierwotne (idiopatyczne gonartrozy)
II. Przyczyny wtórne
1. fizyczne (mechaniczne)
a) urazy
b) urazy pośrednie zmieniające oś obciążenia (złamania kości)
c) mikro urazy zawodowe i sportowe
d) nieprawidłowa budowa lub ustawienie elementów stawu
- szpotawość
- koślawość
e) zator gazowy - choroba Kesonowa
f) niedokrwienia (martwice aseptyczne)
g) działanie promieni X (na przykład naświetlanie nowotworów)
h) zniesienie ochronnej kontroli czucia (wiąd rdzenia, jamistość rdzenia, polineuropatia w przebiegu cukrzycy)
i) zaburzenia endokrynne (niedoczynność tarczycy, akromegalia)
j) niedobory (np. krzywica)
2. chemiczne
a) działanie enzymów kolagenolitycznych pochodzących z granulocytów
- zapalenia ropne (np. gronkowiec)
- zapalenia jałowe typu reumatoidalnego
b) działanie enzymów fibrynolitycznych w krwiakach (hemofilia, uraz, choroba Rendu- Oslera)
3. mieszane
a) obecność kryształów w jamach i tkankach stawowych (moczany, hydroksyapatyty)
b) odkładanie się złogów w chrząstce (homogentyzynian wapniowy)
Zmiany pojawiają się stopniowo, w miarę jak proces niszczenia chrząstki zyskuje przewagę nad procesem jej odnowy. Zmiany zwyrodnieniowe stawu kolanowego zwykle są spowodowane urazami zarówno dotyczącymi samego stawu kolanowego: uszkodzenie aparatu więzadłowego kolana, uszkodzenia łąkotek, złamania śród stawowe, jak i układu szkieletowo-mięśniowego kończyn dolnych czy kręgosłupa, wtórnie powodujących zmiany w rozkładzie obciążeń stawów kolanowych.
3.2. Objawy choroby zwyrodnieniowej stawów kolanowych
Przyczyną dolegliwości jest uszkodzenie chrząstki stawowej czyli ochronnej warstwy pokrywającej kość w stawach a następnie leżącej pod chrząstką samej kości. Takie uszkodzenie wywołuje zapalenie okolicznych tkanek. Choroba zwyrodnieniowa stawów powstaje wskutek „zużycia” stawów. Urazy mechaniczne, stałe obciążanie stawów w ciągu całego życia doprowadza do mechanicznego ścierania się chrząstki. Stawy poddawane są większym obciążeniom w przypadku nadwagi i otyłości, w przypadku wad postawy lub zaburzeń czucia. Udział w powstawaniu choroby zwyrodnieniowej ma także starzenie się samej chrząstki z wiekiem dochodzi do rozluźnienia jej włóknistej struktury, co osłabia odporność na obciążenia. Pewne znaczenie mają również czynniki genetyczne. Chrząstka ulega także uszkodzeniu w przewlekłych stanach zapalnych stawów w takich chorobach jak reumatoidalne zapalenie stawów, dna moczanowa. Organizm broni się przed uszkodzeniem chrząstki stawowej, dlatego równolegle obok procesów uszkadzających chrząstkę zachodzą zmiany regeneracyjne. Ostatecznie jednak dochodzi do uszkodzenia powierzchni stawu, tworzenia nadżerek i torbieli pod chrząstką. Zmianom zapalnym ulega błona maziowa - warstwa wyściełająca staw od wewnątrz. Procesy odtwórcze doprowadzają do powstania tkanki bliznowatej i nowej warstwy kości pod chrząstką. Staw taki jest jednak zwyrodniały, jego nierówna powierzchnia jest przyczyną bólu, sztywności, utrudnień ruchu.
3.3 Profilaktyka choroby stawów kolanowych
Początek choroby jest dyskretny, pierwszymi objawami mogą być osłabienie kończyny i uczucie zmęczenia. Czasami dolegliwości występują dopiero przy znacznym zaawansowaniu choroby. Ból będący często najwcześniejszym objawem, zwykle nasila się podczas ćwiczeń i wysiłku. W miarę postępu zmniejsza się ruchomość stawów, pojawiają się przykurcze zgięciowe. Stawy stają się bolesne przy dotyku, a w czasie ruchu zauważalne jest trzeszczenie lub „tarcie”. W miarę upływu czasu choroba zazwyczaj postępuje, pojawiają się bóle również w spoczynku bóle nocne, sprawność chorego ulega coraz to większemu upośledzeniu. Szczególnie charakterystyczne dla choroby zwyrodnieniowej stawów jest ich powiększanie się i zniekształcenie obrysów. Jest ono wywołane rozrostem chrząstki, kości, więzadeł, ścięgien i torebek oraz przewlekłym stanem zapalnym błony maziowej.
Najważniejszym i najbardziej dokuczliwym objawem choroby zwyrodnieniowej jest ból stawów. Występuje podczas ruchu, a maleje bądź ustępuje w spoczynku. Kolejnym objawem choroby jest sztywność w stawach, szczególnie po okresie dłuższego bezruchu sztywność poranna. Po rozruszaniu się, któremu może towarzyszyć tzw. trzeszczenie w kościach, to uczucie sztywności mija. Stawy mogą być bolesne w dotyku, nadmiernie ocieplone i obrzęknięte. Wokół stawów palców rąk często można stwierdzić guzki. W zaawansowanej chorobie obserwuje się zniekształcenie stawów, kości skierowane są w stosunku do siebie pod nieprawidłowymi kątami. Może dojść również do ograniczenia ruchomości zajętych stawów.
Inne choroby stawów, choroba zwyrodnieniowa nie jest tym samym, co inne choroby stawów. Zupełnie inną jednostką chorobową, mającą inne podłoże i przyczyny oraz inaczej leczoną jest np. reumatoidalne zapalenie stawów. Istnieje szereg chorób reumatycznych, których objawami mogą być bóle i obrzęki stawów. Przyczyną dolegliwości stawowych może być uraz stawu, deformacja pourazowa stawu, zapalenie na tle zakaźnym na przykład ropne zapalenie stawu lub zapalenie spowodowane obecnością kryształów tak jak w dnie moczanowej, wielokrotne wylewy krwi do stawu w hemofilii. W zależności od obrazu klinicznego i podejrzeń lekarza, wykonuje się szereg badań laboratoryjnych, mających na celu wykluczenie innych przyczyn dolegliwości. Ma to ogromne znaczenie dla właściwego przyczynowego leczenia choroby. Ponadto ważne dla rozpoznania jest wykonanie zdjęcia radiologicznego stawu. Procesu zwyrodnieniowego nie da się zatrzymać, można jedynie zmniejszyć szybkość niszczenia stawu. Dlatego najważniejszym postępowaniem jest zapobieganie rozwojowi choroby. Należy przywrócić prawidłowe stosunki anatomiczne i czynnościowe w stawie (korekcja szpotawości i koślawości) oraz leczyć wewnątrz stawowe nieprawidłowości (naprawa zerwanych łąkotek, usuniecie ciał wolnych, rekonstrukcja uszkodzonych więzadeł). Szczególnie ważne jest utrzymanie prawidłowej masy ciała tzn. do wartości 25 kg/m2 wg wskaźnika masy ciała (BMI). Istotne jest osiągnięcie i utrzymanie jak najwyższego poziomu sprawności fizycznej. Ćwiczenia podtrzymują dobry stan chrząstki i zakres ruchów oraz rozwijają ścięgna i mięśnie, które absorbują urazy. Zalecana jest jazda na rowerze zwykłym lub stacjonarnym, pływanie oraz ćwiczenia rozciągające i ćwiczenia postawy. Należy zachować właściwe proporcje między odpoczynkiem około 4-5 godzin dziennie a ćwiczeniami i wysiłkiem. Szczególną uwagę powinno się zwracać na czynności dnia codziennego. Zaleca się noszenie obuwia na elastycznej podeszwie i pokonywanie dalszych odległości z odciążaniem chorej kończyny przy pomocy parasola lub laski. Powinno unikać się miękkich krzeseł oraz podpórek i poduszek pod kolana, siedzieć na prostych krzesłach bez pochylenia oraz spać na równym i twardym podłożu. Wskazane jest kontynuowanie pracy zawodowej (wyjąwszy przypadki, w których niekorzystne warunki pracy są przyczyną choroby|), aktywności fizycznej i intelektualnej. Profilaktyka zmian zwyrodnieniowych kolana polega na kształtowaniu poprawnych osi kolana u dzieci (zwalczanie koślawości, szpotawości), skutecznym i przyczynowym leczeniu procesów zapalnych i wysiękowych oraz poprawnym leczeniu uszkodzeń urazowych kolana. W leczeniu zachowawczym stosuje się ćw. fizyczne, zabiegi fizykoterapeutyczne, leki p/bólowe, miejscowe podawanie pochodnych kwasu hialuronowego, iniekcje dostawowe steroidów, a także odciążanie stawu przy użyciu laski czy kul oraz stabilizatory zewnętrzne kolana. Ćwiczenia fizyczne mają na celu wzmocnienie głównie mięśnia czworogłowego uda oraz utrzymanie maksymalnie dużego zakresu ruchu. Spośród zabiegów fizykoterapeutycznych za najskuteczniejsze uważa się: magnetoterapię i ultradźwięki. Obecnie dużą rolę przypisuje się skutecznej edukacji chorych, łącznie z nauką ćwiczeń, modyfikacją aktywności i redukcją masy ciała. Wskazaniami do leczenia operacyjnego są: trwały ból nie reagujący na leczenie zachowawcze postępująca deformacja i niestabilność stawu kolanowego. W niezbyt zaawansowanych zmianach dobre efekty zapewnia wysoka osteotomia podkolanowa z korekcją osi. Plastyka wymienna wskazana jest u chorych ze znaczną postępującą destrukcją stawu. Przy zmianach organicznych do pierwszego przedziału alternatywą dla osteotomii jest zastosowanie endoprotezy jedno przedziałowej.
Rozdział 4
Diagnostyka
Zwyrodnienie stawów kolanowych klinicznie można podzielić według lokalizacji zmian destrukcyjnych chrząstki. Wyróżnia się: postać przyśrodkową - ze zwężeniem przyśrodkowej części szpary stawowej tworzonej przez kłykcie kości udowej i nasadę bliższą piszczeli, postać rzepkowo-udową - z przewagą zmian pomiędzy wewnętrzną powierzchnią rzepki i kością udową, oraz postać boczną - ze zwężeniem szpary stawowej na wysokości kłykci bocznych kości udowej.
Najczęściej spotykana jest postać przyśrodkowa łącząca się ze szpotawością kolana. Natomiast, najrzadziej obserwuje się postać boczną, łączącą się z koślawością kolana.
Niezależnie od rodzaju przeważających zmian, gonartroza wywołuje zespół charakterystycznych dolegliwości. Typowym objawem jest ból podczas ruchu, szczególnie bóle pierwszych ruchów i przy obciążeniu stawu. Po okresie spoczynku występuje uczucie sztywności, które zwykle nie trwa dłużej niż 30 minut. Powyższe dolegliwości ujawniają się zazwyczaj podczas wstawania z nisko ustawionych krzeseł i foteli. Bóle pojawiające się w czasie schodzenia po schodach, uczucie blokowania, wskazują na zajęcie stawu rzepkowo-udowego.
Badaniem przedmiotowym stwierdza się bolesność palpacyjną obrzeża stawu, trzeszczenia podczas ruchu i ewentualnie cechy niestabilności więzadłowej. Zniekształcenia i ograniczenia ruchomości spotyka się raczej w późnych okresach choroby. W przebiegu choroby może dojść do objawów zapalenia stawu z jego wzmożonym uciepleniem i cechami wysięku. Podczas palpacji stawu należy zwrócić uwagę na miejscową bolesność w rzucie kaletek okołostawowych, przyczepów mięśniowych a zwłaszcza w okolicy „gęsiej stopki” utworzonej przez przyczepy mięśni: krawieckiego, smukłego i półścięgnistego. W przypadkach niepowikłanej choroby zwyrodnieniowej, badania laboratoryjne pozostają w normie. Płyn stawowy powinien być przejrzysty lub lekko mętny z liczbą leukocytów nie przekraczającą 2000 komórek/mm3.
Badanie przedmiotowe i podmiotowe
Ustalenie miarodajnego rozpoznania w przypadku zapalenia i zwyrodnienia stawów leczenie może być prowadzone przez lekarza rodzinnego, specjalistę chorób wewnętrznych lub reumatologa. Jeśli jednak zachowawcze metody leczenia okażą się nieskuteczne, należy skonsultować się z chirurgiem ortopedą w celu rozważenia możliwości i wskazań do ewentualnego leczenia operacyjnego. W niektórych przypadkach ortopeda może być pierwszym lekarzem, z którym kontaktuje się pacjent, i który stawia rozpoznanie choroby zwyrodnieniowej. Chociaż sposób przeprowadzania badania ortopedycznego może być w każdym przypadku różny, istnieje wiele testów, których przeprowadzenie ortopeda powinien uwzględnić podczas oceny stanu pacjenta. Zasadniczo, ocena ortopedyczna powinna obejmować następujące elementy: zebranie dokładnych wywiadów lekarskich przeprowadzenia badania przedmiotowego wykonanie zdjęć rentgenowskich oraz przeprowadzenia w razie potrzeby dodatkowych testów i badań
Przebieg artrozy jest powolny i składa się z kolejnych etapów: ból - najpierw jedynie przy wysiłku, a potem również w spoczynku, sztywność poranna stawu; nie dłuższa niż 30 min. zwykle 5 - 10 min. wrażliwość na zimno i zmiany pogody, ograniczenie ruchomości w stawie; zakres ruchu jest mniejszy niż w prawidłowym stawie; oprócz zmian anatomicznych czynnikiem ograniczającym ruch jest również ból i występujące wtórne przykurcze w zajętych stawach, trzeszczenia w stawie; związane m.in. ze zwiększonym tarciem powierzchni stawowych pozbawionych prawidłowej chrząstki stawowej, czasami zniekształcenie stawu widoczne gołym okiem w wyniku tworzenia się wyrośli kostnych i obrzęku tkanek przy stawowych, niestabilność stawu; jest spowodowana uszkodzeniem więzadeł, osłabieniem mięśni i w konsekwencji zapalenia błony maziowej. Zebranie wywiadów lekarskich ma na celu umożliwienie ortopedzie uzyskania pełniejszego obrazu ogólnego stanu Pani/a zdrowia i ustalenie potencjalnej przyczyny bólu stawów. Ponadto pomoże to lekarzowi w ustaleniu stopnia, w jakim ból stawów wpływa na Pani/a zdolność do wykonywania codziennych czynności.
Spostrzeżenia poczynione podczas badania przedmiotowego czyli lekarskiego pomogą w potwierdzeniu lub wykluczeniu postawionego wstępnie rozpoznania. Badanie przedmiotowe umożliwi ponadto ortopedzie przeprowadzenie oceny innych istotnych objawów, takich jak: osłabienie siły mięśniowej, zmiana zakresu ruchu w stawie, obecność obrzęków , ogranieczenie odruchów oraz uwidocznienie zmiany stanu skóry .
Po przeprowadzeniu badania przedmiotowego, następnym krokiem na drodze do ustalenia właściwego rozpoznania ego, jest zwykle wykonanie zdjęć rentgenowskich. Zdjęcia rentgenowskie umożliwiają przeprowadzenie oceny stopnia uszkodzenia lub deformacji stawu. O nieprawidłowym obrazie rentgenowskim stawu może świadczyć widoczne zwężenie szpary stawowej , obecność torbieli jak i obecność ostróg kostnych .Może być również stwierdzenie obszarów o zwiększonej gęstości tkanki kostnej, tzw. sklerotyzacji
Zniekształcenie lub nieprawidłowe ustawienie powierzchni stawowych W niektórych przypadkach do potwierdzenia rozpoznania może okazać się konieczne wykonanie badań dodatkowych. Badania laboratoryjne krwi, moczu lub płynu wewnątrz stawowego mogą być pomocne przy identyfikacji konkretnego typu zapalenia stawu i wykluczenia niektórych innych chorób. W niektórych przypadkach do oceny stanu kości i tkanek miękkich otaczających staw konieczne może być wykonania badania z wykorzystaniem rezonansu magnetycznego (MR - Magnetic Resonance) lub scyntygrafii układu kostnego.
Indeks czynnościowy Lequesna może być pomocny w ocenie choroby zwyrodnieniowej stawu kolanowego, chory ocenia ból nocny 0-2, sztywność poranna stawu lub ból po wstaniu z łóżka 0-2, nasilenie bólu po 30 min stania 0-1, ból który pojawia się podczas chodzenia 0-2, ból przy wstawaniu z pozycji siedzącej bez pomocy rąk 0-1, maksymalną odległość którą chory może przejść 0-6, nagły, oraz ostry ból i/lub nagły brak stabilności zajętej kończyny 0-2. Utrudnienia w wykonywaniu codziennych czynności wchodzenie na 1 półpiętro schodów 0 - 2, schodzenie z 1 półpiętra schodów 0 - 2, wykonywanie przysiadu lub przyklęknięcie 0 - 2 chodzenie po nierównej powierzchni 0 - 2.
Punkty te sumuje się i określa stopień upośledzenia sprawności - 14 punktów niezwykle ciężki, od 11 do 13 bardzo ciężki, od 8 do10 ciężki, od 4 do 7 umiarkowany, i od 1 do 3 stopień nieznaczny.
Rysunek 12 Budowa prawidłowego stawu.
Rysunek 13 Zmiany stawu w chorobie zwyrodnieniowej.
Kryteria kliniczne oceny zaawansowania choroby zwyrodnieniowej stawów to Indeks Lequesne , całościowa opinia pacjenta i badającego oraz wizualna skala analogowa
czas przejścia 25 m (15 schodów).
Podstawowym elementem diagnostycznym są badania obrazowe, miedzy innymi jest to badanie radiologiczne. Typowymi objawami są zwężenia szerokości szpary stawowej, sklerotyzacja warstwy pod chrzęstnej, osteofitoza. Do oceny stopnia nasilenia zmian przez ponad 40 lat służyła skala Kellgrena i Lawrenca. Szczególny nacisk położono w niej na obecność osteofitów, pozostawiając jednak duży margines na subiektywną ocenę radiologa. Obecnie prezentowane skale zaawansowania artrozy uwzględniają kilka objawów zwyrodnienia w zależności od lokalizacji zmian. Przedstawione w formie atlasu umożliwiają szybką klasyfikację okresu choroby.
Standardowo zdjęcia w projekcji przednio-tylnej powinny być wykonywane w obciążeniu. Zastosowanie tylko tej projekcji charakteryzuje się niską 60-70% czułością wykrywania zmian zwyrodnieniowych. Badanie powinno być uzupełnione o projekcję osiową rzepki lub zdjęcie boczne. Pozwala to ocenić kompartment rzepkowo-udowy i podnosi czułość badania do 94-96%
Podstawowa diagnostyka różnicowa powinna uwzględniać.Uszkodzenie stawu biodrowego (zwyrodnienie lub martwicę aseptyczną głowy kości udowej) mogące objawiać się bólami w okolicy kolana. Uszkodzenie przyczepów mięśnia czworogłowego z zapaleniem kaletek okołostawowych. Entezopatię mięśni tworzących „gęsią stopkę”. Ostateczne rozpoznanie choroby zwyrodnieniowej stawu kolanowego ustala się na podstawie kryteriów ACR - tabela 1 lub w oparciu o algorytm klasyfikacyjny zaproponowany przez Altmana - tabela 2.
Tabela 1Kryteria Amerykańskiego Kolegium reumatologicznego (ACR) rozpoznawania choroby zwyrodnieniowej stawu kolanowego.
Forma tradycyjna |
Ból stawu kolanowego i stwierdzane w RTG osteofity, oraz co najmniej jeden z 3 poniższych objawów: wiek > 50 lat sztywność poranna < 30 minut trzeszczenia w czasie ruchu w stawie |
Forma alternatywna |
Ból stawu kolanowego i stwierdzane w RTG osteofity lub Ból stawu kolanowego i wiek > 40 lat i sztywność poranna > 30 minut i trzeszczenia w czasie ruchu |
Tabela 2 Algorytm klasyfikacji choroby zwyrodnieniowej stawu wy. Altmana (1).
Kryteria kliniczne |
Ból kolana przez większość dni w okresie ostatniego miesiąca Trzeszczenia w stawie podczas ruchu czynnego Sztywność poranna < 30 minut Wiek > 38 lat Twarde pogrubienie brzegów kolan |
Kryteria kliniczne, laboratoryjne i radiologiczne |
Ból kolana przez większość dni w okresie ostatniego miesiąca Obecność osteofitów na krawędziach stawów Płyn stawowy typowy dla choroby zwyrodnieniowej stawu Wiek > 40 lat Sztywność poranna < 30 minut Trzeszczenia w stawie podczas ruchu czynnego |
chorobę zwyrodnieniową rozpoznaje się, gdy spełnione są kryteria: 1, 2, 3, 4 lub 1, 2, 5 lub 1, 4, 5. Czułość rozpoznania 89%. Chorobę zwyrodnieniową rozpoznaje się, gdy spełnione są kryteria: 1, 2 lub 1, 3, 5, 6 lub 1, 4, 5, 6. Czułość rozpoznania 94%.
W niektórych przypadkach do potwierdzenia rozpoznania może okazać się konieczne wykonanie badań dodatkowych. Badania laboratoryjne krwi, moczu lub płynu wewnątrz stawowego mogą być pomocne przy identyfikacji konkretnego typu zapalenia stawu i wykluczenia niektórych innych chorób. W niektórych przypadkach do oceny stanu kości i tkanek miękkich otaczających staw konieczne może być wykonania badania z wykorzystaniem rezonansu magnetycznego (MR - Magnetic Resonance) lub scyntygrafii układu kostnego. 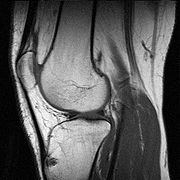
Z uwagi na wykorzystywanie fal ultradźwiękowych, a nie promieni rentgenowskich, ultrasonografia jest badaniem bezpiecznym i nieobciążającym pacjenta, szybkim i niedrogim. USG może być wielokrotnie powtarzane, a obraz uzyskuje się w czasie rzeczywistym, przez co możliwa jest ocena statyczna i dynamiczna (podczas ruchu) - a więc czynnościowa -
struktur stawowych i okołostawowych. Aparatem wyposażonym w opcję badania przepływu (Doppler) można dodatkowo ocenić stan ukrwienia i aktywność błony maziowej, co jest nieocenioną pomocą w zaplanowaniu terapii i monitorowaniu odpowiedzi na leczenie. Dzięki USG można też wykonywać biopsję uwidocznionych zbiorników płynu, a uzyskany materiał wykorzystać do badań (rozstrzygnięcie etiologii wysięku). Podczas punkcji można również podać lek do jamy stawowej.
Rozdział 5
Postępowanie terapeutyczne
Leczenie zwyrodnienia stawu kolanowego nie odbiega od ogólnie przyjętych norm. Według Dieppe terapia może być prowadzona na 3 poziomach. 1. Prewencja pierwotna czyli eliminacja czynników ryzyka prowadzących do rozwoju gonartrozy; 2. Prewencja wtórna obejmująca wczesne rozpoznanie i kontrolę procesu zwyrodnieniowego; 3. Prewencja trzeciorzędowa rozumiana jako adekwatne postępowanie przeciwbólowe i zmniejszanie rozmiarów kalectwa.
Osiągnięcie tych celów terapeutycznych następuje na drodze postępowania nie farmakologicznego, farmakologicznego i chirurgicznego. Niewątpliwie jednym z najważniejszych elementów terapii jest edukacja pacjenta i ewentualnie edukacja jego rodziny. Omówienie przyczyn choroby, naturalnego przebiegu, rokowania, metod terapeutycznych, pozwala określić realistyczne cele leczenia. Chory powinien poznać metody samopomocy, łagodzenia bólu, zasady prawidłowego żywienia i ćwiczeń utrzymujących ogólną sprawność fizyczną. Na każdym etapie leczenia należy dążyć do normalizacji wagi ciała. Zaleca się uczestnictwo w grupach samopomocy gdzie wymiana doświadczeń, wspólne ćwiczenia owocują zmniejszeniem bólu, poprawą sprawności ruchowej. Chorego należy poinformować o unikaniu przebywania w pozycjach statycznie obciążających kolana jak długotrwałe stanie, klęczenie, siedzenie w pozycji kucznej. Jednocześnie należy zaproponować regularne ćwiczenia aerobowe, szczególnie wykonywane w wodzie. Ważne jest aby program treningu zawierał elementy wzmacniające siłę jak i poprawiające ruchomość stawu. Szczególną uwagę należy poświęcić ćwiczeniom mięśnia czworogłowego uda a zwłaszcza mięśnia obszernego przyśrodkowego zapewniającego pełen wyprost w kolanie. W niektórych programach zaleca się osiągnięcie niebanalnej siły mięśniowej ud polegającej na możliwości utrzymania 3-minutowej pozycji z plecami opartymi o ścianę i zgiętymi kolanami i biodrami pod kątem 90 stopni, bez dodatkowego podparcia. Tygodniowe ćwiczenia izometryczne i izokinetyczne z obciążeniem, bez leczenia farmakologicznego, doprowadzały do znacznego zmniejszenia dolegliwości bólowych. Poprawa w stosunku do grupy kontrolnej może się utrzymywać do 12 miesięcy. W procesie rehabilitacji podstawowe znaczenie ma indywidualizacja ćwiczeń i zabiegów zwłaszcza u osób starszych często cierpiących na dodatkowe przewlekłe schorzenia. W takich przypadkach ćwiczenia należy rozpocząć pod kontrolą doświadczonego rehabilitanta. Siłowe bowiem wymuszanie ruchów w stawach już zniekształconych może nasilać deformację, niestabilność jak i dolegliwości. Objawem przetrenowania jest utrzymywanie się bólu przez ponad 2 godziny po ukończonym treningu. Zaopatrzenie w odpowiedni sprzęt ortopedyczny zmniejsza patologiczne przeciążenia kolana. Wkładki do butów korygują koślawość lub szpotawość. Laska lub kula łokciowa odciąża staw, poprawia stabilność chodu. Laskę należy nosić po stronie przeciwnej do zajętego stawu, natomiast torby po stronie chorego kolana.
5.1. Leczenie zachowawcze
W przypadku konfliktu rzepkowo-udowego zaleca się kontrolę lateralizacji rzepki. Przy rozluźnionych mięśniach uda, w pełnym wyproście kolana, rzepkę ręcznie przesuwa się przyśrodkowo i stabilizuje przylepcem w tej pozycji. Istnieją wszakże opinie, że wykazanie lateralizacji rzepki jest już wskazaniem do zabiegu operacyjnego a jej ręczne przemieszczanie maskuje tylko objawy i pogłębia destrukcję stawu.
Leczenie farmakologiczne prowadzone jest w oparciu o przejrzysty schemat zaproponowany przez ACR i przedstawiony w tabeli. Wymaga on jednak paru słów komentarza i uzupełnienia, zwłaszcza wobec opublikowania w 2000 r. uaktualnionych zaleceń leczenia choroby zwyrodnieniowej stawów kolanowych. Przedstawia to również schemat postępowania farmakologicznego w chorobie zwyrodnieniowej kolana wg Amerykańskiego Kolegium Reumatologicznego (ACR)*.
*Leczenie niefarmakologiczne
*W przypadku obecności wysięku w stawie rozważyć ewakuację płynu i dostawowe wstrzyknięcie kortykosteroidu. Paracetamol (do 4 g/d w 4 dawkach podzielonych) w celu zmniejszenia bólu i innych objawów
*W razie potrzeby zastosuj dodatkowo maść z kapsaicyną
*Jeśli nie ma zadowalającej poprawy, zastosuj inny lek przeciwbólowy, Ibuprofen w małych dawkach (400 mg/d w 4 dawkach podzielonych) lub nieacetylowane pochodne kwasu salicylowego
*Jeśli nie ma zadowalającej poprawy, zastosuj NLPZ w pełnej dawce (i dodatkowo mizoprostol u chorych obciążonych ryzykiem wystąpienia krwawienia z górnego odcinka przewodu pokarmowego lub choroby wrzodowej)
*Jeśli nie ma zadowalającej poprawy i przeciwwskazań, zastosuj płukanie stawu i (lub) artroskopowe oczyszczenie stawu
*Jeśli nie ma zadowalającej poprawy i przeciwwskazań, rozważ leczenie operacyjne (osteotomia, alloplastyka stawu)
Należy także podkreślić, że wstrzyknięcia dostawowe glikokortykosteroidów o przedłużonym działaniu nie wolno powtarzać zbyt często w obawie o dodatkowe uszkodzenie chrząstki stawowej. Przyjęto, że iniekcje stosuje się w przypadkach wysięku stawowego i nie częściej niż 3-4 razy do roku na jeden staw. W przypadku utrzymywania się dolegliwości należy rozważyć płukanie stawu, serię 2-7 synowiortez rifamycyną SV lub leczenie chirurgiczne. Płukanie stawu wydaje się szczególnie cenne. Zabieg wykonuje się w znieczuleniu miejscowym. Kilkakrotnie (poprzez igłę kulkową) podaje się sterylną sól fizjologiczną a następnie odciąga płyn. Postępowanie prowadzi do rozerwania zrostów wewnątrzstawowych, zmiany pH płynu, usunięcia drobin chrzęstnych, tkanek martwiczych i prozapalnych cytokin. Zabieg przynosi poprawę porównywalną z oczyszczaniem i płukaniem artoskopowym.
Przydatnym narzędziem w leczeniu GA mogą być preparaty zawierające siarczan glukozaminy lub siarczan chondroityny, będący fizjologicznym składnikiem chrząstki stawowej. Są to leki bezpieczne, bez ewidentnego działania wrzodotwórczego. Stosuje się je zazwyczaj przez 6-8 tygodni, powtarzając kurację 2 razy w roku. Przynoszą istotne zmniejszenie bólów oraz poprawę funkcjonalną w porównaniu do placebo. Do ostatnio wprowadzonych metod leczenia należą iniekcje dostawowe kwasu hialuronowego o wysokiej masie cząsteczkowej. W 12-miesięcznym randomizowanym badaniu opóźniają zmiany strukturalne chrząstki i łagodzą bóle. Zaleca się 3 do 5 cotygodniowych iniekcji na jeden staw. Terapię można prowadzić jednocześnie w kilku stawach. Na polskim rynku istotnym ograniczeniem powszechnego zastosowania jest wysoka cena preparatów.
Istotnym elementem wspomagającym leczenie może być zastosowanie preparatów diaceryny (Diacerein, Atrodar), wyciągów z owoców awokado i soi oraz wyciągów z chrząstek rekina. Wartości lecznicze tych środków są wysoce prawdopodobne ale nieudowodnione i dlatego nie znajdują się w obowiązujących standardach postępowania. W zakresie fizykoterapii pomocniczo w bólach stawów kolanowych stosuje się; termoterapie ogólne określenie terapii ciepłem lub zimnem, w zależności od zastosowanego czynnika fizykalnego. W ujęciu fizycznym, polega ona na dostarczaniu, względnie odbieraniu energii cieplnej organizmowi. Dlatego błędne jest utożsamianie termoterapii jedynie z leczeniem ciepłem. I stąd w termoterapii wyróżnia się pojęcia ciepłolecznictwa i leczenia zimnem, które coraz częściej zastępowane jest pojęciem krioterapii. Chociaż metody stosowane w termoterapii znane są od wieków, to praktycznie dopiero w ostatnich dziesięcioleciach poznano mechanizmy ich działania, zwłaszcza na poziomie komórkowym i metabolicznym.
W praktyce stosowane są różne metody ciepłolecznictwa i leczenia zimnem, dlatego należy uwzględniać fizyczne właściwości stosowanych bodźców, warunkujące ich terapeutyczne działanie. Pomimo różnic w fizjologicznym działaniu, efekty terapeutyczne stosowania ciepła i zimna są podobne. Prowadzą do zmniejszenia nasilenia bólu, rozluźnienia mięśni, hamowania procesu zapalnego. W przypadku ostrego odczynu wysiękowego będzie to zimno, a w przypadku przewlekłego procesu zapalnego - ciepło.
Parafinoterapia - Są to zabiegi cieplne przy użyciu parafiny stałej, której właściwości fizyczne mają związek ze skutkami leczniczymi. Zalecana w leczeniu stanów zapalnych stawów. Temperatura zabiegu waha się miedzy 40 a 60 stopni w zależności od zabiegu.
Sauna - Jest to zabieg ciepło leczniczy stosowany do celów leczniczych, higienicznych i odnowy biologicznej. To kąpiel w gorącym powietrzu o małej wilgotności. Zabieg obejmuje dwie fazy: nagrzewania i chłodzenia. Wskazana przede wszystkim w chorobie zwyrodnieniowej stawów.
Tabela 3 Wpływ ciepła i zimna na narządy ruchu.
|
CIEPŁO |
ZIMNO |
układ naczyń |
rozkurcz naczyń |
skurcz naczyń |
tkanka łączna |
zwiększenie elastyczności |
zmniejszenie elastyczności |
mięśnie |
odruchowe rozluźnienie |
rozluźnienie pod wpływem zmniejszenia aktywności wrzecion mięśniowych |
metabolizm komórkowy |
zwiększenie metabolizmu |
zmniejszenie metabolizmu |
płyn stawowy |
zmniejszenie lepkości |
zwiększenie lepkości |
zapalenie |
nasilenie/hamowanie |
Hamowanie |
(M. Berlinerem, Thermotherapie bei rheumatischen Erkrankungen)
Elektroterapia stosowana w celach leczniczych do której używa się prądu stałego i zmiennego. Prąd stały galwaniczny działa stymulująco na zakończenia nerwów czuciowych, ruchowych oraz bezpośrednio na włókna mięśniowe. Wywiera działanie przeciw bólowe.
Stosowanie jonoforeza, umożliwia wprowadzenie leków przez skórę. W dolegliwościach mięśniowych stosuje się prądy diadynamiczne oraz diatermia krótkofalowa. Pod wpływem prądów zmiennych o wielkiej częstotliwości wytwarza się ciepło w tkankach głębiej położonych, która łagodzi bóle ,znosi skurcze i działa przeciwzapalnie. Do zabiegów przynoszących ulgę pacjentowi zaleca się pulsujące pole magnetyczne, wykorzystywane w ostatnich latach oraz niskoenergetyczne światło laserowe, określane w fizykoterapii jako magnetoterapia i laseroterapia. Wpływ tego pola i wiązki światła laserowego ma działanie przeciw obrzękowe, przeciwbólowe i regeneracyjne.
Ultradźwięki o częstotliwości od 80.000 do miliona drgań na sekundę działają mechanicznie i termicznie w leczeniu zmian zwyrodnieniowych i stanów zapalnych, wywierają działanie przeciwzapalne. TENS jest alternatywą farmakologicznego zwalczania bólu ostrego oraz chronicznego przy użyciu prądu elektrycznego. Bóle w zespołach zwyrodnieniowych kręgosłupa - artrozy. Wysoką skuteczność zyskuje się w zwalczaniu bólów zwyrodnieniowych stawów kręgosłupa i stawów obwodowych oraz zespołów bólowych dolnego odcinka kręgosłupa. Lampa SOLLUX to zabieg wykorzystujący działanie promieniowania podczerwonego. Miejscowo poprawia krążenie i pobudza procesy metaboliczne. Przyspiesza gojenie stanów pourazowych stawów i części miękkich. Zmniejsza napięcie mięśni i działa przeciwbólowo.
W lecznictwie usprawniającym narządu ruchu stosuje się również kąpiele, ćwiczenia w wodzie, pływanie, natryski, masaże wirowe i podwodne. Działanie zabiegów wodoleczniczych zależy od ciepłoty wody, siły zastosowanego bodźca mechanicznego, czasu trwania, miejsca drażnienia i rozległości obszaru tkanek na który działa bodźce wodny. Krótkotrwała kąpiel zimna wpływa rozgrzewająco wskutek następowego, odruchowego rozszerzenia naczyń, zwiększa napięcie i siłę mięśnia. Odwrotne działanie wywiera długotrwałe oziębienie. Bodźce mechaniczne w zabiegach zależą od ciśnienia, ruchu i prądu wody na ustrój. Do nich należą natryski i bicze wodne. W wodzie wysiłek mięśni potrzebny do pokonania odruchów zmniejsza się znacznie. W leczeniu balneologicznym narządu ruchu stosuje się kąpiele kwasowęglowe, perełkowe, solankowe, borowinowe i błotne. Należy zwrócić uwagę na przeciwwskazania stosowania niektórych metod fizykoterapii, dotyczą m.in.: wszczepiony rozrusznik serca, niewydolności krążenia, stan po udarze mózgu, obszary z zaburzeniem czucia, bóle psychogenne, bóle w neuropatiach obwodowych, wywołane zaburzeniami przemiany materii.
Kinezyterapia, której celem jest poprawienie odżywiania chrząstki stawowej, zakresu ruchów w stawie i umocnienie ich mięśni, poprzez ukierunkowany zestaw ćwiczeń ruchowych. W rehabilitacji wykorzystuje się leczenie uzdrowiskowe balneoterapia, przyrodolecznictwo w którym wykorzystuje się wyjątkowe warunki klimatyczne, naturalne zasoby wód i innych bogactw oraz aktywny i ukierunkowany „rozkład dnia” pod okiem lekarzy i rehabilitantów. W rehabilitacji stosowane są ćwiczenia poranne działające rozciągająco na przykład,
1.Napinanie mięśni zginających bioder. Uklęknij na poduszce i podeprzyj się oburącz. Oprzyj prawą stopę o podłoże przed sobą. Trzymaj plecy i biodra wyprostowane. Wykonaj nacisk biodrami do przodu. Utrzymaj tę pozycję przez 30 sekund. Powtórz ćwiczenie z drugą nogą.
2. Napinanie mięśnia czterogłowego. Stań prosto ze złączonymi nogami, wspierając się jedną ręką na przykład o krzesło, ścianę lub drzewo. Ugnij lewą nogę w kolanie i chwyć za kostkę lewą rękę. Trzymaj uda razem i ciało wyprostowane. Lekko przyciągnij kostkę do pośladków i przytrzymaj w tej pozycji przez 30 sekund. Poczujesz naprężenie mięśni z przodu uda. Powtórz to z prawą nogą.
3. Napinanie mięśni łydek. Stań opierając się oburącz o ścianę lub drzewo. Wysuń prawą stopę przed lewą. Trzymaj lewą nogę tak, żeby była prosta w kolanie, a pięta skierowana w dół i przenieś ciężar ciała do przodu uginając prawa nogę w kolanie. Wytrzymaj tak przez 30 sekund. Poczujesz naprężenie z tyłu pod lewym kolanem i w dole łydki. Powtórz tym razem z ugiętym lewym kolanem i z lewa piętą ciągle na podłodze. Utrzymaj te pozycje. Tym razem poczujesz naprężenie jeszcze dalej w lewej łydce. Zmień stopy i powtórz serię ćwiczeń z drugą nogą.
4. Napinanie ścięgna udowego. Połóż się na plecach z wyciągniętymi nogami. Przyciągnij prawe kolano do klatki piersiowej, tak żeby twoje biodro było pod katem prostym. Złącz obie dłonie z tyłu na udzie poniżej kolana, aby utrzymać udo nieruchomo. Trzymaj swa stopę zgiętą. Lewa noga powinna pozostać wyprostowana (chyba, że czujesz ból w plecach). Utrzymaj tę pozycję przez 30 sekund. Poczujesz naprężenie w łydce pod kolanem i w niższych partiach uda. Powtórz serię z lewą nogą.
5. Napinanie mięsni pośladkowych. Połóż się na plecach z wyprostowanymi nogami. Ugnij prawą nogę w kolanie i przyciągnij ją do barku, trzymając klatkę piersiową, ramiona i głowę na podłodze. Spleć dłonie dookoła prawego kolana i lekko przyciągnij do przeciwległego ramienia. Zostań w tej pozycji przez 30 sekund. Poczujesz naprężenie w pośladkach i na biodrach. powtórz ćwiczenie z lewą nogą.
6. Napinanie mięśni pachwin. Siedząc na podłodze z wyprostowanymi plecami, ugnij nogi w kolanach i ułóż je tak, aby stopy dotykały się podeszwami. Oprzyj łokcie o wewnętrzną część kolan i naciśnij nogi tak, żeby się rozchyliły jeszcze bardziej (kolana będą stawiały lekki opór). Zostań w tej pozycji przez 30 sekund. Będziesz czuć naprężenie mięsni udowych.
7. Ćwiczenie rozciągające mięśni. Siadamy na podłodze z wyprostowanymi nogami które układamy na znak litery V. Następnie prostujemy przed siebie ręce i próbujemy dotknąć nimi końców naszych palców u nóg. Jeśli ktoś jest bardziej rozciągnięty, w takiej samej pozycji dotyka głową do kolan. Takie ćwiczenie powtarzamy po 10 razy z każdą noga.
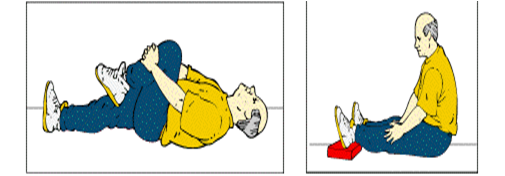
Kolejnymi ćwiczeniami wzmacniającymi są na przykład, przysiady ze sztangą na karku.
Stoimy przodem do sztangi, sztanga na stojakach, ręce na gryfie. Robimy krok do przodu i ustawiamy się tak, aby gryf sztangi spoczywał na górnej części mięśni czworobocznych. Zdejmujemy sztangę ze stojaków i robimy dwa kroki do tyłu. (robimy po 8 przysiadów w 4 seriach) Pozycja wyjściowa do ćwiczenia: Stopy rozstawione nieco szerzej niż szerokość barków, palce stóp odchylone na zewnątrz, tułów wyprostowany klatka piersiowa wypchnięta do przodu, łopatki ściągnięte do siebie, biodra cofnięte (naturalna krzywizna kręgosłupa), głowa uniesiona lekko w górę, wzrok skierowany przed siebie. Przed przystąpieniem do każdego przysiadu nabieramy powietrza (wdech) i zaczynamy go wypuszczać po przejściu najtrudniejszego odcinka ruchu powrotnego do pozycji wyjściowej.
Drugim ćwiczeniem może być jeżdżenie na rowerze. Do tego ćwiczenia nie potrzeba żadnych wyjaśnień. Po prostu jeździmy na rowerze statecznym lub normalnym. Zwiększając dystans lub obciążenie jazdy. To ćwiczenie należy wykonywać ok. 3 razy w tygodniu po ok. 20 do 30 min.
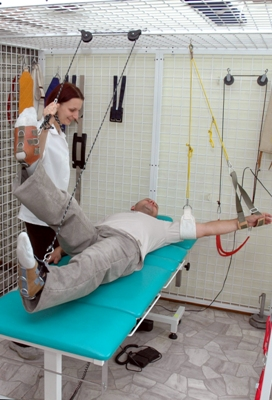
Ugul jest to zestaw ćwiczeń ruchowych w systemie bloczków, dźwigni i podwieszek stawowych. Specyfika ćwiczeń pozwala izolować bolesny ruch stawowy i poprzez odpowiednio dobrane ćwiczenie działać przeciwbólowo. To doskonały rodzaj terapii mechanicznej w celu wzmacniania osłabionych chorobowo i zwyrodnieniowo stawów i mięśni.
Balneoterapia, nazwa terapii pochodzi od łacińskiego słowa balneum, które oznacza kąpiel, łaźnię. Zabiegom balneoterapeutycznym najłatwiej jest poddawać się w sanatoriach, tylko nieliczne możemy przeprowadzić sami w domu. Kurację ustala indywidualnie dla każdego pacjenta lekarz uzdrowiskowy. Sanatoria oferują zwykle: Masaż wirowy - wykonuje

się go w specjalnych wannach wypełnionych wodą o temperaturze 35-40 st. C. Woda wypływa z dysz pod dużym ciśnieniem i masuje ciało, głównie ręce i nogi. Masaż polecany jest po urazach, przy żylakach i bólach mięśniowo-stawowych. Zabieg trwa 20-30 min. Można mu się poddawać codziennie. Bicze wodne - z odległości około 3m masowani jesteśmy silnym strumieniem wody o temperaturze ciała. Terapia zalecana jest w chorobach reumatycznych, przy bólach mięśniowo-stawowych, zaburzeniach przemiany materii, nadwadze. Zabieg trwa 3-5 min. Można z niego korzystać dwa razy w tygodniu. Łaźnia parowa na 15-20 min wchodzimy do pomieszczenia wypełnionego parą wodną o temperaturze ok. 45 st. C.
Zabieg leczy schorzenia górnych dróg oddechowych, nerwobóle, choroby przemiany materii. Z łaźni można korzystać dwa razy w tygodniu. Gimnastyka w wodzie - ćwiczenia w płytkim basenie wykonywane z oporem, jaki stawia woda, wzmacniają mięśnie, odciążają stawy i wysmuklają sylwetkę. Taka gimnastyka wskazana jest w większości chorób reumatycznych oraz przy nadwadze. Może trwać 15-30 min. Inhalacje wdychanie oparów wód uzdrowiskowych (zwykle z solanki) stosuje się m.in. w przypadku nawracających nieżytów nosa, stanów zapalnych gardła, krtani, schorzeniach oskrzeli i płuc. Inhalacjom można poddawać się kilka razy dziennie. Zabieg trwa ok. 10 min. Picie wód mineralnych - wody podaje się w dzbanuszkach z podwyższonym dziobkiem, co zapobiega ulatnianiu się leczniczych gazów. Wody dobiera się w zależności od schorzenia. Pijemy je raz lub kilka razy dziennie. Alternatywą są zabiegi domowe czyli prysznic i kąpiel, którym poddajemy się we własnej łazience, które mogą też mieć terapeutyczny charakter. Leczniczy prysznic z silnego strumienia chłodnej wody (ok. 22 st. C) pobudza krążenie. Gdy do bolących miejsc dociera więcej krwi, rozgrzewają się one i ból ustępuje. Chłodny prysznic działa korzystnie na układ nerwowy, mięśniowo-stawowy, podnosi odporność, przyspiesza przemianę materii. Zabieg rozpoczynamy od polewania ciała ciepłą wodą, potem stopniowo obniżamy jej temperaturę (nawet do 18 st. C) i po 10 min podwyższamy ją nieco. Zabieg kończymy chłodnym strumieniem. Potem energicznie się wycieramy. Gorąca kąpiel działa rozkurczowo, łagodzi bóle mięśni, podnosi ciśnienie i ułatwia oczyszczanie organizmu z toksyn. Nie powinna trwać dłużej niż 10 min. Na zakończenie polewamy się wodą o temperaturze ciała.
Bardzo pomocne ćwiczenia w wodzie wykorzystują dobry wpływ środowiska wodnego na organizm. Prowadzone są najczęściej w specjalnych, odpowiednio przystosowanych zbiornikach wodnych, mających właściwą wielkość, głębokość (do 150 cm) oraz zamocowane na stałe uchwyty i barierki. Ćwiczenia w wodzie są najczęściej prowadzone w jednorodnej co do wielkości i potrzeb grupie, w której uwzględnia się także poziom rozwoju umysłowego, zdolności ruchowe, umiejętność utrzymywania się na wodzie oraz pływania, zapewnia się odpowiednią opiekę i bezpieczeństwo. Temperatura wody powinna wynosić 34-38°C, a czas przebywania w wodzie 20-30 min. W odpowiednio wyższej temperaturze wody można uzyskać zmniejszenie napięcia mięśniowego. Działanie wyporności wody ułatwia wykonywanie ruchów czynnych przy obniżonej sile mięśniowej. Ciśnienie hydrostatyczne wody przez zwiększony ucisk na klatkę piersiową i powłoki brzuszne utrudnia wdech, wpływając na wzmocnienie mięśni oddechowych.
Przyrodolecznictwo jak sama nazwa wskazuje przyrodolecznictwo odwołuje się do przyrody, czyli do naszego naturalnego otoczenia. Kontakt z przyrodą jest ważnym elementem zdrowia fizycznego i psychicznego. Dążmy do harmonii z przyrodą. Nasze naturalne otoczenie to nasz przyjaciel. Słoneczna kąpiel, pogodny nastrój, śpiew, czyste i schludne mieszkanie, spacery, letnia lub chłodna kąpiel wieczorem, dobry sen, głębokie oddychanie nosem. Wszystko to są ważne elementy profilaktyki.
Ćwiczenia relaksacyjne to rodzaj ćwiczeń specjalnych mających na celu osiągnięcie zmniejszenia napięcia psychofizycznego (nerwowego i mięśniowego). Wykonywanie tego rodzaju ćwiczeń jest wskazane dla wszystkich bez względu na wiek, a szczególnie wskazane u dzieci i młodzieży wykazującej objawy zmęczenia i nadpobudliwości, która się nasila w okresach intensywnej nauki i sytuacji stresowych. Zmniejszenie napięcia mięśni osiąga się przez charakterystyczne ułożenie ciała w całkowitym podparciu przy najmniej rozciągniętych mięśniach lub przez wykonywanie odpowiednich ruchów. Czynnikami wspomagającymi są: pomieszczenie odizolowane od hałasu, brak rażącego oświetlenia, nie krępująca ruchów odzież, delikatne ciepło, łagodny masaż, słuchanie odpowiedniej muzyki, usunięcie przyczyn zdenerwowania, pośpiechu, dobra koncentracja i wykonywanie ćwiczeń oddechowych. Korzyści zdrowotne Taoistycznego Tai Chi i innych form Tai Chi Chuan są liczne i dobrze udokumentowane. Przegląd literatury medycznej przeprowadzony przez medycznych doradców Stowarzyszenia Taoistycznego Tai Chi wykazał udokumentowane dowody na następujące efekty regularnej praktyki tai chi: tai chi to umiarkowane ćwiczenie wpływające na układ krążenia, ze znacznym wpływem na funkcjonowanie płuc, tai chi korzystnie wpływa na zmianę profilu lipidów, zwiększając możliwości ćwiczenia tai chi w skuteczniejszym prewencyjnym przeciwdziałaniu arteriosklerozie, tai chi to jedno z niewielu ćwiczeń odpowiednich dla wszystkich osób bez względu na ich ograniczenia - można ćwiczyć na krześle i w łóżku. Udowodniono również wpływ na poprawę codziennego funkcjonowania osób z reumatyzmem, artretyzmem, chorobą Parkinsona, stwardnieniem rozsianym, żeby wymienić tylko kilka, tai chi pomaga w usprawnieniu systemu immunologicznego, tai chi poprawia postawę i pomaga w redukowaniu zwyrodnień, tai chi to ćwiczenie podczas którego cały czas utrzymujemy swój ciężar, co zwiększa możliwości korzyści dla utrzymania gęstości kości, tai chi jest oceniane jako niezwykle skuteczne ćwiczenie przeciwdziałające upadkom w starszym wieku. Ponieważ ciąg wykonywany jest na stojąco, utrzymywanie własnego ciężaru ciała oddziałuje na kształtowanie kośćca oraz przeciwdziała osteoporozie. Korzyści ćwiczenia Taoistycznego Tai Chi wychodzą daleko poza tylko polepszanie fizycznego zdrowia. Koncentracja i pamięć potrzebne są by opanować sekwencję 108 ruchów tworzących ciąg. Dodatkowa korzyść to kontakt z innymi ludźmi nastawionymi na ten sam cel - poprawę zdrowia, i pragnącymi czynić to poprzez uprawianie tej przyjemnej formy ćwiczeń.
Bardzo polecany masaż leczniczy jest jedną z najstarszych i najprostszych metod leczenia. Był stosowany już w najdawniejszych kulturach jako naturalny i nieinwazyjny sposób leczenia różnych dolegliwości niezależnie od wieku. Wykorzystanie różnych technik masażu pozwala na uzyskanie pełnego rozluźnienia, uwolnienia z organizmu toksyn i napięć mięśniowych. skutecznie pomaga w leczeniu wszelkiego rodzaju urazów stawów, kończyn i kręgosłupa, poprawia elastyczność skóry, zwiększa wydolność układu krążenia, nerwowego i mięśniowego. Jego stosowanie ma pozytywny wpływ na układ kostny, mięśniowy, krążenie, na stan naszej skóry a nawet nerwów. Jest zalecany jako metoda terapii fizycznej a nawet psychicznej. Masaż leczniczy jest wykorzystywany najczęściej do leczenia chorób: układu kostnego (zwyrodnień i chorób reumatoidalnych stawów, zespołów bólowych kręgosłupa, złamań i zwichnięć kończyn), układu mięśniowego i nerwowego (porażenia, niedowłady, nerwobóle), a także stanów pooperacyjnych, wad wrodzonych narządu ruchu, nadwagi Masaż dobrze wpływa na: lepsze ukrwienie co zapewnia właściwy przebieg procesów metabolicznych w poszczególnych częściach układu nerwowego; stymuluje przewodnictwo nerwowe; wpływa tonizująco i pobudzająco przy masażu kręgosłupa gdzie znajduje się pień układu współczulnego a jego zwoje leżą wzdłuż kręgosłupa; oddziaływanie na układ autonomiczny doprowadza do wyrównania układu sympatycznego i parasympatycznego. Tkanki z których zbudowany jest organizm różnią się między sobą budową i czynnościami. Masaż w tkance łącznej powoduje odżywienie, uplastycznienie, poprawia funkcje życiowe i zwiększa przyrost tkanki. Masaż w tkance chrzestnej powoduje lepsze odżywienie, zapobiega zwyrodnieniom i zatrzymuje już istniejące. Masaż w tkance kostnej wpływa na utrzymanie równowagi pomiędzy związkami organicznymi i nieorganicznymi oraz przyspiesza procesy kostnienia. Masaż w tkance tłuszczowej przyspiesza rozdrobnienie i usuniecie komórek tłuszczowych co prowadzi do przyspieszenia przemiany materii - czyli spalania w tkankach. Masaż w tkance siateczkowej wzmaga odporność organizmu. Masaż w tkance mięśniowej usuwa produkty przemiany materii, ułatwia krążenie produktów odżywczych, poprawia dotlenienie, jędrność, elastyczność i wytrzymałość masową tkanek. Masaż stawowy centryfugalny to zabieg leczniczy stosowany po takich urazach jak: stłuczenia, zwichnięcia, skręcenia, a także po urazach elementów okołostawowych (więzadła, ścięgna, torebki stawowe, kaletki maziowe, mięśnie). Nazwa tego masażu pochodzi z języka niemieckiego, gdzie fuga znaczy szpara, szczelina (na przykład stawowa). Stosuje się go w dwóch etapach po ustąpieniu obrzęku i stanu zapalnego. Masaż stawowy centryfugalny powoduje podwyższenie temperatury oraz przekrwienie masowanej okolicy, wpływa na zmniejszenie objawów bólowych, zwiększenie warunków odżywczych elementów okołostawowych, jak również powierzchni stawowych. Zabiegi należy przeprowadzać codziennie lub co drugi dzień, a liczba zabiegów jest uzależniona od tempa rekonwalescencji. Masaż ten należy łączyć z innymi zabiegami fizykalnymi oraz ćwiczeniami zwiększającymi zakres ruchomości stawu a także siłę i masę mięśni działających na staw. Masaż klasyczny korzystnie oddziaływuje na mięśnie i stawy, rozluźnia, uelastycznia, poprawia trofikę skóry. Masaż rozluźniający - odstresowuje, likwiduje napięcia w organiźmie. Masaż chiński (TUINA) - wpływa na cały organizm, korzystnie wpływa na biomechanikę kręgosłupa i stawów, regeneruje organizm po wysiłku fizycznym i umysłowym, wzmacnia organizm, odstresowuje. Masaż segmentarny jest zabiegiem fizykalnym, składającym się z szeregu chwytów i opracowań, których ściśle określona technika i kolejność wykonywania pozwala na wykrywanie i usuwanie zmian chorobowych, a często również przyczyn chorobowych na drodze odruchowej. Masaż segmentarny uwzględnia wszelkie możliwe zmiany odruchowe powstające w różnych tkankach i podaje sposoby ich usuwania poprzez zastosowanie szczególnych, ściśle określonych rękoczynów. Ze względu na wywieranie znacznego wpływu na funkcjonowanie narządów wewnętrznych oraz możliwości leczenia i usuwania zmian odruchowych w narządach i tkankach, metoda ta jest uzupełnieniem masażu klasycznego.
Wskazania: czynnościowe i przewlekłe choroby narządów wewnętrznych, zaburzenia krążenia, czynnościowe, zwyrodnieniowe i przewlekłe gośćcowe choroby kręgosłupa, stawów i tkanek miękkich, stany pourazowe (skręcenia, zwichnięcia, złamania), zaburzenia wegetatywne układu nerwowego, zaburzenia w funkcjonowaniu gruczołów wewnątrzwydzielniczych.
Akupresura stosowana w medycynie chińskiej. polega na uciskaniu określonych punktów na powierzchni ciała co powoduje złagodzenie lub ustąpienie bólu, a także poprawia czynności narządów wewnętrznych. Polega na masażu uciskowym poszczególnych punktów ciała. Punkty te nazywają się receptorami. Są to unerwione miejsca pozostające w ścisłym związku z określonymi organami. Poprzez masaż receptorów osiągamy ich lepsze ukrwienie, a co za tym idzie, również ukrwienie określonego narządu. Ten leczniczy masaż pozwala przywrócić zdrowie, poprawić samopoczucie, zwiększyć energię i siły regenerujące organizm, a także zlikwidować lub złagodzić bóle.
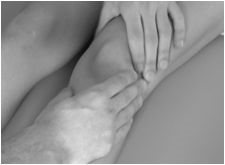
Elektroakupresura polega na stymulacji tzw. punktów chińskich dzięki zastosowaniu specjalnego aparatu do wykonywania takich zabiegów. Rezultatem jest zmniejszenie lub ustąpienie bólu, a w przypadku stawów - znaczne zwiększenie ich ruchomości. Refleksoterapia stóp i dłoni masaż leczniczy stóp i dłoni, poprzez ucisk punktów refleksyjnych oddziaływuje na poszczególne narządy lub cały organizm. Usuwa bóle różnego rodzaju, zmęczenie psychofizyczne, bezsenność i migrenę. Terapia manualna jest praktyczną częścią medycyny. Zajmuje się ręcznym badaniem i leczeniem zaburzeń czynności różnych struktur układu ruchu (stawów, więzadeł, mięśni). Terapia poprzedzona jest wywiadem oraz badaniem palpacyjnym i funkcjonalnym narządu ruchu. Badanie to odbywa się zarówno w spoczynku jak i podczas ruchów czynnych oraz biernych. Terapeuta ocenia wygląd i konsystencję tkanek miękkich, zakres i jakość ruchu elementów kostnych oraz charakter oporów występujących podczas przemieszczania poszczególnych struktur układu ruchu względem siebie. Bada ruchy bierne i ocenia odpowiedzi układu ruchu na czynniki szkodliwe dla struktur tego układu. Zabiegi przyczyniają się do skrócenia czasu leczenia, z jednoczesnym zwiększeniem sprawności ruchowej i zdolności do podjęcia pracy zawodowej, przy równoczesnym ograniczeniu leczenia farmakologicznego.
5.2. Leczenie chirurgiczne
Całkowita wymiana stawu zarezerwowana jest zwykle dla pacjentów z bardzo nasilonymi zmianami zwyrodnieniowymi w obrębie stawów. Większość pacjentów, którym wszczepiono endoprotezy stawów kolanowych, bądź biodrowych ukończyło 55 lat, jednak dzięki postępowi technologii w zakresie endoprotez, zabiegi te wykonywane są obecnie u coraz młodszych osób. Kryteria są zróżnicowane, ale ogólnie można przyjąć, że przeprowadzenie całkowitej wymiany stawu (wszczepienie endoprotezy stawu) należy rozważyć u pacjenta w przypadku stwierdzenia: Ograniczenia ruchomości w stopniu utrudniającym nie tylko pracę, czy wypoczynek, ale wręcz wykonywanie podstawowych czynności dnia codziennego. Utrzymywanie się dolegliwości bólowych, których nie sposób złagodzić za pomocą bardziej zachowawczych metod leczenia, utrzymujących się pomimo korzystania z laski oraz ograniczenia aktywności. Usztywnienie stawu znacznego stopnia. Stwierdzenia w badaniu radiologicznym zaawansowanych zmian zwyrodnieniowych w obrębie stawów lub innych nieprawidłowości. Najczęściej stosowane są endoprotezy cementowe- przymocowywane do kości za pomocą specjalnego kleju (cementu).Zwykle wymianie ulegają całe obydwie powierzchnie stawowe- udowa i piszczelowa. Niektórzy wymieniają także powierzchnię stawową rzepki-lecz nie musi być to stosowane gdyż wymiana powierzchni stawowej uda i piszczeli zwykle wystarcza dla całkowitego ustąpienia dolegliwości bólowych i powrotu funkcji stawu. Rzadziej stosowane są wkładki połowicze, gdzie wymianie ulega tylko jeden przedział stawu kolanowego- czyli jakby połowa kolana- a druga połowa pozostaje własna pacjenta. W endoprotezoplastyce stawu kolanowego bardzo ważne jest precyzyjne osadzenie elementów endoprotezy. Nawet niewielki kilkustopniowy błąd w ustawieniu implantów endoprotezy może skutkować wczesnym jej obluzowaniem i koniecznością wymiany. Ważne jest zatem aby zabieg wykonał doświadczony chirurg-ortopeda, który ma już w swoim dorobku wykonane co najmniej 50 zabiegów. Drugą możliwością zwiększenia precyzji osadzenia implantów jest zastosowanie nawigacji komputerowej. Kwalifikację do zabiegu zawsze przeprowadza doświadczony w tego typu implantach lekarz ortopeda.
Operacja ta polega na zastąpieniu stawu kolanowego protezą wykonaną z metalu i tworzyw sztucznych. Po przecięciu skóry na przedniej powierzchni kolana, najniżej położona (dalsza) część kości udowej oraz górna (bliższa) część kości piszczelowej zostają odcięte i zastąpione protezą zbudowaną z metalu (część mocowana do kości) udowej oraz z metalu i tworzywa (część zakładana na kość piszczelową). W roku 2000, wykonano na świecie ponad 1.6 miliona zabiegów wymiany stawu kolanowego. Wskazaniem do wykonania większości z tych operacji było zapalenia stawu. Szacuje się, że na świecie na chorobę zwyrodnieniową cierpi około 500 milionów ludzi (jeden na sześciu).
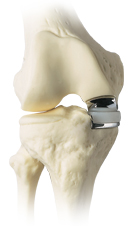
Artroskopia tak zwane płukanie, chirurgiczne lub “oczyszczenie” stawu, wielu ortopedów zaleca artroskopię stawu kolanowego jako metodę leczenia choroby zwyrodnieniowej. Tego typu zabieg chirurgiczny, przeprowadzany „przez dziurkę od klucza”, umożliwia chirurgowi - ortopedzie zajrzenie bezpośrednio do wnętrza stawu, a dzięki temu umożliwia dokładniejszą ocenę konieczności przeprowadzenia w przyszłości operacji wymiany stawu kolanowego. Wyniki niektórych badań wykazały, że prosty zabieg polegający na wstrzyknięciu igłą do jamy stawowej wodnego roztworu soli, który następnie zostaje odciągnięty tą samą drogą, jest równie skuteczny jak artroskopia, natomiast jego wykonanie wiąże się ze znacznie mniejszym dyskomfortem dla pacjenta. Jednak należy pamiętać, że artroskopia umożliwia ponadto wykrycie i leczenie rozdarć chrząstki stawowej, usunięcie oderwanych fragmentów tkanek z wnętrza stawu kolanowego oraz wycięcie i usunięcie naderwanych fragmentów powierzchni stawowej. Metoda ta często skutecznie eliminuje dolegliwości bólowe, co jest powodem dla którego wielu chirurgów ortopedów wykonuje artroskopię u wszystkich pacjentów cierpiących na chorobę zwyrodnieniową. Jest to jednak stratą czasu w przypadku pacjentów z reumatoidalnym zapaleniem stawów, u chorych z nieprawidłowym ustawieniem osi stawów kolanowych (zwłaszcza kolan koślawych) oraz u pacjentów z bardzo nasilonym procesem zapalenia kości i stawów.
Przeszczepienie chrząstki oznacza przeniesienie fragmentu nieuszkodzonej chrząstki stawowej stawu kolanowego, pobranej z obszaru nie objętego procesem chorobowym, tam gdzie jest potrzebna - w miejsce tkanki zniszczonej, ewentualnie przeszczepienie chrząstki pochodzącej od dawcy (od osoby, która zmarła). Metoda ta stwarza możliwość leczenia choroby zwyrodnieniowej, ale ma w dalszym ciągu charakter eksperymentalny, a jej skuteczność nie została dotychczas potwierdzony. Często przy zaawansowanej chorobie zwyrodnieniowej mimo rehabilitacji i operacji niezbędne staje się odpowiednie zaopatrzenie ortopedyczne w laski i kule łokciowe, a w miarę postępu choroby, o ile jest to niezbędne, także w specjalne chodziki czy balkoniki.
Prawidłowe używanie laski (zawsze w ręce po stronie przeciwnej względem chorego stawu biodrowego czy zwyrodniałego stawu kolanowego) lub kuli łokciowej (zawsze po stronie chorego stawu) zmniejsza obciążenie stawu i w konsekwencji zmniejsza dolegliwości bólowe oraz poprawia sprawne poruszanie. Laski muszą mieć odpowiednią długość - u człowieka stojącego z opuszczonymi swobodnie rękami szczyt zakrzywionej rękojeści laski powinien znajdować się na poziomie linii zgięcia dłoni. W przypadku nierównej długości nóg, korzystne jest noszenie wkładek korekcyjnych dobieranych w zakładach ortopedycznych po wydaniu przez lekarza odpowiedniego zlecenia. U chorych ze zwyrodnieniem i niestabilnością kolana pomocne bywa noszenie lekkiej plastikowej łuski stabilizującej, zwanej tutorem (dostępna także w punktach zaopatrzenia ortopedycznego po wystawieniu wniosku przez lekarza konsultującego). O ile trudno radzić osobom z zaawansowaną chorobą zmianę mieszkania tak, by nie było konieczności pokonywania wielu schodów, o tyle stosunkowo łatwo zastosować proste przeróbki w domowych sprzętach codziennego użytku, które pozwolą na funkcjonowanie bez bólu. Sprzęt pomocny w samoobsłudze to podwyższony sedes, wysięgniki do zakładania skarpet i pończoch oraz uchwyty w ścianie łazienki czy ubikacji ułatwiające siadanie i wstawanie z wanny.
Do stabilizacji stawu kolanowego wykorzystywany jest szeroki wachlarz metod od bandażowania przy użyciu opaski elastycznej do wartych setek funtów nowoczesnych stabilizatorów kolanowych. Nie wykazano, by którakolwiek z metod stabilizacji wywierała wpływ na rzeczywistą mechanikę stawu, ani na postęp choroby zwyrodnieniowej. Niemniej jednak stosowanie stabilizacji przynosi niektórym pacjentom ulgę. Lekkie stabilizator stawu kolanowego. Szczególnie polecany: odciążenie stawu kolanowego, wzmocnienie wiązadeł pobocznych stawu kolanowego, zapobieganie przeprostowi, odciążenie rzepki, niestabilność stawu kolanowego. Ochrona przed bezpośrednim urazem oraz zwalczanie obrzęków, leczenie zaburzeń rzepkowych (zespół rzepkowy, podejrzenia zwichnięcia i następstwa zwichnięć), analgetyczny ucisk na kolano w bólowych zespołach pourazowych lub zaburzeniach reumatycznych, ochrona stawów zranionych lub narażonych na zranienie, podtrzymanie i ochrona rzepki.
ZAKOŃCZENIE
Choroba zwyrodnieniowa stawu kolanowego jest często niedostrzegana jako problem kliniczny. Przyzwyczailiśmy się do faktu, że starsze kobiety, szczególnie te z nadwagą, skarżą się na ból kolan i że są z tego powodu niesprawne.
Okazuje się jednak, że jest to jedna z głównych przyczyna kalectwa na świecie i że popełnia się wiele zaniedbań i błędów w profilaktyce oraz leczeniu zmian zwyrodnieniowych. Przypominanie pozornie oczywistych zasad postępowania w postaci zaleceń opartych na aktualnej wiedzy z tego zakresu jest bardzo potrzebne. Przyjęty ostatnio system metaanaliz i korzystania wyłącznie z opracowań przygotowanych według zasad "medycyny opartej na dowodach" pozwala na obiektywne podejście do wyników prezentowanych obserwacji. Opublikowane wcześniej wnioski, szczególnie z badań skuteczności leków, okazują się często bezwartościowe. Celem rehabilitacji w chorobie zwyrodnieniowej jest kompleksowe postępowanie, które ma na celu przywrócenie pełnej lub możliwej do osiągnięcia sprawności fizycznej i psychicznej, zniesienie lub zmniejszenie bólu, usunięcie czucia sztywności, utrzymanie sprawności stawu, zdolności do pracy i zarobkowania oraz zdolności do brania czynnego udziału w życiu społecznym.
Bibliografia
dr n. med. Jerzy Widuchowski, http://forum.bodyzone.pl/-vp2152.html 7Maj2009 godz 17;08
Górecki A., Biomechanika stawu kolanowego, Uszkodzenia Stawu kolanowego, Warszawa Wyd. Lek. PZWL, Warszawa 1997, str. 44-52
Michał Hadała, artykuł -Biomechanika stawu kolanowego.
http://michalhadala.com/biomechanikakolanowegopl.html 16.05.2009 godz. 16;11
Artretyzm; zwyrodnieniowa choroba stawów; reumatoidalne zapalenie stawów.Nowe sposoby leczenia. Jason Theodosakis, Sheila Buff, Klub dla Ciebie Warszawa 2008, str.60-61
http://www.lalbavita.com.pl/strona.php?38431 23.05.2009 godz. 17;07
lek.med. Adam Pierzchała, Recenzent: dr hab. n.med. Damian Kusz , Opublikowany: 2002-09-16
http://www.poradnikmedyczny.pl/mod/archiwum/1789_choroba_zwyrodnieniowa_staw%C3%B3w.html
Szczepański L.: Choroba zwyrodnieniowa stawów (osteoartroza). Medycyna po Dyplomie, 2000, wyd. specjalne:72
Rehman Q. et al.: Getting control of osteoarthritis pain. Postgraduate Medicine 1999, 4:127.
Sheldon M. et al.: Postępy w leczeniu choroby zwyrodnieniowej. Medycyna po Dyplomie, 2000,
Lee A. et al.: Choroba zwyrodnieniowa stawu kolanowego u dorosłych. Medycyna po Dyplomie, 2000, 4:115.
Kellgren J. et al.: Radiological assessment of osteoarthrosis. Ann. Rheum. Dis., 1957, 16:494
Altman R. et al.: Atlas of individual radiographic features in osteoarthritis. Osteoarthritis Cartilage 3., 1995,
Nagaosa Y. et al.: Development of logically devised line drawing atlas for grading of knee osteoarthritis. Ann. Rheum. Dis., 2000, 59:587.
Chaisson C. et al.: Detecting radiographic knee osteoarthrits: what combination of views is optimal. Rheumatology, 2000, 39:1218
Altman R. et al.: Development of criteria for the classification and reporting of osteoarthritis: classification of osteoarthritis of the knee. Arthritis Rheum., 1986, 29:1039)
artykuł lek. med. Grzegorz Rozumek Oddział Chorób Wewnętrznych, 4. Wojskowy Szpital Kliniczny we Wrocławiu
Dieppe P.: Towards effective therapy for osteoarthritis., Rheumatology in Europe, 1995, 24:118
Bartha C. et al.: Randomized trial of home-based exercise treatment for osteoarthritis of the knee, abstracted. Med. Sci. Sports Exerc., 1999, 31(suppl. 5):209,
Clark D. et al.: Physiotherapy for anterior knee pain: a randomised controlled trial. Ann. Rheum. Dis., 2000, 59:700.).
Petrella R.: Exercise for older patients with chronic disease. Phys. Sports Med., 1999, 27:79
Cushangan J. et al.: Taping the patella medialy: a new treatment for osteoarthritis of the knee Br. Med. J., 1988, 308:753.
Hochberg M. et al.: Guidelines for the medical management of osteoarthritis. Part II. Osteoarthritis of the knee. Arthritis. Rheum., 1995, 38:1541
American College of Rheumatism Subcommittee on Osteoarthritis Guidelines: Recomendations for the medical management of osteoarthritis of the hip and knee. 2000 Update. Arthritis Rheum., 2000, 43:1905
Ike R. et al.: Tidal irrigation versus conservative medical management in patients with osteoarthritis of the knee: a prospective randomized study. J. Rheumatol., 1992, 19:772.
Bourgeois P. et al.: Efficacy and tolerability of chondroitin sulphate 1200 mg/day vs chondroitin sulphate 3 x 400 mg/day vs placebo. Osteoarthritis Cartilage, 1998, 6 (suppl.):25
Dougados M. et al.: High molecular weight sodium hyaluronate (hyalectin) in osteoarthrits of the knee: a 1 year placebo-controlled trial. Osteoarthritis Cartilage, 1993, 1:97
Zarys ortopedii, traumatologii i rehabilitacji narządu ruchu Henryk Zwierzchowski tom CCXVI Łudź 1995 str , 210-211
http://balneoterapia.terapeutyka.info/
Dr Richard Lefroy, FRACP, FAFRM, Departament Zdrowia, Uniwersytet Zachodniej Australii)
http://e-masaz.pl/rodzaje.html 23.05.2009 godz 17.24
.mgr Joanna Witowska, dypl. terapeuta manualny i masażystka
Dorland's Biomedical, The Worldwide Orthopaedic Market, 2001
http://www.ortopedia.edu.pl/htmle/kolano%20endo.html 22.05.2009 godz 18.05
Spis tabel
Tabela 1
Tabela 2
Tabela 3
Spis rysunków
Rysunek 1
Rysunek 2
Rysunek 3
Rysunek 4
Rysunek 5
Rysunek 6
Rysunek 7
Rysunek 8
Rysunek 9
Rysunek 10
Rysunek 11
Rysunek 12
Rysunek 13
Rysunek 14
Rysunek 15
Rysunek 16
Rysunek 17
Rysunek 18
Rysunek 19
Rysunek 20
Rysunek 21
Rysunek 22
Rysunek 23
Rysunek 24
J. Widuchowski, http://forum.budyzone.pl/-vp2152.html, 7 maja 2009, godzina 17:08.
A. Górecki, Biomechanika stawu kolanowego, Warszawa 1997, wyd. Lekarskie PZWL, s. 44-52.
M. Hadała, Artykuł - Biomechanika stawu kolanowego, http://michalhadala.com/biomechanikakolanowego.pl.html, 16 maj 2009, godzina 16:11
J. Theodorakis, Artretyzm, zwyrodnieniowa choroba stawów, reumatoidalne zapalenie stawów. Nowe sposoby leczenia, wyd. Klub dla Ciebie, Warszawa 2008, s. 60 - 61.
http://www.lalbavita.com.pl/strona.php?38431, 23 maj 2009, godzina 17:07.
http://zdrowie.flink.pl/zwyrodnienia_stawow.php, 23 maj 2009, godzina 17:20
http://zdrowie,flink.pl/zwyrodnienia_stawow.php, 23 maj 2009, 17:38.
A. Pierzchała, Artykuł - Profilaktyka w leczeniu stawów kolanowych, Opublikowane 9 września 2002.
http://zdrowie.flink.pl/zwyrodnienia_staww.php, 9 maj 2009, 18:01
http://www.poradnikmedyczny.pl/mad/archiwum/1789_zwyrodnieniowa_staw%C3%B3w.html, 10 maj 2009, 12:00
L. Szczepańska, Artykuł - Choroba zwyrodnieniowa stawów (osteoporoza), wyd. specjalne 72, Medycyna po Dyplomie 2000,
Q. Rehman, Et al. Getting control of steoarthritis pain, wyd. Postgraduate Medicine 1999, s. 127.
L. Szczepański, Artykuł - Choroba zwyrodnieniowa stawów (osteoporoza), wyd. specjalne 72, Medycyna po Dyplomie 2000,
M. Sheldon Et al. Postępy w leczeniu choroby zwyrodnieniowej, wyd. Medycyna po Dyplomie2000, s. 63.
A. Lee, Et al. Choroba zwyrodnieniowa stawu kolanowego u dorosłych, wyd. Medycyna po Dyplomie 2000 s 115.
http://www.stryker.pl/indekx/st_pag_patients-home/st_pag_patiens-knee/st_pag_patients-knee-diagnosis.htm, 11 maj 2009, godzina 13:07
J. Kellgren, Et al. Radiological assessment of osteoarthrosis. Ann Rheum Dis, Opublikowane w 1975, s. 494.
R. Altman, Et al. Atlas of individual radiographic features in osteoarthritis, wyd. Osteoarthritis Cartilage 3 1995, s. 587.
L. Szczepański, Choroba zwyrodnieniowa stawów (osteoporoza), wyd. specjalne 72 Medycyna po Dyplomie 2000.
R. Altman, Classification of disease osteoarthritis, wyd 1991, s. 40.
G. Rozumek, Artykuł, Oddział chorób wewnętrznych, wyd. Wojskowy Szpital Kliniczny we Wrocławiu.
P. Dieppe, Towards effective therapy for osteoarthritis, wyd. Rheumatology in Europe 1995, s. 118.
Q. Rehman, Et al. Getting control of osteoarthritis pain, wyd. Postraduate Medicine 1999, s. 127.
C. Bartha, Et al. Randomized trial of home- based exercise treatment for osteoarthritis of the knee, wyd. Abstracted Med. Sci. Sports Exerc. 1999, s. 31
J. Cushangan, Et al. Taping the patelka medialy a New treament for osteoarthritis of the knee joint, wyd. Br. Med. J. 1988, s. 753.
M. Hochberg, Et al. Guidelines for the medical managament of osteparthritis, wyd. Part II Osteoarthritis of the knee Arthritis Rheum 1995, s. 1541
R. Ike, Et al. Tidal irrigation versis conservative medical management In patients with osteoarthritis of the knee a prospective randomized stunde, wyd. Rheumatol 1992, s. 772.
M. Dougados, Et al. High molecular Wright sodium hyaluronate In osteorthrits of the knee, wyd. Osteoarthritis Cortilage 1993, s. 97.
L. Szczepański, choroba zwyrodnieniowa stawów (osteoporoza), wyd. specjalne 72, Medycyna Po Dyplomie 2000.
H. Zwierzchowski, Zarys ortopedii, traumatologii i rehabilitacji narządu ruchu, Tom CCXVI Łudź 1995, s. 210-211.
http://balneoterapia.terapeutyka.info, 15 maj 2009, godzina 18:00.
http://Balenoterapia.terapeutyka.info/, 15 maj 2009, godzina 17:00.
http://www.biomedical.pl?slownik-medycyny/cwiczenia-relaksacyjne-383.html., 24 maj 2009, godzina 15:43.
R. Lefroy, FRACP, FAFRM, wyd. Departament Zdrowia, Uniwersytet Zachodniej Australii.
http://www.alexsport.pl/centryfugalny.html, 23 maj 2009, godzina 16:31
http://e-masaz.pl/rodzaje.html., 23 maj 2009, godzina 17:24.
J. Witkowska, dypl. Terapeuta manualny i masażysta.
http://www.ortopedia.edu.pl/htmle/kolano%20endo.html., 22 maj 2009, godzina 18:06
Dorland's Biomedical The Worldwide Orthopaedic Market, 2001.
http://www.stryker.pl/index/st_pag_patiens-home/st_pag_patients-knee/st_pag_patients-knee-replacement.htm.
17
.
Rysunek 4 Ruch mięśni podczas wyprostu w stawie kolanowym
Rysunek 5 Ruch mięśnia podczas zgięcia stawu kolanowego
Rysunek 6 Podstawowe elementy anatomiczne stawu kolanowego.
Rysunek 7 Zakres ruchowy w kończynie dolnej.
Rysunek 15 Tomografia komputerowa stawu kolanowego w projekcji bocznej
Rysunek 14 Zdjęcie rentgenowskie stawu kolanowego w projekcji AP.
Rysunek 16 Ćwiczenia rozciągające mięśnie.
Rysunek 17 Ćwiczenia wzmacniające mięśnie nóg.
Rysunek 19 Ćwiczenia wzmacniające.
Rysunek 18 Obrazuje ćwiczenia w UGULU
Rysunek 20 Zajęcia prowadzone w wodzie.
Rysunek 21 Staw kolanowy.
Rysunek 23 Endoproteza stawu kolanowego.
Rysunek 22 Endoproteza stawu kolanowego pół wiązana z trzepieniami i podkładką.
Wyszukiwarka
Podobne podstrony:
gosia praca pop
SIEK POP część I, prace na studia, prace dyplomowe, praca mag
Temat - filozofia.pop, PIELĘGNIARSTWO ROK 1 LICJENCJAT, praca poprawiona
Technologia Prac ?unkowych I Praca Kontrolna nr 2 PK wer 2 pop
pop praca
praca z uczniem zdolnym i słabym 2
Praca psychoterapeutyczna z DDA wykład SWPS
PRACA NA 4 RECE (aga)(1)[1]
praca 4
PRACA HODOWLANA Podstawy
Praca osób niepełnosprawnych
Rodzaje aberracji chromosomowych pop
PRACA Z UCZNIEM NIEWIDOMYM I SŁABO WIDZĄCYM
8 Właściwa Praca, moc, energia całość
Praca zespolowa z elementami komunikacji interpersonalnej ed wczesn
FK dziaL niepoż pop 2010
Prezentacja praca dyplom
więcej podobnych podstron