
LECZENIE
SYSTEMOWE
CO WCHODZI W JEGO SKŁAD ?

LECZENIE SYSTEMOWE
•
Leczenie radykalne
•
Neoadjuwantowe (Indukcyjne)
•
Uzupełniające (adjuwantowe)
•
Leczenie miejscowe
•
Paliatywne

LECZENIE SYSTEMOWE
Radykalne leczenie – stosowane jest jako
samodzielna metoda prowadząca do wyleczenia,
samodzielnie, bądź w skojarzeniu.

NOWOTWORY W KTÓRYCH LECZENIE SYSTEMOWE
STOSOWANE SAMODZIELNIE MOŻE
DOPROWADZIĆ DO WYLECZENIA:
•
Ostre białaczki
•
Chłoniaki nieziarnicze
•
Szpiczak mnogi
•
Chłoniak ziarniczy
•
Nowotwory germinalne
•
Rak jajnika
•
Chłoniaki OUN
•
Rak drobnokomórkowy płuc - postać ograniczona (+
RT)
•
Nowotwory trofoblastu
•
Guz Wilmsa
•
Mięsak prążkowanokomórkowy płodowy

LECZENIE SYSTEMOWE
Leczenie neoadjuwantowe / indukcyjne - stosowane w
leczeniu nowotworów zaawansowanych, poprzedza
radykalne leczenie miejscowe, ze względu na brak
możliwości przeprowadzenia radykalnego leczenia
miejscowego , bądź leczenie takie może być
przeprowadzone, ale rozpoczęcie od leczenia
systemowego poprawia wyniki leczenia
(neoadjuwantowe). W niektórych sytuacjach
umożliwia leczenie oszczędzające (rak krtani, odbytu,
piersi, pęcherza moczowego, mięsaki – kończyny).

NOWOTWORY W KTÓRYCH LECZENIE NEOADJUWANTOWE /
INDUKCYJNE MA
ZASTOSOWANIE, BĄDŹ PROWADZONE SĄ INTENSYWNE PRACE
NAD TAKIM
LECZENIEM:
- Rak pęcherza moczowego
- Nowotwory głowy i szyi
- Rak piersi
- Rak części nosowej gardła
- Rak szyjki macicy
- Rak niedrobnokomorkowy płuca
- Rak jelita grubego
- Rak jajnika
- Rak trzustki
- Rak żołądka
- Rak gruczołu krokowego

LECZENIE SYSTEMOWE
- Leczenie uzupełniające (adjuwantowe) –
stosowane po zakończeniu radykalnego leczenia
miejscowego – radioterapii lub chirurgii.
- Redukuje ryzyko wznowy miejscowej i / lub
odległej poprzez eradykację mikroprzerzutow.
- Wydłuża czas wolny od choroby i czas przeżycia

NOWOTWORY, W KTÓRYCH STOSOWNE JEST LECZENIE
UZUPEŁNIAJĄCE, BĄDŹ TRWAJĄ
INTENSYWNE PRACE NAD JEGO WPROWADZENIEM:
•
Rak piersi
•
Rak jajnika
•
Rak jelita grubego
•
Rak żołądka
•
Rak niedrobnokomorkowy płuca
•
Gwiaździaki anaplastyczne
•
Czerniak
•
Mięsak kościopochodny

LECZENIE SYSTEMOWE
•
Miejscowe podawanie - umożliwia uzyskanie
wysokiego stężenia cytostatykow, zmniejszenie
ekspozycji na cytostatyk całego organizmu lub
dotarcie z lekiem do miejsc o zmniejszonej
penetracji przez leki przeciwnowotworowe.

PRZYKŁADY PODAWANIA LEKÓW
PRZECIWNOWOTWOROWYCH MIEJSCOWO:
•
dootrzewnowo
•
doopłucnowo
•
dokanałowo
•
dopęcherzowo
•
dotętniczo
•
izolowana perfuzja kończyn
•
miejscowo na skórę
•
implanty z cytostatykiem stosowane po
zabiegach na OUN

Leczenie paliatywne – celem jest zmniejszenie
objawów, wydłużenie przeżycia, wydłużenie czasu
wolnego od progresji. Leczenie powinno być mało
agresywne, często stosowana jest monoterapia.

LECZENIE SYSTEMOWE
•
komórki w fazie G0 są niewrażliwe na
chemioterapię
•
dawka leków niszczy określony odsetek komórek
nowotworowych (hipoteza Skippera)
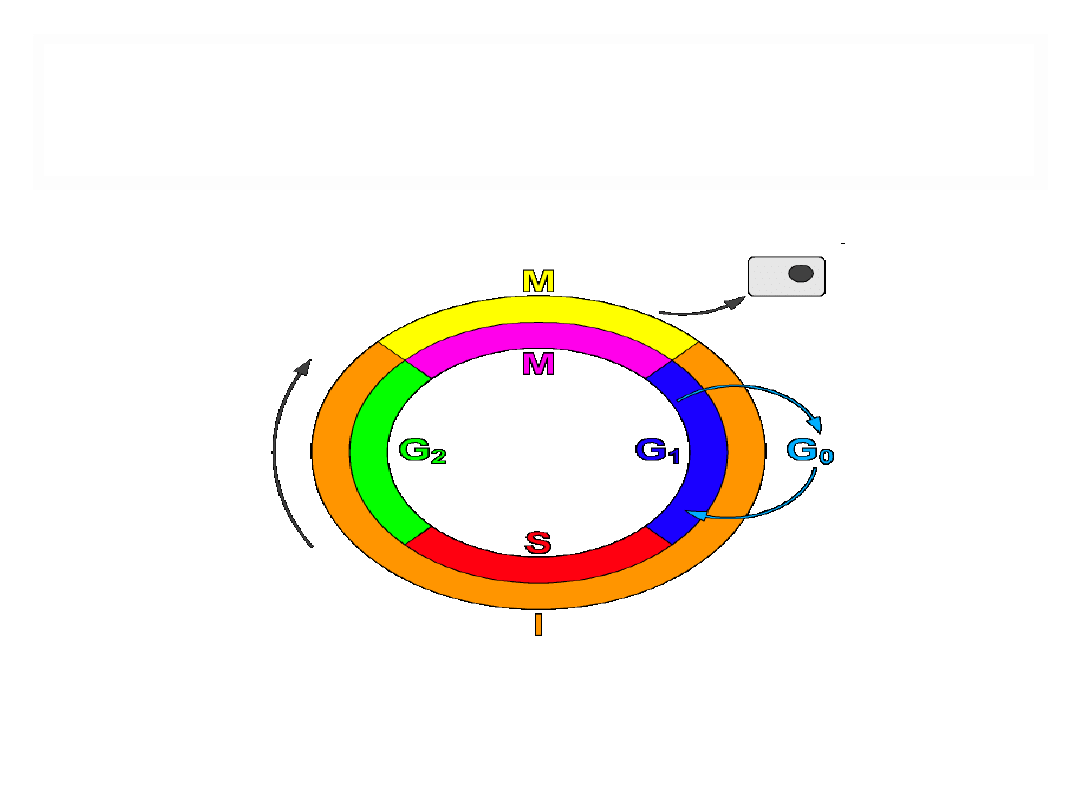
LECZENIE SYSTEMOWE
alkaloidy Vinca, etopozyd, tenipozyd,taksany
bleomycyna
asparaginaza s
sterydy
irynotekan,
topotekan,
Mitoksantron
arbinozyd cytozyny, antracykliny, antymetabolity, gemcytabina, kapecytabina
,
prokarbazyna

HORMONOTERAPIA
Korzyści :
• skuteczność w leczeniu
nowotworów
hormonozależnych
• dobra tolerancja
• znane czynniki
predykcyjne odpowiedzi
(obecność receptorów dla
hormonów steroidowych)
• długotrwałe odpowiedzi
• brak oporności krzyżowej
na leki o innym
mechanizmie działania
Wady :
• dłuższy czas do
uzyskania odpowiedzi
• brak skuteczności w
przypadku guzów
hormononiezależnych

HORMONOTERAPIA
•
uzupełniająca
•
paliatywna
•
indukcyjna
Zastosowanie :
•
rak piersi
•
rak trzonu macicy
•
rak gruczołu krokowego
•
rak tarczycy
Mechanizm działania :
•
działanie ablacyjne –
eliminacja lub osłabienie
działania danego hormonu
•
działanie addytywne –
zwiększenie stężenia
danego hormonu

•
selektywne modulatory receptora estrogenowego
(SERM) – tamoksifen, raloksyfen
•
antyestrogeny - fulwestrant
•
inhibitory aromatazy - anastrozol, letrozol,
egzamestan
•
analogi gonadoliberyny - goserelina, buserelina
•
antyandrogeny - flutamid, bikalutamid
•
progestageny - medroksyprogesteron
•
glikokortykosterydy
•
estrogeny - dietylstilbestrol
•
tyroksyna
•
analogi somatostatyny - oktreotyd

CHEMIOTERAPIA
Podział cytostatyków :
- fazowoniespecyficzne - efekt proporcjonalny do
dawki
-
Fazowospecyficzne
S: arbinozyd cytozyny, antarcykliny,
antymetabolity, gemcytabina, kapecytabina,
prokarbazyna
•
M: alkaloidy Vinca, etopozyd, tenipozyd, taksany
•
G1: asparaginaza, glikokortykosterydy
•
G2: bleomycyna, irynotekan, topotekan,
mitoksantron

GRUPY LEKÓW
CYTOSTATYCZNYCH :
•
alkilujące
•
antymetabolity
•
antybiotyki cytotoksyczne
•
pochodne podofilotoksynowe
•
inhibitory topoizomerazy
•
działające na włokno mitotyczne
•
pochodne kamptotecyny
•
enzymy

Leki
alkilujące :
Działanie: wiązanie z grupami
anionowymi, karboksylowymi,
sulfhydrylowymi, fosforanowymi
cząstek istotnych biologicznie
(DNA)
Grupy:
1. Pochodne ipertytu azotowego
(cyklofosfamid, ifosfamid)
2. Pochodne nitrozomocznika
(karmustyna, lomustyna)
3. Pochodne platyny (cisplatyna,
karboplatyna, oksaliplatyna)
4. Inne (busulfan, dakarbazyna,
temozolomid).
Antymetabolit
y :
Działanie: wbudowywanie w miejsce
prawidłowych metabolitów –
zaburzanie syntezy kwasów
nukleinowych.
Grupy:
1. Analogi kw. foliowego (metotreksat,
pemetreksed, ralitreksed)
2. Analogi puryn (fludarabina,
merkaptopuryna, tioguanina)
3. Analogi pirymidyn (fluorouracyl,
gemcytabina, arabinozyd cytozyny,
kapecytabina)
4. Analogi adenozyny (kladrybina,
pentostatyna)
5. Pochodne mocznika
(hydroksymocznik).

Leki pochodzenia
naturalnego
antybiotyki
cytotoksyczne :
Działanie: wiązanie z zasadami
azotowymi DNA, hamowanie
topoizomerazy I i II, tworzenie
wolnych rodników.
Grupy:
1. Antracykliny (doksorubicyna,
epirubicyna, mitoksantron)
2. Inne antybiotyki
(bleomycyna, mitomycyna)
Leki pochodzenia
naturalnego
pochodne
podofilotoksynowe :
Działanie: hamowanie
topoizomerazy II.
Przedstawiciele:
etopozyd, tenipozyd

Leki pochodzenia
naturalnego
działające na
włókno mitotyczne :
Działanie: wiązanie z tubuliną –
blokada depolimeryzacji mikrotubul
– hamowanie mitozy; dodatkowo:
antyangiogeneza + indukcja
apoptozy - taksoidy.
Grupy:
1. Alkaloidy barwinka (winkrystyna,
winblastyna, windezyna,
winorelbina)
2. Taksoidy (paklitaksel,
docetaksel)
3. Epotilony (ixabepilon)
Leki pochodzenia
naturalnego
pochodne
kamptotecyny :
Działanie: hamowanie
topoizomerazy I .
Przedstawiciele:
irynotekan, topotekan

Leki pochodzenia naturalnego
enzymy
Działanie: rozkład niezbędnego aminokwasu -
asparaginy.
Przedstawiciele: asparaginaza

ZASADY KOJARZENIA
CYTOSTATYKÓW :
•
aktywne
•
odmienny mechanizm działania
•
efekt addytywny
•
odmienna toksyczność
•
bez oporności krzyżowej
•
odpowiednia dawka
•
odpowiedni rytm leczenia

LECZENIE CELOWANE
•
pojęcie nieprecyzyjne
•
hamowanie określonych szlaków molekularnych
•
działanie cytostatyczne, a nie cytotoksyczne
•
inna ocena odpowiedzi na leczenie
•
odmienne powikłania

GRUPY LEKÓW STOSOWANYCH W
LECZENIU CELOWANYM
NOWOTWORÓW :
•
przeciwciała monoklonalne
•
drobne cząstki
•
inne (talidomid, worinostat, beksaroten).

OCENA WYNIKÓW LECZENIA
SYSTEMOWEGO :
• OS - czas przeżycia ogólnego - od rozpoznania do zgonu
z jakiejkolwiek przyczyny
• Czas przeżycia związany z chorobą (ang. cancer specific
survival) - od rozpoznania do zgonu z powodu nowotworu
• RFS - czas przeżycia wolnego od nawrotu - od
rozpoczęcia leczenia do nawrotu
• DFS - czas przeżycia wolnego od choroby - od
rozpoczęcia leczenia do
nawrotu miejscowego, odległego lub zgonu (lecz.
uzupełniające)
• PFS - czas przeżycia wolnego od progresji - od
rozpoczęcia leczenia do progresji lub zgonu

POWIKŁANIA LECZENIA
ONKOLOGICZNEGO :
•
bezpośrednie - minuty lub dni po leczeniu
(uczulenie, wymioty)
•
wczesne - tygodnie po leczeniu (leukopenia,
utrata owłosienia)
•
późne - miesiące po leczeniu (neuropatia)
•
odległe - po kilku miesiącach lub latach po
leczeniu (bezpłodność, wtórne nowotwory).

TOKSYCZNOŚĆ LECZENIA
SYSTEMOWEGO :
Chemioterapia :
•
nudności i wymioty
•
wyłysienie
•
mielotoksyczność
•
uszkodzenie nabłonka p. pokarmowego
•
uszkodzenie nerek i układu moczowego
•
kardiotoksyczność
•
bezpłodność
•
uszkodzenie przewodu pokarmowego
•
neurotoksyczność
•
pneumotoksyczność
•
działanie kancerogenne i teratogenne
•
powikłania po wynaczynieniu

NUDNOŚCI I WYMIOTY :
- występują u 70 - 80%
chorych
- całkowite wyeliminowanie N
i W typu wczesnego możliwe
u ok. 80% chorych, w
przypadku późnych u ok. 40-
50% chorych
Rodzaje :
- wczesne (< 24 h od
zakończenia chth lub/i RT)
- późne (> 24 h od
zakończenia chth lub/i RT)
- N i W typu późnego mogą
mieć charakter dolegliwości
opóźnionych (występują bez
wcześniejszych N i W typu
wczesnego)
- przetrwałe (utrzymują się
przez okres kilkunastu dni)
- przepowiadające
(bezpośrednio przed kolejnym
cyklem chth lub RT)

PATOMECHANIZM OSTRYCH
WYMIOTÓW :
1.bodziec
2.receptory przewodu pokarmowego,
receptory OUN
3.ośrodek wymiotny (rdzeń przedłużony),
obszar wyzwalający wymioty (pień mózgu)

PATOMECHANIZM :
ostre - pobudzenie receptorów 5-HT3 w p.
pokarmowym, serotonina uwalniana pod wpływem
cytostatyków przez komórki enterochromatofilne
błony śluzowej, synapsy neuronów warstwy
mięśniowej p. pokarmowego; działanie na ośrodek
wymiotny za pośrednictwem receptorów n. błędnego
późne – pobudzenie receptorów NK−1 przez
tachykininę, inne mediatory oraz czynniki
dodatkowe (np. przemijający obrzęk mózgu po
wlewach cisplatyny
nudności - nie do końca znany mechanizm

CZYNNIKI WPŁYWAJĄCE NA
NUDNOŚCI I WYMIOTY :
• charakterystyka pacjenta
• stosowane cytostatyki
• kontrola p/wymiotna przy poprzednim kursie
• premedykacja przeciwwymiotna

CZYNNIKI WARUNKUJĄCE
NASILENIE NUDNOŚCI I
WYMIOTÓW :
- chory (wiek i płeć, indywidualna wrażliwość,
wcześniejsze leczenie, choroba lokomocyjna w
wywiadzie, u kobiet dolegliwości w ciąży w
wywiadzie, nadmierne spożycie alkoholu)
- leczenie przeciwnowotworowe (potencjał
emetogenny leków cytotoksycznych)
- leczenie przeciwwymiotne (rodzaj i schemat
kojarzenia leków przeciwwymiotnych)

LECZENIE :
ZASADY:
•
profilaktyka przed rozpoczęciem chemioterapii w przypadku
wysokiego, średniego lub niskiego ryzyka
•
minimalne ryzyko — bez leczenia przeciwwymiotnego
•
zachowanie zróżnicowanego doboru leków w poszczególnych
kategoriach ryzyka
•
leczenie w okresie występowania dolegliwości typu ostrego i
późnego w przypadku chemioterapii o wysokim lub średnim
ryzyku;
•
kontrola dolegliwości typu ostrego zapobiega N i W typu
późnego
•
stosowanie skojarzonego leczenia
•
maksymalne wykorzystanie leków doustnych
•
uwzględnienie działań niepożądanych

INNE PRZYCZYNY NUDNOŚCI I
WYMIOTÓW :
•
całkowita lub częściowa niedrożność przewodu
pokarmowego
•
uszkodzenie błędnika
•
przerzuty do OUN
•
zaburzenia elektrolitowe (hiperkalcemia,
hiperglikemia, hiponatremia)
•
mocznica
•
stosowanie innych leków emetogennych (np.
opioidy)
•
czynniki psychologiczne

PODSTAWOWE LEKI
PRZECIWWYMIOTNE :
•
antagoniści receptora 5−HT3 — ondansetron,
granisetron, tropisetron, dolasetron, palonosetron
•
antagoniści receptora NK−1 — aprepitant
•
kortykosteroidy

Antagoniści 5-HT3 :
•
podobna skuteczność i
bezpieczeństwo
•
bardzo aktywne w zapobieganiu i
leczeniu N i W ostrych
•
działanie na dolegliwości typu
późnego ograniczone
•
efekt nie zależy od drogi podania
oraz dawkowania
•
palonosetron - dłuższy okres
półtrwania i większe powinowactwo
do receptora– istotnie redukuje
częstość wymiotów typu późnego,
korzystny w przypadku ryzyka
występowania dolegliwości typu
późnego (np.karboplatyna)
Antagonista receptora
NK-1 :
•
jedyny zarejestrowany lek -
aprepitant
•
profilaktyka nudności i wymiotów
ostrych i późnych
•
najlepszy efekt w skojarzeniu z
antagonistami 5−HT3 i
kortykosteroidami
•
wpływa na przemiany leków
metabolizowanych przez enzymy
cytochromu P450 (np.
kortykosteroidy, warfaryna) -
redukcja dawki deksametazonu
stosowanego w skojarzeniu z
aprepitantem
•
monitorowanie INR przy stosowaniu
terapii antagonistami witaminy K

Kortykosteroidy :
•
najczęściej stosowany
deksametazon
(stosowany dożylnie w
pojedynczej dawce
dobowej 8 mg) lub
metyloprednizolon
•
zwiększają skuteczność
innych leków
przeciwwymiotnych
•
zalecane w profilaktyce
późnej postaci
Leki przeciwwymiotne
uzupełniające :
•
antagoniści receptora
dopaminowego
(metoklopramid w
zapobieganiu i łagodzeniu
N i W typu późnego )
•
pochodne fenotiazyny
(chlorpromazyna)
•
pochodne benzodiazepiny
(lorazepam)
•
pochodne butyrofenonu
(haloperidol i droperidol)
•
leki przeciwhistaminowe

POSTĘPOWANIE W NASILONYCH N
I W :
•
kontrola elektrolitów
•
nawodnienie iv, po
•
wyrównanie zaburzeń elektrolitowych
•
leki przeciwwymiotne iv, pr, sl
•
wykluczenie innych przyczyn (hiperkalcemia,
wzrost ciśnienia środczaszkowego, rozsiew do
wątroby)

WYŁYSIENIE :
•
zależne od stosowanych cytostatykow i ich
dawek (antarcykliny)
•
odwracalne
Zapobieganie :
•
zimne nakrycia głowy (mniejsza penetracja
cytostatyku do skory głowy)
•
refundacja peruk

MIELOTOKSYCZNOŚĆ :
•
nadir pomiędzy 6 a 14 dniem od podania
cytostatyku - najniższe wartości liczby
granulocytow obojętnochłonnych i płytek
•
po tym okresie regeneracja szpiku
•
uzasadnia cykliczne podawanie cytostatykow
•
objawy zależą od dominującego uszkodzenia linii
hematopoetycznej
•
skojarzenie chemioterapii i radioterapii zwiększa
ryzyko mielotoksyczności

GRANULOCYTOPENIA :
•
neutropenia - neutrofile <1600/μl
•
agaranulocytoza - neutrofile <500/μl

PRZYCZYNY :
Zmniejszone wytwarzanie :
- Pierwotna aplazja szpiku
- Nowotworowe naciekanie
szpiku (nowotwory krwi, guzy
lite)
- toksyczne uszkodzenie szpiku:
polekowe, popromienne lub
poinfekcyjne
Nieefektywna granulopoeza
:
- Zespoły mielodysplastyczne
- Niedokrwistości z niedoboru
witaminy B12 lub /i kwasu
foliowego
- Przewlekłe zatrucia metalami
ciężkimi lub alkoholem
Zwiększone niszczenie :
- hipersplenizm
- immunologiczne
- W przewlekłych chorobach
tkanki łącznej
- zmieniona dystrybucja
(pseudoneutropenia)

ZAKAŻENIA :
•
neutropenia predysponuje do zakażeń, które w
wypadku agranulocytozy mogą szybko
postępować i stanowić zagrożenie dla życia,
głębokie neutropenie występują częściej w
chorobach nowotworowych układu krwiotwórczego
niż w przebiegu nowotworów litych
•
określone postępowanie należy wdrożyć w
przypadku pojawienia się u chorego z neutropenią
lub agranulocytozą pojedynczego epizodu wzrostu
ciepłoty ciała powyżej 38°C (gorączka
neutropeniczna) lub w przypadku klinicznie
jawnego zakażenia niezależnie od gorączki

CZYNNIKI ROZWOJU ZAKAŻENIA
:
•
neutropenia
•
- stężenia immunoglobulin
•
- wytwarzanie cytokin
•
- odporność typu komórkowego
•
zapalenie błon śluzowych jamy ustnej i przewodu
pokarmowego
•
leczenie kortykosteroidami
•
obecność cewników żylnych
•
żywienie pozajelitowe (emulsje olejowe)

•
ryzyko zakażenia wzrasta odwrotnie
proporcjonalnie do stopnia obniżenia liczby
granulocytów i wprost proporcjonalnie do
wydłużenia czasu trwania neutropenii
•
czas trwania neutropenii a ryzyko zakażenia
- do 7 dni około 23 % chorych
- po 14 dniach około 40 % chorych
- po 21 dniach około60 % chorych
- po 5-6 tygodniach niemal 100 % chorych

POSTĘPOWANIE W ZAKAŻENIU :
•
wywiad (antybiotykoterapia, zakażenia w otoczeniu,
inne przyczyny gorączki, aktualne leczenie)
•
ocena stanu ogólnego i stopnia sprawności
•
badanie przedmiotowe (p. pokarmowy, skora, płuca,
zatoki oboczne nosa, uszy, okolice wkłuć i instalacji
cewników naczyniowych)
•
morfologia krwi z rozmazem
•
ocena czynności nerek i wątroby, badanie moczu,
posiewy krwi
•
posiewy materiału pobranego z okolic, w których
podejrzewa się zakażenie
•
RTG klatki piersiowej w przypadku klinicznych
podejrzeń

GRANULOCYTOPENIA
Stosowane leki :
•
antybiotyki
•
leki p/grzybicze
•
immunoglobuliny (nowotwory układu
krwionośnego
•
cytokiny hematopoetyczne (G-CSF)

LECZENIE PRZECIWBAKTERYJNE
•
początek przed uzyskaniem wyniku badań
mikrobiologicznych
•
antybiotyki dobierane zależnie od czasu trwania i głębokości
neutropenii oraz objawów klinicznych i laboratoryjnych
•
monoterapia antybiotykiem o szerokim spektrum iv w miarę
możliwości zgodnie z antybiogramem (np. cefepim,
ceftazydym, imipenem, meropenem) w przypadku zakażenia
o niewielkim ryzyku, przy dobrym stanie chorego
•
niewskazane stosowanie w monoterapii chinolonow i
aminoglikozydow
•
stosowanie 2–3 antybiotyków: beta−laktamowych (np.
cefalosporyn III generacji, piperacyliny lub karbapenemu) i
aminoglikozydow (np. amikacyny) z ewentualnym
dołączeniem glikopeptydu w przypadku bezwzględnej liczby
neutrofilow < 100 /mikrol i występowania ryzyka rozwoju
ciężkiego zakażenia lub posocznicy

Granulocytopenia
neutrofile < 0,5 G/l 0,5 G/l < neutrofile <
1,5 G/l
-----------------------------------------------------------------------------------------------------------------
I rzut piperacylina/tazobaktam amoksycylina
(<48 h) czy cefepim lub ceftazydym ±
+ aminoglikozyd
aminoglikozyd
-----------------------------------------------------------------------------------------------------------------
II rzut karbapenem
amoksycylina/klawulonian
(>48 h) + +
cefalosporyna III generacji chinolon
-----------------------------------------------------------------------------------------------------------------
- przy objawach brzusznych + kolistyna i/lub metronidazol
- nieskuteczność 96−godzinnego leczenia - posiewy bakteriologiczne i mykologiczne oraz
ewentualnie + flukonazol
- obecność cewnika żylnego po jego usunięciu włącza się wankomycynę lub teikoplanine
- po 6 dobach nieskutecznego leczenia przy ujemnych posiewach bakteryjnych
----------------------------------------------------------------------------------------------------------------
III rzut amfoterycyna B
wg. „Zalecenia postępowania diagnostyczno-terapeutycznego w nowotworach złośliwych”, PUO,
2007.

STOSOWANIE AMFOTERYCYNY :
•
leczenie (po ujemnej próbie uczuleniowej) i osiągnięcie
dawki terapeutycznej po 3–4 dniach przez przynajmniej 10–
14 dni
Wskazania do zastosowania amfoterycyny B :
– gorączka > 6 doby nieskutecznej antybiotykoterapii
– nawrót gorączki u chorych z utrzymującą się neutropenią
– nawrót gorączki w czasie wzrostu liczby granulocytów
– zmiany zapalne w zatokach i obrzęk twarzy
– wrzodziejąco−zapalne zmiany w jamie nosowo−gardłowej
– nacieki w płucach mimo leczenia antybiotykami o szerokim
spektrum
– flora grzybicza wrażliwa na amfoterycynę
– w wypadku nietolerancji oraz toksyczności - postać
liposomalna

ROLA CYTOKIN W
NEUTROPENII :
•
↑ granulopoeza
•
↑ regeneracja neutrofili w neutropenii wywołanej
chth i RT
•
↓ czas trwania neutropenii
•
↓ liczba dni z gorączką
•
↓ zapotrzebowanie na antybiotyki iv

WSKAZANIA DO STOSOWANIA
CYTOKIN :
•
profilaktyka pierwotna - głęboka neutropenia
(neutrofile < 500/μl) przed wystąpieniem objawów
klinicznych i zmian w badaniach laboratoryjnych gdy:
- wysokie (>40%) prawdopodobieństwo wystąpienia
gorączki związanej z neutropenią
- neutropenia w przebiegu aplazji szpiku lub z czynnym
zakażeniem, otwartymi ranami lub niedoborami
immunologicznymi
•
profilaktyka wtórna – przy głębokiej i
przedłużającej się neutropenii (< 500/μl przez ponad
14 dni) oraz gorączki, które występowały już po
wcześniej zastosowanej chemioterapii i były przyczyną
poważnych powikłań

MAŁOPŁYTKOWOŚĆ
Definicja :
•
płytki <150 G/l
•
objawy skazy krwotocznej sporadycznie: płytki 50-
150 G/l (o ile bez innych zaburzeń czynnościowych)
•
niewielkie krwawienia samoistne, krwawienia po
zabiegach chirurgicznych gdy PLT wahają się
pomiędzy 20-50 G/l
•
groźne krwawienia PLT < 20 G/l

MAŁOPŁYTKOWOŚĆ
Pierwotna :
- ↓ wytwarzania (naciekanie szpiku)
- ↑ niszczenia płytek przez przeciwciała
przeciwpłytkowe lub przeciw-HLA
- zespół śródnaczyniowego wykrzepiania (DIC)
- nieprawidłowej dystrybucji płytek
(splenomegalia)
- ↑ niszczenia płytek krwi w wyniku
autoimmunizacji w chorobach
limfoproliferacyjnych, rzadko w nowotworach
litych (płuc, piersi, p. pokarmowego)
Wtórna :
- leczenie: chth, RT, heparyna, tiazydy
Objawy :
- wybroczyny i podbiegnięcia krwawe na
skórze, przy większym nasileniu skazy także
krwawienia śluzówkowe (obfite i przedłużone
krwawienia miesięczne, krwawienia z nosa i z
przewodu pokarmowego)
Leczenie :
- koncentrat krwinek płytkowych (KKP)
- objawy skazy krwotocznej są wskazaniem do
przetaczania koncentratu krwinek płytkowych
niezależnie do liczby płytek
- leki uszczelniające naczynia (preparaty
rutozydu, wit.C)
- środki antyfibrynolityczne (kw.
epsilaminokapronowy, kw. trenaksemowy)
- w małopłytkowości autoimmunologicznej
kortykosteroidy
- u opornych na kortykosteroidy rozważa się
usunięcie śledziony

Ubogoleukocytarny KKP :
- uzyskany po usunięciu większości leukocytów (filtry,
separatory)
- mniejsze ryzyko alloimmunizacji HLA i związanej z nią
oporności na
przetoczenia KKP oraz pojawienia się niehemolitycznych
odczynów
gorączkowych
Napromieniany KKP :
- poddany działaniu promieniowania jonizującego w dawce 25–
40 Gy
- podaje się chorym z wrodzoną lub nabytą niewydolnością
układu
odpornościowego, przyjmujących leki immunosupresyjne lub
spokrewnionych z dawcą

NIEPOŻĄDANE NASTĘPSTWA
PRZETOCZEŃ KKP
•
odczyny gorączkowe
•
pokrzywka
•
reakcje alergiczne
•
ostra poprzetoczeniowa niewydolność
oddechowa
•
choroba „przeszczep przeciw biorcy”
•
skaza małopłytkowa poprzetoczeniowa
•
choroby wirusowe

NIEDOKRWISTOŚĆ DEFINICJA
•
hemoglobina < 11 g/dl (wg WHO)
•
stopnie niedokrwistości (wg WHO)
- łagodna (9,5-10 g/dl)
- umiarkowana (8-9,4 g/dl)
- poważna (6,5-7,9 g/dl)
- zagrażająca życiu (< 6,5 g/dl)
•
poniżej wartości prawidłowych: (wg Narodowego
Instytutu Raka)
< 12 g/dl kobiety
< 14 g/dl mężczyzn
•
negatywny czynnik rokowniczy
•
negatywny czynnik predykcyjny

NIEDOKRWISTOŚĆ
•
pogarsza jakość życia i zmniejsza wydolność
narządów
•
objawy: osłabienie, duszność, spadek wydolności,
bladość powłok, tachykardia
•
diagnostyka - wykluczenie niedoborów Fe,
witaminy B12, kw. foliowego

•
występuje około 10 - 40 % chorych (rożne okresy
choroby, typ nowotworu, leczenie)
Etiologia :
•
naciekanie szpiku przez nowotwór i/lub jego
następowe włóknienie
•
krwawienie
•
niedobory żywieniowe (Fe, witamina B12, kwas
foliowy)
•
hemoliza
•
zakażenie
•
hipersplenizm
•
niewydolność nerek (↓ produkcji EPO)
•
niepożądany skutek chemioterapii i radioterapii

NIEDOKRWISTOŚĆ
TOWARZYSZĄCA NOWOTWOROM
(CRA, CANCER RELATED ANEMIA)
•
podobna do niedokrwistości chorób przewlekłych
(ACD, anaemia of chronic diseases)
•
pobudzenie układu odpornościowego
•
uwalnianie cytokin – hamowanie działania
erytropoetyny na układ czerwonokrwinkowy
•
wzrost poziomu hepcydyny - spadek dostępności
żelaza dla erytropoezy (zmniejszenie wchłaniania
żelaza i uwalniania żelaza z makrofagów, wzrost
wiązania przez laktoferynę i apoferrytynę)
•
wzrost zużycia żelaza przez rosnący nowotwór lub
drobnoustroje

WSKAZANIA DO PRZETACZANIA
KKCZ
•
stężenie Hb < 9 g/dl
•
wyczerpania fizjologicznych mechanizmów
wyrównawczych po 24 godzinach od przetoczenia
1 jedn. KKCz średnio uzyskuje się zwiększenie
stężenia Hb o 1g/dl

PREPARATY KKCZ :
•
przemywany KKCz - chorzy z przeciwciałami przeciwko białkom
osocza oraz z nasilonymi odczynami alergicznymi po wcześniejszej
transfuzji
•
ubogoleukocytarny KKCz - chorzy z przeciwciałami anty−HLA,
wielokrotni biorcy w celu zabezpieczenia przed alloimmunizacją oraz
chorzy po transplantacjach i z upośledzeniem odporności
(zabezpieczenie przed CMV)
•
napromieniowany KKCz - chorzy z niedoborem odporności oraz
pacjenci leczeni analogami puryn lub poddawani chemioterapii
wysokodawkowej, gdy dawcami są krewni I i II stopnia oraz przy
przetoczeniach składników krwi dobieranych w układzie HLA,
napromieniowanie 25 Gy hamuje zdolność proliferacyjną limfocytów
•
napromieniowany ubogoleukoctarny KKCz - przed i po
przeszczepieniu szpiku

ERYTROPOETYNA - WSKAZANIA
•
stężenie Hb < 10 g/dl
•
wyrównanie innych przyczyn niedokrwistości
•
u chorych na nowotwory poddawanych
mielosupresyjnej chemioterapii paliatywnej

Ocena skuteczności erytropoetyny :
•
wzrost liczby retikulocytów po 2–4 tygodniach
•
wzrost stężenia Hb o 1–2 g/dl po miesiącu
Zakończenie leczenia :
•
koniec chemioterapii
•
osiągnięcie stężenie Hb 12 g/dl
•
po 8 tygodniach brak efektu
•
nadal konieczne jest przetaczanie KKCz

ZAPALENIE ŚLUZÓWEK
JAMY USTNEJ I GARDŁA
•
częste powikłanie leczenia onkologicznego
•
objawy: ból, utrudnienie przyjmowania pokarmów
•
powoduje biegunki, uniemożliwia odżywianie,
nawodnienie
•
stanowi wrota infekcji bakteryjnych i grzybiczych

ETIOPATOGENEZA
Mechanizm
bezpośredni :
•
uszkodzenie przez
cytostatyk lub
promieniowanie jonizujące
komórek prekursorowych i
przejściowych śluzówek
•
zaburzenie uzupełniania
naturalnych ubytków w
komórkach zróżnicowanych
śluzówek
•
początek objawów po 7
dniach
•
szczyt 7-10 dni
•
czas gojenia 1-2 tygodnie
Mechanizm pośredni :
•
mielosupresja po podaniu
cytostatyku
•
wzrost ryzyka zakażeń
bakteryjnych, wirusowych i
grzybiczych
•
szczyt 12-14 dni
•
ryzyko zakażeń nakłada
się na efekt uszkodzenia
bezpośredniego śluzówek

LECZENIE :
•
wczesne włączenie antybiotyków o szerokim
spektrum i leków przeciwgrzybiczych
•
niesterydowe leki przeciwzapalne, sterydy
•
leki przeciwbólowe
•
środki miejscowo znieczulające
•
mieszanki alkalizujące do płukania jamy ustnej
•
zapewnienie właściwego odżywiania (dieta półpłynna,
żywienie pozajelitowe, gastrostomia)
•
palifermin - chemioterapia wysokodawkowana (KGF,
keratinocyte growth factor )

BIEGUNKA
•
częste powikłanie wynikające z uszkodzenia jelit przez
radioterapię i chemioterapię
•
wpływa na jakość życia
•
może zaburzać ciągłość leczenia
•
upośledzają odżywianie
•
mechanizm powstawania jest zbliżony do uszkodzenia
śluzówek jamy ustnej i gardła
•
uszkodzenie śluzówek zaburza wchłanianie substancji
odżywczych
•
wtórne zakażenia prowadzą do biegunki wydzielniczej
•
biegunki wydzielnicze w przebiegu nowotworów endokrynnych

NEFROTOKSYCZNOŚĆ
•
uszkodzenie nerek możliwe jest po każdym cytostatyku
•
wcześniejsze uszkodzenie jest czynnikiem rozwoju
neurotoksyczności
•
leczenie onkologiczne prowadzące do zespołu ostrej lizy
guza lub hiperurykemii stanowi dodatkowy czynnik ryzyka
•
cytostatyki o największej neurotoksyczności:
- cisplatyna
- metotreksat
- ifosfamid
- streptozotocyna

KRWOTOCZNE ZAPALENIE
PĘCHERZA MOCZOWEGO
Przyczyny :
•
radioterapia
•
cytostatyki:
- ifosfamid
- cyklofosfamid w wysokich dawkach (od 1 g/m2) lub u
chorych odwodnionych
Mechanizm :
•
metabolizm wątrobowy do akroleiny
•
drażniące działanie przez akroleinę na śluzówkę
pęcherza moczowego

KARDIOTOKSYCZNOŚĆ
Ryzyko związane z :
•
stosowaniem leków onkologicznych
•
radioterapii
•
prawdopodobieństwo rozwoju niewydolności serca po
doksorubicynie 7% po 550 mg/m2 p.c.
•
nieprzekraczanie 450 mg/m2 p.c. przy radioterapii
śródpiersia
•
nieprzekraczanie 550 mg/m2 p.c.

CZYNNIKI RYZYKA
•
wady zastawkowe
•
stan po przebytym zawale serca
•
stabilna choroba niedokrwienna serca
•
objawowa niewydolność serca czy dysfunkcja
lewej komory
•
podeszły wiek
•
obciążenia internistyczne
•
przebyta radioterapia śródpiersia

ZAPOBIEGANIE
•
nie powinno kwalifikować się do chemioterapii chorych z
niską EF oraz objawami NYHA III/IV
•
ścisła obserwacja chorych ze zwiększonym ryzykiem
•
przerywanie terapii onkologicznej w momencie
zmniejszenia LVEF <40% lub objawami NYHA III
•
leczenia bez leków potencjalnie kardiotoksycznych
•
nieprzekraczanie dawek kumulacyjnych antracyklin
•
deksrazoksan (możliwość zastosowania większych dawek
antracyklin)
•
kardioprotekcyjne działanie inhibitorów konwertazy

LECZENIE
•
inhibitory konwertazy angiotensyny
•
β-adrenolityki
•
antagoniści aldosteronu
•
sartany
•
powikłania zakrzepowo-zatorowe- heparyny
drobnocząsteczkowe

PNEUMOTOKSYCZNOŚĆ
•
najczęściej po bleomycynie, rzadziej: mitomycyna C,
alkilaty, metotreksat, busulfan
•
objawy zwykle po 1 do 3 mies. od zakończenia terapii
•
duszność wysiłkowa -> spoczynkowa
•
kaszel nieproduktywny
•
gorączka
•
sinica
•
restrykcja w spirometrii
•
obrazy plastra miodu w TK kl. piersiowej

CZYNNIKI RYZYKA
•
wiek > 70 lat
•
radioterapia płuc
•
narażenie na wysokie stężenia tlenu
•
leczenie z cyklofosfamidem
•
ponowne leczenie bleomycyną
•
szybkie podawanie iv

LECZENIE
•
nie przekraczanie dawek sumarycznych
•
sterydy
•
wstrzymanie podaży leków pneumotoksycznych

BEZPŁODNOŚĆ
•
ryzyko bezpłodności do 60% kobiet, do 40% mężczyzn
po leczeniu onkologicznym
•
zaburzenia libido
•
zanik jąder, azoospemia
•
zależy od leków – leki alkilujące
•
może być korzystnym czynnikiem – leczenie
hormonozależnego raka piersi
•
bank nasienia
•
pobieranie komórek jajowych ?
•
ochronne działanie aLHRH ?

WTÓRNE NOWOTWORY
•
powikłanie po radioterapii i chemioterapii
•
szczególnie niebezpieczne jest leczenie skojarzone
•
najwyższe ryzyko po 5-9 latach od zakończenia RT
•
najniebezpieczniejsze cytostatyki: alkilaty,
pochodne podofilotoksyny
•
czas wystąpienia wtórnych nowotworów 3-5 lat
•
najczęściej: ostre białaczki szpikowe, często
poprzedzone zespołami mielodysplastycznymi po
lekach alkilujących
•
hormonoterapia: rak trzonu macicy po tamoksifenie

WTÓRNE NOWOTWORY
- problem szczególnie dotyczący dzieci i młodych
dorosłych leczonych radykalnie
- potencjalna kancerogeneza nie powinna
powodować mniej agresywnego leczenia
onkologicznego, raczej minimalizowanie skutków
ubocznych bez wpływu na wynik leczenia
- ryzyko wtórnych nowotworów szacuje się na 5-
12% po 25 latach od zakończenia leczenia
- wtórne nowotwory mogą być główną przyczyną
zgonów w przypadku nowotworów szczególnie
dobrze rokujących
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
Wyszukiwarka
Podobne podstrony:
Leczenie systemowe nowotworów,Terapie ukierunkowane molekularnie
test Leczenie systemowe, testy
Leczenie systemowe, MEDYCYNA, onkologia
Leczenie systemowe, leczenie raka piersi i płuca
Leczenie systemowe
Leczenie systemwe raka jelita grubego
Oferta leczenia dla osób uzależnionych od narkotyków z uwzględnieniem systemu DRUG FREE
systemowe leczenie nowotworow chemioterapia welnicka jaskie ppt
OSW - Leczenie szpitane w wybranch krajach, podstawy ekonomii i systemów ochrony zdrowia marcinkiewi
Systemowe metody leczenia nowotworów chirurdzy
Systemowe metody leczenia nowotworów
Oparzenia Zasady Leczenia krĂłtkie
System finansowy w Polsce 2
Systemy operacyjne
OGÓLNE ZASADY LECZENIA OSTRYCH ZATRUĆ
Inhibitory aromatazy w leczeniu uzupełniającym raka piersi
Systemy Baz Danych (cz 1 2)
więcej podobnych podstron