
Leki przeciwdrgawkowe
Leki przeciwdrgawkowe
(przeciwepileptyczne)
(przeciwepileptyczne)
Dr hab. Przemysław Mikołajczak
Katedra i Zakład Farmakologii
Akademia Medyczna
im. K. Marcinkowskiego
w Poznaniu

.
Padaczka (epilepsja)
Zasadniczą cechą padaczki są napady będące wyrazem
klinicznym
nadmiernej, patologicznej czynności
pewnych grup
komórek nerwowych mózgu.
Jest ona zespołem zjawisk związanych z nagłymi, przejściowymi
zmianami czynności mózgu prowadzącymi do objawów:
ruchowych, zmysłowych, wegetatywnych i psychicznych często z
towarzyszącymi napadami nieświadomości.

Etiologia padaczki
(powstawania drgawek)
Czynniki genetyczne
-
ryzyko padaczki idiopatycznej
(powstawania drgawek o nieznanej etiologii) jest coraz
częściej kojarzone z wpływem czynników genetycznych.
Okołoporodowe uszkodzenia mózgu
- głównie kojarzone z
niedotlenieniem.
Infekcje
- OUN (np. meningokoki, encefalopatie
wirusowe),
Czynniki toksyczne
- zatrucia przewlekłe
ołowiem
lub
rtęcią
, wysokie dawki
poch. fenotiazyny
,
tricyklicznych l.
przeciwdepresyjnych, l. przeciwhistaminowych
I generacji

Etiologia padaczki
(powstawania drgawek) c.d.
Zespół odstawienia leków
-nagłe zaprzestanie stosowania
leków i substancji stosowanych długotrwale, które działają
depresyjnie na OUN (np.
etanol, barbiturany,
benzodiazepiny
).
Zespoły pourazowe OUN
- poudarowe, powylewowe
Czynniki metaboliczne i związane z odżywianiem
-
zaburzenia gospodarki wodno-elektrolitowej,
hipoglikemia, fenylketonuria, porfiria, niedobór
pirydoksyny
(vit. B6) (
zahamowanie syntezy GABA przez
hamowanie aktywności GAD, dla którego pirydoksyna jest
kofaktorem
).

Główne typy Padaczki
(Międzynarodowa Liga Przeciwpadaczkowa)
Częściowa (ogniskowa) :
A. Napady częściowe proste
Typowe objawy :
drgawki mogą być ograniczone do jednej kończyny lub
grupy mięsni, szerzące się zgodnie z somatotropową
budową kory ruchowej np. z twarzy na kończynę górną i
następnie dolną (tzw. pochód epileptyczny),
świadomość zwykle zachowana,
mogą mieć wymiar zmysłowy (halucynacje węchowe,
słuchowe, wzrokowe),
mogą mieć charakter wegetatywny (uczucie “kurczu”
żołądka, pocenie się, rozszerzenie źrenic)

Częściowe (ogniskowe ) cd. :
B. Złożone napady częściowe
(
padaczka psychomotoryczna,
psychoruchowa, padaczka skroniowa
)
Typowe objawy :
zaburzenia świadomości, mogą mieć charakter przypominania
dawno zapomnianych wydarzeń (deja vu), częściowo charakter
wegetatywny np. rozszerzenie źrenic, podnoszenie włosa
(piloerekcja), zaczerwienieni twarzy, wzrost ciśnienia krwi, itp.
Napady częściowe wtórnie uogólnione
Typowe objawy :
mogą przechodzić w toniczne, kloniczne lub toniczno-kloniczne
drgawki toniczne - długoutrzymujące się naprężenie mięśniowe
drgawki kloniczne - skurcze mięśniowe o dużej częstotliwości

II. Napady uogólnione
A. Napady nieświadomości
(petit mal epilepsy)
Typowe objawy :
utrata świadomości, bez udziału lub z udziałem zaburzeń
ruchowych, pojawiające się w wieku dziecięcym z tendencją
do zanikania z wiekiem
B. Drgawki miokloniczne
Typowe objawy :
nagłe, gwałtowne skurcze mięsni, zrywania mięśniowe
=mioklonie (np. wyrzucanie rąk z rozstawionymi palcami)

II. Napady uogólnione (cd)
C. Drgawki kloniczne:
Typowe objawy :
powtarzające się uogólnione skurcze mięśni
D. Drgawki toniczne:
Typowe objawy:
nagłe, silne skurcze mięśni, obejmujące też kończyny, często z
upadkiem

II. Napady uogólnione (cd)
E. Drgawki toniczno-kloniczne
(grand mal)
Typowe objawy :
nagła utrata świadomości, nagłe ostre skurcze mięśni, często
charakterystyczny krzyk, chory pada bezwładnie, zwykle głowa
odgięta ku tyłowi, kończyny przywiedzione i zgięte, dolne
wyprostowane, często w fazie klonicznej na wargach pojawia się
piana, czasem mimowolne oddanie moczu, stolca,
F. Drgawki atoniczne
(astatyczne)
Typowe objawy :
nagła utrata napięcia tonusa mięśniowego, ograniczona do
grupy mięśni, lub do wszystkich mięśni, czasem z krótkotrwałą
utartą świadomości

Leki stosowane do leczenia padaczki działają przez trzy główne
mechanizmy :
nasilenie
GABAergicznego
przekaźnictwa (hamowanie)
modyfikacja
wnikania jonów
(zmiany w przewodnictwie
jonowym)
zahamowanie przekaźnictwa
glutaminergicznego

Mechanizm działania leków
przeciwdrgawkowych
1. Elektrofizjologiczne analiza izolowanych neuronów ssaków
(modele in vitro) podczas napadów częściowych pozwoliła
stwierdzić, iż te neurony przechodzą
silne polaryzacje i
depolaryzacje dając wyładowania o wysokich częstotliwościach,
niespotykanych fizjologicznie.
Hamowanie tych wyładowań zwłaszcza związane z redukcją
zdolności kanałów
Na
+
(napięciowo zależne kanały sodowe) d
o
ponownego osiągnięcia stanu spolaryzowanego leży u podstaw
działania Karbamazepiny, Lamotryginy, Fenytoiny i Kwasu
Walproinowego przeciwko
drgawkom częściowym
.

2. GABA-zależne hamowanie synaptyczne
Wiele leków, które hamują drgawki maja zdolność wpływania
na synaptyczną transmisję GABA-ergiczną.
A. Podstawowy receptor zaangażowany w odbierania tych
sygnałów to
GABA
A
.
Aktywacja GABA
A
:
•
hamowanie postsynaptycznych neuronów poprzez wzrost
ilości jonów Cl
-
do komórki postsynaptycznej co prowadzi do
hiperpolaryzacji neuronu - efekt hamowania.

Klinicznie odpowiednie stężenia zarówno benzodiazepin jak
i barbituranów mogą
nasilać
hamowanie stanu neuronów
poprzez pobudzenie receptora GABA
A
.
Ten mechanizm prawdopodobnie jest związany z
efektywnością stosowania tych leków przeciwko drgawkom
częściowym jak i toniczno-klonicznym.
W wyższych dawkach tych leków, które są stosowane w
napadach epileptycznych (status epilepticus), leki te także
blokować napięciowo-zależne kanały sodowe.

B. Drugim mechanizmem związanym z działaniem leków
działających poprzez GABA jest;
•
długotrwałe (nieodwracalne) hamowanie aktywności
enzymu odpowiedzialnego za metabolizm GAB -
GABA
transaminazy
To prowadzi do wzrostu stężenia GABA w zakończeniach
presynaptycznych i zdolności do jego oddziaływania na
neuron postsynaptyczny poprzez receptor GABA.
Ten mechanizm jest zaproponowany dla działania
γγγγ
-Vinyl-
GABA - Wigabatryny.

C. Trzecim mechanizmem, który jest związany z
oddziaływaniem leków przeciwpadaczkowych poprzez GABA
jest mechanizm zaproponowany dla Gabapentyny.
Uważa się, że pewnych warunkach lek ten może
nasilać
3-
krotnie większe niż normalnie
uwalnianie GABA
z zakończeń
presynaptycznych (
Honmou et al., 1995
).

3. Analiza EEG w drgawkach z napadami nieświadomości
(
absence - petit mal)
wykazuje charakterystyczne
wyładowania w zakresie częstotliwości 3 Hz.
Te wyładowania reprezentuje naturę oscylacji zachodzących
w tym napadzie pomiędzy wzgórzem a kora.
Uważa się, że neurony wzgórza , które są włączone w ww.
wyładowania są pobudzane poprzez wnikanie jonów
Ca
2+
poprzez kanały zależne od potencjału typu “T”
.
Stwierdzono, że podstawowym mechanizmem dla leków
efektywnych w znoszeniu drgawek typu
petit mal
jest właśnie
zapobieganie wnikaniu depolarezacyjnemu tych jonów
Ca
2+
- co wyjaśnia działania takich leków jak etosuksymid,
trimetadion czy kwas walproinowy.

Stąd, hamowanie napięciowo-zależnych kanałów jonowych leży
u podstaw działania 2 grup leków przeciwdrgawkowych:
leków przeciwko drgawkom częściowym -
blokada
napieciowozależnych kanałów sodowych
oraz
leki przeciwko petit-mal (anty-absence)-
blokowanie
napięciowozależnych kanałów wapniowych typu “T”
.

Kategorie l. przeciwpadaczkowych ze względu na ich
mechanizm działania
(
Macdonald RL i Meldrum BS, zmodyfikowane)
Klasa
Opis
Leki
Typ I
Blokowanie napięciowo-
zależnych kanałów sodowych
Fenytoina
Karbamazepina
Lamotrygina
Typ II
Mechanizm mieszany: nasilenie
efektów GABAergicznych
(hamowanie)
I/lub
zapobieganie wnikaniu
depaloparyzujacemu jonów Ca
(redukcja T prądów) i/lub
blokowanie napięciowo-zależnych
kanałów sodowych
I/lub
Hamowanie glutaminergicznego
pobudzenia
Kwas Walproinowy
Benzodiazepiny
Barbiturany
Primidon
Zonizamid
Topiramat
(także via
AMPA)
Typ III
Tylko przez zapobieganie
wnikaniu depaloparyzujacemu
jonów Ca (redukcja T prądów)
Etosuksymid
Trimetadion
Typ IV
Tylko wzmożenia
GABAergicznego hamowania
Wigabatryna
Tiagabina
(na transporter
GAD-1)
Niesklasyfikowane
Brak wplywu na kanały sodowe,
wapniowe czy GABA
Gabapentyna
Lewetiracetam
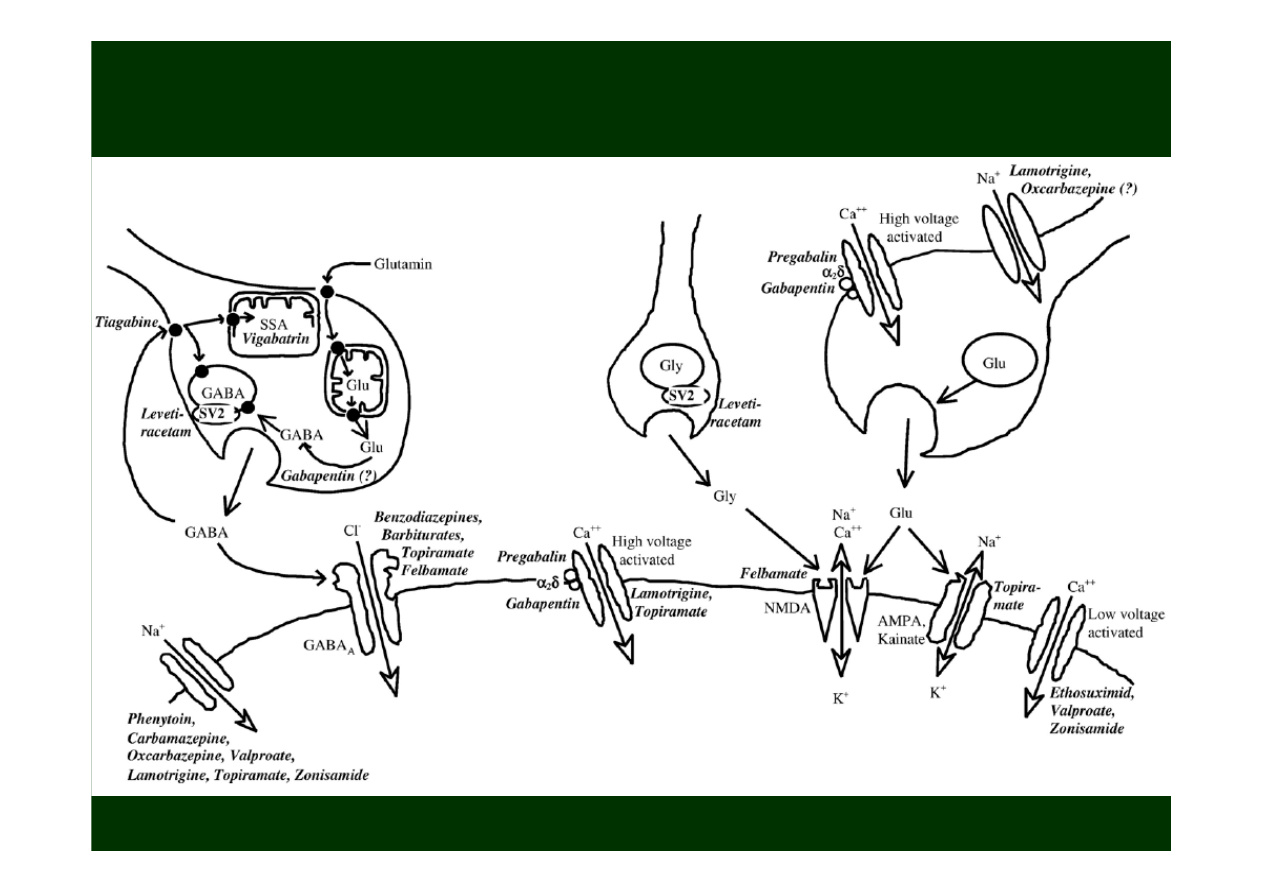
Niektóre propozycje mechanizmów działania
leków przeciwpadaczkowych
Stefan and Feuerstein 2007

Wskazania terapeutyczne różnicowe do zastosowanie
leków przeciwpadaczkowych
L e k
U o g ó ln io n e
n a p a d y
k lo n ic z n o -
to n ic z n e
N a p a d y
c z ę ś c io w e ,
w ła c z a ją c
c z ę ś c io w e
w tó r n ie
u o g ó ln io n e
N a p a d y
n ie ś w ia d
o d m o ś c i
( A b s e n c
e ) – P e tit
m a l
N ie ty p o w e n a p a d y
n ie s w ia d o m o ś c i,
n a p a d y
m io k lo n ic z n e ,
a to n ic z n e
(a s ta ty c z n e )
K a r b a m a z e p in a
3
3
-1
K lo n a z e p a m
0
0
2
2
E to s u k s y m id
0
0
3
G a b a p e n ty n a
1
L a m o tr ig in a
1
1
F e n o b a r b ita l
1
1
1
F e n y to in a
3
3
-1
P r im id o n
1
1
0
K w a s
W a lp r o in o w y
3
2
3
3
Klucz:
3 - leki I wyboru
2 - zalecane lub do stosowania w kombinacjach jako alteranatywa
1 - zwykle korzystne, ale nie tak skuteczne jak powyższe
0 - mało skuteczne lub bezskuteczne
-1- zwykle wywołujące
pogorszenie
stanu chorego -
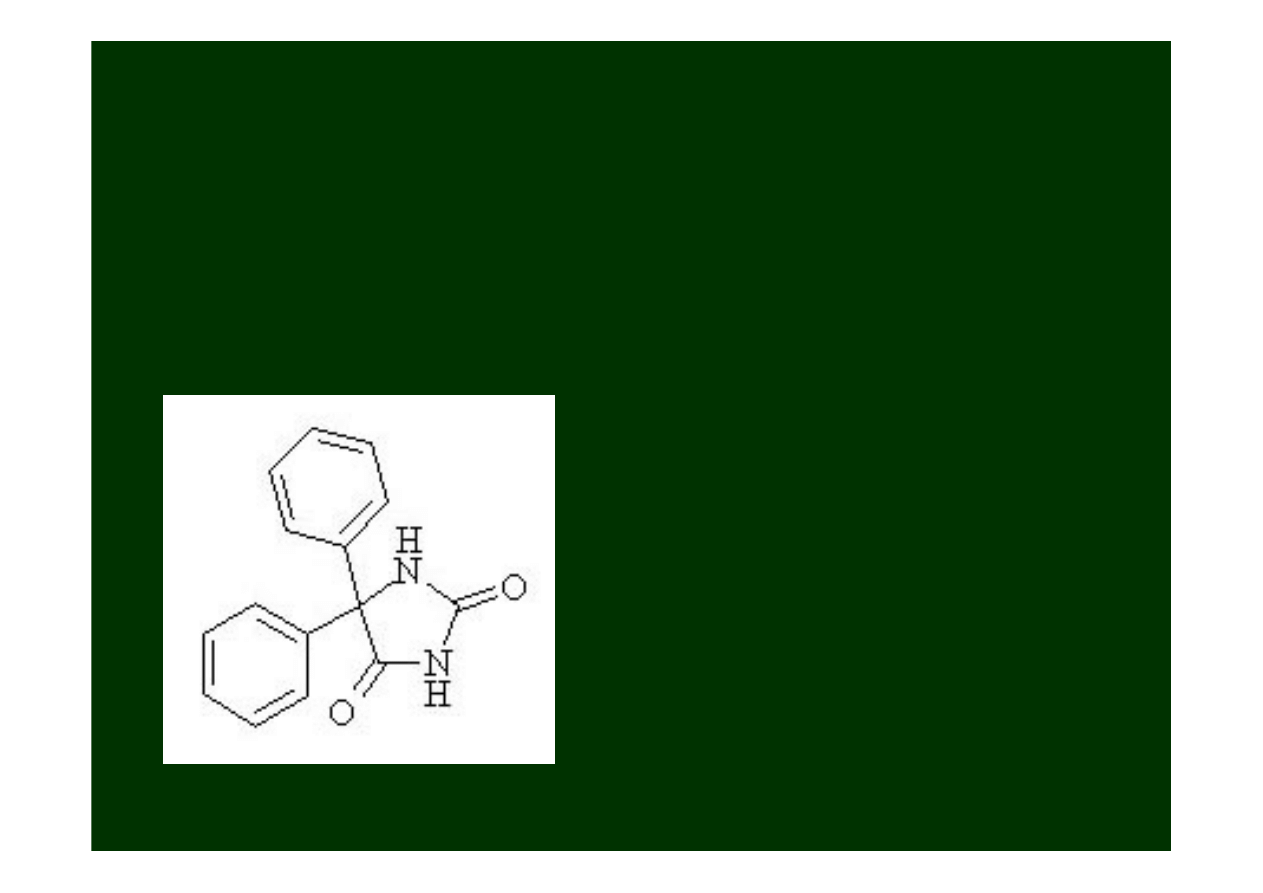
Fenytoina
(Dilantin)
Fenytoina
(pochodna hydantoiny) jest efektywnym lekiem
przeciwko wszystkim typom drgawek , ale
nie
reprezentowanych przez napady nieświadomości
(petit mal).
Efekty OUN::
działa przeciwdrgawkowo
bez wykazywania
ogólnego
hamowania OUN
w wyższych dawkach (dawkach
toksycznych) może dochodzić do
objawów silnego pobudzenia OUN
a następnie silnego hamowania

Mechanizm działania:
•
Fenytoina
blokuje
kanały sodowe
, co prowadzi do hamowania
wyładowań zwłaszcza związanych z redukcja zdolności
kanałów
Na
+
(napięciowo zależne kanały sodowe)
do
ponownego osiągnięcia stanu spolaryzowanego.
•
Ten sposób działania jest skorelowany ze stężeniami wolnej ,
niezwiązanej frakcji leku w stężeniach
≤≤≤≤
10
µµµµ
g/ml (surowica).
•
Dla stężeń wyższych 5-10-razy, mechanizm działania
fenytoiny
jest bardziej złożony, być może związany z działaniem poprzez
GABA -
ten mechanizm być może jest związany z pojawieniem
się niektórych niepożądanych działań leku.

Właściwości farmakokinetyczne
fenytoiny
Farmakokinetyka jest silnie związana
z jej ograniczoną
rozpuszczalnością
oraz
dawko-zależną eliminacją.
Jej metabolizm zachodzący w mikrosomalnej frakcji komórek
wątrobowych jest bardzo podatny na zmiany zachodzące pod
wpływem obecności innych leków.
Absorpcja:
stosunkowo wolna po podaniu doustnym ,
Cmax 3-12 h
Dystrybucja jest szybka, w 90% jest związana przez albuminy (Vd
~0.6 l/kg).
Tylko 5%
fenytoiny
jest wydalany w postaci niezmienionej.
Główny metabolit (60-70%) (pochodna parahydroksyfenylowa)
jest nieaktywny. Wydalany jest początkowo z żółcią a następnie w
coraz większej części z moczem, głównie w postaci glukuronidów.

Fenytoina
Objawy uboczne i niepożądane:
zależne od drogi podania, czasu trwania leczenia i postaci leku:
i.v iniekcja - (w tzw. status epilepticus) - arytmie, z i bez obj.
hipotensji, i/lub depresja OUN.
Inne efekty związane z OUN:
pobudzenie motoryczne, zawroty głowy, oczopląs, niewyraźna
mowa
Przerost dziąseł
(u 20% pacjentów)
Osteoporoza z hipokalcemią,
Rzadko - anemia megaloblastyczna
Nadmierne owłosienie u kobiet (10%pacjentów )

Dla stężeń
fenytoiny
≤≤≤≤
10
µµµµ
g/ml - eliminacja jest
pierwszego
rzędu
, t0.5 =6-24 h.
Dla stężen >10
µµµµ
g/ml aż do 20
µµµµ
g/ml - tzw. dawko-zależna
kinetyka eliminacji (
Kinetyka Michaelis-Menten, zerowego
rzędu
) - t0.5=20-60h

Interakcje Fenytoiny
:
•
poziom leku
zwiększany
przez: izoniazyd, dikumarol,
sufonamidy, benzodiazepiny, allopurinol, amiodaron, flukonazol,
omeprazol, salicylany (hamowanie metabolizmu
fenytoiny
),
•
poziom leku zwiększany przez: karbamazepinę, fenobarbital,
rifampicynę, teofilinę
•
zmienia
metabolizm kwasu foliowego
•
przyspiesza metabolizm glikokortikosteroidów
•
obniża efektywność doustnych środków antykoncepcyjnych
•
silna interakcja z alkoholem, tricyklicznymi lekami
przeciwdepresyjnymi, benzodiazepinami (wzmożenie działania
depresyjnego)
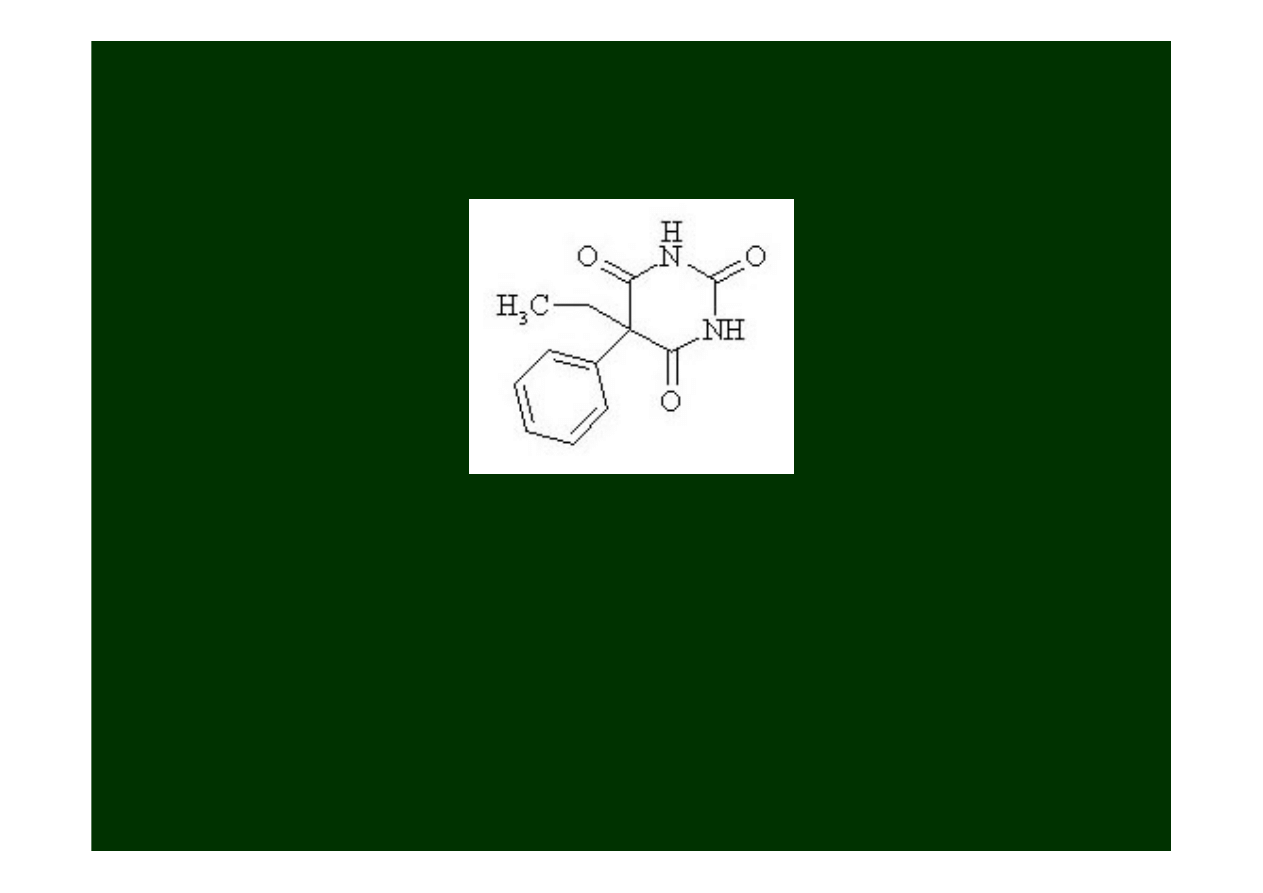
Fenobarbital
(Luminal)
Fenobarbital
był pierwszym lekiem przeciwdrgawkowym.
Większość poch barbituranowych ma podobne właściwości.
Efektywny przeciwko drgawkom
uogólnionym toniczno-
klonicznym oraz częściowym.
Obecnie rzadko stosowany -ze względu na silne dzialanie
sedatywne oraz zdolność uzależniania.

Mechanizm działania :
działanie przeciwdrgawkowe jest głównie związane z
potencjalizacją hamowania synaptycznego poprzez
oddziaływanie na receptor
GABA
A
(allosteryczne zmiany).
W stężeniach znacznie przewyższających zwykle stosowane
terapeutycznie
fenobarbital
również może blokować
powstawanie prądów związanych z aktywacja kanałów Ca
2+
zależnych od potencjału (typu L- i N), jest to być może związane
z efektywnością działania przeciwdrgawkowego w tzw.
status
epilepticus (silne napady drgawkowe)

Farmakokinetyczne właściwości
fenobarbitalu:
Absorpcja po podaniu doustnym (>80%), ale względnie wolna:
Cmax - 8 h
Dystrybucja jest szybka, 40-60% wiąże się z albuminami.
Vd ~0.5 l/kg
Około 35% niezmienionego leku jest wydalane z moczem poprzez
pH-zależny mechanizm.
Główny metabolit - pochodna parahydroksyfenylowa jest
nieaktywna farmakologicznie i wydalana jest z moczem w postaci
glukuronidu.
t0.5 - 100 h w dorosłych (50-140 h), a u dzieci jest krótszy (40-70 h).

Fenobarbital
Objawy uboczne i niepożądane:
sedacja (efekt na który występuje tolerancja po dłuższym
stosowaniu)
ataksja
alergie 1-2% pacjentów
anemia megaloblastyczna po dłuższym podawaniau (
znika po
zastosowaniu folianów
)
osteomalacja po dłuższym podawaniu (
może być zmniejszona przez
podawanie vit. D
)
może wyzwalać porfirię

•
Interakcje Fenobarbitalu
:
interakcje zwykle związane z
indukcją
systemu
wątrobowego MEOS odpowiedzialnego za zmiany
metabolizmu
takich leków
takich jak:
estrogeny,
glikokortikosteroidy, doksycyklina
poziom leków
podnoszony
przez kwas walproinowy,
fenytoinę
poziom leku
obniżany
przez
ββββ
-blokery, karbamazepinę,
felodipinę, metronidazol, teofylinę
zmniejszenie absorpcji gryzeofulwiny
wzrost
działania depresyjnego wywoływanego przez l.
przeciwhistaminowe, izoniazyd, inhibitory MAO
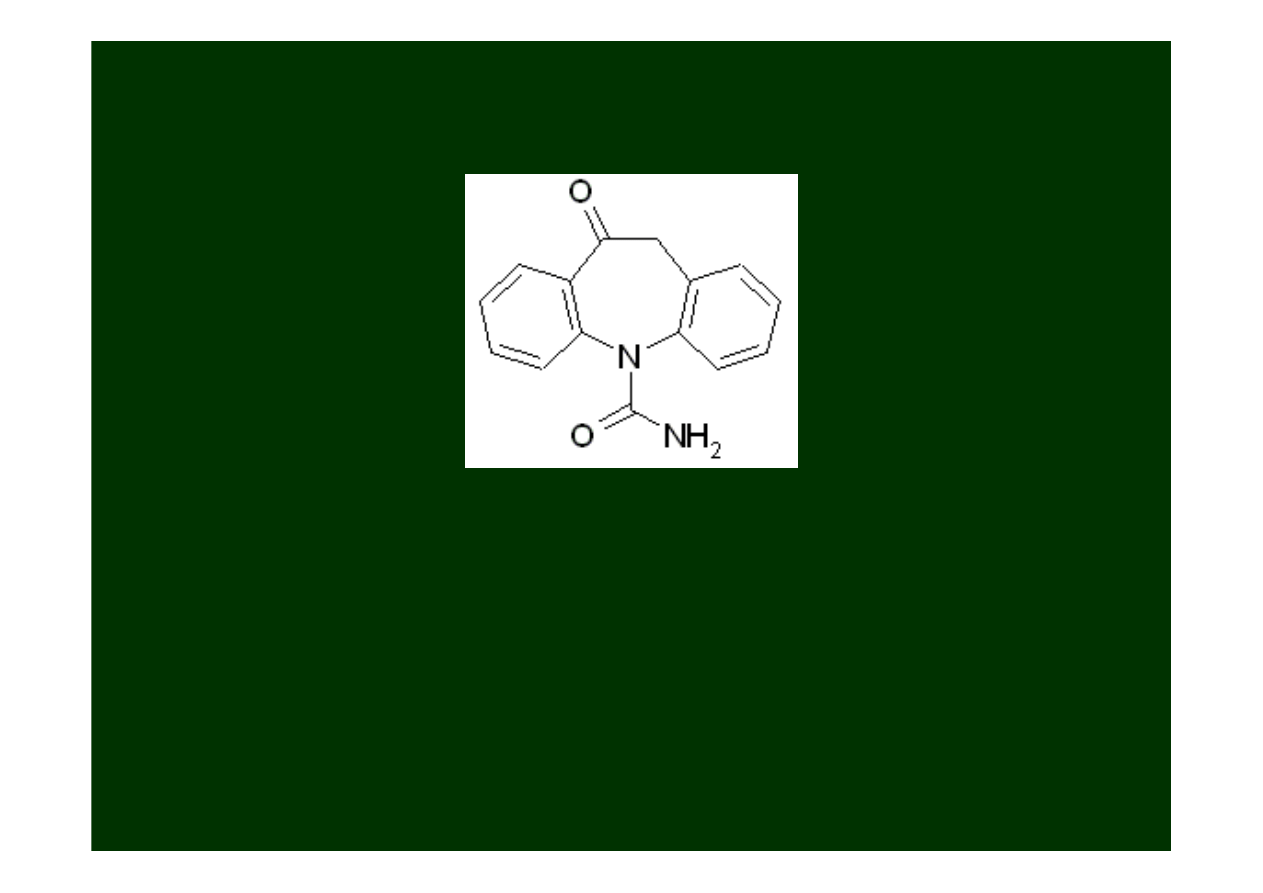
Karbamazepina
(Tegretol)
Jest obecnie uważana za lek
pierwszego wyboru
w leczeniu
drgawek częściowych i kloniczno-tonicznych.
Ze względu na swą strukturę (podobną do imipraminy) jest
efektywnym lekiem w chorobie dwubiegunowej.
Lek z wyboru w znoszeniu neuralgii wywołanej zapaleniem
nerwu trójdzielnego.

Mechanizm działania
karbamazepiny:
Blokuje
kanały sodowe
w zakresie stężeń terapeutycznie
stosowanych, co prowadzi do hamowania wyładowań
zwłaszcza związanych z redukcja zdolności kanałów
Na
+
(napięciowo zależne kanały sodowe)
to ponownego osiągnięcia
stanu spolaryzowanego.
Karbamazepina
również
hamuje wychwyt zwrotny
noradrenaliny
- mechanizm odpowiadający za działanie
przeciwdepresyjne.
Ostatnie doniesienia mówią, że postsynaptyczne nasilenie
transmisji
GABA
może być zwiększane przez
karbamazepinę.

Mechanizm działania
karbamazepiny:
Blokuje
kanały sodowe
w zakresie stężeń terapeutycznie
stosowanych, co prowadzi do hamowania wyładowań
zwłaszcza związanych z redukcja zdolności kanałów
Na
+
(napięciowo zależne kanały sodowe)
to ponownego osiągnięcia
stanu spolaryzowanego.
Karbamazepina
również
hamuje wychwyt zwrotny
noradrenaliny
- mechanizm odpowiadający za działanie
przeciwdepresyjne.
Ostatnie doniesienia mówią, że postsynaptyczne nasilenie
transmisji
GABA
może być zwiększane przez
karbamazepinę.

Farmakokinetyczne właściwości
karbamazepiny.
Farmakokinetyka
karbamazepiny
jest złożona.
Jest to związane m.in. z ograniczoną rozpuszczalnością leku w
wodnym środowisku oraz zdolnością do powstawania aktywnych
metabolitów pod wpływem procesów oksydacyjnych w wątrobie.
Absorpcja:
stosunkowo powolna i skomplikowana po podaniu doustnym.
Cmax - zwykle ok. 4-8 h, jednakże w wysokich dawkach może
być znacznie opóźnione aż do 24 h.
Dystrybucja jest szybka i praktycznie osiąga duże stężenia we
wszystkich tkankach.
Wiązanie do białek osocza - 75-80%, a stężenie w płynie
mózgowo-rdzeniowym jest proporcjonalne do stężenia wolnego
(niezwiązanego) leku w osoczu.

Karbamazepina
Objawy uboczne i niepożądane:
zaburzenia widzenia
przejściowe nudności i wymioty
utrata łaknienia
zawroty głowy
Inne objawy:
hiponatremia
alergie (dermatitis, eosinophilia)
impotencja

W ciągu pierwszych 4 miesięcy
Karbamazepina
może wywołać
anemię aplastyczną i agranulocytozę
(głównie u pacjentów
starszych )
Ze względu na możliwe teratogenne działanie jej metabolitu
epoksytlenku
nie zalecana u kobiet w ciąży.

Interakcje Karbamazepiny
poziom leku
podnoszony
przez :cymetydynę, danazol,
diltiazem, erytromycynę, izoniazyd, propoksyfen, werapamil
(hamowanie metabolizmu karbamazepiny)
poziom leku
zmniejszany
przez: fenytoinę, primidon,
fenobarbital
karbamazepina
może
zmniejszać
poziomy innych l.
przeciwdrgawkowych (kw. walproinowy, fenytoina,
primidon)
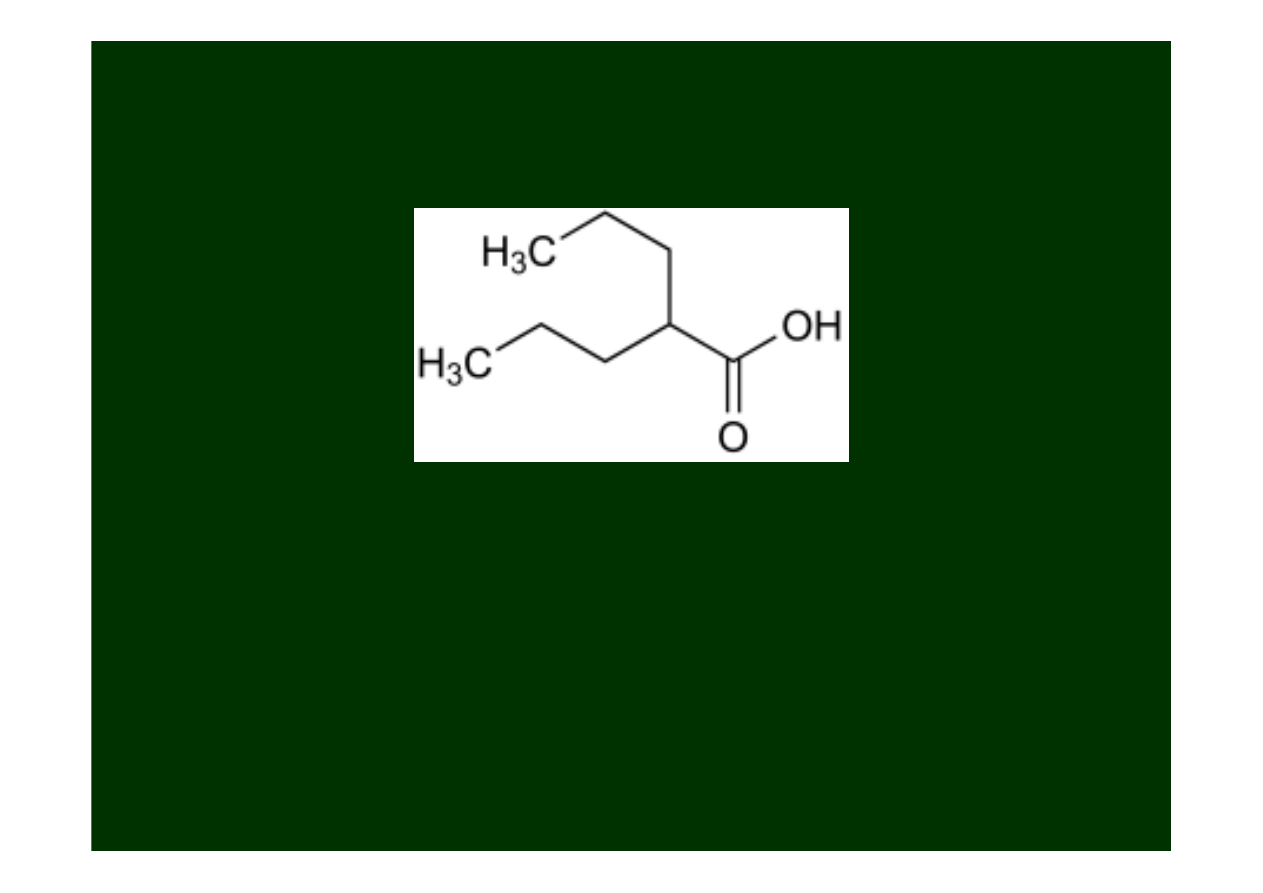
Kwas Walproinowy i Walproinian sodowy
(Depakine)
Walproinian
jest bardzo efektywny przeciwko praktycznie
wszystkim rodzajom drgawek.
Walproinian
ma specjalna zdolność kontrolowania wszelkich
drgawek
mioklonicznych.

Mechanizm działania
walproinianu:
W stężeniach wykorzystywanych terapeutycznie
walproinian
hamuje aktywność
napięciowo-zależnych kanałów sodowych
(podobnie jak karbamazepina).
Ponadto
hamuje
również
napięciowo-zależne kanały wapniowe
typu T.
Dodatkowy mechanizm:
wzrost stężenia GABA
(efekty in
vitro):
walproinian może
stymulować
aktywność enzymu, który
związany jest z syntezą GABA ( dekarboksylaza kwasu
glutaminowego - GAD
oraz
hamuje
metabolizm GABA, poprzez zahamowanie aktywności
enzymu - GABA transaminazy prowadząc do wzrostu ilości
GABA w presynaptycznych neuronach.

Właściwości farmakokinetyczne
walproinianu
Walproinian
jest dobrze i szybko absorbowany po podaniu
doustnym.
Cmax - 1-4 h-
Ze względu na stosunkowo duży udział frakcji zjonizowanej i
związanej z białkami osocza (90%), jego dystrybucja jest duża,
Vd - 0.2 L/kg
Klirens stosunkowo niski.
t0.5 - 9-18 h
Dla bardzo wysokich stężeń klirens
walproinianu jest
dawko-
zależny.

Około 20% leku niezmienionego jest wydalane formie
związanej z kwasem glukuronowym.
Pozostała część leku jest metabolizowana poprzez beta i omega
oksydację do licznych pochodnych posiadających również
dzialanie przeciwdrgawkowe.

Walproinian
Objawy uboczne i niepożądane:
Najczęściej występującym objawem ubocznym jest:
hepatotoksyczność
(wzrost AST u ok. 40% pacjentów),
u dzieci poniżej 2 lat może dojść do
ciężkiego uszkodzenia
wątroby (martwica miąższu)
nudności wymioty, mdłości,
przejściowe wypadanie włosów
małopłytkowość (zaburzenia krzepnięcia)

Interakcje Walproinianu
może
wyzwalać drgawki
nieświadomości podczas łącznego
podawania z klonazepamem
wywołuje
wzrost
stężenia tzw. wolnej fenytoiny (interakcje na
poziomie dystrybucji - większe powinowactwo do wiązania z
albuminami)
powoduje
wzrost
poziomu karbamazepiny, fenobarbitalu
przez
hamowanie
ich metabolizmu (fenobarbital może wówczas
wywołać śpiączkę)
chloropromazyna, cymetydyna, salicylany mogą
podnosić
poziomy
walproinianu
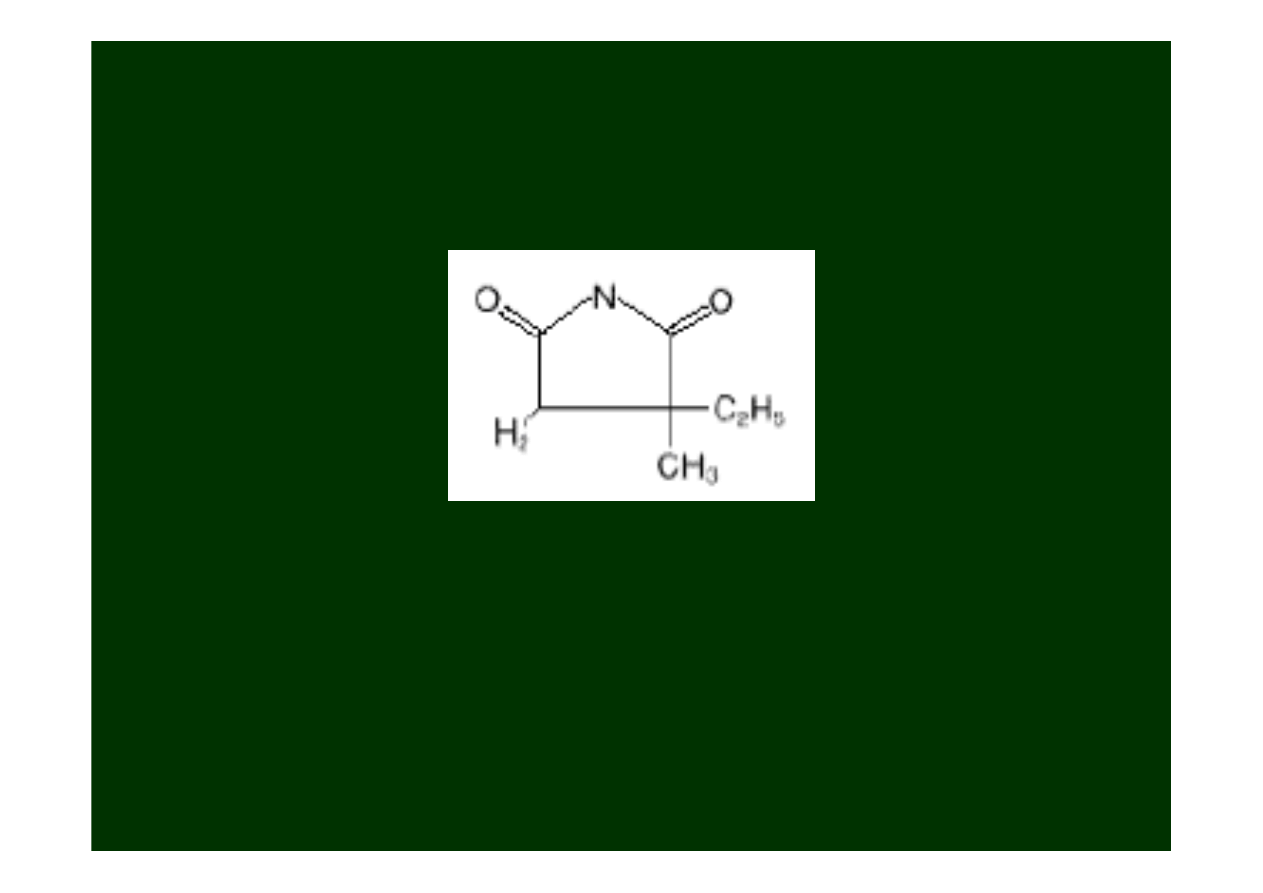
Etosuksymid
(Zarotin)
Był wprowadzony jako
pierwszy czysty
lek przeciwko “petit
mal”.
W dalszym ciągu jest stosowany, choć specjaliści dyskutują
jego właściwości w porównaniu do
walproinianu.

Mechanizm działania
etosuksymidu
Etosuksymid
blokuje kanały Ca
2+
zależne od potencjału typu
w
neuronach wzgórza.
Etosuksymid
nie wpływa na aktywność kanałów sodowych czy
aktywność GABA w stężeniach wykorzystywanych klinicznie.

Farmakokinetyczne właściwości
etosuksymidu
Absorpcja
etosuksymidu
zachodzi praktycznie w 100% po
podaniu doustnym.
Cmax - 3-7 h
Lek ten nie wiąże się z białkami osocza, a stężenia w płynie
mózgowo-rdzeniowym są podobne do obecnych w osoczu.
Vd - 0.7 L/kg

Etosuksymid
Objawy uboczne i niepożądane:
Najczęstszymi efektami niepożądanymi są
:
nudności, wymioty, anoreksja
OUN: rozdrażnienie, euforia, zawroty głowy, bóle głowy,
kaszel
Inne rzadsze objawy:
Parkinsono-podobne symptomy, fotofobia
toczeń rumieniowaty, eosinophilia, leukopenia ,
trombocytopenia, pancytopenia i anemia aplastyczna
Nie występują:
uszkodzenie nerek i wątroby

Interakcje Etosuksymidu
Lek powoduje
wzrost
poziomu fenytoiny
Kwas walproinowy może powodować
spadek klirensu
e
tosuksymidu
i stąd podnosić poziomy
etosuksyimidu.
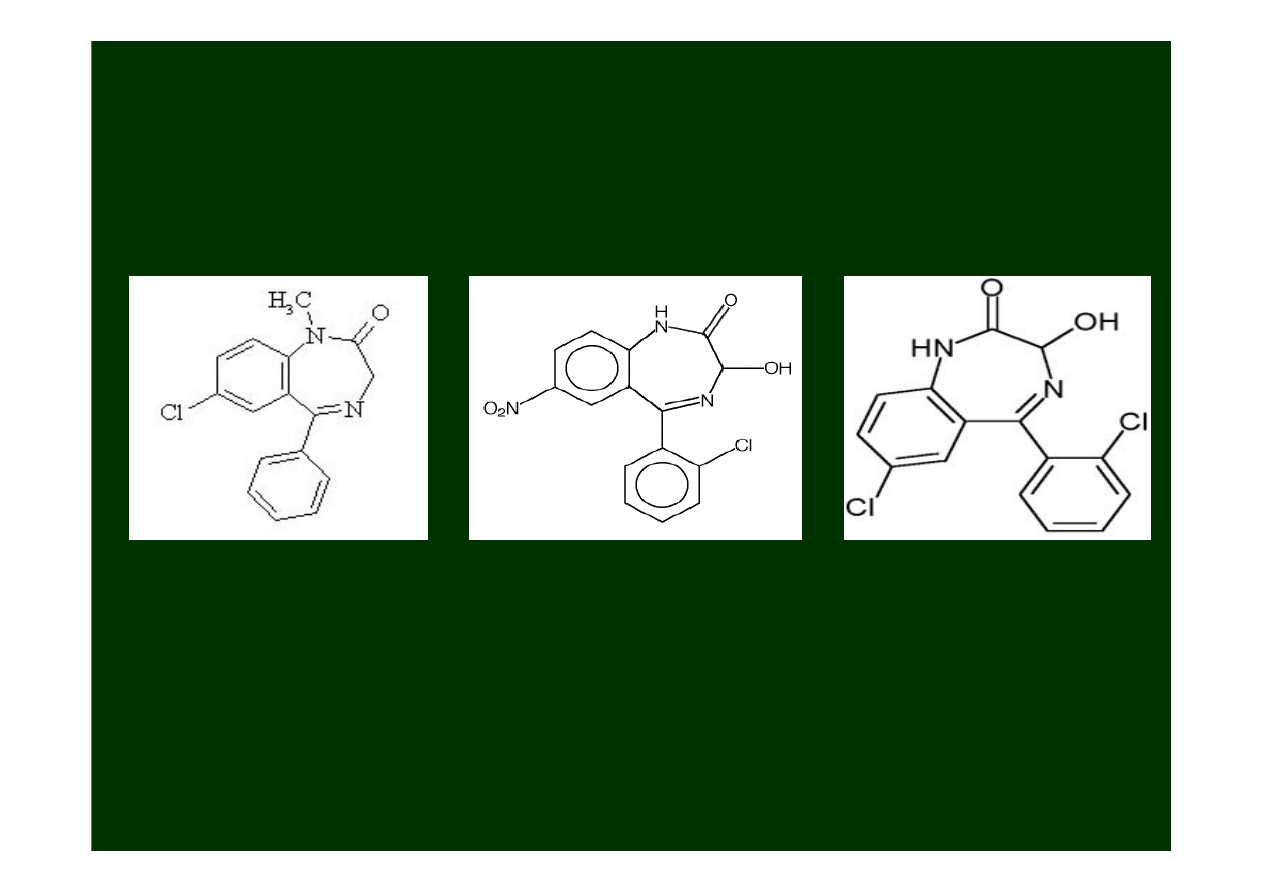
Benzodiazepiny
Benzodiazepiny
są stosowane głównie jako leki anksjolityczno-
nasenne.
Diazepam
Klonazepam
Lorazepam
Klonazepam
jest stosowany w terapii napadów drgawek
typu petit
mal
(z nieświadomością) oraz
mioklonicznych
u dziaci.
Diazepam
i
lorazepam
są głównie zarezerwowane do zwalczania
stanów nagłych tzw.
status epilepticus
.

Mechanizm działania
benzodiazepin
W stężeniach wykorzystywanych terapeutycznie
diazepam
i inne
benzodiazepiny
nasilają hamujące efekty powstające na skutek
pobudzenia aktywności receptora
GABA
A
.
W bardzo wysokich dawkach
diazepam
i inne
benzodiazepiny
mogą wpływać na aktywność kanałów sodowych podobnie jak ma
to miejsce dla
fenytoiny, karbamazepiny
czy
walproinianu.
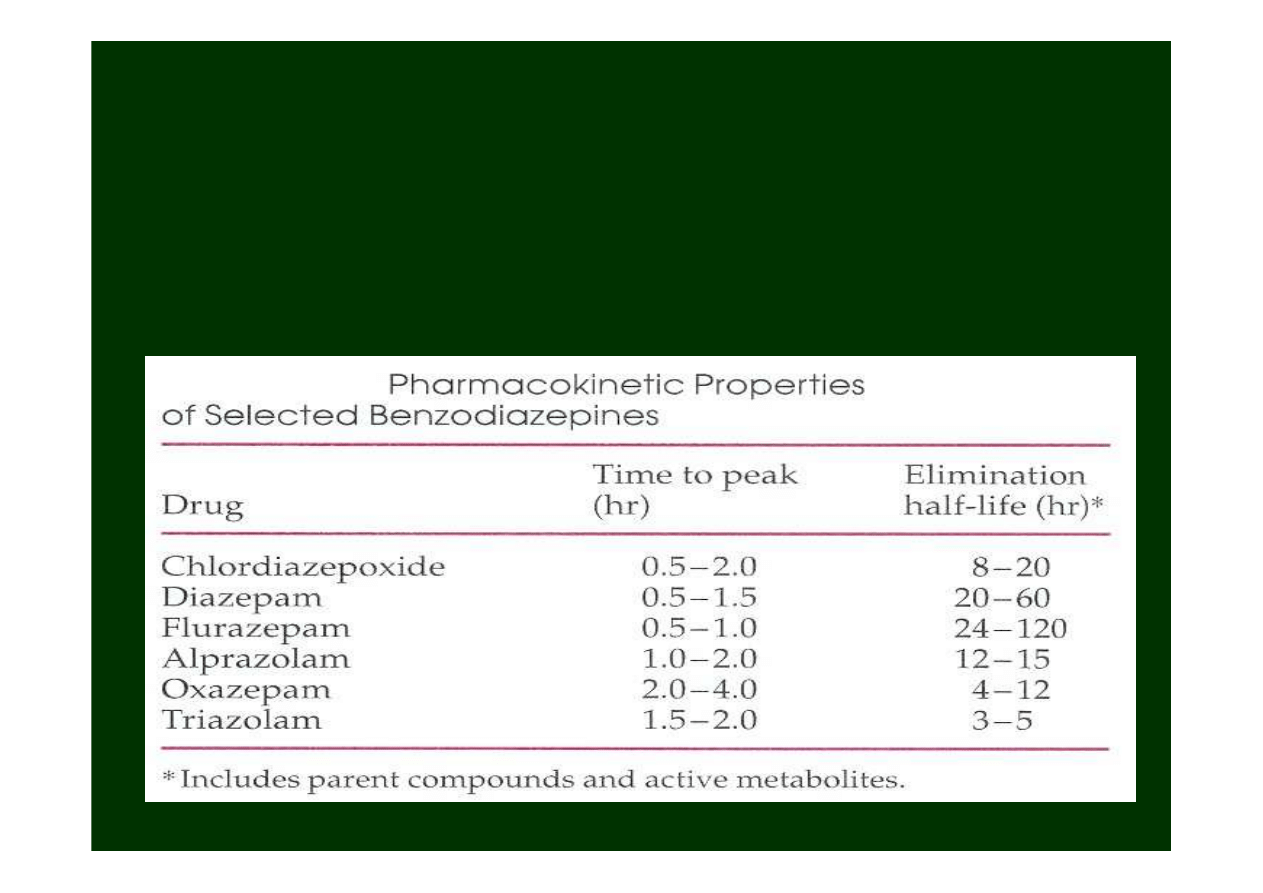
Farmakokinetyczne właściwości
benzodiazepin
Absorpcja:
bardzo dobra po podaniu doustnym
Cmax zależne od właściwości danej pochodnej

Benzodiazepiny
Objawy uboczne i niepożądane:
Ostra toksyczność
benzodiazepin
jest niska.
Podstawowe objawy uboczne i niepożądane podczas długotrwałego
stosowania
klonazepamu
:
•
Senność, sedacja (u~50% pacjentów początkowo, efekt
ulega tolerancji)
•
Działanie miorelaksacyjne
Rzadkie efekty:
•
Zawroty głowy
•
Czasem nadaktywność ruchowa i kłopoty z koncentracją
zwłaszcza u dzieci
•
Anoreksja
•
Depresja oddechowa
Status epilepticus - podczas nagłego odstawienia stosowania leku
(zespół odstawienia pobenzodiazepinowy)

Interakcje Benzodiazepin
Addycyjne
efekty po podaniu łącznie z alkoholem, innymi
antiepileptykami, zw. hamującymi OUN, opioidami,
fenotiazynami, klonidyną
Klonazepam
może
wywołać
napady nieświadomości
(absence) po łącznym podawania z kwasem walproinowym
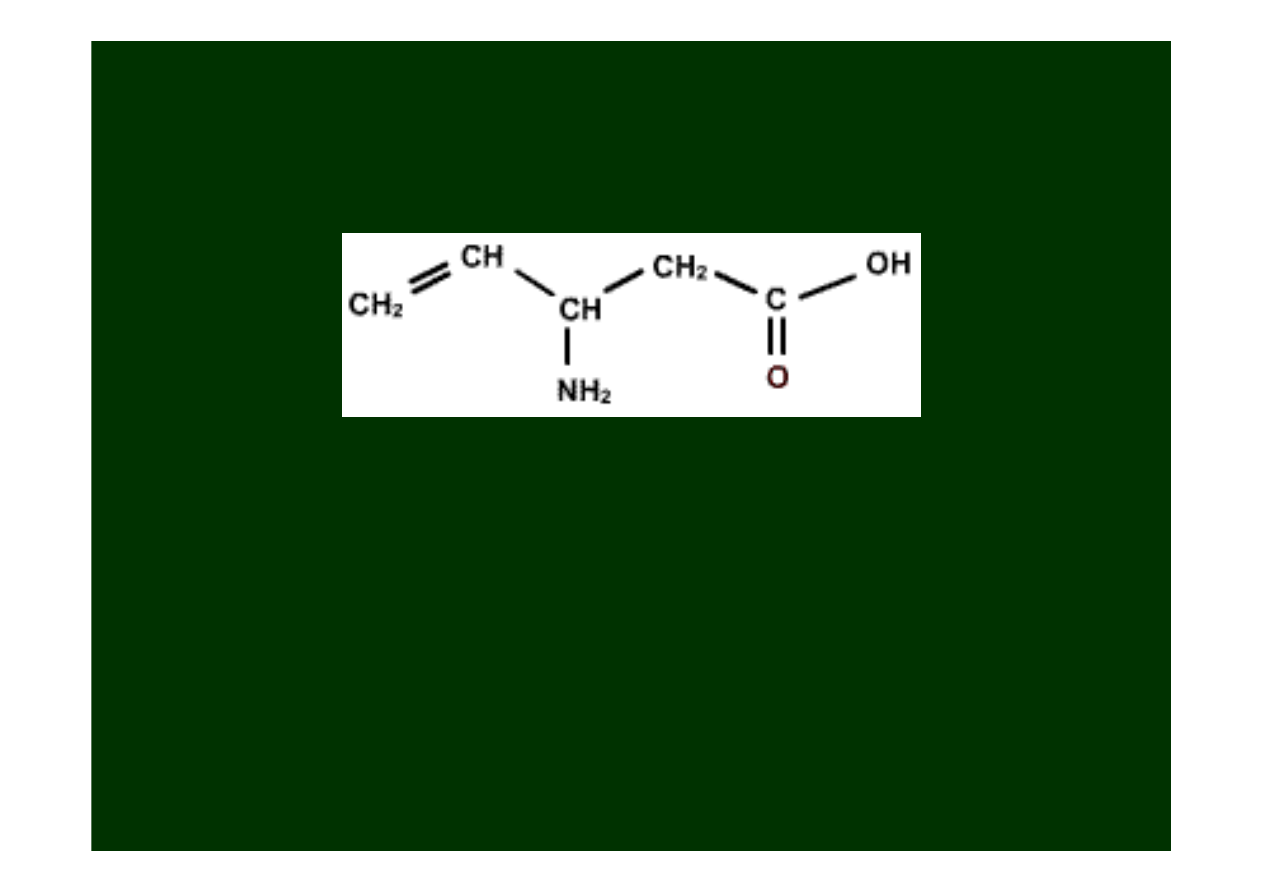
Wigabatryna
(Sabril)
Wigabatrina
jest głownie wskazana do leczenia drgawek
częściowych oraz syndromu West’a (odmiana epilepsji
obserwowana u małych
dzieci
).
Nie powinna być stosowana u pacjentów z napadami
nieświadomości oraz z drgawkami mioklonicznymi.

Mechanizm działania
wigabatryny
Wigabatryna
jest związkiem , który wzmaga działanie
hamujące GABA poprzez hamowanie aktywności enzymu
włączonego w metabolizm GABA, tzw. GABA
aminotransferaza (transaminaza, GABA-T).

Farmakokinetyczne właściwości
wigabatryny
Absorpcja:
szybka, biodostępność ok. 60%
Cmax - 1-3 h
Dystrybucja zachodzi do wielu tkanek - Vd - 0.8 L/kg
Lek ten nie wiąże się z białkami osocza.
Ok. 70% leku jest wydalane w postaci niezmienionej z moczem
podczas 24 h.
Nie posiada aktywnych metabolitów.
Kinetyka eliminacji - jest pierwszego rzędu.
t0.5 - ok.. 5-8 h
Wydalanie gł poprzez nerki .

Wigabatrin
Objawy uboczne i niepożądane:
Zawroty głowy, senność, wzrost masy ciała
Spadek aktywności AST i ALT
Inne rzadsze objawy:
Nadmierne szybkie mówienie, zachowania agresywne
Ograniczenie pola widzenia
Interakcje – brak
(???)
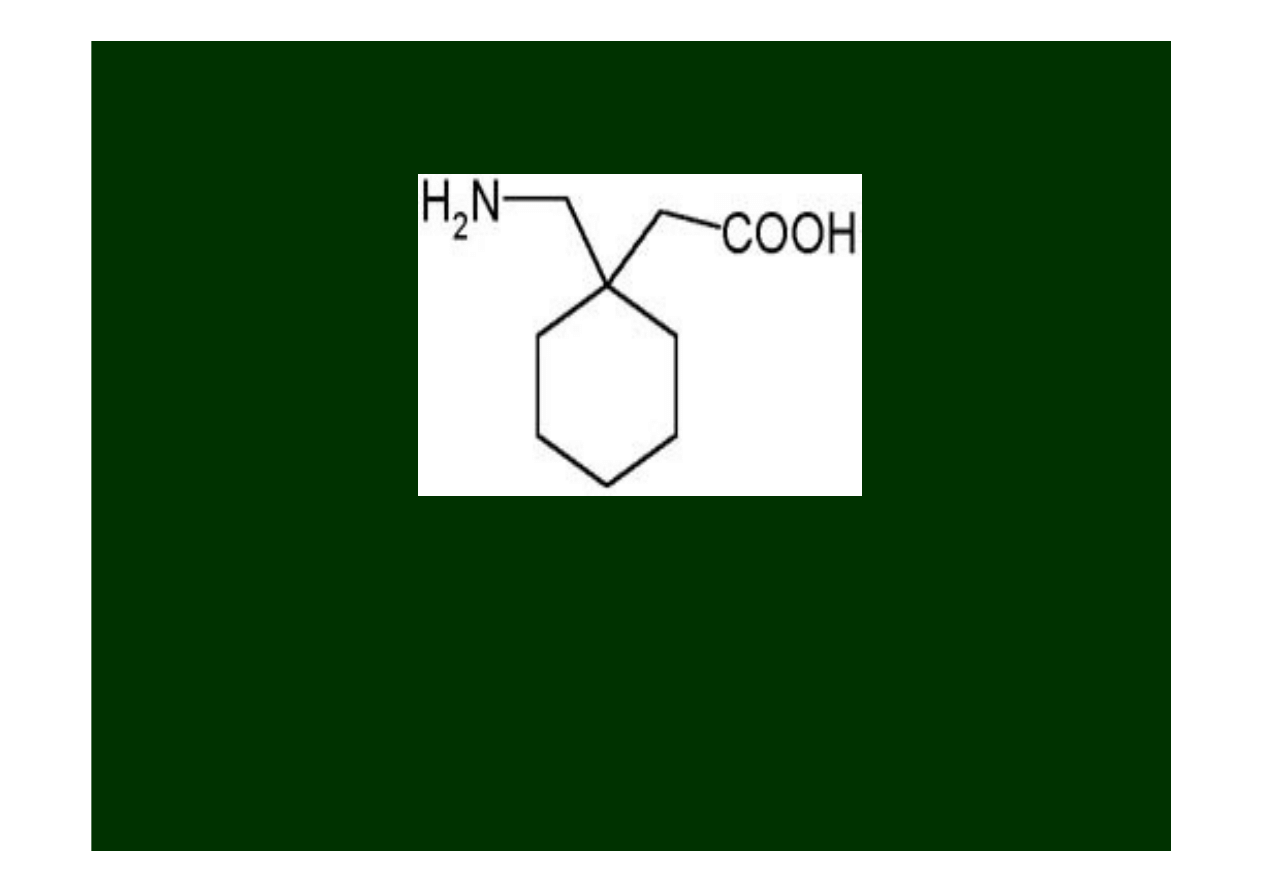
Gabapentyna
(Neurontin)
Gabapentina
jest względnie nowym lekiem do stosowania
przeciwko
drgawkom częściowym
uogólnionym u dorosłych
(głównie jako lek wspomagający).
Ponadto jest stosowana do leczenia
bólów neuropatycznych
.

Mechanizm działania
gabapentyny
Mimo pewnego podobieństwa struktury do GABA,
gabapentina
nie naśladuje aktywności GABA
na poziomie receptora GABA
A
.
Gabapentyna
wydaje się, że działa poprzez nowy, bliżej jeszcze
nieokreślony mechanizm - wzmagając uwalnianie GABA z
zakończeń presynaptycznych.
Gabapentyna
nie wpływa na aktywność ani kanałów sodowych ani
kanałów wapniowych.

Farmakokinetyczne właściwości
gabapentyny
Gabapentin
jest dobrze wchłaniania z przewodu pokarmowego
(chociaż w w bardzo dużych dawkach zachodzi poprzez tzw.
kinetykę nieliniową i dawko-zależna ) jak i nie jest
metabolizowana.
Nie wiąże się z białkami osocza.
t.5 - 5-9 h
Kinetyka eliminacji tego leku jest pierwszego rzędu.
Całkowicie wydalana jest z moczem.

Gabapentyna
Objawy uboczne i niepożądane:
Zawroty głowy, senność, znużenie
Nudności , wymioty, mdłości
Efekty te znikają po pierwszych 2 tygodniach stosowania
.
Gabapentyna
jest
przeciwwskazana
w ostrym zapaleniu
trzustki.
Interakcje – brak
(???)
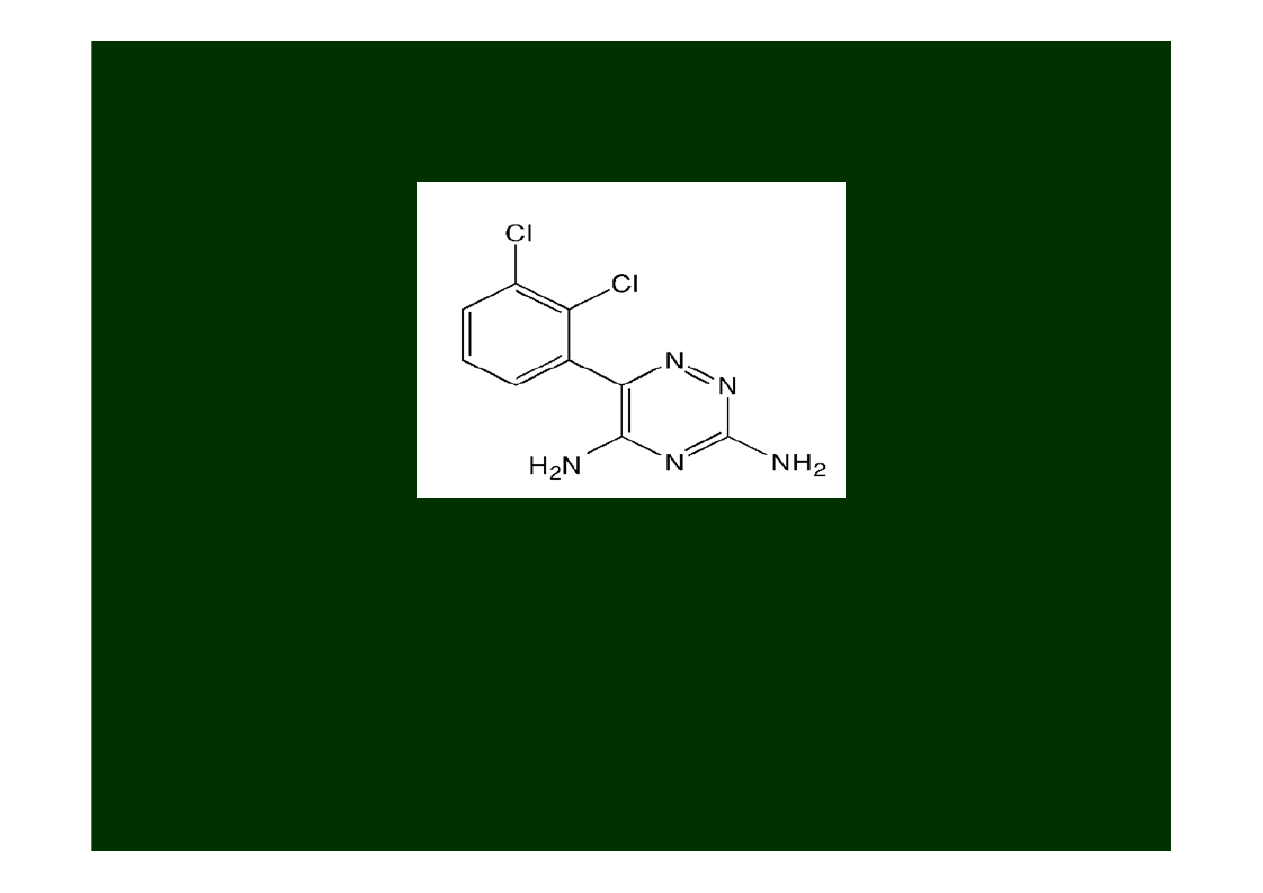
Lamotrygina
(Lamictal)
Lamotrygina
jest względnie nowym lekiem do stosowania
przeciwko
drgawkom częściowym
i
częściowo-uogólnionym
u
dorosłych (głównie jako lek wspomagający).
Istnieją wstępne doniesienia, że lek ten mógłby być
efektywny
w
znoszeniu drgawek
typu petit mal
.

Lamotrygina
(Lamictal)
Mechanizm działania
lamotryginy:
Lamotrygina
w
stężeniach wykorzystywanych
terapeutycznie hamuje aktywność
napięciowo-zależnych
kanałów sodowych
(podobnie jak karbamazepina).

Farmakokinetyczne właściwości
lamotryginy
Absorpcja: prawie całkowita po podaniu doustnym
Cmax - 2-3 h
Dystrybucja jest bardzo istotna - Vd- 1.4 L/kg
Wiązanie z białkami osocza - 50-55%.
Jest metabolizowana gł. do glukuronidów -
(2-N-glukuronid jako podstawowy metabolit).

Lamotrytgina
Objawy uboczne i niepożądane:
Zawroty głowy, bóle głowy, zaburzenia widzenia
Nudności i wymioty
Ciężko przebiegające odczyny alergiczne
Kilka przypadków syndromu Stevens-Johnson’a
Nie powinna być stosowana u dzieci poniżej 12
roku życia oraz u pacjentów w wieku podeszłym

Interakcje Lamotryginy
Fenytoina, karbamzepina, barbiturany
skracają
okres
półtrwania
lamotryginy (
przyspieszenie eliminacji
)
Walproinian
przedłuża
okres półtrwania
lamotryginy
(
wydłużenie eliminacji
)
lamotrygina
ma zdolność
obniżania
stężenia
walproinianu
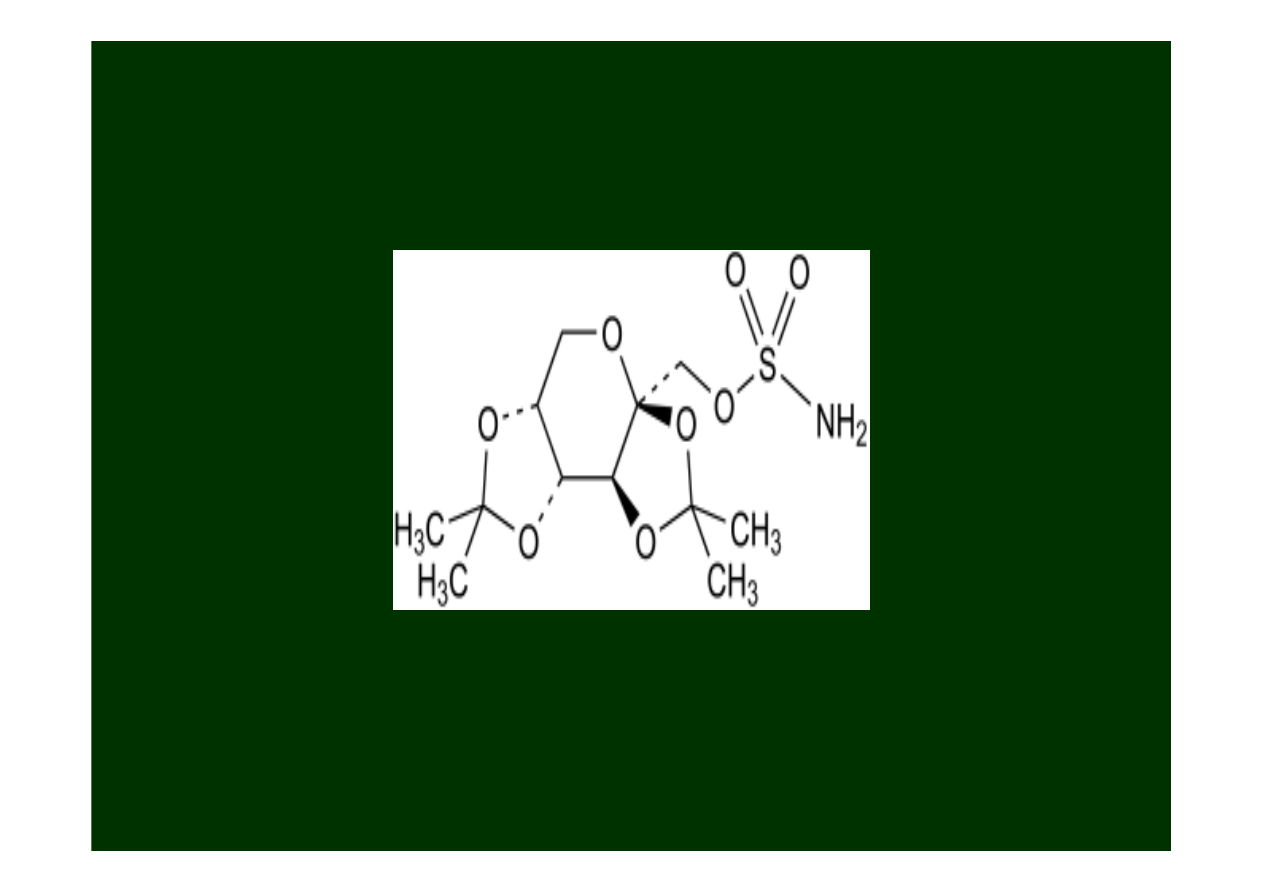
Topiramat
(Topomax)
Topiramat
, lek stosowany głównie do znoszenia
napadów
częściowych
(głównie jako lek wspomagający).

Mechanizm działania
topiramatu
:
Topiramat
blokuje
kanały sodowe
w zakresie stężeń
terapeutycznie stosowanych, co prowadzi do hamowania
wyładowań zwłaszcza związanych z redukcja zdolności kanałów
Na
+
(napięciowo zależne kanały sodowe)
do ponownego
osiągnięcia stanu spolaryzowanego w sposób podobny do
opisywanego dla
fenytoiny
.
Dodatkowo, wpływa na aktywność receptora
GABA
A
jak i
hamuje aktywność
receptora dla glutaminianu typu
AMPA-
kainowego
.

Farmakokinetyczne właściwości
topiramatu
Absorpcja:
bardzo szybka i prawie całkowita po podaniu doustnym
t
0.5
– ~24 h
Około 85% jest wydalane z moczem w postaci niezmienionej.

Topiramat
Objawy uboczne i niepożądane:
Najczęstsze objawy:
Senność, uczucie znużenia, spadek masy ciała, nerwowość,
nasilone tworzenie kamieni nerkowych
Interakcje Topiramatu
Powoduje
wzrost
stężenia fenytoiny.
Karbamazepina i fenytoina
przyspieszają
metabolizm
topiramatu.
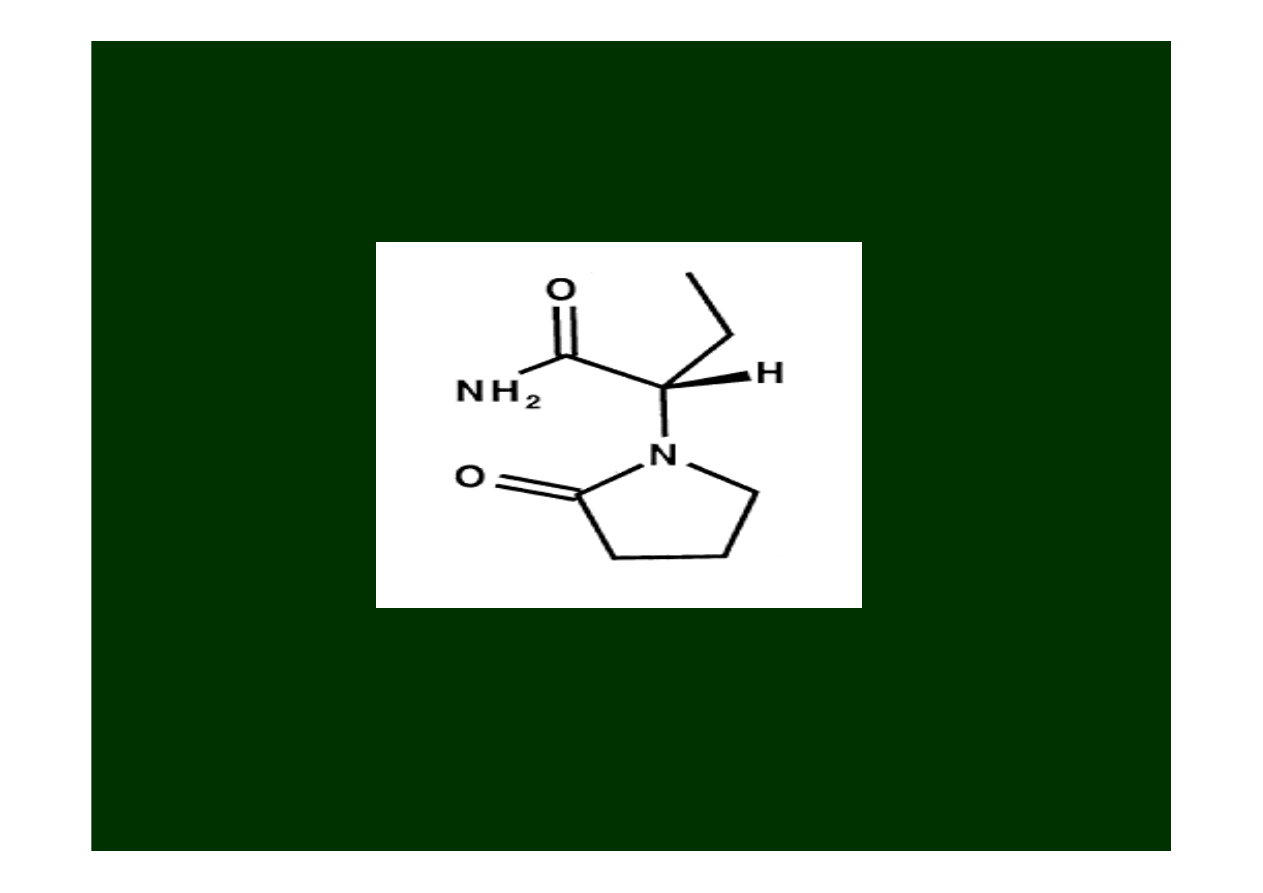
Lewetiracetam
(Kepra)
Jest względnie nowym lekiem (FDA w 1999) do leczenia
napadów częściowych
u dorosłych (jako lek
wspomagający= politerapia).

Mechanizm działania
lewetiracetamu
jest nieznany
.
Brak dowodów na:
działanie poprzez kanały sodowe
wpływ na GABA czy na transmisję glutaminianową

Farmakokinetyczne właściwości
lewetiracetamu
Absorpcja:
szybka i prawie całkowita z przewodu pokarmowego
Metabolizm: 24% leku jest metabolizowane poprzez hydrolizę
grupy acetamidowej.
Nie ma wpływu
na aktywność cytochromu P450 czy też innych
enzymów biorących udział w metabolizmie leków - stąd
brak
interakcji
na poziomie farmakokinetycznym z innymi lekami
przeciwdrgawkowym.
Wydalanie: 95% leku jak i jego metabolitu jest wydalane z
moczem.

Lewetiracetam
Objawy uboczne i niepożądane:
Generalnie
dobrze
tolerowany.
Czasem:
Senność, zawroty głowy,
Interakcje – brak
(???)
Nie ma wpływu na izoformy
cytochromu P450 ani
aktywność enzymów biorących udział w tworzeniu
glukuronidów – stąd brak interakcji z innymi lekami
przeciwdrgawkowymi.
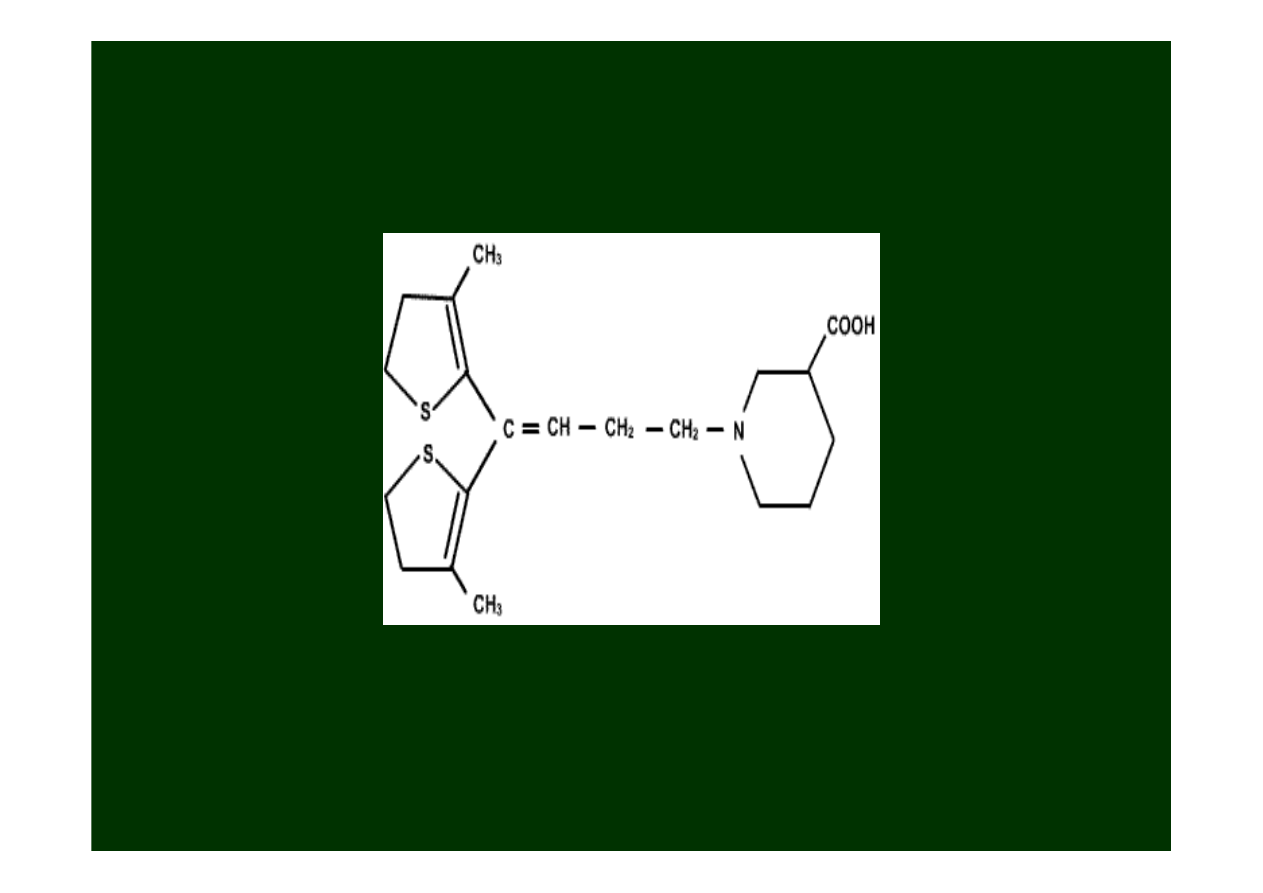
Tiagabina
(
Gabitril
)
Jest względnie nowym lekiem (FDA w 1998) do leczenia
napadów częściowych
u dorosłych (jako lek wspomagający=
politerapia).

Mechanizm działania
:
Hamuje GABA transporter
(GAT-1) i w ten sposób
redukuje wychwyt zwrotny GABA do neuronów jak i
komórek gleju.

Farmakokinetyczne właściwości
tiagabiny
Absorpcja: bardzo szybka po podaniu doustnym
t
0.5
– 8 h
Metabolizm:
Głownie zachodzi poprzez CYP3A

Tiagabina
Objawy uboczne i niepożądane:
Zawroty głowy
Senność
Drżenia
Małe wybroczyny krwawe na skórze
Interakcje Tiagabiny
Fenytoina, barbiturany oraz karbamazepina
skracają
czas
półtrwania
tiagabiny (
interakcja metaboliczna – wywoływana
przez
indukcję
via CYP3A4 )
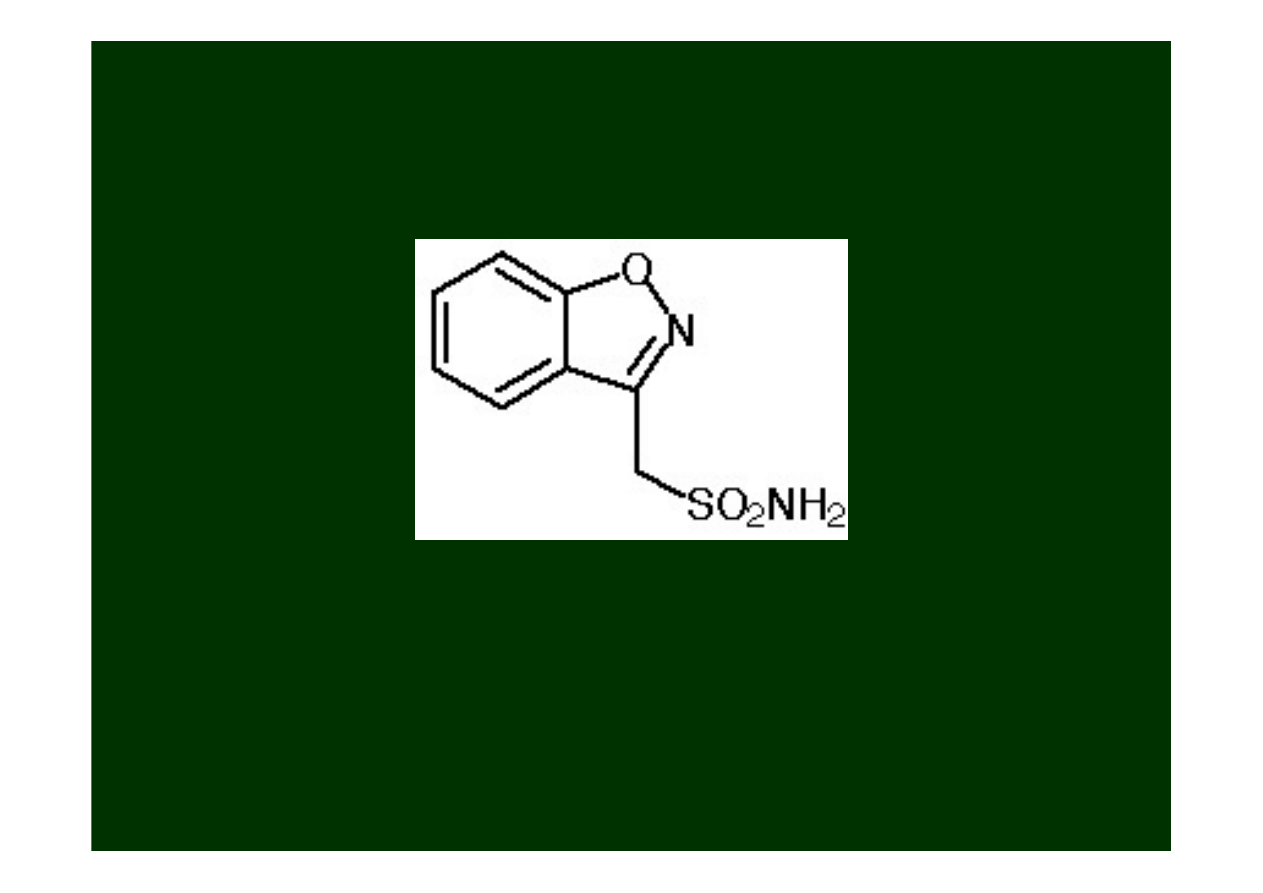
Zonisamid
(Zonegran)
Jest względnie nowym lekiem (FDA w 2000) do leczenia
napadów częściowych
u dorosłych (jako lek wspomagający=
politerapia).
.

Mechanizm działania
:
Zonisamid
wpływa hamująco na aktywność kanałów
wapniowych zaleznych od potencjału typu
T
.
Dodatkowo, blokuje
kanały sodowe
w zakresie stężeń
terapeutycznie stosowanych, co prowadzi do hamowania
wyładowań zwłaszcza związanych z redukcja zdolności
kanałów
Na
+
(napięciowo zależne kanały sodowe)
do
ponownego osiągnięcia stanu spolaryzowanego w sposób
podobny do opisywanego dla
fenytoiny
czy
karbamazepiny
.

Farmakokinetyczne właściwości
zonisamidu
Absorpcja:
szybka i prawie całkowita po podaniu doustnym
Ok. 40% jest wiązane z białkami osocza
t
0.5
– 63 h
Ok. 85% jest wydalane z moczem.

Zonisamid
Objawy uboczne i niepożądane:
Najczęstsze objawy:
Senność, anoreksja, nerwowość, uczucie zmęczenia
Interakcje
Zonisamidu
Fenobarbital, fenytoina i karbamazepina zmniejszają
wartości osoczowego współczynnika stężenie/dawka
zonisamidu, podczas gdy lamotrigina podnosi wartości tego
współczynnika (farmakokinetyczna interakcja via
CYP3A4
)

Leki
Zastosowanie
Karbamazepina Uogólnione kloniczno-toniczne and napady częściowe
Klonazepam
Napady nieświadomości, nietypowe napady
nieswiadomości, stan padaczkowy
Diazepam
Leczenie stanu padaczkowego
Etosuksyimid
Tylko napady nieświadomości
Gabapentyna
Napady częściowe
Lamotrygina
Uogólnione kloniczno-toniczne and napady częściowe
Fenobarbital
Wszystkie typy drgawek , ale nie jest lekiem I wyboru
Fenytoina
Uogólnione kloniczno-toniczne i napady częściowe
Primidon
Podobnie do fenobarbitalu
Trimetadion
Tylko napady nieświadomości, ale rzadko stosowany
Kwas
Walproinowy
Wszystkie typy drgawek , łącznie z napadami
nieświadomości
Wigabatryna
Napady częściowe

Leczenie stanu padaczkowego (Status Epileticus):
Status Epilepticus
– stan podczas którego dochodzi do ciągłęgo
rozwoju napadów, który gdy nie leczony, a trwający dłużej niż 20
min, charakteryzuje się śmiertelnością najmniej 10%.
Każdy lek hamujący aktywnosć OUN
, włączając w to leki
znieczulające ogólnie może być stosowany w celu zahamowania
napadów.
Lekami z wyboru są:
diazepam
lub
lorazepam
– w dawce
0
.
2 mg/kg i.v. (dawka dobowa
całkowita maksymalna wg niektórych specjalistów do 100
mg/pacjenta),
a następnie
fenytoina
i.v. w celu utrzymania
długotrwałego działania przeciwdrgawkowego.
Leki winny być podawane odpowiednio powoli w celu
zabezpieczenia pacjenta przed hamowaniem ośrodka
oddechowego.
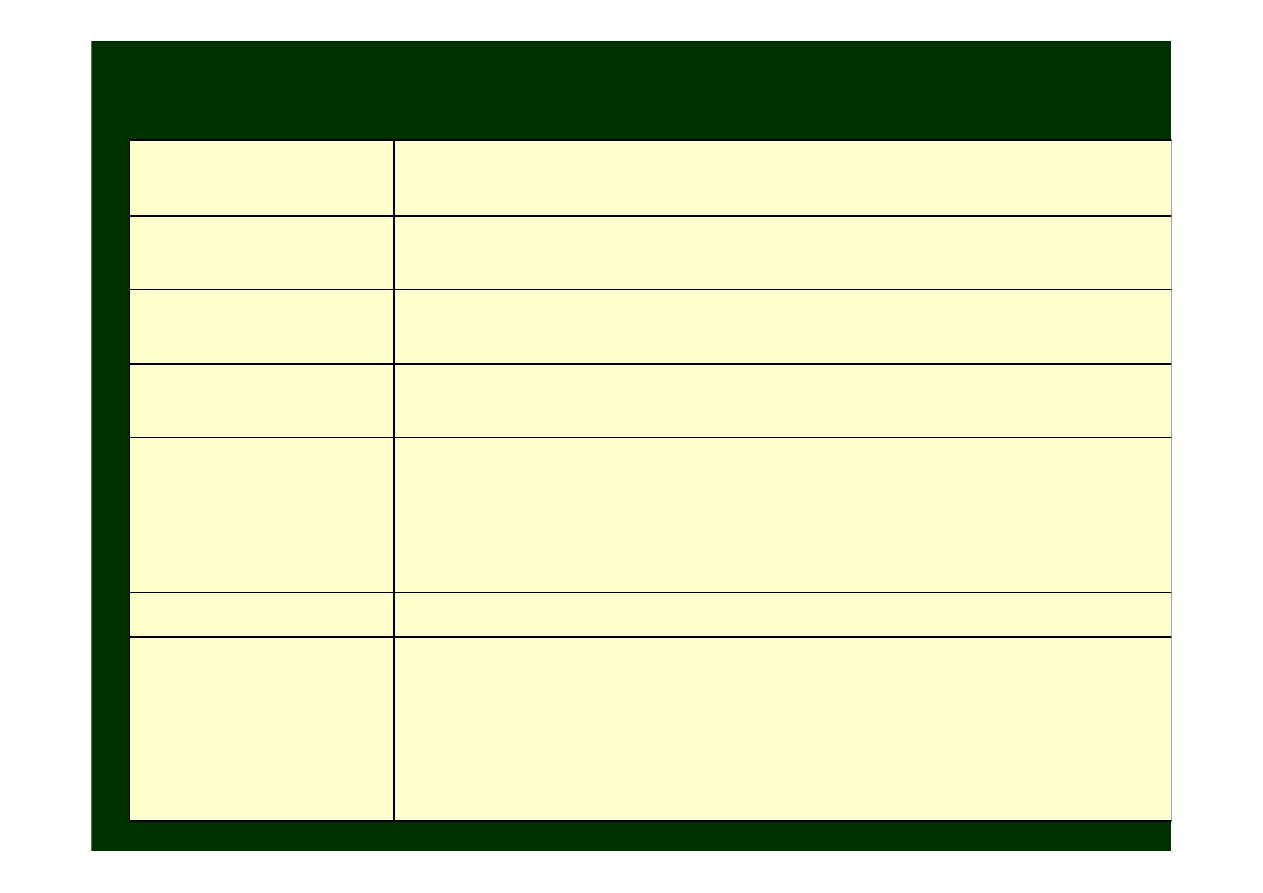
Przykłady udziału poszczególnych izoenzymów cytochromu P450
w metabolizmie leków
alprazolam
, amiodaron, amitryptylina, chinidyna, cizapryd,
diazepam,
diltiazem, erytromycyna, etynyloestradiol, felodypina,
fenytoina,
glikokortykosteroidy, imipramina,
karbamazepina
, klomipramina,
klozapina, kodeina, lidokaina,
midazolam,
nifedypina, paracetamol,
pimozyd, propafenon, ritonawir, sertralina, simwastatyna, tamoksyfen,
terfenadyna, werapamil, warfaryna
CYP3A4
etanol, izoniazyd, kofeina, paracetamol, teofylina
CYP2E1
amitryptylina, dezipramina, dekstrometorfan, flekainid, fluoksetyna,
haloperidol, hydrokodon, imipramina, kaptopryl, klomipramina,
klozapina, kodeina, metoprolol, ondansetron, oksykodon, paroksetyna,
perfenazyna, propoksyfen, propranolol, risperidon, ritonawir, sertralina,
tiorydazyna, timolol, tramadol, wenlafaksyna
CYP2D6
amitryptylina, citalpram,
diazepam, fentytoina
, imipramina,
klomipramina, lanzoprazol, moklobemid, omeprazol, propranolol
CYP2C19
amitryptylina, diklofenak,
fenytoina
, fluwastatyna, ibuprofen,
imipramina, naproksen, piroksykam, tolbutamid, warfaryna, zafirlukast,
CYP2C9
amitryptylina, imipramina, klomipramina, klozapina, kofeina,
olanzapina, paracetamol, propranolol, teofylina
CYP1A2
Lek (substrat)
Izoenzym
cytochromu 450

Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
instrukcja przeciwpozarowa prof Nieznany
choroby afektywne1 prof Mikołajczak
farmakokinetyka ćw prof Mikołajczak
antybiotyki i chemioterapeutyki prof Mikołajczak
AUN1 prof Mikołajczak
Choroby afektywne2 prof Mikołajczak
Parkinson prof Mikołajczak
AIDS prof Mikołajczak
znieczulenie ogólne prof Mikołajczak
Dlaczego występuje przeciwko Żydom ks prof Jerzy Kruszyński(1)
Mikołaj Bołtuć Z bagnetem przeciw Niemcom
Produkty przeciwwskazane w chorobach jelit II
88 Leki przeciwreumatyczne część 2
ch wrzodowa prof T Starzyńska
ochrona przeciwpozarowa
Opioidowe leki przeciwbólowe 2
Leki przeciwdepresyjne
więcej podobnych podstron