
BADANIA EPIDEMIOLOGICZNE

Główne cele badań epidemiologicznych:
1. Ocena częstości występowania wybranych zjawisk
zdrowotnych w badanych populacjach -
epidemiologia opisowa
2. Ustalania związku przyczynowego między
badanymi zjawiskami zdrowotnymi a czynnikami
środowiskowymi - epidemiologia analityczna i
eksperymentalna
3. Dostarczanie danych koniecznych oceny
programów prewencji, kontroli i leczenia chorób -
epidemiologia opisowa, analityczna i
eksperymentalna

TYPY (RODZAJE) BADAŃ EPIDEMIOLOGICZNYCH
Badania epidemiologiczne klasyfikowane są na
różne sposoby. Najprostszym i najbardziej
klasycznym jest podział badań epidemiologicznych
na dwa rodzaje:
- badania obserwacyjne (opisowe i
analityczne)
- badania eksperymentalne
W przypadku badań obserwacyjnych, badacz
ogranicza się wyłącznie do obserwacji naturalnego
stanu rzeczy
Badania eksperymentalne (interwencyjne) wymagają
aktywnego podejścia do zmiany czynników
determinujących chorobę (np. narażenia)

METODY BADAŃ EPIDEMIOLOGICZNYCH
RETROSPEKTYWNE
PROSPEKTYWNE
DOŚWIADCZALNE

RETROSPEKTYWNE – dotyczą przeszłości, oparte są
na dostępnych dokumentach z minionych lat tj.
historie chorób, karty zgonów, roczniki
statystyczne, albo mogą być oparte na
standaryzowanych wywiadach lub ankietach.
Przystępując do badań retrospektywnych
epidemiolog zna skutki np. wystąpienie choroby na
danym terenie i w określonym czasie
Zaletą badań retrospektywnych jest możliwość
wykorzystywania dokumentów zebranych do innych
celów (demograficznych, statystycznych) co
decyduje o stosunkowo niskich kosztach badań.
Z ważniejszych wad tych badań można wymienić
zdarzające się barki w dokumentacji

BADANIA PROSPEKTYWNE– dotyczą przyszłego,
ewentualnie szkodliwego działania czynników
środowiska na zdrowie określonej grupy ludzi.
Epidemiolog nie wie, który czynnik środowiska (lub
kilka z nich) będzie działał szkodliwie.
Przypuszcza się, że w danym środowisku jest lub
będzie czynnik narażenia zdrowia, który po pewnym
okresie oddziaływania może być przyczyną
określonej choroby
Badania prospektywne są bardzo cenne, wiarygodne
i przekonywujące, ale wymagają dużych nakładów
finansowych, sprawnej organizacji pracy i
wyszkolonej kadry specjalistów

BADANIA DOŚWIADCZALNE – polegają na celowym i
kontrolowanym sterowaniu określoną cechą
(przyczyną), co pozwala badaczowi dokładnie i w
miarodajny sposób ocenić oddziaływanie tej cechy
na organizm np.: badanie nowego leku, nowej
szczepionki

1. Badania obserwacyjne (bierne), nazywane także
badaniami opisowymi i analitycznymi. Mogą one być
prowadzone:
- nad populacją i wówczas nazywane są badaniami
ekologicznymi lub
statystycznymi (np. liczba urodzin, liczba zmarłych, liczba
narkomanów)
- nad pojedynczymi osobami (wykrywanie choroby lub
zagrożenia) – wówczas nazywane są przekrojowymi lub
przesiewowymi i dotyczą badania chorobowości (np. w
gruźlicy, cukrzycy, nosicielstwa HIV),
- kliniczno – kontrolne badanie przypadków – inaczej
nazywane porównawczym badaniem przypadków (np.
nasilenie określonej choroby w grupie narażonej i nie
narażonej na czynnik patogenny),
- kohortowe albo długofalowe obserwacje zjawiska (albo
zjawisk) zdrowotnego u pojedynczych osób, nazywane także
badaniem prospektywnym

BADANIA EPIDEMIOLOGICZNE OPISOWE
Najbardziej elementarnym poziomem badań
epidemiologicznych jest opis częstości występowania
choroby w populacji w zależności od cech
demograficznych populacji oraz cech środowiska, bez
analizowania powiązań między nimi
Głównym zadaniem epidemiologii opisowej jest
określenie
wartości liczbowych współczynników chorobowości,
zapadalności i umieralności w różnych populacjach i w
różnych podgrupach ludności.

Opisu częstości występowania choroby w populacji
dokonuje
się według trzech podstawowych kategorii
zmiennych
odnoszących się do :
1) Osób : wiek, płeć, grupa etniczna, stan cywilny,
zawód
(czyli kot zachorował ?)
2) Czasu: zmiany sezonowa, zmiany cykliczne,
zmiany
długofalowe (czyli kiedy zachorował ?)
3) Miejsca: kraj, województwo lub powiat, miasto,
wieś
(czyli gdzie zachorował ?)

Badania przekrojowe lub badanie przesiewowe
(skriningowe, skrining)
To zastosowanie stosunkowo prostych i niekosztownych
testów diagnostycznych w badaniach dużych grup
ludności w celu wczesnego wykrycia chorób oraz
zmniejszenia umieralności na dane schorzenie
Badanie przesiewowe pozwala na:
-wczesne wykrywanie chorób,
-zapobieganie jej dalszemu rozwojowi,
-wdrożenie wczesnego leczenia,
-ustalenie rzeczywistych potrzeb zdrowotnych danej
populacji, co
stanowi podstawę do podejmowania decyzji w zakresie
planowania
opieki medycznej
Chociaż badanie przesiewowe może doprowadzić do
postawienia wstępnej diagnozy, to zawsze musi być ona
potwierdzona innymi, bardziej dokładnymi badaniami,
właściwymi dla danej choroby i zleconymi przez lekarza.

WYBÓR CHORÓB DO BADAŃ PRZESIEWOWYCH
Warunkiem wyboru choroby do badań
przesiewowych jest m.in. to aby:
-Choroba stanowiła ważny problem społeczny
-Dobrze była poznana naturalna historia choroby
-Istniały skuteczne metody leczenia choroby
-Znane były wczesne objawy choroby
-Istniała możliwość weryfikacji diagnostycznych
rozpoznań
-Koszty wykrywania i leczenia były ekonomicznie
uzasadnione i możliwe do pokrycia z budżetu
służby
zdrowia

PRZYKŁADY CHORÓB, W PRZYPADKU KTÓRYCH
PROWADZONE SĄ BADANIA PRZESIEWOWE
Rak szyjki macicy – najpowszechniejszym testem w
badaniu przesiewowym w kierunku raka szyjki macicy
jest badanie cytologiczne wymazów z szyjki macicy
Rak sutka – badanie mammograficzne pozwala na
wykrycie wczesnych zmian rakowych w obrębie sutka
(wykonywanie mammografii u kobiet po 50. roku życia może
zmniejszyć umieralność z powodu raka piersi o około 30%)
Rak jelita grubego – badanie kału na krew utajoną (może
zmniejszyć umieralność z powodu raka jelita grubego o około
15%)
Fenyloketonuria- (niedoboru enzymu niezbędnego do
przetwarzania fenyloalaniny co prowadzi do odkładania się
fenyloalaniny w różnych narządach, np. w mózgu i poważnych
tego konsekwencji, np. niedorozwoju umysłowego). Zanim
dziecko opuści oddział noworodkowy, pobiera mu się krew

Kliniczno-kontrolne badania przypadków –
stosunkowo proste do przeprowadzenia, nie
wymagają dużych nakładów finansowych i coraz
częściej stosuje się je w badaniach nad przyczynami
chorób
Badanie polega na wyborze odpowiedniej grupy
przypadków chorobowych dla zbadania, jaka część spośród
niej była narażona na domniemany czynnik etiologiczny w
przeszłości (analiza retrospektywna). Uzyskany wynik w
grupie chorych porównuje się następnie z obserwacjami w
grupie kontrolnej.
Między chorymi, a grupą kontrolną dokonuje się
porównania częstości występowania prawdopodobnej
przyczyny choroby
Badania kliniczno-kontrolne nazywane są
retrospektywnymi,
gdyż badacz szuka w przeszłości prawdopodobnej
przyczyny choroby
Stwierdzenie w grupie chorych większego odsetka osób
eksponowanych w porównaniu z grupą kontrolną może
wskazywać, że między występowaniem choroby, a
ekspozycją istnieje powiązanie przyczynowo-skutkowe
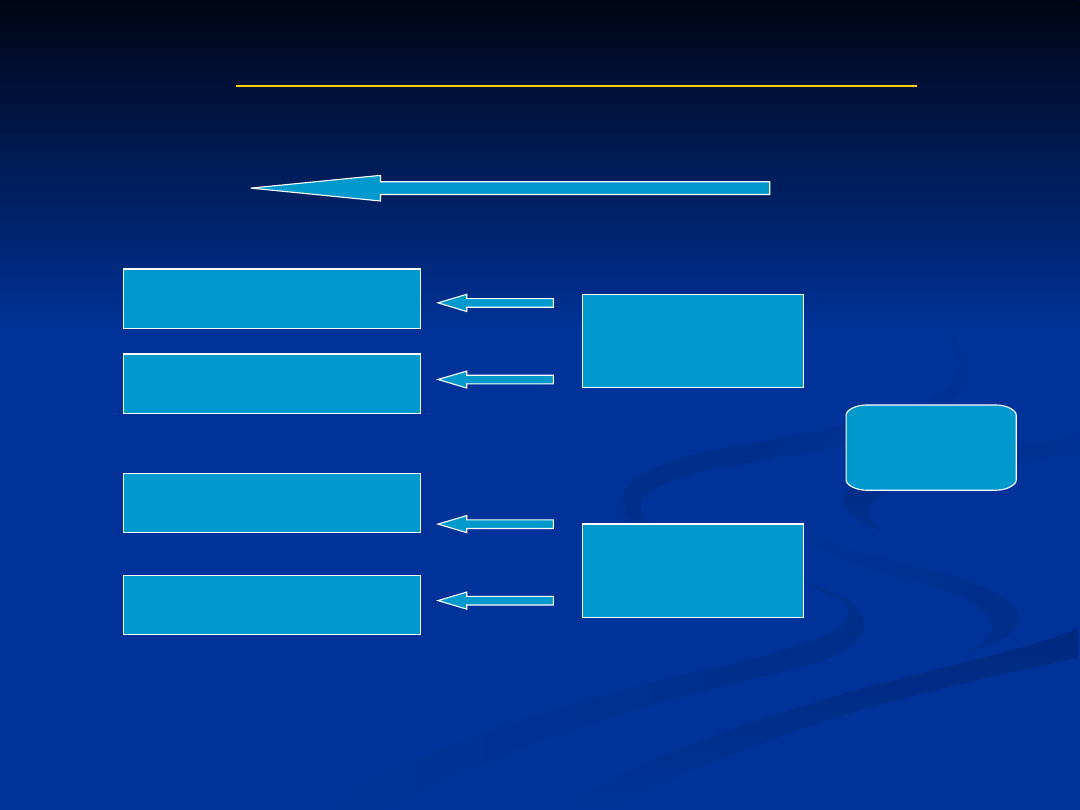
Schemat badania kliniczno-kontrolnego
kierunek zbierania informacji
Populacja
Osoby chore
Grupa kontrolna
(zdrowi)
Narażeni
Nienarażeni
Narażeni
Nienarażeni

W badaniach kliniczno-kontrolnych związek
narażenia
z chorobą mierzymy za pomocą ilorazu szans
(OR)
Hipotetyczne wyniki badania kliniczno-
kontrolnego
Chorzy
Grupa
kontrolna
Narażeni
120 (a)
70 (c)
Nienarażeni
80 (b)
130 (d)
Cała populacja
200
200
Iloraz szans
OR = a/b : c/d = a x d : b x c
OR = 120 x 130 : 80 x 70 = 1560 : 5600 = 2,78
Prawdopodobieństwo zachorowania w grupie narażonej jest
2,78 większe niż w grupie nienarażonej

Interpretacja ilorazu szans (OR)
- Określa wielkość i kierunek zależności pomiędzy
„narażeniem” a chorobą
- Wartość 1.0 wskazuje, na brak jakiejkolwiek
zależności
- Wartość powyżej 1,0 wskazuje na szkodliwy efekt
danej
ekspozycji
- Wartość poniżej 1.0 wskazuje na ochronny efekt
danej
ekspozycji

Przykład badania kliniczno-kontrolnego
Ocena ryzyka zachorowania na wrzód
dwunastnicy w zależności od infekcji
Helicobacter pylori wśród pacjentów leczonych w
przychodni lekarza rodzinnego w
Krakowie w latach 2000 – 2005
Wrzód XII (+)
Wrzód XII (-)
Narażeni
Helicobacter pylori
(+)
103 (a)
526 (c)
Nienarażeni
Helicobacter pylori
(-)
27 (b)
331 (d)
Cała populacja
130
857

Iloraz szans
OR = 103/27 : 526/331 = 103 x 331 : 27 x 526
= 34093 : 14202 = 2,4
Prawdopodobieństwo wystąpienia wrzodu XII-cy
u osób
zakażonych
Helicobacter pylori
jest 2,4 razy
większe
niż u osób niezakażonych tą bakterią

BADANIA KOHORTOWE
Zwane też długofalowymi (follow - up) zaczynają się
od grupy (kohorty) ludzi zdrowych, klasyfikowanych
w podgrupy o różnym narażeniu na czynnik, będący
potencjalną przyczyną choroby
Określa się interesujące badacza zmienne, mierzy je
i cała kohorta jest obserwowana , aby sprawdzić, w
jakim stopniu zróżnicowane jest pojawienie się
nowych przypadków choroby w grupie narażonej i
nie narażonej. W badaniach tych poszukuje się
domniemanego skutku
Realizacja takiego badania trwa często bardzo wiele
lat i polega na okresowej kontroli stanu zdrowia
osób objętych badaniem
Jeżeli współczynnik zapadalności na daną chorobę jest
wyższy
w grupie osób eksponowanych na działanie danego
czynnika to wynik potwierdza hipotezę o związku
przyczynowo-skutkowym
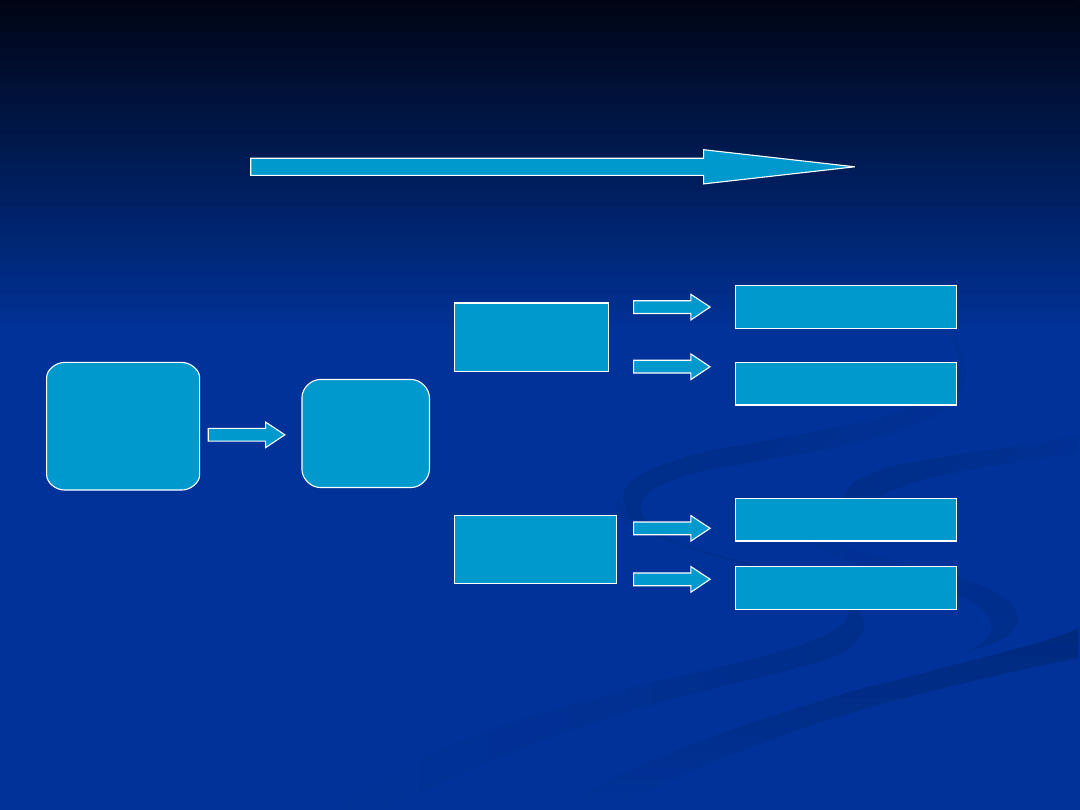
Schemat badania kohortowego
Kierunek zbierania informacji
Populacja
Osoby
zdrowe
Narażone
Nienarażone
Choroba
Brak choroby
Choroba
Brak choroby

Badania (kohortowe)
- Dotyczą przyszłego, ewentualnie szkodliwego
działania
czynników środowiska na zdrowie
- Długotrwałe (5 – 10 lat)
- Wymagają dużego wkładu finansowego
Przykład
Obserwacje przeprowadzone przez R. Dolla o B. Hilla w
Anglii
nad wpływem palenia tytoniu na występowanie raka
płuc.
Badacze ci w 1951 r. rozesłali 40 tys. kwestionariuszy do
lekarzy w Wielkiej Brytanii w celu zebrania informacji o
rozpowszechnieniu nawyku palenia tytoniu wśród tej
grupy zawodowej. Po sklasyfikowaniu respondentów
według nawyku palenia tytoniu dokonali szczegółowego
podziału badanych w zależności od wypalanych
papierosów. Po 5 latach obliczyli współczynniki
umieralności z powodu raka płuc w każdej z wydzielonych
grup

BADANIA EKSPERYMENTALNE
Polegają na celowym i kontrolowanym sterowaniu
określoną cechą (przyczyną), co pozwala badaczowi
dokładnie i w miarodajny sposób ocenić
oddziaływanie tej cechy na organizm np.: badanie
nowego leku, nowej szczepionki
Cechy charakterystyczne:
1.Prowadzone są na odpowiednio dobranej
populacji ludzi
podzielonej na grupę badaną i grupę kontrolną
(zwaną
kohortą)
2.Stosuje się „placebo”
(imitację leku lub zabiegu)
3.Stosuje się zasadę „ślepej próby” lub „podwójnie
ślepej
próby” (
„ślepa próba” polega na tym, że badany nie wie
czy otrzymuje
nowy lek, stary lek czy placebo , „podwójnie ślepa próba”-
badany i badacz
nie wiedzą czy chory otrzymuje nowy lek, stary lek czy
placebo)

Przykład badania eksperymentalnego
Do badania nowej, ulepszonej szczepionki przeciwodrowej
dobiera się losowo zdrowe dzieci, w wieku 12 – 16 miesięcy,
które nie chorowały na odrę, a do grupy kontrolnej dobiera się
dzieci z tych samych środowisk, które będą szczepione starą
szczepionką.
Po porównaniu wyników można wypowiedzieć się o zaletach lub
wadach
nowej szczepionki
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
Wyszukiwarka
Podobne podstrony:
Epidemiologia prezentacja 13
Epidemiologia prezentacja 7
Epidemiologia prezentacja 16
Epidemiologia prezentacja 14
Epidemiologia prezentacja 6a
Epidemiologia prezentacja w word, epidemiologia
Epidemiologia prezentacja 1
Epidemiologia prezentacja 3
Epidemiologia prezentacja 17
Epidemiologia prezentacja 12
Epidemiologia prezentacja 4
Epidemiologia prezentacja 7a
Epidemiologia prezentacja 8
Epidemiologia prezentacja 9
Epidemiologia prezentacja 5
Epidemiologia prezentacja 11
Epidemiologia prezentacja 10
Epidemiologia prezentacja 2
więcej podobnych podstron